Жировой гепатит поджелудочной железы
Обновлено: 24.04.2024
Раздел только для специалистов в сфере медицины, фармации и здравоохранения!
С.И. ПИМАНОВ, д.м.н., профессор, ВГМУ, Витебск
Стеатоз поджелудочной железы был описан 80 лет назад. В настоящее время благодаря ультразвуковой диагностике, компьютерной томографии и магнитно-резонансной томографии установлено, что стеатоз (неалкогольная жировая болезнь) поджелудочной железы, как правило, возникает при ожирении и метаболическом синдроме. Установлена связь стеатоза поджелудочной железы с развитием сахарного диабета 2 типа и более тяжелым течением острого панкреатита. Снижение массы тела приводит к уменьшению содержанию жира в поджелудочной железе.
Актуальность и история
Повсеместно медики отмечают увеличение части популяции с избыточной массой тела и метаболическим синдромом. С этой патологией ассоциированы социально значимые тяжелые заболевания: артериальная гипертензия, атеросклероз и сахарный диабет. Как правило, при ожирении и метаболическом синдроме наблюдается стеатоз печени или стеатогепатит. Более того, эти поражения печени при исключении алкогольной этиологии начинают рассматриваться как составная часть метаболического синдрома.
Изменения поджелудочной железы при избыточной массе тела и метаболическом синдроме описываются значительно реже. Такая ситуация вполне понятна, если учесть, что биопсия поджелудочной железы, в отличие от печени, выполняется крайне редко. Изучение академического вопроса об изменениях гистологической структуры поджелудочной железы у пациентов с ожирением путем проведения ее биопсии вряд ли приемлемо по этическим соображениям. Исследование секционного материала ограничено быстрым посмертным аутолизом поджелудочной железы. При раке поджелудочной железы возможно сопутствующее исследование патогистологической структуры органа при использовании послеоперационного материала, однако такая ситуация наблюдается редко. Поэтому объективно сложно изучать патологию поджелудочной железы, которая сама по себе не является причиной оперативного вмешательства или смерти.
В 1933 г. Robertson Ogilvie, изучая в Эдинбурге посмертную морфологию поджелудочной железы у 19 пациентов с ожирением и 19 человек без такового, впервые описал стеатоз поджелудочной железы. R. Ogilvie обнаружил, что при отсутствии ожирения в поджелудочной железе содержится 9% жира, а у полных умерших – 17% [1]. В дальнейшем было выявлено, что количество жира в поджелудочной железе повышается с увеличением возраста [2]. Затем было установлено, что у больных сахарным диабетом 2 типа и при выраженном атеросклерозе содержание жира в поджелудочной железе превышает 25% [3]. Это положение было подтверждено при появлении ультразвуковой диагностики (УЗД), компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ).
Распространенность повышенного накопления жира в поджелудочной железе у здоровых и больных людей неизвестна из-за нечеткости определения термина.
Терминология
Клинические и инструментальные классификационные системы стеатоза поджелудочной железы отсутствуют.
Ожирение и возраст
Ожирение является наиболее частой причиной панкреатического стеатоза. При ожирении адипоциты инфильтрируют ткань поджелудочной железы.
С увеличением возраста также наблюдается повышение содержания жира в железе.
Врожденные синдромы
Жировое замещение наблюдается при муковисцидозе, синдроме Shwachman–Diamond (аутосомно-рецессивная врожденная недостаточность поджелудочной железы, проявляется в грудном возрасте, сопровождается задержкой общего развития, в том числе, роста, в крови – нейтрофилопения, островки Лангерганса обычно не поражаются), синдроме Johanson–Blizzard (аутосомно-рецессивная врожденная патология с нарушением развития поджелудочной железы, носа, головы, задержкой умственного развития, нарушением слуха, роста) и гетерозиготной карбоксилэстерлипазной мутации.
Гемохроматоз
При гемохроматозе железо откладывается в различных органах, в том числе и в поджелудочной железе, что вызывает жировое замещение и развитие внешне- и внутрисекреторной недостаточности.
Вторичная перегрузка железом при многочисленных трансфузиях крови также может привести к жировому замещению паренхимы в поджелудочной железе.
Токсические вещества и медикаменты
Стеатоз поджелудочной железы, судя по отдельным данным, наблюдается при синдроме Кушинга и/или при терапии глюкокортикостероидами. Розиглитазон и неоадьювантный препарат химиотерапии гемцитабин также замечены как причина развития панкреатического стеатоза.
Другие причины
Жировое замещение в поджелудочной железе наблюдается при вирусных инфекциях. Отмечено развитие панкреатического стеатоза при СПИДе.
Обструкция панкреатического протока вызывает некроз ацинарных клеток с замещением их жиром в течение 48 часов.
Описаны случаи стеатоза поджелудочной железы при заболевании хроническим вирусным гепатитом В, а также при развитии цирроза печени.
При гистологическом исследовании поджелудочной железы в случае ее стеатозе выявляется возрастание количества адипоцитов. Для количественной оценки M. Smits и E. van Geenen разработали (но опубликовали в весьма кратком виде) гистологическую Панкреатическую липоматозную шкалу (Pancreatic lipomatosis score) [4, 14]. Внутриклеточный жир во внешнесекреторных и островковых клетках оценивается при электронной микроскопии или использовании иммуногистохимических методик.
Клинические проявления и инструментальная диагностика
При резко выраженном стеатозе появляется внешнесекреторная недостаточность со стеатореей. Как известно, поджелудочная железа обладает большим функциональным резервом: достаточно сохранения 10% нормально функционирующей паренхимы, чтобы удовлетворить потребности пищеварения в липазе и других ферментах панкреатического сока. Поэтому клинических проявлений заболеваний обычно нет. При резко выраженном стеатозе отмечена связь с сахарным диабетом 2 типа и раком поджелудочной железы.
При КТ плотность поджелудочной железы в единицах Hounsfield снижается и становится примерно равной таковой у селезенки. Граничная точка для диагностики стеатоза поджелудочной железы при КТ пока не определена.
Современная МРТ техника в состоянии не только констатировать размеры органа и гомогенные изменения структуры при стеатозе, но и оценить содержание липидов, а при протонной магнитно-резонансной спектроскопии количественно оценить содержание триглицеридов [15]. Вместе с тем исследований по данной проблеме очень мало и нет общепринятых критериев МРТ диагностики стеатоза поджелудочной железы.
Ассоциированная патология
Ожирение является составной частью метаболического синдрома. При ожирении происходит жировая инфильтрация различных органов (печень, сердце, поджелудочная железа, поперечнополосатая мускулатура). Установлена ассоциация панкреатического стеатоза с метаболическим синдромом и неалкогольной жировой болезнью печени [4, 16]. Чем выше содержание панкреатического жира по данным МРТ, тем больше его обнаруживается в печени по результатам гистологического исследования. Что касается фиброза печени, то там корреляция является обратной [17].
Установлено, что стеатоз поджелудочной железы регистрируется перед возникновением сахарного диабета 2 типа. У пациентов с нарушением теста толерантности к глюкозе и повышенной инсулинорезистентностью панкреатический жир имеет отрицательную корреляцию с секрецией инсулина. Есть данные, что даже при отсутствии диабета неалкогольная жировая болезнь поджелудочной железы отрицательно коррелирует с функцией -клеток. В то же время результаты одного из недавних обзоров показали безвредность стеатоза и отсутствие его липотоксического воздействия на -клетки [18]. Выявление стеатоза поджелудочной железы представляется вполне естественным у больных сахарным диабетом 2 типа, учитывая, что, как правило, это люди с повышенной массой тела. Стеатоз поджелудочной железы может развиваться как следствие ожирения.
Если накопление жира в поджелудочной железе по данным МРТ-спектроскопии опережает аналогичный процесс в других органах, то стеатоз поджелудочной железы следует рассматривать как предиктор развития сахарного диабета 2 типа [19].
Экзокринная функция при стеатозе поджелудочной железы изучена недостаточно. При тяжелом поражении может развиваться клинически значимое нарушение внешнесекреторной функции с классическими проявлениями мальабсорбции (диарея, стеаторея, потеря массы тела, гиповитаминозы). Даже при умеренном стеатозе предполагается некоторое нарушение внешнесекреторной функции поджелудочной железы.
Достаточно установленным фактом является более тяжелое течение острого панкреатита при ожирении и, соответственно, в случае стеатоза поджелудочной железы. Имеется теоретическое обоснование этого факта, основанное на провоспалительном влиянии адипокинов, хемокинов и цитокинов, продуцируемых адипоцитами.
Ожирение ассоциировано с более высокой частотой развития злокачественных опухолей различных локализаций (рак эндометрия, почки, молочной железы, толстой кишки и пищевода). Если последовательность стеатогепатит цирроз рак печени является общепризнанной, то вероятность повышения риска возникновения рака поджелудочной железы при ее стеатозе через развитие хронического панкреатита является, хотя и вполне логичной [13], но с малой доказательной базой из-за небольшого количества исследований. Выявлен интересный факт: риск возникновения рака поджелудочной железы повышается, если ожирение возникло в молодом возрасте.
Диссеминация метастазов рака поджелудочной железы при ее стеатозе происходит более активно. Стеатоз поджелудочной железы и повышенное содержание висцерального жира ухудшают прогноз у больных раком поджелудочной железы.
После панкреатодуоденэктомии вероятность возникновения панкреатического свища выше при стеатозе поджелудочной железы в сравнении железой обычной структуры.
Специфического лечения панкреатического стеатоза не существует. Развитие секреторной недостаточности поджелудочной железы требует стандартных лечебных мероприятий. В случае внешнесекреторной недостаточности терапия основывается на применении заместительных ферментных препаратов.
Препараты для заместительной терапии внешнесекреторной недостаточности поджелудочной железы должны :
• иметь в своем составе липазу, расщепляющую липиды и обеспечивающую тепловой баланс организма;
• быть устойчивыми к соляной кислоте;
• обладать максимумом действия при рН 5–7;
• иметь хорошую переносимость;
• не иметь в своем составе токсичных компонентов;
• быть доступными по цене для пациентов.
Важным условием успешной терапии является оптимальное содержание в препарате липазы, так как активность липазы за связкой Трейца составляет менее 8% от исходного уровня, что говорит о ее нестабильности при транзите после приема пищи.
Для компенсации экзокринной недостаточности поджелудочной железы эффективной является заместительная ферментная терапия препаратами, содержащими панкреатин.
Следует помнить, что те дозировки ферментных препаратов, которые обеспечивают купирование клинических проявлений экзокринной недостаточности ПЖ (например, нормализацию консистенции стула), в ряде случаев бывают недостаточны для купирования синдрома мальабсорбции и восстановления трофологического статуса. И здесь помимо оценки динамики уровня эластазы-1 в кале необходимо оценивать показатели висцерального пула белка. Причинами неэффективности заместительной терапии могут быть неправильно установленный диагноз, стеаторея внепанкреатического происхождения (лямблиоз, целиакия, избыточное микробное обсеменение тонкой кишки), нарушение режима применения препарата (снижение кратности, прием асинхронно с едой), недостаточное количество принимаемого фермента, потеря активности препарата в связи с его длительным или неправильным хранением, инактивация фермента в кислом содержимом желудка.
Лечебная тактика ведения пациентов с ХП, СПЖ в рамках МС в комплексной терапии подразумевает коррекцию нарушений липидного обмена, борьбы с излишней массой тела, стеатозом не только ПЖ но и, в первую очередь, печени. В этой ситуации целесообразно назначение препаратов, содержащих эссенциальные фосфолипиды и снижающих уровень холестерина. Пациентам с СПЖ при панкреатической недостаточности показана терапия ферментными препаратами.
При СПЖ логично рекомендовать мероприятия по снижению избыточной массы тела, включающие рационализацию образа жизни (физические нагрузки) и питания. Установлено, что снижение массы тела даже на 8,9% приводит к статистически значимому уменьшению содержанию жира в поджелудочной железе [20].
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Жировой гепатоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Жировой гепатоз (жировая дистрофия печени, стеатоз) — заболевание, при котором в клетках печени накапливается жир. При этом воспалительные явления отсутствуют или выражены слабо. Накопление жира может быть реакцией печени на различные токсические воздействия, например, употребление алкоголя, прием некоторых лекарственных препаратов, нередко этот процесс связан с метаболическим синдромом.
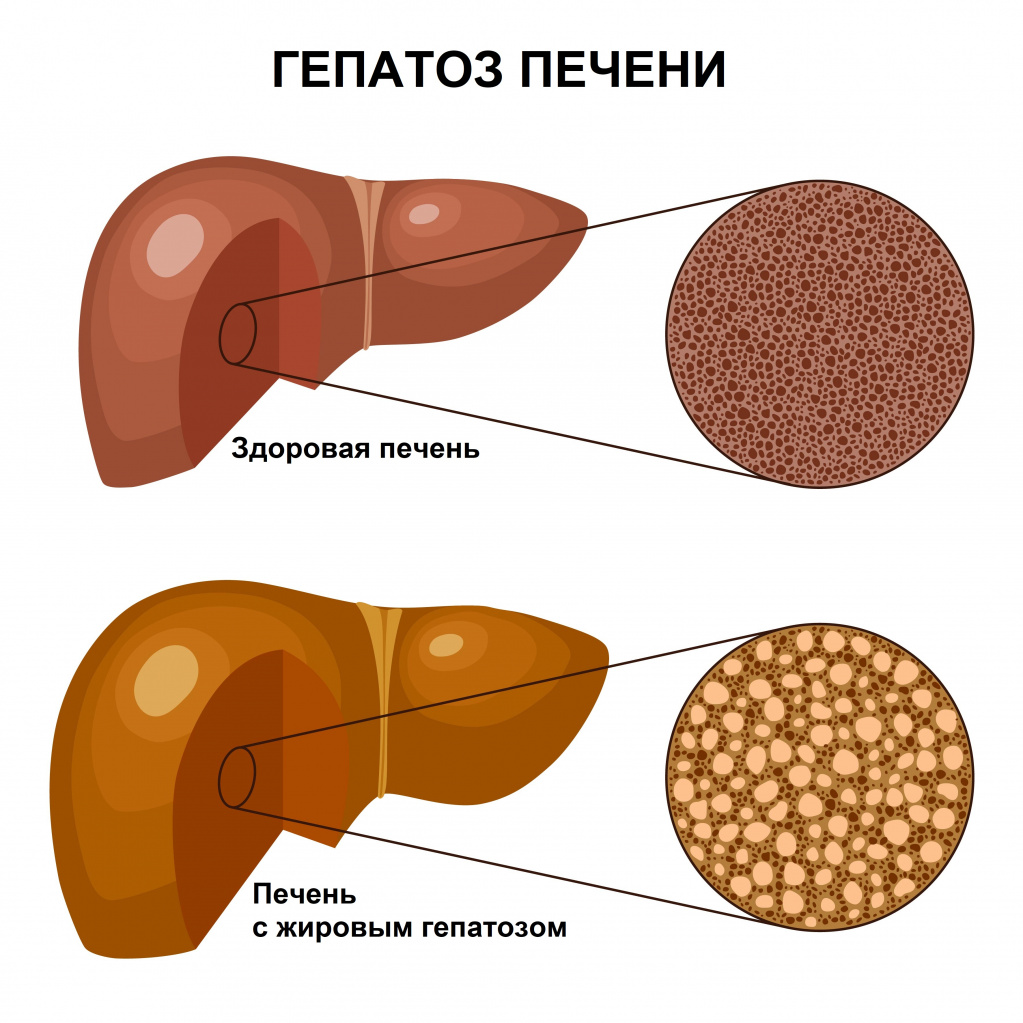
В зависимости от этиологии повреждения выделяют две группы заболеваний: неалкогольную жировую болезнь печени (НАЖБП) и алкогольную болезнь печени (АБП). Каждое из этих заболеваний может ограничиться гепатозом, а может прогрессировать до гепатита (воспалительного заболевания печени) или даже цирроза (замещения ткани печени соединительной тканью). Все это – стадии одного процесса.
Причины появления гепатоза
Главная причина развития и прогрессирования НАЖБП - нездоровый образ жизни: высококалорийное питание, избыточное потребление насыщенных жиров (продуктов животного происхождения – жирных сортов мяса, молочных продуктов высокой жирности), рафинированных углеводов (сахара, хлебобулочных и кондитерских изделий) в сочетании с недостаточной физической активностью.
Метаболический синдром – это комплекс метаболических, гормональных и клинических нарушений, являющихся факторами риска развития сердечно-сосудистых заболеваний, в основе которых лежит инсулинорезистентность и компенсаторная гиперинсулинемия.
Инсулин – это гормон, вырабатываемый поджелудочной железой и обеспечивающий поступление глюкозы из крови в клетки. При инсулинорезистентности снижается чувствительность клеток к инсулину – возникает голодание клеток на фоне достаточного количества глюкозы в крови. Для поддержания нормального транспорта глюкозы требуется повышенная концентрация инсулина в крови, что и становится спусковым механизмом всех составляющих метаболического синдрома:
Важным критерием, позволяющим отличить АБП от НАЖБП, служит употребление пациентами алкоголя в токсичных для печени дозах, т.е. более 40 г чистого этанола в сутки для мужчин и более 20 г для женщин.
Однако вероятность поражения печени зависит не только от количества потребляемых спиртных напитков, но и от качества алкогольного напитка, типа потребления алкоголя и времени его воздействия, а также от индивидуальной и генетической предрасположенности, особенностей питания, инфицирования вирусами гепатита В и С.
Классификация гепатоза
В зависимости от типа отложения жира:
- очаговый диссеминированный гепатоз (зачастую не имеет клинических проявлений);
- выраженный диссеминированный гепатоз;
- зональный гепатоз (жир накапливается в разных отделах печени);
- диффузный гепатоз (микровезикулярный стеатоз).
Симптомы гепатоза
Большинство пациентов с гепатозом не предъявляют никаких жалоб. Болезнь нередко диагностируют случайно при обследовании по другому поводу. В случае неалкогольной жировой болезни печени у некоторых пациентов в клинической картине присутствуют различные проявления метаболического синдрома: ожирение, повышение артериального давления, признаки нарушения обмена глюкозы, холестерина.
Часть пациентов с гепатозом, независимо от его этиологии, предъявляет жалобы неспецифического характера - на повышенную утомляемость, ноющую боль или дискомфорт в области правого подреберья без четкой связи с приемом пищи.
Диагностика гепатоза
Нередко врач может заподозрить у пациента наличие гепатоза уже в процессе сбора анамнеза. Специалист оценивает режим питания и физическую активность, уточняет вопрос об употреблении алкоголя, приеме лекарственных препаратов.
При разговоре с пациентом и ознакомлении с медицинской документацией врач может обнаружить проявления метаболического синдрома, что будет говорить в пользу НАЖБП.
Важная роль в оценке состояния печени принадлежит лабораторной диагностике. Исследуют такие показатели биохимического анализа крови, как АсАТ, АлАТ, гамма-глутамилтранспептидаза, щелочная фосфатаза, билирубин общий, билирубин прямой. При гепатозе может определяться их незначительное повышение.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гепатит С: причины появления, классификация, симптомы, диагностика и способы лечения.
Определение
Гепатит С – это вирусное инфекционное заболевание, которое вызывает воспаление печени, зачастую приводя к ее серьезным повреждениям. Вирус гепатита С распространяется через зараженную кровь.
До недавнего времени лечение гепатита С требовало еженедельных инъекций и приема пероральных препаратов, которые многие люди, инфицированные вирусом, не могли использовать из-за других проблем со здоровьем или серьезных побочных эффектов.
Сегодня ситуация изменилась – разработаны лекарства нового поколения, и с их помощью хронический гепатит С поддается терапии.
Тем не менее около половины людей с гепатитом С не подозревают о том, что инфицированы, поскольку часто болезнь протекает бессимптомно.
Поэтому скрининг гепатита С необходимо проходить регулярно, особенно при наличии факторов риска заражения.
Причины появления гепатита С
Заболевание обычно распространяется, когда кровь человека, зараженного вирусом гепатита С, попадает в организм незараженного. Особенно часто это происходит в среде наркоманов.
В группе риска находятся люди, которым часто переливают кровь, и длительное время находящиеся на гемодиализе.
Заражению подвержены новорожденные дети, если их мать больна гепатитом С.
Кроме того, существуют редкие, но все же возможные ситуации инфицирования вирусом:
- Совместное использование предметов личной гигиены, которые могли соприкасаться с кровью больного человека (бритвы, ножницы или зубные щетки).
- Половой контакт с человеком, зараженным вирусом гепатита С.
- Татуировки или пирсинг, выполненные в ненадлежащих санитарных условиях.
Вирус гепатита С не передается при совместном использовании столовых приборов, кормлении грудью, объятиях, поцелуях, при держании за руку, кашле или чихании, через укусы насекомых. Также он не распространяется через еду или воду.
- Острый гепатит С – это ранняя стадия, когда гепатит длится менее шести месяцев.
- Хронический гепатит С – это долгосрочный тип, когда заболевание длится больше шести месяцев.
- Минимальная активность (печеночные трансаминазы (АЛТ и АСТ) в биохимическом анализе крови повышены не более, чем на 3 нормы)).
- Умеренная активность (3–10 норм печеночных трансаминаз).
- Высокая активность (> 10 норм).
В течение первых 6 месяцев от начала заболевания человек может даже не подозревать, что болен, ощущая лишь необъяснимую усталость, плохой аппетит, тяжесть в правом подреберье, регулярную головную боль и головокружение.
В этот же период может меняться цвет кала (от светлого вплоть до белого) и мочи (от темно-желтой до коричневой). Некоторые пациенты говорят, что у них болят суставы.
По мере прогрессирования заболевания к первоначальным симптомам присоединяются спонтанные кровотечения (носовые, маточные, кровотечения из десен), желтушность кожных покровов, склонность к образованию гематом, зуд, накопление свободной жидкости в брюшной полости (асцит), отеки ног. Кроме того, пациенты начинают терять вес, снижается память, появляются проблемы со зрением, на коже формируются сосудистые звездочки.
У мужчин может отмечаться гинекомастия (увеличение грудных желез), снижение либидо, уменьшение размера яичек.
Симптомы острого гепатита С включают желтуху, усталость, тошноту, жар и мышечные боли. Они появляются через 1-3 месяца после инфицирования вирусом и продолжаются от двух недель до трех месяцев.
Диагностика гепатита С
Диагноз ставится на основании жалоб больного и анамнеза. При подозрении на вирусный гепатит С врач обязательно выясняет, были ли в течение жизни переливания крови, хирургические манипуляции, не употреблял ли пациент инъекционные наркотики, делал ли татуировки и пирсинг, имели ли место незащищенные половые контакты.
Для уточнения диагноза могут понадобиться следующие обследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Стеатоз (жировая инфильтрация печени, гепатоз) - довольно распространенная болезнь печени и поджелудочной железы. При стеатозе в клетках органа собирается жир. Когда жира накапливается большое количество, клетки разрываются и жир собирается в межклеточном пространстве. При этом нарушается структура и функции органа. В группе риска находятся люди старше 45 лет, страдающие ожирением и люди, злоупотребляющие алкоголем, что может развить не только стеатоз, но и любой другой вид неинфекционного гепатита. Заболевание может быть патологией, а может являться симптомом других болезней.
.jpg)
Основные причины возникновения стеатоза – алкоголизм, наркомания, нарушение обмена жиров и углеводов, хронические заболевания пищеварительной системы с нарушением всасывания, отравление медикаментозными препаратами, недостаточно сбалансированное питание, пищевое отравление, сахарный диабет, ожирение, наследственная предрасположенность.
Если заболевание не связано с влиянием алкоголя и других токсических веществ, то болезнь определяют как неалкогольный или первичный стеатоз, но это никак не влияет на применяемые методы в лечении стеатоза.
Выделяют несколько видов стеатоза:
.jpg)
- Диффузный (жировые вкрапления расположены по всему органу);
- Жировой (образование жировых кист);
- Алкогольный;
- Неалкогольный;
- Фокальный (образование доброкачественных опухолей).
Симптомы стеатоза печени и поджелудочной железы
Обычно наблюдаются следующие симптомы стеатоза:
- Тошнота, рвота, нарушение аппетита;
- Боли в правом подреберье;
- Увеличение печени и селезенки;
- Желтуха;
- Слабость, утомляемость.
.jpg)
Бывают случаи, когда симптомы стеатоза поджелудочной железы не проявляются. При выраженном заболевании первыми проявлениями являются: понос, изжога и вздутие живота.
При признаках заболевания нужно обратиться к специалисту за медицинской помощью. Стеатоз может стать причиной развития тяжелых заболеваний, например, цирроза печени.
Диагностика стеатоза
.jpg)
Для диагностирования заболевания требуется комплексное обследование, так как только лабораторных исследований не достаточно. Специалист-гепатолог проводит осмотр и назначает: общеклинические и биохимические анализы, УЗИ печени, селезенки, поджелудочной железы, а также компьютерную (КТ) и магниторезонансную томографию (МРТ), биопсию, все это позволяет определить верный диагноз, и не перепутать стеатоз, например, с фиброзом печени.
Лечение стеатоза печени и поджелудочной железы
.jpg)
Подход к терапии может быть хирургическим и консервативным. Это касается как лечения стеатоза поджелудочной железы, так и печени.
Лечение стеатоза печени довольно длительное и требует выполнения всех рекомендаций врача. При консервативном лечении назначается медикаментозная терапия, диета и физиотерапия. Медикаментозная терапия заключается в применении препаратов, расщепляющих жир. Главное в терапии устранить причину его возникновения.
Диагностика и лечение проводятся в центрах и отделениях гепатологии. В Центре гепатологии и вирусных инфекций Вы можете пройти обследование и лечение стеатоза в СПб у квалифицированных и опытных специалистов.
Гепатозы – это невоспалительные заболевания печени, вызванные экзогенными или наследственными факторами, сопровождающиеся нарушением обменных процессов в печени, дистрофией гепатоцитов. Проявления зависят от этиологического фактора, вызвавшего заболевание. Едиными для всех типов патологии являются желтуха, недостаточность функции печени, диспепсические явления. Диагностика включает УЗИ гепатобилиарной системы, МРТ печени или МСКТ брюшной полости, пункционную биопсию с исследованием биоптатов печеночных тканей. Специфическое лечение экзогенных гепатозов заключается в устранении причины заболевания, для наследственных гепатозов специфического лечения не существует.

Общие сведения
Гепатозы – группа самостоятельных заболеваний, объединенных явлениями дистрофии и некроза печеночных клеток вследствие воздействия различных токсических факторов или наследственных дефектов обмена билирубина. Отличительной чертой гепатозов служит отсутствие явных проявлений воспалительного процесса.
Наиболее частой формой гепатоза является стеатоз, или жировая дистрофия печени – он встречается в 25% всех диагностических пункций печени. У людей с индексом массы тела более 30, у пациентов с хроническим алкоголизмом жировой гепатоз регистрируется в 95% случаев патоморфологических исследований. Наименее встречаемой формой гепатоза являются наследственные заболевания обмена билирубина, однако протекают они иногда тяжелее, а специфического лечения наследственных пигментных гепатозов не существует.
Причины гепатозов
Известно множество причин развития заболевания, все они делятся на две группы: экзогенные факторы и наследственные патологии. К внешним причинам относят токсические влияния, болезни других органов и систем. При избыточном употреблении алкоголя, заболеваниях щитовидной железы, сахарном диабете, ожирении развивается жировой гепатоз печени. Отравление токсичными веществами (в основном фосфорорганическими соединениями), лекарственными препаратами (чаще всего это антибиотики тетрациклинового ряда), ядовитыми грибами и растениями приводит к развитию токсического гепатоза.
Неалкогольный гепатоз
В патогенезе неалкогольного жирового гепатоза ведущую роль играет некроз гепатоцитов с последующим избыточным откладыванием жира как внутри клеток печени, так и за их пределами. Критерием жирового гепатоза является содержание триглицеридов в ткани печени более 10% от сухой массы. Согласно исследованиям, наличие жировых включений в большей части гепатоцитов говорит о не менее чем 25% содержании жира в печени. Неалкогольный жировой гепатоз имеет большую распространенность среди населения.
Считается, что основной причиной поражения печени при неалкогольном стеатозе является превышение определенного уровня триглицеридов крови. В основном эта патология протекает бессимптомно, но изредка может приводить к циррозу печени, недостаточности печеночных функций, портальной гипертензии. Около 9% всех биопсий печени выявляют данную патологию. Общая доля неалкогольного жирового гепатоза среди всех хронических заболеваний печени составляет около 10% (для населения европейских стран).
Алкогольный гепатоз
Алкогольный жировой гепатоз является вторым по распространенности и актуальности заболеванием печени после вирусных гепатитов. Тяжесть проявлений данного заболевания имеет прямую зависимость от дозы и длительности употребления спиртного. Качество алкоголя на степень поражения печени не влияет. Известно, что полный отказ от спиртного даже на развернутой стадии заболевания может привести к регрессу морфологических изменений и клиники гепатоза. Эффективное лечение невозможно без отказа от спиртного.
Токсический гепатоз
Токсический гепатоз может развиться при воздействии на организм химически активных соединений искусственного происхождения (органические растворители, фосфорорганические яды, соединения металлов, используемые в производстве и быту) и природных токсинов (чаще всего это отравление строчками и бледной поганкой). Имеет широкий спектр морфологических изменений в тканях печени (от белкового до жирового), а также различные варианты течения.
Механизмы действия гепатотропных ядов многообразны, но все они связаны с нарушением дезинтоксикационной функции печени. Токсины попадают с током крови в гепатоциты и вызывают их гибель путем нарушения различных обменных процессов в клетках. Алкоголизм, вирусные гепатиты, белковое голодание и тяжелые общие заболевания усиливают гепатотоксичное действие ядов.
Наследственные гепатозы
Наследственные гепатозы возникают на фоне нарушения обмена желчных кислот и билирубина в печени. К ним относят болезнь Жильбера, синдромы Криглера-Найяра, Люси-Дрисколла, Дабина-Джонсона, Ротора. В патогенезе пигментных гепатозов главную роль играет наследственный дефект выработки ферментов, принимающих участие в конъюгации, последующей транспортировке и выделении билирубина (в большинстве случаев – его неконъюгированной фракции). Распространенность этих наследственных синдромов среди населения составляет от 2% до 5%.
Протекают пигментные гепатозы доброкачественно, при соблюдении правильного образа жизни и питания выраженных структурных изменений в печени не наступает. Наиболее распространенным наследственным гепатозом является болезнь Жильбера, остальные синдромы встречаются достаточно редко (соотношение случаев всех наследственных синдромов к болезни Жильбера 3:1000). Болезнь Жильбера или наследственная негемолитическая неконъюгированная гипербилирубинемия поражает преимущественно молодых мужчин. Основные клинические проявления этого заболевания возникают при воздействии провоцирующих факторов, погрешностей диеты.
К кризам при наследственных гепатозах приводят:
- голодание
- низкокалорийная диета
- травмирующие операции
- прием некоторых антибиотиков
- тяжелые инфекции
- избыточная физическая нагрузка
- стрессы
- прием спиртного
- использование анаболических стероидов.
Для улучшения состояния больного достаточно исключить данные факторы, наладить режим дня, отдыха и питания.
Симптомы гепатозов
Симптомы зависят от причины патологии. Наиболее выраженная симптоматика у токсического гепатоза: пациента беспокоит явная желтушность кожи и слизистых, высокая температура, диспепсия. Чаще всего отмечаются сильные боли в правой половине живота. Моча приобретает цвет темного пива. Жировой гепатоз имеет похожую симптоматику, но выражена она намного слабее: периодические тянущие боли в подреберье справа, редкие приступы тошноты, диареи, эпизодическая желтуха.
Болезнь Жильбера характеризуется умеренным увеличением печени, тупыми болями в животе справа, которые встречаются в межприступный период у двух третей пациентов. При кризе данная симптоматика регистрируется практически у всех больных, присоединяется желтуха. Подтвердить данный диагноз позволяют провокационные пробы. Проба с ограничением калорийности рациона заключается в значительном снижении общей энергетической ценности пищи в течение двух суток, исследовании уровня билирубина до и после голодания.
Повышение уровня общего билирубина после проведенной пробы более чем на 50% считается положительным результатом. Проба с никотиновой кислотой проводится после исследования исходного уровня билирубина, внутривенно вводится 5мл никотиновой кислоты. Повышение уровня общего билирубина более чем на 25% через пять часов после пробы подтверждает диагноз.
Синдром Криглера-Найяра – редкое заболевание, проявляющееся обычно уже в периоде новорожденности. Первый тип заболевания протекает тяжело, с высокой гипербилирубинемией и токсическим поражением центральной нервной системы. Обычно такие больные погибают в младенческом возрасте. Второй тип протекает благоприятно, в клинике нет иной симптоматики, кроме умеренной желтухи.
Самые редкие формы пигментных гепатозов:
- синдром Люси-Дрисколла (желтуха грудного молока, исчезает после перевода на искусственное вскармливание)
- синдром Дубина-Джонсона (характеризуется нарушением секреции желчи, проявляется желтушностью склер, усиливающейся при приеме пероральных контрацептивов, беременности)
- синдром Ротора (схож с предыдущим заболеванием, но секреция желчи не нарушена).
Диагностика
УЗИ печени и желчного пузыря является достаточно информативным методом на первом этапе, позволяющим выявить морфологические и структурные перестройки печеночной ткани. Более подробные сведения о состоянии гепатоцитов можно получить с помощью магнитно-резонансной томографии - МРТ печени и желчевыводящих путей, мультисрезовой спиральной компьютерной томографии - МСКТ органов брюшной полости.
Наличие жировых отложений, структурных невоспалительных изменений в печени является поводом к проведению пункционной биопсии печени, морфологического анализа биоптатов. Данное исследование позволит установить точный диагноз.

КТ ОБП (без контраста). Выраженный жировой гепатоз. Плотность паренхимы печени (синий круг) ниже, чем плотность вен (красные стрелки).
Лечение гепатозов
Обычно пациенты с гепатозами нуждаются в амбулаторной терапии, при тяжёлой сопутствующей патологии может потребоваться госпитализация в отделение гастроэнтерологии. Тактика лечения каждого из видов гепатоза определяется его этиологией. В лечении неалкогольного жирового гепатоза ведущее значение имеют соблюдение диеты и умеренные физические нагрузки. Снижение общего количества жира и углеводов в рационе, наряду с повышением доз белка, приводит к снижению общего количества жира во всем организме, в том числе и в печени. Также при неалкогольном гепатозе показано назначение мембраностабилизаторов и гепатопротекторов.
Лечебные мероприятия при алкогольной болезни печени также включают соблюдение диеты и умеренные физические нагрузки. Но основным терапевтическим фактором при алкогольном гепатозе является полный отказ от спиртного – значительное улучшение наступает уже через 1-1,5 месяца воздержания. Если пациент не откажется от употребления алкоголя, все лечебные мероприятия будут неэффективными.
Наследственные пигментные гепатозы требуют бережного отношения к своему здоровью. Таким пациентам следует выбирать работу, исключающую тяжелые физические и психические нагрузки. Питание должно быть здоровым и разнообразным, включать в себя все необходимые витамины и минеральные вещества. Дважды в год нужно назначать курс лечения витаминами группы В. Физиотерапия и санаторно-курортное лечение при наследственных гепатозах не показаны.
Болезнь Жильбера не требует проведения особых лечебных мероприятий – даже при полном отсутствии лечения уровень билирубина обычно спонтанно нормализуется к 50 годам. Среди некоторых специалистов бытует мнение, что гипербилирубинемия при болезни Жильбера требует постоянного применения средств, временно снижающих уровень билирубина.
Клинические исследования доказывают, что подобная тактика не улучшает состояния больного, но приводит к депрессивным расстройствам. У пациента формируется мнение, что он страдает тяжелым неизлечимым заболеванием, требующим постоянного лечения. Все это зачастую заканчивается выраженными расстройствами психологического характера. В то же время, отсутствие необходимости лечения болезни Жильбера формирует у пациентов положительный взгляд на свою патологию и состояние.
В лечении синдрома Криглера-Найяра 1 типа эффективны только фототерапия и процедура заменного переливания крови. В терапии второго типа заболевания с успехом применяются индукторы ферментов (фенобарбитал), умеренная фототерапия. Отличный лечебный эффект при желтухе грудного молока имеет перевод на искусственное вскармливание. Остальные наследственные пигментные гепатозы в проведении лечебных мероприятий не нуждаются.
Прогноз и профилактика
При полном устранении причинного агента прогноз жирового неалкогольного гепатоза благоприятный. Факторами риска, приводящими к формированию фиброза при этой разновидности гепатоза, являются: возраст более 50 лет, высокий индекс массы тела, повышение в крови уровней глюкозы, триглицеридов, АЛТ. Трансформация в цирроз происходит крайне редко. При алкогольном гепатозе без морфологических признаков фиброза печеночной ткани прогноз благоприятный, но только при условии полного отказа от спиртного. Наличие даже начальных признаков фиброзирования значительно повышает риск цирроза печени.
Среди пигментных гепатозов наиболее неблагоприятный прогноз у первого типа синдрома Криглера-Найяра. Большинство пациентов с этой патологией погибают в раннем возрасте в связи с токсическим действием билирубина на головной мозг либо из-за присоединения тяжелой инфекции. Остальные типы пигментных гепатозов имеют благоприятный прогноз.
Профилактических мероприятий для предупреждения наследственных гепатозов не существует. Профилактикой приобретенных гепатозов является здоровый образ жизни и питания, исключение неконтролируемого приема лекарств. Следует избегать случайного контакта с ядами, отказаться от употребления спиртного.
Читайте также:

