Зоонозные вирусные инфекции это
Обновлено: 15.04.2024
С подавляющим большинством инфекционных заболеваний человечество столкнулось благодаря животным. Возбудители этих болезней так и называются — зоонозы. Как сегодня борются с ними и какую роль в этом играет продукция Ростеха, разбираемся на примере бруцеллеза.
Небезопасная дружба
По разным экспертным оценкам, от 60 до 75 процентов всех известных инфекционных заболеваний появились в результате контактов человека с животными. Инфекции, вызываемые вирусами, бактериями и другими простейшими организмами, передавались в процессе развития животноводства, во время охоты или пребывания людей в местах обитания представителей фауны, подвергшихся заражению.
В современном мире такие заболевания возникают в основном в тех точках планеты, где население живет преимущественно за счет собственных хозяйств и при этом незнакомо с современными медицинскими и аграрными технологиями. Но бывает и так, что вирус неожиданно переходит от животного к человеку в современном мегаполисе. Такое возможно, например, на рынке, как это предположительно случилось в китайском Ухане, где произошла вспышка коронавируса. После того, как барьер от животного к человеку преодолен за счет развитого туризма и растущей миграции, инфекции быстро распространяются по всему миру.

Три из четырех
Основными и самыми опасными переносчиками зоонозов, согласно данным международной организации EcoHealth Alliance, являются летучие мыши, приматы и грызуны. Источником заражения могут выступать и домашние животные, особенно если они не вакцинированы. Передача человеку происходит теми же путями, что и среди животных: по воздуху, при употреблении мяса зараженных особей, через укус насекомого.
Ученые едины во мнении: вспышки новых, еще не известных человеку заболеваний придут к нам аналогичным путем. Их возбудителями будут вирусы и бактерии, которые первоначально обнаружатся у животных. К сожалению, эпидемиологическая статистика не оставляет иных вариантов: три из четырех новых инфекций оказываются зоонозными.

Хорошая новость, однако, состоит в том, что сегодня значительное число известных нам зоонозов удалось взять под контроль. Вспышки заболеваний, которые в недавнем прошлом вызывали смертельные пандемии, получилось остановить благодаря вакцинации. Человечество научилось давать отпор микробам, изучив принципы работы иммунитета. В настоящее время в мире работают научные центры по выявлению у животных новых инфекций, которые могут угрожать здоровью людей. Также реализуются программы по подготовке к предотвращению возможных вспышек заболеваний, где значительная роль отведена иммунопрофилактике.
Кому необходима прививка
Знакомьтесь: бруцелла

У животных инфекционное заболевание вызывают восемь видов бруцелл, которые поражают органы половой системы, что приводит к бесплодию и выкидышам. Для людей патогенны четыре вида этих бактерий: они передаются от овец, коз, свиней, собак и крупного рогатого скота. Инфицирование чревато нарушениями опорно-двигательной, сердечно-сосудистой, дыхательной, пищеварительной, мочеполовой и других важных систем организма человека. Например, бруцеллез может стать причиной асимметричного коленного и тазобедренного полиартрита, эндокардита и миокардита, бронхита, пневмонии и многих других осложнений.
Болезнь с разными названиями
Поиском причин возникновения болезни занялся военный хирург, авторитетный эксперт в области тропической медицины Дэвид Брюс. В 1886 году ему удалось выделить бактерию из тела погибшего больного, а затем обнаружить ее у коз (микроорганизм был назван Micrococcus melitensis). Солдатам, чтобы защитить их от заражения, запретили пить некипяченое молоко.
В 1897 году похожую бактерию обнаружили в вымени коров, в 1914-м – у свиней. В 1920 году бруцеллы получили название, под которым мы знаем их сегодня. В России первопроходцем изучения бруцеллеза в 1911 году стал выдающийся паразитолог и инфекционист Евгений Иванович Марциновский. Основательно это заболевание советские ученые стали исследовать с 1930-х годов.
Мореходы без корабля
Бруцеллы могут проникать в организм через микроскопические повреждения на коже, слизистой оболочке конъюнктивы глаз, пищеварительного тракта, дыхательных путей. Чаще всего человек заражается при употреблении сырого молока, мяса, неочищенной воды, во время разделки туш, обработки шкур больных животных, а также вдыхая пыль, содержащую микроскопические остатки шерсти или навоза. Несложно догадаться, что риск заболеть выше всего у сельских жителей, которые работают со скотом и продуктами животноводства.
Для бруцелл оказаться в организме человека – все равно что для мореходов попасть на необитаемый остров и остаться без корабля: можно жить, используя местные ресурсы, но уплыть уже не получится. Это тупиковый путь в распространении инфекции, здоровые люди не заражаются от больных. А вот если выпить парного молока с бруцеллами, заражение гарантировано.
Сложно найти и победить
Бруцеллез относят к особо опасным инфекциям, и этим все сказано. Им легко заразиться, лечение длительное, есть риск серьезных осложнений, в том числе приводящих к инвалидности, в отдельных случаях возможен и летальный исход. Сначала бруцеллы проникают в лимфатические узлы, затем разносятся с кровью по всему организму и поражают разные органы. Иммунная система бурно отвечает на вторжение чужаков, поэтому бруцеллез считается инфекционно-аллергическим заболеванием. До появления первых симптомов обычно проходит 1–6 недель (инкубационный период). Заболевание, как правило, протекает в одной из трех форм: острой, подострой (рецидивирующей) или хронической.
При острой форме сильно повышается температура – до 39 градусов, возникают озноб, потливость, беспокоят боли в мышцах, костях, ухудшается общее самочувствие, пропадает аппетит. При подостром бруцеллезе периоды лихорадки и ухудшения самочувствия чередуются с периодами улучшения. При хроническом — температура повышена незначительно, больной чувствует себя относительно хорошо, а остальные симптомы зависят от того, какие органы пострадали сильнее всего.

При этом поражения многообразны и затрагивают практически все системы органов человека. С появлением антибиотиков врачи стали бороться с бруцеллезом довольно успешно, тем не менее, даже сегодня есть вероятность фатальных осложнений. Если у человека диагностировали бруцеллез, болеть придется долго. При острой форме выздороветь, скорее всего, удастся только через 2–6 месяцев. Хроническая может продолжаться годами, известны отдельные случаи, когда болезнь не удавалось победить в течение 25 лет.
Спасение – вакцина
Конечно, огромную роль в профилактике бруцеллеза играют санитарные меры и личная гигиена. Но этого недостаточно, когда есть реальная угроза контакта с больным животным и заражения. В таких случаях нужна вакцинация.
Как создаются вакцины
Скорость создания вирусных вакцин напрямую зависит от вида разрабатываемой вакцины. Чаще всего разрабатываются четыре вида вакцин – живые, инактивированные, рекомбинантные и ДНК (РНК), а производятся первые три. Как правило, для создания вирусных вакцин от того или иного инфекционного заболевания необходимо иметь сам возбудитель заболевания, биосистему культивирования этого патогена (например, чувствительную к нему культуру клеток, куриные эмбрионы и другое) для его наработки и условия для проведения экспериментов in vivo c целью оценки эффективности разрабатываемой вакцины.
Создание вакцин включает в себя четыре стадии: научно-исследовательские работы (НИР), доклинические исследования (ДКИ), клинические исследования (КИ) и регистрацию. При разработке живых вакцин на этапе НИР производят аттенуацию (ослабление) исходного патогена тем или иным способом, например, путем пассирования на перевиваемых культурах клеток, реассортации, удаления генов вирулентности и так далее. Полученный таким образом аттенуированный штамм патогена используется для приготовления серий вакцины для ДКИ. В оптимальном случае данный этап можно завершить в течение полугода — двух лет.
При разработке инактивированных вакцин на этапе НИР производят инактивацию исходного патогена тем или иным способом, как правило, путем обработки формалином, β-пропиолактоном и ультрафиолетовыми лучами. Полученная биомасса убитого патогена или его части после его расщепления с помощью детергентов используется для приготовления серий вакцины для ДКИ. В оптимальном случае данный этап можно завершить в течение 4-6 месяцев.
При разработке рекомбинантных вакцин на этапе НИР производят, как правило, встройку в геном бактерий (например, Escherichia coli) или вирусных векторов (например, вирусы осповакцины и везикулярного стоматита) тех или иных генов исходного патогена, экспрессирующих белки, способные создавать иммунный ответ в организме человека. Полученная биомасса этих белков после очистки или сами живые вирусные вектора с встроенными генами патогена используются для приготовления серий вакцины для ДКИ. В оптимальном случае данный этап можно завершить в течение 1-3 лет.
Теоретически для создания вакцины, например, против коронавируса можно использовать любую из указанных платформ. Далее, независимо от вида вакцины следует этап испытаний – проводятся доклинические и клинические исследования, а затем регистрация вакцины. Это обычно занимает еще примерно два с половиной года. В условиях реальной эпидемиологической опасности регулятор может принять решение об ускоренном прохождении клинических исследований.
Зоонозные инфекции - инфекции животных, опасные для человека: причины, диагностика, лечение, профилактика
Источником инфекции при зоонозах служат животные. Заражение человека происходит при его попадании в среду, где проходит жизненный цикл возбудителя (например, во время туристических походов). Передача инфекции может происходить при укусе переносчиков, таких, как комары (японский энцефалит В). Или наоборот, например, на животноводческих фермах, возможна передача инфекции от домашнего скота. Кроме того, серьёзными (важными) источниками заболевания становятся домашние животные.
Вирусные инфекции животных - зоонозные инфекции
Возбудителями инфекций у человека могут стать свыше ста вирусов животных. Среди них можно отметить вирус обезьяньего герпеса, который вызывает тяжелейший энцефалит, или вирус птичьего гриппа, для обоих заболеваний характерна высокая смертность.
Болезнь от укуса крыс (садоку)
Возбудители болезни от укуса крыс (садоку) — Streptobacillus moniliformis и Spirillum minus, — проникающие в организм человека при укусе крысы. По окончании двухнедельного инкубационного периода в месте укуса возникает воспалительный очаг, сопровождающийся лимфангитом и регионарной лимфаденопатией, развитием генерализованной пятнисто-папулёзной сыпи.
Больные жалуются на повышение температуры, головную боль и общее недомогание. Наиболее серьёзное осложнение — эндокардит. Спонтанное выздоровление может произойти в течение 2 мес, но при отсутствии лечения смертность составляет 10%.
В основе диагностики — обнаружение возбудителя в тканях, выделение чистой культуры, молекулярно-генетический метод. Для лечения применяют пенициллин.
Чума как инфекция животных - зоонозная инфекция
Заболевание начинается внезапно, после короткого инкубационного периода, и характеризуется высокой температурой и токсинемией. Лимфатические узлы, ближайшие к очагу инфекции, резко увеличиваются в размерах (бубоны), а возникающая со временем септицемия сопровождается генерализованными кровотечениями. Лёгочная форма чумы — крайне тяжёлая пневмония, передающаяся воздушно-капельным путём.
В регионах, где она распространена, чума может быть диагностирована клинически.
Прямая микроскопия мазка из биоптата лимфатического узла, выделение гемокультуры возбудителя, молекулярно-генетические исследования используют для лабораторной диагностики чумы. Для лечения применяют тетрациклин, хлорамфеникол, аминогликозиды или ципрофлоксацин. Смертность при лёгочной форме заболевания достаточно высока. Важно, что использование возбудителя чумы возможно в качестве биологического оружия.
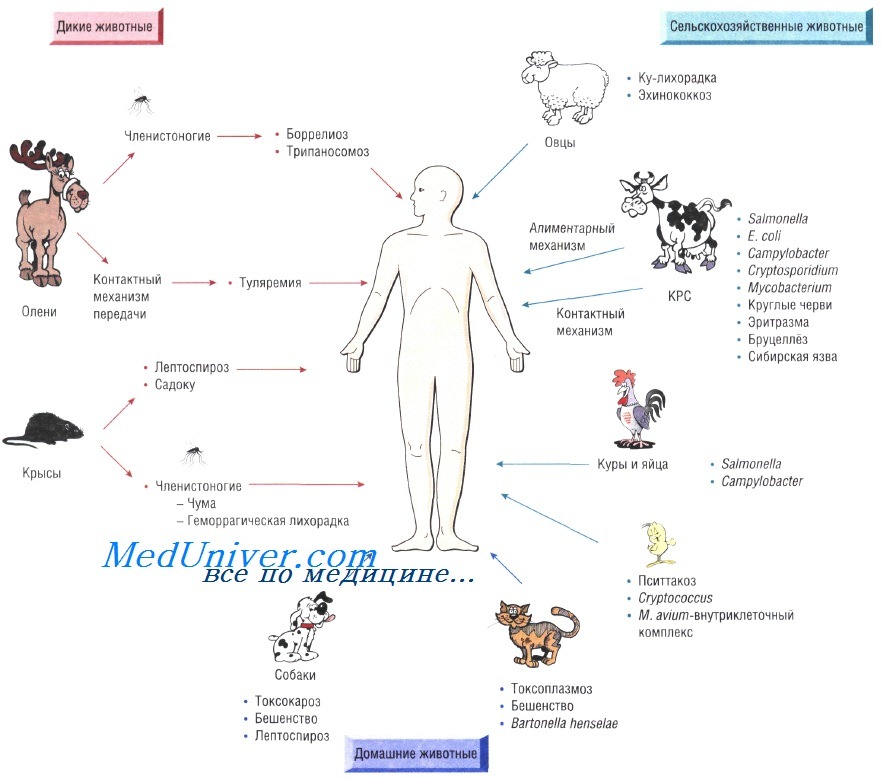
Источники зоонозных инфекций
Боррелиоз как инфекция животных - зоонозная инфекция
Переносчики боррелиоза — вши и клещи (в местах их распространения), паразитирующие на грызунах и оленя
Токсоплазмоз как инфекция животных - зоонозная инфекция
Окончательные хозяева Toxoplasma gondii — кошки, но возбудитель способен поражать овец, крупный рогатый скот и человека. Заражение происходит при проникновении в организм человека ооцист возбудителя из фекалий кошек или тканевых цист из инфицированного мяса (при неправильном приготовлении).
Дерматофиты как инфекция животных - зоонозная инфекция
Дерматофиты, которых считают возбудителями инфекций животных, передаются человеку при прямом контакте.
Токсокароз как инфекция животных - зоонозная инфекция
Возбудитель токсокароза — аскарида, паразитирующая в организме собак (Toxocara canis). Яйца попадают в почву с фекалиями заражённых животных. Инфицирование человека происходит при загрязнении продуктов питания или несоблюдении правил личной гигиены (грязные руки). Личинки выходят из яиц в кишечнике и мигрируют в лёгкие и печень.
Они не могут превратиться во взрослые половозрелые формы, но при миграции вызывают лихорадку, гепатоспленомегалию, лимфаденопатию и одышку. Если личинка проникает в глаз, то может произойти необратимая потеря зрения, вызванная воспалительным процессом в сетчатке.
Диагностика включает серологическое исследование с использованием ИФА. Заболевание обычно разрешается самостоятельно; при тяжёлом течении инфекции применяют альбендазол с хорошим эффектом. Лечение очагов офтальмологической формы инфекции следует начинать с приёма глюкокортикоидов, уменьшающих воспаление, противопаразитарная терапия менее эффективна.
Болезнь кошачьих царапин (фелиноз)
Через 10 дней в месте укуса или царапины возникает папулёзный очаг, вызванный Bartonella henselae. Заболевание сопровождается регионарной лимфаденопатией. Симптомы медленно исчезают в течение 2 мес, но в некоторых случаях болезнь переходит в хроническую форму. Заболевание может осложняться развитием генерализованной инфекции, обычно возникающей у пациентов со сниженным иммунитетом.
Диагностика основана на данных клинической картины, результатах реакции иммунофлюоресценции или ИФА. Выделение чистой культуры требует длительного времени. Для диагностики можно применять молекулярно-генетические методы. Эффективные препараты — азитромицин, тетрациклин или рифампицин.
Эхинококкоз как инфекция животных - зоонозная инфекция
Возбудители гидатидозного эхинококкоза человека — Echinococcus granulosus и Е. multilocularis. Окончательный хозяин Е. granulosus — собаки, в организме которых паразит развивается до взрослого ленточного червя и откладывает яйца, выделяемые с фекалиями. Затем яйца попадают в организм промежуточных хозяев (овец, грызунов), в результате чего в лёгких и печени животных образуется большое количество цист с эхинококками.
Цикл развития паразита считается завершённым, когда собака съедает мясо инфицированного животного. Человек — случайный хозяин паразита. Инфекция распространена в овцеводческих регионах. Окончательные хозяева Echinococcus multilocularis — лисы, волки и собаки, а промежуточные — грызуны.
Патогенез и клинические признаки эхинококкоза. Основные признаки заболевания обусловлены образованием паразитарных цист в печени, лёгких, брюшной полости и центральной нервной системе пациента. Одиночные кисты Е. multilocularis не имеют чёткой оболочки, поэтому паразиты располагаются в тканях в разветвлённом виде (плотная мелкобугристая опухоль, состоящая из конгломерата мелких пузырьков).
Диагностика эхинококкоза. Образовавшиеся цисты видны при ультразвуковом исследовании и компьютерной томографии. Кроме того, существуют методы обнаружения специфических антител и антигенов с помощью ИФА.
Разрыв цисты (при Е. granulosus) приводит к образованию множества дочерних цист в брюшной полости или развитию анафилактического шока.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Вирусные тропические лихорадки: диагностика, лечение, профилактика
В роли возбудителей энцефалита и геморрагической лихорадки могут выступать свыше сотни различных вирусов. Практически все они избирают человека в качестве хозяина случайно, при вторжении последнего в их жизненный цикл. Передача осуществляется при прямом контакте с заражённой кровью или физиологическими жидкостями, а также при укусах членистоногих (комаров, клещей и мошек). Некоторые инфекции характеризуются достаточно высокой смертностью пациентов.
Желтая лихорадка. Возбудитель жёлтой лихорадки — оболочечный однонитевой плюс-РНК-вирус. Заражение происходит при укусе комара Aedes aegypti. Жёлтая лихорадка — зоонозная инфекция, при этом человек становится случайным хозяином (джунглевая форма). Вспышки возникают периодически также при проникновении возбудителя в городскую среду (городская форма).
Методы диагностики — культивирование вируса, серологическое исследование. Профилактика — введение живой аттенуированной (ослабленной) вакцины и контроль над распространением переносчиков (комаров).
Лихорадка Денге
Переносчики лихорадки Денге — комары рода Aedes. Возбудитель — флавиви-рус, похожий по своим свойствам на вирус жёлтой лихорадки. Установлено 4 серотипа вируса. Инкубационный период 2—15 дней. При возникновении лихорадки наблюдают виремию, продолжающуюся несколько дней. Вирус лихорадки Денге распространён на территории стран тропической зоны и Ближнего Востока. Эпидемии возникают при появлении нового серотипа либо при массовом попадании неиммунных людей в места обитания вируса; в городах распространяются очень быстро, заболевание протекает тяжело.
После внезапного возникновения жара, головной боли и общего недомогания пациенты начинают жаловаться на боли в суставах и костях. Лихорадка может быть двухволновой. В некоторых случаях отмечают небольшую сыпь. Наиболее тяжёлая и опасная форма заболевания сопровождается геморрагическим синдромом, характеризующимся развитием шока и геморрагического диатеза (геморрагическая форма денге). Смертность 5—10%.
Методы диагностики — серологическое исследование, культивирование вируса, молекулярно-генетические методы. Единственный способ профилактики заболевания — количественный контроль переносчиков. Лечение симптоматическое.
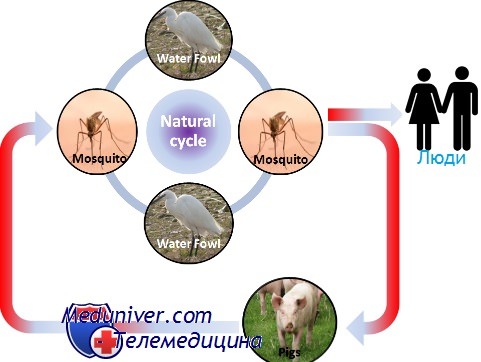
Эпидемиология японского энцефалита
Японский энцефалит В
Возбудитель японского энцефалита В — флавивирус; переносчики — комары. Природным источником вируса являются свиньи. В клинической картине доминируют симптомы тяжёлого энцефалита с высокой летальностью. Болезнь начинается остро с лихорадки, сильной головной боли, тошноты и рвоты.
В некоторых случаях отмечают судороги. При обследовании обнаруживают поражение черепных нервов и пирамидного пути. Для профилактики применяют вакцину.
Вирус лихорадки западного Нила
Заражение вирусом лихорадки западного Нила происходит так же, как при лихорадке Денге и японском энцефалите В. Вирус впервые был обнаружен в Северной Америке в 1999 г. и быстро проник на территорию Канады, Латинской Америки и Карибского бассейна.
Геморрагическая лихорадка Ласса
Ласская лихорадка — тяжёлая геморрагическая лихорадка, вызываемая аренавирусом. Передача инфекции осуществляется посредством контактного механизма от крыс к человеку, а затем и от человека к человеку. Вирус поражает все органы и системы организма. Пациенты жалуются на лихорадку, изъязвления в ротовой полости, мышечную боль и геморрагическую сыпь. Диагноз устанавливают на основании данных клинической картины и анамнеза заражения пациента.
Для его подтверждения применяют молекулярно-генетический метод с использованием обратной транскриптазы или серологические методы. На ранних стадиях заболевания и после контакта с инфицированными людьми назначают рибавирин.
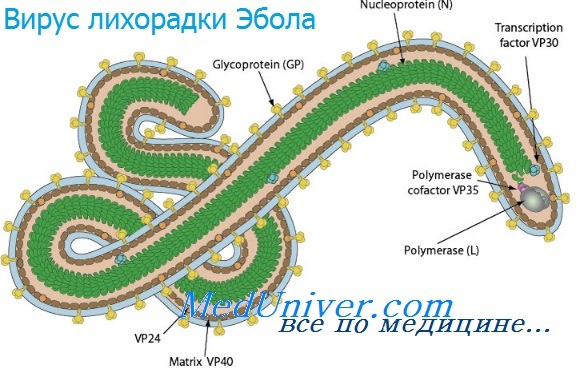
Инфекции вирусов лихорадки Эбола и марбургской болезни
Инфекции вирусов лихорадки Эбола и марбургской болезни - филовирусные инфекции распространены на территории Африки и передаются человеку от приматов и грызунов. Они характеризуются развитием тяжёлой геморрагической лихорадки и высоким уровнем смертности. Инфекция также передаётся при тесном контакте с инфицированными (особенно во внутрибольничной среде). Основной метод лечения — поддерживающая терапия и введение гипериммунной сыворотки.
Профилактику внебольничных инфекций затрудняет отсутствие возможности изоляции источника заболевания. Для предотвращения распространения внутри-больничной инфекции необходимо соблюдать строгие меры предосторожности при контакте с кровью и физиологическими жидкостями больных пациентов. Вакцина на основе вируса везикулярного стоматита, кодирующего антигены вируса лихорадки Марбург, способна защитить приматов даже при введении после заражения.
Хантавирус - хантавирусная лихорадка
Возбудитель передаётся человеку от грызунов, относится к группе буньявирусов. Инфекция, вызванная им, характеризуется геморрагической лихорадкой с почечным синдромом или хантавирусным лёгочным синдромом. Вирус широко распространён во всём мире. Передача от человека к человеку невозможна. По окончании инкубационного периода (2—3 нед) возникают лихорадка, головная боль, боль в спине, поражение конъюнктивы и нёба, а позднее — гипотензия, шок, олигурия, почечная недостаточность. Смертность около 5%.
Методы диагностики — серологическое исследование, молекулярно-генетические с использованием обратной транскриптазы. Предполагают, что рибавирин способен уменьшать вероятность смертельного исхода, но необходимые клинические исследования проведены не были.
Вирус Нипах
Парамиксовирус Нипах — возбудитель тяжёлых инфекций у людей и животных. Впервые выделен в Малайзии; обнаруживают на территории многих азиатских стран. Вызываемое им заболевание сопровождается развитием лихорадки и энцефалита и характеризуется высоким уровнем смертности. Источник инфекции — летучие мыши, питающиеся фруктами. Заражение происходит при контакте с мышами или промежуточными хозяевами (свиньями). Кроме того, возможна передача инфекции от человека к человеку.
Родственный вирусу Нипах вирус Хендра встречают реже. Переносчиками также служат летучие мыши. В клинической картине доминирует гриппоподобный синдром или энцефалит.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Зооноз – это инфекционная болезнь, передавшаяся людям от нечеловекоподобных животных. Зоонозными патогенами могут быть бактерии, вирусы или паразиты, а также нетрадиционные возбудители болезней, которые могут передаваться человеку при прямом контакте или через пищу, воду или окружающую среду. С учетом наших тесных связей с сельскохозяйственными, домашними и обитающими в природной среде животными зоонозы представляют собой серьезную проблему в области здравоохранения во всем мире. Они могут также приводить к сбоям в производстве продукции животного происхождения, предназначаемой для употребления в пищу и использования в иных целях, и в торговле такой продукцией.
Зоонозы составляют значительную долю из всех недавно выявленных и многих существующих инфекционных болезней. Некоторые болезни, такие как ВИЧ-инфекция, начинаются как зооноз, но позднее штаммы мутируют и поражают только людей. Другие зоонозы могут вызывать периодические вспышки болезней, таких как болезнь, вызванная вирусом Эбола, и сальмонеллез. Другие же, такие как новый коронавирус, вызывающий COVID-19, потенциально могут приводить к глобальным пандемиям.
Профилактика и контроль
Методы профилактики зоонозных болезней различаются в зависимости от патогенов; вместе с тем признается, что некоторые методы позволяют эффективно снижать риск на уровне местных сообществ и отдельных лиц. Безопасные и надлежащие руководящие принципы ухода за животными в сельскохозяйственном секторе способствуют снижению вероятности вспышек зоонозных болезней, вызываемых такими пищевыми продуктами, как мясо, яйца, молочные продукты и даже некоторые овощи. Стандарты в отношении чистой питьевой воды и утилизации отходов, а также меры по защите поверхностных вод в природной среде также важны и эффективны. Просветительские кампании в отношении мытья рук после контакта с животными и других поведенческих корректив могут уменьшить распространение зоонозных болезней в местных сообществах в случае их возникновения.
Устойчивость к противомикробным препаратам усложняет контроль и профилактику зоонозов. Применение антибиотиков среди животных, разводимых для получения продуктов питания, широко распространено и повышает потенциал лекарственно устойчивых штаммов зоонозных патогенов, способных быстро распространяться среди животных и людей.
Кто подвергается риску?
Зоонозные патогены могут передаваться людям при любых контактах с домашними, сельскохозяйственными или дикими животными. Рынки, торгующие мясом или субпродуктами диких животных, представляют особо высокий риск из-за большого числа новых или не подтвержденных документально патогенов, которые, как известно, существуют в некоторых популяциях диких животных. Сельскохозяйственные работники в районах, где среди сельскохозяйственных животных широко применяются антибиотики, могут подвергаться повышенному риску инфицирования патогенами, устойчивыми к современным противомикробным лекарственным препаратам. Люди, живущие рядом с дикой природой или в полугородских районах, где обитает большое число диких животных, подвергаются риску инфицирования от таких животных, как крысы, лисы или еноты. Урбанизация и разрушение природной среды обитания повышают риск зоонозных болезней из-за расширения контактов людей с дикими животными.
Деятельность ВОЗ
ВОЗ сотрудничает с национальными правительствами, научными учреждениями, неправительственными и благотворительными организациями, а также региональными и международными партнерами в области предотвращения угроз, связанных с зоонозами, и их воздействия на здоровье населения, социальную сферу и экономику, а также в области принятия соответствующих ответных мер. Эти усилия включают укрепление сотрудничества на стыке между человеком, животными и окружающей средой между различными соответствующими секторами на региональном, национальном и международном уровнях. ВОЗ также занимается наращиванием потенциала и продвижением основанных на фактических данных и эффективных с точки зрения затрат практических инструментов и механизмов профилактики, эпиднадзора и выявления зоонозов на основе отчетности, эпидемиологических и лабораторных исследований, оценки рисков и контроля, а также оказания помощи странам в их осуществлении.
Рабочие листы и материалы для учителей и воспитателей
Более 300 дидактических материалов для школьного и домашнего обучения
- Онлайн
формат - Диплом
гособразца - Помощь в трудоустройстве
Комсомольский-на-Амуре филиал краевого государственного бюджетного образовательного учреждения среднего профессионального образования “Хабаровский государственный медицинский колледж”
ПМ.01 Диагностическая деятельность
МДК 01.01 Пропедевтика клинических дисциплин
Лекция №3: Инфекции дыхательных путей. Зоонозные инфекции.
060101 - Лечебное дело углубленная подготовка,
очная форма получения образования.
курс II группа 21-ф
ОРВИ (грипп, парагрипп, риновирусная инфекция, аденовирусная инфекция, респираторно-синцитиальная вирусная инфекция (PC-инфекция,
Микоплазменная респираторная инфекция
Инфекционный мононуклеоз
Менингококковая инфекция

Грипп — острая респираторная антропонозная инфекция, протекающая с развитием интоксикации и поражением эпителия слизистой оболочки верхних дыхательных путей, чаще трахеи. Заболевание склонно к быстрому и глобальному распространению.
Инкубационный период 12час-2 сут.
Клиническая картина
1. Интоксикационный синдром характеризуется
- острым началом заболевания, быстрым (в течение нескольких часов)повышением температуры тела от субфебрильной до 40 °С и выше, сопровождающимся ознобом.
- головная боль, преимущественно в лобно-орбитальной области,
- выраженная общая слабость, разбитость и недомогание.
- Нередко отмечают миалгии, развивающиеся вследствие нарушений микроциркуляции и обменных процессов в мышцах,
- а также артралгии и головокружение.
- Возможны обморочные состояния и судорожный синдром (чаще у детей).
- Развиваются гиперемия лица и конъюнктив,
- Кожные покровы горячие, сухие.
- В результате диффузного поражения миокарда и его гипоксии тоны сердца становятся приглушёнными, иногда прослушивается систолический шум на верхушке сердца. Возникает тахикардия или нормокардия (иногда брадикардия). Наблюдают склонность к артериальной гипотензии.
2. Катаральный синдром развивается несколько позже, в ряде случаев он выражен слабо или отсутствует.
- жалобы на сухость, першение в горле
- болезненность в носоглотке,
- Отмечают застойную гиперемию, сухость, набухание и отёк слизистой оболочки носоглотки.
- Носовое дыхание затруднено; в первые дни болезни отделяемое скудное или вообще отсутствует, в последующем появляются серозные, слизистые или сукровичные выделения из носа.
- Характерны ларинготрахеит и бронхит, проявляющиеся саднением и болью за грудиной, учащением дыхания, сухим кашлем.
3. Геморрагический синдром проявляется лишь в 5—10% случаев.
На фоне гиперемированной, с цианотичным оттенком, зернистой слизистой оболочки ротоглотки возможны точечные кровоизлияния. В некоторых случаях отмечают носовые кровотечения.
Возможны тяжёлые проявления этого синдрома при развитии острого геморрагического отёка лёгких.
Длительность заболевания обычно не превышает 3-5 дней , хотя выраженная астения может сохраняться значительно дольше.
Дифференциальный диагноз.
1. Парагрипп — острое антропонозное вирусное заболевание, поражающее верхние дыхательные пути (особенно гортань) и протекающее с синдромом интоксикации (выражен слабо).
Клиника парагриппа имеет много общих симптомов с гриппом. Однако существуют некоторые отличия:
— парагрипп начинается постепенно и значительно уступает гриппу по выраженности интоксикации, температура редко превышает 38 °С;
— вирусы парагриппа преимущественно поражают гортань с развитием симптомов ларингита , особенно у детей. Клинически это проявляется осиплостью голоса, лающим сухим кашлем ; У детей первых лет жизни наиболее опасное осложнение — ложный круп
— слизистая оболочка ротоглотки неярко гиперемирована, а для гриппа характерна яркая, разлитая гиперемия в сочетании с мучительным надсадным кашлем и с болью за грудиной.
2. Риновирусная инфекция - Острое антропонозное вирусное заболевание с избирательным поражением слизистой оболочки носа
Риновирусная инфекция отличается от гриппа следующими симптомами:
— обильными серозными выделениями из носа на фоне незначительной интоксикации;
— слезотечением, частым чиханьем при отсутствии симптомов трахеобронхита;
— субфебрильной или даже нормальной температурой тела ;
— слегка гиперемированной слизистой оболочкой ротоглотки.
3. Аденовирусная инфекция — острая антропонозная вирусная инфекция, поражающая слизистые оболочки верхних дыхательных путей, глаз, кишечника, лимфоидную ткань и протекающая с умеренно выраженной интоксикацией.
Аденовирусная инфекция в клинической картине в отличие от гриппа обращают на себя внимание такие симптомы:
— увеличение регионарных лимфатических узлов;
— умеренный кашель, который может появиться на 3—4-й день ;
— иногда бывают увеличены печень и селезенка ;
— выражен экссудативный компонент , в то время как при гриппе только скудные выделения из носа; заложенность носа с обильным серозным, а позже — серозно-гнойным отделяемым.
— дифференциальная диагностика облегчается при наличии характерного для аденовирусной инфекции конъюнктивита, зачастую асимметричного;
— возможны боль в животе (особенно у детей) и диспепсические явления;
— характерна большая (до 8—12 сут) продолжительность лихорадочного периода ;
— несмотря на наличие иногда высокой (до 39 °С) температуры тела, общее состояние нарушено меньше, чем при гриппе;
— вместо лейкопении возможен умеренный лейкоцитоз.
4. Респираторно-синцитиальная вирусная инфекция (PC-инфекция ) — острое антропонозное вирусное заболевание с преимущественным поражением нижних отделов дыхательных путей.
При PC-инфекции ведущим является поражение нижних дыхательных путей, однако у взрослых клиническая картина может напоминать грипп, тем более, что по уровню интоксикации PC-инфекция занимает промежуточное положение между гриппом и парагриппом. Отличие состоит в следующем:
— в меньшей выраженности катаральных изменений в слизистой оболочке носоглотки; дужки и мягкое небо слабо гиперемированы;
— в клинике преобладают явления бронхита, иногда с бронхоспастическим компонентом ; трахеит с чувством жжения за грудиной отсутствует;
— у детей нередко развиваются бронхиолит, пневмония .
5. Микоплазменная респираторная инфекция — острое антропонозное инфекционное заболевание с поражением верхних дыхательных путей и развитием пневмонии.
Внезапное начало заболевания, озноб, миалгия, головная боль, упорный кашель, возникающие при микоплазменной пневмонии, требуют также дифференциальной диагностики с гриппом.
Микоплазменная пневмония отличается от гриппа такими симптомами:
— Больные жалуются на с ухой кашель, иногда сильный и мучительный, а также насморк, боли в горл е.
— нередко появлением полиморфной экзантемы с преимущественной локализацией вокруг суставов ;
— иногда увеличенной печенью;
— умеренным лейкоцитозом в крови;
— длительностью заболевания (до 4 нед).
Дифтерия — острое антропонозное инфекционное заболевание с аэрогенным механизмом передачи, вызываемое дифтерийными коринебактериями и характеризующееся местным фибринозным воспалением (чаще слизистых оболочек ротоглотки) и явлениями общей интоксикации с преимущественным поражением сердечно-сосудистой и нервной систем. (греч. diphthera — плёнка, перепонка).
Клиническая картина
Инкубационный период длится от 2 до 10 дней.
Клиническая классификация дифтерии, принятая в Российской Федерации, подразделяет заболевание на следующие формы и варианты течения.
• Дифтерия ротоглотки:
— дифтерия ротоглотки локализованная с катаральным, островчатым и плёнчатым вариантами;
— дифтерия ротоглотки распространённая;
— дифтерия ротоглотки субтоксическая;
— дифтерия ротоглотки токсическая (I, II и III степеней);
— дифтерия ротоглотки гипертоксическая.
• Дифтерийный круп:
— дифтерия гортани (дифтерийный круп локализованный);
— дифтерия гортани и трахеи (круп распространённый);
— дифтерия гортани, трахеи и бронхов (нисходящий круп).
• Дифтерия носа.
• Дифтерия половых органов.
• Дифтерия глаз.
• Дифтерия кожи.
• Комбинированные формы с одновременным поражением нескольких органов.
• Как отдельный тип инфекционного процесса выделяют бактерионосительство C.diphtheriae . Выделяют такие его варианты:
— реконвалесцентное (у переболевших дифтерией);
— носительство у здоровых лиц, то есть у тех, у которых ранее и в момент осмотра малейшие клинические признаки дифтерии отсутствовали.
Бактерионосительство по длительности может протекать как:
— кратковременное — возбудитель выделяется до 2 нед;
— средней длительности — от 2 нед до 1 мес;
— затяжное — более 1 мес;
— хроническое — от 6 мес до нескольких лет.
Инфекционный мононуклеоз —антропонозное вирусное заболевание преимущественно с аэрогенным механизмом передачи, характеризующееся интоксикацией, лихорадкой, генерализованной лимфаденопатией, специфическими изменениями в крови (лат. — mononucleosis infectiosa, англ. — infectious mononucleosis).
В честь первооткрывателей он получил свое название Epstain— Barr virus (EBV).
Клиническая картина
Инкубационный период от 4 до 15 дней
1. продромальный период , не специфические симптомы.
в течение нескольких дней наблюдают субфебрильную температуру тела, недомогание, слабость, повышенную утомляемость, катаральные явления в верхних дыхательных путях — заложенность носа, гиперемию слизистой оболочки ротоглотки, увеличение и гиперемию миндалин.
2. период разгара болезни . Характерно появление всех основных клинических синдромов: синдром интоксикации, ангины, лимфаденопатии, гепатолиенального синдрома.
3. период реконвалесценции.
Заболевание может протекать длительно, со сменой периодов обострений и ремиссий, из-за чего его общая продолжительность может затягиваться до 1,5 лет.
Клинические проявления инфекционного мононуклеоза у взрослых больных отличаются рядом особенностей. Заболевание часто начинается с постепенного развития продромальных явлений, лихорадка часто сохранятся более 2 нед, выраженность лимфаденопатии и гиперплазии миндалин меньше , чем у детей. Вместе с тем у взрослых чаще наблюдают проявления заболевания, связанные с вовлечением в процесс печени и развитием желтушного синдрома.
Менингококковая инфекция — острое антропонозное инфекционное заболевание с аэрогенным механизмом передачи, вызываемое менингококком и имеющее широкий диапазон клинических проявлений от бессимптомного бактерионосительства до бурно протекающих менингококкового сепсиса и менингоэнцефалита.
Клиническая картина. ИП – 2-10 дней
Классификация.
I. Первично-локализованные формы:
2. острый назофарингит;
II. Гематогенно-генерализованные формы:
4. смешанная форма (менингококцемия + менингит);
5. редкие формы (эндокардит, артрит, иридоциклит).
Острый назофарингит
-кашель, першение и боли в горле,
-заложенность носа и двусторонний ринит с гнойным (слизисто-гнойным) отделяемым;
Катаральные явления сопровождают головная боль и повышение температуры тела от субфебрильных до высоких величин.
Менингококцемия (менингококковый сепсис)
Опорный клинический признак, типичная для менингококцемии, — экзантема . Она обычно появляется в первые сутки заболевания
Сыпь геморрагического характера (звёздчатой формы) располагается на ягодицах, нижних конечностях, в подмышечных впадинах, на верхних веках и имеет тенденцию к слиянию. крупные элементы сыпи подвергаются некрозу.
Отличительная черта менингококцемии, позволяющая проводить клиническую дифференциальную диагностику с другими септическими состояниями, — отсутствие гепатолиенального синдрома.
Менингококковый менингит
Заболевание начинается остро с подъёма температуры тела до высоких значений и развития общемозговых симптомов — резкой мучительной головной боли, часто неукротимой рвоты без тошноты, не связанной с приёмом пищи.
- менингеальные симптомы : ригидность затылочных мышц, симптомы Кернига, Брудзинского и др.
Менингоэнцефалит
быстрое нарастание психических нарушений, сонливость, развитие стойких параличей и парезов. Менингеальная симптоматика при этом может быть выражена довольно слабо.
Определяют характерные для поражения вещества мозга патологические рефлексы — Бабинского, Оппенгейма, Россолимо, Гордона и др.
Анализ спинномозговой жидкости. Знать норму! Отличия серозного, гнойного менингитов и явлений менингизма.
Читайте также:

