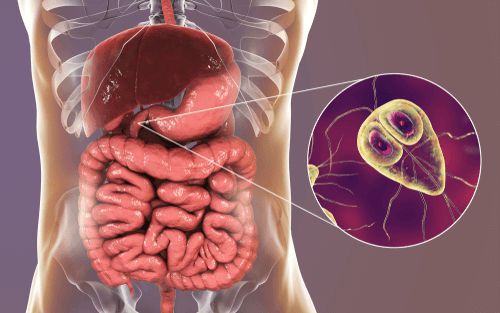
Аскариды в поджелудочной железе симптомы
Обновлено: 25.04.2024
Нам же ближе мнение Н.Б. Губергриц и Т.Н. Христич, выделяющих паразитарный панкреатит в качестве самостоятельной этиологической формы заболевания, которая чаше протекает в виде рецидивирующего ХП. В настоящее время описаны поражения ПЖ при аскаридозе, эхинококкозе, альвеококкозе, описторхозе, шистосомозе, клонорхозе, фасциолезе. Известно поражение ПЖ и другими гельминтами — анкилостомами, строигилоидами, бычьим цепнем и др.
Аскаридоз
Ascaris lumbricoides — человеческая аскарида — относится к классу нематод, или круглых червей. Это наиболее известный представитель отряда аскарид. Источник инвазии только больной аскаридозом человек. Аскаридоз — это геогельминтоз. Черви имеют огромную плодовитость, что обеспечивает продолжительность жизни вида.
Эпидемиология
Аскаридоз — гельминтная инфекция глобального распространения, насчитывающая более чем 1,4 млрд лиц, заражённых по всему миру. Большинство случаев заражения приходится на развивающиеся страны Азии и Латинской Америки. Среди ургентных детских госпитализаций в эндемичных областях частота аскаридоза достигает 50—60% от всех госпитализаций. Даже в развитых странах заболеваемость весьма высока. В США насчитывается 4 млн заражённых людей, при этом большое процентное соотношение составляют иммигранты из эндемичных для аскаридоза стран. Все случаи заражения Ascaris lumbricoides в индустриально развитых странах связаны с недостаточным соблюдением гигиенических норм.
Патогенез и патоморфология
В патогенезе поражения ПЖ выделяют не только механический, но и аллергический факторы. Наличие последнего, собственно, и объясняет развитие ХП даже после извлечения аскарид. При этом аллергены аскарид принадлежат к наиболее сильным паразитарным аллергенам. Возникают общие и местные реакции гиперчувствительности, что приводит к появлению эозинофильных инфильтратов в лёгких, печени, ПЖ. Морфологические изменения в ПЖ чётко коррелируют с клиническими признаками — ангионевротическим отёком, кожной сыпью (крапивницей), эозинофилией в крови, повышением уровня иммуноглобулинов в плазме крови.
При миграции аскарид в протоки (чаще в ГПП, реже в боковые панкреатические протоки) возникает нарушение оттока панкреатического секрета с развитием ОП различной степени тяжести, вплоть до тотального панкреонекроза. Частота тяжёлых форм деструктивного панкреатита среди всех случаев ОП на фоне аскаридоза достигает 4,8%. Нередко ОП сопутствует такое осложнение, как механический надрыв слизистой панкреатических протоков, жёлчевыводящих путей с развитием кровотечения.
Кроме того, развитие обструктивного панкреатита может быть связано не только с блоком протоков ПЖ взрослыми особями, но и закупоркой их яйцами гельминтов. Известны случаи, когда у некоторых пациентов через несколько месяцев и даже лет после атаки обструктивного ОП в ходе обследования по поводу рецидивирующего ХП обнаруживали причину заболевания — обструкцию ГПП или мелких протоков обызвествлёнными погибшими аскаридами с формированием комплекса кальцификатов. Описаны случаи абсцессов ПЖ и сальниковой сумки, кист ПЖ в результате длительного нахождения аскарид в ГПП. Наиболее частые осложнения, обусловленные миграцией гельминтов, — острая кишечная непроходимость, включая уровень ДПК, острый гепатит и гнойный холангит.
Клиническая картина аскаридоза ПЖ характеризуется симптомокомплексом ОП и ХП билиарнозависимого генеза (болевой абдоминальный синдром, желчная гипертензия, диспептические расстройства и проявления экзокринной недостаточности ПЖ). Тем не менее существуют некоторые патогномоничные симптомы, позволяющие предполагать аскаридоз в качестве причины панкреатита: относительно чаще, чем при ОП другой этиологии, регистрируют боли в правом подреберье и желтушность кожи и слизистых оболочек.
Более чем у 1/3 больных в рвотных массах выявляют аскариды, в 2/3 случаев их выявляют в кале. Большинство специалистов признают, что наличие аскарид в кале и/или рвотных массах у больного с клиникой ОП с большой долей вероятности предполагает паразитарную этиологию заболевания. Один из косвенных симптомов, позволяющих предполагать паразитарную этиологию панкреатита, — предшествующее атаке спонтанное прогрессирующее похудание.
Диагностика
Основной скринииговый метод — УЗИ. Сонографическая картина органов брюшной полости при билиарном панкреатите, обусловленном аскаридозом, характеризуется признаками жёлчной гипертензии (увеличение объёма и длины жёлчного пузыря с утолщением его стенок, дилатация общего жёлчного протока в отсутствие сладжа или камней). ПЖ увеличена (больше головка), паренхима её гипоэхогенна; ГПП расширен и распрямлён. При УЗИ нередко выявляют круглых червей в просвете ДПК. На ранней стадии аскаридоза в диагностике может помочь рентгенологическое исследование лёгких (инфильтративные изменения) в сочетании с эозинофилией в крови.
Существуют методы серологической диагностики (реакции непрямой гемагглютинации и латекс-агглютинации, иммуноферментный анализ), однако широкого применения в рутинной клинической практике они не имеют. В миграционную фазу можно обнаружить личинок аскарид в мокроте. В кишечную фазу решающее значение имеет обнаружение яиц гельминтов в фекалиях.
Лечение
Лечение панкреатита, вызванного аскаридозом, эндоскопическое (механическое, удаление аскарид, санация ГПП и общего жёлчного протока, ЭПСТ) в сочетании с антигельмингными препаратами. В последние годы эффективно используют новые, хорошо переносимые антигельминтные препараты (альбендазол). Лечение альбендазолом проводят без предварительной подготовки в дозе 400 мг однократно или в дозе 200 мг 2 раза в день. Препарат запрещён к применению при беременности и у детей до двух лет.
Аскаридоз (аскариды кишечника) - диагностика
Ascaris lumbricoides вызывает большую часть случаев аскаридоза человека. Встречаются спорадические случаи заражения свиной нематодой A. suum. Основная часть жизненного цикла этих паразитов проходит в тонкой кишке. Взрослая женская особь аскариды достигает 30 см в длину и способна откладывать до 200 тыс. яиц ежедневно.
Инфекция наиболее распространена в местах с антисанитарными условиями проживания, где человеческие фекалии используют в качестве удобрения. Считается, что в мире аскаридозом заражено 25% людей, в основном с бессимптомным течением заболевания. Легочные проявления возникают при транспульмональной миграции личинок, наличие других симптомов зависит от количества паразитов и качества потребляемой пищи.
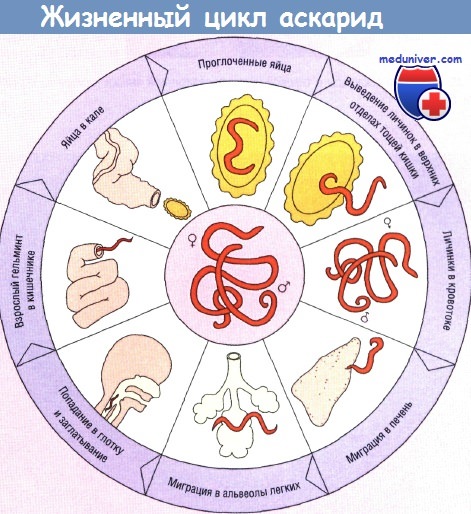
Жизненный цикл Ascaris lumbricoides. Передача яиц из почвы к человеку происходит без переносчика путем проглатывания.
Личинки выводятся в тонком кишечнике, током крови заносятся в печень, оттуда в легкие, трахею, гортань, пищевод, затем снова попадают в кишечник.
Созревание личинок до взрослых червей продолжается 2-3 мес. Если цикл не повторяется, взрослые особи живут в кишечнике 12-18 мес, а затем погибают.
Яйца попадают в почву с калом и при подходящей температуре и влажности сохраняют жизнеспособность многие месяцы.
Хотя малосимптомный аскаридоз больные переносят очень хорошо, он приводит к неполному усвоению питательных веществ у лиц с неполноценным питанием, а также к значительной потере азота вместе с большим количеством яиц, выделяемых гельминтами. При контрастном исследовании в просвете кишечника обнаруживают взрослых особей, однако диагноз ставят на основании обнаружения яиц или гельминтов в фекалиях.
Перфорация кишечника и кишечная непроходимость из-за наличия клубка взрослых паразитов встречается очень редко. Миграция паразитов в желчные протоки иногда приводит к холангиту или панкреатиту.
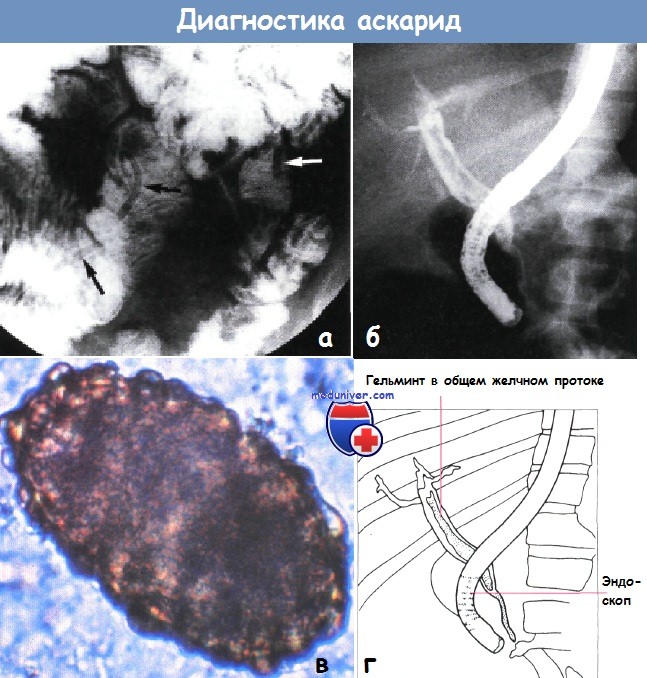
а - взрослые аскариды в тазовой части подвздошной кишки (показаны стрелками). Пассаж бария
б,г - аскариды в общем желчном протоке. Молодой пациент негроидной расы с острым панкреатитом и холангитом. Ретроградная эндоскопическая холангиопанкреатография.
в - неоплодотворенные яйца Ascaris lumbricoides в мазке фекалий
Дополнительно: Клиническая рекомендация МЗ РФ Аскаридоз у детей.pdf - Получить книгу по медицине
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
ЭРХПГ, КТ, МРТ, УЗИ признаки паразитов желчных протоков и протока поджелудочной железы
а) Определение:
• Поражение желчных протоков, протока поджелудочной железы, обусловленное паразитарными инфекциями (например, аскаридозом, клонорхозом, эхинококкозом, фасциолезом)
б) Визуализация:
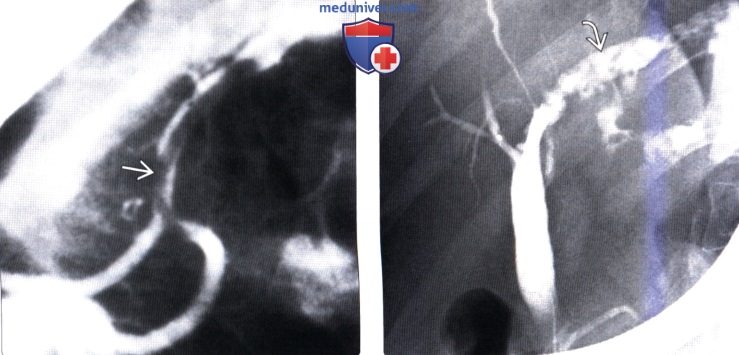
(Слева) На рентгенограмме (ЭРХПГ) визуализируется аскарида в главном панкреатическом протоке, поражение которого происходит значительно реже по сравнению с желчными протоками, скорее всего, из-за его относительно небольшого диаметра. Воспаление поджелудочной железы может быть обусловлено паразитарной инвазией панкреатического протока или желчных протоков.
(Справа) На рентгенограмме (ЭРХПГ) определяется расширение левого печеночного протока с наличием множественных дефектов наполнения, обусловленных трематодами. Вытянутая форма дефектов больше характерна для трематод в просвете внутрипеченочного протока, чем для конкрементов.
5. Рентгенография:
• ЭРХПГ: дефекты наполнения линейной, эллиптической или округлой формы в расширенных желчных протоках или панкреатическом протоке
в) Дифференциальная диагностика паразитов желчных протоков и протоков поджелудочной железы:
1. Бактериальный холангит:
• Пиогенная инфекция желчных протоков, обусловленная их обструкцией
• Расширение желчных протоков, утолщение и интенсивное контрастное усиление их стенок, а также неравномерное накопление контраста в паренхиме печени
2. Рецидивирующий пиогенный холангит:
• Заболевание, проявляющееся формированием пигментных кон крементов во всех отделах билиарного дерева, множественными стриктурами желчных протоков, а также повторяющимися эпизодами холангита
• Практически во всех случаях возникает у людей родом из Юго-Восточной Азии
• Непропорциональное расширение центральных внутрипеченочных и внепеченочных желчных протоков, а также наличие камней в их просвете
• Может быть обусловлен паразитарной инвазией (аскаридоз, клонорхоз) или бактериальной инфекцией желчных протоков
4. Холангиокарцинома:
• Опухоль желчных протоков с характерным отсроченным контрастным усилением при многофазных исследованиях
• Холангиокарцинома чаще всего приводит к расширению желчных протоков, атрофии печени в периферических отделах по отношению к опухоли, а также ретракции капсулы печени
• Опухоль с преобладающим внутрипротоковым типом роста больше напоминает объемное образование (и имеет инфильтративный характер) по сравнению с паразитами
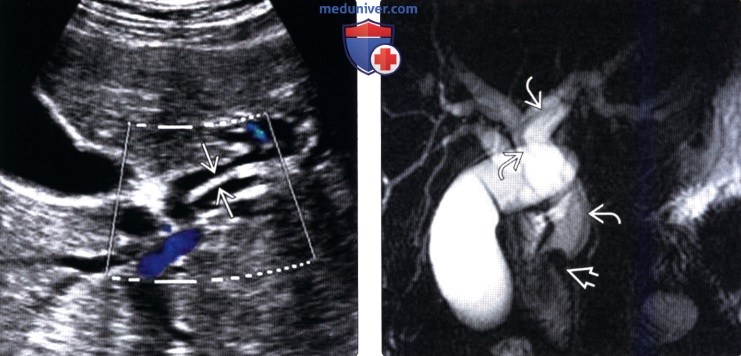
(Слева) На сонограмме (цветовая допплерография) у пациента с лихорадкой и желтухой в расширенном левом печеночном протоке определяется эхогенный дефект наполнения вытянутой формы, обусловленный наличием паразитического червя.
(Справа) На корональной МРХПГ у этого же пациента определяется расширение внутри- и внепеченоч-ных желчных протоков; в левом общем печеночном протоке (и вплоть до дистальных отделов общего желчного протока) виден дефект наполнения (аскарида). Дефект наполнения в дистальных отделах общего желчного протока, как выяснилось в конечном итоге, был обусловлен холангиокарциномой - известным осложнением аскаридоза.
г) Патология. Общая характеристика:
• Этиология:
о Аскаридоз: попадание в пищеварительный тракт яиц, из которых в тонкой кишке вылупляются личинки:
- Проникновение личинок через слизистую оболочку кишечника в циркуляторное русло → миграция в легкие
- Инвазия альвеол → восходящее поражение трахеобронхиального дерева → проглатывание → созревание взрослых особей в тонкой кишке
о Клонорхоз: попадание трематод в пищеварительный тракт с сырой пресноводной рыбой → разрушение оболочки метацеркария в двенадцатиперстной кишке — миграция в фатерову ампулу и восходящее поражение желчных протоков
- Трематоды могут существовать в желчных протоках (обычно малого и среднего размера) на протяжении 15-20 лет
о Эхинококкоз: промежуточный хозяин-овца, окончательный хозяин-собака:
- Проглатывание яиц — попадание паразитов в печень по системе воротной вены
- Личиночная стадия эхинококкоза: гидатидная киста
- Гидатидная киста часто сообщается с малыми желчными протоками
- Явный прорыв кисты в желчные протоки возникает в 5-15% случаев
о Фасциолез: попадание в пищеварительный тракт человека зараженного водяного кресса или употребление контаминированной воды с цистами личинок → пенетрация личинками стенки двенадцатиперстной кишки → выход личинок в брюшную полость → пенетрация глиссоновой капсулы и проникновение в паренхиму печени:
- В конечном счете паразиты попадают в желчные протоки и могут существовать в их просвете в течение многих лет
• Сопутствующие патологические изменения:
о При клонорхозе и аскаридозе в 6-8 раз повышается риск возникновения холангиокарциномы
о Клонорхоз очень часто сочетается с рецидивирующим пиогенным холангитом
д) Клинические особенности:
1. Проявления паразитов желчных протоков и протоков поджелудочной железы:
• Наиболее частые признаки/симптомы:
о Бессимптомное течение у пациентов с заболеванием легкой степени тяжести, низкой паразитарной нагрузкой
о Боль в правом подреберье (симптомы напоминают желчную колику):
- Лихорадка, лейкоцитоз, сепсис позволяют заподозрить острый холангит, острый холецистит, абсцесс печени
о Снижение веса, диарея, желтуха, отсутствие желания принимать пищу, учащенное сердцебиение
о Обструкция тонкой кишки (часто возникает при аскаридозе, особенно если аскариды находятся в дистальных отделах подвздошной кишки)
2. Демография:
• Возраст:
о Аскаридоз чаще встречается у детей, тем не менее, поражение печени и билиарной системы больше типично для взрослых, поскольку желчные протоки детей могут оказаться слишком маленькими для проникновения паразитов
о Возбудители клонорхоза могут существовать в желчных протоках до 25 лет, симптомы возникают чаще у пожилых пациентов по мере нарастания тяжести заболевания (паразитарной нагрузки) со временем
о Фасциолез чаще всего поражает детей младшего возраста
• Пол:
о Аскаридоз печени и желчных протоков чаще встречается у женщин (3:1)
• Эпидемиология:
о Аскаридоз-превалирующая гельминтная инфекция в мире:
- Заражены, предположительно, 33% населения земного шара
- Заболевание больше всего распространено в тропических странах (Южная Азия, Юго-Восточная Азия) в связи с неправильным питанием и загрязнением питьевой воды неочищенными сточными водами, а также использованием содержимого канализации в качестве удобрения
о Клонорхоз - заболевание, эндемичное для Азии; в странах Запада случаи клонорхоза связаны с путешествиями и иммиграцией:
- Более чем в 80% случаев заболевание обнаруживается в Китае
о Эхинококковая инфекция (Echinococcus granulosus) эндемична для слабо развитых пастбищных регионов (Средиземноморья, Африки, Южной Америки)
о Фасциолез встречается в регионах с развитым овцеводством (обычно с умеренным климатом), в т.ч. в Южной Америке, Европе, Китае, Африке, на Ближнем Востоке
3. Течение и прогноз:
• На ранних стадиях заболевание может проткать бессимптомно, поскольку для возникновения симптоматики необходима высокая паразитарная нагрузка
• Осложнения обычно связаны с тяжелым течением заболевания и включают в себя острый холангит, острый холецистит, абсцесс печени, острый панкреатит
4. Лечение:
• Антигельминтные препараты: празиквантел (умеренно эффективен при клонорхозе, эффективность лечения составляет 20% при разовом приеме); альбендазол больше эффективен для лечения аскаридоза; триклабендазол-высокоэффективный препарат для лечения фасциолеза
• Для пациентов с признаками острого холангита, с недостаточным ответом на медикаментозную терапию, может потребоваться эндоскопическая экстракция паразитов или декомпрессия/стентирование желчных протоков:
о При вовлечении желчного пузыря, как правило, требуется холецистэктомия
• Резекция печени и билиарное стентирование в случае гидатидной кисты (при билиарной инвазии/разрыве)
е) Список использованной литературы:
1. Das АК: Hepatic and biliary ascariasis. J Glob Infect Dis. 6(2):65-72, 2014
Что такое лямблиоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Лямблиоз — это острое и хроническое паразитарное заболевание человека в виде манифестных форм или носительства, вызываемое кишечными лямблиями, которые колонизируют слизистую оболочку преимущественно тонкого кишечника, нарушают процессы пристеночного пищеварения и способствуют развитию и усугублению поражения желудочно-кишечного тракта и других заболеваний.
Этиология
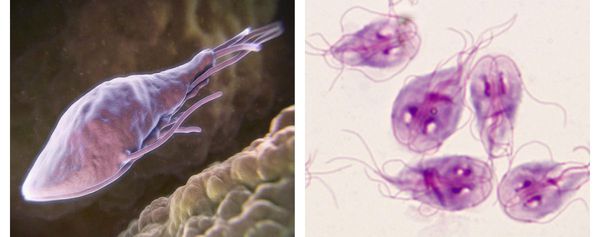
Возбудитель — лямблия. Данный род паразитов включает в себя шесть типов, но заболевание человека вызывает только один тип — кишечная лямблия (Giardia duodenalis, Giardia lamblia, Giardia intestinalis). Это жгутиковое микроскопическое простейшее, впервые описанное чешским медиком-анатомом Д.Ф. Лямблем в 1859 году. Оно имеет до восьми генетических подтипов, но для человека патогенны только А и В (также имеют подтипы).
Вид — Giardia lamblia
Возбудитель лямблиоза (кишечная лямблия) существует в виде двух жизненных форм:
- вегетативная (трофозоиты) — стадия активного размножения внутри организма;
- цистная — образуется при неблагоприятных условиях среды.
Трофозоиты — это анаэробные, грушевидные микроорганизмы размерами 9-18 мкм. Они обитают в верхних отделах тонкого кишечника. Подвижны (имеют характерное движение в виде вращения вокруг продольной оси — боковое движение), тело спереди расширено и закруглено, сзади сужено и заострено. Имеют в составе два ядра (между ними пролегают опорные нити — аксостили) и парные органоиды — четыре жгутика и два медиальных тела.
Трофозоиты не имеют цитостома — органа заглатывания пищи и пищеварительной вакуоли, поэтому они всасывают пищу, переваренную хозяином (в основном, углеводы), всей поверхностью тела. Это называется осмотическим питанием.
Как выглядят лямблии:
В передней их трети тела расположен присасывательный диск в виде специального углубления. С его помощью лямблии прикрепляются к ворсинкам слизистой оболочки тонкого кишечника. Цитоплазматическая мембрана задней поверхности имеет по краям булавовидные выросты, что также создаёт дополнительную прикрепляющую составляющую.
Размножаются путём продольного деления. Слабо устойчивы в условиях окружающей среды при покидании организма хозяина: при комнатной температуре даже в отсутствии агрессивных факторов быстро погибают.
Цистная форма неподвижна. Паразиты имеют овальную форму, лишены свободных жгутиков (сложно свёрнутые), их размеры достигают 10-14 мкм, окружены толстой, несколько отделённой от тела оболочкой (данная особенность имеет значение при распознавании вида).
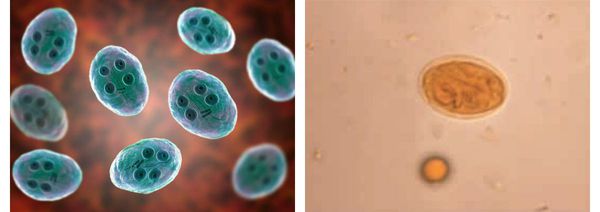
Зрелые цисты внутри имеют четыре ядра, незрелые — два ядра. Образуются в нижних отделах кишечника в процессе выхода из организма с фекалиями. Очень устойчивы во внешней среде: могут сохраняться месяцами в воде при температуре 4-20°C, при хорошей влажности способны сохраняться на контаминированных (обсеменённых) продуктах питания до недели. При кипячении цисты погибают мгновенно, а при высушивании и низкой влажности гибель наступает в течении суток. Устойчивы к бытовому хлорированию воды, действию щелочей и кислот, ультрафиолетовому излучению. Низкие температуры переносит относительно хорошо, но при этом снижая свою жизнеспособность. [1] [3] [6] [9]
Эпидемиология
Распространение заболевания повсеместное, преимущественно в странах с влажным тёплым климатом. Только официально выявляемые случаи в России приближаются к 150 тысячам в год.
Сезонность выражена неярко, некоторый всплеск заболеваемости отмечается в тёплое время года. Возрастной состав больных склоняется в сторону детей.
Источник заражения — люди (больные различными формами лямблиоза и паразитоносители), причём наибольшая заразность наблюдается в подостром периоде заболевания, когда в 1 г фекалий может содержаться до нескольких десятков миллионов цист. Лямблии животных (нечеловеческие типы паразитов) не имеют доказательной базы в плане распространения и заражения человека.
Факторами передачи паразитов выступает загрязнённая цистами термически не обработанная питьевая вода, пища, грязные руки (возможна прямая передача от человека к человеку). Определённую роль в передаче лямблий играют насекомые (тараканы, мухи) и животные (собаки, кошки) — они являются механическими переносчиками (паразиты располагаются на их теле, шерсти, лапках, транзитом в кишечнике).
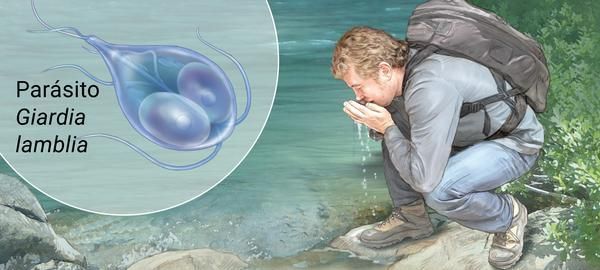
Механизм передачи — фекально-оральный (водный, пищевой и контактно-бытовой пути). Наиболее часто передача осуществляется:
- через водопроводную воду;
- при употреблении плохо промытых зелени и овощей (или промытых под водопроводной водой без последующей термической обработки);
- при нарушении правил санитарной гигиены, особенно в детских коллективах.
Доза заражения — от 10 до 100 цист (в зависимости от индивидуальных свойств иммунной реактивности кишечника). Возможны случаи невосприимчивости к паразитам: цисты лямблий, встречая агрессивно настроенную среду кишечника, проходят транзитом и выделяются в окружающую среду в неизменённом виде.
Иммунитет после лямблиоза нестойкий и ненапряжёный, возможно повторное заражение. Повышенный риск заболевания имеют лица с патологией иммунитета кишечника и дефицитом IgA. [2] [3] [5] [8] [10]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы лямблиоза
Инкубационный период длится от нескольких дней до месяца и более. Чаще всего при заболевании не наблюдается вообще никаких клинических проявлений, особенно у взрослых.
К основным возможным симптомам лямблиоза относятся:
- Симптомы интоксикации и вегетативных изменений — повышенная утомляемость, плаксивость, раздражительность, нарушение ритма сна, головокружения, аритмии, субфебриллитет и другие.
- Симптомы поражения ЖКТ — дискомфорт и боли различной интенсивности и характера в различных отделах живота, тошнота, снижение аппетита, появление чувства горечи во рту, нарушения стула (запоры и поносы), налёт на языке и неприятный запах изо рта, снижение массы тела и другое.
- Симптомы поражения кожи — аллергические высыпания различного характера и локализации, атопический дерматит, бледность и шероховатость кожи, повышенная сухость покровов, хейлит (воспалительные изменения кожи губ и их слизистой), заеды (трещинки в уголках рта), нетипичное/неконтролируемое течение хронических патологий кожи.
- Усиление развития и обострения заболеваний, прямо не связанных с лямблиозом — бронхиальная астма, псевдоаллергические явления, гастриты, язвы желудка и двенадцатиперстной кишки, холецистит, неспецифический язвенный колит, артриты и другое.
- Симптомы мальабсорбции (потери питательных веществ) — авитаминозы, отставание в физическом и умственном развитии, дистрофия (эти проявления более характерны для детей).
Лямблиоз у детей
Как правило, у детей первыми симптомами лямблиоза становится появление субфебрильной или фебрильной температуры (37,1–38,0°C или 38,0–39,0°C), болей в животе, тошноты, иногда рвоты, метеоризма, жидкого стула. Живот при этом болезнен, вздут, урчит по ходу кишечника. Грудные дети становятся беспокойными, кричат, нарушается сон, симптомы лямблиоза усиливаются во время и после кормления, возможно появление аллергодерматозов и опрелостей. В динамике при отсутствии лечения это может приводить к нарушению роста и психоэмоционального развития, частым простудным или аллергическим заболеваниям, развитию хронических проблем органов ЖКТ.
У детей более позднего возраста и взрослых яркие симптомы лямблиоза наблюдаются редко — на первый план выходит постепенное развитие диспепсических явлений со стороны ЖКТ умеренного характера:
- метеоризм;
- дискомфорт и боли в животе преимущественно в околопупочной области и правом подреберье;
- нарушения стула в различных сочетаниях;
- появление налёта на языке;
- иногда горечь во рту и кожные проявления (усиление выраженности угревой сыпи, хронических полиэтиологических заболеваний, например, псориаза и дерматитов);
- возможны вегетативные расстройства, головные боли, головокружения, неустойчивость артериального давления, повышения температуры тела, чувствительность лимфоузлов.
Лямблиоз у беременных
Лямблиоз у беременных не имеет каких-либо специфичных отличий от лямблиоза у остальных людей, но может приводить к повышению риска развития у беременной В-12 дефицитной анемии и снижению веса плода (гипотрофии). [1] [3] [5] [7] [10]
Патогенез лямблиоза
Характерен так называемый "симптом манной крупы" — белёсые полусферические выбухания слизистой оболочки двенадцатиперстной кишки, представляющие собой зоны очагового отёка со скоплением увеличенного количества лейкоцитов.
Посредством механического раздражения и выделения паразитами продуктов жизнедеятельности (токсическое влияние) происходит стимуляция образования слизи, повышение регенераторной функции кишечника, нарушение выработки факторов нейрогуморальной регуляции пищеварения (холецистоцикин и других) и двигательной активности гепатогастродуоденальной области. Это ведёт к дезорганизации висцеро-висцеральных связей области двенадцатиперстной кишки, поджелудочной железы и желчевыводящей системы, а также к нарушению функционирования органов ЖКТ, нарушению микробиоценоза кишечника, активизации анаэробной флоры, расстройствам расщепления и всасывания белков, жиров, углеводов, витаминов и микроэлементов.
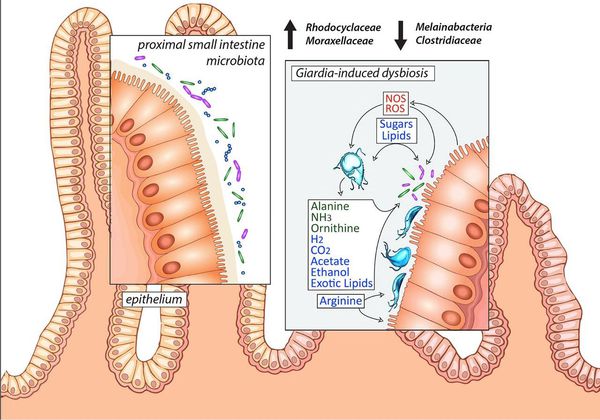
Возникает воспаление слизистой кишечника по типу реакций гиперчувствительности замедленного типа, происходит воздействие на иммунорегуляторные белки (мимикрия), снижение выработки иммуноглобулинов (в частности IgA) из-за нарушения всасывания белков и снижение фагоцитарной активности. Всё это в совокупности со всасываемыми продуктами жизнедеятельности лямблий становится причиной истощения иммунной системы (как кишечника, так и общего иммунитета), развития хронического поражения кишечника, провоцирует длительное обострение имеющихся хронических заболеваний и усугубление ряда аллергозависимых дерматозов. [1] [4] [7] [8]
Классификация и стадии развития лямблиоза
По клинической форме лямблиоз бывает:
- бессимптомным (носительство);
- кишечным — преимущественно симптомы кишечной формы, но можгут быть и гастритические проявления (дискомфорт в животе, неустойчивый стул, тошнота);
- билиарно-панкреатическим (рефлекторный) — дискомфорт в эпигастрии и правом подреберье, привкус горечи во рту, повышенная частота развития плохо контролируемых гастродуоденитов и панкреатитов;
- астено-невротическим — слабость, вялость, повышенная утомляемость, раздражительность, эмоциональная неустойчивость;
- токсико-аллергическим — периодические высыпания на теле, обострение хронических кожных заболеваний и бронхиальной астмы, эозинофилия;
- смешанным.
Течение лямблиоза бывает трёх типов:
- острым — до одного месяца;
- подострым — 1-3 месяца;
- хроническим — более трёх месяцев.
По наличию осложнений лямблиоз бывает:
Выделяют три степени заболевания:
Осложнения лямблиоза
Возможны специфические и неспецифические осложнения лямблиоза.
К специфическим относятся:
-
— зудящие обширные высыпания на теле;
- отёк Квинке — выраженный отёк подкожной клетчатки, иногда сопровождающийся зудоим и чувством удушья;
- офтальмопатия — нарушения восприятия органом зрения;
- артрит — дискомфорт и боли в суставах;
- гипокалиемическая миопатия — слабость определённых групп мышц.
К неспецифическим осложнениям относятся:
- наслоение интеркуррентных заболеваний (вторичная флора);
- белково энергетическая недостаточность (гипо- и авитаминоз, снижение веса, анемия и другие). [1][2][8][10]
Диагностика лямблиоза
Лабораторная диагностика лямблиоза включает в себя:
- Клинический анализ крови — в остром периоде наблюдается эозинофилия, базофилия и повышение СОЭ; в последующие периоды — умеренная эозинофилия или нормальное значение эозинофилов, иногда незначительная базофилия.
- Биохимический анализ крови — иногда отмечается повышение уровня общего билирубина и амилазы.
- Копроовоскопическое исследование кала — "золотой стандарт" диагностики. Оно позволяет выявить цисты (наиболее часто) и вегетативные формы лямблий (в редких случаях). В виду прерывистого цистообразования показано неоднократное исследование с некоторым интервалом (семь дней). Существует широко распространённое заблуждение о том, что кал нужно сдавать "тёплым" (свежим). На самом деле, в этом нет никакой необходимости. Так как данное исследование предполагает обнаружение цист лямблий, которые очень устойчивы во внешней среде, период от дефекации до исследования никоим образом не влияет на информативность результата анализа.
- Иммунохроматографический метод и ПЦР-диагностика кала (выявление антигенов и нуклеиновых кислот паразита) — имеет хорошую информативность и вполне может применяться в комплексе с другими методами исследований.
- ИФА-диагностика — малоинформативное исследование, так как локализация лямблий в просвете кишечника не создаёт условий для полноценного иммунного ответа, который наблюдается в основном у детей при остром заболевании, что создаёт значительное число ошибочных результатов как гипо-, так и гирпедиагностики.
- Дуоденальное зондирование (выявление вегетативных форм лямблий в двенадцатиперстной кишке) — может применяться в сложных диагностических случаях и при подозрении на коинвазирование (например, описторхами при описторхозе).
- УЗИ органов брюшной полости и ФГДС — позволяют выявить признаки нарушения моторики гепатобилиарной области. [2][3][5][6][9]
Дифференциальная диагностика предполагает исключение следующих заболеваний:
- паразитарные заболевания другой этиологии (как кишечной, так и внекишечной локализации);
- хронический гастродуоденит (симптомосходная симптоматика);
- кишечные инфекции (сальмонеллёз, дизентерия, ротавирус и другие);
- дисбиоз кишечника (сборное понятие, характеризующееся неустойчивостью стула, дискомфортом в животе различного характера, снижением веса и другими симптомами). [1][5][9]
Лечение лямблиоза
Лечение острой формы лямблиоза, которая возникает в основном у детей, должно осуществляться в стационаре и включать в первую очередь дезинтоксикационную и дегидратационную терапию, а также щадящее питание.
Медикаментозная терапия
При подтверждении диагноза проводится этиотропное лечение одним из противолямблиозных препаратов (нитрогруппа) в сочетании с желчегонными средствами, и лекарствами, улучшающими микрофлору кишечника.
При длительном хроническом течении в виду персистирующей колонизации лямблиями слизистой оболочки тонкого кишечника и местным иммунодефицитом курс лечения должен быть комплексным, включающим:
- диета (потреблять меньше углеводов);
- средства этиотропного воздействия (химиопрепарат);
- приём желчегонных препаратов;
- иммунотерапию (усиление фагоцитоза и восполнение дефицита IgA);
- устранение дисбиоза кишечника (пробиотики).
К сожалению, в последнее время всё чаще встречаются штаммы лямблий, устойчивых к различным видам противопаразитарной терапии, поэтому средняя вероятность успешной эрадикационного лечения не превышает 85%.
Гигиена при лечении лямблиоза
Лямблиоз редко передаётся между членами семьи, если соблюдать простейшие гигиенические правила: мыть руки после посещения уборной, перед едой и после контакта с животными.
Лечение народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Без адекватного лечения лямблиоз может привести к различным осложнениям: крапивнице, отёку Квинке, нарушениям зрения, артриту и слабости мышц.
Лечение лямблиоза у детей
Новорождённых от лямблиоза, как правило, не лечат, так как нет подходящих препаратов. В основном рекомендуется улучшать микрофлору и работу кишечника.
Детей старшего возраста лечат так же, как и взрослых, но подбирают необходимую дозировку и форму препарата.
Лечение лямблиоза у беременных
Беременным лечение, как правило, противопоказано (потенциальный вред препаратов превышает пользу от лечения), в основном предпочтение отдаётся улучшению флоры и работы кишечника.
Контроль излеченности
После курса лечения проводится паразитологический контроль методом копроовоскопии или ПЦР не ранее двух недель после завершения курса лечения длительностью в три месяца со сдачей анализа раз в месяц. [1] [3] [4] [5]
Прогноз. Профилактика
При назначении адекватного лечения прогноз благоприятен, осложнения редки.
Специфической профилактики не разработано. Основной упор следует делать на меры соблюдения санитарных норм:
/53/1.jpg)
Эпидемиология. Ascaris lumbricoides — круглый червь, возбудитель одного из самых распространенных паразитозов во всем мире. Заболевание наиболее распространено в тропических и субтропических странах, где им страдают около 30,0 % взрослых и около 90,0 % детей. В США аскаридоз — третий по частоте гельминтоз. В Украине распространенность аскаридоза составляет 138,01 на 100 тыс. населения, ежегодно регистрируется около 65 тыс. вновь заболевших [1]. Частота проявлений заболевания со стороны желчных путей и поджелудочной железы (ПЖ) колеблется по данным различных авторов. Например, в Кашмире (Индия) у 5 взрослых из 1105 обследованных с помощью УЗИ были обнаружены аскариды в желчных путях, и в этом регионе аскаридоз признан таким же частым заболеванием, как и желчнокаменная болезнь [11]. В этом же регионе из 500 больных с гепатобилиарными и/или панкреатическими проявлениями аскаридоза в 6,0 % случаев первым проявлением был острый панкреатит (ОП) [12]. В этой же части Индии из 256 больных с диагнозом ОП этиологическим фактором заболевания в 23,0 % случаев оказался аскаридоз [7]. В эндемичных странах аскаридоз является причиной заболеваний желчных путей и ПЖ в трети случаев [19].
Патогенез. Заражение происходит при проглатывании зрелых яиц, содержащих инвазивные личинки. Последние выходят из яиц в нижних отделах тонкой кишки и проникают в кишечную стенку, откуда начинают мигрировать по большому и малому кругу кровообращения, попадают в легкие, выходят из капилляров. Затем по верхним дыхательным путям (при откашливании) личинки попадают в глотку, проглатываются и снова оказываются в кишечнике, где превращаются в половозрелых червей. От заражения и до момента, когда половозрелые аскариды начинают выделять яйца, проходит 2,5–3 месяца. Продолжительность жизни аскариды — 9–11 месяцев. Самки ежедневно откладывают до 200 000 яиц, которые созревают во внешней среде. Длина половозрелой самки 25–40 см, самца — 15–25 см [4].
Аскаридозный панкреатит развивается вследствие блокирования оттока панкреатического секрета из-за инвазии паразитов в фатеров сосок и общий желчный проток (86,0 %), в панкреатический проток (7,0 %), одновременно в желчный и панкреатический протоки (7,0 %) (рис. 1, 2) [7]. Возможна закупорка протоков скоплениями яиц аскарид [4].
/53/2.jpg)
/53/3.jpg)
Еще одна причина ОП при аскаридозе — желчнокаменная болезнь, которая часто формируется вследствие нарушения оттока желчи, изменения ее биохимического состава и воспалительных изменений желчных путей [3].
Кроме того, при развитии билиарной патологии и ОП наблюдаются прямое повреждение слизистой желчных и вирсунгова протоков гельминтом; аллергическая реакция со стороны хозяина на личинки, яйца и половозрелых гельминтов; раздражение нервных окончаний слизистой оболочки и стимуляция патологических рефлексов, выделение нейропептидов; воспаление слизистой оболочки (высвобождение протеолитических ферментов, гиалуронидазы); нарушение процессов пищеварения и всасывания; развитие дисбиоза кишечника; формирование гиповитаминозов и гипоферментоза (снижение продукции панкреатических и тонкокишечных ферментов); усугубление местной и общей иммуносупрессии (метаболиты паразитов обладают иммуносупрессивным действием); формирование эндогенной интоксикации; задержка роста и развития ребенка, часто с потерей массы тела [2].
Патоморфология. Характерны изменения ПЖ, типичные для отечного, реже — для некротизирующего ОП; при длительном нелеченом аскаридозе описывают формирование абсцесса ПЖ. Обнаруживают также гнойный холангит, абсцессы печени, гнезда аскарид в печени, конкременты в желчном пузыре и желчных протоках [3].
Клиника. Характерны типичные для ОП клинические проявления [6, 16, 18]. Тяжесть панкреатита зависит от локализации паразитов. Если произошла инвазия только в панкреатический проток, то ОП обычно протекает легко. В случае инвазии и в панкреатический, и в желчные п ротоки одновременно с блокадой фатерова соска развивается тяжелый, часто осложненный ОП (в 20,0 % случаев) с возможным летальным исходом (летальность до 13,0 %) [13, 14]. Редко поражение ПЖ протекает в виде хронического панкреатита, что обусловлено повторной инвазией паразитов в холедох и/или вирсунгов проток или аллергическим фактором. В последнем случае хронический панкреатит персистирует и рецидивирует даже после излечения аскаридоза [10]. Следует учитывать, что, кроме клинических проявлений со стороны желчных путей (желтуха, холангит) и ПЖ, как правило, имеют место также жалобы, обусловленные поражением тонкой кишки, органов дыхания, различная аллергическая симптоматика, жалобы, обусловленные частичной, реже полной кишечной непроходимостью из-за обструкции пищеварительного тракта скоплениями аскарид [4].
Диагностика. Проводят микроскопию кала на яйца гельминта, а также серологические тесты (определение антител к A.lumbricoides). Однако данные серологических методов неспецифичны и применяются чаще в эпидемиологических исследованиях.
Для доказательства того, что панкреатит вызван аскаридозом, необходимо выполнение сонографии и/или эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) [9, 10, 18]. На сонограммах паразиты визуализируются в холедохе и/или желчном пузыре как длинные узкие эхогенные тела, не дающие акустической тени, с продольным просветом внутри. Иногда определяется множество параллельно расположенных паразитов в расширенном общем желчном и/или панкреатическом протоках. В холедохе аскариды визуализируются у 86,0–91,0 % больных с билиарным аскаридозом и у половины пациентов с проявлениями панкреатита (рис. 3) [13].
/53/4.jpg)
/53/5.jpg)
/53/6.jpg)
Лечение. Необходимо назначение антигельминтных средств. В настоящее время наилучшим препаратом для лечения целого ряда паразитарных инвазий, в том числе аскаридоза, является антигельминтик широкого спектра из группы бензимидазола — Вормил (альбендазол). Вормил имеет широкий спектр антигельминтной активности и является единственным препаратом, влияющим и на яйца, и на личинки, и на взрослых особей гельминтов, то есть на все стадии их развития [5]. Высокая терапевтическая активность и широкий спектр действия Вормила обеспечиваются двойным механизмом действия [2]:
— угнетение синтеза белка тубулина, что приводит к нарушению цитоскелета паразита;
— угнетение фумаратгидратазы (основного фермента в цикле Креббса паразита), в результате чего нарушаются процессы синтеза и усвоения глюкозы.
Так как оба механизма приводят к гибели паразита, то дополнительные процедуры (голодание, слабительные средства, клизмы) при лечении Вормилом не нужн ы [2]. Системное действие Вормила связано с его активным метаболитом — сульфоксидом альбендазола, который образуется в печени. Именно этот метаболит ингибирует полимеризацию β-глобулина паразита, что и способствует реализации двух указанных выше эффектов.
Высокая клиническая эффективность Вормила объясняется еще и тем, что он имеет наибольшую среди антигельминтных препаратов биодоступность — до 30,0 %. Так, при лечении аскаридоза эффективность Вормила достигает 100,0 %, причем достаточно однократного приема препарата. Вормил является перспективным средством лечения при микст-инвазиях, когда у пациентов имеет место инвазия двумя и более паразитами [5].
Вормил обеспечивает не только высокую эффективность лечения гельминтозов, но и не вызывает при этом дезадаптационных реакций организма хозяина, которые характерны для других антигельминтных препаратов (усиление гиперемии в типичных локализациях, развитие разлитой гиперемии по типу токсикодермии, крапивницы, отека Квинке). После лечения Вормилом не возникают рецидивы, маловероятна реинвазия. Вормил может применяться также для предупреждения развития паразитарных заболеваний, то есть его используют для профилактического лечения [1].
Высокая эффективность Вормила доказана и при лечении панкреатического аскаридоза. В этих случаях применение Вормила сочетают с эндоскопическим лечением. Результатом такой комбинации является полное излечение и отсутствие реинвазий, по крайней мере, в течение года [16].
Одновременно со специфическим лечением больным назначают обильное питье и диету, включающую пектинсодержащие продукты в качестве естественных энтеросорбентов (рисовый отвар, морковно-яблочную смесь, черничный кисель и др.), ограничивают потребление сахара, крепких мясных бульонов, острых и соленых блюд. При наличии синдромов мальдигестии и мальабсорбции назначают ферментные препараты (креон), но перед их применением следует провести деконтаминацию кишечника (коррекцию состава кишечной флоры). То есть перед назначением креона необходимо провести терапию кишечными антисептиками (интетрикс и др.), пребиотиками (например, дуфалак), эубиотиками (Лактовит форте) [5].
Для извлечения паразитов из устья фатерова соска, общего желчного и панкреатического протоков используют эндоскопические методы, например извлечение паразита специальными щипцами (рис. 6), корзинкой Дорнье, введение эндопротеза в протоки, их баллонную дилатацию. Проведение эндоскопической папиллосфинктеротомии не рекомендуют в связи с тем, что ее следствием может быть зияние фатерова соска, которое облегчает реинвазию паразитов в желчные и панкреатический протоки [10, 16, 17]. После эндоскопического извлечения паразита рекомендуют устанавливать назобилиарный катетер для профилактики (лечения) бактериального холангита [13]. Перед проведением эндоскопических манипуляций на фатеровом соске и после них целесообразно проводить двухнедельные курсы лечения дуспаталином, так как он является спазмолитиком, действующим селективно на сфинктер Одди. Несмотря на эндоскопическое лечение, в ряде случаев сохраняется абдоминальная боль и возможность развития геморрагического панкреатита. В этих случаях прибегают к хирургическому вмешательству для извлечения паразита из желчных и панкреатического протоков [13].
/53/7.jpg)
1. Бодня К.І. Нове в діагностиці та лікуванні паразитарних інвазій // Внутрішня медицина. — 2007. — № 5. — С. 37–40.
2. Бодня Е.И. Роль паразитарных инвазий в развитии патологии органов пищеварения // Сучасна гастроентерологія. — 2006. — № 3. — С. 56–62.
3. Овнатанян К.Т. Аскаридоз печени и желчных путей. — Дзауджикау: Гос. изд-во Северо-Осетинской АССР, 1952. — 115 с.
4. Медицинская паразитология: Уч. пособие / Под ред. Р.Х. Яфаева. — 2-е изд., перераб. и доп. — СПб.: Фолиант, 2003. — 128 с.
5. Паразитарные инвазии в практике врача-педиатра / И.Б. Ершова, А.А. Мочалова, С.Н. Черкасова, Е.В. Чернова // Здоровье ребенка. — 2006. —№ 3. — С. 107–111.
6. Паруль А.В., Анискевич С.В. Острый панкреатит, вызванный аскаридозом протока // Здравоохранение Белоруссии. — 1986. — № 3. — С. 66–67.
7. Ascaris-induced acute pancreatitis / M.S. Khuroo, S.A. Zargar, G.N. Yattoo et al. // Br. J. Surg. — 1992. — Vol. 79. — P. 1335–1338.
8. Atlas of clinical gastroenterology / A. Forbes, J.J. Misiewicz, C.C. Compton et al. — 3. ed. — Edinburgh et al. : Elsevier Mosby, 2005. — 358 p.
9. ERCP in acute pancreatitis / J.V. Cherian, J.V. Selvaraj, R. Natrayan, J. Venkata-raman // Hepatobiliary Pancreat. Dis. Int. — 2007. — Vol. 6, № 3. — P. 233–240.
10. Ferreyra N.P., Cerri G.G. Ascariasis of the alimentary tract, liver, pancreas and biliary system: Its diagnosis by ultrasonography // Hepatogastroenterology. — 1998. — Vol. 45, № 22. — P. 932–937.
11. Khuroo M.S., Zargar S.A. Biliary ascariasis: a common cause of biliary and pan-creatic disease in an endemic area // Gastroenterology. — 1985. — Vol. 88. — P. 418–423.
12. Khuroo M.S., Zargar S.A., Mahajan R. Heparobiliary and pancreatic ascariasis in India // Lancet. — 1990. — Vol. 335. — P. 1503–1506.
13. Lutz M.P., Adler G. Infectious diseases and acute pancreatitis / In: The Pancreas / Ed.: H.G. Beger et al. — Oxford et al.: Blackwell Science Ltd., 1998. — Vol. 1. — P. 321–330.
14. Maddern G.J., Dennison A.R., Blumgart L.H. Fatal ascariasis pancreatitis: an un-common problem in the West // Gut. — 1992. — Vol. 33. — P. 402–403.
15. Medrano Y.P., Diaz A.P., Castro J.H.D. Ascariasis en vías biliares // Kirurgia. — 2006. — № 3. — P. 29–34.
16. Misra S.P., Dwivedi M. Endoscopy-assisted emergency treatment of gastroduo-denal and pancreatobiliary ascariasis // Endoscopy. — 1996. —Vol. 28. — P. 629–632.
17. Ospina Nieto J., Posada Castrillon M.E. Endoscopy treatment of multiple ascaria-sis biliary in children: Cases report and review // Rev. Col. Gastroenterol. — 2007. — Vol. 22, № 2. — P. 149–154.
18. Pancreatic duct ascariasis: sonographic diagnosis — a case report / A. Agarwal, V. Chowdhury, N. Srivastava et al. // Trop. Gastroenterol. — 2005. — Vol. 26, № 4. — P. 197–198.
19. Prevalence of biliary tract disease in India: a sonographic study in adult popula-tion in Kashmir / M.S. Khuroo, R. Mahajan, S.A. Zargar et al. // Gut. — 1989. — Vol. 30. — P. 201.
Читайте также:

