Бактериальные респираторные инфекции и их морфологические особенности
Обновлено: 13.05.2024
Другим проявлением тромбогеморрагического синдрома является поражение надпочечников. Как правило, выявляются тотальные или субтотальные кровоизлияния с последующим некрозом как коркового, так и мозгового слоев. Это сопровождается острой надпочечниковой недостаточностью (синдром Уотерхауса — Фридериксена).
Среди других локализаций кровоизлияний при менингококковой инфекции следует отметить слизистые оболочки пищеварительного тракта, трахеи и мочевого пузыря. В почках выявляется некротический нефроз. В мазках из пораженных органов удается обнаружить менингококки, если вскрытие производится не более чем через 10—18 ч после смерти.
Менингококкемия нередко возникает на фоне нарушений системы иммуногенеза и генерализованных вирусных инфекций, особенно гриппа.
Смерть больных при молниеносном течении наступает от бактериального шока, тяжесть которого усугубляется кровоизлияниями в надпочечники, реже наблюдается острая почечная недостаточность (у взрослых). При более длительном течении смертельный исход обусловлен септикопиемией или гнойным менингитом.
Менингит также начинается обычно внезапно, и уже в течение 1—2 дней развивается выраженная клиническая картина. Относительно редко, преимущественно у детей раннего возраста, менингококк распространяется гематогенным путем, преодолевает гематоэнцефалический барьер и фиксируется в мягких мозговых оболочках, где вызывает гнойный менингит. Преимущественное заболевание детей первых 5 лет жизни связано со структурной незрелостью этого барьера.
При гнойном менингококковом менингите (менингоэнцефалите) определяется постепенно нарастающая инфильтрация мягких мозговых оболочек, представленная преимущественно нейтрофильными лейкоцитами с примесью лимфоцитов, моноцитов и небольшого числа эозинофилов и в ряде случаев с выпадением фибрина. Максимально плотные инфильтраты располагаются вокруг кровеносных сосудов. В просвете сосудов обычно определяются скопления нейтрофильных лейкоцитов и мелкие тромбы. Аналогичные, хотя и значительно менее выраженные, изменения отмечаются и в стенке мозговых желудочков. В веществе мозга воспалительные изменения обычно определяются в виде гнойных васкулитов. Кроме того, выявляются выраженные ишемические и дистрофические изменения нервных и глиальных клеток.
Макроскопически воспалительный процесс, развивающийся в мозговых оболочках, носит вначале серозный или серозно-гнойный характер. Мягкие мозговые оболочки становятся резко полнокровными, пропитаны слегка мутноватым серозным экссудатом. Экссудат постепенно густеет, приобретает зеленовато-желтый цвет и гнойный характер. Со 2—3-х суток экссудат становится гнойным и скапливается преимущественно в виде желтовато-серых масс в бороздах вокруг вен. Гнойная инфильтрация располагается как на базальной, так и на конвекситальной поверхности, располагаясь здесь в виде желтовато-зеленоватого “чепчика” или “шапочки”. В отдельных случаях весь мозг покрыт сплошным слоем желтоватых гнойных масс. К 5—6-м суткам он еще более уплотняется от присоединения фибринозного выпота. С продолговатого мозга экссудат может непосредственно переходить на оболочки спинного мозга, а также оболочки черепно- и спинномозговых нервов. Изменения спинного мозга непостоянны и выражены обычно умеренно. В отдельных случаях в просвете желудочков определяются гноевидные массы, а выстилающая их эпендима выглядит отечной, мутной.
При длительном течении заболевания постепенно происходит лизис клеток и рассасывание экссудата. Количество грануляций, а в последующем и соединительной ткани, в отличие от пневмококкового поражения, невелико. В поздние сроки заболевания преимущественно вокруг желудочков отмечается пролиферация глии. Эпендима желудочков и сосудистые сплетения могут также вовлекаться в процесс с развитием гнойного эпендимита и пиоцефалии, которые чаще наблюдаются у детей первых 2—3 лет жизни. Микроскопически сосуды мягких мозговых оболочек резко полнокровны, субарахноидальное пространство расширено, пропитано лейкоцитарным экссудатом, пронизано нитями фибрина. Процесс с сосудистой оболочки может переходить на мозговую ткань с развитием менингоэнцефалита. Начиная с 3-й недели болезни экссудат подвергается рассасыванию. При большом количестве фибрина происходит его организация с облитерацией участков субарахноидального пространства срединного и бокового отверстий IV желудочка и затруднением циркуляции ликвора. Следствием этого является прогрессирующая гидроцефалия с нарастающей атрофией вещества мозга.
Смерть может наступить в остром периоде от набухания мозга и вклинением миндалин мозжечка в большое затылочное отверстие и ущемлением в нем продолговатого мозга или в последующие периоды от менингоэнцефалита, гнойного эпендимита, позднее — от общей церебральной кахексии вследствие гидроцефалии и атрофии полушарий большого мозга.
Иногда у одного и того же больного развиваются все указанные формы болезни. Нередко наблюдается носительство менингококков при отсутствии симптомов болезни — менингококконосительство, за счет которого в основном и поддерживается циркуляция возбудителя в коллективах. Наиболее опасен с эпидемиологической точки зрения больной с назофарингитом, сопровождающимся насморком, кашлем, чиханьем, что способствует интенсивному распространению возбудителей болезни.
Коклюш — острое инфекционное заболевание детей с циклическим течением и характерными приступами судорожного кашля. Возбудитель коклюша— Bordetella pertussis, представляет собой бактерии, имеющие форму короткой палочки. Открыт учеными бельгийцем Борде и французом Жангу в 1906 г.Инфекция передается воздушно-капльным путем. Коклюшная палочка, находящаяся в капельках мокроты и слизи больного, при кашле попадает в воздух и затем проникает через дыхательные пути здорового человека в его организм. Заражение возможно только при общении с больными, так как Bordetella pertussis вне организма быстро погибает. Опасность заражения через окружающие предметы практически исключается.
Наиболее часто болеют дети от 1 года до 5 лет, иногда и дети до 1 года. У взрослых заболевание наблюдается редко. Коклюш оставляет стойкий иммунитет, повторные заболевания очень редки.
Инкубационный период длится от 2 до15 дней (в среднем 5—9 дней).
Клиника. Вначале появляется небольшое покашливание, усиливающееся с каждым днем. Повышается температура, ребенок становится раздражительным, ухудшается сон и аппетит, этот период называется катаральным, длится до 2 недель. Все проявления болезни продолжают нарастать; постепенно самочувствие ребенка ухудшается, кашель становится более длительным и тяжелым, а в конце второй, начале третьей недели приобретает приступообразный характер: болезнь переходит в третий период — спазматический, который продолжается 1—5 недель. Приступы судорожного кашля — основной и постоянный симптом заболевания. Кашель начинается двумя-тремя глубокими кашлевыми толчками, за ними идет серия коротких толчков, они следуют один за другим и заканчиваются глубоким свистящим вдохом из-за судорожного сужения гортани. Затем вновь начинаются кашлевые толчки. Тяжесть болезни зависит от длительности и частоты приступов. У детей раннего возраста приступы кашля длительные (до 2—3 мин.), состоят из коротких выдыхательных толчков без свистящих вдохов. Во время приступа лицо больного краснеет, затем приобретает синеватый оттенок. На глазах выступают слезы, иногда образуются кровоизлияния в белочную оболочку глаз, язык высунут изо рта, шейные вены набухают, возможно непроизвольное отделение кала и мочи. Приступ заканчивается отхождением вязкой мокроты и нередко рвотой. Кашлевые приступы повторяются от 5 до 30 и более раз в сутки. Лицо становится одутловатым, веки припухают, на коже лица могут появиться кровоизлияния. В промежутках между приступами кашля дети чувствуют себя вполне удовлетворительно. Постепенно кашель ослабевает, приступы становятся реже — начинается период выздоровления, который продолжается 1—3 недель.
Общая продолжительность болезни от 5 до 12 недель. Заразным ребенок считается в течение 30 дней от начала заболевания. Массовые прививки привели к появлению так называемые стертых форм коклюша, когда спазматический период может быть очень легким или полностью отсутствует.
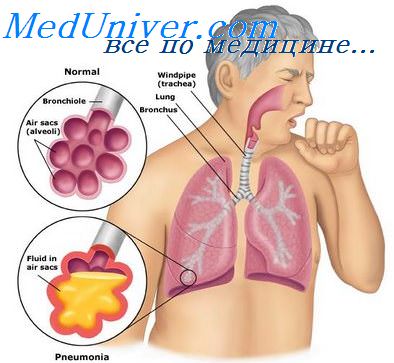
Патогенез. Bordetella pertussis размножается, в основном, на слизистой оболочке дыхательных путей. Их эпителий подвергается дистрофическим изменениям и слущивается, выявляются признаки катарального воспаления. Просветы бронхов содержат серозный экссудат с небольшой примесью лейкоцитов и макрофагов. В экссудате находятся бордетеллы, лежащие свободно или фагоцитированные. Иногда происходит бронхогенное распространение воспалительного процесса на респираторные отделы. В этих случаях возникают мелкие очаги пневмонии. В участках с прогрессирующими изменениями в альвеолах содержится серозно-макрофагально-лейкоцитарный или серозно-лейкоцитарный экссудат. Наряду с этим обнаруживаются тяжелые функциональные изменения: в передних отделах легких отмечается резко выраженная острая эмфизема, в задних же отделах участки эмфиземы чередуются с участками дистелектазов.
Продукты распада возбудителя (эндотоксин) вызывают раздражение нервных рецепторов гортани, возникают импульсы, идущие в головной мозг и приводящие к образованию в ней стойкого очага раздражения. Благодаря понижению порога возбуждения нервных центров и рецепторов бывает достаточно ничтожного неспецифического раздражения, чтобы вызвать приступ спастического кашля. Развивается “невроз респираторного тракта”, который клинически проявляется следующими друг за другом толчкообразными выдохами, сменяющимися судорожным глубоким вдохом, многократно повторяющимися и заканчивающимися выделениями вязкой мокроты или рвотой. Спазм гортани, бронхиальной мускулатуры, периферических сосудов, рвота и другие симптомы свидетельствуют о раздражении не только дыхательного, но и других вегетативных центров. Приступы спастического кашля вызывают застой в системе верхней полой вены, усиливающий расстройства кровообращения центрального происхождения, и приводят к гипоксии. Коклюш у грудных детей протекает особенно тяжело, у них спастических приступов кашля не бывает, их эквивалентом являются приступы апноэ с потерей сознания и асфиксией.
В настоящее время благодаря серопрофилактике и массовой вакцинации тяжесть течения и заболеваемость значительно снизились, летальность не превышает десятых долей процента.
Морфология. На аутопсии лицо одутловатое, отмечаются акроцианоз, геморрагии на конъюнктивах, коже лица, слизистой оболочке полости рта, на плевральных листках и перикарде.
Макроскопически отмечается умеренное полнокровие дыхательных путей с необильными полужидкими наложениями на слизистой оболочке. Легкие вздуты, на переднем крае легких нередко определяется буллезная эмфизема. В задних отделах легкие серо-красные, часто с точечными кровоизлияниями. На разрезе здесь видны отдельные выступающие мелкие серые или серо-красные очаги уплотнения и более многочисленные западающие темно-красные участки (ателектазы).
Микроскопически в слизистой оболочке гортани, трахеи, бронхов обнаруживаются катаральное воспаление: вакуолизация эпителия, повышение секреции слизи, полнокровие, отек, умеренная лимфогистиоцитарная инфильтрация; в легких — мелкие бронхи в состоянии спазма с фестончатыми очертаниями, в паренхиме легких — отек, полнокровие, ателектазы. У грудных детей возможно развитие мелкоочаговой коклюшной пневмонии. При этом в альвеолах обнаруживается серозно-лейкоцитарный и даже фибринозный экссудат с большим числом палочек коклюша.
В других органах, в том числе в головном мозге, выявляются расстройства кровообращения, местами с плазмо- и геморрагиями.
Осложнения: пневмония (особенно у детей от 1 года до 3 лет), носовые кровотечения, остановка дыхания. У грудных и ослабленных детей коклюш может протекать очень тяжело: катаральный период короткий иногда сразу наступает спазматический период, нередко приступы кашля ведут к остановке дыхания.
Смертельный исход в настоящее время встречается редко, преимущественно у грудных детей от асфиксии, пневмонии, в редких случаях от спонтанного пневмоторакса.
Респираторные бактериальные инфекции. Дифференциация гриппа и других ОРВИ
При респираторном микоплазмозе, в отличие от других ОРВИ, инкубационный период длительный (от 8 до 35 дней). Заболевание начинается остро, протекает с резким сухим, иногда приступообразным кашлем, болью за грудиной, повышением температуры до 38,5-39°С. Спустя несколько дней часто присоединяется атипичная пневмония, большей частью распознаваемая только рентгенологически (интерстициальные или очаговые сегментарные тени с преимущественным поражением базальных участков нижних долей).
Аускультативные изменения скудные. Лейкоцитоз не выражен, но часто ускорена РОЭ. Респираторные заболевания, вызванные микоплазмой, могут протекать только по типу острого бронхита, при этом часты трахеобронхиальные дискинезии с длительным мучительным кашлем Наряду с поражением дыхательных путей нередко наблюдаются внереспираторные или сочетанные формы микоплазмоза с поражением мочеполовых органов, печени, суставов, кожи, нервной системы.
Легионеллез, протекающий в виде респираторного заболевания, начинается остро с нарастающего недомогания, диффузной боли в мышцах, головной боли, озноба, повышения температуры, в половине случаев с сухого кашля, боли и сухости в глотке, чувства сдавления за грудиной.
У части больных наблюдаются боль в животе и рвота, нарушение памяти и бессонница. Заболевание нередко связывают с пользованием кондиционерами. Менингококковый назофарингит представляет одну из форм поражения верхних дыхательных путей при менингококковой инфекции.
Характеризуется сухим кашлем, болью и першением в горле, охриплостью, частой заложенностью носа, реже насморком со скудными слизисто-гнойными выделениями.
Лихорадка (субфебрильная) наблюдается немногим более чем у половины больных. Ведущая жалоба - головная боль с преимущественной локализацией в лобно-теменной области. В глотке яркая гиперемия, отек. На задней стенке ее слизистые наложения, гиперплазированные лимфоидные фолликулы. Своеобразной особенностью является поражение верхней части глотки.
В гемограмме отмечается нейтрофильный лейкоцитоз со сдвигом влево, РОЭ у части больных ускорена. У 1/3 больных назофарингит является начальным проявлением генерализованных форм менингококковой инфекции. Эта форма болезни регистрируется обычно в эпидемических очагах менингококковой инфекции, что облегчает ее диагностику.
Дифференциальный диагноз между гриппом и многочисленной группой других ОРВИ, с учетом многообразия их клинических проявлений, представляет большие трудности. Однако наибольшей тяжестью течения заболевания отличается грипп. По мере ослабления признаков интоксикации все респираторные инфекции могут быть представлены в следующем порядке: грипп, энтеровирусные инфекции, аденовирусная инфекция, парагрипп, респираторно-синцитиальная, коронавирусная и риновирусная инфекции.
Несмотря на общность клинических проявлений: лихорадка, катаральный синдром, каждой нозоформе присущи свои клинико-эпидемиологические черты. Несомненную помощь в клиническом дифференциальном диагнозе может оказать предложенная Е.С. Кетиладзе (1964 г.) схема поражений различных отделов респираторного тракта, основанная на клиническом анализе и точной лабораторной верификации гриппа и наиболее распространенных ОРВИ. При гриппе более всего поражается трахея, при риновирусной инфекции - слизистая носа; при аденовирусных заболеваниях - слизистая оболочка глотки и конъюнктивы; при парагриппе- гортани.
Большую помощь в диагностике инфекционных болезней может оказать правильная оценка поражений слизистой оболочки ротоглотки у инфекционных больных, выявляемых при внимательном осмотре зева.
Яркие изменения в ротоглотке в основном диффузного, реже очагового характера наблюдаются при многих воздушно-капельных вирусных инфекциях. При гриппе постоянным признаком является гиперемия дужек, миндалин (катаральный тонзиллит), слизистой оболочки мягкого неба, которая гиперемирована, отечна и резко отграничена от твердого неба. При осмотре, как правило, наблюдаются гиперемия и кровоизлияния в подголосовом пространстве и в трахее (гриппозный трахеит).
- Вернуться в оглавление раздела "Микробиология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Респираторные вирусные инфекции. Дифференциация вирусных респираторных инфекций
Респираторно-синцитиальная инфекция протекает с преимущественным поражением бронхов и бронхиол. Регистрируется круглый год, но чаще в холодное время. Начало болезни постепенное с продромальных явлений. У взрослых болезнь протекает в виде затяжного катара верхних дыхательных путей. Интоксикация выражена умеренно. Температура чаще субфебрильная или нормальная. Катаральные изменения в полости носа и глотке незначительны. Главный симптом -кашель С поражением бронхов усиливается кашель, появляется недомогание, головная и мышечная боль; кашель длится дольше других симптомов. Выслушиваются сухие хрипы, на отдельных участках легких - влажные.
Распространенное поражение бронхов и бронхиолит чаще наблюдается у детей младшего возраста. В этих случаях болезнь протекает с высокой температурой, постоянным кашлем, одышкой, может наблюдаться астматический синдром. Несмотря на тяжелое течение заболевания, выздоровление наступает быстро. При рентгенологическом исследовании выявляются усиление легочного рисунка и уменьшение прозрачности легочных полей. Болезнь длится 7-14 дней. В отличие от аденовирусной инфекции конъюнктивиты и кератиты для PC-инфекции не характерны; отсутствуют симптомы поражения других органов (лимфатических узлов, печени, селезенки).
Риновирусная инфекция, или острый заразный насморк, протекает с преимущественным поражением слизистой оболочки носа и сопровождается исключительно насморком (ринореей), симптомы интоксикации не выражены. Она регистрируется в течение всего года, но чаще в холодное время и поражает все возрастные группы. Болезнь возникает внезапно, среди полного здоровья, с профузного насморка; выделения из носа обильные, водянистые; постепенно становятся слизистыми, а в дальнейшем могут быть слизисто-гнойными. Вокруг ноздрей образуются экскориации в связи с частым пользованием носовым платком.
Температура обычно нормальная или субфебрильная, держится в среднем 1-2 суток. В период острого ринита наблюдаются чихание, слезотечение, иногда боль в горле при глотании, редко кашель, покраснение слизистой оболочки задней стенки глотки; другие отделы дыхательных путей поражаются редко. Однако в части случаев могут присоединиться осложнения (склериты, ангина, отит и даже пневмония). При аденовирусной инфекции поражаются преимущественно дыхательные пути и глаза Помимо воздушно-капельного пути заражения, возможен и алиментарный путь, так как вирус выделяется и с фекалиями.
Регистрируется в течение всего года спорадически и в виде эпидемических вспышек. Инкубационный период более продолжительный (5-6, иногда 9-14 дней). В отличие от других ОРВИ, при поражении аденовирусами дыхательных путей заболевание развивается чаще постепенно. Больные жалуются на недомогание, познабливание, повышение температуры, анорексию, головную боль, небольшую мышечную боль. Рано появляются заложенность носа, выделения из носа, болезненность при глотании, небольшая охриплость, сухой кашель и боль в грудной клетке.
Возможно увеличение шейных лимфатических узлов. Болезнь часто протекает в форме острого фарингита или фарингоконъюнктивальной лихорадки с умеренным нарушением общего состояния, но с выраженными воспалительными изменениями слизистых оболочек дыхательных путей (в виде гранулезного фарингита) и глаз. Аденовирусный конъюнктивит длится от нескольких дней до двух недель и более. При катаральной его форме наблюдаются гиперемия, инфильтрация, отечность век и конъюнктивы одного (чаще правого) или обоих глаз.
При фолликулярном конъюнктивите появляются крупные фолликулы, отмечаются кровоизлияния в склеру, которые медленно рассасываются. При пленчатых аденовирусных конъюнктивитах инфильтрация тканей, отек век выражены значительно больше (часто больной не может открыть глаз), причем отек век мягкий, в отличие от дифтерийного. Возможно развитие дакриоаденита, что ведет к полному смыканию век. Роговица и радужка при этой форме, как правило, не поражаются.
У 30-40% больных аденовирусной инфекцией наблюдаются расстройства кишечника, боль в эпигастральной и параумбиликальной областях, связанные с набуханием и болезненностью мезентериальных лимфоузлов.
При энтеровирусных инфекциях катаральные явления со стороны верхних дыхательных путей выражены скудно, отмечаются заложенность носа, насморк со слизистыми выделениями, редкий сухой кашель. Часть больных жалуется на боль в груди, животе, рвоту, диарею. Нередко, в отличие от аденовирусных заболеваний, появляется мелкопятнистая, розеолезная, быстро проходящая сыпь.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Респираторные инфекции у детей: причины, классификация
Респираторные заболевания, сопровождающиеся нарушением дыхательных функций:
• составляют 50% консультаций у врачей общей практики по поводу острых заболеваний у детей младшего возраста и треть — у детей старшего возраста;
• приводят к 20-35% госпитализаций в детские стационары по поводу острых заболеваний, некоторые из них угрожают жизни;
• астма — наиболее распространённое хроническое заболевание у детей в Великобритании;
• MB — наиболее распространённое врождённое, ухудшающее качество жизни расстройство у представителей европеоидной расы.
Респираторные инфекции - это наиболее часто встречающиеся инфекции в детском возрасте. Ребёнок дошкольного возраста болеет респираторными инфекциями в среднем от 6 до 8 раз в год. Большинство из них составляют лёгкие самоограничивающиеся заболевания верхних дыхательных путей (уха, горла, носа), но некоторые, такие как бронхиолит или пневмония, потенциально угрожают жизни.
Причины респираторных инфекций у детей
Вирусы вызывают 80-90% детских респираторных инфекций. Наиболее важными из них считают РСВ, риновирусы, вирус парагриппа, метапневмовирус и аденовирусы. Отдельный вирус может вызвать несколько различных типов заболеваний, например РСВ может вызывать бронхиолит, круп, пневмонию или обычную простуду.
Важные бактериальные патогены респираторного тракта — Streptococcus pneumoniae (пневмококк) и другие стрептококки, Haemophilus influenzae, Bordetella pertussis, вызывающая коклюш, и Mycoplasma pneumoniae. Могут возникать двойные инфекции — с двумя вирусными возбудителями или вирусным и бактериальным возбудителем. Важным патогеном остаётся Mycobacterium tuberculosis.
Некоторые возбудители вызывают предсказуемые эпидемии, такие как РСВ-бронхиолиты каждую зиму, тогда как другие, например пневмококк, демонстрируют небольшие сезонные колебания.

Факторы организма и среды приводящие к респираторным инфекциям у детей
Повышенный риск симптоматической респираторной инфекции связан со следующими факторами:
• низким социально-экономическим статусом (например, перенаселённое влажное жильё и плохое питание);
• многодетные семьи;
• курением родителей, особенно матери;
• полом: мальчики болеют чаще, чем девочки;
• недоношенностью, особенно если требуется ИВЛ или длительная оксигенотерапия;
• MB;
• врождёнными аномалиями сердца или лёгких;
• иммунодефицитом (редко) — как врождённым (например, гипогаммаглобулинемия), так и приобретённым (например, как результат лечения злокачественного новообразования или ВИЧ-инфекции).
Возраст ребёнка влияет на распространённость и тяжесть инфекций. В грудном возрасте распространены тяжёлые заболевания, требующие госпитализации, и существует наибольший риск смерти. Отмечают повышение частоты инфекций, когда ребёнок или его старшие братья или сестры начинают посещать детский сад или школу. Повторные инфекции верхних дыхательных путей бывают обычным явлением и редко указывают на первичное заболевание.
Классификация респираторных инфекций
Респираторные инфекции классифицируют в соответствии с наиболее поражённым уровнем дыхательных путей:
• инфекция верхних дыхательных путей;
• инфекция гортани и/или трахеи;
• бронхит;
• бронхиолит;
• пневмония.
Видео этиология, патогенез инфекции верхних дыхательных путей
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Возбудители туберкулёза — микобактерии (Mycobacterium tuberculosis, Mucobacteriuin bovis) - Гр+ тонкие изогнутые палочки без спор, капсул и жгутиков, из-за особенностей химического состава (повышенное содержание липидов) туберкулёзную палочку окрашивают как споры (по Цилю-Нильсену она окрашивается в бордовый цвет, фон - голубой). На простых средах возбудитель не растет; его выращивают, например, на яичной среде с крахмалом, глицерином и малахитовой зеленью для подавления роста сопутствующей микрофлоры (среда Левенштейна-Иенсена).
Для человека патогенны два вида микобактерий:
М. tuberculosis - тонкие слегка изогнутые палочки, которые лучше растут на средах с глицерином; к ним более чувствительны морские свинки; источник инфекции - человек, заражение - воздушно-капельным или воздушно-пылевым путем; чаще развивается туберкулез легких;
M-bovis - толстые короткие палочки; к ним более чувствительны кролики; источник инфекции - сельскохозяйственные животные; заражение - чаше алиментарным (пищевым) путем; наблюдается туберкулез мезентериальных лимфоузлов.
Вирулентность микобактерий связана с эндотоксином и корд-фактором (гликолипидами клеточной стенки); аллергенные свойства связаны с клеточными белками. Инкубационный период - от нескольких недель до нескольких лет.
Заболевание протекает в различных формах и может генерализоваться с поражением органов мочеполовой системы, костей, мозговых оболочек, глаз, кожи. Особенности иммунитета при туберкулезе:
отмечена естественная предрасположенность людей к туберкулезу, обусловленная генотипом;
иммунитет нестерильный (к суперинфекции) - пока в организме есть туберкулезные палочки, вновь попадающие микобактерий туберкулеза инактивируются (погибают или инкапсулируются);
антитела защитной роди не играют, а их высокий титр свидетельствует лишь о тяжести процесса (защита, в основном, обусловлена иммунными Т-лимфоцитами);
иммунитет сопровождается развитием аллергии;
- нестерильный иммунитет после освобождения организма от возбудителя переходит в стерильный.
Микробиологическую диагностику проводят путем микроскопии окрашенных мазков из материала, микробиологическим методом, путем заражения материалом от больного морских свинск (биологический метод); проводят также аллергодиагностику (пробу Манту с туберкулином).
Специфическое лечение: в соответствии с чувствительностью выделенного, штамма назначают антибиотики (стрептомицин, канамицин, рифампицин иди др.), препараты PACK (парааминосалициловой кислоты), препараты ГИНК (гидразиды изоникотиновой кислоты - фтивазид и др.)
Специфическая профилактика: в 5-7-дневном возрасте внутрикожно вводят живую вакцину БДЖ (BCG - аттенуированный штамм М. bovis, полученный Кальметтом и Гереном); ревакцинацию проводят лицам до 30 лет с отрицательной пробой Манту. Эту пробу ставят
Возбудитель дифтерии
Коринебактерии дифтерии (Соrynebacterium diphtheriae) - Гр+ тонкие слегка изогнутые палочки, в препаратах располагающиеся под углом друг к другу. Спор и капсул нет (в организме образуют микрокапсулу), неподвижны. В утолщениях на концах палочек располагаются зерна волютина, которые выявляют с помощью специальных методов окраски. На простых средах не растут, их выращивают на свёрнутой лошадиной сыворотке, кровяно-теллуритовых и других средах. Дифтерию чаше вызывают С. diphtheriae биовара gravis , реже - других биоваров (mitis иди intennedius). Биовары отличают по культуральным и биохимическим свойствам. В составе нормальной микрофлоры тела человека встречается непатогенные коринебактерии (ложнодифтерийные палочки, дифтероиды), которые отличают по морфологическим и физиологическим особенностям.
Дифтерийные палочки относительно устойчивы во внешней среде; могут до 2 месяцев сохраняться на игрушках, долго сохраняются в дифтеритических пленках. Чувствительны к высушиванию, нагреванию, действию солнечною света и обычных дезинфектантов. По способности к образованию экзотоксина дифтерийные палочки делят на токсигенные и нетоксигенные. Нетоксигенные могут приобрести способность к продукции экзотоксина под влиянием умеренного бактериофага, который переносят гены токсигенности (tox-гены). Экзотоксин C.diphtheriac обладает общим и местным действием. Местно он вызывает некроз (омертвение) тканей и повышение проницаемости сосудов: образуется плотная серого цвета пленка, "спаянная" с подлежащими тканями. Кроме того, экзотоксин всасывается в кровь и циркулируя в организме, поражает его ткани, особенно миокард, надпочечники, нервную систему (общее действие).
Источник инфекции - больной человек или микробоноситель.
Заражение чаще происходит воздушно-капельным путем, реже - контактно-бытовым (через игрушки, посуду) или алиментарным путем.
Заболевание характеризуется тяжелой интоксикацией и местными симптомами. Различают дифтерию зева, носа, гортани, ран. глаза, других локализаций. Иммунитет, в основном, антитоксический, нестойкий.
Микробиологическая диагностика дифтерии и дифтерийного микробоносительства проводится путем исследования материала из очага воспаления (микроскопия окрашенных мазков, выделение чистой культуры с идентификацией и обязательным определением ее токсигенности).
Специфическое лечение. При первом подозрении на дифтерию вводят антитоксическую противодифтерийную сыворотку (гетерологичную). Для антимикробной терапии назначают антибиотики; их используют также для санации микробоносителей.
Специфическая профилактика проводится дифтерийным анатоксином (с 1-го года жизни). Он входит в состав ассоциированных вакцин АКДС. АДС (препарат АДС-М с уменьшенной дозой антигена вводят ослабленным лицам и детям с аллергическим статусе м).
Возбудитель коклюша
Коклюш вызывает бордетелла пертуссис (Bordetella pertussis) - Гр- полиморфная палочка без спор и жгутиков. В организме образует капсулу. На простых средах не растет; её выращивают на картофельно-глицериновой среде с кровью, на казеиново-угольном агаре. Образует мелкие гладкие блестящие (как капельки ртути) колонии, которые изучают с боковым освещением (они отбрасывают на среду конусовидный пучок света). Биохимически малоактивны. Идентификацию проводят по комплексу морфо-физиологических признаков и антигенной структуре. Возбудитель коклюша обладает эндотоксином и образует вещества типа экзотоксинов. Нестоек во внешней среде. Чувствителен к нагреванию, действию солнечного света, обычных дезинфектантов.
Источник инфекции - микробоноситель или больной человек, который заразен в последние дни инкубационного и в катаральном периодах инфекции. Заражение - воздушно-капельным путем. Чаще болеют дети. Заболевание сопровождается аллергизацией и протекает в несколько периодов: 1) катаральный (характеризуется симптомами ОРЗ); 2) спазматический (конвульсивный), когда токсины бордетелл раздражают окончания, блуждающего нерва и в мозге создается очаг возбуждения: отмечаются приступы неукротимого кашля, который часто заканчивается рвотой; 3)период выздоровления. Иммунитет клеточный и гуморальный, стойкий.
Микробиологическая диагностика в раннем периоде заболевания проводится путем выделения чистой культуры В. pertussis из мокроты, в более позднем - путем серодиагностики в РСК и др.).
Специфическое лечение: антибиотики, человеческий иммуноглобулин.
Специфическая профилактика: убитая вакцина (входит в состав вакцины АКДС).
Возбудитель менингококковой инфекции
Менингококки, или нейссерии менингита (Neisseria meningitidis) - Гр- кокки, имеющие вид кофейного зерна и располагающиеся попарно вогнутостями друг к другу. Спор и жгутиков нет; в организме образуют капсулу. На простых средах не растут; их выращивают на сывороточных средах, где они образуют средних размеров округлые прозрачные колонии. Биохимически малоактивны. Имеют сложную антигенную структуру. Менингококки серогруппы А обычно вызывают эпидемические вспышки и наиболее тяжелые заболевания. Возбудитель очень чувствителен к охлаждению, быстро гибнет при комнатной температуре; поэтому исследуемый материал (ликвор, мазки с задней стенки глотки, кровь) пересылают в лабораторию теплым, например, после обкладывания грелками. Дезинфектанты уничтожают мгновенно.
Факторы патогенности менингококков - фимбрии (обеспечивают адгезию микроба к эпителию носоглотки), капсула (инвазивные и антифагоцитарные свойства), ферменты гиалуронидаза и нейраминидаза (распространение в тканях). Возникающая в ходе инфекции бактериемия сопровождается распадом микробных клеток и освобождением эндотоксина, большое количество которого может вызвать эндотоксический шок (с поражением сосудов, свертыванием в них! крови и развитием ацидоза).
Источник инфекции: - бактерионоситель или больной человек. Заражение - воздушно-капельным путем (при тесном контакте). Инкубационный период - 5-7 дней. Различают следующие формы менингококовой инфекции: эпидемический цереброспинальный менингит (воспаление мягких мозговых оболочек), эпидемический назофарингит (протекает как ОРЗ), меникгококковый сепсис (менингококемия). Генерализация инфекции происходит, как правило, у лиц с иммунодефицитом. В патогенезе тяжелых форм инфекции принимают участие аллергические реакции. Иммунитет стойкий, типоспецифический, клеточный и гуморальный; возможны повторные заболевания.
Микробиологическая диагностика проводится микробиологическим методом, при менингите проводят также микроскопию окрашенных препаратов из осадка ликвора.
Специфическое лечение : антибиотики (а больших дозах); человеческий иммуноглобулин.
Специфическая профилактика : химическая вакцина (из полисахаридных антигенов возбудителя менингококковой инфекции А и С)
Читайте также:

