Бактериемия у детей симптомы
Обновлено: 12.05.2024
Бактериемия – присутствие бактерий в кровотоке. Может развиться внезапно, при определенных инфекциях тканей, а также при использовании вживлённых мочеполовых или внутривенных катетеров, после процедур, связанных с зубами, ЖКТ, мочеполовой системой, уходом за ранами или другими процедурами. Бактериемия может вызвать метастатические инфекции, включая эндокардит, особенно у пациентов с нарушениями клапанов сердца. Преходящая бактериемия является часто бессимптомной, но может вызвать лихорадку. Развитие других симптомов обычно предполагает более тяжелую инфекцию, такую как сепсис или септический шок.
Бактериемия может быть преходящей и не вызывать осложнений, или у нее могут быть метастатические или системные последствия. К системным осложнениям относятся:
Этиология бактериемии
У бактериемии много возможных причин, включая:
Катетеризацию инфицированного нижнего отдела мочевых путей
Хирургическое лечение абсцесса или зараженной раны
Колонизацию вживляемых устройств, особенно внутривенных и внутрисердечных катетеров, мочеиспускательных катетеров, стом и трубок

Грамотрицательная бактериемия, вторичная по отношению к инфекции, обычно проявляется в мочеполовых путях или в желудочно-кишечного тракте либо на коже пациентов с пролежнями Пролежни Пролежни – это участки некроза и изъязвления, возникающие в местах, где мягкие ткани сдавливаются между костными выступами и внешними твердыми поверхностями. Они возникают по причине постоянного. Прочитайте дополнительные сведения . У хронически больных и пациентов с ослабленным иммунитетом наблюдается повышенный риск грамотрицательной бактериемии. У них также может развиться бактериемия, обусловленная грамположительными кокками и анаэробами, и они подвержены риску возникновения гематогенных грибковых заболеваний. Стафилококковая бактериемия распространена среди наркоманов, использующих внутривенные наркотики, пациентов с внутривенными катетерами, а также среди лиц, имеющих осложнённые инфекции кожи и мягких тканей. Бактериемия, вызванная Bacteroides, может развиться у пациентов с инфекциями живота и таза, особенно женских половых органов. Если инфекция в абдоминальной области вызывает бактериемию, наиболее вероятно, что микроорганизм – грамотрицательная бацилла Общие сведения о грамотрицательных бациллах Грамотрицательные бациллы вызывают большое количество болезней. Некоторые являются комменсалами, которые присутствуют среди нормальной кишечной флоры. Эти комменсальные микроорганизмы с другими. Прочитайте дополнительные сведения . Если инфекция, локализованная выше диафрагмы, вызывает бактериемию, наиболее вероятно, что ее возбудитель – грамположительная бацилла.
Патофизиология бактериемии
Временная или длительная бактериемия может вызвать метастатическую инфекцию мягких мозговых оболочек или серозных полостей, таких как перикард или большие суставы. Метастатические абсцессы могут проявиться почти где угодно. Формирование множественного абсцесса особенно распространено при стафилококковой бактериемии.
Бактериемия может вызывать эндокардит Инфекционный эндокардит Инфекционный эндокардит (ИЭ) – инфекция эндокарда, обычно бактериальная (чаще стрептококковая или стафилококковая) либо грибковая. Он может проявляться лихорадкой, шумами в сердце, петехиями. Прочитайте дополнительные сведения , обычно при стафилококковой, стрептококковой или энтерококковой бактериемии и реже при грамотрицательной бактериемии или фунгемии. Пациенты с врожденной болезнью сердца (например, клапанный порок, определенные врожденные аномалии), протезами сердечных клапанов или другими внутрисосудистыми протезами предрасположены к эндокардиту. Стафилококки могут вызвать бактериальный эндокардит, особенно у наркоманов, вводящих наркотики внутривенно, обычно поражается трехстворчатый клапан. Staphylococcus также является наиболее частой причиной гематогенного распространения вертебрального остеомиелита Остеомиелит Остеомиелит – воспалительное деструктивное заболевание кости, вызываемое бактериями, микобактериями или грибами. К его симптомам относятся боли и болезненность в области пораженной кости, сопровождающиеся. Прочитайте дополнительные сведения и дисцита.
Симптомы и признаки бактериемии
У некоторых пациентов нет симптомов или у них только умеренная лихорадка.
Развитие симптомов, таких как тахипноэ, озноб с дрожью, постоянная лихорадка, изменение сознания, гипотония и симптомы желудочно-кишечного тракта (боль в животе, тошнота, рвота, диарея), предполагает сепсис или септический шок. Септический шок развивается у 25–40% пациентов с существенной бактериемией. Длительная бактериемия может вызвать метастатическую очаговую инфекцию или сепсис.
Возраст детей со скрытой бактериемией и лихорадкой
Как уже указывалось в статьях на нашем сайте, наиболее часто бактериемия и другие тяжелые бактериальные инфекции наблюдаются у детей раннего возраста. Общее правило таково: чем младше ребенок, тем значительнее риск. Однако скрытая бактериемия, особенно вызванная S. pneumoniae, наиболее часто развивается в возрасте от 6 до 24 мес.
Сходные принципы применимы к детям с лихорадкой без локальных симптомов. McCarthy обнаружил, что у детей в возрасте от 3 до 18 мес с температурой выше 40 °С и без явных очагов инфекции скрытая бактериемия отмечалась в 14,5% наблюдений. Tophy описал 12 случаев скрытой пневмококковой бактериемии у детей с лихорадкой без локальных симптомов.
Возраст больных колебался от 2,5 мес до 6 лет, но 8 из 12 детей были в возрасте от 6 до 24 мес. Поданным Burke, из 111 больных пневмококковой бактериемией у 30 заболевание начиналось с лихорадки и без какой-либо явной причины. При контрольном обследовании, когда уже имелись положительные результаты посевов крови, у 15 из 30 детей по-прежнему не было очаговых проявлений инфекции и причина развития лихорадки осталась невыясненной.
Все 15 детей были в возрасте от 6 мес до 2,5 лет. Напротив, 35% детей с очаговой инфекцией были младше 6 мес или старше 2,5 лет. Baron изучил группу лихорадящих детей в возрасте 3— 24 мес, не имевших клинических признаков очаговой инфекции. Из 8 больных бактериемией, выявленных в этом исследовании, лишь двое (25%) были в возрасте от 3 до 6 мес; из крови у них был выделен S. pneumoniae. Возраст остальных 6 детей колебался между 6 и 24 мес и в 5 случаях возбудителем явился S. pneumoniae.
Сравнительная частота бактериемии у детей с лихорадкой без локальных симптомов и у детей с локализованной инфекцией

Roberts, Stuickland и McCarthy отмечают, что дети первых 3 мес жизни составляют группу, не только подверженную наибольшей опасности развития бактериемии и тяжелых инфекционных заболеваний, но и представляющую наибольшие трудности для клинической диагностики бактериемии.
Хотя Greene у 55 детей младше 2 мес с лихорадкой без явного ее источника и с нормальными показателями спинномозговой жидкости не выявил ни одного случая бессимптомной бактериемии, однако в дальнейшем у 9 из них развились тяжелые бактериальные и инфекционные заболевания: в 1 случае — мастит, в 4 — средний отит, в 4 — инфекция мочевых путей.
Как правило, чем меньше возраст ребенка с лихорадкой без локальных симптомов, тем больше вероятность развития у него скрытой бактериемии. Хотя пик частоты скрытой пневмококковой бактериемии приходится на возрастную группу от 6 мес до 2,5 лет, но дети первых 6 мес жизни подвержены большему риску развития инфекций, вызываемых другими возбудителя ми. К тому же бактериемия у них протекает с тяжелыми осложнениями.
В заключение следует сказать, что приведенные данные не нужно истолковывать таким образом, что старшие дети не входят в группу риска. Вернее оказать, что для них этот риск менее выражен.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Тактика врача при первой встрече с ребенком с высокой температурой тела - лихорадкой
Скрытая бактериемия у детей с лихорадкой, не имеющих локальных симптомов заболевания, представляет собой серьезную проблему. Частота бактериемии у этих детей является достаточно высокой — от 4 до 10%. Опасны последствия бактериемии, — у 5% больных развивается менингит и у 5% другие тяжелые бактериальные инфекции. Из данных, представленных Baron, однозначно следует, что скрытая бактериемия является реальной проблемой как для врачей поликлиник, так и для врачей клиник и скорой помощи.
Выявить бактериемию можно путем проведения посева крови на стерильность при первом же посещении врача. Повторный вызов такого больного при получении положительных результатов бактериологического исследования крови позволит диагностировать менингит и другие серьезные осложнения значительно раньше, чем при иных условиях. Сразу же начатая терапия предотвращает развитие дополнительных осложнений.
Раннее лечение больных в амбулаторных условиях после получения результатов посева крови, как нам кажется, уменьшает частоту возникновения менингита и других серьезных инфекционных заболеваний, но не сводит ее к нулю.
Иногда бывает, что в споре сторон эмоции и чувства берут верх над тщательным анализом имеющихся данных.
Точно выявить всех больных бактериемией невозможно, хотя некоторые уверяют в обратном. Можно выделить лишь небольшую группу больных, находящихся в тяжелом состоянии, у которых высока вероятность развития бактериемии.
Waskerwitz полагает, что по данным анамнеза и обследования, включая функциональную оценку состояния ребенка по тому, как он ест, пьет, спит, играет, можно выделить небольшую группу детей, которые выглядят настолько хорошо, несмотря на температуру 39,5 °С и выше, что имеют весьма незначительный риск развития бактериемии. Однако в эту группу вошло лишь 25% от общего числа больных, и автор, к сожалению, не привел сведений о средней температуре и ее колебаниях у детей в хорошем состоянии без бактериемии.
Если у всех больных температура тела была ниже 40 °С, то достаточно точный прогноз можно было сделать только по данным измерения температуры тела.
Сводные данные об исходе бессимптомной бактериемии у первоначально не госпитализированных детей (по материалам 9 опубликованных работ)

Тактика врача при первой встрече с ребенком с высокой температурой тела - лихорадкой
При первой встрече с ребенком с лихорадкой без локальных симптомов в распоряжении врача еще нет, естественно, результатов посева крови на стерильность. Поэтому врач может избрать один из трех тактических вариантов: лечить всех таких больных; не лечить никого из них; лечить выборочно некоторых из них. Каковы же последствия каждого из этих решений?
1. Допустим, врач решил не лечить больных с лихорадкой без локальных симптомов. К чему это может привести? Как уже отмечалось, приблизительно у 4—5% таких детей имеется бактериемия, из них у 5—10% (в зависимости от возраста и величины лихорадки) разовьется бактериальный менингит. В таком же или еще большем проценте случаев возникнут другие тяжелые бактериальные инфекции.
Кроме того, у 50% больных бактериемия будет все еще выявляться при повторном посеве крови через 1—3 дня. Таким образом, из 300 нелеченых больных с лихорадкой неустановленной этиологии бактериальный менингит может развиться у одного ребенка (300х0,05x0,07), а еще у двоих могут возникнуть другие тяжелые инфекционные заболевания. Если считать, что педиатр в среднем каждые 15 дней встречает одного ребенка с лихорадкой без местных симптомов, то за год он встретит приблизительно 25 больных и частота менингита составит один случай в 10 лет!
Этим и объясняется тот факт, что практические врачи недооценивают значение этой проблемы. Судьба 7—8 детей (300х0,05х0,5), у которых бактериемия сохранится при повторном обследовании, пока неясна. Это будет обсуждаться ниже.
2. Допустим, что врач решил лечить антибиотиками всех больных с лихорадкой без локальных симптомов. В этом случае, вероятно, частота менингита и других тяжелых бактериальных инфекций уменьшится вдвое. Но поскольку бактериемия отмечается менее чему 5% больных с лихорадкой, то на каждого ребенка с бактериемией 25—30 детей будут получать антибактериальное лечение без достаточных оснований.
3. Ни одно из этих двух решений не может считаться полностью удовлетворительным. Третье решение заключается в выборочном лечении отобранных по определенным параметрам больных, что позволяет лечить значительно меньшую группу, не упуская в то же время больных бактериемией. Чтобы выделить группу детей (высокого риска, необходимо учитывать 3 основных фактора риска: ранний возраст, высокую температуру тела и увеличение числа лейкоцитов крови.
В отношении возраста, как считает большинство авторов, высокому риску развития скрытой бактериемии подвержены дети первых 6—24 мес жизни. Однако это лишь относительная зависимость. Известно, что для данной возрастной группы характерно развитие пневмококковой бактериемии. Но во многих работах приводятся данные лишь в отношении детей первых двух лет жизни и исключаются дети в возрасте от 1 до 3 мес. Так, Teele, McCarthy и Baron сосредоточили внимание на больных в возрасте от 3—6 до 24 мес, в то время как в других работах четко показано, что распространенность скрытой бактериемии не ограничивается только этими узкими возрастными интервалами.
Например, в одном из исследований McCarthy при наблюдении больных с температурой 40 °С и выше частота скрытой бактериемии была фактически выше (15%) у больных в возрасте от 36 до 48 мес, чем в возрасте от 3 до 18 мес (12%).
Мы постоянно отмечали, что чем выше температура тела, тем больше риск развития бактериемии. Приемлемой, хотя и не бесспорной, пограничной точкой является температура тела 40 °С. Ибо риск развития бактериемии резко возрастает при подъеме температуры выше этого уровня.
Из приведенных выше данных очевидно, что как фактор высокого риска развития бактериемии лейкоцитов 15х10 9 /л представляет собой наиболее подходящий пограничный уровень как с точки зрения чувствительности, так и специфичности.
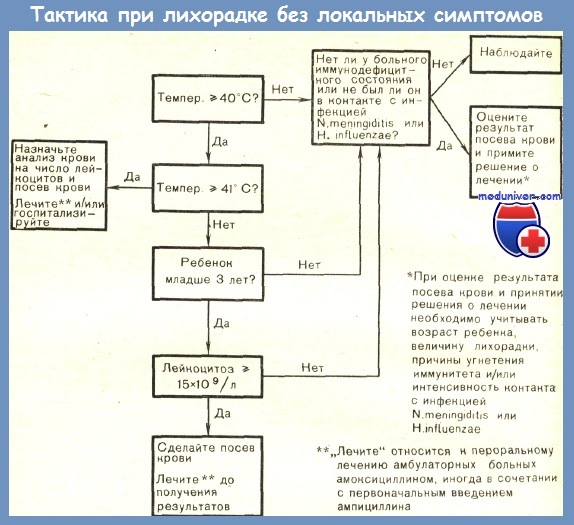
Использование факторов риска для отбора детей с лихорадкой на лечение
На основании данных Baron, относящихся к детям в возрасте от 3 до 24 мес с лихорадкой без локальных симптомов, мы можем сделать следующие теоретические расчеты. При отборе для лечения детей с температурой тела 40 °С и выше оно будет проводиться у меньшего числа больных и на одного ребенка со скрытой бактериемией придется лишь 17 детей, которым такая терапия не будет показана. При этом будет упущено незначительное число больных с бактериемией (ни одного из 9 в данной серии).
Если к этому условию добавить лейкоцитоз 15х10 9 /л и более, то лечению будет подвергнуто еще меньшее число больных. На одного больного с бактериемией придется только 4 больных, которым терапия не показана.
Однако при этом будет упущен один из 8 больных с бактериемией (12,5%). Между тем при использовании в качестве пограничного уровня таких показателей, как 10 000 полиморфноядерных нейтрофилов или 500 яесегментированных (кольцевых) нейтрофилов, будет упущено 25 и 50% больных с бактериемией соответственно. Теоретические расчеты на основе данных исследования Teele, посвященного детям первых 24 мес жизни с лихорадкой без локальных симптомов, показывают, что применение таких критериев, как температура 39 °С и выше и лейкоцитоз 15х10 9 /л и более, приведет к тому, что необоснованное лечение будет проведено у 8 детей на одного ребенка с бактериемией. При этом будет упущено весьма мало больных с бактериемией.
Выбор пограничных уровней для трех главных факторов риска (возраст, величина, лихорадка, лейкоцитоз) является спорным и остается на усмотрение каждого врача. Принцип, однако, ясен. Чем более строгий пограничный уровень используется, тем меньше будет число больных, подвергшихся необоснованному лечению, но при этом больше будет число пропущенных больных с бактериемией. И, наоборот, чем более неопределенным будет пограничный уровень, тем меньше больных с бактериемией будет упущено, но большее число больных лодвергнется лечению без показаний.
Пока мы должны сказать, что их появление должно вызывать у нас тревогу, а отсутствие не должно успокаивать.
Teele так описал ребенка из группы риска: возраст от 6 до 24 мес, температура тела 39 °С и выше, лейкоцитоз более 15х10 9 /л. По мнению автора, более приемлемы критерии, предложенные Hamrick: возраст до 36 мес, температура тела 40 °С и лейкоцитоз 15х10 9 /л.
Факторы риска в отношении скрытой бактериемии у детей с лихорадкой без локальных симптомов:
- Возраст менее 36 мес
- Температура тела более 40 °С (особенно более 41 °С)
- Лейкоцитоз более 15х10 9 /л (особенно более 20х10 9 /л)
- СОЭ более 30 мм/ч
- Наличие токсической грануляции, вакуолизации полиморфноядерных лейкоцитов, тромбоцитопении
- Предшествующее хроническое заболевание (например, серповидноклеточная анемия, иммунодефицитное состояние, аспления, лечение кортикостероидами)
- Клинические признаки, такие, как отказ от игр, тревожное состояние, вялость, плохой аппетит, нарушение сна
- Контакт с инфекцией N. meningiditis или Н. influenzae
- Фебрильные судороги
Мероприятия в отношении ребенка с лихорадкой из группы высокого риска
Знание факторов риска позволяет врачу выявить группу больных высокого риска. Что же из этого следует? Какие необходимо провести мероприятия? Рациональный алгоритм клинического ведения детей с лихорадкой без очага инфекции представлен на рисунке. Этот алгоритм в известном смысле произволен и представляет собой только общее руководство. Им не следует пользоваться, исключая другие клинические данные, или рассматривать его как единственный способ ведения больного.
По-видимому, производить посевы крови следует у всех детей из группы риска. Это позволяет врачу более точно отобрать детей для повторного обследования и дает возможность отобрать очень маленькую группу больных для госпитализации и интенсивной терапии — только тех, у кого первоначально была выявлена бактериемия и у кого продолжалась лихорадка к моменту получения положительного результата посева крови. Эти вопросы будут обсуждены в следующей статье на сайте.
Teele писал: «. мы считаем, что лечение еще до подтверждения бактериемии оправдано у детей в возрасте от 6 до 24 мес с температурой 39°С я числом лейкоцитов 15х10 9 /л. Он рекомендовал использовать ампициллин, а не пенициллин. По мнению автора, лечение больных высокого риска в амбулаторных условиях ведет к существенному снижению частоты стойкой бактериемии я пиогенных осложнений, особенно менингита; он согласен с тем, что такая терапия является обоснованной.
Использование повышенной СОЭ в качестве независимого показателя в дополнение к лейкоцитозу ведет к увеличению специфичности, но ценой снижения чувствительности. Автор считает, что нет необходимости определять СОЭ при обследовании всех детей с лихорадкой без локальных симптомов, хотя у отдельных детей это следует делать.
Значение других лабораторных показателей в качестве точного порогового критерия ограничено. К ним: относятся токсичекая грануляция, вакуолизация полиморфноядерных лейкоцитов и выраженное увеличение общего числа несегментированных (кольцевых форм) нейтрофилов (более 500) или общего числа полиморфноядерных лейкоцитов (более 10 000). Тромбоцитопения также должна вызывать подозрение на бактериемию или сепсис.
При некоторых хронических заболеваниях, несомненно, существует повышенный риск развития бактериемии. К ним относятся серповидноклеточная анемия, иммунодефицитные состояния, аспления. Больные, получающие кортикостероиды, также входят в группу высокого риска. Повышенная вероятность развития тяжелого инфекционного заболевания, включая бактериемию и менингит, существует у детей раннего возраста и у недавно 'бывших в контакте с инфекцией N. meningiditis или Н. influenzae.
Считается, что повышенный риск бактериемии имеют дети с фебрильньши судорогами в сочетании с лихорадкой неясного происхождения. Однако, по данным McCarthy, частота бактериемии у детей с фебрильньши судорогами очень низка. Если из всех представленных им наблюдений исключить 4 случая септического менингита, то среди 150 больных с лихорадкой и судорогами найдется лишь 2 случая бактериемии (частота 1,3%) и ни одного из 23 больных с лихорадкой без локальных симптомов.
В заключение необходимо отметить, что от социально-экономических условий больного зависит, сможет ли он прийти на прием к врачу для повторного обследования. Это следует учитывать при принятии решения о лабораторном обследовании и (или) лечении ребенка с лихорадкой, хотя эти факторы никак не влияют на риск развития бактериемии. То есть врач должен прибегнуть к немедленному обследованию или лечению больного ребенка, если нет уверенности в его повторном посещении.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лихорадка у детей при сепсисе - признаки бактериемии
Септический шок в момент его разгара представляет собой тяжелую картину: цианотичные или пепельно-серые кожные покровы, холодные конечности, хрюкающее дыхание, ступор или кома, гипотензия, а в финале артериальное давление не поддается определению. Септический шок также может сопровождаться бледностью, желтухой, гепатомегалией, одышкой, тахип-ноэ и тахикардией.
Кожные проявления бактериемии включают петехии и пурпуру. Петехии — это маленькие красновато-пурпурные пятна, не исчезающие при надавливании. Их диаметр обычно до 1 мм; они возникают при эмболии или повреждении сосудов. Петехии наиболее часто развиваются при менингококкемии, но также могут отмечаться при других видах бактериемии и при заболеваниях, протекающих без бактериемии.
При исследовании больных с менингококкемией или менингококковым менингитом у 75% из 151 больного наблюдалась генерализованная макулопапулярная или петехиальная сыпь. Пурпура — это более крупные геморрагические высыпания на коже. Она обычно встречается при тяжелых заболеваниях, часто протекающих с шоком и дефицитом факторов свертывания.

С другой стороны, по данным McCarthy, только у 2 из 150 лихорадящих детей с судорогами, но без менингита была выявлена бактериемия! Отсутствие статистического анализа, небольшое число обследованных больных и избирательный, ретроспективный характер исследований не дают возможности сделать определенное заключение о взаимосвязи фебрильных судорог с бактериемией.
Burech с соавт. сообщили о 5 грудных детях с пневмококковой бактериемией, которые поступили в больницу по поводу лихорадки и воспалительного кистозного поражения десны. Авторы так описали течение этого заболевания: вслед за набуханием десны появляются мягкие, наполненные жидкостью эритематозные участки и, наконец, изъязвления. У 4 из 5 больных также отмечались покраснение и отек наружной поверхности щеки.
Авторы считают, что детей, поступивших с такими симптомами, следует рассматривать как находящихся под угрозой развития пневмококковой бактериемии.
Идентичный случай приводит Yeager. Однако в другой работе подобные изменения были описаны как локализованные пиогенные кисты без бактериемии.
Как подчеркивает Prahara, бактериемия может проявляться артралгией и артритом без прямого инфицирования костей или суставов. Он описал 9 детей с бактериемией (7 — стафилококковой и 2 — пневмококковой этиологии), первыми проявлениями которой были лихорадка и артрит или артралгия. Первоначально у них была диагностирована острая ревматическая лихорадка или ревматоидный артрит. На самом деле ни один из этих больных не страдал каким-либо заболеванием соединительной ткани. У одного ребенка был выявлен остеомиелит, а у другого — тазовый абсцесс. У остальных 7 детей была установлена бактериемия без явного очага инфекции.
Характерно, что у них не было ни септического артрита, ни остеомиелита. Артралгия отмечалась как при острой, так и при хронической менингококкемии. Как сообщает McCarthy, посевы крови у лихорадящих детей с артритом или артралгией в 11% случаев были положительными; но при этом автор не приводит сведений о том, какое число детей страдало септическим артритом.
Тщательно собранный анамнез в диагностике бактериемии так же важен, как и физикальное обследование. Бактериемия может явиться результатом инвазивных исследований и процедур. Любые хронические заболевания, особенно те, в лечении которых применяют иммунодепрессанты, существенно повышают риск развития не только бактериемии, но и тяжелейшего сепсиса.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Оккультная (скрытая) бактериемия — это наличие бактерий в кровотоке у ребенка, у которого повышенная температура, но который выглядит здоровым и не имеет очевидного источника инфекции.
Чаще всего, скрытая бактериемия вызвана пневмококком.
Как правило, дети не имеют никаких симптомов, кроме повышенной температуры.
Диагноз основывается на результатах анализа крови.
Плановая вакцинация в детском возрасте может предотвратить инфекцию, вызванную пневмококком.
Антибиотики могут устранить инфекцию.
У детей младше 3 лет обычно повышается температура. Большую часть времени у них присутствуют другие симптомы, такие как кашель и насморк, что помогает врачам диагностировать причину повышенной температуры. Однако, иногда у детей бывает повышенная температура без других симптомов. То есть, у них повышенная температура без видимого источника или причины. У большинства из этих детей повышенная температура вызвана вирусной инфекцией, которая проходит без лечения. У некоторых таких детей имеет место инфекция мочевыводящих путей Инфекция мочевыводящих путей (ИМП) у детей Инфекция мочевыводящих путей — это бактериальная инфекция мочевого пузыря (цистит) и/или почек (пиелонефрит). Инфекции мочевыводящих путей вызваны бактериями. У младенцев и детей младшего. Прочитайте дополнительные сведения . У небольшого числа детей, у которых имеется повышенная температура без очевидной причины, повышенная температура вызвана бактериями, циркулирующими в кровотоке (бактериемией). У детей старшего возраста или взрослых без других симптомов циркулирующие бактерии почти никогда не являются причиной повышения температуры.

В прошлом, дети в возрасте от 3 до 36 месяцев, у которых температура была выше или равна 39°C и не было никаких других симптомов, оценивались врачами на предмет скрытой бактериемии. Чаще всего, скрытая бактериемия была вызвана пневмококком. Меньшая доля случаев вызвана гемофильной палочкой типа b и еще меньшая — менингококком. У младенцев и маленьких детей эти бактерии, циркулирующие в кровотоке, могут атаковать различные органы, что приводит к серьезным заболеваниям, таким как пневмония Общие сведения о пневмонии Пневмония представляет собой инфекцию в воздухоносных мешочках легких (альвеолах) и окружающих их тканях. Пневмония является одной из наиболее распространенных причин смерти во всем мире. Зачастую. Прочитайте дополнительные сведения , менингит Менингит у детей Бактериальный менингит — это инфекция слоев ткани, покрывающих головной и спинной мозг (мозговые оболочки). Бактериальный менингит у более взрослых младенцев и детей обычно возникает в. Прочитайте дополнительные сведения или сепсис Сепсис и септический шок Сепсис — это серьезная реакция организма на бактериемию или другую инфекцию, сопровождаемая неправильным функционированием или отказом важной системы органов.Септический шок — это. Прочитайте дополнительные сведения . Поскольку примерно у 5–10 % детей со скрытой бактериемией развиваются эти серьезные заболевания, врачи проводили анализы крови и бактериальные посевы крови (выращивание бактерий в лабораторных условиях), чтобы идентифицировать бактерии до возникновения таких проблем. Если у детей был повышенный уровень лейкоцитов, что указывало на более высокий риск бактериальной инфекции, врачи иногда давали детям антибиотики до того, как были получены результаты бактериального посева крови.
Читайте также:

