Бцж от туберкулезного менингита
Обновлено: 26.04.2024
Существуют два типа вакцины туберкулеза — БЦЖ и БЦЖ-м. Для здоровых детей БЦЖ делается в возрасте 3-5 дней, как правило, в родильном доме или амбулаторно, если роды проходили не в стационаре. Делается она только здоровым детям и в том случае, когда ребенок и мать проживают на территории с нормальной эпидемиологичесой ситуацией.
Но даже в этом случае вакцинация БЦЖ не дает стопроцентной гарантии — при контакте с больным активной формой заражение возможно, с возрастом иммунитет, сформированный вакциной, снижается почти наполовину, не формируется иммунитет на некоторые редкие формы туберкулеза. С максимальной вероятностью БЦЖ защитит детей от милиарной формы туберкулеза, диссеминированного туберкулёза и от туберкулезного менингита.
Для других случаев существует масса оговорок, противопоказаний и исключений.
Когда не надо делать БЦЖ?
В первые дни жизни прививка не делается, если:
1. новорождённый весит не больше двух с половиной кг;
2. ребенок в послеродовом периоде имеет любую острую инфекцию;
3. имело место внутриутробное инфицирование и асфиксия (даже без серьезных последствий для новорожденного);
4. у новорождённого диагностированы гемолитическая болезнь, неврологические заболевания с выраженной симптоматикой, онкология, генерализованные кожные поражения, первичный иммунодефицит;
5. диагностированы различные формы туберкулеза у других детей в семье, активная форма туберкулеза у взрослых родителей;
6. диагностирован ВИЧ у матери.
В более старшем возрасте, в 7 лет для здоровых детей проводится ревакцинация. Для нее действительны те же противопоказания. А кроме того, перед ревакцинацией обязательно должна проводиться туберкулиновая проба. И если она положительная, то ревакцинация не проводится, даже если причиной положительной пробы была аллергическая реакция, а не заражение или носительство.
Недостатки противотуберкулезной вакцины
Главным недостатком противотуберкулезной вакцины является возрастное снижение иммунитета, причины которого до конца не исследованы. Существуют предположения, что эффективность противотуберкулезной вакцины может зависеть от:
1. географического положения — в северных широтах вакцинация более эффективна
2. возраста — ранняя вакцинация более эффективна;
3. формы туберкулеза - эффективность вакцины против легочного туберкулеза, к примеру, до сих пор не подтверждена;
4. наследственности - есть вероятность, что существует генетическая предрасположенность к заболеванию, но проверить эту версию сложно из-за высокой вирулентности в семье;
5. генетической специфики самого возбудителя. Скажем, если для вакцины использовался один штамм возбудителя, то другой штамм не отреагирует на сформированный иммунитет.
Что интересно: БЦЖ используется не только для профилактики заболевания туберкулезом. Чуть позднее выяснилось, что БЦЖ эффективен и против проказы, а так же задерживает развитие и облегчает симптомы язвы Бурули. Кроме этого, онкологи успешно используют иммунологические свойства БЦЖ для лечения рака мочевого пузыря и кишечника.
Давать ли согласие на прививку от туберкулеза? Слишком много противоречивых сведений об этой вакцине. Однако есть один немаловажный факт: заболевание туберкулезом в раннем возрасте, как правило, приводит к более тяжелым формам и к более серьезным осложнениям.
И если у вас не противопоказаний к прививке — стоит ли рисковать? Ведь туберкулез — это пожизненная инвалидность и риск заражения для окружающих людей.
Лечение туберкулезного менингита у ребенка и ее прогноз
а) Лечение. Оптимальное лечение туберкулезного менингита (ТБМ) остается спорным, и в разных центрах используются различные схемы лекарственной терапии и продолжительность лечения. Мы предлагаем начальную химиотерапию 4 препаратами, включающую пиразинамид, изониазид и рифампицин либо с этионамидом, либо с этамбутолом. Если пациент тяжело болен, и не может принимать лекарства перорально, то рифампицин совместно с аминогликозидом или ципрофлоксацином/офлоксацином можно вводить внутривенно.
Концентрация пиразинамида в СМЖ составляет 75-110% по сравнению с кровью, чему также примерно соответствует изониазид, в то время как рифампицин через невоспаленные мозговые оболочки проникает плохо. Этионамид достигает высоких концентраций в ликворе, в связи с чем предпочтительнее этамбутола. Этионамин может привести к невриту зрительного нерва, поэтому должна контролироваться острота зрения. Изониазид может способствовать развитию периферической нейропатии, но в основном у взрослых, и в целях профилактики рекомендуется назначение витамина В6.
Резистентность к любому из антибиотиков может развиваться при раздельном применении, а назначение нескольких препаратов одновременно в значительной степени предотвращает появление устойчивых штаммов (Iseman, 1993). С учащением случаев лекарственно-устойчивого ТБ, определение чувствительности к антибиотикам при выделении культуры, обязательно по мере возможности, с соответствующей корректировкой лечения. Все более очевидны преимущества дополнительного применения кортикостероидов (обычно преднизолона) (Schoeman et al, 1997), и мы рекомендуем их назначение в течение 1-3 месяцев в целях предотвращения фиброза мозговых оболочек и васкулита, и ограничения степени внутричерепной гипертензии. Общая продолжительность лечения обычно составляет 9-12 месяцев.
Однако в некоторых центрах лечат в течение 18 месяцев, и здесь получены данные о том, что краткосрочное контролируемое стационарное лечение(в течение шести месяцев) дает схожие результаты (Alarcon et al., 1990; Donald et al., 1998). Показания к хирургическому лечению включают высокое ВЧД и особенно гидроцефалию, при которой часто необходимо шунтирование (Bullock и Van Dellen, 1982). Сообщающаяся гидроцефалия зачастую удачно лечится комбинацией ацетазоламида и фуросемида (Donald et al., 1991; Schoeman et al., 1991), без осложнений при вентрикулоперитонеальном шунтировании. Отек мозга (вазогенный, цитотоксический и интерстициальный) купируется такими гиперосмолярными препаратами как маннитол, стероиды и гипервентиляцией при интубации. Туберкулемы обычно имеют благоприятный исход при химиотерапии и только в редких случаях требуют хирургического вмешательства в связи с менингитом. Парадоксальное увеличение может произойти во время лечения, что является показанием к стероидной терапии или хирургическому лечению. Общие назначения состоят из коррекции гипонатриемии и других электролитных нарушений и алкалоза.
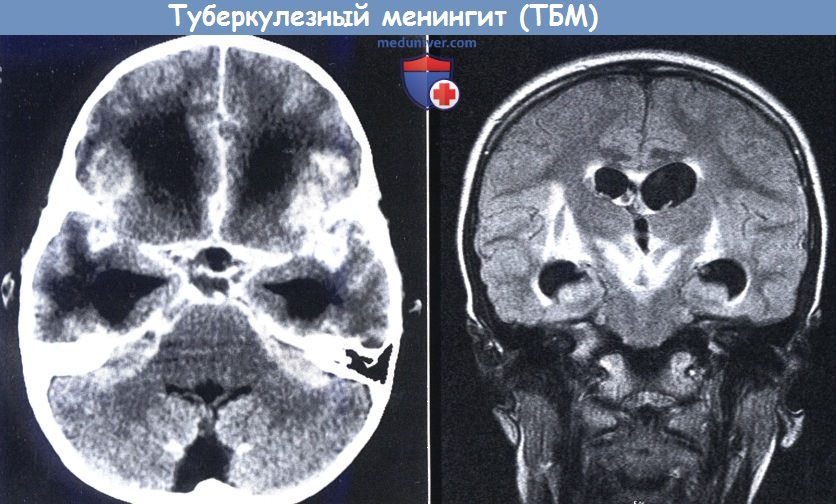
КТ с контрастированием (слева): классическая триада туберкулезного менингита (ТБМ) с утолщеннием базальной паутинной и мягкой оболочек,
сосудистыми инфарктами и обструктивной гидроцефалией (с разрешения J. Schoeman).
FLAIR-режим (справа): области отека с высоким сигналом в базальных ганглиях и субталамических очагах, гидроцефалия.
Отек развивается в результате воспаления и инфарктов.
б) Прогноз туберкулезного менингита у ребенка. Несмотря на доступность противотуберкулезной химиотерапии, уровень заболеваемости и смертности остаются высокими: около 30-50% в зависимости от стадии клинического проявления и страны (Delage и Dusseault, 1979).
В группу осложнений входят параличи черепных нервов, децеребрация, гемипарезы или монопарезы, эпилепсия, потеря зрения и дефицит интеллекта. Лечение противотуберкулезными средствами не всегда предупреждает прогрессирование ухудшения. Большинство осложнений возникают как следствие инфаркта или гидроцефалии. Параплегия может быть вызвана инфарктом в спинном мозге или хроническим адгезивным арахноидитом. Повреждение таламуса часто приводит к возникновению преждевременного полового развития (Olinsky, 1970), несахарному диабету и в меньшей степени к чрезмерному аппетиту и расстройствам сна (Kingsley et al., 1987).
Важными прогностическими факторами являются стадия заболевания на момент начала лечения, задержка между началом болезни и началом терапии (Delage и Dusseault, 1979; Bateman et al., 1983). Большинство пациентов, начавших лечение на I стадии, успешно выздоравливают, тогда как среди пациентов с поздно леченной III стадией наблюдается очень высокая смертность или тяжелые осложнения.
Туберкулез у детей: причины, клиника, диагностика, лечение
Уменьшение заболеваемости и смертности от туберкулёза в развитых странах показало, как общественное здравоохранение и антибактериальная терапия могут серьёзно изменить картину заболеваемости. Тем не менее туберкулёз вновь стал общественной проблемой из-за повышения его частоты среди пациентов с ВИЧ-инфекцией и в связи с появлением полирезистентных штаммов.
Частота заражения туберкулёзом от молочных коров снизилась, поэтому теперь основным путём распространения инфекции является воздушно-капельный. Непосредственный контакт с больным, выделение возбудителей и иммунодефицит повышают риск заражения. Дети обычно заражаются в бытовых условиях от взрослых. Передача от ребёнка к ребёнку случается редко.
Клинические признаки туберкулеза у детей
Почти у половины грудных детей и 90% детей старшего возраста появляются минимальные симптомы инфекции. Очаговая воспалительная реакция ограничивает прогрессирование инфекции. Однако заболевание протекает латентно и поэтому позднее может перейти в активную форму.
Местная реакция организма не способна отграничить бациллы туберкулёза, попавшие при дыхании, поэтому происходит их распространение по лимфатической системе в региональные лимфатические узлы. Сочетание локального поражения лёгких и лимфатического узла формирует первичный туберкулёзный очаг, или комплекс Гона. При клеточной иммунной реакции (3-6 нед) деление бактерий ограничено, но появляются системные проявления:
• лихорадка
• анорексия и потеря веса
• кашель
• изменения на рентгенограммах лёгких. Первичный комплекс обычно подвергается рубцеванию и кальцификации.
Воспалительная реакция может привести к очаговому увеличению перибронхиальных лимфатических узлов, сдавлению ими бронхов, ателектазу и консолидации поражённого лёгкого. Бывает плевральный выпот. Дальнейшее прогрессирование может быть остановлено иммунной реакцией организма, либо происходит диссеминация бактерий из очага в другие отделы лёгких
И бессимптомная, и явная формы инфекции могут превратиться в скрытую, но затем реактивироваться и распространиться лимфогематогенным путем.
Вторичный туберкулез. Может быть очаговым или широко диссеминированным, милиарным туберкулёзом, поражая кости, суставы, почки, перикард и ЦНС. У детей грудного и младшего возраста наиболее вероятно поражение ЦНС с развитием туберкулёзного менингита. До появления антибактериальной терапии такая форма заболевания была фатальной, даже сейчас для нее характерна значительная инвалидизация и смертность, если лечение начиналось не в самом начале заболевания.
Диагностика туберкулеза у детей
Диагностика туберкулёза у детей даже более затруднительна, чем у взрослых. Клинические проявления заболевания, которые включают длительно сохраняющуюся лихорадку, недомогание, отсутствие аппетита, потерю веса и очаговые инфекционные поражения, могут быть единственной подсказкой, благодаря которой бывает необходима эмпирическая терапия.
Дети обычно проглатывают мокроту, поэтому для выделения и культурологического исследования кислотоустойчивых бактерий из лёгких требуется смыв со стенки желудка в течение трёх последовательных утренних процедур. Для их осуществления устанавливают назогастральный зонд, через который аспирируют содержимое желудка утром натощак в течение трёх дней. По возможности также исследуют мочу, лимфатические узлы, ликвор и проводят рентгенографию.
Лечение туберкулеза у детей
В качестве начальной терапии рекомендуют 3- или 4-компонентную схему (рифампицин, изониазид, пиразинамид, этамбутол). Через 2 мес её сокращают до двух препаратов (рифампицин и изониазид), и к этому времени уже известна чувствительность возбудителя к антибиотикам. Если ребёнок уже преодолел подростковый период, следует еженедельно назначать пиридоксин для профилактики периферической полинейропатии, вызываемой изониазидом.
Это осложнение не встречается у младших детей. При бессимптомной форме и положительной пробе Манту, являющихся проявлением латентной формы туберкулёза, также следует начать лечение (например, рифампицином и изониазидом в течение 3 мес), поскольку в дальнейшем это снизит риск реактивации инфекции.

Профилактика и выявление контактов при туберкулезе
В нашей стране иммунизация БЦЖ зарекомендовала себя эффективным методом профилактики и изменила общую картину заболевания. Однако мировые данные о её профилактической пользе являются противоречивыми. В Великобритании БЦЖ рекомендована сразу после рождения в группах высокого риска (общины с относительно высокой распространённостью туберкулёза, например, выходцы из Азии и Африки, или туберкулёз у одного из членов семьи в предыдущие 5 лет, либо при высоком уровне заболеваемости туберкулёзом в определённом районе).
В Англии остановлена программа рутинной иммунизации БЦЖ всех детей с отрицательной пробой Манту. Прививку не следует вводить ВИЧ-положительным или другим детям с иммунодефицитом в связи с потенциальным риском диссеминации.
Поскольку большинство детей инфицируется в семейно-бытовых условиях, других членов семьи необходимо обследовать на туберкулёз. Детей, находившихся в контакте с обладателем положительного посева мазка (т.е. в мокроте обнаружены бациллы туберкулёза), необходимо обследовать на бессимптомную форму инфекции.
Дети старше 5 лет с отрицательной пробой Манту должны быть иммунизированы БЦЖ, и, по мнению некоторых врачей, детям младше 5 лет при отрицательной пробе Манту следует проводить химиопрофилактику (например, рифампицин и изониазид в течение 3 мес). Если по окончании этого времени у них сохраняется отрицательная реакция Манту, следует ввести БЦЖ. Опять же целью лечения является уменьшение риска реактивации туберкулёзной инфекции в более старшем возрасте.
Атипичные микобактерии. Это многочисленная группа микобактерии, существующих в окружающей среде. Лица со здоровой иммунной системой редко страдают от заболеваний, вызванных этими организмами. У детей они иногда вызывают персистирующую лимфаденопатию, при которой обычно показано хирургическое удаление лимфоузлов. Тем не менее у пациентов с иммунодефицитом эти бактерии могут вызывать диссеминированную инфекцию.
Заболевание, вызванное Mycobacterium avium intracellulare (МАГ), особенно распространено среди пациентов с ВИЧ-инфекцией на более поздних стадиях. Оно плохо поддаётся лечению, поэтому необходимо применение комплекса антитуберкулёзных препаратов.
Туберкулёз поражает миллионы детей в разных странах; его заболеваемость в развитых странах является низкой, но имеет тенденцию к росту.
Туберкулёз:
• Поражает миллионы детей по всему миру, уровень заболеваемости во многих развитых странах растёт.
• Клинические проявления развиваются в следующем порядке: первичная инфекция, затем скрытая форма туберкулёза, которая может перейти в активную.
• Диагностика часто затруднена, поэтому решение о начале лечения обычно основано на наличии в анамнезе контакта по туберкулёзу, пробе Манту, рентгенографии лёгких и клинических симптомах.
• Важно выяснить путь заражения, при иммунодефиците наиболее часто развивается диссеминированная форма.
• Приверженность лекарственной терапии может быть неоднозначной, но она необходима для успешного лечения.
Видео строение, микробиология возбудителя туберкулеза (M. tuberculosis)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Effect of BCG vaccination on childhood tuberculous meningitis and miliary tuberculosis worldwide: a meta-analysis and assessment of cost-effectiveness. Lancet. 2006 Apr 8;367(9517):1173-80.
Effect of BCG vaccination on childhood tuberculous meningitis and miliary tuberculosis worldwide: a meta-analysis and assessment of cost-effectiveness.
О вакцине БЦЖ
Вакцина БЦЖ высокоэффективна против туберкулезного менингита и милиарного туберкулеза в детском возрасте, однако ее эффективность в отношении легочного туберкулеза и других микобактериальных инфекций значительно варьирует. Авторы данного исследования оценили и сравнили затраты и эффективность БЦЖ, как вмешательства против тяжелого туберкулеза детского возраста в разных регионах мира.
Методы
Авторы рассчитали число случаев туберкулезного менингита и милиарного туберкулеза, которые были и будут предупреждены у детей, родившихся в 2002 году, путем сочетанной оценки ежегодного риска туберкулезной инфекции, числа случаев инфицирования, которые приведут к таким формам заболевания у непривитых детей, числа привитых детей и эффективности вакцины БЦЖ.
Полученные данные
В течение 2002 года в мире прививки БЦЖ были сделаны 100.5 миллионов новорожденных, они должны были предотвратить 29,729 случаев туберкулезного менингита (разброс 24,063-36,192 случаев) у детей первого года жизни, или 1 случай на 3435 прививок (разброс 2771-4177), и 11,486 случаев милиарного туберкулеза (разброс 7304-16,280), или один случай на 9314 прививок ( разброс 6172-13,729). Больше всего случаев заболевания будут предупреждены в Юго-Восточной Азии (46%), субэкваториальной Африке (27%), в западно-тихоокеанском регионе (15%), то есть во всех странах, где высок риск туберкулеза, и распространена вакцинация. Вакцина стоит 2-3 доллара за дозу, и получается, что экономия системы здравоохранения составляет 206 долларов (разброс 150-272 долларов) в год за счет экономии на лечении тяжелых форм туберкулеза.
Выводы
Вакцинация БЦЖ имеет высокую экономическую эффективность, как вмешательство для профилактики тяжелых форм туберкулеза у детей, ее нужно обязательно проводить в странах высокого риска, как важное дополнение к лечению больных туберкулезом.
Читайте также:

