Болезнь боровского кожный лейшманиоз реферат
Обновлено: 25.04.2024
Лейшманиоз представляет собой протозойную инфекцию с трансмиссивным механизмом распространения, характеризующуюся поражением кожных покровов или внутренних органов внутриклеточными паразитами – лейшманиями. Лейшманиозы подразделяют на висциральные, протекающие с поражением легких, печени, селезенки, сердца, и кожные, проявляющиеся трансформирующимися в очаги изъязвления папулами. Диагностика лейшманиоза осуществляется путем выявления лейшманий в крови пациента (при висцеральной форме) или в отделяемом кожных элементов (при кожной форме).
Общие сведения
Лейшманиоз представляет собой протозойную инфекцию с трансмиссивным механизмом распространения, характеризующуюся поражением кожных покровов или внутренних органов внутриклеточными паразитами – лейшманиями.
Характеристика возбудителя
Лейшманиоз вызываются семнадцатью из более чем двадцати видов простейших паразитов рода Leishmania. Лейшмании развиваются внутри клеток хозяина (преимущественно в макрофагах и элементах ретикулоэндотелиальной системы). В течение своего жизненного цикла им необходимо сменить двух хозяев. В организме позвоночных животных лейшмании находятся в безжгутиковой форме, развиваясь в жгутиковую форму в теле членистоногого. Лейшмании отличаются резистентностью к антибиотикам, и чувствительны к препаратам пятивалентной сурьмы.
Подавляющее большинство лейшманиозов – зоонозы (резервуаром и источником инфекции являются животные), только два вида – антропонозы. Виды животных, участвующих в распространении лейшманиоза, довольно ограничены, поэтому инфекция является природно-очаговой, распространяется в пределах обитания соответствующей фауны: грызунов песчаниковых видов, псовых (лисы, собаки, шакалы), а также переносчиков – москитов. Преимущественно очаги лейшманиоза располагаются в странах Африки и Южной Америки. Большинство из них - развивающиеся, среди 69 стран, где распространен лейшманиоз, 13 являются беднейшими странами мира.
Человек является источником инфекции в случае поражения кожной формой лейшмании, при этом москиты получают возбудителя с отделяемым кожных язв. Висцеральная лейшмания в подавляющем большинстве случаев является зоонозной, москиты заражаются от больных животных. Заразность москитов отсчитывается с пятого дня попадания лейшманий в желудок насекомого и сохраняется пожизненно. Человек и животные контагиозны в течение всего срока пребывания возбудителя в организме.
Лейшманиоз передается исключительно с помощью трансмиссивного механизма, переносчики – москиты, получают инфекцию, питаясь кровью больных животных, и переносят здоровым особям и людям. Человек обладает высокой восприимчивостью к инфекции, после перенесения кожного лейшманиоза сохраняется продолжительный стойкий иммунитет, висцеральная форма такового не формирует.
Патогенез
Возбудитель проникает в толщу кожи человека при укусе москита, формируя в области входных ворот лейшманиозную гранулему. Впоследствии, при висцеральной форме инфекции гранулема рассасывается, а при кожной - прогрессирует в язву. Лейшмании разносятся по организму с током лимфы, поражая регионарные лимфатические узлы. Вдоль лимфатического сосуда паразиты могут формировать лейшманиомы – ряд последовательно располагающихся специфических язв.
В Южной Америке отмечаются формы лейшмании, протекающие с поражением слизистых оболочек ротовой полости, носоглотки и верхних дыхательных путей с грубой деформацией глубоких тканей и развитием полипозных образований. Висцеральная форма лейшманиоза развивается в результате рассеивания возбудителя по организму и попадания в печень, селезенку, костный мозг. Реже – в кишечную стенку, легкие, почки и надпочечники.
Возникающий иммунный ответ подавляет инфекцию, при этом заболевание протекает латентно, либо с маловыраженной симптоматикой. При иммунодефиците, сниженных защитных свойствах лейшманиоз прогрессирует, протекает с выраженной клиникой интоксикационного синдрома, лихорадкой. Размножение паразитов в печени способствуют замещению гепатоцитов фиброзной тканью, в селезенке отмечают атрофию пульпы с участками инфарктов и некротизации. Вследствие поражения костного мозга развивается анемия. В целом висцеральный лейшманиоз, прогрессируя, вызывает общую кахексию.
Классификация
Лейшманиозы подразделяются на висцеральные и кожные формы, каждая форма, в свою очередь, разделяется на антропонозы и зоонозы (в зависимости от резервуара инфекции). Висцеральные зоонозные лейшманиозы: детский кала-азар (средиземноморско-среднеазиатский), лихорадка дум-дум (распространена в восточной Африке), носоглоточный лейшманиоз (кожно-слизистый, лейшманиоз Нового Света).
Индийский кала-азар является висцеральным антропонозом. Кожные формы лейшманиоза представлены болезнью Боровского (городской антропонозный тип и сельский зооноз), пендинской, ашхабадской язвами, багдадским фурункулом, эфиопским кожным лейшманиозом.
Симптомы лейшманиоза
Висцеральный средиземноморско-азиатский лейшманиоз
Инкубационный период этой формы лейшманиоза составляет от 20 дней до нескольких (3-5) месяцев. Иногда (довольно редко) затягивается до года. У детей раннего возраста в этот период может отмечаться первичная папула в месте внедрения возбудителя (у взрослых встречается в редких случаях). Инфекция протекает в острой, подострой и хронической формах. Острая форма обычно отмечается у детей, характеризуется бурным течением и без должной медицинской помощи заканчивается летально.
Чаще всего встречается подострая форма заболевания. В начальном периоде отмечается постепенное нарастание общей слабости, разбитости, повышенной утомляемости. Отмечается снижение аппетита, побледнение кожи. В этом периоде при пальпации можно выявить некоторое увеличение размеров селезенки. Температура тела может подниматься до субфебрильных цифр.
Подъем температуры до высоких значений говорит о вступлении заболевания в период разгара. Лихорадка имеет неправильный или волнообразный характер, продолжается в течение нескольких дней. Приступы лихорадки могут сменяться периодами нормализации температуры или снижения до субфебрильных значений. Такое течение обычно продолжается 2-3 месяца. Лимфатические узлы увеличены, отмечается гепато- и, в особенности, спленомегалия. Печень и селезенка при пальпации умеренно болезненны. При развитии бронхоаденита отмечается кашель. При такой форме нередко присоединяется вторичная инфекция дыхательной системы и развивается пневмония.
С прогрессированием заболевания отмечается усугубление тяжести состояния больного, развивается кахексия, анемия, геморрагический синдром. На слизистых оболочках ротовой полости возникают некротизированные участки. Ввиду значительного увеличения селезенки происходит смещение сердца вправо, тоны его глухие, ритм сокращений ускорен. Отмечается склонность к падению периферического артериального давления. С прогрессированием инфекции формируется сердечная недостаточность. В терминальном периоде больные кахексичны, кожные покровы бледные и истонченные, отмечаются отеки, выражена анемия.
Хронический лейшманиоз протекает латентно, либо с незначительной симптоматикой. Антропонозный висцеральный лейшманиоз может сопровождаться (в 10% случаев) появлением на коже лейшманоидов – мелких папиллом, узелков или пятен (иногда просто участки со сниженной пигментацией), содержащих возбудителя. Лейшманоиды могут существовать годами и десятилетиями.
Кожный зоонозный лейшманиоз (болезнь Боровского)
Распространен в тропическом и субтропическом климате. Инкубационный период его составляет 10-20 дней, может сокращаться до недели и удлиняться до полутора месяцев. В области внедрения возбудителя при этой форме инфекции обычно формируется первичная лейшманиома, первоначально имеющая вид розовой гладкой папулы около 2-3 см в диаметре, в дальнейшем прогрессирующей в безболезненный или малоболезненный при надавливании фурункул. Спустя 1-2 недели в лейшманиоме формируется некротический очаг, и вскоре образуется безболезненное изъязвление с подрытыми краями, окруженное валиком инфильтрированной кожи с обильным отделяемым серозно-гнойного или геморрагического характера.
Диффузно-инфильтрирующий лейшманиоз
Отличается значительной распространенной инфильтрацией кожи. Со временем инфильтрат регрессирует, не оставляя последствий. В исключительных случаях отмечаются мелкие язвы, заживающие без заметных рубцов. Такая форма лейшманиоза достаточно редка, обычно отмечается у пожилых лиц.
Туберкулоидный кожный лейшманиоз
Наблюдается в основном у детей и молодых людей. При этой форме вокруг послеязвенных рубцов или на них появляются мелкие бугорки, могущие увеличиваться в размерах и сливаться друг с другом. Изъязвляются такие бугорки редко. Язвы при этой форме инфекции оставляют значительные рубцы.
Антропонозная форма кожного лейшманиоза
Характеризуется продолжительным инкубационным периодом, который может достигать нескольких месяцев и лет, а также медленным развитием и умеренной интенсивностью кожных поражений.
Осложнения лейшманиоза
Длительно протекающий лейшманиоз прогрессирует с развитием пневмонии, нефритов, агранулоцитоза, геморрагического диатеза, а также может осложняться гнойно-некротическими воспалениями.
Диагностика лейшманиоза
Общий анализ крови при лейшманиозе показывает признаки гипохромной анемии, нейтропении и анэозинофилии при относительном лимфоцитозе, а также пониженную концентрацию тромбоцитов. СОЭ повышена. Биохимический анализ крови может показать гипергаммаглобулинемию. Выделение возбудителя кожного лейшманиоза возможно из бугорков и язв, при висцеральном - лейшмании обнаруживаются в посеве крови на стерильность. При необходимости для выделения возбудителя производят биопсию лимфоузлов, селезенки, печени.
В качестве специфической диагностики осуществляют микроскопическое исследование, бакпосев на питательной среде NNN, биопробы на лабораторных животных. Серологическая диагностика лейшманиоза проводится с применением РСК, ИФА, РНИФ, РЛА. В периоде реконвалесценции отмечается позитивная реакция Монтенегро (кожная проба с лейшманином). Производится при эпидемиологических исследованиях.
Лечение лейшманиоза
Этиологическое лечение лейшманиоза заключается в применении препаратов пятивалентной сурьмы. При висцеральной форме их назначают внутривенно с нарастанием дозировки на 7-10 дней. В случае недостаточной эффективности терапию дополняют амфотерицином В, вводимым с 5% раствором глюкозы внутривенно медленно. На ранних стадиях кожного лейшманиоза бугорки обкалывают мономицином, сульфатом берберина или уротропином, а также назначают эти препараты в виде мазей и примочек.
Сформировавшиеся язвы являются показанием к назначению мирамистина внутримышечно. Для ускорения заживления язв эффективна лазерная терапия. Препаратами резерва при лейшманиозе являются амфотерицин В и пентамидин, их назначают в случаях рецидивирования инфекции и при резистентности лейшманий к традиционным средствам. Для повышения эффективности терапии можно добавить человеческий рекомбинантный гаммаинтерферон. В некоторых случаях бывает необходимо хирургическое удаление селезенки.
Прогноз и профилактика лейшманиоза
При легко протекающем лейшманиозе возможно самостоятельное выздоровление. Благоприятен прогноз при своевременном выявлении и должных медицинских мерах. Тяжелые формы, инфицирование лиц с ослабленными защитными свойствами, отсутствие лечения значительно ухудшают прогноз. Кожные проявления лейшманиоза оставляют косметические дефекты.
Профилактика лейшманиоза включает меры по благоустройству населенных пунктов, ликвидацию мест расселения москитов (свалок и пустырей, затопленных подвальных помещений), дезинсекцию жилых помещений. Индивидуальная профилактика заключается в использовании репеллентов, других средств защиты от укусов москитов. При обнаружении больного производят химиопрофилактику пириметамином в коллективе. Специфическая иммунная профилактика (вакцинация) производится лицам, планирующим посещение эпидемически опасных районов, а также неимунному населению очагов инфекции.
Классификация болезни Боровского по П.В. Кожевникову. Этиология, патогенез и клиника кожных лейшманиозов Старого Света и кожных лейшманиозов Нового Света. Разработка мероприятий, направленных на источник инфекции и механизм передачи лейшманиозов.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 15.09.2017 |
| Размер файла | 45,3 K |
Подобные документы
Жизнь, исследования и открытия П.Ф. Боровского. Классификация, эпидемиология, патогенез и лечение кожных лейшманиозов. Описание всех известных видов, профилактика болезни. Использование химиопрофилактики: репеллентов и герметизации помещений.
реферат [54,8 K], добавлен 21.04.2011
Профилактика и лечение протозойных инфекций или протозоозы, вызываемые паразитами. Плазмодии малярии. Повреждение кожи при лейшманиозе. Симптомы африканского трипаносомоза. Токсоплазмоза и криптоспоридиоза. Микробиологическая диагностика болезней.
презентация [1,2 M], добавлен 24.03.2014
Распространение кожного лейшманиоза, его клинические проявления. Этиология заболевания, характеристика его возбудителя. Большая песчанка как резервуар и источник инфекции. Переносчики возбудителей, пути заражения. Диагностика, лечение, профилактика.
презентация [985,0 K], добавлен 21.04.2016
Этиология вибрационной болезни. Патогенез вибрационной болезни. Классификация вибрационной болезни. Клиника вибрационной болезни. Этиология шумовых поражений. Патогенез шумовых поражений. Классификация шумовых поражений.
реферат [36,1 K], добавлен 13.04.2007
Определение термина внутрибольничной инфекции. Причины развития и источники возбудителей внутрибольничной инфекции. Пути разрыва механизма передачи инфекции. Проблема эффективности мероприятий, направленных на источник инфекции, и пути её решения.
Классификация болезни Боровского по П.В. Кожевникову. Этиология, патогенез и клиника кожных лейшманиозов Старого Света и кожных лейшманиозов Нового Света. Разработка мероприятий, направленных на источник инфекции и механизм передачи лейшманиозов.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 15.09.2017 |
| Размер файла | 45,3 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Министерства здравоохранения и социального развития РФ
Кафедра дерматовенерологии с курсами дерматовенерологии и косметологии ИПО
Выполнила студентка группы П -403 В
Абизгильдина Эллина Ралифовна
1. История изучения болезни
2. Классификация лейшманиозов
3. Профилактика лейшманиозов
Список используемой литературы
1. История изучения болезни
В западных странах, начиная с XVII в., предпринимаются попытки выявления природы возникновения этой болезни. Русские врачи впервые обратили внимание на нее еще во времена завоевания Кавказа и установления дипсвязей с Ираном. Первая работа о болезни принадлежит врачу русской миссии в Тегеране Арендту (1862 г.). Многие врачи, изучавшие эту болезнь, считали виновником ее появления воду из определенных водоемов, другие говорили о паразитарной природе язвы, но и те, и другие доводы были малодоказательны. Позже врачи были склонны судить о ее бактериальной природе.
2. Кожные лейшманиозы
Кожные лейшманиозы - трансмиссивные протозоозы тропического и субтропического климата, характеризующиеся ограниченными поражениями кожи с последующим изъязвлением и рубцеванием.
Различают кожные лейшманиозы Старого Света (антропонозный, зоонозный, суданский) и Нового Света (перуанский, венесуэльский лейшманиоз, Восточно-африканский висцеральный лейшманиоз и др.).
Классификация болезни Боровского (по П. В. Кожевникову)
· остронекротизирующий тип (сельский, пендинская язва, зоонозный тип, второй тип болезни Боровского);
· поздно-изъязвляющийся (городской, антропонозный тип, сухой лейшманиоз, первый тип болезни Боровского);
· туберкулоидный тип (люпоидный лейшманиоз).
Кожные лейшманиозы Старого Света
Антропонозный кожный лейшманиоз
Этиология. Возбудитель Leishmania tropica.
Эпидемиология. Источником инфекции является больной человек и, возможно, собака. Переносчики - самки москитов Phlebotomus sergenti. Развитие возбудителя в моските продолжается 6-8 дней. Голодный москит может сосать кровь на нескольких людях и на разных местах кожи. Таким образом один инвазированный москит может заразить нескольких людей. Антропонозный кожный лейшманиоз встречается преимущественно в городах, поселках городского типа. Восприимчивость людей всеобщая. После перенесенного заболевания остается пожизненный иммунитет, реинфекции редки.
Патогенез. В месте укуса москита лейшмании размножаются, вызывают продуктивное воспаление и формирование гранулемы - лейшманиомы.
Отсюда лейшмании могут рассеиваться лимфогенно, что приводит к образованию новых бугорков обсеменения, развитию лимфангитов, лимфаденитов. Общая реакция организма выражена слабо.
Клиника. Инкубационный период продолжается от 2 - 8 месяцев до 1,5 лет и более.
· туберкулоидный кожный лейшманиоз.
На месте внедрения лейшмании в кожу появляется первичная гладкая папула розового цвета диаметром 2-3 мм. Через 3-6 месяцев она достигает 1-2 см. В центре бугорка появляется чешуйка, затем корка, которая постепенно утолщается и через 6-10 месяцев отпадает. Остается неглубокая язва с гнойным налетом на дне. В подкожную жировую клетчатку язва не проникает. Увеличение размеров язвы происходит вследствие распада плотного краевого инфильтрата, и к 8 - 12 месяцу болезни она может достигнуть 4 - 6 см в диаметре. Скудное отделяемое язвы серозного или серозно-гнойного характера (Фото 1). (В статье использованы фотографии из материалов ВОЗ - прим. автора).
Прогноз. Для жизни благоприятный, но остаются косметические дефекты, обезображивающие рубцы.
Диагностика. В основе - клинико-эпидемиологические данные. Диагноз подтверждается обнаружением лейшманий в материале, полученном из бугорков со дна язв и краевого инфильтрата, избегая возможного кровотечения. Для этого инфильтрированные участки кожи после обработки спиртом сдавливают пальцами, делают надрез и берут соскоб.
Зоонозный кожный лейшманиоз.
(Синонимы: остро некротизирующийся, пустынно-сельский, влажный кожный лейшманиоз, пендинская язва)
Этиология. Возбудитель - L. major.
Эпидемиология. Основным резервуаром возбудителя является большая песчанка, краснохвостая и др. Переносчики - главным образом Ph. pappatasi, которые становятся заразными через 6-8 дней после кровососания на грызунах. Человек заражается через укус москита. Поэтому регистрируется летняя сезонность заболевания. Встречается в сельской местности. Восприимчивость всеобщая. Чаще болеют дети и приезжие, т. к. местное население после перенесенного заболевания приобретает стойкий иммунитет. Повторные заболевания крайне редки. Зоонозный кожный лейшманиоз распространен в странах Северной и Западной Африки, Азии (Индия, Пакистан, Иран, Саудовская Аравия, Йемен и др.). Встречается в Туркменистане и Узбекистане.
Патогенез. Близок патогенезу антропонозного кожного лейшманиоза, но процесс изъязвления и рубцевания первичной лейшманиомы происходит ускоренными темпами.
Лейшманиомы чаще локализуются на открытых частях тела - лице, руках, ногах. Рубцевание язвы начинается уже через 2-4, реже 5-6 месяцев, и завершается не позднее 6-7 месяцев. Часто возникают узловатые безболезненные лимфангиты, лимфадениты, которые в свою очередь могут изъязвляться и рубцеваться.
Кожные лейшманиозы Нового Света
Это форма заболевания, которая поражает как кожу, так и слизистые оболочки, разрушая мукозные мембраны горла, носа, и прилежащих мягких тканей, приводя к образованию болезненных обезображивающих изъязвлений. Больные часто погибают в результате бактериальной инфекции, истощения, аспирационной пневмонии и обструкции дыхательных путей. Кроме того, выделение лейшманий из тканей представляет значительные трудности - очень часто их вообще не обнаруживается. Рост их в питательных средах также медленный - зачастую диагноз становится понятен только на 4-6 неделе течения заболевания, только методами культивирования крови.
Прогноз зависит от конкретного вида возбудителя, лечат больных солюсурмином и полиеновыми антибиотиками (амфотерицин В). Эта форма лейшманиоза сопряжена с наиболее ярко выраженными уродствами. Больные, как правило, так и остаются с обезображенной внешностью, и вход в общество, согласно традициям стран их проживания, для них закрыт.
Но нередко заболевание начинается постепенно и незаметно. Нарастает общая слабость, появляется лихорадка, которая часто бывает волнообразной, бледность кожи, сыпь, нарастающая анемия и лейкопения.
Возбудитель - L. peruviana. Переносчик - вероятно Lu. verrucarum. Заражение происходит от больных собак (в эндемических очагах инфицировано около 50% собак. Заболевание встречается на западных склонах Анд в Перу и Аргентине на высоте от 900 до 3000 м, чаще на высоте 1800-2700 м. Клинически напоминает зоонозный лейшманиоз Старого Света. Язвы спонтанно заживают через 4 мес.
Венесуэльский лейшманиоз (Uta-like leishmaniasis) вызывается L. garnhami. Заболевание встречается в горных районах Венесуэлы. Переносчики и резервуар инфекции неизвестны. Заболевание проявляется в виде кожных язв, которые спонтанно рубцуются через 6 мес.
3. Профилактика лейшманиозов
лейшманиоз болезнь боровский инфекция
Комплекс профилактических мероприятий включает меры, направленные на источник инфекции, на механизм передачи - переносчика и меры личной профилактики.
Для индивидуальной и групповой защиты от москитов используют различные отпугивающие средства - репелленты. В тропиках необходимы засетчивание окон и дверей, пологи над постелью, пропитанные репеллентами, края которых должны быть заправлены под матрас. Кондиционеры, электрические фумигаторы с инсектицидной таблеткой обеспечивают защиту. Для защиты от укусов насекомых в вечернее время следует носить длинные брюки и носки, одежду с длинными рукавами.
Имеются рекомендации по использованию химиопрофилактики (хлоридином или тиндурином 1 раз в неделю по возрастным дозировкам при кратковременном пребывании в тропиках.
Список используемой литературы
4. Лит.: Кожевников П. В., Добротворская Н.В., Латышев Н.И., Учение о кожном лейшманиозе, М., 1947; Латышев Н.И., Кожевников П.В., Повалишина Т.П., Болезнь Боровского, М., 1953; Кассирский И.А., Плотников Н.Н., Болезни жарких стран, 2 изд., М., 1964.
5. Вестник Российского университета дружбы народов. Серия "Медицина". 1999. № 1. С. 60-64. Особенности выявления и лечения кожного лейшманиоза в некоторых Арабских странах. Л.Д. Тищенко, С.М. Хаддад, С.М. Траоре, А.Л. Тищенко, Б.С. Шабути.
Подобные документы
Жизнь, исследования и открытия П.Ф. Боровского. Классификация, эпидемиология, патогенез и лечение кожных лейшманиозов. Описание всех известных видов, профилактика болезни. Использование химиопрофилактики: репеллентов и герметизации помещений.
реферат [54,8 K], добавлен 21.04.2011
Профилактика и лечение протозойных инфекций или протозоозы, вызываемые паразитами. Плазмодии малярии. Повреждение кожи при лейшманиозе. Симптомы африканского трипаносомоза. Токсоплазмоза и криптоспоридиоза. Микробиологическая диагностика болезней.
презентация [1,2 M], добавлен 24.03.2014
Распространение кожного лейшманиоза, его клинические проявления. Этиология заболевания, характеристика его возбудителя. Большая песчанка как резервуар и источник инфекции. Переносчики возбудителей, пути заражения. Диагностика, лечение, профилактика.
презентация [985,0 K], добавлен 21.04.2016
Этиология вибрационной болезни. Патогенез вибрационной болезни. Классификация вибрационной болезни. Клиника вибрационной болезни. Этиология шумовых поражений. Патогенез шумовых поражений. Классификация шумовых поражений.
реферат [36,1 K], добавлен 13.04.2007
Определение термина внутрибольничной инфекции. Причины развития и источники возбудителей внутрибольничной инфекции. Пути разрыва механизма передачи инфекции. Проблема эффективности мероприятий, направленных на источник инфекции, и пути её решения.
Кожный лейшманиоз— это протозойное инфекционное заболевание. Оно характеризуется поражением кожных покровов. Паразиты, являющиеся возбудителями этой болезни, передаются трансмиссивным путем, то есть в основном через укусы кровососущих насекомых. В отечественной медицинской практике эта паразитарная инвазия известна как болезнь Боровского.
Заболевание эндемичное для регионов, где в течение 50 дней сохраняется температура воздуха не ниже 20 градусов, но единмчные случаи встречаются как эксквизитные в любом регионе страны. Синонимами кожного лейшманиоза являются: лейшманиоз кожный Старого Света, пендинская язва, Ашхабада, годовик, пустынносельский лейшманиоз и др. Встречается в Средней Азии (Туркмении, Узбекистане), Афганистане.
Эпидемиология.
Болезнь вызывается возбудителем из рода простейших, имеющие несколько разновидностей. Общее название возбудителя Leischmaniatropia, так как впервые он был обнаружен Лейшмаом (1872), а в 1898г. Был описан нашим соотечественником П.Ф.Боровским.
Возбудитель лейманиоза-Leischmaniatropia-относится к простейшим Protoaza. Для его обнаружения бугорок или краевой инфильтрат лейшманиомы с целью анемизации сдавливают двумя пальцами и скальпелем кусочки ткани и тканевую жидкость. Из полученного материала готовят мазок окрашиваемый по Романовскому – Гимзе. Возбудитель (тельца Боровского) представляет собой овоидное, яйцевидное образование длинной 2-5мкм, шириной 1, до 4 мкм, в протоплазме которого обнаруживают два ядра- крупное овальное и добавочное палочковидное.
В мазках протоплазма лейшманий окрашивается в светлоголубой цвет, крупное ядро в красный или красно-фиолетовый, добавочное- в темнофиолетовый. Паразит находится в большом количестве в макрофагах и свободными группами в токе крови, а также в очагах поражений кожи. Установлено наличие двух клинических разновидностей болезни: остронекротизирующийся и поздноизъязвляющийся.
Возбудителем первой разновидности является Leischmaniatropiamajor, второй-Leischmaniatropiaminor. Оба возбудителя отличаются по биологическим особенностям и эпидемиологии процесса. Так, L.tropiamajor, обуславливающая остронекротизирующий тип заболевания, обитает и паразитирует на грызунах песчаных полей, а также у собак.
Переносчиками являются москиты из рода phlebotomus. L.tropiaminor, паразитирует только на человеке, но переносчиками являются те же москиты из рода Phlebotomus.
Для сельского типа характерна сезонность, связанная с наличием москитов в теплое время года. Заболеваемость начинает отмечаться весной, возрастает летом и снижается к зиме.
Городской тип характеризуется отсуствием сезонности и длительным течением. Он может обнаруживаться в любое время года.
Выяснилось, что часто у животных и человека возможно носительство инфекции без выраженных клинических проявлений, что затрудняет эпидемиологические и профилактическое аспекты оздоровительных мероприятий.
Классификация
Кожные лейшманиозы - трансмиссивные протозоозы тропического и субтропического климата, характеризующиеся ограниченными поражениями кожи с последующим изъязвлением и рубцеванием.
Различают кожные лейшманиозы Старого Света (антропонозный, зоонозный, суданский) и Нового Света (перуанский, венесуэльский лейшманиоз, Восточно-африканский висцеральный лейшманиоз и др.).
Классификация болезни Боровского (по П. В. Кожевникову)
- остронекротизирующий тип (сельский, пендинская язва, зоонозный тип, второй тип болезни Боровского);
- поздно-изъязвляющийся (городской, антропонозный тип, сухой лейшманиоз, первый тип болезни Боровского);
- туберкулоидный тип (люпоидный лейшманиоз).
4.Клиническая картина.
Для сельского типа характерны относительно короткий инкубационный период и не очень длительное течение. Обычно на открытых участках кожи появляются конические бугорки с широким основанием, красно-синюшного цвета с буроватиым или желтоватым оттенком, тестоватой консистенции. В дальнейшем бугорки увеличиваются в размерах и через 1-3 месвоскрываются с образованием округлой или неправильной формы язвы и неровным дноми обильным серозно-гнойным экссудатом, ссыхающимся в слоистые плотные корки. Края язвы как бы изъедены. В окружности формируется тестоватый инфильтрат розовато-синюшного цвета, за которым прощупываются тяжи воспалительных лимфотических сосудов и так называемые четки вторичных лейшманионом. У детей отмечается более острое течение с фурункулоподобным,флюктуирующим пустулезным образованием очага, быстро абсцедерующим и некротизирующимся.
Нередко у взрослых и детей процесс осложняется гнойной инфекцией с развитием флегмоны, рожистого воспаления.Воспалительный процесс заканчивается через 3-8 мес. С образованием рубца и стойкого иммунитета к данному типу возбудителя.
Городской тип встревается в городах и крупных населенных пунктах. Для чего характерно ублинение инкубационного периода и медленное течение процесса, отсюда и название годовик. Заболевание передается через больного человека или носителя через переносчика носителя. На открытих участках кожи появляются небольшые бугорки розоватого или красновато-бурого цвета с желтоватым оттенком. Элементы округлых очертаний, тестоватой консистенции. Инфильтрат не резко выражен, распадается поздно. Язвы поверхностные с неровными валикообразными краями и гранулирующем дном, покрытим серовато-желтым серозно-гнойным отделяемым. В окружности язв обычно образуется бордюр воспалительного инфильтрата. Так же как и при зоонозной форме, могут образовываться по периферии узелковые лимфангоиты. Они иногда изъязвляются, превращаясь в мелкие вторичные лейшманиомы.
К антропозной форме относится редкая клиническая форма лейшманиоза- люпоидная, или туберкулоидный кожный лейшманиоз. Эту форму трудно отличить от обыкновенной волчанки ввиду появления бугорков на рубцах, образовавшихся после регресса лейшманиом или по переферии. Бугорки плоские,едва возвышающиеся над уровнем кожи, буроватого цвета, мягкой конситенции, дающие при диаскопии отчетливый коричневатый цвет, количество бугорков может поступенно увеличиваться, длительно сохраняться, с трудом поддаваясь лечению.
Туберкулоидный лейшманиоз чаще всего локализуется на коже лица и наблюдается в детском и юношеском возрасте. Развитие этой формы лейшманиоза связывают с неполноценностью иммунитета вследствие наличия очага хронической инфекции, переохлаждения, травмы или возможной ествестной суперинфекции.
К атипичной форме антропонозного типа относятся кожно-слизистый и диффузный кожный лейшманиоз. Характерным для данных разновидностей является ьедленное формирование процесса. Изъязвления развиваются поздно или отсутствуют. Заживление происходит в течение 1-3 лет или даже более длительно. Первичные элементы кожно-слизистого лейшманиоза анологичны обычному типу в виде бугорка с последующим изъязвлением.
Метастатическое распространение процесса на слизистую оболочку рта, носа и глотки происходит на ранней стадии болезни, но иногда может возникнуть спустя несколько лет. Эрозирование и изъязвление бугорков сопровождается разрушением мягких тканей, хрящей полости рта и носоглотки. Одновременно развивается отек слизистой оболочки носа, красной каймы губ. Часто присоединяется вторичная инфекция. Процесс заканчивается выраженными мутиляциями.
Диффузный кожный лейшманиоз проявляется распространенными элементами множественных бугорков на лице и на открытых участках конечностей. Сливаясь, высыпания напоминают очаги поражения при лепре. Характерно отсутствие изъязвлений и пораженных слизистых оболочек. Болезнь спонтанно не проходит и отличается склонностью к рецедивам после лечения.
Диагностика.
Диагноз устанавливается на основании:
- имеющегося очага болезни;
- специфических клинических проявлений;
- данных лабораторной диагностики.
Диагностика основывается на своеобразных эффлореценциях узловатого и бугоркового типа с наличием четкообразных узелковых лимфангитов по переферии первичных очагов. Постановке диагноза помогают анамнестические данные о пребывании больных в эндемичных местах.
Дифференциальная диагностика осуществляется с туберкулезной волчанкой, сифилидими вторичного и третичного периодаа, хронической язвенной пиодермией, злокачественными новообразованиями, саркоидозом. Основным обоснованием диагноза является пребывание в эндемичной зоне и обнаружении в соскобе с краев язв возбудителя- L.Tropica, локализующегося в большом количестве, преимушественно в макрофагах. Для диагностики применяется кожный тест с лейшманином.
Лечение.
Существуют три основных метода лечения лейшманиоза кожи: хирургический, физиотерапевтический и химиотерапевтический.
Каждый из методов имеет свои показания в соответствии со стадией болезни, с учетом распространенности и локализации. При одиночном отчетливо ограниченном очаге показано хирургическое или физеотерапевтическое удаление. При множественных язвенных элементах назначается комплексное лечение с применением химиотерапии, физиотерапии и наружных противовоспалительных антибактериальных средств.
Назначаются наиболее часто: метронидазол, рифампицин, низорал, тетрациклины.
Метронидазол применяется по 0,2г 4 раза в день взрослым и по 0,1 г 2-3 раза в день детям, с учетом возраста, продолжительностью 7-10 дней. После недельного перерыва препарат применяют еще 2 недели по 0,2г 2-3 раза в день взрослым и по 0,05-0,1г 1-2 раза в день детям.
Рифамицин назначают внутрь по 0,3г 2-3 раза в день за 30-40 мин до еды- взрослым,а детям по 7,5 мг/кг в 2 приема. Курс лечения варьирует от 7 – 10 до 15-20 дней. Применяемый в прежние времена мономицин из-за нефро и ототоксичности заменился доксициклином или метациклино гидрохлоридом, которые назначають внутрь. Их применяют по 0,1 или 0,3 соответственно 2 раза в день после еды, курс 10-15 дней.
Кетоконазол используют по 5-10мг/кг в сутки и в 1 или 2 приема в течение 60 дней. Препаратами выбора считаются мепокрин и производные пятивалентной сурьмы.
Лечение лейшманиом на ранней стадии весьма эффективно путем местного введения 5% раствора мепокрина в количестве 2-3 мл через 3-5 дней. На курс 3-5 инъекций. Пятивалентеая сурьма в форме спитоглюконата натрия или мегломинаантимониата вводится внутрикожно 1 раз в сутки в количестве 2-3 мл с интервалом 1-2 дня. Курс 3-5 инъекций. Отсутствие эффекта при лечении препаратами сурьмы является показанием к назначению ароматических диаминов, делагила или амфотерицина В.
Особенно эффективен препарат глюкантим, под влиянием которого, при приеме внутрь по 10-15 мг/кг в сутки в течении 4 недель, происходит польный регресс высыпаний.
Противолейшманиозные действие оказывает также аминохинол и фуразолидон. Аминохинол принимают внутрь по 0,15-0,2г 3 раза в день через 20-30 минут после еды,продольжительность лечения 15-19 дней. Фурозолидон назначают по 0,15-0,2г 4 раза в день 15-18 дней.
Местно используют мази: 5-10% протарголовую, 5-10% стрептоцидовую, 1-2 % акрихиновую, 1% мазъ с этакридиналаетатом, 5-10% сульфаниламидную, 1-3% метациклиновую, 5% тетрациклиновую. С успехом применен коллагеномнономициновыйкомплекс . Препарат выпускается в виде губки в стерильных полиэтиленовых пакетах.
После излечения любой формы лейшманиоза остается стойкий иммунитет. При сельском типе невоспримчивость к суперинфекции развивается через 2 мес., а при антропонозном типе через 5 – 6 мес.
Имеется положительный опыт искуственной активной иммунизации. Это тем более важно, так как естественного иммунитета к болезни Боровского не существует, перенесенное заболевание обычно оставляет иммунитет, и повторные зарадения встречаются редко (до 10-12% при антропонозном типе заболевания).
Профилактика лейшманиозов
Комплекс профилактических мероприятий включает меры, направленные на источник инфекции, на механизм передачи - переносчика и меры личной профилактики.
Для индивидуальной и групповой защиты от москитов используют различные отпугивающие средства - репелленты. В тропиках необходимы засетчивание окон и дверей, пологи над постелью, пропитанные репеллентами, края которых должны быть заправлены под матрас. Кондиционеры, электрические фумигаторы с инсектицидной таблеткой обеспечивают защиту. Для защиты от укусов насекомых в вечернее время следует носить длинные брюки и носки, одежду с длинными рукавами.
Имеются рекомендации по использованию химиопрофилактики (хлоридином или тиндурином 1 раз в неделю по возрастным дозировкам при кратковременном пребывании в тропиках.
Список используемой литературы
4. Лит.: Кожевников П. В., Добротворская Н.В., Латышев Н.И., Учение о кожном лейшманиозе, М., 1947; Латышев Н.И., Кожевников П.В., Повалишина Т.П., Болезнь Боровского, М., 1953; Кассирский И.А., Плотников Н.Н., Болезни жарких стран, 2 изд., М., 1964.
5. Вестник Российского университета дружбы народов. Серия "Медицина". 1999. № 1. С. 60-64. Особенности выявления и лечения кожного лейшманиоза в некоторых Арабских странах. Л.Д. Тищенко, С.М. Хаддад, С.М. Траоре, А.Л. Тищенко, Б.С. Шабути.
Ограждение места работ сигналами на перегонах и станциях: Приступать к работам разрешается только после того, когда.
Основные признаки растений: В современном мире насчитывают более 550 тыс. видов растений. Они составляют около.
Поиск по сайту
Кожный лейшманиоз – это инфекционная болезнь, вызываемая простейшими и сопровождающаяся поражением кожных покровов, реже слизистых оболочек. Характерным признаком являются язвы на месте внедрения возбудителя. Температурная реакция организма варьируется в широких пределах, другие признаки заболевания выявляются очень редко. Диагностика базируется на обнаружении возбудителя и антител к нему. Лечение проводится с помощью этиотропных препаратов и симптоматических мероприятий. В некоторых случаях необходимо хирургическое вмешательство, криодеструкция или лазеротерапия.
МКБ-10
Общие сведения
Кожный лейшманиоз (болезнь Боровского) представляет собой инфекцию, передающуюся преимущественно трансмиссивным путем. Эта болезнь известна с древности, впервые была описана английским врачом Пококом в 1745 году. Более полную клиническую характеристику нозологии дал русский хирург Боровский в 1898 году. Сам возбудитель – лейшмания – обязан своим названием английскому патологу Лейшману, который в 1903 году описал этого простейшего практически параллельно с итальянским исследователем Донованом. Патология распространена в тропических странах, сезонность связана с активностью переносчиков – с мая по ноябрь.

Причины
Возбудитель инфекции – паразит Leishmania, относящийся к простейшим. Самыми распространенными видами являются L. tropica, L. major, L. aethiopica, L. infantum, L. mexicana, L. amazonensis, L. braziliensis. Резервуарами паразитов в природе служат москиты, енотовидные собаки, ленивцы, грызуны, лисы и дикобразы. Основным способом заражения является трансмиссивный путь, реализуемый с помощью переносчиков – москитов, реже песчаных мух.
Микроорганизм нуждается в смене двух хозяев для размножения, при этом безжгутиковая фаза развития проходит в организме людей либо животных, а жгутиковая – в пищеварительном тракте самки москита. При укусе переносчик срыгивает в ранку лейшманий, которые внедряются в толщу кожи. Другие пути инфицирования (вертикальный, при гемотрансфузиях и оперативных вмешательствах) встречаются редко. Группами риска по кожному лейшманиозу являются дети, сельские жители, путешественники, ВИЧ-инфицированные лица и онкологические больные. Чаще всего заболевают молодые мужчины и пожилые женщины.
Патогенез
После проникновения в толщу дермы лейшмании поглощаются макрофагами, внутри которых могут размножаться. Для контроля репликации возбудителя в организме CD8 + Т-лимфоциты в большом количестве продуцируют фактор некроза опухоли и интерферон гамма, с помощью которых пораженные клетки кожи и макрофаги начинают индуцировать производство собственных микробицидных эффекторов, способных уничтожать лейшманий. CD8 + -лимфоциты играют значительную роль в патогенезе болезни – они активно уничтожают пораженные клетки, но не действуют на самих внутриклеточных паразитов.
Роль В-лимфоцитов изучается; ряд исследований показали возможность длительной персистенции заболевания из-за стимуляции В-лимфоцитами CD4 + -клеток и возникновения избыточной продукции как провоспалительных, так и регуляторных цитокинов. При гистологическом исследовании обнаруживаются воспалительные инфильтраты переменной интенсивности с диффузным или очаговым распределением, характеризующиеся преобладанием лимфоцитов, гистиоцитов и плазматических клеток с зонами спонгиоза, паракератоза и псевдоэпителиоматозной гиперплазии. В области поражения определяются язвы, очаговая зона некроза и хорошо организованные гранулемы.
Классификация
Кожный лейшманиоз может быть распространенным (диффузным) либо локализованным. Реже встречается кожно-слизистая форма болезни (эспундия), при которой происходит поражение слизистых оболочек рта и носоглотки. В отдельных случаях в процесс вовлекаются дыхательные пути, в частности – гортань. При этом варианте течения возникает обезображивание и деформация лица, возможна гибель от дыхательной недостаточности. Сохраняется деление болезни на городской и сельский лейшманиоз – считается, что при первом типе течение язвенного процесса медленнее, чем при втором, а заражение происходит из-за больных собак и грызунов соответственно.
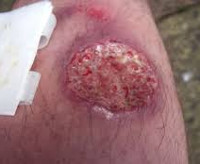
Симптомы кожного лейшманиоза
Инкубационный период городской формы патологии длится от 10 суток до года, чаще – 3-5 месяцев; для сельского варианта время инкубации может сокращаться до 1-8 недель. Начало болезни постепенное, с лихорадкой до 38°C. Острый дебют характерен для маленьких детей и ВИЧ-позитивных пациентов, часто приводит к кожно-висцеральному поражению и гибели. На месте укуса москита появляется бурого цвета бугорок, который постепенно вырастает до 2-х и более сантиметров, покрывается мелкими чешуйками (лейшманиома). Затем образование продолжает свой рост и через полгода изъязвляется с появлением характерного слизисто-гнойного отделяемого. Заживление язвы завершается образованием рубца.
Сельская форма болезни протекает гораздо быстрее и агрессивнее: лейшманиомы практически сразу переходят в язвенную стадию с формированием дочерних бугорков, через 2-4 месяца дно язвы начинает напоминать рыбью икру и центробежно заживать с появлением рубцового дефекта. Лимфатические сосуды воспаляются, пальпируются в виде твердых узлов-бусин, часть из которых вскрывается. После перенесенного городского кожного варианта в редких случаях отмечается хроническое течение процесса с образованием небольших бугорков около рубца, которые не изъязвляются и могут персистировать всю жизнь человека.
Осложнения
Наиболее частыми осложнениями несвоевременно диагностированного кожного лейшманиоза являются участки гиперпигментации и рубцы на месте лейшманиом. Помимо косметического дефекта рубцовые изменения могут приводить к инвалидности (особенно при расположении на слизистых). Реже встречаются кровотечения, вызванные расплавлением сосуда на дне язвы, и вторичные гнойные процессы. При длительном течении, обширном поражении, коморбидной патологии возможно формирование хронической венозной недостаточности, лимфостаза и рецидивирующей рожи. При вовлечении надгортанника может наблюдаться ложный круп.
Диагностика
Диагноз кожной формы лейшманиоза верифицируется инфекционистом, по показаниям назначаются консультации других специалистов. Обязательным является тщательный сбор эпидемиологического анамнеза на предмет пребывания в тропических зонах. В ходе диагностического поиска применяются следующие инструментальные и лабораторные методики:
Лечение кожного лейшманиоза
Пациенты с кожными формами болезни не нуждаются в стационарном лечении. Постельный режим показан при выраженной лихорадке, болевом синдроме и гнойных осложнениях. Специальная диета не разработана, из-за возможных лекарственных побочных эффектов рекомендуется отказаться от приема алкоголя, наркотических средств и никотина, исключить на время лечения трудноперевариваемую пищу (жирное, жареное, маринады). Показана местная антисептическая обработка язв, полоскание рта и промывание носовых ходов при расположении очагов на слизистых, применение стерильных повязок с ежедневной сменой.
Специфическое антипротозойное лечение осуществляется с учетом вида возбудителя преимущественно препаратами пятивалентной сурьмы (натрия стибоглюконата). Возможно использование милтефозина, пентакарината, липосомального амфотерицина В. Системное применение этих средств сопряжено с риском развития побочных эффектов, поэтому в настоящее время ведется изучение местных медикаментов (кремы, мази) в качестве дополнения к основной терапии. Симптоматическое лечение подразумевает прием жаропонижающих, обезболивающих, дезинтоксикационных и других препаратов. При резистентности лейшманиоза проводится спленэктомия.
Местное лечение лейшманиозных кожных язв неразрывно связано с тепловым воздействием, поскольку возбудители крайне чувствительны к высоким температурам. Среди подобных методов терапии распространена радиочастотная, преимущество которой заключается в отсутствии повреждения здоровой кожи в процессе применения. Используется фотодинамическая и прямая электрическая терапия, инфракрасная стимуляция, лазеролечение. Существуют описания единичных случаев полного излечения от кожного лейшманиоза с помощью местных методик как монотерапии нозологии у ВИЧ-позитивных и иных иммуносупрессивных пациентов.
Прогноз и профилактика
Прогноз при кожном лейшманиозе при отсутствии осложнений обычно благоприятный. До 85% случаев болезни заканчиваются выздоровлением; для заболевания характерно циклическое течение и естественная реконвалесценция. Летальных случаев лейшманиоза данного вида не зафиксировано. Среди ВИЧ-инфицированных и других лиц с иммунным дефицитом даже слабопатогенные штаммы лейшманий могут вызывать висцеральную патологию. Продолжительность неосложненного сельского типа лейшманиоза кожи составляет не более 3-6 месяцев, городского – до 2 лет. Лечение продолжается в течение 20-30 дней, допускается проведение терапии сроком до двух месяцев.
Специфическая профилактика показана всем выезжающим в эндемичные зоны, рекомендуется проводить вакцинацию в зимне-осенний сезон и не позднее 3-х месяцев до планируемой поездки. Главным средством неспецифической профилактики является борьба с переносчиками: осушение подвалов и овощехранилищ, инсектицидная обработка, использование репеллентов. Важна своевременная диагностика, изоляция и лечение больных, установка в палатах противомоскитных сеток. Рекомендуется плановая вакцинация домашних собак, борьба с городскими свалками, дератизация и отстрел больных диких животных.
1. Борьба с лейшманиозом. Доклад на заседании комитета экспертов ВОЗ по борьбе с лейшманиозом/ Серия технических докладов ВОЗ №949 – 2010.
3. Cutaneous Manifestations of Human and Murine Leishmaniasis / Breanna M. Scorza, Edgar M. Carvalho, Mary E. Wilson / International Journal Molecular Sciences – 2017 - №18.
4. Diagnosis, Treatment and Clinical Features of Cutaneous Leishmaniasis in Saudi Arabia / Yousry A. Hawash, Khadiga A. Ismail, Maha M. Abdel-Wahab, Mahmoud Khalifa // The Korean Journal of Parasitology.
Читайте также:

