Чем опасна малярия для беременных
Обновлено: 07.05.2024
В многолюдном коридоре больницы в Яунде Эстер Сабуангис (Esther Sabouangis) ждет своей очереди на прием к врачу, ведущему ее беременность. Ей немногим больше тридцати лет, и она ждет третьего ребенка.
Эстер повезло: она живет в крупном камерунском городе, где население хорошо информировано об опасностях, с которыми сопряжена малярия во время беременности. Государственная клиника, в которой она наблюдается в связи с беременностью, предоставляет три или более дозы средства, рекомендованного ВОЗ для защиты матерей и их будущих детей от катастрофических последствий инфицирования малярией. И что очень важно, это средство выдается бесплатно.
Каждый год беременность наступает приблизительно у 52 миллионов женщин, живущих в странах Африки к югу от Сахары. При этом они подвергаются риску инфицирования самым опасным малярийным паразитом, Plasmodium falciparum, который больше всего распространен на Африканском континенте. Периодическая профилактическая терапия может предотвращать смерть матерей и новорожденных, анемию и другие отрицательные последствия малярии во время беременности.
ВОЗ рекомендует проводить периодическую профилактическую терапию всех беременным женщинам, живущим в районах Африки со стабильной передачей малярии. Дозы должны выдаваться при плановых посещениях медицинских учреждений во время беременности как можно раньше в течение второго триместра.
ВОЗ отслеживает осуществление своих рекомендаций по профилактике малярии среди беременных женщин. Во Всемирном докладе о малярии за 2016 г. был отмечен значительный прогресс: в 20 странах Африки к югу от Сахары почти каждая третья беременная женщина, соответствующая критериям, получала рекомендуемые три или более дозы периодической профилактической терапии.
Тем не менее, по оценкам, 69% беременных женщин все еще не получают рекомендованного количества доз периодической профилактической терапии. В этом году по случаю Всемирного дня борьбы против малярии ВОЗ призывает все эндемичные по малярии страны в Африке и их партнеров в области развития срочно ликвидировать пробелы в доступе к периодической профилактической терапии и другим важнейшим средствам профилактики малярии.
В сельских районах намного меньше медицинских учреждений, и женщины нередко бывают хуже информированы. Но даже зная о преимуществах периодической профилактической терапии, они порой могут приобрести ее только в частных аптеках, где цена может оказаться неприемлемо высокой.
Несомненно, Эстер может считать себя счастливой матерью. Три ее беременности протекали удачно, она сохранила здоровье, избежала малярии и теперь ждет рождения своего третьего ребенка.
15.04.2016 Малярия – тяжелое паразитарное заболевание, широко распространенное в странах с тропическим и субтропическим климатом (Малой и Юго-Восточной Азии, Африки, Южной Америки) и в странах ближнего зарубежья (Азербайджан, Армения, Узбекистан, Таджикистан, Грузия, приграничные территории). Известны 4 формы малярии: тропическая малярия, трехдневная малярия, четырехдневная малярия и ovale малярия, особая форма малярии трехдневного типа. Наиболее тяжелая из них - тропическая, распространенная в странах Африки.
Ежегодно до 500 миллионов человек заболевает малярией. Из них 90% случаев регистрируется в Африке, из остальных 70% случаев приходятся на Индию, Бангладеш, Бразилию, Шри-Ланку, Вьетнам, Таиланд, Филиппины и др. Из стран СНГ малярия регистрируется в Азербайджане и Таджикистане.
Распространению малярии способствуют массовые передвижения населения. Поэтому всегда существует угроза завоза малярии на территории с благоприятными условиями для её передачи, в том числе в Россию и следовательно может привести к возникновению местных случаев заболевания.
Малярия в основном передается трансмиссивно через укусы комаров рода Anopheles. В мире существует около 20 различных видов комаров Anopheles, имеющих местную значимость.
Все они нападают на человека вечером после захода солнца и рано утром. Комары ненавидят прямые солнечные лучи и ветер, поэтому в такую погоду их активность ослабевает.
- мелких пресных водоемах с медленно текущей водой;
- в местах, где есть стоячая вода: в прудах, канавах, болотах, старых руслах речек, ямах, лужах, следах от копыт, на рисовых полях;
- даже во влажных траве и кустах вдоль ручьев и в емкостях и резервуарах с водой.
Малярийные комары привязаны к стоячей воде и за свою жизнь не пролетают более 8 км, а потому они не встречаются в степных или пустынных зонах, в горах.
Не исключен парентеральный путь заражения при переливании крови, использовании плохо обработанного инструментария, а также от матери к плоду.
- лица, прибывшие из эндемичных по малярии местностей или посетившие эндемичные страны в течение последних 3 лет;
- лица, совершающие международные поездки (подвергаются высокому риску заболевания малярией и развития осложнений в связи с отсутствием у них иммунитета);
- лица, проживающие в активном очаге.
- детей,
- беременных женщин (малярия приводит к большому числу выкидышей - до 60%, смерти беременных - до 15%),
- лиц с ВИЧ/СПИД (подвергаются повышенному риску развития болезни при инфицировании малярией);
- при трехдневной малярии – 14 суток,
- четырехдневной малярии – 30 суток,
- тропической малярии – 12 суток,
- малярии Ovale – 7-20 суток.
- острое начало,
- лихорадка, ознобы и сильное потоотделение,
- головная боль, слабость,
- рвота,
- увеличение печени и селезенки,
- развитие анемии и желтухи.
- боли в мышцах и суставах.
Трехдневная малярия. Заболевание начинается без четкого чередования приступов высокой и низкой температуры тела. Типичные приступы (жар, озноб, пот) появляются на 3-5 день от начала заболевания. Приступы регистрируются в первую половину дня, длительность одного приступа 2-6 часов. Число первичных приступов 12-14.
Ovale-малярия. Как правило, заболевание начинается с четкого чередования приступов высокой температуры и низкой температуры. Приступы возникают вечером и длятся 2-4 часа. Число первичных приступов 4-5.
Четырехдневная малярия. Как правило, заболевание начинается с четкого чередования приступов повышений температуры тела и ее снижения. Приступы возникают утром или днем и длятся 6-10 часов. Первичные приступы могут наблюдаться в течение 5 мес.
Тропическая малярия. Длительность приступов составляет 24-36 часов. Тип лихорадки неправильный без выраженных ознобов и потов, т.к. последующий приступ наслаивается на предыдущий. Могут наблюдаться кашель, диарея, рвота, боли в животе, поражение ЦНС (возбуждение, потеря сознания, судороги), почек.
Осложнения. Малярийная кома, инфекционно-токсический шок, острая печеночная недостаточность, отек легких. При тропической малярии без проведения своевременного лечения возможен смертельный исход в очень короткий срок от начала заболевания.
Малярия относится к заболеваниям с высоким процентом смертности. Тропическая малярия способна привести к смерти менее чем за 48 часов после появления первых симптомов. Поэтому очень важно выполнять правила по предупреждению заболевания, что достигается двумя взаимодополняющими мерами:
- приемами противомалярийных препаратов,
- защитой от укусов комаров.
Отъезжающим в тропические страны при планировании поездки в тропическую страну, необходимо загодя выяснить, существует ли опасность инфицирования малярией. Такую информацию можно получить в фирмах, организующих отъезд или у инфекциониста. Также у инфекциониста выясните, какой именно противомалярийный препарат лучше взять с собой в профилактических целях, как принимать и какие побочные реакции могут возникнуть
Начинайте его принимать за 1-2 недели до отъезда, продолжайте принимать во время пребывания в маляриогенной стране и после возвращения в течение 4-6 недель. Нерегулярно проводимая химиопрофилактика не может предупредить заболевание малярией и болезнь в таких случаях протекает нетипично.
По возвращению в Россию помните , что Вы можете заболеть малярией и в более поздние сроки, даже при проведении химиопрофилактики. Поэтому, при любом заболевании в течение 3-х лет после возвращения из тропиков напоминайте лечащему врачу, что Вы были в маляриогенной местности. При любом повышении температуры, независимо от состояния здоровья, обращайтесь к врачу. Особенно важно соблюдать это правило в отношении детей и беременных женщин.
- После заката солнца носите одежду светлых тонов. Комаров привлекают темные и яркие цвета, поэтому старайтесь не носить одежду таких цветов, когда выходите на открытый воздух. Рубашки выбирайте с длинными рукавами, шорты замените на брюки. Старайтесь уменьшить площадь открытых поверхностей тела.
- На открытые части тела после наступления сумерек нанесите тонким слоем, не втирая репелленты в виде кремов, лосьонов, аэрозолей. Можно пропитать ими одежду. Действие репеллентов сохраняется 4-6 часов.
- Старайтесь оградить себя от посторонних запахов, когда собираетесь на улицу. Комаров привлекают некоторые сильные запахи на теле, в том числе сильные духи или пахучие дезодоранты, шампунь или мыло. Также комаров привлекает запах пота, поэтому не будет лишним принять душ.
- В помещении при отсутствии кондиционера засетчивайте окна и двери.
- Вечером обработайте жилое помещение специальными аэрозолями или другими быстродействующими инсектицидами для уничтожения залетевших насекомых. Не забудьте через 20-30 секунд помещение проветрить.
- Используйте электроспирали с инсектицидной таблеткой - фумигаторы.
- Рекомендуется принимать витамин B1 и употреблять чеснок. Приём 100 мг в день витамина B1 поможет защититься от укусов комаров. Этот витамин заставляет вашу кожу выделять определенный запах, отталкивающий комаров и мошек, но неощутимый другими людьми. Употребление большого количества чеснока обладает почти таким же эффектом. Он также позволяет коже вырабатывать определенный запах, неприятный для комаров. Разница лишь в том, что его запах ощущается человеком. Также можно раздавить чеснок и протереть им открытые участки тела.
- Воспользуйтесь растениями, отпугивающими комаров. Комары очень чувствительны к запахам отдельных некоторых растений: кошачья мята, мята перечная, розмарин, календула, цитронелла, ваниль, базилик, мята болотная, пижма, шалфей, тимьян, лаванда, кедр, эвкалипт, чайное дерево. Все они являются природными репеллентами от комаров. Можно размять несколько листьев (или эфирное масло) любого из этих растений и нанести на кожу, одежду, рюкзак или другое снаряжение. Можно использовать свечи с ароматами перечисленных растений.
Одним из методов борьбы с малярией является сокращение численности комаров, что достигается следующими способами:
- засыпка или осушение мест сбора воды,
- закрытие крышками емкости и резервуары с водой,
- очистка от кустарников территории вокруг домов.
Надеюсь, что представленная мною информация, поможет Вам избежать инфицирования и заболевания малярией. Будьте здоровы. Заместитель главного врача по эпидвопросам В.Н.Зазадзе 12.08.2013г.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Малярия: причины появления, симптомы, диагностика и способы лечения.
Определение
Малярия – инфекционное заболевание, возбудителем которого является паразит рода Plasmodium. Переносчиками являются самки комаров рода Anopheles. В теле комаров, напившихся крови больного человека, формируется большое количество активных малярийных паразитов, которые при укусе комара попадают сначала в кровеносное русло, а затем в клетки печени человека.
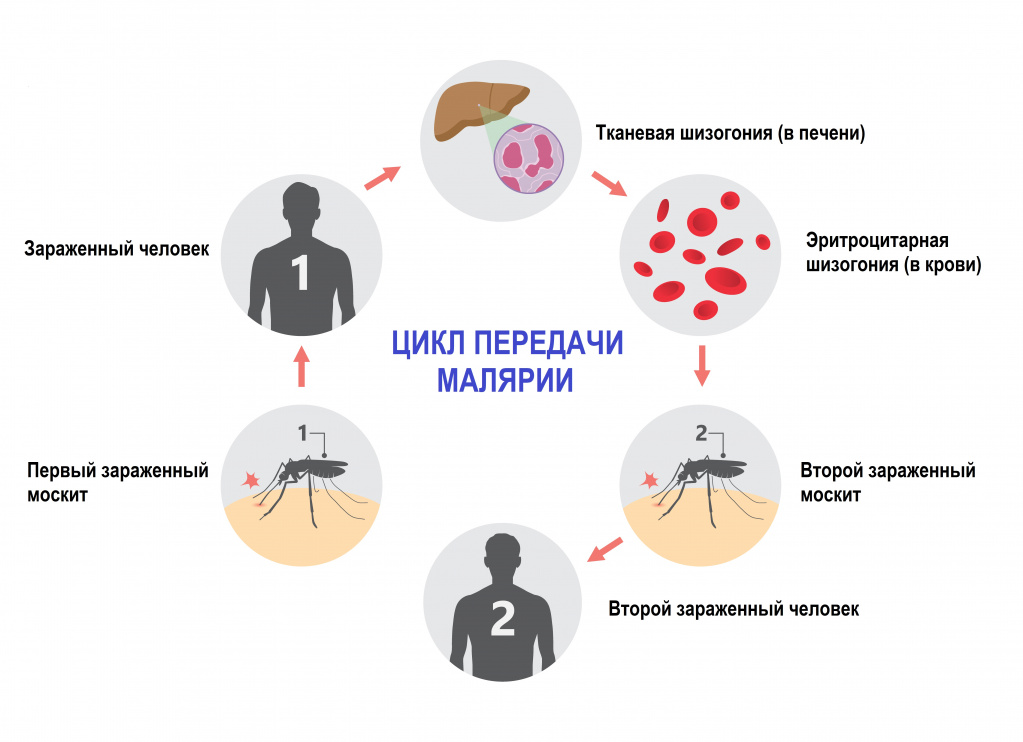
У человека встречается пять форм малярии, вызываемой соответствующим видом малярийного плазмодия. Интенсивность передачи зависит от факторов, связанных с паразитом, переносчиком, организмом человека-хозяина и окружающей средой.
Более 100 стран, половина из которых находится в Африке, являются неблагополучными по малярии. Другие очаги массового заболевания – Юго-Восточная Азия, Восточное Средиземноморье, Западная часть Тихого океана и Америка.
Ежегодно на территории России регистрируются завозные случаи малярии из стран ближнего и дальнего зарубежья, где активно действуют очаги малярии.
Местные завозные очаги заболевания регистрировались на территориях Москвы, Московской, Ростовской, Самарской, Оренбургской, Нижегородской и Рязанской областей, Республике Татарстан, в Красноярском крае. Условия для формирования местного малярийного очага имеются на территории Пермского края.
Риск заражения малярией и развития тяжелой болезни значительно выше у младенцев, детей в возрасте до пяти лет, беременных женщин, больных ВИЧ. У взрослых людей в районах с умеренной или интенсивной передачей инфекции за несколько лет воздействия вырабатывается частичный иммунитет, который уменьшает риск развития тяжелой болезни в случае малярийной инфекции.
Другие пути передачи инфекции считаются более редкими:
- трансплацентарный путь — от больной матери к ребенку;
- гемотрансфузионный путь – при переливании крови;
- заражение через контаминированный медицинский инструментарий.
- спорогонии (многократного деления оплодотворенной клетки (ооцисты) с образованием спорозоитов) в организме комара;
- шизогонии (бесполое размножение) в организме человека:
- тканевая шизогония длится 1-2 недели, происходит в гепатоцитах и заканчивается выходом паразитов в кровеносное русло. Тканевая шизогония соответствует периоду инкубации и протекает без явных клинических признаков;
- эритроцитарная шизогония развивается, когда паразиты выходят в кровеносное русло, проникают в эритроциты и в них размножаются. В результате переполненные эритроциты разрываются, а в кровь попадают токсины. С этой фазой связано появление основных симптомов малярии.
Массивный распад эритроцитов может закончиться развитием гемолитической анемии, расстройства микроциркуляции, шока.
По этиологии:
- малярия, вызванная P. vivax (vivax-малярия, трехдневная малярия);
- малярия, вызванная P. ovale (ovale-малярия);
- малярия, вызванная P. falciparum (тропическая малярия);
- малярия, вызванная P. malariae (четырехдневная малярия);
- малярия-микст (смешанная, с указанием возбудителей).
- клинически выраженная (типичная);
- бессимптомное паразитоносительство.
- легкая;
- среднетяжелая;
- тяжелая;
- крайне тяжелая.
Симптомы болезни появляются через 7-15 дней после укуса инфицированного комара. В редких случаях симптомы манифестируют лишь спустя 5-12 месяцев (это характерно для малярии, вызванной P. vivax и P. ovale). В этот период происходит процесс преобразования и накопления паразитов в клетках печени. Остановить развитие заболевания могут только специфические противомалярийные препараты.
У детей могут наблюдаться дыхательная недостаточность, вызванная метаболическим ацидозом, и церебральная малярия.
Диагностика малярии
Лихорадка и озноб у человека, возвращающегося из эндемичной области, являются показанием для срочного обследования на малярию.
Перечень основных диагностических мероприятий:
1. Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Герпес: причины появления, симптомы, диагностика и способы лечения.
Определение
Герпесом, или герпетической инфекцией, называют несколько заболеваний, вызываемых вирусами отряда Herpesvirales семейства Herpesviridae.Все они характеризуются поражением кожи, слизистых оболочек с локализацией либо в области глаз, носа и губ, гениталий, а также нервных волокон.
У лиц с иммунодефицитом могут наблюдаться генерализованные формы инфекции с вовлечением в процесс других органов и тканей.
![Вирус простого герпеса.jpg]()
Среди известных науке восьми типов герпеса самым распространенным является вирус герпеса простого типа (Herpes simplex virus).
Простой вирус герпеса достаточно неустойчив во внешней среде. В условиях комнатной температуры сохраняется до 24 часов, на металле — до 2 часов. Под действием температуры выше 50°C погибает за 30 минут, под действием спирта и хлорсодержащих веществ - в течение нескольких минут, при замораживании сохраняется до пяти суток.Причины герпетической инфекции
Источником инфицирования всегда служит человек. Он заразен в любую фазу болезни или носительства, но преимущественно при обострении.
Возбудитель может передаваться воздушно-капельным, контактно-бытовым или половым путем, а также от матери плоду через плаценту, во время родов или грудного вскармливания.
К вирусу восприимчивы все люди, хотя у многих отмечаются бессимптомные формы заболевания. Попадая через слизистую рта, половых органов или дыхательные пути в организм человека, герпесная инфекция остается в нем навсегда. Вирус, скрытый внутри клетки-хозяина, не доступен для иммунных клеток, уничтожающих возбудителей. Вирус активизируется при ослаблении иммунитета в результате переохлаждения, перегрева, простудного заболевания, недостатка витаминов, переутомления, стресса, нехватки сна. Рецидив инфекции могут вызвать травмы, оперативные вмешательства, а также половой контакт при условии повреждения слизистой оболочки. Использование лекарственных и косметических средств, содержащих стероидные гормоны, также способствует манифестации вируса герпеса.
Классификация герпеса
В МКБ-10 (Международной классификации болезней) выделяют две группы заболеваний, связанных с вирусом простого герпеса:
- Инфекционные герпетические заболевания:
- герпетическая экзема (экзема Капоши);
- герпетический везикулярный дерматит;
- герпетический гингивостоматит и фаринготонзиллит;
- герпетический менингит;
- герпетический энцефалит;
- офтальмогерпес;
- диссеминированная герпетическая болезнь (герпетический сепсис);
- другие формы герпетических инфекций;
- неуточненная герпетическая инфекция.
- Генитальные герпетические инфекции:
- герпетические инфекции перианальных кожных покровов и прямой кишки;
- неуточненная аногенитальная герпетическая инфекция.
По клинической картине и локализации высыпаний:
- Типичные формы:
- герпес кожи — с поражением губ, крыльев носа, лица, рук, ягодиц и других частей тела;
- герпес глаз — иридоциклит, кератит, конъюнктивит, неврит зрительного нерва;
- герпес слизистых оболочек желудочно-кишечного тракта — стоматит, гингивит, фарингит, эзофагит;
- герпес половых органов — поражение слизистой оболочки полового члена, влагалища, вульвы, цервикального канала;
- герпес внутренних органов — гепатит, пневмония, панкреатит, трахеобронхит;
- герпес нервной системы — неврит, менингит, менингоэнцефалит, поражения бульбарных нервов, энцефалит;
- генерализованный простой герпес — висцеральная форма (пневмония, гепатит, эзофагит) и диссеминированная форма (сепсис).
- Атипичные формы:
- герпетиформная экзема Капоши — обширные сливающиеся высыпания по всему телу;
- абортивный герпес — почти незаметные папулы на грубой коже или дискомфорт без высыпаний;
- язвенно-некротический герпес — с развитием некроза тканей;
- эрозивно-язвенный герпес — с образованием язв и эрозий;
- геморрагический герпес — с кровянистым пропитыванием высыпаний и тканей;
- отечный герпес — с отеком тканей и болью в области губ и век;
- зостериформный простой герпес — с локализацией по ходу нервного ствола;
- диссеминированный герпес — с тенденцией перехода в генерализованную форму при ВИЧ;
- рупиоидный герпес — возникает на лице с присоединением вторичной бактериальной флоры;
- мигрирующий герпес — с тенденцией к изменению локализации высыпаний.
- латентная стадия — носительство с отсутствием симптомов;
- локализованная стадия — наличие одного очага поражения;
- распространенная стадия — наличие не менее двух очагов поражения;
- генерализованная стадия — висцеральная, диссеминированная.
При заражении герпесом детей в возрасте от 6 месяцев до 3 лет чаще всего развивается герпетический стоматит, для которого характерно острое начало с симптомами интоксикации и подъемом температуры.
На слизистой оболочке полости рта появляются сгруппированные пузырьки с прозрачным содержимым, на месте которых после вскрытия образуются болезненные эрозии. У детей старшего возраста первичный герпес характеризуется появлением зудящих пузырьков на красной кайме губ и коже носогубного треугольника. После их вскрытия остаются неглубокие язвочки, которые покрываются корочками. Корочки, отпадая, не оставляют следов на коже.
При первичном заражении взрослых вирусом простого герпеса симптомы более выражены, чем при дальнейших рецидивах. Больной испытывает озноб, головные боли, повышенную утомляемость, у него отсутствует аппетит, может наблюдаться расстройство сна. Покраснение, а затем характерные пузырьки появляются на губах, возле крыльев носа. В некоторых случаях увеличиваются подчелюстные лимфоузлы.
Герпетические нейроинфекции сопровождаются наиболее тяжелым течением, особенно если вирус поражает оболочки или ткань головного мозга.
В этих случаях симптомы включают головные боли, подъем температуры тела, напряжение затылочных мышц, психомоторное возбуждение (болезненное состояние, при котором наблюдается беспокойство и двигательная активность различной степени выраженности, вплоть до судорог). При несвоевременной диагностике заболевания существует риск летального исхода.
Офтальмогерпес сопровождается покраснением глаза, развитием блефаро- или кератоконъюнктивита, эрозиями роговицы.
Диагностика герпеса
Типичные случаи герпетической инфекции выявляются на основании клинической картины и анамнеза заболевания. Характерно его волнообразное течение со сменой периодов обострения и ремиссии.Косвенным признаком служит склонность к простудным заболеваниям, чувствительность к переохлаждению, периодически возникающие состояния, сопровождаемые подъемом температуры, усталостью, депрессией.
![Симптомы.jpg]()
При атипичных формах герпетической инфекции необходимы дополнительные обследования: клинический анализ крови, биохимический анализ крови (общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, электролиты: калий, натрий, хлор, кальций) и клинический анализ мочи - для выявления поражения внутренних органов и предупреждения осложнений.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:



