Что происходит с мышами при отравлении
Обновлено: 13.05.2024
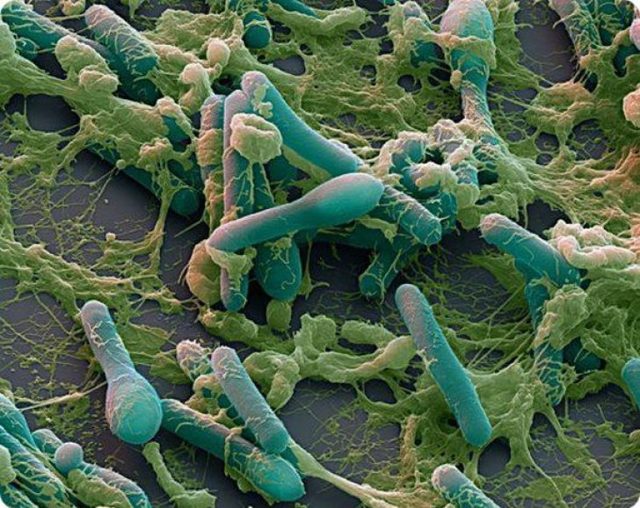
Подавляющему большинству россиян известно, что употребление некачественных консервированных или копченых продуктов может привести к тяжелому заболеванию – ботулизму. Это острое заболевание инфекционно-токсического генеза, вызываемое возбудителем Clostridium botulinum и токсичным продуктом ее жизнедеятельности, который является сильнейшим ядом биологического происхождения. Именно ботулотоксин делает заболевание крайне тяжелым, а зачастую смертельным.
Что такое ботулизм
Бактерии Clostridium botulinum повсеместно присутствуют в почве, однако из-за высокой требовательности микроорганизмов к условиям для размножения заболевание у людей возникает редко. К примеру, в Москве ежегодно регистрируется около 15-20 случаев ботулизма, а в целом на территории России – не более 200 случаев в год.
Для быстрого устойчивого роста популяции клостридии, являющейся возбудителем ботулизма, необходимо отсутствие кислорода и благоприятная температура в пределах 30-35 градусов Цельсия. Наиболее часто такая среда создается при домашнем консервировании в герметично закрытой банке, солении и копчении. Бактерия бурно размножается в консервированном продукте, обильно выделяя токсин. Чем выше численность бактерий в продукте, тем больше в нем ботулотоксина и, соответственно, выше риск отравления. Размножение бактерий возможно и в кишечнике человека, в этом случае заболевание развивается медленнее.
Палочка ботулизма Clostridium botulinum существует в двух формах – вегетативной – способной к размножению, и споровой – чрезвычайно устойчивой к неблагоприятным внешним факторам. Вегетативная форма бактерии выдерживает контакт с раствором поваренной соли, кислой средой и специями, однако не переносит присутствия кислорода. Она может сохраняться в жизнеспособном состоянии в течение нескольких лет, но не выдерживает 15-минутного кипячения. Споровая форма ботулизма еще более устойчива: сохраняется в течение нескольких десятилетий, в кипятке выдерживает до 6 часов, переносит замораживание, сушку, воздействие 18% солевого раствора. Гибель спор клостридии наступает после получасового автоклавирования при температуре не ниже 120 градусов.
Токсин ботулизма обладает достаточно высокой устойчивостью: в природе сохраняет активность до 118 часов, высокая концентрация поваренной соли (18%) не оказывает на него инактивирующего воздействия. В тоже время токсин в течение 10 минут полностью разрушается при нагревании до 100 °С и инактивируется щелочными растворами (рН более 8) и алкогольными напитками.
Виды заболевания
В зависимости от этиологии, ботулизм может быть:
- пищевым – это наиболее распространенный вид заболевания, возникающий вследствие употребления в пищу продуктов, зараженных Clostridium botulinum;
- раневым – развивающимся из-за контакта раневой поверхности у пациента с поверхностью, на которой присутствуют бактерии;
- детским – развивающимся только у младенцев первого полугода жизни из-за нарушения родителями гигиенических рекомендаций по уходу за ребенком;
- дыхательным – в этом случае возбудитель попадает в организм через органы дыхания в виде спор, в большом количестве распыленных в воздухе (например, при применении бактериологического оружия).
Все перечисленные разновидности, кроме пищевой, встречаются крайне редко. Передача ботулизма от инфицированного человека к здоровому невозможна.
Как избежать инфицирования

Согласно рекомендациям Роспотребнадзора, для профилактики ботулизма следует:
- использовать только консервы, приготовленные промышленным способом;
- ни в коем случае не употреблять в пищу консервы с вздутой крышкой;
- хорошо отмывать от частиц грунта овощи, фрукты и грибы;
- не использовать для домашнего консервирования растительные продукты со следами порчи;
- пойманную или купленную рыбу быстро избавить от внутренностей и хорошо вымыть, после чего хранить в холоде;
- не консервировать, а солить грибы и овощи;
- перед использованием в пищу проваривать консервированные продукты около получаса, чтобы разрушить ботулотоксин.
Следует знать, что продукты, зараженные Clostridium botulinum, по вкусу, цвету и запаху неотличимы от качественной пищи. Лучший способ избежать отравления – термообработка любых консервов в течение 15-20 минут. Это поможет избежать не только ботулизма, но и других кишечных инфекций, вызывающих отравления и воспаления ЖКТ.
Что происходит в организме человека
Инкубационный период при ботулизме вариабелен и может продолжаться от 2 часов до 5 суток, но, как правило, симптомы отравления появляются в течение первых 2-6 часов после попадания бактерии и продуктов ее деятельности в организм. Ботулотоксин начинает проникать в кровь уже в ротовой полости. Основная его часть всасывается в тонком кишечнике и затем распространяется по всему организму. Токсин очень быстро поражает нервные волокна, блокируя передачу к мышечной ткани нервных импульсов, поступающих от головного и спинного мозга. Из-за этого функция мышечных волокон снижается либо полностью прекращается.
От паралича страдают глазные и глотательные мышцы, затем межреберные и мышцы диафрагмы. Уменьшается перистальтическая деятельность кишечника, падает защитная активность лейкоцитов, изменяются метаболические процессы в эритроцитах, в результате чего снабжение кислородом тканей резко ухудшается. Человек испытывает затруднения с дыханием, которые вскоре, если не будет оказана срочная медицинская помощь, приведут к летальному исходу.
Как распознать ботулизм
К основным симптомам ботулизма относят:
- сухость во рту, тошноту, изменение голоса, хрипоту, боль при глотании;
- двоение в глазах, ухудшение зрения (туман, мушки перед глазами);
- опущение верхнего века, расширение зрачков, косоглазие, птоз;
- отсутствие мимики, бледность кожи, шаткость походки, нарушения координации;
- симметричный парез и паралич конечностей, дыхательной мускулатуры (чувство сдавливания грудной клетки);
- вздутие и боли в животе, понос 3-5 раз в день.
При появлении у человека хотя бы одного-двух из перечисленных признаков ботулизма необходимо срочно обращаться к врачу. Промедление чревато самыми тяжелыми последствиями, так как быстро развивающийся паралич мышц дыхательной системы неминуемо приводит к смерти больного.
Диагностика ботулизма в медицинском учреждении включает лабораторные анализы, направленные на обнаружение ботулотоксина и бактерий в рвотных массах и крови пациента. Кроме того, на наличие токсина обязательно исследуются продукты, которые предположительно стали причиной отравления.
Как лечат больных ботулизмом
В домашних условиях первая помощь при ботулизме заключается в скорейшей доставке больного в медицинское учреждение. Чем быстрее это будет сделано, тем выше шансы на благополучное выздоровление. Одновременно следует промыть больному желудок водным раствором питьевой соды (20 г на литр воды), поставить содовую очистительную клизму и дать энтеросорбент.
Перечисленные действия замедлят действие токсина и помогут частично вывести его из организма. Однако они не отменяют вызов скорой помощи и доставку пациента в лечебное учреждение, поскольку при сильной интоксикации у больного может очень быстро развиться паралич дыхательных путей и асфиксия, которая приводит к летальному исходу.
Терапия заболевания включает в себя следующие действия:
- промывание желудка при помощи специального зонда, чтобы удалить остатки зараженной пищи;
- кишечный диализ при помощи специального раствора;
- введение антитоксической сыворотки в соответствии с типом обнаруженных бактерий (А, С или Е);
- введение препаратов для инфузионной терапии для ускорения дезинтоксикации, восстановления водно-электролитного баланса, устранения белковых нарушений;
- введение антибактериальных препаратов;
- меры по устранению гипоксии и ее последствий;
- лечение осложнений ботулизма.
В зависимости от тяжести отравления и общего состояния здоровья лечение ботулизма занимает от нескольких дней до месяца. Однако при своевременном медицинском вмешательстве и соблюдении клинических рекомендаций ботулизм рано или поздно полностью излечивается, а деятельность нервной системы восстанавливается без малейших последствий для ее функционирования.
Вопросы и ответы
Какие продукты вызывают ботулизм наиболее часто?
Медицинская статистика свидетельствует, что первое место среди причин ботулизма занимают домашние консервы – маринованные грибы и огурцы, а также окорока домашнего копчения и сыровяленые колбасы. Менее часто отравление вызывают домашние соления, копченая или вяленая рыба, мясные и рыбные консервы. В редких случаях источником инфекции становится пчелиный мед, картофельный салат с жареным луком в большом количестве масла без последующей термической обработки, маринованные побеги бамбука.
Как можно заразиться ботулизмом?
Источник инфекции ботулизма может быть обнаружен в любых продуктах, контактировавших с зараженной почвой или содержимым кишечника животных, птиц, рыб, в которых находились споры бактерий. Употребление в пищу плохо вымытых продуктов или домашних консервов, приготовленных с недостаточным соблюдением условий стерилизации – вот основные источники заражения.
Как распознать ботулизм у ребенка?
Признаки заболевания ботулизмом у детей неотличимы от симптоматики взрослых людей: боли в животе, понос, изменение голоса или характера плача, у младенцев – неспособность удерживать головку и т.д. Поскольку заболевание развивается очень быстро, при малейшем неблагополучии следует сразу же обратиться к врачу. Своевременно оказанная помощь и соблюдение клинических рекомендаций при ботулизме у детей позволяют избежать наихудших последствий при отравлении.
Заболевание мышиная лихорадка вызывается вирусом, который провоцирует боли в пояснице, голове и мышцах, повышение температуры. Передача болезни происходит только при прямом или косвенном контактировании с грызуном-носителем. Повышенному риску подвергаются люди, проживающие или отдыхающие в сельской местности. Последствия болезни могут стать для человека очень опасными, поэтому при обнаружении симптомов важно обратиться к врачу, пройти необходимые анализы. Своевременное посещение клиники поможет начать адекватное лечение и избежать осложнений.
Что такое мышиная лихорадка
Представители грызунов часто становятся переносчиками инфекций. Мышиная лихорадка – это болезнь острого течения, вызванная вирусом, природно-очагового происхождения. По проявлениям недуг напоминает простудные заболевания с повышенной температурой, ломотой и ознобом. Однако мышиная болезнь у человека ведет к интоксикации организма, проблемам с почками и тромбогеморрагическому синдрому. Установлено, что мужчины переносят такую лихорадку тяжелее женщин. Летальный исход возможен при почечных осложнениях и несвоевременно начатом лечении мышиной болезни.
Как можно заразиться мышиной лихорадкой
Механизм передачи мышиной лихорадки основан на распространении вируса от животного к человеку. При этом грызуны являются только носителями, но не испытывают на себе симптомы болезни. Между людьми вирус не передается. Специалистам известно несколько путей, как заразиться мышиной лихорадкой:
Воздушно-пылевой – происходит вдыхание человеком мелких частичек мышиных фекалий.
Контактный – вирус попадает в небольшие повреждения на коже при соприкосновении с инфицированными предметами.
Алиментарный – человек употребляет воду или пищу, которые заражены мышиными экскрементами.
Инкубационный период
После того как пациент получил заражение, первые признаки болезни могут проявиться через 4-46 дней. В среднем инкубационный период мышиной лихорадки составляет около 1 месяца. Во время этой стадии вирус в организме человека начинает размножаться, распространяясь на большие территории. Накопление патогенныхклеток лихорадки происходит в тканях различных органов и лимфоузлах. Показатель, как скоро мышиный грипп проявит себя, зависит от работы и состояния иммунной системы человека.
Симптомы мышиной лихорадки
Клинические симптомы мышиной лихорадки зависят от стадии заболевания. Доктора выделяют 3 периода:
Начальный – имеет продолжительность менее 3 суток. На этой стадии диагностика мышиной болезни затруднена, поскольку проявления носят неспецифический характер. Симптоматика напоминает грипп. Температура телаповышается до 40 градусов, возникает озноб. Пациент жалуется на интенсивныеголовные боли, сухость во рту и общую слабость. При осмотре врач может обнаружить гиперемию кожи шеи, верхней части груди, лица, конъюнктивит. Часто одним из признаков лихорадки является появление сыпи.
Олигурический период – длится 5-11 суток. Для этой стадии так же характерна высокая температура. Ее снижение не способствует улучшению общего состояния больного. Для этого периода мышиного гриппа типично возникновение болей в поясничном отделе, которые могут иметь разную степень выраженности. У пациента начинается тошнота и рвота, возникающая несколько раз за сутки. Эти проявления не связаны с употреблением пищи или лекарств. Сопровождается состояние болями в животе, вздутиями. На этом этапе мышиный вирус поражает почки, что приводит к отекам лица, век.
Полиурический – заключается в постепенном выздоровлении: прекращении рвоты и болей, нормализации сна и аппетита, увеличении количества жидкости при мочеиспускании. При этом у пациента сохраняется ощущение сухости во рту и общей слабости, которые начинают исчезать спустя несколько дней.
Симптомы мышиной лихорадки у взрослого:
- температура около 40 градусов;
- интенсивные головные боли;
- снижение артериального давления;
- боли в глазах, расплывчатость зрения, светочувствительность;
- редкий пульс;
- появление покраснений на коже в зоне лица, шеи;
- образование мелкой сыпи на боках, подмышках;
- тошнота, рвота;
- носовые кровотечения;
- кровоизлияния глаз.
Симптомы мышиной лихорадки у детей:
- высокая температура тела (до 40 градусов);
- сильные боли в мышцах, суставах;
- частая тошнота, рвота;
- нарушение зрения;
- озноб, общая слабость;
- мигрени;
- обильные кровотечения из носа, десен.
Первые признаки мышиной лихорадки
Многие пациенты не обращают внимания на первые признаки мышиной лихорадки, поскольку они напоминают обыкновенную простуду или острое респираторное заболевание. Начало заболевания характеризуется резким повышением температуры, возникновением озноба, головных болей и общей слабости в теле. Помимо этого, может образоваться конъюнктивит, сыпь и покраснение кожи. Пациент на начальной стадии недуга, вызванного вирусом мышиной лихорадки, начинает чувствовать постоянную сухость во рту.
Часто первые проявления болезни носят менее острый характер, напоминая по симптомам небольшую простуду. В этом случае периодически возникает легкий кашель, общее недомогание, появляется сонливость. Если не обратиться к врачу за лечением, когда лихорадка только начинает развиваться, то она перейдет в более тяжелую форму, начиная стремительно прогрессировать.
Как определить мышиную лихорадку
Специалистам бывает очень сложно определить мышиную лихорадку у человека. Первым этапом диагностики является тщательный сбор анамнеза. При этом устанавливается:
Øпроисходил ли контакт с зараженным животным, имел ли место укус;
Øфакт нахождения больного в местах, где распространен вирус: поле, дача, лес;
Øсмена стадий, которыми характеризуется мышиная инфекция;
Øпризнаки геморрагической лихорадки, нарушение работы почек, интоксикационный синдром.
К лабораторным методам, которые могут помочь в диагностировании, относят:
vобщий анализ крови – помогает выявить некоторое снижение количестватромбоцитов;
vПЦР (Полимеразная Цепная Реакция) – при таком исследовании специалисты могут обнаружить в крови пациента генетические структуры, характерные для возбудителя, вызывающего мышиный тиф;
vпри олигоанурической стадии в общем анализе мочи выявятся эритроциты, белок;
vбиохимический анализ крови покажет изменения в показателях ферментов (креатина, мочевины), которые отвечают за функции почек;
vпри тяжелом течении заболевания медики производят забор крови для определения степени ее свертываемости.
Последствия мышиной лихорадки
Инфекция, вызванная вирусом лихорадки, переносчиками которой выступают крысы, мыши и другие грызуны, способна к интенсивному поражению мочевыделительной системы человека. Часто она провоцирует нарушения работы почек. Последствия мышиной лихорадки могут выражаться в следующих заболеваниях:
В период мышиной лихорадки возможно присоединение вторичных инфекций бактериальной природы, которые могут стать причиной развития тяжелых недугов:
§ кровоизлияния в мозг;
§ почечной недостаточности в хронической форме.
Прогноз заболевания будет благоприятным, если зараженный человек вовремя обратится в больницу. После проведенных обследований врач сможет установить правильный диагноз. Соответствующее лечение должно назначаться по полученным данным. Важно правильно соблюдать все предписания доктора, поскольку осложнения инфекции могут быть тяжелыми и привести к летальному исходу.
Профилактика
Снизить риск заражения вирусом поможет профилактика мышиной лихорадки. Поскольку передается недуг исключительно от животных, следует постараться избегать контакта с ними и продуктами их жизнедеятельности:
§ сделайте пищу и воду недоступными для проникновения грызунов;
§ перед каждой трапезой тщательно мойте руки;
§ если продукты повреждены мышами, ни в коем случае не употребляйте их;
§ проводите термическую обработку употребляемой пищи;
§ избегайте посещения мест скопления грызунов;
§ проверяйте жилые и нежилые помещения на наличие грызунов, если места их пребывания обнаружены, ликвидируйте их;
§ проводите дератизацию (комплексные меры по уничтожению грызунов).
Для эффективности дератизации истребительные мероприятия принято сочетать с профилактическими, направленными на создание неблагоприятных условий для гнездования и размножения грызунов, а также на их возможность проникновения в помещения. Для этого вентиляционные ходы заделывают металлической сеткой, окна подвалов и чердаков остекляют, в подвальных помещениях устанавливают электрический барьер, а придомовая территория и кормовые базы в виде мусорных станций обрабатываются ядами, если храните продукты в погребе или подвале, то тщательно проверяйте их.
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Республике Алтай, 2006—2015 г.
Все права на материалы, размещенные на сайте, охраняются в соответствии с законодательством РФ, в том числе об авторском праве и смежных правах.
При использовании материалов сайта необходима ссылка на источник
Адрес: 649002, Республика Алтай, г. Горно-Алтайск, проспект Коммунистический, 173

Эл. почта:
Борьба с грызунами на приусадебных участках и в частных домах часто приводит к необходимости использования химических средств. На помощь приходят разнообразные яды, эффективно устраняющие большие популяции вредителей.
Однако люди часто забывают, что им, как и грызунам, стоит опасаться действия токсических химикатов. Отравление крысиным ядом достаточно редкое явление, но его последствия для человека могут быть очень серьезными. Такая интоксикация может привести не только к функциональным нарушениям в организме, но и к смертельному исходу.
Виды крысиного яда

Средства для дератизации – родентициды – принадлежит к категории пестицидов. Они используются в промышленных масштабах в сельском хозяйстве и в бытовых условиях для защиты от грызунов. В продаже имеется несколько родентицидов, отличающихся степенью воздействия на мышей и человека:
Как крысиный яд действует на человека

Чтобы понять, насколько опасен крысиный яд для человека, стоит знать механизм его действия. Основным активным компонентом, используемым в ядах для мышей и крыс, являются антикоагулянты. Они способствуют нарушению метаболизма в крови викасола (витамина К), что препятствует правильной свертываемости крови.
Антикоагулянтные препараты способствуют переведению витамина К в состояние бездействия, из-за чего факторы свертывания крови не активны. Это ведет к тому, что у человека происходит кровоточивость незначительных ранок, рвота и диарея с примесями крови.
Признаки интоксикации
Симптомы отравления крысиным ядом проявляются не сразу после его поступления в организм, а спустя 2-3 дня. Чаще всего интоксикация проявляется хроническим течением. Лишь при остром отравлении в результате приема большой дозы высокотоксичного вещества признаки нарушения свертываемости крови обнаружатся в течение первых суток.
При внутреннем употреблении крысиного яда для человека характерны следующие признаки отравления:

- повышенная слабость;
- снижение потребности в еде, тошнота, рвота;
- кровотечение из носа;
- сильная головная боль;
- побледнение кожных покровов;
- кровоточивость десенной ткани, кровоподтеки на слизистых;
- примеси крови в моче и кале;
- головокружения;
- нарушение зрения и слуха;
- внутренние кровоизлияния.
Интенсивность проявления и количество признаков зависит от степени интоксикации. При малейшем подозрении на отравление крысиным ядом необходимо срочно принять меры.
Следует знать, что при проглатывании ребенком даже нескольких капсул крысиного яда необходимо незамедлительно обратиться в лечебное учреждение! В силу быстрого протекания реакций в детском организме последствия интоксикации могут быть тяжелыми.
Первая помощь при отравлении
При обнаружении, что человек случайно или преднамеренно выпил крысиный яд, необходимо немедленно вызвать бригаду скорой помощи. До ее приезда стоит оказать доврачебную помощь, заключающуюся в следующем:

- Пострадавшему необходимо выпить 2-3 литра теплой очищенной воды, после чего вызвать рвоту, надавливая пальцами на корень языка.
- После очищения желудка необходимо дать отравившемуся человеку активированный уголь или другой сорбент.
- Желательно, чтобы пострадавший принял солевое слабительное для очистки кишечника и снижения всасывания яда в кровь.
До приезда бригады скорой помощи человеку с отравлением мышиным ядом нельзя принимать какую-либо еду. Разрешается только пить воду. Кроме того, нельзя допускать, чтобы отравленный человек заснул.
При контакте родентицида с кожей необходимо тщательно промыть это место теплой водой и мылом. Слизистые поверхности рта и глаз необходимо обильно промывать проточной водой.
Госпитализация и лечение
Отравление крысиным ядом человека требует незамедлительного доставления потерпевшего в лечебное учреждение. В условиях стационара врачи определят уровень поражения организма, наличие внутренних кровоизлияний и назначат подходящую терапию.
Для лечения отравления крысиным ядом в больницах используют следующие методы:
- Промывание желудка и кишечника, ускоренный диурез.
- Введение пострадавшему антидота – витамина К, отвечающего за свертываемость крови. Длительность такой терапии составляет от 15 до 30 дней в зависимости от степени отравления.
- Поддерживающая терапия, направленная на восстановление правильного функционирования печени.
- В ряде случаев требуется переливание плазмы для восстановления свертываемости крови.
Во время лечения больному необходимо как можно больше отдыхать и минимизировать физические нагрузки. По истечении 2-3 недель лечения пациенту проводят исследование протромбинового индекса. Благодаря этому показателю врач оценивает свертываемость крови и эффективность оказанных терапевтических мероприятий. Если лечение помогло, человека выписывают из стационара, назначив ему курс приема витаминов для поддержания организма.
Последствия отравления

Неоказанная в нужный момент медицинская помощь при интоксикации человека крысиным ядом может иметь серьезные последствия спустя некоторое время. Недостаток в организме витамина К, разрушенного действием токсинов, ведет к следующим проблемам:
- кровоточивости десен;
- обильным кровотечениям даже при незначительных повреждениях кожных или слизистых покровов;
- внутренним кровоизлияниям.
Отсутствие необходимых терапевтических мероприятий по выведению токсинов и восстановлению свертываемости крови может привести к тяжелым последствиям, вплоть до летального исхода.
Профилактика отравлений
При необходимости проведения дератизации в домашних условиях необходимо проконсультироваться со специалистами по уничтожению грызунов. Они могут подсказать способ избавления от крыс без использования высокотоксичных ядов, например установку капканов или ловушек.
Если существует необходимость использовать яд, необходимо применять средства индивидуальной защиты. Хранить ядовитые препараты для дератизации необходимо в местах, в которые нет доступа детям.
Людям, работающих на предприятиях, которые занимаются производством ядов для крыс, необходимо соблюдать технику безопасности при контакте с токсическими веществами.
Крысиный яд представляет смертельную угрозу для кошек и собак. Умышленно оставленная приманка с ядом – это бич современных городов. Травят собак разными гадостями, но два препарата 100% смертельны, если не принять адекватных мер. Это изониазид и крысиный яд.
![]()
Что такое крысиный яд
Это родентициды, содержащие разные действующие вещества — кумарин, индандион и др. Поэтому и их воздействие на организм разное. Как выглядит крысиный яд? Однозначного ответа на вопрос не существует. Как говорится, труднее узнать яд, нежели врага. Отрава может выпускаться в различных формах в виде таблеток, гранул, брикетов и паст. Чтобы отбить неприятный запах, производители добавляют ароматизаторы со вкусом мяса. А отравители смешивают ядовитый препарат с жидкими приманками в воде, молоке. Еще Диоскорид (около 40 н.э.) отмечал, что
Предохраниться от яда трудно, так как его незаметно дают, делают это так, что ошибаются даже знающие. Горечь они снимают, прибавляя сладкое, скверный запах устраняют, добавляя пахучие вещества. Смешивают яд с лекарством, которое, как они знают, дают больному. Прибавляют его в питье, пиво, вино, суп, мед, чечевичные блюда, во все, что съедобно.
Существуют две группы ядов:
- Быстродействующий яд (от 30 минут до 24 часов)
- Вещество пролонгированного действия (4-6 дней)
Свободно продаются только родентициды второй группы. Более сильные вещества первой группы используют только специалисты санэпидстанций.
Крысиный яд условно можно разделить на 4 вида:
- антикоагулянты, которые не дают крови свёртываться и вызывают внутреннее кровотечение;
- большое содержание витамина D3 (холекальциферол), вызывающее почечную недостаточность;
- цианид кальция (брометалин), ведущий к отёку мозга и нарушающий работу нервной системы;
- фосфиды цинка и алюминия, которые образуют в желудке опасный газ фосфин и поражают печень.
Симптомы отравления крысиным ядом
Яды первой группы:
- Учащенное дыхание животного
- Бело–серого цвета слизистые ротовой полости
- Носовое кровотечение
- Слабая реакция на раздражители
- Отсутствии аппетита
- Рвота и кал черного цвета говорят о кишечном кровоизлиянии. Соединяясь с соляной кислотой в желудке, кровь чернеет и сворачивается сгустками.
- У пса повышается давление, о чем свидетельствуют покрасневшие белки глаз
- Почки кровоточат и окрашивают мочу в розовый цвет
- Пена такого же цвета при кашле – проявление поражения легких
- Самым опасным моментом является кровоизлияние в мозг – инсульт
- Собака теряет сознание, начинаются судороги
- При больших дозах яда кровь наблюдается в кале и моче собаки
- Хромота
- Рези в кишечнике
- Кровь перестает сворачиваться
Вовремя оказанная помощь при правильно установленных симптомах отравления крысиным ядом у собак позволяет вернуть здоровье животным в 85% случаев.
Я ды второй и третьей групп:
- Рвота с кровью
- Жидкий стул
- Слабость
- Одышка
- Нервозное поведение
- Судороги
- Временная потеря сознания
Крысид – самый опасный яд:
- Пульс слабый
- Моча отсутствует
- Начинается рвота
- Затрудняется дыхание
- Отек легких
Обратите внимание! У собак крысиный яд может вызывать признаки отравления не все одновременно, а по одному. В любом случае, достаточно заметить малейшее отклонение в состоянии собаки, чтобы срочно ехать в клинику. Незамедлительно!
Что делать, если вы подозреваете отравление собаки?
Если прошло не более часа после поедания приманки с ядом, то
Насколько возможно надо удалить съеденный яд из желудка. Промываем слабой марганцовкой, раствором поваренной соли или соды (1 столовая ложка на 1 стакан воды), а также перекисью водорода с водой (в соотношении 1:1) с помощью 20-ти граммового шприца. Наберите в него теплой воды и введите в пасть собаки. Большим собакам эту процедуру следует проделать 4-5 раз, маленьким – достаточно одной дозы. Вливаем столько, чтобы сразу началась рвота.
При отравлении антикоагулянтами промывать желудок и вызывать рвоту нельзя, так как эти действия усилят внутренние кровотечения.
После манипуляций со шприцем скорее сделайте промывание кишечника. Детской резиновой грушей введите 50-100 мл воды в задний проход собаке. Подождите акта дефекации и повторите процедуру еще несколько раз. Дайте собаке разведенный порошок сульфата магния, он очистит кишечник
Надо иметь в виду, что собаки привыкают ходить в туалет на улице. Поэтому придется промывание кишечника проводить вне дома, в привычной для животного обстановке.
Дать животному киселеобразные обволакивающие отвары льняного семени, риса, овсянки. Они будут препятствовать всасыванию в кровь ядовитых веществ.
Антидоты
Считается, что на каждое токсичное вещество есть свое противоядие. Увы, в случае с крысиным ядом не так…
Поэтому, СРОЧНО! Ищем препарат витамин К-1 в интернет-аптеках, но только инъекционный. Таблеток в России нет! При этом важно давать препарат с едой, например, с консервами. В данном случае его эффективность возрастает в 4-5 раз. Побочные эффекты при применении этого препарата даже в высоких дозах встречаются крайне редко. Поэтому не бойтесь быть агрессивными. Будьте внимательны: вам нужен именно К1 (фитоменадион), а не К3 (викасол), как написано на упаковке с крысиным ядом! Но не следует уповать только на К1 — только им одним решить проблему отравления невозможно!
-
Крысид нейтрализовать полностью с помощью противоядия нельзя – его нет. Собрать яд в желудке пса можно раствором танина. Если в желудок попал фосфид цинка, его выводят раствором медного купороса или питьевой соды.
Чего делать нельзя
Через 3-5 часов содержимое желудка переходит в кишечник. Поэтому, если прошло достаточно времени после отравления:
- не мучайте собаку бесполезными рвотными рефлексами
- ни в коем случае не кормите животное
- не давайте сильнодействующие человеческие препараты. Дозировки у человека и собаки разные. К тому же неизвестно, какая химическая реакция произойдет при взаимодействии яда и лекарства.
- не отпаивайте молочными и кисломолочными продуктами. При отравлении фосфидом цинка молочные продукты как раз способствуют быстрому проникновению токсинов в кровеносную систему.
Прогноз
Выживаемость животных после отравления составляет 83%. После выздоровления они становятся, как правило, более чувствительными к последующим отравлениям родентицидами. Владельцу следует помнить: в следующий раз шансов у его питомца может не быть!
Как избежать отравленных ловушек?
Прежде всего, на прогулке вы всегда должны видеть, что делает ваша собака. Вы обязаны научить собаку никогда не подбирать с земли. Никогда не брать из рук незнакомых людей! Это основа безопасности и выживания наших собак в городе.
Помните: в том, что пес съел ядовитую приманку или тушку, виноват хозяин. Мы в ответе за тех…
А что же кошки?…
Кошка может отравиться крысиным ядом двумя способами: съев саму отраву или отравленного грызуна. И второй способ не менее опасен. Современные средства весьма эффективны, поэтому порция яда, попавшая в организм грызуна, будет достаточной и для кошки.
Симптомы отравления крысиным ядом одинаковы для кошек и собак. И результат всецело зависит от скорости оказания помощи. Чем раньше будет начато лечение, тем выше шанс благополучного исхода. Отравление крысиным ядом — вопрос жизни и смерти! Срочно в ветклинику!
Похожее
Мифы о питании кошек и собак
Автор: Евпаторийский Фонд помощи животным · Published 25.05.2020 · Last modified 27.05.2020
Ветеринарные услуги в Евпатории
Автор: Евпаторийский Фонд помощи животным · Published 09.06.2020 · Last modified 02.03.2022
Каким животным нужна прививка от COVID-19?
комментария 3
Привет.Кошка была порода очень красивая девочка.Брат убила моя кошка.Брат держала кошка пила белизна и яд.Уже 4дня умерла кошка.
Сволочь ваш брат. По законам России его нужно судить по ст.245 УК РФ.
Добавить комментарий Отменить ответ
Этот сайт использует Akismet для борьбы со спамом. Узнайте, как обрабатываются ваши данные комментариев.

Яды и токсины при попадании в организм человека вызывают патологическое состояние, которое называется отравление.
Причины возникновения отравлений
Среди них лидирующие позиции занимают некачественные продукты употребляемые в пищу, химикаты и вещества химического происхождения, используемые в ремонте, для уборки, на производстве или ядовитые растения. По способу воздействия различают общий и местный путь проникновения в организм.
Первая помощь при отравлении необходима прежде всего для:
- быстрого выведения токсинов из организма (чем дольше они находятся в организме, тем опаснее)
- обезвреживание попавших в организм ядов с помощью препаратов
- восстановление угнетенных функций кровообращения и дыхания, если они нарушены
Бытовые отравления
Несоблюдение норм хранения различных ядовитых веществ, химикатов влечет за собой неминуемые проблемы со здоровьем. Статистика показывает, что именно небрежность, незнание и несоблюдение правил хранение химически опасных веществ часто является причиной бытовых и производственных отравлений. Самым распространенным является проникновение летучих вредных веществ в организм человека через дыхательные пути. Слабовыраженный запах некоторых из них таит в себе опасность, отравление может происходить постепенно и человек зачастую не сразу понимает, что является источником плохого самочувствия.
Кроме этого, причиной отравлений может стать элементарная безграмотность и незнание ядовитых растений. Стоит отметить, что отравления этого типа часто происходят в состоянии алкогольного опьянения или при намеренном употреблении растворов спирта.
Отравление алкоголем
Некоторые вещества содержащие этиловый спирт, этанол при употреблении внутрь оказывают поражающее воздействие на центральную нервную систему человека. В результате реакций в организме, этанол преобразуется в сочетание ацетальдегида и уксусной кислоты. Именно эти соединения поражают внутренние органы и ткани организма вызывая отравление.
Признаки алкогольного отравления
- нарушенная координация движения (неуверенная походка, пошатывание);
- эмоциональная неустойчивость;
- покраснение кожных покровов (красное лицо);
- рвотные позывы и тошнота;
- при тяжелых отравлениях потеря двигательной активности, нарушение сознания и угнетение дыхательной функции
Незнание меры, злоупотребление алкогольными напитками, и просто отравление приводит порой к тяжелым последствием. Они характеризуются:
- коматозным состоянием с полной потерей сознания
- снижением болевых рефлексов
- нарушением зрительных функций человека
Симптомами такого состояния являются:
- суженные зрачки или зрачки разного размера, чаще всего это зависит от нарушения дыхательных функций
- замедленные мышечные реакции и рефлексы
Состояние алкогольной комы специалисты разделяют на две стадии. Первая стадия характерна слабыми реакциями на надавливания болевых точек, уколы, сильные запахи (пары аммиака). Она выражается в слабых ответных попытках защитится руками, отмахнуться.
Второй этап отравления алкоголем характерен практически полным отсутствием реакции на боль, зрачки при этом практически никак не реагируют на свет.
Развитие глубокой комы при отравлении характеризуется снижением всякой физической активности, рефлексов и движения, уменьшением температуры тела. Самым опасным является отсутствие медицинской помощи при нарушении дыхательной функции в таком состоянии. Именно это является основной причиной летальных исходов при отравлениях этанолом.
Самыми распространенными явлениями при глубокой алкогольной коме являются:
- обильное слюноотделение
- западение языка
- сиплое слабое дыхание
- тошнота (особенно опасно попадание рвотных масс в дыхательные пути)
- синюшный цвет лица
- снижение АД
- учащенное сердцебиение и нарушение кровообращения
Первая помощь
Самым первым действием в случае алкогольного отравления является вызов скорой помощи. Если пострадавший реагирует на внешние воздействия, у него ярко выражена заторможенность в действиях и сонливость необходимо сунуть ему под нос тряпочку смоченную нашатырем и по возможности промыть желудок.
Чтобы промыть желудок необходимо выпить много воды с добавлением пищевой соды, не менее литра. Далее стоит сунуть два пальца в рот, чтобы вызвать рвотный рефлекс.
Во время отправления алкоголем происходит охлаждение поверхностных сосудов кожи, поэтому после промывания желудка нужно согреть пострадавшего.
Если вы располагаете активированным углем или другим адсорбирующим средством, то не лишним будет дать их пострадавшему. активированный уголь принимать из расчета 1 таблетку на 10 кг веса.
Если пострадавший не реагирует на внешние раздражители и находится в коматозном состоянии, необходимо перевернуть его на живот, во избежания попадания рвотных масс в дыхательные пути.
Отравление недоброкачественной пищей
Самый распространенный вид отравлений. Протекают и развиваются достаточно быстро, после употребления испорченных продуктов питания.
Признаки отравления
Распознать отравления пищей совсем несложно. Достаточно нескольких часов, чтобы токсины содержащиеся в недоброкачественной пище дали о себе знать. Среди основных симптомов отравления:
- слабость и тошнота
- боли в области живота и ощущение распирания
- чуть позже открывается рвота, обильный жидкий стул с примесью слизи
Все эти признаки сопровождаются повышением температуры, общей слабостью и ломотой в теле. в некоторых случаях может произойти коллапс.
Первая помощь при отравлении недоброкачественной пищей
Практически в каждом случае первым делом нужно промыть желудок. Самым простым и доступным способом является употребление большого количества воды и раздражение корня языка (для вызова рвоты). Далее нужно смешать 20 гр сульфата натрия с водой и принять перорально. Пострадавшему предписан покой, в первые дни после отравления старайтесь пить больше воды и воздерживаться от приема пищи.
Данный вид отравлений относится к биологическому. Для начала, стоит отметить, что некоторым категориям граждан грибы противопоказаны. К ним относятся: дети до 9 лет, беременные и кормящие женщины. Специалисты не зря называют отравления грибами сезонными, львиная доля отравлений происходит во второй половине лета и начале осени, во время грибного сезона. Основными причинами отравлений являются банальное неумение отличить ядовитые грибы от здоровых или грубые нарушения во время приготовления грибов. Кроме этого, грибы способны мутировать и наследовать ядовитые свойства.
Помните!
- отравления грибами особенно тяжело переносят старики и дети
- никогда не собирайте грибы вблизи автомагистралей (грибы способны аккумулировать ядовитые вещества)
- если вы не уверены в том, что это съедобный гриб, не рискуйте! Лучше избавьтесь от него (К самым опасным грибам и похожим на съедобные грибы относят бледную поганку, мухомор, желчный гриб, ложные опята)
Признаки отравления грибами
Через несколько часов после отравления:
- тошнота и рвота
- слабость
- жидкий обильный стул
- головокружение и головная боль
Одним из самых опасных отравлений является отравление бледной поганкой. После употребления её в пищу уже на второй день наметится резкое повышение температуры тела, сопутствующее увеличению печени желтуха, возможны учащенное сердцебиение, аритмия и снижение АД. К сожалению, встречаются и летальные исходы, причинами которого являются поражения печени или других важных органов.
Отравления угарным газом
Этот вид отравления могут спровоцировать, длительное пребывание в местах скоплений автомобилей, вблизи магистралей, шоссе, на парковках, в гаражах при прогревании мотора автомобиля, в тесных помещениях с низкой концентрацией кислорода, при грубых нарушениях эксплуатации печей в банях и саунах и конечно же при пожарах и крупных возгораниях.
Признаки отравления CO
Синюшний цвет лица, потеря сознания. При тяжелых отравлениях нередки смертельные исходы, которые происходят вследствие остановки дыхания и остановки сердца.
Симптомы
- головокружение и головная боль
- активное слезотечение или резь в глазах
- тошнота и рвота
- сухой продолжительный кашель и боли в грудной клетке
- отдышка
Реакции на большую концентрацию угарного газа в легких могут быть различные, вплоть до зрительных и слуховых галлюцинаций,учащенного сердцебиения, покраснения кожных покровов, непроизвольное мочеиспускание и дефекация, сильные судороги, снижается реакция пострадавшего на свет. Опасность состоит в появлении нарастающего сонливого состояния и наступления полного двигательного паралича с последующим развитием комы.
В дальнейшем, при осложнениях комы может произойти нарушение мозгового кровообращения, нарушения зрительных функций, отек мозга. Возможны поражения кожи в виде пузырей и последующим отмиранием клеток кожи, вследствие некроза, развитие пневмонии.
Первая помощь при отравлении газом
Самое первое, что необходимо сделать это обеспечить пострадавшему свежий воздух. Вынесите его на улицу и положите на спину. Дайте ему свободно дышать, если его грудную клетку стесняет одежда, необходимо снять её. Необходимо обязательно убедится в наличие дыхания и способности пострадавшим дышать самостоятельно. Если дыхания не слышно или оно едва заметное, необходимо проведение искусственного дыхания.
Чтобы устранить негативные воздействия от вдыхания паров угарного газа можно дать пострадавшему понюхать ватку и тщательно растереть его тело.
Чтобы избежать негативных последствий и осложнений нервной и дыхательной системы нужно доставить человека в ближайший медицинский пункт. Стоит отметить, что, чем раньше вы доставите пострадавшего в больницу, тем лучше. Это необходимо сделать для скорейшего применения кислородотерапии, поскольку чистый воздух для него решающее значение.
При легких отравлениях угарным газом может возникнуть тошнота, но с ней вы можете легко справится 0,5%-ным раствором новокаина внутрь организма. Вполне помогут крепкий чай или кофе.
Отравление бытовой химией и средствами для уничтожения насекомых
К группе фосфороорганических соединений относят средства для уничтожения насекомых (тараканов, клопов, муравьев, комаров), среди них наибольшее распространение получили дихлофос, карбофос и другие жидкие средства для уничтожения насекомых.
Признаки легкого отравления
- головная боль и головокружение
- общее беспокойство
- затрудненное и учащенное дыхание
- чувство стеснения в груди
- возможны боли в животе
- потоотделение
- понос
- рвота
При отравлении средней тяжести к вышеперечисленным симптомам могут добавится галлюцинации, непроизвольное мочеиспускание, общая нервозность, психозы и подергивание конечностей и сокращение мышц. Кроме этого можно заметить сокращение сердечного ритма, пострадавший может задыхаться вследствие спазма бронхов.
При попадании в организм человека больших доз химических средств и тяжелой степени отравленияпроисходит потеря сознания и характерные судорожные мышечные спазмы.
Полное отсутствие двигательных рефлексов, нарушение жизненно важных функций организма: кровообращения и дыхательной систем наблюдается в при особо тяжелых степенях отравления.
При попадании химических средств в глаза у пострадавшего наблюдается слезотечение, покраснение участков кожи вокруг лица и век, сужение зрачков.
Первая помощь
Первое, что необходимо сделать, это промыть желудок пострадавшего. Для этого желательно использовать раствор пищевой соды слабой концентрации (состав 1 чайная ложка соды на 200-250 мл воды). Для получения желаемого эффекта необходимо выпить до 10 стаканов полученного раствора и вызвать рвоту засунув 2 пальца в рот. При необходимости повторить процедуру.
Читайте также:



