Что такое инфекция лор-органов
Обновлено: 06.05.2024
Очаговая инфекция в практике оториноларинголога
Журнал: Вестник оториноларингологии. 2014;(4): 4‑6
Пальчун В.Т. Очаговая инфекция в практике оториноларинголога. Вестник оториноларингологии. 2014;(4):4‑6.
Pal'chun VT. The focal infection encountered in the practical work of an otorhinolaryngologist. Vestnik Oto-Rino-Laringologii. 2014;(4):4‑6. (In Russ.).
Таким образом формируется острая стадия очага инфекции. Она продолжает прогрессировать, микробы становятся все более защищенными, и в течение 3-4 нед завершается хронизация острого воспаления. Главной характеристикой хронической стадии является то, что иммунные возможности и антибактериальное лечение оказываются недостаточными для полной элиминации инфекции. Консервативное лечение уже не может полностью подавить хронический очаг инфекции в ЛОР-органах, оно может лишь снять обострение процесса.
Элиминация очаговой инфекции (выздоровление) в полостях околоносовых пазух и среднего уха, в небных миндалинах, в гортани может произойти самостоятельно или в результате лечения лишь в острой стадии очаговой инфекции, когда механизмы устойчивости микробов в очаге инфекции еще не полностью сформировались. Эффективность консервативного лечения по этой причине тем выше, чем раньше оно начато, и проводится соответствующими препаратами в адекватной дозировке до завершения воспаления. В противном случае имеется большая вероятность хронизации и возникновения осложнений. Достоверным признаком хронизации наряду с местными симптомами являются последующие обострения воспалительного процесса.
Закономерности развития очаговой инфекции верхних дыхательных путей и уха во многом раскрывает и объясняет взаимосвязь и единство ЛОР-органов с другими органами и системами.
В структуре общей патологии большой удельный вес имеют заболевания ЛОР-органов, представленные в значительной мере острой и хронической очаговой инфекцией. В одних случаях эта инфекция осложняется распространением инфекции и формированием новых заболеваний, сопровождающихся нарушением функционального состояния организма и отрицательным влиянием на течение уже имеющихся болезней, в других - частым переходом инфекции по контакту на соседние или отдаленные органы с формированием тяжелых осложнений.
Кроме этого, осложнения очаговой инфекции верхних дыхательных путей и уха часто сопровождаются отеком (гипертрофией) слизистой оболочки в области очага инфекции, что соответственно суживает (и даже закрывает) выводные протоки полостей (околоносовых пазух, среднего уха) и нарушает их дренаж. Последнее ведет, как правило, к активизации воспалительной реакции окружающих тканей в виде нарастания отека, инфильтрации, образования гнойного экссудата, нарастанию интоксикации организма. При этом возрастает вероятность генерализации инфекции.
Клиническая значимость очаговой инфекции в оториноларингологии, как и во всей медицине, оценивается по характеру развития местного процесса, участию инфекции (или возможности участия) в патогенезе многочисленных местных и общих заболеваний (осложнений).
Практически все острые и хронические воспалительные процессы в оториноларингологии являются очагами инфекции и представляют опасность распространения инфекции по продолжению и контактным путем.
Отмеченные характеристики очаговой инфекции ЛОР-органов хорошо известны, так же как и особенности выбора эффективной (адекватной) лечебной тактики. Тем не менее многие врачи с завидной настойчивостью (и не только оториноларингологи) игнорируют научно обоснованную тактику лечения в этих случаях. При этом в острой стадии очаговой инфекции без учета закономерностей патогенеза нарушается адекватность консервативного лечения, а после хронизации процесса вместо хирургической элиминации инфекции продолжают в течение длительного времени применять консервативное лечение. Результатом является высокий уровень распространенности очаговой инфекции и ее осложнений.
Среди многочисленных очагов инфекции к числу наиболее клинически значимых и распространенных относится хроническая инфекция небных миндалин. Высокая агрессивность этой инфекции обусловлена рядом следующих факторов. В лимфатической ткани (в том числе и в миндалинах) при воспалении не формируется воспалительный защитный вал (выполняющий так называемую барьер-фиксирующую функцию). Эпителиальный покров стенок крипт миндалин в норме имеет множество разрывов, где эпителий отсутствует, а микробы свободно проникают из крипт в лимфаденоидную ткань миндалины и, не размножаясь, погибают, являясь в норме антигеном для выработки иммунитета.
В отличие от нормы при токсико-аллергической форме хронического тонзиллита живые и размножающиеся микробы обнаруживаются не только в лимфаденоидной ткани, но и внутри лимфоцитов, кровеносных и лимфатических сосудов небных миндалин.
Таким образом, иммунопатологическими антигенами в тонзиллярном очаге хронической инфекции являются живые размножающиеся и погибшие микроорганизмы, их токсины и альтерированные клетки миндалин. Эти особенности патогенеза токсико-аллергической формы хронического тонзиллита объясняют активное формирование в миндалинах большого количества иммунопатологических антител и, тем самым, высокую и постоянную интоксикацию и тенденцию к распространению инфекции из небных миндалин, возникновение различных осложнений.
Основным доводом против тонзиллэктомии при хроническом тонзиллите является наличие защитной (иммунной) роли у хронически воспаленных небных миндалин, которую нужно сохранить. Так ли это на самом деле? Следует отметить, что главное в данном случае заключается в том, что в иммунном процессе при хроническом тонзиллите появляется новый фактор - формирование в очаге инфекции, охватывающей всю паренхиму миндалин, иммунопатологических (агрессивных) антител, которые обусловливают токсико-аллергическую реакцию с соответствующей симптоматикой. Ведущим патогеном при хроническом тонзиллите является β-гемолитический стрептококк группы А (БГСА). Клинически диагностируемая без особых затруднений интоксикация при токсико-аллергической форме хронического тонзиллита достоверно свидетельствует о наличии в организме этиологических и иммунопатологических факторов, участвующих в возникновении грозных осложнений. Среди них - острая ревматическая лихорадка (ОРЛ) с необратимыми поражениями сердца, нефрит, поражение суставов и др. Удаление очага инфекции (тонзиллэктомия) в этот период уже не излечит наступившую патологию, оно лишь поможет уменьшить дальнейшее развитие перечисленных осложнений.
Соотношение защитных иммунных процессов в организме и агрессивных иммунопатологических антител в небных миндалинах лежит в основе тяжести патогенеза хронического тонзиллита. Классификация хронического тонзиллита, разделяющая его на простую и токсико-аллергическую формы, предусматривает диагностическую оценку иммуннопатологических (токсико-аллергических) реакций у больных. Наличие и значимость таких реакций является прямым показанием к хирургической элиминации очага инфекции (тонзиллэктомии).
Следует отметить, что небные миндалины в течение первых десятилетий жизни человека выполняют уникальную и, с точки зрения физиологии, парадоксальную функцию формирования в организме ограниченного очага инфекции, который дает антигены для становления иммунитета. Происходит это следующим образом. В лимфаденоидной ткани небных миндалин имеется по 16-18 глубоких древовидно разветвленных щелей (крипт) с общей поверхностью стенок более 250 см 2 . Микрофлора из полостей рта и глотки свободно проникает в крипты и вегетирует в них в оптимальных условиях. Стенки крипт легко проницаемы для микробов, поскольку покрыты слоем эпителия с часто встречающимися изъязвлениями. Таким образом, анатомическое устройство небных миндалин приспособлено для инкубации микрофлоры и поступления ее в паренхиму миндалин, где она является антигеном для выработки иммунитета. В ткани миндалин в норме (при отсутствии клинических признаков воспаления) обнаруживаются лишь тела погибших микробов и только в паренхиме. В то же время при токсико-аллергической форме хронического тонзиллита обнаруживаются и микробный детрит, и живые размножающиеся микробы в паренхиме, внутри сосудов и внутри лимфоцитов. В первом случае интоксикации нет, во втором - подтверждается токсико-аллергическая форма заболевания.
Таким образом, в небных миндалинах действует биологический механизм становления иммунитета посредством очаговой инфекции, уровень активности которой поддерживается общим иммунитетом и должен быть ниже интоксикационного для организма. Достоверным показателем перехода этого механизма в патологическое состояние являются клинические признаки интоксикации.
Наиболее частые местные и общие осложнения очаговой инфекции и связанное с ней ухудшение состояния организма могут быть представлены следующим образом.
В ревматическую группу осложнений, обусловленных в основном острым и хроническим тонзиллитом и фарингитом, входят такие заболевания, как уже упоминавшиеся выше ревматические поражения сердца, суставов, почек, острая ревматическая лихорадка. Часто при хроническом тонзиллите встречается хроническая субклиническая интоксикация организма с разной выраженности нарушениями (или угнетением) функционального состояния организма, практически всегда наступает ухудшение течения имеющихся заболеваний, качества жизни пациента.
К ринологическим осложнениям очаговой инфекции (гайморит, этмоидит, сфеноидит, фронтит) относятся воспалительный инфильтрат и абсцедирование в области щеки, лба, орбиты (флегмона орбиты с поражением зрения). Со стороны глотки и гортани - паратонзиллярный и заглоточный абсцессы, парафарингеальная флегмона, медиастинит, стеноз гортани, евстахиит.
Внутричерепные абсцессы и менингит могут быть рино- и отогенными, так же как и сепсис. Тромбоз сигмовидного синуса и сопутствующий ему сепсис, паралич лицевого нерва, вестибуло-кохлеарные осложнения обычно обусловлены очагом инфекции в среднем ухе.
Теоретические и практические вопросы очаговой инфекции ЛОР-органов, в частности этиология, патогенез, диагностика, лечебная тактика, во многом решены. Во всяком случае настолько, что при правильном их использовании в практической оториноларингологии была бы существенно снижена относительно высокая в настоящее время распространенность очаговой инфекции. Однако на практике крайне неудовлетворительно проводится лечение этой патологии: с большими отступлениями от научно обоснованной и хорошо известной адекватной и эффективной лечебной тактики. Обычно это выражается в том, что назначение лечения часто не соотносится с этапами развития патогенеза очага инфекции и его осложнений: не корректно подобрана, несвоевременно и не ритмично применяется (преждевременно или наоборот - излишне долго проводится стартовая и последующая терапия).
Нарушается режим лекарственной терапии и в острой стадии, а после хронизации - необоснованно длительно продолжается консервативное лечение, в то время как в этот период необходима (без всякого промедления) хирургическая элиминация хронического очага инфекции.
Таким образом, высокая заболеваемость, разнообразие и тяжесть очаговой инфекции и ее осложнений в оториноларингологии широко представлены и связаны со всеми областями медицины. Инфекционная природа локального воспаления в полостях верхних дыхательных путей и среднего уха, ее агрессивный характер, вызывающий патологию иммунной системы с образованием иммунопатологических антител, многообразие форм развития осложнений обусловливают общемедицинскую значимость этой патологии.
Что такое острые респираторные заболевания (ОРЗ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Острые респираторные заболевания (ОРЗ) — группа острых инфекционных заболеваний, при которых возбудители проникают в организм человека через дыхательные пути и вызывают синдром поражения респираторного тракта и общей инфекционной интоксикации. Употребление термина ОРВИ (острое респираторное вирусное заболевание) при отсутствии лабораторно подтверждённой этиологической расшифровки является некорректным.
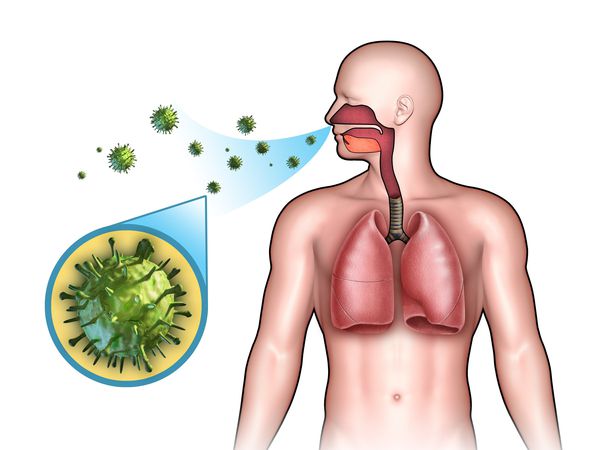
Этиология
ОРЗ — полиэтиологический комплекс заболеваний, т. е. они могут быть вызваны различными видами возбудителей:
- бактерии (стафилококки, стрептококки, пневмококки, гемофильная палочка, моракселла катаралис и др.);
- вирусы (риновирусы, аденовирусы, респираторно-синцитиальный вирус, реовирусы, коронавирусы, энтеровирусы, герпесвирусы, вирусы парагриппа и гриппа);
- хламидии (х ламидия пневмония , хламидия пситаки, хламидия трахоматис );
- микоплазмы (м икоплазма пневмония ).
Чаще всего возбудителем ОРЗ являются вирусы, поэтому термин ОРВИ используют небезосновательно. В последнее время иногда встречается употребление термина ОРИ (острая респираторная инфекция) [2] [4] .
Эпидемиология
ОРЗ — это преимущественно антропонозы, т. е. болезни, способные поражать только человека . Являются самой многочисленной и частой группой заболеваний у человека (до 80 % всех болезней у детей). Поэтому они представляют серьёзную проблему для здравоохранения различных стран вследствие наносимого ими экономического ущерба.
Источник инфекции — больной человек с выраженными или стёртыми формами заболевания. Восприимчивость всеобщая, иммунитет к некоторым возбудителям (аденовирусы, риновирусы) стойкий, но строго типоспецифичный. Это значит, что заболеть ОРЗ, вызванным одним видом возбудителя, но разными серотипами (их могут быть сотни), можно многократно. Заболеваемость повышается в осенне-зимний период, может принимать вид эпидемических вспышек, довлеет к странам с прохладным климатом. Чаще болеют дети и лица из организованных коллективов (особенно в период адаптации).
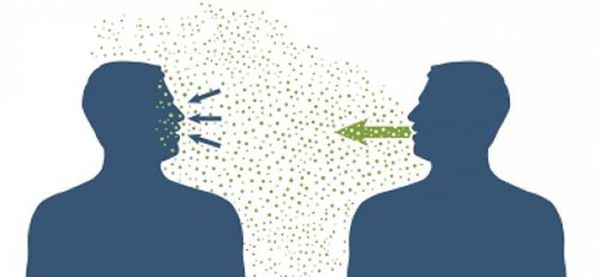
Основной механизм передачи — воздушно-капельный (аэрозольный, в меньшей степени воздушно-пылевой путь), но может также играть роль контактно-бытовой механизм (контактный — при поцелуях, бытовой — через загрязнённые руки, предметы или воду) [2] [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острых респираторных заболеваний (ОРЗ)
Инкубационный период различен и зависит от вида возбудителя, может варьироваться от нескольких часов до 14 дней (аденовирус).
Для каждого возбудителя ОРЗ имеются свои специфические особенности протекания заболевания, однако все их объединяет наличие синдромов общей инфекционной интоксикации (СОИИ) и поражения дыхательных путей в той или иной степени. СОИИ проявляется общей слабостью, адинамией, быстрой утомляемостью, повышенной температурой тела, потливостью и др.
Синдром поражения респираторного тракта (СПРТ) — основной синдром для данных заболеваний, он включает:
- Ринит — воспаление слизистой оболочки носа. Характеризуется заложенностью носа, снижением обоняния, чиханием, выделениями из носа — сначала прозрачными слизистыми, затем слизисто-гнойными (более плотные выделения жёлто-зелёного цвета появляются в результате присоединения вторичной бактериальной флоры). — воспаление слизистой оболочки глотки. Основные симптомы: першение и боли в горле различной интенсивности, сухой кашель — "горловой".
- Ларингит — воспаление слизистых оболочек гортани. Проявляется осиплостью голоса, иногда афонией (отсутствием голоса), кашлем и болью в горле.
- Трахеит — воспаление трахеи. Сопровождается мучительным, преимущественно сухим кашлем, саднением и болями за грудиной.
- Бронхит — воспаление слизистой оболочки бронхов. При этом возникает кашель с наличием мокроты и без, сухие хрипы, редко крупнопузырчатые хрипы при аускультации (выслушивании).
- Бронхиолит — воспаление бронхиол (мелких бронхов). Характеризуется наличием кашля различной интенсивности и хрипов разных калибров.
Дополнительными синдромами могут быть:
- синдром экзантемы (высыпания на кожных покровах);
- тонзиллита (воспаления миндалин);
- лимфаденопатии (ЛАП) — увеличения лимфатических узлов ; ( воспаления слизистой оболочки глаза) ;
- гепатолиенальный синдром (увеличение печени и селезёнки);
- геморрагический синдром ( повышенная кровоточивость) ;
- синдром энтерита (воспаления слизистой оболочки тонкого кишечника) .
Алгоритм по распознаванию ОРЗ различной этиологии:
Наиболее распространенным заболеванием, имеющим тяжёлое течение и высокий риск развития осложнений является грипп. Инкубационный период гриппа длится от нескольких часов до 2-3 дней. В отличие от других острых респираторных заболеваний, при гриппе сначала появляется синдром общей инфекционной интоксикации (высокая температура, озноб, сильная головная боль, слезотечение, боль при движении глазных яблок, ломота в мышцах и суставах). На 2-3-день присоединяются симптомы поражения респираторного тракта: першение в горле, насморк, сухой надсадный кашель.
Типичное ОРЗ начинается с чувства дискомфорта, першения в носу и горле, чихания. В течение непродолжительного периода симптоматика нарастает, першение усиливается, появляется чувство интоксикации, повышается температура тела (обычно не выше 38,5 ℃), появляется насморк, неярко-выраженный сухой кашель. В зависимости от вида возбудителя и свойств микроорганизма могут последовательно появляться все перечисленные синдромы ОРЗ в различных сочетаниях и степени выраженности. Возможно появление осложнений и неотложных состояний [6] [7] .
Патогенез острых респираторных заболеваний (ОРЗ)
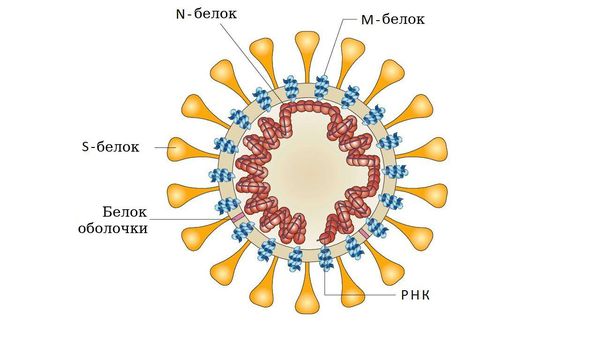
- у аденовирусов — гликопротеином (фибриллы);
- у парамиксо- или ортомиксовирусов шипами гемагглютинина;
- у коронавирусов — S-белком соединения и гликолипидами.
Взаимодействие болезнетворного агента с клеточными рецепторами необходимо не только для прикрепления его к клетке, но и для запуска клеточных процессов, подготавливающих клетку к дальнейшей инвазии. Т. е. наличие соответствующих рецепторов на поверхности клеток — это один из важнейших факторов, определяющих возможность или невозможность возникновения инфекционного процесса. Внедрение возбудителя в клетку хозяина вызывает поток сигналов, активирующих целый ряд процессов, с помощью которых организм пытается от него освободиться, например, ранний защитный воспалительный ответ, а также клеточный и гуморальный иммунный ответ. Повышение метаболизма клеток представляет собой защитный процесс, но с другой стороны в результате накопления свободных радикалов и факторов воспаления запускается патологический процесс:
- нарушается липидный слой клеточных мембран эпителия верхних отделов респираторного тракта и лёгких;
- нарушаются матричные и барьерные свойства внутриклеточных мембран, увеличивается их проницаемость;
- развивается дезорганизация жизнедеятельности клетки вплоть до её гибели.
Второй этап инфицирования характеризуется вирусемией — попаданием вируса в кровь и распространением по всему организму. В совокупности с повышением деятельности защитных механизмов и появлением в крови продуктов распада клеток этот процесс вызывает интоксикационный синдром.
Третий этап характеризуется усилением выраженности реакций иммунной защиты, элиминацию (выведение) микроорганизма и восстановление строения и функции поражённой ткани хозяина [5] [7] .
Классификация и стадии развития острых респираторных заболеваний (ОРЗ)
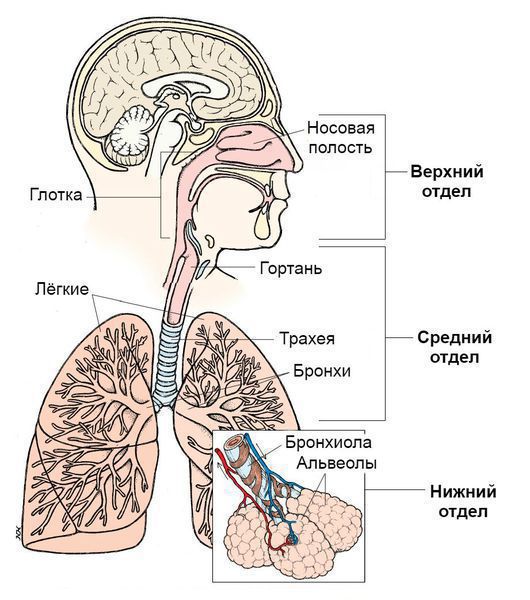
По вовлечению отдельных частей дыхательной системы:
- Инфекции верхних дыхательных путей. Верхние дыхательные пути начинаются с носа и включают голосовые связки в гортани, придаточные пазухи носа и среднее ухо.
- Инфекции нижних дыхательных путей. Нижние дыхательные пути начинаются с трахеи и бронхов и заканчиваются бронхиолами и альвеолами.
По клинической форме:
- Типичная.
- Атипичная:
- акатаральная (отсутствие признаков поражения дыхательных путей при наличии симптомов общей инфекционной интоксикации);
- стёртая (маловыраженная клиника);
- бессимптомная (полное отсутствие клинической симптоматики).
По течению:
По степени тяжести:
По длительности течения:
- острое (5-10 дней);
- подострое (11-30 дней);
- затяжное (более 30 дней) [8] .
Осложнения острых респираторных заболеваний (ОРЗ)
Если острое респираторное заболевание не пролечить вовремя, могут появиться различные более серьёзные заболевания:
- Связанные с ЛОР-органами: отит, синуситы, бактериальный ринит, ложный круп.
- Связанные с лёгочной тканью: вирусные пневмонии, вирусно-бактериальные и бактериальные пневмонии, абсцесс лёгкого ( ограниченный очаг гнойного воспаления в лёгочной ткани) , эмпиема плевры ( скопление гноя в плевральной полости) . Пневмония проявляется значимым ухудшением общего состояния, выраженным кашлем, усиливающимся на вдохе, при аускультации звуком крепитации ( потрескиванием или похрустыванием) , влажными мелкопузырчатыми хрипами, иногда одышкой и болями в грудной клетке.

- Связанные с поражением нервной системы: судорожный синдром, неврит ( воспаление нерва) , менингит ( воспаление оболочек головного и спинного мозга) , менингоэнцефалит (воспаление оболочек и вещества головного мозга), синдром Гийена—Барре и др. [10]
- Связанные с поражением сердца: миокардит (воспаление сердечной мышцы).
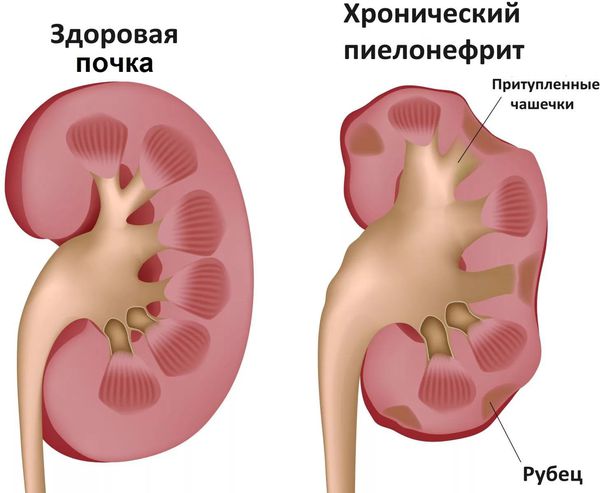
- Связанные с обострением хронических заболеваний: обострение ревматизма, тонзиллита, туберкулёза, пиелонефрита (воспаление почки) и др. [7]
Диагностика острых респираторных заболеваний (ОРЗ)
В широкой рутинной практике лабораторная диагностика ОРЗ (особенно при типичном неосложнённом течении) обычно не проводится. В отдельных случаях могут использоваться:
- Развёрнутый клинический анализ крови. При этом может обнаружиться лейкопения ( снижение количества лейкоцитов) и нормоцитоз ( нормальный размер эритроцитов) , лимфо- и моноцитоз ( увеличение числа лимфоцитов и моноцитов) , при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево (увеличение количество нейтрофилов и появление их незрелых форм );
- Общеклинический анализ мочи (изменения малоинформативны, указывают на степень интоксикации).
- Биохимические анализы крови. Может выявляться С-реактивный белок (указывает на наличие инфекции). При некоторых системных возбудителях, например аденовирусной инфекции, характерно повышение АЛТ.
- Серологические реакции. Возможна ретроспективная диагностика методами РСК, РА, ИФА, однако она редко используется в практической деятельности. В настоящее время широко применяется ПЦР-диагностика мазков-отпечатков, но её применение ограничено в основном стационарами и научно-исследовательскими группами.
При подозрении на развитие осложнений проводят соответствующие лабораторные и инструментальные исследования (рентген придаточных пазух носа, органов грудной клетки, КТ и др.) [3] [5] .
Лечение острых респираторных заболеваний (ОРЗ)
ОРЗ встречается очень часто и в большинстве случаев протекает в лёгкой и средней степени тяжести, поэтому обычно больные проходят лечение дома. При тяжёлых формах (с риском развития или развившимися осложнениями) пациенты должны проходить терапию в условиях инфекционного стационара до нормализации процесса и появления тенденций к выздоровлению. В домашних условиях лечением ОРЗ занимается терапевт или педиатр (в некоторых случаях инфекционист).
Пища должна быть разнообразной, механически и химически щадящей, богатой витаминами, рекомендуются мясные нежирные бульоны (идеально подходит негустой куриный бульон и т. п.), обильное питьё до — 3 л/сут. (тёплая кипячёная вода, чай, морсы). Хороший эффект оказывает тёплое молоко с мёдом, чай с малиной, отвар брусничных листьев.
Медикаментозная терапия ОРЗ включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (уменьшение беспокоящих симптомов) терапию.
Этиотропная терапия имеет смысл лишь при назначении в раннем периоде и лишь при ограниченном спектре возбудителей (в основном при гриппе). Использование средств отечественной фарминдустрии ("Арбидол", "Кагоцел", "Изопринозин", "Амиксин", "Полиоксидоний" и т. п.) не обладают никакой доказанной эффективностью и могут иметь эффекта, лишь в качестве плацебо.
В качестве симптоматической терапии могут быть использованы препараты следующих групп:
- жаропонижающие при температуре у взрослых свыше 39,5, у детей — свыше 38,5 ℃ (парацетамол, ибупрофен);
- противовирусные и антибактериальные глазные капли при конъюнктивите;
- сосудосуживающие капли в нос при заложенности носа и насморке (не более 5 дней);
- солесодержащие капли в нос при рините для разжижения слизи;
- противоаллергические препараты при аллергическом компоненте ОРЗ;
- средства противовоспалительного и противомикробного действия местного действия (таблетки, пастилки и др.);
- средства для улучшения образования, разжижения и выделения мокроты (муколитики);
- антибиотики широкого спектра действия (при отсутствии улучшения в течении 4-5 дней, присоединении вторичной бактериальной флоры и развитии осложнений) [2][6] .
Прогноз. Профилактика
Прогноз при ОРЗ — положительный. Больные обычно выздоравливают в течение 5-10 дней без неблагоприятных последствий. Осложнения респираторных заболеваний могут возникнуть при гриппе, другие возбудители менее агрессивны. Также неблагоприятные последствия возможны у пациентов с ослабленным иммунитетом. После выздоровления организмом вырабатывается иммунитет к той инфекции, которой человек переболел .
Ведущую роль в профилактике распространения ОРЗ (исключая грипп) является:

Патологии уха, носа и горла — это ЛОР-заболевания. Специалист, который занимается лечением этих органов, называется отоларингологом или ЛОР-врачом. Болезни уха, горла и носа вызывают негативные изменения в пораженных органах и нарушают общее самочувствие человека.
Заболевания ЛОР-органов нужно обязательно лечить на раннем этапе их развития, так как после перехода этих патологий в хроническую стадию лечение будет более сложным и длительным, нередко — затянувшимся на долгие годы. Не леченные болезни в детском возрасте могут стать причиной задержки развития ребенка.
Разновидности заболеваний
Список ЛОР-заболеваний огромен, он может включать сотни клинических наименований. Заболевания носа, горла и уха часто диагностируются у детей и взрослых. Дети подвергаются им чаще ввиду несовершенства иммунитета.
Болезни носа:
- насморк или ринит в острой и хронической стадии;
- синусит (гайморит, фронтит, этмоидит, сфеноидит);
- аллергический ринит;
- аденоидит;
- инородное тело в полости носа;
- кровотечения из носа и пр.
Патологический процесс затрагивает слизистую носовой полости и придаточные носовые пазухи. Некоторые заболевания носа хронического характера (например, гайморит и фронтит) могут вызывать серьезные осложнения в форме мучительной мигрени, ухудшения зрения и развития менингита.
Болезни уха:
- внутренний, наружный и средний отит;
- евстахиит;
- серная пробка;
- инородное тело в слуховом проходе;
- травма внутреннего уха и барабанной перепонки и пр.
Клиническая картина ушных патологий практически во всех случаях протекает на фоне снижения слуха. Воспалительные процессы обычно сопровождаются повышением температуры тела, симптомами интоксикации организма, выделениями и острыми ощущениями боли в ухе.
У взрослых пациентов признаки заболевания уха часто бывают смазанными и слабовыраженными, поэтому патология выявляется труднее и с большим опозданием. Признаки патологического процесса могут долго не давать о себе знать.
Болезни горла:
- ангина;
- фарингит;
- ларингит;
- дифтерия;
- ожог слизистой зева;
- инородные тела в глотке.
Болезни горла могут протекать с повышенной температурой и без нее. Самым распространенным ЛОР-заболеванием является тонзиллит (ангина) в острой и хронической стадии. Хронические заболевания сложнее поддаются консервативному лечению и чаще вызывают развитие серьезных осложнений.
Клиническая картина перечисленных патологий включает симптомы кашля, першения и боли в горле, выведение мокроты. У взрослых эти признаки не всегда будут явными. В детском возрасте заболевание протекает сложнее и часто отягощается сопутствующими патологиями.
Причины
К общим причинам заболеваний носа, горла и уха относятся:
- переохлаждение организма, как общее (купание в холодной воде, ношение обуви и одежды не по погоде), так и локальное (употребление холодных напитков, особенно в жаркую погоду);
- резкий перепад температурных значений;
- слабая иммунная защита;
- недостаток витаминов и микроэлементов, поступающих в организм с пищей;
- стрессы, повышенные физические и умственные нагрузки;
- вредные привычки;
- вирусы, инфекции.
Вирусные инфекции
Являются основной причиной таких сезонных ЛОР-заболевания, как ринит и отит, сопутствующего ему чаще всего. Респираторные вирусные заболевания и грипп протекают с заложенностью носа и выделениями из него. Группа вирусов, которая в большей степени оказывает поражающее влияние на носоглотку и слизистую носовой полости, представлена риновирусами.
Тесная взаимосвязь ЛОР-органов приводит к тому, что во время вирусной инфекции все они страдают. Носовые выделения, стекая в ротоглотку, распространяют инфекционных возбудителей глубже, провоцируя развитие фарингита и ларингита.
Бактериальные инфекции
Являются основной угрозой горлу, становясь первопричиной тонзиллита. Патогенная микрофлора хорошо себя чувствует в глотке и на миндалинах — для нее здесь соблюдены все благоприятные условия в виде влаги, тепла и большого количества питательных веществ.
Также бактериальная инфекция может присоединиться к вирусной, осложняя обычный ринит такими ЛОР-заболеваниями, как синусит и гнойный отит. Лечение бактериальной инфекции невозможно без антибиотиков.
Аллергены
При индивидуальной восприимчивости организма они могут вызвать вазомоторный ринит, боль в горле и отек носоглотки. Аллергенами являются пыль, шерсть животных, цветочная пыльца и т. п.
Независимо от причины аллергии, избавиться от нее можно только при условии, что исключен или максимально ограничен контакт с аллергеном. Также терапия аллергического ринита заключается в назначении антигистаминов.
Переохлаждение
Простуда может застигнуть врасплох не только в холодное время года, но и в жаркую погоду. Чаще всего это наблюдается у лиц, страдающих снижением иммунитета. В холодное время года низкие температуры провоцируют спазм и сужение сосудов, нарушают трофику тканей, что, в свою очередь, повышает вероятность развития воспалительных процессов и ЛОР-заболеваний из-за проникновения в органы инфекционных возбудителей.
В летнее время для горла наибольшую опасность представляет купание в холодной воде, мороженое и охлажденные напитки.
Уши более восприимчивы к холодным порывам ветра и низким температурам, поэтому их обязательно следует защищать ношением платка или шапки. А насморк чаще всего развивается из-за замерзших ног, вот почему нужно носить обувь по погоде и не допускать их переохлаждения.
Любые заболевания воспалительного, инфекционного и системного характера часто становятся провоцирующим фактором для развития ЛОР-заболеваний.
Общая симптоматика
Общая клиническая картина заболеваний уха, носа и горла характеризуется:
- дискомфортом и болевыми ощущениями в гортани и носоглотке;
- затруднением носового дыхания;
- повышенной температурой тела;
- интоксикацией организма в виде слабости, ухудшения работоспособности, боли в мышцах;
- воспалительными явлениями в пораженных органах;
- выделениями из полости носа и ушей;
- патологическим увеличением подчелюстных лимфатических узлов;
- снижением качества слуха;
- головными болями;
- снижением защиты иммунной системы;
- нарушением обоняния и т. д.
Если на фоне текущего заболевания отмечаются сразу несколько перечисленных симптомов, это свидетельствует о запущенной стадии заболевания.
Как взаимосвязаны ЛОР-органы
Все заболевания ЛОР-органов объединяются в общую категорию, потому что горло, ухо и полость носа взаимодействуют как единая физиологическая система.
Например, если человек заболел ангиной, инфекционный процесс может беспрепятственно проникнуть в носовые пазухи или во внутреннее ухо, вызвав воспаление в них, и наоборот. Чаще всего это происходит из-за несвоевременного лечения ЛОР-заболеваний или снижения сил иммунитета.
Отоларингология как наука занимается исследованием и лечением ЛОР-заболеваний, а также работает в профилактическом направлении. Специалист-отоларинголог, помимо специфических знаний о патологиях ЛОР-органов, должен обладать знаниями и практическими умениями терапевта и хирурга. Запущенные заболевания в отоларингологии часто требуют от врача выполнения хирургических манипуляций.
Лечение ЛОР-заболеваний заключается в комплексном воздействии на организм, в частности —на пораженный орган или систему органов медикаментозной, симптоматической, физиотерапевтической и радикальной терапии.
Все заболевания требуют грамотной диагностики и выбора максимально щадящего и эффективного терапевтического воздействия. Кроме лечения основной патологии, специалисты обращают внимание на улучшение иммунной системы больного и занимаются профилактикой возможных рецидивов ЛОР-заболеваний.
Самолечение или игнорирование лечения заболеваний могут стать причиной развития серьезных последствий для организма в целом. Одна патология ЛОР-органов легко приводит к осложнению другой. Например, банальный насморк может привести к воспалению гайморовых пазух (гаймориту) и среднего уха (отиту). Вот почему лечить любые патологические состояния ЛОР-органов нужно комплексно, так как они взаимосвязаны между собой.
Преимущества лечения в ЛОР-центре
Лечение заболеваний уха, горла и носа в ЛОР ЦЕНТРЕ – это комплексный и индивидуальный подход к каждому пациенту. Сделав предварительную запись на сайте медицинского центра или по телефону, вы сможете:
- получить очную консультацию специалиста;
- пройти лечение ЛОР заболеваний с использованием прогрессивных методик;
- получить рекомендации по дальнейшему консервативному лечению и профилактике ЛОР-заболеваний.
Обращайтесь в ЛОР ЦЕНТР: здесь вам помогут решить любую проблему в компетенции ЛОР-врачей максимально эффективно, безопасно, быстро и безболезненно.
Очаговая инфекция в оториноларингологии
Журнал: Вестник оториноларингологии. 2016;81(1): 4‑7
Рассмотрены закономерности течения острой очаговой инфекции в оториноларингологии, причины ее хронизации и возникновения осложнений, обсуждаются методики своевременного и адекватного консервативного и хирургического лечения этой патологии. Особое внимание уделяется принципам лечения хронического тонзиллита.

Очаговая инфекция относится к широко распространенной патологии и играет важнейшую роль в патогенезе тяжелых общих и местных осложнений. Высокая частота очаговой инфекции в оториноларингологии определяется тем, что любой воспалительный процесс в верхних дыхательных путях и ухе является, по сути, очагом инфекции с присущими ему закономерностями развития осложнений. К этому следует добавить и то, что тесные взаимосвязи и анатомо-топографическая близость этих органов (полости среднего уха, околоносовые пазухи, глотка с ее лимфоидным аппаратом, гортань) к головному мозгу, орбитам, средостению, лимфатической и кровеносной системам создают реальные предпосылки к распространению инфекции.
Диагностика и консервативное излечение в острой стадии очага инфекции в ЛОР-органах вполне осуществимы у подавляющего большинства больных, так же как и хирургическое излечение при хронической очаговой инфекции. Однако этого очень часто не происходит, что подтверждается высокой распространенностью этой патологии. По нашему мнению, это связано с недооценкой или непониманием закономерностей патогенеза очаговой инфекции и ее осложнений, недостаточно полным и/или ошибочным лечением в острой стадии воспаления, что ведет к хронизации заболевания, а консервативное лечение хронического очага инфекции, как правило, не достигает цели.
Более 60% больных, поступающих в ЛОР-стационар 1-й ГКБ им. Н.И. Пирогова Москвы, имеют диагноз хронического воспаления и нарушения функции ЛОР-органов в течение длительного времени (месяцы и годы). Лечение в острой стадии воспаления у этих больных, как правило, осуществляется с большими отклонениями от стандартов, а в хронической стадии проводится только при обострениях на протяжении длительного времени.
Цель и задача данной статьи — привлечение внимания практических врачей к проблеме своевременной диагностики и адекватной лечебной (консервативной и хурургической) помощи при очаговой инфекции в оториноларингологии.
Среди многочисленных локальных инфекционных воспалительных процессов в ЛОР-органах выделяются нозологически очерченные состояния, представленные очагами инфекции в околоносовых пазухах, в глотке и ухе.
Очаговая инфекция представляет собой проникновение, скопление и размножение в ограниченном участке организма (органе, ткани, полости) патогенных микробов, которые вызывают воспаление, что проявляется местными и общими реакциями и сопутствующей симптоматикой. При этом вначале формируется острая стадия воспаления как результат взаимодействия патогена с защитными механизмами организма. Первоначальная микрофлора в очаге инфекции трансформируется в более агрессивную, микробные клетки (бактерии) формируют тонкую биопленку, которая защищает их от иммунных и антибактериальных лекарственных воздействий. Вокруг очага инфекции образуется воспалительный защитный вал — барьерфиксирующая функция, которая способствует задержке выхода из очага инфекции микробов и их токсинов. Ткань вокруг очага инфекции отекает, инфильтрируется клетками воспаления, в ней формируется множество капилляров, грануляций, образуется слизистое отделяемое и гнойный экссудат, появляются коллагеновые субстанции. Все эти процессы нарастают.
Таковы основные этапы патогенеза острой стадии инфекционно-воспалительного процесса. Она продолжает укрепляться, микробы становятся все более защищенными, и в течение 3—4 нед завершается хронизацией острого воспаления. Главной характеристикой наступления хронической стадии патологического процесса является то, что иммунные возможности и антибактериальное лечение уже оказываются недостаточными для полной элиминации очага инфекции. Консервативное лечение в этот период уже не может полностью подавить хронический очаг инфекции в ЛОР-органах, оно может лишь снять обострение процесса.
Элиминация очаговой инфекции (выздоровление) в полостях околоносовых пазух и среднего уха, в небных миндалинах, в гортани может произойти самостоятельно или в результате лечения лишь в острой стадии очаговой инфекции, когда защитные механизмы микробов в очаге инфекции еще не полностью сформировались. Эффективность консервативного лечения по этой причине тем выше, чем раньше оно начато и проводится адекватными препаратами в необходимой дозировке до завершения воспаления. В противном случае имеется большая вероятность хронизации и развития осложнений. Достоверным признаком хронизации, наряду с местными симптомами, являются рецидивы обострения воспалительного процесса.
Закономерности развития очаговой инфекции верхних дыхательных путей и уха во многом раскрывает их взаимосвязь и единство с общей физиологией и патофизиологией организма, анатомические связи ЛОР-органов с другими органами и системами, общность патогенеза воспалительных процессов.
Развитие очаговой инфекции верхних дыхательных путей и уха определяется также и тем, что в ее патогенезе важную роль играет инвазия через лимфатическую и кровеносную системы по всему организму эндо- и экзотоксинов и самих микробов. Механизмы патогенеза, закономерности тканевых и клеточных преобразований в острой и хронической стадиях очага инфекции хорошо изучены и постоянно подтверждаются практикой — клинической картиной заболевания. В частности, процесс инвазии из очага инфекции микробов, эндо- и экзотоксинов вызывает общую интоксикацию организма и метастазирование инфекции, формирующей новые сопряженные общие и местные воспалительные заболевания.
Следовательно, в диагностике и лечении больного очаговой инфекцией необходимо строго, без каких-либо отступлений учитывать стадии развития, особенности течения и клиническую картину заболевания. Это, прежде всего, относится к выбору и правильному применению лекарственных средств в острой стадии, а в хронической — к безотлагательному хирургическому лечению.
Среди воспалительных заболеваний в структуре общей медицинской патологии большой удельный вес имеют осложнения острой и хронической очаговой инфекции. В одних случаях эта инфекция сопровождается широким распространением микробов и их токсинов по организму и формированием новых местных и общих заболеваний, а также отягощением уже имеющихся болезней, в других — частым переходом инфекции по контакту на соседние или отдаленные органы с формированием тяжелых осложнений.
Кроме того, осложнения очаговой инфекции верхних дыхательных путей и уха возникают в связи с воспалительным увеличением объема (отек) слизистой оболочки в области локализации инфекции, что соответственно суживает (и даже закрывает) выводные протоки полостей (околоносовых пазух, среднего уха) и нарушает дренаж патологического содержимого. Последнее ведет, как правило, к активизации воспалительной реакции окружающих тканей в виде нарастания отека, инфильтрата, гноеобразования и утяжелению интоксикации организма. Возрастает возможность осложнений и генерализации инфекции.
Клиническая значимость очаговой инфекции в оториноларингологии, как и во всей медицине, по общепринятому мнению, оценивается по характеру развития местного и общего процесса, по ее участию (или возможности участия) в этиологии и патогенезе многочисленных местных и общих заболеваний.
Практически все острые и хронические воспалительные процессы в оториноларингологии являются очагами инфекции и представляют опасность распространения инфекции по продолжению и ее метастазирования.
Отмеченные характеристики очаговой инфекции в оториноларингологии хорошо известны, также как и выбор эффективной (адекватной) лечебной тактики. Тем не менее с завидной настойчивостью многие врачи (и не только оториноларингологи) игнорируют научно обоснованную тактику лечения. При этом в острой стадии очаговой инфекции, когда только и возможно излечение консервативными методами, не считаясь с этими закономерностями патогенеза, нарушают адекватность консервативного лечения, а после хронизации процесса вместо хирургической элиминации инфекции продолжают в течение длительного времени для снятия обострений применять консервативное лечение. Результатом этого является высокий уровень распространенности хронической очаговой инфекцией и ее осложнений.
Среди многочисленных очагов инфекции к числу наиболее клинически значимых и распространенных относится хроническая инфекция в небных миндалинах. Высокая агрессивность этой инфекции обусловлена следующими факторами. В лимфатической ткани (в том числе и в миндалинах) при воспалении не формируется воспалительный защитный вал (так называемая барьерфиксирующая функция). Эпителиальный покров стенок крипт миндалин в норме имеет множество разрывов, в которых эпителий отсутствует. Микробы через эти щели свободно проникают из крипт в здоровую лимфаденоидную ткань миндалины и здесь, не размножаясь, под воздействием иммунитета погибают, являясь в норме антигеном для выработки местного и общего иммунитета.
Таким образом, очаг инфекции в криптах миндалин в норме выполняет физиологическую роль становления иммунитета в молодом возрасте. Этот биологический механизм нарушается при ослаблении иммунитета (часто после переохлаждения, ангины), при этом в лимфоидной ткани миндалин поступившие из крипт микробы не погибают, что обусловливает закономерное полное развитие здесь очага инфекции в виде хронического тонзиллита.
При этом главным обстоятельством является то, что живые и размножающиеся микробы обнаруживаются не только в лимфаденоидной ткани, но и внутри лимфоцитов и кровеносных и лимфатических сосудов небных миндалин, обусловливая токсико-аллергическую реакцию во всем организме.
Таким образом, иммунопатологическими антигенами в тонзиллярном очаге хронической инфекции являются живые размножающиеся и погибшие микроорганизмы, их токсины и альтерировавшие клетки миндалин. Эти особенности патогенеза токсико-аллергической формы хронического тонзиллита объясняют возникновение в миндалинах, в отличие от нормы, иммунопатологических антигенов и антител и тем самым появление выраженной и постоянной интоксикации, распространения инфекции из небных миндалин по всему организму и возникновение различных осложнений. Нашими исследованиями с помощью авторадиографии объективно установлены все эти процессы — наличие в здоровых миндалинах массы только мертвых микробных тел, а при токсико-аллергической форме хронического тонзиллита наличие также живых и размножающихся микробов как среди лимфоцитов, так и внутри кровеносных и лимфатических сосудов миндалин.
Основным доводом врачей против тонзиллэктомии при хроническом тонзиллите будто бы является наличие защитной (иммунной) роли хронически воспаленных небных миндалин, которую нужно сохранить. Так ли это на самом деле? Следует отметить, что главное в этой патологии состоит в том, что в иммунный процесс в миндалинах при хроническом тонзиллите входит новый фактор — активное формирование во всей паренхиме миндалин иммунопатологических (агрессивных) антител как реакции на размножающиеся среди лимфоцитов, в кровеносных и лимфатических сосудах микробы. Именно эта инфекция обусловливает развитие токсико-аллергической реакции с соответствующей симптоматикой. Ведущим патогенном по тяжести осложнений хронического тонзиллита является β-гемолитический стрептококк, А (БГСА). Следует отметить, что структура оболочки этого патогена имеет сходство с тканями (миогеном) сердечной мышцы. Поэтому вырабатываемые на БГСА (как на антиген) антитела являются иммунопатологическими к собственным тканям. Клинически диагностируемая врачом без особых затруднений интоксикация организма при токсико-аллергической форме хронического тонзиллита достоверно свидетельствует о наличии уже сформировавшихся иммунопатологических и этиологических факторов для возникновения грозных осложнений. Среди них острая ревматическая лихорадка с необратимыми поражениями сердца, такой же тяжести нефрит, поражение суставов и др. Удаление очага инфекции (тонзиллэктомия) в этот период уже не излечит наступившую общую патологию, оно лишь поможет уменьшить дальнейшее развитие общего заболевания.
Соотношение защитных иммунных процессов в организме с агрессивными иммунопатологическими процессами в небных миндалинах лежит в основе степени тяжести хронического тонзиллита. Классификация хронического тонзиллита, разделяющая его на простую и токсико-аллергическую формы, предусматривает диагностическую оценку иммунопатологических (токсико-аллергических) реакций у больных. Наличие и значимость таких реакций является прямым показанием к хирургической элиминации (тонзиллэктомии) очага инфекции.
Таким образом, в небных миндалинах действует биологический механизм становления иммунитета посредством очаговой инфекции, уровень активности которой ограничивается иммунитетом и должен быть ниже интоксикационного для организма. Достоверным показателем перехода этого механизма в патологическое состояние являются клинические признаки интоксикации.
Наиболее частые местные и общие осложнения очаговой инфекции и ухудшения состояния организма, связанные с ней, в оториноларингологии представлены в следующем перечне.
В ревматическую группу осложнений, обусловленных в основном острым и хроническим тонзиллитом, входят такие заболевания, как уже упоминавшиеся ревматическое поражение сердца, суставов, почек, острая ревматическая лихорадка. Часто при хроническом тонзиллите встречается хроническая субклиническая интоксикация организма с разной выраженностью нарушений (или ослаблений) функциональных систем организма, практически всегда наступает ухудшение течения имеющихся заболеваний и качества жизни.
К ринологическим осложнениям очаговой инфекции (гайморит, сфеноидит, фронтит) относятся воспалительный инфильтрат и абсцедирование в области мягких тканей щеки и лба, в области орбиты (флегмона орбиты с поражением зрения). Далее, со стороны глотки и гортани — паратонзиллярный и заглоточный абсцессы, парафарингеальная флегмона, медиастинит, стеноз гортани, евстахиит. Внутричерепные абсцессы и менингит могут быть рино- и отогенными, также как и сепсис. Тромбоз сигмовидного синуса и сопутствующий ему сепсис, паралич лицевого нерва, вестибулокохлеарные осложнения обычно обусловлены очагом инфекции в среднем ухе.
Теоретические и практические основы возникновения очаговой инфекции верхних дыхательных путей и уха, ее этиология, патогенез, диагностика, лечебная тактика и профилактика широко известны. Во всяком случае настолько, что при достаточном их использовании в практической оториноларингологии была бы существенно снижена распространенность хронической очаговой инфекцией, непомерно высокой в настоящее время. В практике крайне неудовлетворительно проводятся профилактика и лечение этой патологии: с большими отступлениями от научно обоснованной и хорошо известной адекватной и эффективной лечебной тактики. Обычно это выражается в том, что в начале заболевания назначение лечения (в том числе и профилактического) часто не соотносится с этапами патогенеза очага инфекции, нарушением функций и возможными осложнениями: некорректно подобрана, запоздало начата, преждевременно прекращается лекарственная или иная терапия; длительно не устраняются нарушения функций носа, носоглотки, гортани. Так нарушается режим лекарственной терапии в острой стадии, а после хронизации длительное время продолжается консервативное лечение при каждом обострении, в то время как в этот период необходима без всякого промедления хирургическая элиминация хронического очага инфекции. Можно лишь предположить, что эти устоявшиеся врачебные упущения, так широко распространенные, нередко связаны с относительно легкой (лишь внешне) переносимостью и частой повторяемостью острых и хронических заболеваний ЛОР-органов и заниженной оценкой тяжести проявлений данной патологии, риска развития осложнений.
Таким образом, высокая заболеваемость, разнообразие и тяжесть очаговой инфекции и ее осложнений в оториноларингологии широко представлены и связаны со всеми областями медицины. Инфекционная природа локального воспаления в полостях верхних дыхательных путей и среднего уха, ее агрессивный патогенез, вызывающий патологию иммунной системы с образованием иммунопатологических антител, многообразие форм развития осложнений обусловливают общемедицинскую значимость этой патологии и необходимость применять без всяких отступлений научно обоснованную, подтвержденную практикой диагностическую и лечебную тактику.
Читайте также:

