Что такое туберкулез мочеточника
Обновлено: 25.04.2024
Генитальный туберкулез – инфекция женских половых органов, вызываемая Mycobacterium tuberculosis. Генитальный туберкулез проявляется нарушением менструальной функции, бесплодием, субфебрилитетом, интоксикацией, хроническими тазовыми болями. Диагностика основывается на данных анамнеза, результатах туберкулиновых проб, исследования мазков и соскобов эндометрия, УЗИ, лапароскопии, гистеросальпингографии. Лечение генитального туберкулеза включает специфическую лекарственную терапию, физиотерапию, по показаниям – оперативное лечение.
МКБ-10
Общие сведения
Генитальный туберкулез чаще всего является вторичным поражением, обусловленным заносом инфекции из первичных очагов поражения (при туберкулезе легких или туберкулезе кишечника). Туберкулезное поражение мочеполовой системы занимает первое место по частоте встречаемости среди внелегочного туберкулеза и составляет среди этих форм 6,5 %. На первый план в структуре туберкулеза гениталий выходит поражение фаллопиевых труб (у 90-100% пациенток), за ним следует поражение эндометрия (у 25–30% женщин). В редких случаях диагностируются такие формы генитального поражения, как туберкулез яичников, шейки матки, влагалища и вульвы.
Причины генитального туберкулеза
Снижение иммунологической резистентности вследствие хронических инфекций, стрессов, недостаточного питания и др. факторов приводит к гематогенному или лимфогенному заносу либо контактному попаданию микобактерий из первичного очага в органы половой системы. Инфицирование при сексуальном контакте с партнером, страдающим генитальным туберкулезом, возможно лишь теоретически, т. к. многослойный эпителий, выстилающий вульву, влагалище и влагалищную часть шейки матки, устойчив по отношению к микобактериям.
Классификация
Генитальный туберкулез характеризуется развитием в половых органах типичных для инфекции морфогистологических изменений. По клинико-морфологической характеристике выделяются:
- хроническая форма генитального туберкулеза, характеризующаяся продуктивным воспалением, нерезко выраженной симптоматикой
- подострая форма генитального туберкулеза, протекающая с явлениями экссудации и пролиферации, выраженными проявлениями
- казеозная форма генитального туберкулеза, сопровождающаяся острыми и тяжелыми процессами
- завершенный туберкулезный процесс, инкапсулирование очагов обызвествления.
В зависимости от пораженного отдела может развиваться туберкулезный сальпингит, сальпингоофорит, эндометрит. По степени активности генитальный туберкулез может быть активным (в течение 2-х лет), затихающим (от 2-х до 4-х лет), неактивным или характеризоваться как последствия перенесенного туберкулезного процесса. При утяжелении клинического течения в первые 4 года состояние расценивается как обострение генитального туберкулеза, в более поздние сроки - как рецидив. По выделению микобактерий генитальный туберкулез классифицируется на МБТ(-) и МБТ(+).
Симптомы генитального туберкулеза
Манифестация генитального туберкулеза чаще наступает в возрасте 20–30 лет; реже – в период полового созревания и в постменопаузе. Течение генитального туберкулеза чаще стертое и вариабельное, что объясняется разнообразием морфологических изменений. Часто ведущим и даже единственным симптомом генитального туберкулеза служит бесплодие, обусловленное поражением эндометрия и маточных труб. У большей части женщин изменяется менструальная функция: развивается олигоменорея, аменорея, нерегулярные месячные, альгодисменорея, реже — метроррагия и меноррагия. Менструальные нарушения при генитальном туберкулезе обусловлены вовлечением паренхимы яичников, эндометрия, интоксикацией.
Течение генитального туберкулеза сопровождается болями внизу живота тянущего и ноющего характера вследствие развития спаечного процесса в малом тазу, склероза сосудов, поражения нервных окончаний. Характерна туберкулезная интоксикация - субфебрилитет, потливость по ночам, слабость, похудание, нарушение аппетита. При вовлечении брюшины генитальный туберкулез нередко манифестирует с клиники острого живота, в связи с чем пациентки попадают на операционный стол с подозрениями на апоплексию яичника, внематочную беременность, аппендицит.
Осложнения
Туберкулезное поражение маточных труб часто приводит к их облитерации, развитию пиосальпинкса, образованию туберкул в мышечном слое. При туберкулезе придатков могут поражаться брюшина и кишечные петли, что приводит к асциту, спайкообразованию, образованию фистул. Туберкулезный эндометрит также характеризуется наличием туберкул, участков казеозных некрозов. При генитальном туберкулезе нередко отмечается поражение мочевыводящих путей.
Диагностика
Подозрение на туберкулезную этиологию воспаления гениталий может возникнуть при указании в анамнезе на плеврит, пневмонию, бронхоаденит, туберкулез легких или иной локализации. У юных пациенток, не живущих половой жизнью, на генитальный туберкулез может указывать аднексит, сочетающийся с аменореей и длительным субфебрилитетом. Для подтверждения генитального туберкулеза проводятся:
- Туберкулиновые пробы. Подкожное введение туберкулина с оценкой общей и очаговой реакции. Общий ответ при генитальном туберкулезе проявляется температурной реакцией, тахикардией (>100 уд. в мин.), изменениями формулы крови. Местная реакция в очаге туберкулезного поражения включает усиление болей в животе, увеличение болезненности и отечности придатков матки при пальпации, увеличение температуры в области шейки матки.
- Гинекологическое исследование. При влагалищном исследовании могут определяться признаки воспаления придатков, спаечных процессов в малом тазу. УЗИ малого таза и УЗ-гистеросальпингоскопия при генитальном туберкулезе носят вспомогательное диагностическое значение.
- Лабораторные тесты. Наиболее точными методами диагностики генитального туберкулеза в гинекологии считаются бактериологическое исследование выделений из половых путей, менструальной крови, аспирата из полости матки, соскобов эндометрия, ПЦР-выявление микобактерии туберкулеза, иммунологические методы (T-SPOT и квантифероновый тест).
- Диагностическая операция. В ходе проведения диагностической лапароскопии обнаруживаются специфические изменения в малом тазу – туберкулезные бугорки на брюшине, спаечные процессы, казеозные очаги, воспаление придатков. Лапароскопия позволяет произвести забор материала для гистологического исследования, выполнить хирургическую коррекцию последствий генитального туберкулеза: лизис спаек, восстановить проходимость маточных труб или произвести удаление придатков.
- Морфологическое исследование. Гистология тканей, полученных в результате биопсии эндометрия или раздельного диагностического выскабливания, при генитальном туберкулезе обнаруживает наличие в образцах периваскулярных инфильтратов, туберкул с явлениями казеозного распада или фиброза. При цитологическом анализе аспирата из полости матки, соскобов шейки матки выявляются многоядерные клетки Пирогова-Лангханса.
- ГСГ. Рентгенограммы, полученных при генитальном туберкулезе в ходе гистеросальпингографии, указывают на смещение матки вследствие спаечного процесса, наличие внутриматочных синехий, облитерацию и изменение контуров труб, кальцинаты в яичниках, трубах, лимфоузлах. Подозрение или выявление генитального туберкулеза требует привлечения специалиста-фтизиатра.
Лечение генитального туберкулеза
Терапия генитального туберкулеза проводится в специализированных диспансерах, больницах, санаториях. Основу медикаментозного лечения генитального туберкулеза составляет химиотерапия с назначением не менее 3-х специфических препаратов. К противотуберкулезным средствам основного ряда причисляют рифампицин, стрептомицин, изониазид, этамбутол, пиразинамид; также используются канамицин, амикацин, офлоксацин и др. Курс медикаментозной терапии генитального туберкулеза длится 6-24 месяца.
Пациенткам показано полноценное питание, витаминотерпия, отдых, физиотерапия (ультрафонофорез гидрокортизона, электрофорез, амплипульстерапия), курортотерапия. В некоторых случаях требуется коррекция нарушений менструальной функции. При наличии тубоовариальных образований, неэффективности противотуберкулезного лечения, образовании свищей и внутриматочных синехий, выраженных рубцовых процессах в малом тазу показана хирургическая тактика.
Прогноз
Рецидивы генитального туберкулеза отмечаются у 7% пациенток. Заболевание может осложняться спаечной болезнью, свищевыми формами генитального туберкулеза. Восстановление репродуктивной функции наблюдается у 5-7% женщин. Ведение беременности у пациенток, перенесших генитальный туберкулез, сопряжено с рисками самопроизвольного прерывания беременности, преждевременных родов, развития гипоксии плода. При лекарственноустойчивых формах туберкулеза лечение затягивается.
Профилактика
К специфической профилактике первичного туберкулеза относится вакцинация новорожденных вакциной БЦЖ, ревакцинация детей и подростков, проведение реакции Манту, профилактической флюорографии, изоляция пациентов с активными формами. Мерами неспецифической профилактики служат общеоздоровительные мероприятия, полноценный отдых и питание. Длительные, вялотекущие и плохо откликающиеся на обычное лечение воспаления половых органов, сочетающиеся с нарушениями менструальной функции и бесплодием, требуют обследования на генитальный туберкулез.
Уретерит – это воспаление мочеточника. Изолированный процесс встречается редко, поражение чаще связано с длительным хроническим циститом, пиелонефритом. Патогномоничные симптомы отсутствуют, клинические проявления обусловлены основной патологией, включают рези при мочеиспускании, боль в паху и пояснице, гипертермию. Диагностика базируется на результатах визуализирующих исследований: цистоуретероскопии, КТ, МРТ, экскреторной урографии. Из лабораторных анализов назначают ОАМ, ОАК, бакпосев на флору. Иногда требуются специфические тесты на туберкулез, шистосомоз. Лечение – антибактериальная терапия, устранение поддерживающего фактора.
МКБ-10
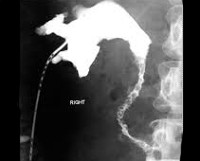
Общие сведения
Уретерит как отдельная нозология специалистами практически не рассматривается. Патологию чаще выявляют как сопутствующую при инструментальных урологических исследованиях, проводимых для диагностики заболеваний почек и мочевого пузыря. По статистике, большинство случаев уретерита возникает после вклинивания конкремента при попытке самостоятельного отхождения, ручном низведении камня с повреждением стенки. Литотрипсия при использовании современной аппаратуры значительно реже осложняется образованием мочевой дорожки и воспалением. В 20-30% случаев уретерит развивается из-за ятрогенных повреждений во время операций.

Причины уретерита
Причина заболевания коррелирует с этиопатогенетическим фактором. Определенная роль принадлежит сопутствующей иммуносупрессии, чем больше страдает иммунная система, тем выше вероятность тотального поражения органов мочевыделения. Адекватный ответ организма на контакт с возбудителем нарушается при сахарном диабете, ВИЧ-инфекции, некоторых системных заболеваниях. К способствующим факторам относят прием гормональных препаратов, беременность, пожилой возраст. Основными патологическими процессами, вызывающими уретерит, считаются:
- Воспалительные заболевания. Поражение мочеточника может быть инициировано восходящим (простатит, цистит) или нисходящим (пиелонефрит, пиелит) путем, когда микроорганизмы внедряются в слизистую оболочку с развитием вторичного воспаления. Типичной микрофлорой при восходящей инфекции являются Escherichia coli и Aerobacter aerogenes – неспецифические патогены, из специфических выделяют гонококки, кандиды. Гематогенным путем болезнетворные микроорганизмы попадают к мочеточнику из соседних органов при дивертикулите, аппендиците, колите.
- Ятрогенные повреждения. Травматизация органа происходит во время гинекологических и абдоминальных операций с участием подвздошных сосудов, при лимфодиссекции или ушивании заднего листка париетальной брюшины. В современной урологии повреждение мочеточниковой стенки возможно при пиелоуретероскопии и эндоскопических вмешательствах: ТУР мочевого пузыря, литотрипсии и литоэкстракции. На фоне вторичного инфицирования и контакта с мочой изначально асептическое воспаление становится инфекционным.
- Онкология. К вторичному уретериту приводит компрессия мочеточника опухолевой массой из брюшной полости при метастазировании рака яичников, опухоли Вильмса. Патологию поддерживает ишемия ткани. Перифокальные изменения стенки выявляют вокруг уретерального злокачественного новообразования. После прохождения лучевой терапии по поводу опухоли матки, прямой кишки мочеточник страдает из-за ожога, воспалительный процесс усугубляет формирование стриктуры.
- Прочие заболевания. Вторичное инфицирование мочеточника происходит на фоне стояния конкремента в любом отделе, закупорки просвета кровяным сгустком из почки, при длительно функционирующем уретеральном катетере. Уретерит сопровождает урогенитальный шистосомоз, туберкулез. Отдельно рассматривают малакоплакию – заболевание с неустановленной этиологией, при котором гранулематозный процесс в 8% случаев поражает мочеточник.
К факторам риска относят аномалии развития мочеточника: перегибы, искривления и перекручивание вдоль продольной оси, повышающие вероятность рецидивирующих инфекций мочевыводящих путей. Нейромышечная дисплазия характеризуется недоразвитием мышечного слоя, что вызывает постоянный застой мочи и опосредованно – уретерит. Функции мочеточника нарушаются при болезни Ормонда (фиброзном стенозирующем периуретерите). Сужение просвета, компрессия и ишемия приводят к неспецифическому уретериту, неадекватной уродинамике.
Патогенез
Основная функция мочеточника – транспортировка мочи из почек к пузырю, препятствие ее обратному забрасыванию в верхние мочевые пути, чему способствует строение стенки органа. Длина мочеотводящей трубки составляет 25-30 см, диаметр вариативен, есть физиологические сужения у места выхода из лоханки, на участке перекреста с подвздошными сосудами, в месте соединения с мочевым пузырем. В этих зонах чаще локализуется воспаление.
Воспалительный процесс в мочеточнике сопровождается нарушением сократительной способности (гипотонией), что провоцирует отек, клеточную инфильтрацию. Если на данном этапе не устранить провоцирующий фактор (камень, сгусток, компрессию), появляются грубые изменения тканей: изъязвления, кистозная дегенерация, десмопластическая реакция. Нормальная структура клеток нарушается, начинают преобладать фиброзные процессы, которые завершаются формированием стриктуры. При механических повреждениях острый уретерит провоцирует вторичная инфекция.
Определенную роль отводят уропатогенной микрофлоре, типичной для хронического пиелонефрита и цистита, которая активно размножается в застойной моче. В нормальных условиях от ее агрессивного воздействия слизистую оболочку защищает специальный слой (гликокаликс). При нарушении его целостности развивается воспаление. Сопутствующая ишемия усугубляет состояние. При урогенитальном шистосомозе паразит внедряется в стенку мочевого пузыря или мочеточника. Жизнедеятельность гельминта приводит к острой воспалительной реакции, плоскоклеточной метаплазии, гидроуретеру.
Классификация
Уретерит может быть первичным (на фоне травматизации) или вторичным, развивающимся при другой патологии. Выделяют односторонний и двухсторонний патологический процесс. Билатеральное поражение более характерно для туберкулеза и шистосомоза. Воспаление бывает острым, вызванным обструкцией камнем, опухолью или сгустком, либо хроническим, сопровождающим длительно существующий пиелонефрит, цистит. Гистологическая классификация основана на особенностях клеточных изменений:
- Кистозный уретерит. Визуализируются тонкостенные кисты с прозрачным содержимым на слизистой, выстланной нормальным уротелием. Иногда процесс настолько выражен, что кистозные поражения можно рассмотреть при уретероскопии.
- Фолликулярный уретерит. Из-за скопления лимфоцитов на слизистой оболочке образуется множество лимфоидных полипов, которые придают поверхности неоднородный вид (зернистость, грануляции).
- Гландулярный уретерит. Патологические изменения включают образование округлых полостей как при кистозной форме, но с апикальной (железистой) ориентацией.
- Метапластический уретерит. Характерно появление атипичных (призматических) клеток, продуцирующих муцин. Данная форма рассматривается как фактор риска развития карциномы, хотя убедительные доказательства зависимости отсутствуют.
- Гранулематозный уретерит. Выявляется вторичное поражение мочевого канала из-за распространения на него гранулематозного процесса при туберкулезе или амилоидозе.
Симптомы уретерита
Специфические клинические проявления отсутствуют, симптомы отражают провоцирующую патологию. Общие признаки включают болезненные ощущения в проекции мочеточника, частые позывы на мочевыделение. Если уретерит возникает при воспалении почки, изначально выявляется болевой синдром в области поясницы. При цистите первична дизурия, тяжесть внизу живота, затем появляются боли в паховой зоне на стороне поражения. Температура тела повышена, пациенты жалуются на слабость, присутствует цефалгия, миалгия.
При мочекаменной болезни выраженность болевых ощущений коррелирует со степенью нарушения мочеоттока. На самостоятельное отхождение конкремента указывает острая почечная боль с иррадиацией в пах, учащенные позывы на мочеиспускание. При полной блокировке мочеточника в течение нескольких часов присоединяется гидронефроз, гнойный пиелонефрит. О застрявшем конкременте свидетельствует выраженное повышение температуры, потрясающий озноб, проливной пот.
При травме мочеточника всегда есть связь с операцией, диагностической процедурой, урологической манипуляцией. Если повреждены не все слои органа, боль носит умеренный характер, локализуется в паху или животе. Типично появление мочи с кровью, частые позывы, мочевыделение малыми порциями. Выраженная болезненность при пальпации почки, гипертермия подозрительны на перевязку мочеточника, а появление опухолевидного образования – на урогематому вследствие пересечения канала.
Туберкулезный уретерит, поражение мочеточников при забрюшинном фиброзе и амилоидозе всегда вторичны, протекают бессимптомно до тех пор, пока не появится значимая обструкция, препятствующая нормальной уродинамике. Аналогично ведут себя уретеральные опухоли. Неблагополучие можно заподозрить по необъяснимому повышению температуры, гематурии, астении. Ночью имеет место усиленное потовыделение (гипергидроз).
Осложнения
Основное осложнение уретерита – формирование стриктуры, приводящей к постепенной гидронефротической трансформации почки. При относительно компенсированном сужении рецидивируют инфекции мочевыводящих путей. У 25-50% пациентов без лечения развивается острый гнойный пиелонефрит, который может спровоцировать карбункул почки, паранефрит, уросепсис. Из-за постоянного застоя мочи, размножения микробных патогенов и присутствия слущенного эпителия могут образовываться камни.
Наибольшей тяжестью отличается билатеральное поражение мочеточников. Постепенная облитерация органов способствует прогрессированию почечной недостаточности. Травмирование стенки канала, вклинивание конкремента при сопутствующем выраженном воспалительном процессе может закончиться некрозом всех слоев и образованием свищевого хода. Скопление урины в забрюшинной клетчатке формирует урогематому, а далее – мочевую флегмону. Неблагоприятными исходами, связанными с высокой летальностью, являются некроз жировой ткани, перитонит.
Диагностика
Гематурия и боль в поясничной области – наиболее распространенные признаки, по поводу которых проводят клинико-урологическую диагностику. Пациента с неясными жалобами на боли в нижних отделах живота и паховой области осматривает хирург. При устойчивых формах уретерита необходима консультация фтизиоуролога. УЗИ для оценки мочевого канала малоинформативно, но может применяться для выявления первичного патологического процесса в брюшной полости, почках, яичниках. Алгоритм обследования при уретерите включает:
- Лабораторную диагностику. В анализах мочи присутствуют эритроциты, лейкоциты, бактерии. Скопления солей свидетельствуют о нефролитиазе, дисметаболической нефропатии. При выраженном воспалении ОАК показывает ускоренную СОЭ, сдвиг лейкоцитарной формулы влево. Посев урины на флору позволяет определить возбудителя, чувствительность к антибактериальным препаратам. По показаниям назначают тесты на выявление туберкулезного инфицирования, шистосомоз. Уровень мочевины и креатинина крови оценивают для исключения хронической болезни почек.
- Инструментальную диагностику. Цистоуретероскопия подтверждает изменение внутреннего слоя уретерального канала: гиперемию уротелия, кисты, отек. Просматривается нарушение целостности стенки, язвенные поражения. О гипотонии мочеточника судят по интенсивности выбрасываемой в пузырь мочи. КТ и МРТ визуализируют аномалии строения канала, дают возможность установить его взаимоотношения с окружающими структурами. На томограммах хорошо различимы опухоли, стриктуры. Специфическое туберкулезное воспаление проявляется рваными утолщениями, дефектами заполнения, кальцификацией.
Дифференциальную диагностику проводят с инфильтративными формами уротелиального рака, которые имеют ряд схожих эндоскопических проявлений с уретеритом: поверхностное распространение, утолщение, отек. Во всех сомнительных случаях – при подозрении на туберкулез, амилоидоз или опухоль показана биопсия подозрительного участка с дальнейшим морфологическим исследованием. Оттоку мочи препятствуют камни, новообразования, полипы, которые обнаруживают с помощью одного из способов визуализации.
Лечение уретерита
План терапии зависит от типа воспаления, данных клинико-лабораторного исследования. Обращают внимание на результаты культуральных анализов. Препарат выбирают, учитывая чувствительность микрофлоры. Длительность курса вариативна, определяется индивидуально. Воспаление купируется или уменьшается после устранения поддерживающего фактора. Возможными вариантами лечения являются консервативная терапия, оперативное вмешательство с противомикробной терапией.
Консервативная терапия
При уретерите воспалительного генеза без отягчающих аспектов (опухоль, стриктура, конкремент) показан прием медикаментов. Препарат часто выбирают эмпирически. После получения результатов бакпосева возможна корректировка схемы лечения. При туберкулезе, шистосомозе требуется специализированная терапия. Пациентам рекомендуют усилить питьевой режим, исключить из питания экстрактивные бульоны, острые и соленые блюда. Недопустимы алкоголь, специи. План лечения включает следующие лекарственные средства:
- Противомикробные препараты и НПВС. Подавляют микробную флору, препятствуют дальнейшему распространению воспалительного процесса. После купирования острого уретерита и пиелонефрита рассматривают необходимость плановой операции для устранения состояний, предрасполагающих к рецидивирующим инфекциям. Схемы лечения включают фторхинолоны, цефалоспорины, аминогликозиды и др. НПВС усиливают действие антибиотиков, обладают жаропонижающим и обезболивающим действием.
- Спазмолитики и средства, улучшающие кровообращение. Спазмолитические препараты устраняют проявления дизурии, увеличивают диаметр мочеточника. Это способствует самостоятельному отхождению мелких конкрементов, песка. Под действием медикаментов происходит блокировка ионов кальция и ряда ферментов, что приводит к расслаблению мышц. Средства для улучшения кровообращения разрешают ишемию, улучшают микроциркуляцию, создают условия для оптимальной концентрации антибиотика на пораженном участке.
Оперативное лечение
Цель радикальной операции – устранение причины, поддерживающей уретерит. Паллиативное вмешательство рекомендовано при тяжелом состоянии больного. Разработаны двухэтапные подходы к лечению, при которых после восстановления уродинамики с помощью искусственных дренажей воспаление подавляют антибиотикотерапией. При нормализации клинико-лабораторных показателей переходят ко второму этапу. В последующем дренажи удаляют, восстанавливают самостоятельное мочеиспускание. Виды хирургических пособий при уретеритах:
- Нефростомия или стентирование. Производятся для нормализации оттока мочи. Одновременно назначают массивную антибактериальную, противовоспалительную терапию для купирования воспаления, выводят уретральный дренаж для предупреждения рефлюкса. Катетер типа стент проводят к почечной лоханке через мочеточник в обход блокирующего конкремента. Дополнительно применяют литолитические препараты. Если размеры камня не уменьшаются, решают вопрос о способе его устранения (литотрипсия, уретеролитотомия).
- Прочие операции. При локальном некрозе, свищевом ходе, стриктуре необходимо восстановить целостность и функциональность мочеточника. Для этого выполняют пластические операции с иссечением измененного участка и последующим анастомозированием отделов канала. Выбор модификации вмешательства зависит от локализации и протяженности патологического процесса.
Прогноз и профилактика
Прогноз уретерита при сопутствующем пиелонефрите, цистите после адекватной антибактериальной терапии хороший, происходит обратное развитие патологических изменений. При туберкулезе мочеполовой системы с вовлечением мочеточников исход более благоприятный в случае одностороннего поражения, отсутствия признаков ХПН. Стриктура уретры повышает риск рецидивирования инфекций, гидронефроза, хронической почечной недостаточности.
Профилактические мероприятия включают своевременное выявление и лечение заболеваний урогенитального тракта, превентивный прием антибиотиков и уросептиков до и после эндоскопических диагностических процедур, последующее наблюдение уролога с контролем лабораторных показателей. Пациенты с заболеваниями урогенитальной сферы подлежат диспансерному учету, подразумевающему сдачу анализов, прохождение УЗИ каждые 6-12 месяцев.
1. Воспалительные заболевания мочеточника. Рентгенологическое изображение мочеточника. Медицинская радиология (диагностическая визуализация)/ Джоффри Ф., Отал П. и др. – 2003.
2. Multimodality Imaging in Ureteric and Periureteric Pathologic Abnormalities/ Ashish P. Wasnik, Khaled M. Elsayes, Ravi K. Kaza, Mahmoud M. Al-Hawary// American Journal of Roentgenology – 2011 – V197, №2.
3. Ureteritis Cystica: A Radiologic Pathologic Correlation/ Jennifer G Rothschild, Guan Wu// J Clin Imaging Sci – 2011 - №1.
Туберкулез почек – это внелегочная инфекция, вызываемая микобактериями туберкулеза и поражающая почечную паренхиму. Клиника неспецифична, может включать недомогание, субфебрилитет, боли в пояснице, макрогемматурию, дизурию. Туберкулез почек диагностируется с помощью лабораторных анализов мочи, туберкулинодиагностики, УЗИ почек, урографии, ретроградной уретеропиелографии, нефросцинтиграфии, морфологического исследования. Лечение предусматривает назначение специфической противотуберкулезной терапии; при деструктивном процессе в почках может потребоваться выполнение кавернэктомии или нефрэктомии.
МКБ-10
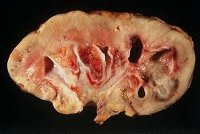
Общие сведения
Среди органных внелегочных поражений туберкулез почек (нефротуберкулез) является наиболее распространенной формой заболевания и встречается в урологии в 30-40% наблюдений. Первоначально происходит поражение коркового слоя органа. Дальнейшее прогрессирование инфекции сопровождается распадом тканей, образованием полостей и каверн в почечной паренхиме, нарушением функционирования почек. В тяжелых случаях наблюдается развитие туберкулезного пионефроза (гнойного расплавления почечной ткани), вовлечение в инфекционный процесс лоханки, мочеточника, мочевого пузыря, половых органов.
При туберкулезе почек достаточно часто развивается генитальный туберкулез, поражающий у мужчин простату, яички, придатки яичек (туберкулезный простатит, орхит, эпидидимит); у женщин – придатки, фаллопиевы трубы, матку (туберкулезный сальпингоофорит, сальпингит, эндометрит).

Причины
Возбудителями туберкулеза почек являются микобактерии туберкулеза (М. tuberculosis). Как правило, патология возникает у пациентов с запущенным легочным или костным туберкулезом после 3-10 лет течения первичного туберкулезного процесса. Развитие заболевания, как правило, происходит на фоне имеющихся местных инфекционных или уродинамических процессов – хронического пиелонефрита, камней почек и др.
Патогенез
Проникновение инфекции в почку происходит преимущественно гематогенным путем. Попадая с током крови в клубочковый аппарат, микобактерии формируют множественные мельчайшие туберкулезные очаги. При хорошей местной и общей устойчивости к инфекции и малых размерах первичных очагов, последние могут подвергаться полному обратному развитию. При расстройствах уродинамики и гемодинамики, а также сниженных защитных силах из коркового слоя инфекция распространяется в мозговое вещество, вызывая специфическое воспаление почечных сосочков - туберкулезный папиллит.
По мере дальнейшего развития туберкулеза в процесс вовлекается вся толща почечных пирамид, происходит казеозный распад последних, что сопровождается образованием изолированных или сообщающихся с чашечно-лоханочными комплексами каверн. Прогрессирование туберкулеза почек может привести к формированию в почечной паренхиме множественных полостей (поликавернозная форма) и развитию пионефроза. Последующее заживление каверн протекает с обызвествлением казеозных очагов, в которых, однако, могут сохраняться жизнеспособные микобактерии туберкулеза.
Вторичное вовлечение мочевого пузыря, мочеточников и чашечно-лоханочных комплексов связано с лифогенным или уриногенным механизмом распространения туберкулезной инфекции.
Классификация
В клинической урологии принята классификация, учитывающая клинико-рентгенологические особенности туберкулеза почек. Согласно данной классификации выделяют:
- Туберкулез почечной паренхимы, сопровождающийся образованием множественных очагов в корковом и медуллярном слое почки.
- Туберкулезный папиллит, протекающий с поражением почечных сосочков.
- Кавернозный туберкулез почек, характеризующийся слиянием деструктивных очагов с инкапсуляцией (полостная форма).
- Фиброзно-кавернозный туберкулез почек, сопровождающийся облитерацией чашечек с формированием в них замкнутых деструктивно-гнойных полостей.
- Омелотворение (обызвествление) почки, выражающееся в формировании ограниченных патологических очагов с большим количеством солей кальция (казеом, туберкулем).
Симптомы туберкулеза почек
Патогномоничная симптоматика отсутствует. На ранних стадиях патология может иметь латентное течение или характеризоваться нарушениями общего самочувствия: легким недомоганием, быстрой утомляемостью, субфебрильной температурой, прогрессирующим похуданием. Деструктивные изменения в почках сопровождаются появлением безболевой тотальной гематурии, вызванной эрозией сосудов при изъязвлении почечных сосочков. Кровотечение нередко сменяется пиурией, свидетельствующей о развитии пиелита или пиелонефрита.
При кавернозном туберкулезе почек отмечаются признаки инфекционной интоксикации, боли в пояснице. Болевые ощущения, как правило, выражены умеренно, носят ноющий тупой характер, однако при нарушениях оттока мочи могут прогрессировать до почечной колики. Двустороннее нарушение уродинамики сопровождается признаками хронической почечной недостаточности. При туберкулезном цистите присоединяются дизурические явления – императивные позывы к мочеиспусканию, поллакиурия, странгурия, постоянная боль над лоном, периодическая макрогематурия. В запущенных стадиях болезни нередко развивается артериальная гипертензия.
Диагностика
Учитывая, что туберкулез почек может протекать бессимптомно или в виде различных клинических вариантов, в диагностике первостепенное значение приобретает проведение лабораторных и аппаратно-инструментальных исследований. При подозрении на туберкулез почек показано проведение туберкулиновой пробы и консультация фтизиатра. При сборе анамнеза выясняют факт наличия легочного туберкулеза у самого пациента и его родственников, контакты с туберкулезными больными. У худых больных в ряде случаев удается пропальпировать плотную, бугристую почку. Определяется ярко выраженный симптом Пастернацкого.
Характерными изменениями общего анализа мочи служат стойкая резко кислая реакция, лейкоцитурия, протеинурия, эритроцитурия, пиурия. Достоверно судить о наличии туберкулеза почек позволяет выявление микобактериурии, которая обнаруживается при помощи бактериологического посева мочи или ПЦР-исследования. Проведение ИФА позволяет обнаружить антитела к туберкулезу, гамма-интерферон (квантифероновый тест) или сенсибилизированные Т-клетки (Т-спот.ТБ). В определенных случаях требуется выполнение провокационных тестов с туберкулином. После подкожного введения туберкулезного антигена происходит обострение процесса, что сопровождается выраженной протеинурией, пиурией и микобактериурией.
УЗИ почек при их туберкулезном поражении позволяет выявлять каверны, обызвествленные очаги, оценить степень вовлечения почечной паренхимы и динамику регресса заболевания под действием проводимой терапии. Рентгеновское исследование почек (обзорная урография, экскреторная урография, ретроградная уретеропиелография и антеградная пиелография) помогают комплексно оценить состояние паренхимы и чашечно-лоханочного аппарата почек, мочеточников, мочевого пузыря. Выполнение почечной ангиографии позволяет определить внутриорганную ангиоархитектонику в случае необходимости резекции почки.
Широкими диагностическими возможностями обладают КТ почек и МРТ. Данные о функциональном состоянии почек при туберкулезе получают с помощью радиоизотопной нефросцинтиграфии. Биопсия почки опасна диссеминацией инфекционного процесса, однако по показаниям может выполняться цистоскопия с биопсией слизистой мочевого пузыря. Морфологическое исследование биопатата мочевого пузыря в ряде случаев позволяет обнаружить гигантские клетки Пирогова-Лангганса даже при отсутствии визуальных изменений слизистой. Дифференциальная диагностика необходима с гидронефрозом, неспецифическим пиелонефритом, губчатой почкой, мегакаликозом, поликистозом почки.
Лечение туберкулеза почек
Лечение при туберкулезе почек может быть медикаментозным и комбинированным (хирургическим и медикаментозным). Медикаментозное лечение нефротуберкулеза включает назначение специфических противотуберкулезных препаратов разных групп на срок от 6 до 12 месяцев (рифампицин, изониазид, этамбутол, пиразинамид, протионамид, стрептомицин и др.).
Перспективно сочетание препаратов первого ряда с фторхинолонами (офлоксацином, ципрофлоксацином, ломефлоксацином). Специфическая химиотерапия при туберкулезе почек дополняется назначением ангиопротекторов, НПВС, предотвращающих рубцовое сморщивание почечной ткани. Следует учитывать, что длительное лечение антитуберкулезными препаратами может приводить к тяжелому дисбактериозу кишечника, аллергическим реакциям.
При нарушении оттока мочи из почки требуется установка мочеточникового стента или проведение нефростомии. В случае развития локального деструктивного процесса в почке консервативную терапию дополняют санацией пораженного сегмента (кавернотомией) или частичной резекцией почки (кавернэктомией). При тотальной деструкции органа показана нефрэктомия.
Прогноз и профилактика
Основным прогностическим критерием является стадия заболевания. Раннее выявление нефротуберкулеза, отсутствие деструктивных процессов в чашечно-лоханочной системе, мочеточниках и мочевом пузыре на фоне адекватной специфической химиотерапии может сопровождаться полным излечением. Неблагоприятным в плане прогноза является двусторонний туберкулез почек с выраженным разрушением почечной паренхимы.
Все пациенты, перенесшие данное заболевание, находятся на диспансерном учете у фтизиатра и врача-нефролога с периодическим обследованием. Критериями излеченности служит нормализация показателей мочи, отсутствие рецидива нефротуберкулеза по рентгенологическим данным в течение 3-х лет. Предупреждение туберкулеза почек заключается в соблюдении мер специфической (вакцинация против туберкулеза) и неспецифической профилактики легочного туберкулезе.

Возбудителем туберкулеза является микроорганизм Mycobacterium tuberculosis или палочка Коха. Передается воздушно-капельным путем. Первичный очаг заболевания обычно находится в легких. Туберкулез почек и мочевыводящих путей — вторичное заболевание — следствие распространения бактерий через кровеносную и лимфатическую системы в кору почек.
Что это такое?
Туберкулез почек и мочевыводящих путей – одно из самых частых видов внелегочного типа этого заболевания. Микобактерии проникают в почки гематогенным путем из скрытого очага инфекции, поэтому зачастую диагностика бывает уже на поздних стадиях.
Первые признаки появляются в корковом слое органа – это характерные бугорки. Зачастую поражается только одна из двух, гораздо реже обе. Позднее в процесс начинает стремительно развиваться, вовлекая мочеточники и мочевой пузырь.
Причины возникновения
Существуют несколько причин, по которым может возникать туберкулез:
- контакт с человеком, болеющим открытой формой туберкулеза легких;
- неблагоприятные условия для жизни;
- ослабление иммунитета;
- запущенная форма легочного типа;
- употребление зараженного коровьего молока, мяса крупного рогатого скота.
Несколько факторов, способствующих снижению защитных реакций организма и развитию заболевания:
- курение табака, алкоголизм, наркомания;
- вредное производство;
- частые заболевания дыхательной системы;
- сахарный диабет;
- нарушения в питании, недостаток витаминов, микроэлементов;
- депрессивные, невротические состояния;
- беременность;
- переохлаждение;
- эндокринные заболевания;
- неблагополучные социально-бытовые условия.
На вопрос, заразен или нет, туберкулез почек, врачи отвечают утвердительно. Как передается инфекция? Способов передачи инфекции существует несколько: воздушно-капельный, контактно-бытовой, гемато-лимфогенный, урогенный.
Классификация
Туберкулез почек и мочевыводящих путей классифицируют на стадии в зависимости от степени развития, проявлений заболевания:
- Туберкулез паренхимы . Начальная форма без деструкций органа, прогноз на излечение благоприятный.
- Туберкулезный папиллит. Может быть, как односторонним, так двусторонним. Характеризуется образованием единичных каверн или папиллит небольшого размера, не более одного сантиметра. Консервативное лечение дает хорошие шансы на излечение.
- Кавернозный. Поражение одного из сегментов почки, характерное образованием подкорковой каверны. Клинические проявления схожи с карбункулом. Обычно требует хирургического вмешательства.
- Поликавернозный. Наличие нескольких каверн, которые поражают почти весь орган. Гнойное расплавление с формированием свища, наступает пионефроз. Наполнение каверн солями кальция приводит к сращиванию лоханок и мочеточников, сморщиванию почки.
Осложнения
- Хроническая почечная недостаточность , вследствие гибели нефронов.
- Амилодоиз. Отложение нерастворимого белка в тканях почки, ведущее к нарушению основных функций.
- Омелотворение. Зоны поражения солями кальция формируют туберкулемы, которые начинают вызывать полное прекращение оттока жидкости. Лечение только оперативное с удалением пораженного органа.
- Атрофия . Отмирание тканей с последующим перерождением в фиброзную с утратой функций органа.
Симптомы и стадии
Туберкулез мочевыводящих путей характерен отсутствием специфических симптомов, что осложняет диагностирование заболевания. Клинические проявления зависят от уровня поражения и индивидуальных особенностей пациента.
Нередко при первичной стадии заболевание проявляется бессимптомно или скрывается под клинической картиной пиелонефрита или мочекаменной болезни.
Первичные симптомы в начальных стадиях:
- общая слабость;
- быстрая утомляемость;
- субфебрильная температура;
- постоянные скачки артериального давления;
- постоянная тупая боль в области поясницы, низа живота;
- учащенное мочеиспускание;
По мере прогрессирования болезни добавляются более серьезные признаки:
- уменьшение объема выделяемой мочи;
- энурез;
- боль при мочеиспускании;
- признаки интоксикации;
- появление в моче крови, гноя.
- резкое снижение веса больного;
Туберкулез почек у детей
Раньше болезнь больше поражала взрослую часть населения, но в последнее время его чаще диагностируют и у детей. Это напрямую связано с экологией – загрязнение внешней среды, неблагоприятными условиями проживания, нарушениями в питании.
Особенность внелегочного типа заключается в том, что он может не проявляться долгие годы. А при сниженном иммунитете наоборот ускориться, но может являться в виде других диагнозах. Это приводит к позднему обнаружению недуга и запущенным формам болезни.
Потеря веса и аппетита, бледность кожи, частое мочеиспускание, ночной энурез, мутность мочи должна насторожить родителей. Нужно обратиться к врачу и провести анализы.
Почечный туберкулез у взрослых
Есть несколько особенностей в проявлении заболевания у взрослых:
- туберкулез бывает, как вторичным, так и первичным (то есть попадание микобактерии сразу в кровеносное русло);
- почечным видом данной болезни женщины страдают меньше, чем мужчины;
- возрастной диапазон заболевших колеблется от 20 до 45 лет;
- у мужчин в процессе заболевания практически всегда вовлечены органы половой системы (простата, яички);
- небольшой процент среди заболевших женщин, которые заразились микобактерией от проводимых процедур в косметических салонах;
У беременных
Если специалист диагностирует нефротуберкулез у женщины в период вынашивания ребенка, то одной из рекомендаций будет прерывание беременности.
Есть несколько факторов, которые это объясняют:
- так как кровеносные системы почек и матки близко расположены, риск внутриутробной инфекции у плода очень велик;
- лечение медикаментозными препаратами негативно скажется на развитии плода;
- беременность является особым состоянием женщины, она может усугубить хронические заболевания, аномальные процессы в организме.
Но такое решение будет приниматься только консилиумом врачей и с согласия самой женщины. В случае принятия решения о сохранение беременности, назначаются препараты и весь период за больной ведется постоянное наблюдение врача-фтизиатора, помимо акушера-гинеколога.
Новорожденному обязательно проводят туберкулиновую пробу. В случае отрицательного результата, младенцу проводят вакцинацию БЦЖ.
Диагностика
Из-за скрытого, длительного инкубационного периода туберкулеза мочевыделительной системы часто его очень сложно обнаружить на ранних стадиях. Но чем раньше будет выявлена микобактерия и область поражения, тем эффективнее пройдет лечение и прогноз будет благоприятнее.
Поэтому при обращении с жалобами на боль в пояснице, слабость и недомогание врач обязательно должен провести:
- собрать анамнез – выяснить о любых контактах пациента с больными, имеющих такое заболевание, был ли такой диагноз ранее в семье, не было ли укусов животных;
- осмотр и пальпацию (прощупать увеличение почки можно только у худых людей);
- сделать анализ всех симптомов;
- назначить лабораторные исследования.
Для постановки правильного диагноза необходимы лабораторные исследования:
- клинический анализ крови (важен уровень лейкоцитов, СОЭ);
- анализ мочи по Нечипоренко (белок, уровень pH, наличие эритроцитов, пиурия);
- ПЦР и бакпосев мочи;
- рентгенография;
- УЗИ-почек;
- цистоскопия;
- диаскин-тест (провокационный туберкулиновый тест).
Для определения точных размеров очагов, зон поражения назначается дополнительно компьютерная или магнитно-резонансную томографию. Также новейшие современные методы позволяют определить локализацию очагов, стадию заболевания и функциональность органа:
- ангиография – дает полную картину сосудистой системы почек;
- экскреторная урография – рентген с контрастным веществом поможет оценить всю работу мочевыделительной системы;
- нефросцинтиграфия – введение радиоизотопов и слежение через гамма-камеру составляет полноценную картину о функциональности почечных структур.
Лечение туберкулеза почек и мочевых путей
Выбор лечения зависит от пола, возраста, общего анамнеза и степени поражения органов. Консервативное лечение направлено на купирование развития патогенной микрофлоры, предупреждения дальнейшего поражения почечных тканей, понижения интенсивности симптомов.
Проводится только в специализированном медицинском учреждении. Сроки лечения данного недуга длительные, от 6 до 36 месяцев в зависимости от стадии поражения.
Медикаментозное лечение
Схема медикаментозного лечения состоит из нескольких видов воздействия на организм:
- противотуберкулезные препараты (Изониазид, Рифампицин, Этамбутол, Пиразинамид);
- ангиопротекторы для снижения проницаемости сосудов (Детралекс, Эскузан);
- антибиотики из группы аминогликозидов (Стрептомицин, Канамицин, Неомицин);
- препараты для повышения иммунитета (Рибомунил, Имудон);
- нестероидные противовоспалительные препараты (Ибупрофен, Кетофен).
- витамины.
Схема приема противотуберкулезных препаратов зависит от типа:
- основной (первого ряда) – высокоэффективные и малотоксичные.
- резервные (второго ряда) – малоэффективные, но сильно токсичные.
Резервные назначаются тогда, когда у больного есть индивидуальная непереносимость к препаратам основного ряда. Или при высокой устойчивости возбудителя к химиопрепаратам.
На начальном этапе нужно использовать инъекции, впоследствии возможен прием лекарств в таблетках.
Хирургическое лечение
При нарушении оттока мочи устанавливается катетер или дренаж. Если нефростомия не помогла и процесс поражения привел к необратимым разрушительным последствиям, то встает вопрос о хирургической операции по удалению органа.
Перед назначенной операцией и после нее обязательно в течение месяца проводится противотуберкулезная терапия для задержки развития инфекции и защиты здоровой почки. Операция носит частичный (с удалением одного сегмента или каверны) или радикальный характер (полное удаление органа).
Народная медицина
Естественно, что при таком заболевании применение народной медицины ни в коем случае не должна замещать основное лечение, а только повысить эффективность проводимой терапии. Народных рецептов, которые помогают при туберкулезе мочевыделительной системы, много.
- Приготовьте смесь из сухих компонентов створок фасоли, листьев черной смородины, почек березы, тысячелистник в равных пропорциях. Две столовой ложки готовой смеси залейте пол литром холодной воды, доведите до кипения, потом на медленном огне подержите 5 минут. Затем дайте настояться в течение 2 часов. Потом отфильтруйте отвар и принимайте за 20 минут перед приемом пищи по одной столовой ложке три раза в день;
- Прополисное масло. Возьмите 100 грамм прополиса, заморозьте его в морозилке, затем натрите его на терке. На паровой бане растопите сливочное масло 500 граммов. Когда оно растопиться, добавьте в него прополис. Помешивая деревянной лопаткой, на медленном огне, не давая ему закипеть, через полтора часа смесь будет готова. Затем снимите с огня и помешивайте до полного загущения. Готовое прополисное масло храните в холодильнике. Употреблять два раза в день по одной десертной ложке, независимо от приема пищи;
- 10% раствор мумие. Возьмите 20 ложек кипячёной воды, добавьте в нее 10 граммов мумие, размешать до полного растворения. Принимать каждый день утром за час до еды и после ужина через 3 часа по одной столовой ложке.
Профилактика
Главной профилактической мерой нефротуберкулеза почек является раннее обнаружение палочек Коха в организме. Для этого обязательно проходить ежегодное обследование у уролога, проводить бактериологическое исследование мочи при затруднении мочеиспускания, болях в пояснице. Проходить флюорографическое исследование легких для ранней диагностики легочной формы.
Важный фактор профилактики, особенно у детей, это своевременная вакцинация и прохождение проб Манту. Также не забывайте о том, что требуется правильное, полноценное питание, беречься от переохлаждения.

Опухоль мочеточника – это новообразование, поражающее область протока, соединяющего лоханку почки и мочевой пузырь. При развитии такого опухолевого состояния пациент ощущает болезненность в области поясницы и отмечает появление крови в моче.

Опухоли мочеточника, имеющие первичный характер, встречаются достаточно редко. Всего в одном случае из ста новообразований мочевых путей и почек происходит локализация в мочеточнике. Вторичные опухоли мочеточника распространены гораздо больше, в особенности имплантационные метастазы.
Что представляют собой опухоли мочеточника?
Новообразования в мочеточнике схожи по патогенезу и этиологии с опухолями почечной лоханки. Происхождение они имеют как из эпителия, так и из соединительной ткани. Соединительнотканные новообразование не слишком часто встречаются, гораздо чаще появляются новообразования эпителиального происхождения – папилломы, а также плоскоклеточный и сосочковый виды рака.
Первичная опухоль в подавляющем большинстве случаев располагается в нижней части мочеточника, в более редких случаях – в середине протока. Более подвержены появлениям опухолей такой локализации люди среднего и пожилого возраста.
Причины опухолей мочеточника
Уротелий в мочеточнике отличается высокой чувствительностью к химическому составу мочи. Среди факторов, повышающих риск развития опухоли мочеточника, как и других новообразований, лидирует курение. Статистика указывает на то, что 70% мужчин и 40% женщин, с диагностированными опухолями мочеточника, являются курильщиками с многолетним стажем.
Также уротелиальный рак чаще появляется у людей, принимающих большое количество анальгетиков или диуретиков. Так, при лечении артериальной гипертензии риск развития опухолей мочеточника возрастает из-за приема мочегонных препаратов. К повышенной группе риска также находятся люди, профессиональная деятельность которых проходит на предприятиях по переработке нефти, производству пластмасс и пластиков.
Медики уверяют, что несколько повышает риск появления новообразований хронический пиелонефрит, камни в мочевыводящих путях и травмы мочеточника. Оказывают влияние также генетическая предрасположенность, синдром Линча и злокачественные опухоли органов малого таза (матка, яичники, кишечник, простата и т.д.).
Виды заболевания
Новообразования мочеточника можно классифицировать по первичности появления, характеру и происхождению. По характеру выделяют доброкачественные и злокачественные новообразования. По происхождению различают первичные и вторичные, возникшие в результате распространения первичной опухоли из других органов.
По происхождению выделяют эпителиальные и соединительнотканные опухоли. Эпителиальные опухоли в свою очередь делятся на:
- папилломы;
- сосочковый рак;
- плоскоклеточный рак.
Если диагностируются соединительнотканные новообразования, можно предположить наличие таких форм опухоли мочеточника:
- фибромы;
- саркомы.
- лейомиомы и пр.
Симптомы опухолей мочеточника
Если опухоль мочеточника имеет доброкачественный характер, на протяжении длительного времени она может никак себя не проявлять. Среди симптомов злокачественного новообразования мочеточника можно выделить такие характерные признаки патологии:
- Гематурия. Именно полевение крови в моче становится чаще причиной обращения пациента к урологу при развитии данной патологии. Более 90% всех больных, имеющих опухоль протока, отмечают постоянное или периодическое выделение крови с мочой. В 70% случаев речь идет не о нескольких каплях, которые можно легко не заметить, а о состоянии макрогематурии, которая обычно пугает пациента.
- Болевые ощущения – на болевые ощущения в области поясницы жалуется примерно половина всех пациентов, столкнувшихся с данной локализацией новообразования. Связано возникновение болезненности с закупоркой протока в лоханочно-мочеточниковом сегменте.
- Дизурия – довольно специфический симптом опухолей мочеточника, который может развиваться на поздних стадиях заболевания. Около 10% пациентов отмечают выраженное затруднение мочеиспускания, сопровождающееся болью или дискомфортом.
- Общие симптомы – развитие новообразования в организме может сопровождаться периодическим повышением температуры до субфебрильных показателей, слабостью, потерей аппетита, похудением и ослаблением иммунитета.
Длительное игнорирование симптомов может спровоцировать развитие уретерогидронефроза, что проявляется расширением чашечно-лоханочного комплекса с последующей атрофией почечной паренхимы. Еще одно осложнение прогрессирующей опухоли мочеточника — образование вторичных камней.
Если опухоль имеет доброкачественный характер, главной опасностью будет ее перерождение в злокачественную. Для злокачественных опухолей, особенности или они имеют двустороннее расположение, очень высок риск рецидива даже при полном лечении новообразования. Кроме того, опухоли мочеточника рано метастазируют, что значительно усложняет процесс выздоровления.
Диагностика заболевания
Для диагностики опухоли мочеточника проводится ряд лабораторных исследований, в том числе общий анализ крови, анализ мочи с макрогематурией.
Далее могут назначаться: компьютерная томография, урография, цистоскопия. Для постановки окончательного диагноза чаще всего прибегают к биопсии тканей.
Результаты анализов при опухолях мочеточника
Исследования крови и мочи при опухолях мочеточника дают такие же результаты, как и опухоли почечной лоханки. Для определения локализации используется цистоскопия – на ее результатах можно видеть ворсинки опухоли в просвете мочеточника при его сокращении. На уретеропиелограмме в случае новообразования отражаются затеки контрастного вещества.
Методы лечения
Единственным способом устранения опухоли мочеточника, вне зависимости от ее характера. Является хирургическое лечение. В случае, если опухоль находится в поздней стадии и поражает окружающие ткани, в процессе операции может быть проведена частичная резекция мочеточника и смежной с ним стенки мочевого пузыря.
Опухоли мочеточника резистентны к химиотерапии и лучевому лечению, после операции больной нуждается в длительном наблюдении в условиях диспансерного лечения. Рак мочеточника встречается крайне редко, согласно статистике – от одного до четырех процентов ото всех новообразования верхних мочевых путей. Поэтому найти специалиста, который обладал бы достаточной квалификацией для диагностики и лечения этого заболевания, непросто.
В нашей клинике вас ждут профессиональные врачи, вежливый персонал и лучший уход. Мы обеспечим вам наилучшие условия для выздоровления, современные средства лечения и комфортную атмосферу.
Читайте также:

