Чумка кал с кровью
Обновлено: 05.05.2024
Ходят легенды о том, что у котов 9 жизней, кроме того многие полагают, что эти животные при падении приземляются на лапы. Подобного рода утверждения обоснованы, ведь питомцы отличаются выносливостью, жизнеспособностью. Стоит отметить, что даже таким животным не по силам перенести некоторые болезни – одной из самых опасных является кошачья чумка или панлейкопения.
Что такое чумка у кошек
Это очень заразное вирусное заболевание, которое еще известно как инфекционный парвовирусный энтерит или панлейкопения. При заражении резко снижается количество всех типов лейкоцитов в кровотоке, поражается эпителий кишечника, генерализованная инфекция затрагивает лимфатическую систему. Чаще панлейкопения бывает у котят – еще неокрепший организм более восприимчив к вирусу. Самое опасное время – весна и лето, когда животные плодятся. Чумка у кошек показывает высокий процент смертности, поэтому важно своевременно начать лечение – при появлении первых признаков.
Вирус панлейкопении у животных
Кошачья чумка возникает вследствие поражения организма животного парвовирусом, название которого на латинском звучит так – Virus panleukopenia feline (FPV). Вирус сохраняет свою вирулентность во внешней среде до одного года, при этом он не разлагается при часовом нагревании до 60°С, не реагирует на изменения кислотности в пределах от pH 3,0 до 9,0, не боится мороза, выдерживает воздействие пепсина, трипсина, диэтилового эфира и хлороформа – благодаря столь поразительной устойчивости возбудитель болезни может без труда поражать все новые жертвы.
Как передается
Источниками смертельно опасного заболевания являются больные кошки и вирусоносители. Выделение парвовируса происходит с испражнениями (фекалиями, мочой) или со слюной. Существует несколько путей заражения панлейкопенией:
- При оральном контакте. Вирус может попасть в ротовую полость вместе со слюной. Чаще это происходит во время питья воды или поедания корма, инфицированного вирусными частичками вирусоносителя или больного животного.
- Воздушно-капельным путем. Здоровая особь заболевает панлейкопенией, находясь в непосредственной близости с больной.
- Контактным способом. Заражение происходит через личные вещи, одежду или обувь владельца пушистого животного, который контактировал с котом-вирусоносителем. Кроме того парвовирус в течение года сохраняется на туалетных лотках, шлейках, мисках и игрушках.
- Внутриутробно. Вирус беспрепятственно проходит сквозь плацентарный барьер и проникает в плод. Инфицированные на ранней стадии беременности котята погибают (разлагаются внутри, мумифицируются) до рождения или же умирают на 1–2 сутки после родов. Зараженные на поздней стадии малыши зачастую имеют врожденную недоразвитость мозжечка.
- Трансмиссивным способом – когда переносчиками возбудителя панлейкопении являются кровососущие паразиты – клещи, блохи, клопы.
Парвовирусом могут заразиться практически все представители семейства кошачьих: тигры, леопарды, гепарды. Среди домашних животных чумка – широко распространенный недуг, которому более подвержены невакцинированные котята возрастом до года и кошки старше 6-8 лет: молодняк предрасположен к болезни из-за неразвитого иммунитета, а пожилые питомцы с возрастом утрачивают способность противостоять разным вирусам, ведь иммунные свойства организма становятся слабее.
В группе риска заражения панлейкопенией находятся еще беременные кошки и маленькие котята. Шансы заразиться чумкой увеличиваются у малышей достигших двухнедельного возраста. Это объясняется тем, что материнский иммунитет ослабевает, а собственной иммунной системы у организма малыша недостаточно, чтобы она могла противостоять столь опасному вирусу. Если рассматривать породную предрасположенность, то больше всего парвовирус опасен для британских представителей, мейн-кунов, сиамских и персидских кошек.

Опасна ли для человека
Панлейкопения не представляет опасность для людей. Они лишь могут выступать в роли переносчиков парвовируса на своей верхней одежде, обуви и других вещах. Стоит быть осторожными владельцам нескольких домашних любимцев: если одна кошка заразилась инфекционным энтеритом, ее необходимо изолировать от здоровой особи и соблюдать жесткий карантин. Примечательно то, что собакам вирус не страшен. Хоть они и могут заболеть чумкой, но вызвать ее появление может совершенно другой вид парвовируса.
Инкубационный период
Парвовирус может находиться в организме животного без каких-либо признаков от 3-х до 8–10 суток. По истечении этого срока вирусная частица, попавшая в кошку одним из возможных путей, начинает активно размножаться, инфицируя головной мозг, атакуя клетки крови, костного мозга, желудочно-кишечный тракт или стволовые клетки плода, развивающегося в утробе матери-кошки.
Формы заболевания
Чумка у котов развивается подостро, остро или сверхостро (молниеносно). Узнайте подробнее об этих формах заболевания:
- Подострая форма – характерна для кошек с сильным иммунитетом. Инкубационный период может длиться до нескольких недель. Клинические признаки чумки при подострой форме выражены неярко. Полное выздоровление возможно при условии, что иммунная система животного на высоком уровне.
- Острая – в данном случае инкубационный период составляет 1–2 суток. Панлейкопения в такой форме поражает преимущественно взрослых животных.
- Молниеносная форма заболевания – характерна для молодых пушистых питомцев. Чумка у котенка развивается стремительно – буквально за несколько часов после попадания возбудителя в организм. Сверхострая форма течения болезни по клиническому проявлению схожа с симптомами бешенства, при этом признаки зачастую даже не успевают развиться, животное умирает за очень короткий срок.
Первые признаки
Вирус проявляется в течение 2–8 дней от начала заболевания. Если течение болезни острое, симптомами являются:
- внезапный отказ от корма;
- угнетение;
- повышение температуры тела, которая за 1-2 дня поднимается до 40°С и выше;
- кошка ведет себя так, будто постоянно хочет пить, но при этом пьет мало;
- появляется рвота с темной желто-зеленой слизью;
- моча становится от темно-желтого до светло-оранжевого оттенка;
- слизистая рта пересыхает;
- кровеносные сосуды мягкого неба становятся синими;
- при обследовании отмечают ринит, конъюнктивит, отечность оболочки гортани.
Симптомы
Парвовирус сначала поражает тонкий кишечник, затем костный мозг, лимфатическую систему, после чего оккупирует практически весь организм. Каждая форма заболевания характеризуется определенными признаками. Молниеносная – является течением панлейкопении, которой могут заразиться котята в возрасте до 2-х недель. Такая форма чумки приводит к резкому ухудшению самочувствия, проявляется в отказе от сосания молока, жалобном попискивании, апатии.
Даже если начать своевременное лечение, скорее всего малыша ждет летальный исход в течение 2-х суток. Выделяют и другие симптомы кошачьей чумки, протекающей в сверхострой форме:
- вялость;
- отсутствие реакции на свою мать;
- слипшаяся, взъерошенная, неопрятная, тусклая шерсть;
- нежелание двигаться, паралич;
- дрожание конечностей, судороги;
- отсутствие аппетита, жажды;
- рвота кровью или пеной желтого или зеленого цвета.
У котят в возрасте от 3-х до 7-ми месяцев при молниеносном течении болезни страдает нервная система. При этом к вышеперечисленным признакам добавляются симптомы, очень похожие на те, что возникают при бешенстве: кот пугается любых посторонних звуков, прячется в дальних потайных углах, у него начинается боязнь света, солнечных лучей, он истошно пищит при испуге, наблюдается нервное перевозбуждение. Через некоторое время к симптоматике добавляется жидкий стул, имеющий специфический зловонный запах. В отдельных случаях в экскрементах появляется кровь.
Острая форма течения болезни встречается у взрослых особей. Симптомы отличаются от тех, которые характерны для молниеносной формы чумки, и бывают такими:
- исчезает интерес ко всему происходящему, кот постоянно лежит, не реагирует на действия и голос хозяина;
- температура резко поднимается до 41°С;
- появляется тяжелое дыхание;
- животное отказывается от любой пищи, даже от самой любимой;
- начинается рвота желтой или зеленой пеной, в которой спустя 36–48 часов появляются частички крови, слизи;
- появляется урчание в животе, водянистый понос;
- появляются красные пятна на коже, которые сначала нагнаиваются, потом отпадают.
Высокая температура держится не долго, потом падает до 37°С. Более низкие показатели являются предвестниками скорой гибели животного. Больная кошка очень хочет пить, но из-за спазмов гортани и болей в брюшной полости не может. Когда парвовирус достигает сердца кошки, она начинает дышать с открытым ртом, при этом развивается сердечная недостаточность, тахикардия. В случае, когда чумка поражает органы дыхания (легкие, бронхи), прибавляются такие симптомы:
- обильные выделения из носа;
- покраснение глаз, слезотечение;
- горячая, сухая мочка носа;
- хрипы в грудной клетке при дыхании, кашель;
- частое откашливание;
- очаги воспаления на эпидермисе, наполняемые гноем.
Подострая форма является самой благоприятной формой заболевания, при которой прослеживаются практически все основные маркеры чумки, но проявления их незначительны. В такой форме болезнь протекает преимущественно у животных с устойчивым иммунитетом, у вакцинированных животных и особей, имеющих от природы крепкое здоровье.
Диагностика
Определить, болеет ли животное чумкой, сможет только ветеринар. Для этого при малейшем подозрении на инфицирование, кошку необходимо отвести в клинику, взяв с собой паспорт, где указаны прививки. Диагноз врач ставит на основании анамнеза, осмотра, лабораторных и клинических анализов. Прежде всего, ветеринар проверяет кал на наличие частиц парвовируса – такое исследование производится с помощью полимеразной цепной реакции (ПРЦ метода). Следует учесть, что положительный результат ПРЦ метод покажет только в случае, если кошка была привита незадолго до заражения.
Характерным признаком инфицирования панлейкопенией является резкое снижение лейкоцитов. По этой причине больному домашнему питомцу назначают анализ крови. Ветеринар проводит дифференциальную диагностику, потому как признаки чумки у кота схожи с симптомами таких патологий, как отравление, кошачий иммунодефицит, лейкемия, панкреатит или перфорация кишечника.
Лечение чумки у кошек
Данное заболевание лечат комплексно, причем делать это должен только ветеринар. Терапия бывает двух видов – этиотропная и симптоматическая. Этиотропная – направлена на уничтожение вируса. При лечении используется препарат Витафел – иммуноглобулин, борющийся с вирусами ринотрахеита, панлейкопении и калицивироза. Побороть болезнь помогает и Энтеростат: доза составляет 20 мг/кг 1 раз/сутки в течение 7-ми дней.
Отличные результаты можно увидеть после использования противовирусного препарата Фоспренила: лекарство вводится внутримышечно в дозах 0,5 мл для котов с массой тела 1–5 кг и 0,2 мл для котов менее 1 кг. На количество инъекций влияет длительность лечения:
- в 1–2 день – 4 инъекции/сутки.
- в 3–10 день – 3 инъекции/сутки;
- в 11-13 день – 2 инъекции/сутки;
- в 14-15 день – 1 инъекция/сутки.
Симптоматическая терапия направлена на то, чтобы максимально уменьшить симптомы чумки у кошек. При таком лечении действовать нужно, учитывая следующие рекомендации:
- Сначала скорректировать кислотно-основное и водно-электролитное равновесие организма, т.е. уменьшить обезвоживание и нейтрализовать интоксикацию. Для этого нужно ввести раствор хлористого натрия внутривенно или подкожно.
- При отсутствии рвоты можно внутрь применять раствор Рингера, Регидрон. Каждое из указанных лекарств необходимо смешать с 5% глюкозой и четвертью чайной ложки соды. Суточный объем такого напитка для кошки рассчитывают по формуле: 50 мл на 1 кг.
- Увеличить отделение мочи с целью освобождения организма от токсичных продуктов. В данном случае целесообразно применение растительных препаратов: брусники, хвоща, толокнянки и др.
- В обязательном порядке провести антибиотикотерапию, чтобы уничтожить вторичную бактериальную микрофлору – применять показано лекарственные средства широкого спектра действия.
- Использовать витаминные средства в комплексе с железосодержащими препаратами. В составе таких лекарств обязательно должны быть фолиевая, аскорбиновая кислота, витамины групп А, В, С. Железосодержащими являются, например Ферродекстран (1–2 мл для взрослого животного) и Урсоферран (0,3 мл/животное).
- Необходимо стимулировать организм в целом и улучшить обмен веществ. Для этих целей отлично подойдет Катозал – в течение недели препарат вводится ежедневно в дозировке, указанной в инструкции.
- Использовать спазмолитические лекарства, чтобы снять спазмы и уменьшить боли в кишечнике. Подойдут Дибазол, Но-шпа и др.
Рацион
Чума у кошек – тяжелая болезнь, поэтому после излечения животного владельцу важно позаботиться о соответствующем питании своей питомицы. Для этого нужно следовать некоторым рекомендациям:
- После того, как аппетит вернется, меню кошки должно состоять исключительно из легкой, слегка теплой, протертой пищи.
- Против воли кормить питомца не рекомендуется – когда ему станет лучше, он начнет есть сам.
- Порции должны быть маленькими, давать пищу необходимо 5-6 раз/день.
- Разрешено кормить нежирным бульоном, творогом, кефиром, простоквашей. По истечению 3-х дней в рацион можно вводить понемногу отварной постной говядины, рыбного филе.
- Овощи, фрукты, злаки, любая пища в сыром виде являются запрещенными продуктами для котов только перенесших чумку – такие продукты можно давать не ранее, чем через 2 месяца.
Дезинфекция
Как уже было сказано, чумка – очень опасное и устойчивое ко многим внешним воздействиям заболевание. Чтобы максимально обезопасить идущего на поправку домашнего питомца и других кошек, необходимо придерживаться рекомендаций по дезинфекции помещений:
- Обрабатывать комнату, где находится зараженная парвовирусом кошка, с помощью УФ-лампы и жавелевой воды (раствора гипохлорита натрия).
- Для дезинфекции комнат, кошачьих лежанок, игрушек, мисок использовать размешанную в воде кальцинированную соду (1 часть соды/20 частей воды) и газообразный формальдегид.
- Обязательно производить влажную уборку (до нескольких раз/день) помещения, где лежит болеющая чумкой кошка.
- Не стоит забывать о регулярном проветривании помещения, в котором витает парвовирус. На это время питомца необходимо перенести в другую комнату.
- Создать комфортную температуру воздуха.
- Быстро убирать каловые и рвотные массы животного.
- Важно следить, чтобы на больного чумкой кота не падали прямые солнечные лучи.
- Постоянно промывать глаза от скапливающегося в уголках гноя, смачивая ватный тампон в лекарственной жидкости.
Последствия
При своевременном обращении к ветеринарному врачу, оказании помощи больному животному кошка быстро оправляется от чумки: в крови восстанавливается количество лейкоцитов, она быстро набирает вес, исчезают признаки ринита, конъюнктивита, температура тела снижается до нормы. Спустя некоторое время домашнее животное возвращается к привычной жизни.
Нередко бывает, что панлейкопения у кошек не проходит бесследно. В таком случае у пушистого питомца остаются неприятные последствия на всю жизнь. К таковым относятся хронические нарушения сердечно-сосудистой и дыхательной системы, нервные явления. После удачного излечения некоторым животным показан особый уход и диетический рацион на всю оставшуюся жизнь.
Профилактика
Владельцы пушистых домашних животных обязательно должны знать, какие существуют способы профилактики такого страшного заболевания, как чумка. Для этого необходимо знать несколько правил:
- Если в доме обитают несколько котов, незараженное животное на время лечения заболевшего нужно отдать знакомым или поместить в питомник.
- В случае если после трех недель инкубационного периода у других питомцев болезнь не проявилась, их необходимо привить.
- Желательно делать прививку кошке в раннем возрасте – когда котенку 2 месяца, после чего его нужно ревакцинировать спустя 3 недели.
- Взрослым кошкам от года необходимо делать прививки ежегодно, при этом беременность является противопоказанием к проведению вакцинации.
Сегодня существуют вакцины, стимулирующие вырабатывание животным напряженного иммунитета, который сохраняется в течение года. Важно помнить, что прививать можно только абсолютно здорового кота, обработанного от наружных паразитов и гельминтов. Вакцинацию рекомендуется делать препаратами:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кровь в стуле: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Появление крови в стуле нельзя игнорировать, поскольку это один из наиболее тревожных и серьезных симптомов заболеваний желудочно-кишечного тракта (ЖКТ) и требует обследования и медицинской помощи.
Разновидности крови в стуле
Кровь в стуле может быть красной или вишневой, или почти черной, кровотечение - обильным или мажущим, а акт дефекации - болезненным (болеть может не только анальное отверстие, но и живот) или обычным.
В некоторых случаях кровь в стуле не визуализируется, но определяется при лабораторном обследовании – такое явление называют скрытой кровью.
Выделяют острое и хроническое кровотечения - в зависимости от скорости развития симптомов. Острое возникает за считаные минуты и отличается большой потерей крови. Другими симптомами, характерными для этого состояния, являются бледность, резкая слабость, учащенное сердцебиение, падение артериального давления. Больному требуется экстренная медицинская помощь.
Хроническое кровотечение обусловлено небольшой, но регулярной кровопотерей, в результате которой развивается анемия.
Возможные причины крови в стуле
Кровь в стуле всегда является симптомом, а не заболеванием. По ее цвету можно определить, в каком отделе желудочно-кишечного тракта развилось кровотечение. В зависимости от этого выделяют следующие причины появления крови в стуле:
- Кровь алого цвета, не смешанная с калом, может свидетельствовать о трещине кожи или слизистой перианальной области. Появление крови сопровождается интенсивной болью при дефекации. Состояние может развиться вне зависимости от возраста пациента. Часто трещины возникают при длительных и частых запорах в результате травмирования слизистой оболочки конечного отдела прямой кишки и кожи перианальной области твердыми каловыми массами. У детей причиной трещин могут быть аллергические реакции на белок коровьего молока, т.к. жидкий кал постоянно раздражает кожу и слизистую. Схожая ситуация отмечается и при лактазной недостаточности. Трещины также могут появиться при неправильной технике постановки клизм.
- Темно-красная кровь, которая не смешивается с каловыми массами, часто является симптомом геморроя – заболевания, характеризующегося варикозным изменением вен заднего прохода и прямой кишки с образованием геморроидальных узлов. Происходит это при застое крови вследствие малой двигательной активности, избыточного веса, запоров, во время беременности. При геморрое кровь появляется, как правило, после опорожнения кишечника. Часто больные предъявляют жалобы на зуд в перианальной области, жжение, могут пальпироваться расширенные геморроидальные узлы (под кожей в области ануса в виде небольших на ощупь шариков эластичной консистенции).
Инфекции вызывают стремительное обезвоживание организма, поэтому пациенту требуется лечение в условиях инфекционного стационара.
Причиной массивной кровопотери может служить язва желудка или 12-перстной кишки, кровотечение из варикозно-расширенных вен пищевода при циррозе печени, распад опухоли желудка, поражение при отравлении едкими и деструктивными ядами.
- малоподвижный образ жизни, провоцирующий застой крови в венозных сплетениях прямой кишки и нарушение пассажа кала по кишечнику и приводящий к развитию запоров и геморроя;
- избыточный вес;
- малое количество клетчатки в рационе;
- злоупотребление алкоголем и кофе;
- женский пол (беременность и роды являются фактором риска развития запоров и геморроя);
- введение прикорма грудным детям – при резкой смене рациона у младенцев могут развиться запоры и инвагинации;
- анальный секс – приводит к травмированию слизистой прямой кишки и образованию хронических трещин;
- инфицирование вирусом папилломы человека увеличивает риск формирования папиллом перианальной области;
- злокачественные новообразования желудочно-кишечного тракта у членов семьи.
Диагностика и обследования при наличии крови в стуле
-
Общий анализ крови (для выявления признаков анемии при скрытых кровотечениях).
Синонимы: ОАК. CBC without differential. Краткая характеристика исследования Общий анализ крови Кровь состоит из жидкой части (плазмы) и клеточных, форменных элементов (эритроциты, лейкоциты, тромбоциты). Состав и концентрация клеточных элементов в крови меняются при различных физио.

Почему коты заболевают чумкой
Способы заражения разнообразны, ведь в силу своей высокой выживаемости и устойчивости к воздействиям вирус очень распространен. Помимо мороза и нагревания, он выдерживает обработку такими дезинфекционными средствами, как хлороформ, эфир, пепсин и трипсин.

Пути и способы заражения
Вирус выделяется от больного животного с его фекалиями и слюной. Передаваться здоровому коту он может разными путями :
Оральный путь заражения возможен при передаче вируса с частичками слюны зараженной особи, которые попали в воду или корм. Если здоровый зверь ими угостится, то велика вероятность заражения.
Воздушно-капельный путь способствует инфицированию при нахождении заболевшей и здоровой особей в одном пространстве.
Контактный способ даже не требует присутствия больного животного – вирус передается через одежду и обувь его хозяина, сохраняется на мисках, игрушках, туалетном лотке. Поэтому нельзя брать в дом нового котенка, если предыдущий питомец недавно скончался от этой напасти.
Внутриутробная передача происходит от зараженной матери к детенышам во время беременности. Они погибают до рождения либо в течение нескольких суток после.
Трансмиссивный способ задействует кровососущих паразитов, которые являются переносчиками смертельного вируса.
Если у вас несколько хвостатых питомцев, то при малейшем подозрении на панлейкопению у одного всех остальных нужно срочно изолировать, а лучше отселить до выяснения обстоятельств.

Группа риска
Этому заболеванию подвержено все семейство кошачьих, начиная от домашних мурок и заканчивая дикими сервалами, гепардами и львами. Чума у домашних кошек встречается чаще среди племенных животных, иммунитет которых пострадал во время длительной селекции, особенно у представителей этих пород:
Взрослые здоровые животные заражаются редко. По большей части заболевание угрожает :
непривитым малышам старше двух-трех недель, на которых уже не воздействует иммунитет матери, передающийся с молоком, а свой еще не сформирован;
молодым животным до года;
пожилым особям с ослабленным иммунитетом;
беременным, особенно уличным;
болезненным котам и аллергикам.
Конечно, основная группа риска – это непривитые питомцы. Даже пожилой вакцинированный кот справится с недугом лучше, чем здоровый и молодой, но не вакцинированный зверь.

Симптоматика от первых признаков до тяжелой формы
На разных этапах чумы у кошек наблюдается большое количество характерных симптомов :
отказ от пищи, питья и любимых вкусняшек;
резкое повышение температуры тела до 40-41 градуса;
моча насыщенного желтого и оранжевого цвета;
посинение кровеносных сосудов на нёбе;
отделение гнойного содержимого из глаз;
кроваво-красный цвет глаз;
сухой кашель вследствие отека гортани;
выделения из носа;
апатичное и угнетенное состояние, склонность к уединению;
красные гноящиеся пятна на коже;
дрожь и судороги;
При одном из перечисленных симптомов нет необходимости подозревать чуму у кошек, однако состояние питомца все равно потребует осмотр у ветеринара. Но если совпадает несколько упомянутых признаков, лучше срочно отвезти любимца к врачу – вполне возможно, что врач подтвердит симптомы чумки у кошки.

Формы заболевания
Молниеносная форма
Молниеносная стадия обычно бывает у котенка. Чумка развивается сверхбыстро, за несколько часов. Часто симптомы даже не успевают проявиться, как питомец умирает буквально за пару дней. Признаки напоминают бешенство – у зверя наблюдается свето- и звукобоязнь, отказ от питья и пищи, судороги и паралич. Совсем маленькие котята перестают реагировать на присутствие матери.
Острая форма
При острой форме наблюдается более длительный инкубационный период – 1-3 дня. Такой вид чумы плотоядных проявляется у взрослых особей. При ней животное апатичное и слабое, в основном лежит. Из-за спазмов в горле и болей в животе заболевший отказывается от воды и питья. Температура резко поднимается до 41 градуса. У питомца возникает диарея и рвота с прожилками крови. При обследовании лимфоузлов можно заметить, что все они воспалены. Если температура упала ниже 37 градусов – шансов на спасение немного.

Подострая форма
В этой форме заболевание протекает у пожилых и взрослых особей с сильным иммунитетом, чаще всего привитых. У крепкого кота панлейкопения может иметь длительный инкубационный период, симптоматика похожа на острую форму, но смазанная. Часто хозяин далеко не сразу понимает, что любимец приболел. Прогноз для такого течения благоприятный: большинство хвостатых, получающих адекватное лечение, выздоравливает.
Диагностика и лечение
Так как симптомы совпадают со многими другими заболеваниями, такими как отравление, панкреатит, лейкемия и некоторые другие, для точного определения нужно отправляться в ветклинику. Чем быстрее будет поставлен диагноз, тем больше шансов у вашего усатого друга на излечение. Если котофея прививали – захватите с собой ветпаспорт.
Установление диагноза в ветклинике
Окончательный диагноз выносится по совокупности осмотра и анализов. Достаточно точно работает метод ПЦР для привитых особей: для этого кал исследуется на присутствие в нем зараженных частиц.
Если животное не привито, то берут общий анализ крови. Самый важный показатель для врача – лейкоциты. Если их количество сильно уменьшено, это свидетельствует об инфицировании панлейкопенией. Учитывая полученные данные, специалист ставит точный диагноз.

Медикаменты, назначаемые врачом

Основные назначения при лечении выглядят так:
Растворы для регидратации. Так как основная угроза – это обезвоживание организма, главное в лечении – поддерживать водный и электролитический баланс организма, и наиболее эффективно это делать при помощи капельниц. В клиниках есть оборудование для отслеживания уровня электролитов в крови. Для наиболее быстрого восполнения жидкости ставят центральный катетер в яремную вену на шее, но можно и в лапу. Подкожное введение растворов не так эффективно, но даже такой способ лучше, чем отпаивать через рот, так как жидкость не успевает всосаться, и толку от такой терапии нет.
Антибиотики. У кота чумка убивает всю иммунную систему, и бактерии из кишечника атакуют организм. Поэтому всегда обязательно применение антибиотиков. Наиболее эффективно сочетание двух препаратов, один из которых убивает грамположительные бактерии, а другой – грамотрицательные. Антибиотики ставят внутривенно, в тот же катетер. Хорошо действуют сочетания метронидазола и цефалоспоринов или сумамеда.
Сыворотки, иммуноглобулины. Применение готовых антител против вируса эффективно в начальной стадии заболевания, а если картина уже развернутая – их применение не имеет большого смысла. Но можно их использовать для собственного успокоения, чтобы быть уверенным, что вы сделали все, что смогли. Ветеринарные издания дают комментарий, что эти препараты имеют 4 класс доказательности, и, предположительно, обладают эффективностью.
Стимуляторы иммунитета. Не применяются нигде, кроме стран СНГ, и не признаются доказательной медициной, так как не имеют каких-то убедительных результатов по исследованиям. Поэтому они не являются основным назначением, но многие ветеринары их используют.
Рвотоподавляющие. С рвотой хвостатый пациент теряет драгоценную жидкость, поэтому подавлять рвоту нужно обязательно. Это лекарства, содержащие метоклопрамид (Церукал и прочие). Даются они из расчета 0,1 мл на кг веса. Успешное действие оказывают блокаторы Н2-гистаминовых рецепторов, такие как Ранитидин, Зантак и другие в той же дозировке.
Обезболивающие, жаропонижающие. Эти препараты лучше давать в условиях ветеринарных клиник. Нежелательно давать анальгин. Высокая температура сбивается обычными препаратами.
Парентеральное питание. Часто больной зверь не ест сам, поэтому нужно организовать ему внутривенное введение углеводо-, жиро-, аминокислотосодержащих растворов. При их отсутствии должны вводиться как минимум глюкоза и поливитаминные изотонические препараты.
Часто возможности размещения в условиях клиники нет, и владельцы вынужденно лечат котов дома. В этом случае необходима установка катетера – капельница дает огромный шанс к выздоровлению. Если же и установка катетера невозможна по разным причинам – регулярное введение растворов должно совершаться подкожно. Это самый важный момент во всем лечении.

Уход за больным животным
Если у котенка чумка – самый лучший уход организуется в стационаре. В домашних условиях содержание происходит следующим образом :
любимцу выделяют помещение, в котором никто не будет его тормошить и беспокоить;
вовремя убирают испражнения;
проветривают помещение и производят влажную уборку;
проводят лечебные мероприятия, назначенные ветеринаром;
при конъюнктивите обрабатывают глаза.
Очень важное место занимает дезинфекция помещения. Лежанки и игрушки лучше сжечь либо выбросить в плотно завязанном пакете. Чтобы уменьшить количество вирусов, нужно кварцевать квартиру. Полы и поверхности промывают с дезинфектантом, могут использоваться Лайна или Виркон. На крайний случай сгодится Доместос или жавелевая вода. Щелочи эффективны, но опасны.

Растворы надуксусной кислоты хорошо использовать в комнате, где живут усатые пациенты. Можно обрабатывать ими миски и лотки, так как раствор быстро разлагается до безвредной уксусной кислоты.
Щадящая диета
Если кот не хочет есть и пить – заставлять не нужно. Когда у выздоравливающего мурлыки просыпается аппетит, нужно дать ему легкоперевариваемую вкусную пищу, обогащенную витамином В. Она должна быть теплой. Список разрешенных продуктов или лечебный корм пропишет ветврач.

Прогнозы и последствия при панлейкопении
Опаснее всего чума плотоядных для котят, хотя и взрослое животное имеет риск погибнуть. Статистика говорит о следующих прогнозах в процентах:
без лечения смертность у малышей до года стремится к 100%;
у котят, которым менее двух месяцев, а также у ослабленных пушистиков до полугода, даже если болезнь лечится правильно, вероятность выжить не более 5-10%;
здоровые крепкие малыши от 2 до 6 месяцев имеют 30-40% выживаемости;
взрослые животные, получающие правильное лечение, желательно в стационаре, привитые, а также те, у которых болезнь протекает в острой и подострой формах, имеют 90-95% выживаемости;
у особей в зрелом возрасте выживаемость около 70% при правильном лечении, и около 10% при отсутствии лечения.
У большинства зверей приобретается иммунитет к панлейкопении. Для большинства вылечившихся болезнь проходит бесследно, но у некоторых остаются напоминания о болезни в виде расстройств ЖКТ, нарушений дыхания и сердечно-сосудистой системы, неврологические проявления. Таким питомцам нужен особый уход и диетическое питание.

Опасна ли чума плотоядных для человека и других животных?
Не стоит путать кошачью и собачью чумку – несмотря на одинаковые названия, возбудитель разный, так что кот не может заразиться от собаки и наоборот. Не опасен вирус для людей и других животных. А вот если у больной кошечки был контакт с другими кошачьими, то, помимо изоляции, всем контактным нужно ввести сыворотку или глобулин против панлейкопении.
Если они не были вакцинированы, то через 21 один день после введения сыворотки животных необходимо привить, если не проявились симптомы заболевания. Переболевший котейка становится носителем, и брать других животных не рекомендуется как минимум год. То же самое относится к ситуации, когда питомец погиб – новый зверь окажется в опасности.

Профилактика и вакцинация
Для предотвращения заражения панлейкопенией котика нужно вакцинировать. Наличие прививки не дает стопроцентной гарантии, но даже если вакцинированная кошка заразится вирусом, она перенесет его в облегченной форме, и шансов на выживание будет намного больше.
Перед прививкой коту за две недели проводят дегельминтизацию (или проще – глистогонят), так как паразиты ослабляют действие вакцины, и она может просто не возыметь эффекта. Не делают прививку беременным и кормящим самкам, больным питомцам.
Есть определенный график вакцинации, обычно котят прививают:
через три недели после первой прививки (ревакцинация);
каждые последующие 12 месяцев.
Прививки вырабатывают у кошачьих иммунитет к панлейкопении, который сохраняется на протяжении следующего года, и могут защищать как от чумы, так и от нескольких инфекций (комплексные, или поливакцины).
Вакцины могут быть живые или мертвые. В случае с живыми вакцинами в организм вводится живой ослабленный вирус. Такие прививки не могут вызвать заболевание у здоровой мурки, но способность к размножению у клеток сохранена. Живые вакцины дают более стойкий и продолжительный иммунитет, однако в случае спонтанной мутации, сочетания с диким вирусом или попадания в ослабленный организм они могут вызывать реальное развитие чумки. Живые вакцины более требовательны к условиям хранения и транспортировки, нарушение которых может повлечь гибель препарата.

Мертвые вакцины безопасны, иммунитет начинает вырабатываться сразу после введения препарата, но он менее продолжительный и эффективный.
Ревакцинацию через три недели делают тем же препаратом, который вводят первично. Не берите препарат с рук, потому что при нарушении условий хранения, транспортировки, срока годности он способен вызвать негативный ответ кошачьего организма вплоть до летального исхода. После вакцинации данные о ней заносятся в ветпаспорт, который пригодится в поездках и на выставках.
Чума у кошек – опасное заболевание, которое хорошо поддается лечению у взрослых пушистиков. Котята тоже имеют шансы на выживание, в зависимости от условий протекания и формы. Без надлежащего медикаментозного лечения шансов выжить у взрослой особи мало, а у малышей и стариков их практически нет. Поэтому, если у вас появилось малейшее подозрение, что пушистый друг болен панлейкопенией – быстрее везите его к врачу и начинайте терапию. С этим недугом дорога каждая секунда, и чем быстрее кот начал получать лечение, тем больше вероятность благоприятного исхода.
Статья носит информационный характер. Обратитесь к ветеринару!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Зеленый кал: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кал зеленоватого цвета у людей любого возраста может быть как вариантом нормы, так и свидетельством наличия серьезных изменений в организме.
Кал – продукт жизнедеятельности организма, формируется в толстом кишечнике, состоит на 80% из воды и на 20% из сухого остатка. В сухой остаток входят непереваренная пища (40%), почти полностью нежизнеспособная микрофлора кишечника (30%), выделения желез кишечной стенки (слизь) и отмершие клетки слизистой оболочки кишечника (30%).
Состав и характер кала определяются питанием, состоянием органов пищеварительной системы, микрофлоры кишечника, наличием сопутствующих заболеваний.
В состав нормальной микрофлоры кишечника входит большое число бифидо- и лактобактерий, кишечная палочка, бактероиды. Они полезны, поскольку выполняют защитную функцию и сдерживают размножение патогенных микроорганизмов. В меньшем количестве в кишечнике присутствуют энтеробактерии, энтерококки, клостридии, стафилококки, стрептококки, грибы рода Candida. При бесконтрольном размножении они могут вызвать неприятные симптомы.
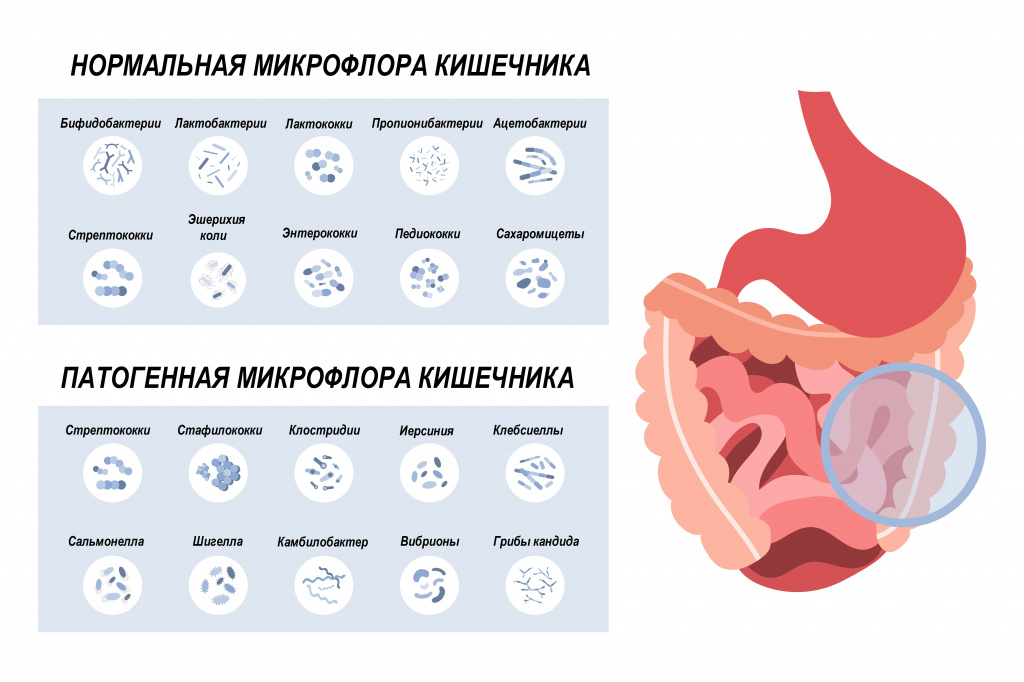
Разновидности зеленого кала
Кал зеленого цвета встречается в норме и при патологии. При патологическом характере стула меняется общее самочувствие пациента, частота дефекаций, консистенция стула, его запах, могут появляться примеси слизи, гноя, крови.
Возможные причины появления зеленого кала
Наиболее частой причиной возникновения зеленого стула без изменения других его характеристик является употребление растительной пищи зеленого цвета – шпината, щавеля, салата и т.д., а также продуктов, содержащих пищевой краситель зеленого цвета. В этом случае цвет кала нормализуется самостоятельно в течение одного-двух дней после прекращения употребления перечисленных продуктов.
Еще одним вариантом нормы является меконий – первый кал новорожденного. Он вязкий, липкий, темно-зеленого цвета, состоит из отмерших клеток кишечной стенки, слизи, околоплодных вод, желчи.
Кишечник новорожденного ребенка постепенно заселяется микроорганизмами. При этом состав микрофлоры малыша, находящегося на грудном вскармливании, несмотря на преобладание лакто- и бифидобактерий, более вариабелен, нежели у ребенка на искусственном вскармливании.
Некоторые бактерии могут влиять на цвет кала и окрашивать его в зеленый цвет. При хорошем самочувствии, аппетите и отсутствии других симптомов данные явления считаются вариантом нормы.
Стойкое нарушение состава микрофлоры кишечника (дисбактериоз) считается патологическим состоянием, влияющим на цвет каловых масс.
При приеме таблетированных и капсулированных препаратов железа избыток железа выводится естественным путем, кал приобретает темный, зеленоватый, вплоть до черного оттенок.
Кал полностью восстанавливает свои характеристики после окончания курса приема лекарств.
К возможным причинам зеленого стула относятся инфекционно-воспалительные заболевания желудка, тонкого и толстого кишечника.
При каких заболеваниях кал приобретает зеленый оттенок
Лактазная недостаточность – врожденное или приобретенное состояние, при котором отсутствует или снижается активность фермента лактазы и способность переваривать лактозу. Врожденный дефицит лактазы начинает проявляться в раннем детском возрасте и сохраняется в течение жизни; транзиторный дефицит развивается на фоне незрелости желудочно-кишечного тракта (ЖКТ) новорожденного (возникает на 3-6-й неделях жизни и снижается по мере роста и развития ребенка). Вторичная лактазная недостаточность – это следствие перенесенного заболевания, сопровождающегося повреждением клеток кишечной стенки.
Основными симптомами лактазной недостаточности являются выраженное вздутие живота, кишечные колики, жидкий пенистый стул после употребления грудного или цельного коровьего молока.
При недостаточной переработке лактозы в желудочно-кишечном тракте начинаются процессы брожения и гниения, что не может не сказаться на составе микрофлоры. При выраженном дисбалансе микроорганизмов может появиться зеленый стул.
Нарушение соотношения нормальной и патогенной микрофлоры кишечника называется дисбактериозом. Данное состояние может возникнуть на фоне резкой смены питания, при недостаточном потреблении растительной пищи и кисломолочных продуктов, из-за воспалительных процессов в ЖКТ, язвы желудка и двенадцатиперстной кишки, инфекционного поражения тонкого или толстого кишечника, после приема курса антибактериальных препаратов, на фоне снижения иммунитета.
К симптомам дисбактериоза относятся запоры или неустойчивый стул, нарушение переработки и всасывания полезных питательных веществ, вздутие и боль в животе.
Среди кишечных инфекций, для которых характерно появление зеленого стула, выделяют дизентерию, лямблиоз, сальмонеллез, ротавирус.
Дизентерию вызывают бактерии рода шигелла, которые выделяет с калом больной человек или носитель. Шигеллы проникают в организм через грязные руки, и спустя 2–3 суток начинается развитие заболевания. Размножаются бактерии в толстом кишечнике, раздражая и повреждая его стенку.
Симптомы дизентерии – ложные болезненные позывы к дефекации, а также частый скудный жидкий стул темно-зеленого цвета с примесями крови, слизи, гноя.
У больного ухудшается общее самочувствие, его беспокоит слабость, повышается температура тела. При этом из-за необильного стула риск возникновения обезвоживания остается низким, но возможно прободение стенки кишечника.
Лямблиоз вызывают простейшие – лямблии. Механизм передачи – фекально-оральный, заражение возможно при прямом контакте с больным человеком или через загрязненную воду и пищу. С момента заражения до манифестации симптомов проходит до четырех недель. Чаще болеют дети и взрослые с низкой кислотностью желудочного сока.
Простейшие вызывают симптомы воспаления тонкого кишечника: тошноту, вздутие живота, боль в верхней и средней его третях, вокруг пупка, частый (до 5 раз в сутки) жидкий, обильный, пенистый, дурно пахнущий стул зеленого цвета.
Возможны и внекишечные проявления – высыпания на коже, выраженные аллергические реакции.
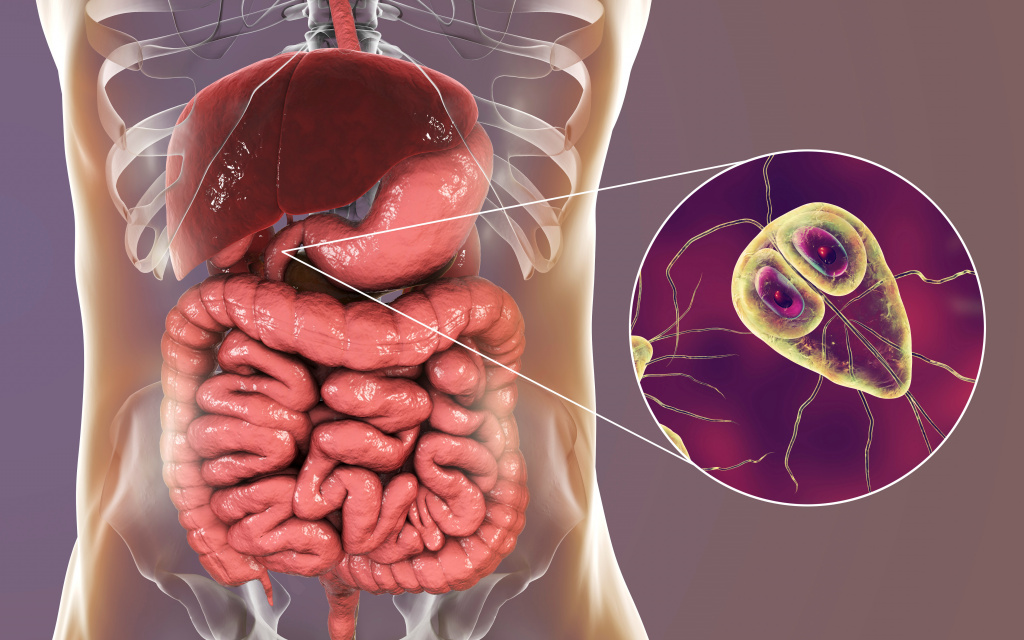
Лямблии
Сальмонеллез вызывают бактерии рода сальмонелла. В организм человека они попадают через плохо термически обработанные яйца, молочные продукты и мясо. Период от заражения до начала проявления заболевания длится до двух дней. К симптомам сальмонеллеза относят спазматическую боль в верхних отделах живота и около пупка, тошноту, рвоту (до 3 раз в сутки), а также частый (до 15 раз в сутки) обильный, жидкий, пенистый, зловонный стул цвета болотной тины.
Заболевание опасно сильной интоксикацией, обезвоживанием, возможным попаданием сальмонелл в кровь и нарушением функций многих органов и систем (сепсисом).
Ротавирус распространяется пищевым, водным, воздушно-капельным, бытовым путем. Прекрасно сохраняется во внешней среде, устойчив к большинству дезинфицирующих средств. Для развития заболевания достаточно попадания в рот всего нескольких вирусных частиц. Начинается с симптомов острой респираторной вирусной инфекции – повышения температуры тела, покраснения и болезненности горла. Затем присоединяются частая обильная рвота и частый (5–15 раз в сутки) жидкий стул, который может быть разных оттенков, в том числе желто-зеленым. На этом фоне быстро развивается обезвоживание.
К каким врачам обращаться
Если наблюдаются признаки кишечной инфекции, особенно у ребенка, лучше всего вызвать бригаду скорой медицинской помощи, которая при необходимости доставит пациента в инфекционный стационар.
Диагностика и обследования при появлении зеленого кала
Для установления причин возникновения зеленого кала врач проводит тщательный опрос и осмотр пациента, уточняет режим и характер питания, выясняет сопутствующие заболевания и состояния.
Для более полного понимания картины может потребоваться ряд лабораторных и инструментальных методов исследования:
-
общий анализ крови с развернутой лейкоцитарной формулой;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Что такое болезнь кошачьих царапин (фелиноз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, дерматолога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Болезнь кошачьих царапин (лихорадка от кошачьих царапин, фелиноз или регионарный небактериальный лимфаденит) — это острая бактериальная зоонозная инфекция, передающаяся преимущественно от кошек. Она характеризуется региональным лимфаденитом (воспалением лимфоузлов), кожной сыпью и иногда поражением глаз, нервной системы и внутренних органов. [1]
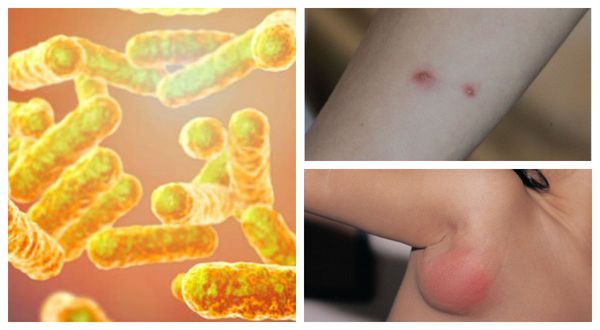
Причиной заболевания является инфицирование бактерией Bartonella henselae (бартонелла хенсели), которая была выделена у людей и млекопитающих и представляет собой мелкую плеоморфную, факультативную, грамотрицательную и внутриклеточную бациллу.
Источники инфекции
Кошки являются естественным резервуаром и переносчиком B. henselae, при этом сами животные от этого не страдают. В ряде исследований, проведённых в США, у 28% обследованных кошек были обнаружены антитела против причинной бактерии, причём из них 56% котят моложе года и 34% кошек от года и старше обладали иммунитетом к бациле. Также исследование показало, что у бездомных кошек (61%) B. henselae в крови выявлялись гораздо чаще, чем у домашних (21%). [2]
Котята моложе 12 месяцев в 15 раз чаще передают инфекцию, чем взрослые кошки, из-за наличия бактерии B. henselae в крови и большей склонностью к нанесению царапин.
Передача инфекции между кошками происходит при укусах кошачьей блохи Ctenocephalides felis или заглатывании их продуктов жизнедеятельности. Поэтому люди, у которых дома есть хотя бы один котёнок с блохами, имеют в 29 раз больше шансов заразиться бацилой, чем те, у чьих животных в шерсти не было блох. [3]
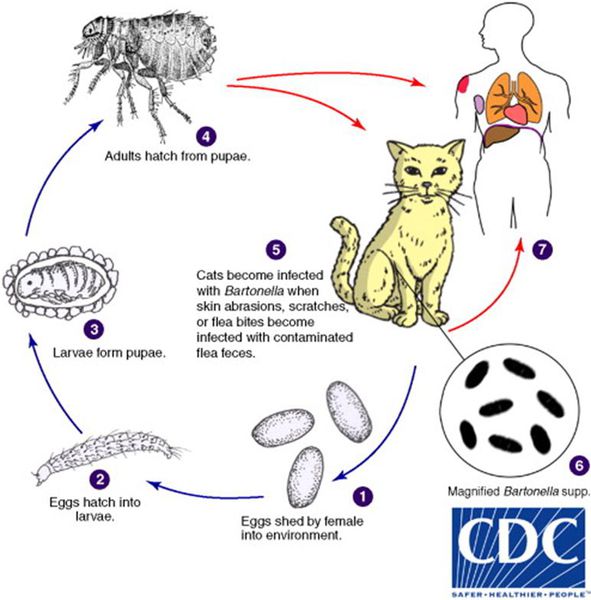
Собаки также являются источником заражения, но гораздо реже, чем кошки — всего в 5% случаев. [4] Также сообщается о единичных случаях возникновения заболевания при контактах людей с морскими свинками, кроликами и обезьянами. [1]
Помимо прочего, доказана роль в передачи инфекции иксодового клеща Ixodes ricinus (собачий клещ), который часто нападают и на людей. [5] Описан случай семейного заражения бартонеллами при их укусах. [6]
Варианты передачи инфекции человеку при укусах кошачьих блох и от человека к человеку не подтверждены. [2]
Пути передачи инфекции:
- Царапины. 75-90% пациентов с фелинозом незадолго до появления заболевания отмечали поверхностную травму кожи при контакте с кошкой. Дело в том, что блохи, находясь на животном, выделяют экскременты, которые содержат бактерии. Когда кошка царапает свою кожу (например, при почёсывании), её коготь загрязняется отходами жизнедеятельности, и в дальнейшем при нанесении травмы человеку происходит передача инфекции. [1]
- Укусы и ослюнения травмированной кожи — связаны с нахождением бактерий в слюне животных. [1]
Распространенность заболевания в мире и в Российской Федерации не известна. Заболеваемость в США среди амбулаторных пациентов составляет приблизительно 9,3 случая на 100 000 человек в год, причём ежегодно регистрируется до 20 000 новых случаев. [7] Примерно 70-90% случаев заболевания происходят в осенние и ранние зимние месяцы. Предполагается, что сезонность связана с повышением рождаемости котят в середине лета и с увеличением заражённости блохами. [8]
Группы риска
Заболевания чаще встречается у людей моложе 18 лет (от 55 до 80% случаев). Это связывают с тем, что именно дети и подростки чаще всего играют с котятами. [9]
Также стоит отметить, что заболевание чаще встречается у мужчин, чем у женщин, в соотношении 3:2. Одной из гипотез, объясняющих более высокую заболеваемость среди мужчин, является тенденция к более грубой игре с котятами и кошками и, следовательно, повышенному риску укусов и царапин. [1]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы болезни кошачьих царапин
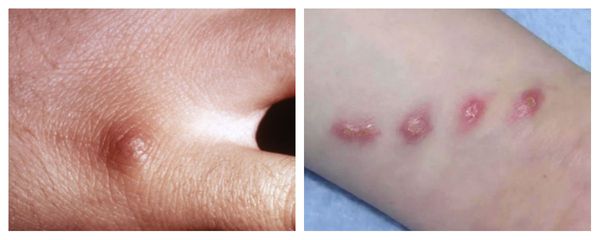
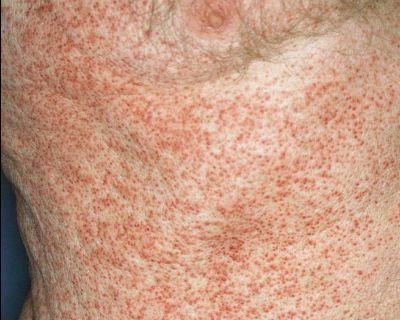
Первичный очаг (инокуляция) — наблюдается в 90% случаев и возникает на месте зажившей царапины. В основном располагается на кистях и предплечьях, реже на лице, туловище и ногах. Вначале отмечается эритематозное пятно, которое существует совсем недолго и трансформируется в плоскую папулу синюшно-красного или телесного цвета с чёткими неровными границами. Размером возникшая папула может быть от нескольких мм до 1-2 см в диаметре. Иногда несколько папул расположены линейно по ходу царапины. В некоторых случаях в основании папулы имеется болезненный инфильтрат до 3-5 см в поперечнике. У отдельных пациентов вместо папул возникают пузыри или пустулы. Примерно в половине случаев в последующем формируется эрозивный или язвенный дефект, заживающий с образованием рубца. [10]
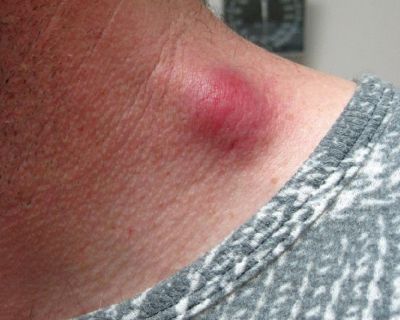
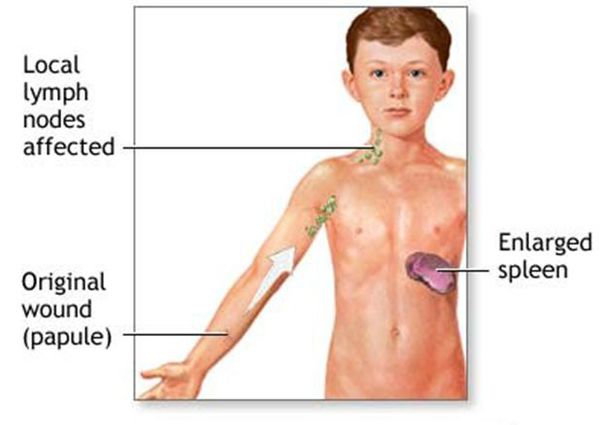
Региональный лимфаденит — основной симптом заболевания. При классической болезни кошачьих царапин регионарная лимфаденопатия возникает через 1-3 недели после появления первичного очага и продолжается до нескольких месяцев. У 85% пациентов поражается одна группа лимфоузлов: чаще всего подмышечные и эпитрохлеарные (46%), в области головы и шеи (26%), а также в паховой области (17,5%). В большинстве случаев воспаляются одиночные лимфоузлы, реже множественные, они могут располагаться как в границах одной анатомической области, так и в нескольких (генерализованная лимфаденопатия — редкое явление).
Поражённый лимфатический узел плотный, подвижный, при пальпации умеренно болезненный, в диаметре может достигать 1-5 см. Кожа над ним гиперемированна. В 10-50% случаев происходит спаивание лимфоузлов с окружающими тканями, их нагноение с образованием густого жёлто-зелёного гноя и последующим вскрытием с образованием язвенного дефекта. [11]
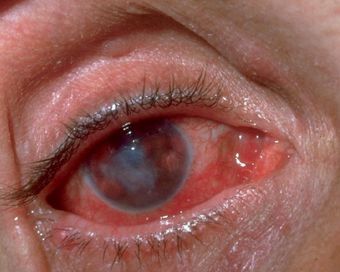
Окулогландулярный синдром Парино — одновременное образование одностороннего гранулематозного конъюнктивита (возникновение гранулём в виде жёлто-белых узелков от 1 до 5 мм) и увеличенного лимфатического узла перед ушной раковиной на той же стороне лица. Встречается в 2-8% случаев и связан с попаданием на конъюнктиву глаза слюны заражённых животных или фекалий блох. Конъюнктивит в течение нескольких недель регрессирует без рубцевания. [12]
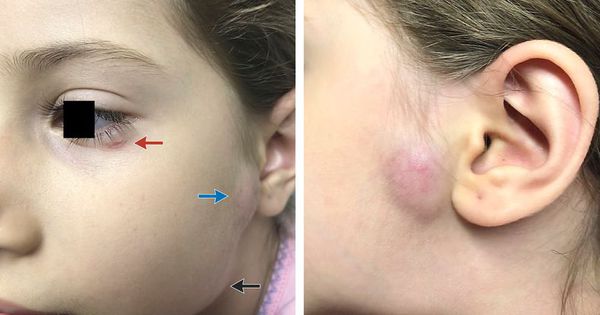
Генерализованная сыпь — скарлатино-, кореподобная или уртикарная сыпь на туловище, реже на конечностях. Наблюдается на фоне общих проявлений. В редких случаях возникает пятнисто-папулёзная сыпь или элементы по типу узловатой эритемы. Высыпания держатся от 2-5 дней до 2-5 недель. [10]
Патогенез болезни кошачьих царапин
При попадании в организм иммунокомпетентных пациентов Bartonella в местах инокуляции (заражения) вызывает гранулематозный и лейкоцитарно-лимфоцитарный ответ. Инфекция распространяется через лимфатические пути, вызывая воспаление в лимфатических узлах. В некоторых случаях происходит проникновение бактерий в кровь с развитием бактериемии и поражения нервной системы и внутренних органов.
Основным вирулентным агентом считается белок наружной мембраны OMP 43 кДа, который способен связывать эндотелиальные клетки.
Как показывают исследования, B. henselae проявляет более низкую биологическую активность по сравнению с классическими грамотрицательными микробами, что объясняет выживание, внутриклеточный рост и размножение бактерий внутри фагоцитарных клеток.
У пациентов с ослабленным иммунитетом (в частности, ВИЧ-инфицированных) ответ организма на заражение может привести к бациллярному ангиоматозу (избыточному разрастанию сосудов). Стимулировать ангио пролиферацию (появление новых кровеносных сосудов) бактерия B. henselae способна благодаря функции белка адгезина А, который может сцеплять поверхности клеток. [13]
Классификация и стадии развития болезни кошачьих царапин
Международная классификация болезней 10 пересмотра кодирует заболевание как A28.1 Лихорадка от кошачьих царапин.
Клиническая классификация предполагает выделение трёх форм болезни: [10] [14]
- классическая форма (кожно-железистая) — поражение кожи и лимфатических узлов;
- атипичные формы:
- глазной вариант (окуло-гландулярная форма) — поражение глаз;
- неврологический вариант (нейро-гландулярная форма) — поражение нервной системы;
- висцеральный вариант — поражение печени, селезёнки, сердца, реже лёгких и кишечника;
- бациллярный ангиоматоз — тяжёлое течение заболевания у лиц с ослабленным иммунитетом.
Стадии развития заболевания:
- инкубационный период — длится от 5 до 60 дней (в среднем — две недели);
- инокуляция — появление первичного очага, который существует на протяжении нескольких недель;
- стадия регионального лимфаденита — наступает через 1-3 недели после появления первичного очага и длится от нескольких недель до нескольких месяцев;
- регрессирование симптомов — может продолжаться около 3-6 месяцев, иногда дольше.
Осложнения болезни кошачьих царапин
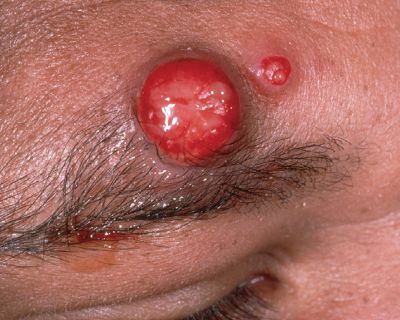
Бациллярный ангиоматоз
Наблюдается у людей с ВИЧ-инфекцией, после трансплантации сердца и почек и очень редко — у иммунокомпетентных лиц. Характеризуется длительной лихорадкой, болями в суставах, снижением массы тела и спленомегалией (увеличением селезёнки). На фоне этих проявлений возникает сыпь в виде: множественных распространённых ангиоматозных (сосудистых) и подкожных узлов, папул, похожих на пиогенную гранулёму, и эритематозных инфильтрированных бляшек диаметром от 1 мм до нескольких см. Течение тяжёлое, часто с летальным исходом. [15]
Подострый эндокардит
У части пациентов наблюдается поражение одного или несколько сердечных клапанов, эндокарда на внутренней поверхности стенок сердца или межжелудочковой перегородке, причем культуральное исследование крови не выявляет бактерий. [16] Это осложнение может сопровождаться повышением температуры, сердечной недостаточностью и одышкой.
Офтальмологические осложнения
Поражения глаз отмечаются у 2-6% пациентов и включают:
- нейроретинит — воспаление сетчатки глаза и зрительного нерва;
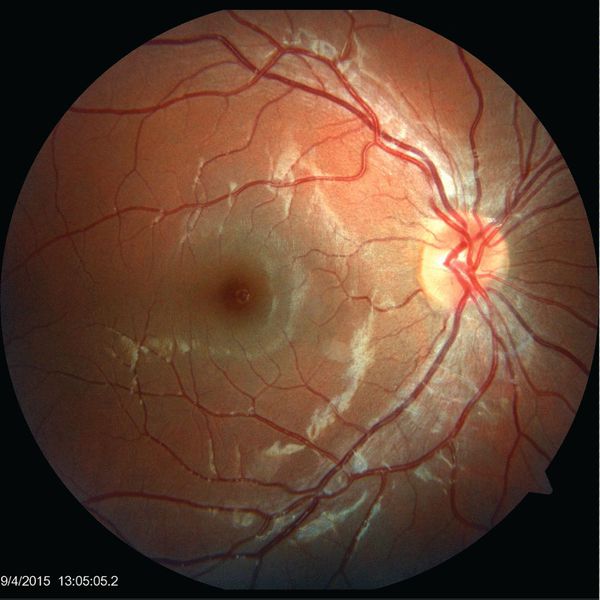
- папиллит — воспаление части зрительного нерва;
- неврит зрительного нерва;
- очаговый или многоочаговый ретинохориоидит — воспаление сосудистой оболочки глаза и сетчатки;
- панувеит — воспаление всех частей сосудистой оболочки галаза;
- окклюзию вен и артерий сетчатки, приводящую к её отслоению. [17]
Неврологические осложнения
Нарушения центральной нервной системы встречаются у 1-2% пациентов и включают атаксию, паралич черепных нервов и деменцию у пожилых людей. У детей обычно возникает энцефалит или асептический менингит. [18]
Гранулематозный гепатит и спленит (острое воспаление селезёнки)
Поражение печени и селезёнки, сопровождается генерализованной лимфаденопатией, длительной волнообразной лихорадкой, повышением уровней аминотрансфераз и множественными и диффузными гипоэхогенными зонами, определяемыми во время ультразвукового исследования и томографии. [19]
Диагностика болезни кошачьих царапин
Постановка диагноза основывается на данных анамнеза (наличие контакта с кошкой), клинических данных (присутствие первичного очага и регионального лимфаденита) и, при необходимости, данных лабораторных исследований:
- Общий анализ крови — при болезни кошачьи царапин обнаруживаются лейкоцитоз, лимфоцитоз и повышенная СОЭ.
- Полимеразная цепная реакция (ПЦР) — определение ДНК возбудителя на основе материала, взятого из первичного очага поражения или при биопсии лимфатического узла и крови. Специфичность данного обследования составляет почти 100%, но его чувствительность колеблется от 43% до 76%. [20]
- Культуральное исследование — посев материала из очагов поражения, аспирата из лимфатических узлов и крови. Специфичность анализа — 100%, чувствительность — 70-80%. [2] Метод требует специальных сред и времени (более трёх недель).
- Серологическое исследование — определение антител к B. henselae в крови методом ИФА (иммуноферментного анализа). Титры IgG менее 1:64 свидетельствуют о том, что у пациента нет текущей инфекции. Титры от 1:64 до 1:256 предполагают возможное наличие инфекции — рекомендовано повторное тестирование через 10-14 дней. Титры, превышающие 1:256, указывают на присутствие активной или недавней инфекции. Положительный тест на IgМ предполагает острое заболевание. [21]
- Биопсия материала из первичного очага поражения — показывает выраженные очаги некроза в дерме, окружённые эпителиоидными и гигантскими клетками и эозинофилами. При окраске по Уортину — Старри определяются мелкие бактерии разной формы.
- Рентгенологическое исследование лимфатических узлов, УЗИ и томография печени и селезёнки — проводятся по показаниям.
- Исследование на ВИЧ-инфекцию и подсчёт количества СD4 клеток в крови — проводят при подозрении на бациллярный ангиоматоз.
Дифференциальная диагностика проводится со следующими заболеваниями:
- бактериальный гнойный лимфаденит, вызванный другими микроорганизмами;
- инфекция, вызванная атипичными микобактериями; ;
- споротрихоз;
- туляремия; ;
- саркоидоз;
- злокачественные новообразования.
Лечение болезни кошачьих царапин
Иногда в случаях стандартного течения заболевания применяют тепловой местный компресс или прибегают к физиотерапевтическому воздействию на область изменённых лимфоузлов (диатермии и УВЧ-терапии). Однако особого терапевтического эффекта эти метода не оказывают, так как большинство случаев фелиноза проходят самостоятельно, без лечения. Поэтому при классической форме болезни никаких действий предпринимать не нужно.
У некоторых пациентов могут развиться осложнения от распространения процесса. В таком случае рекомендовано назначение азитромицина, при применении которого лимфаденит регрессирует быстрее по сравнению с отсутствием лечения: [22]
- для взрослых и детей с весом > 45,5 кг: 500 мг в день, затем по 250 мг в течение четырёх дней;
- для детей с весом ≤ 45,5 кг: 10 мг/кг в первый день, затем по 5 мг/кг в течение четырёх дней.
При необходимости и наличии осложнений могут применяться другие антибиотики: пенициллины, тетрациклины, цефалоспорины и аминогликозиды и их комбинации.
Если есть нагноение, который сопровождается общими симптомами и лихорадкой, то показана аспирация гноя. Это позволит облегчить течение заболевания.
Прогноз. Профилактика
Прогноз благоприятный: при отсутствии осложнений заболевание спонтанно регрессирует без лечения в течение 3-4 месяцев. Тяжёлые формы заболевания встречаются крайне редко.
Меры профилактики, рекомендованные Центрами по контролю и профилактике заболеваний США: [23]
Читайте также:

