Дракункулез что за болезнь
Обновлено: 25.04.2024
Дракункулёз — глистная инвазия, протекающая с аллергическими и местными воспалительными реакциями, обусловленными циркуляцией гельминта в подкожной клетчатке человека.
Этиология. Возбудитель — крупный круглый червь (нематода) Dracunculus medinensis • Самка длиной 32–120 см, белого цвета. Длина самцов — 12–10 мм. Почти всё тело оплодотворённой самки заполнено большим количеством (до 10 млн) личинок длиной 0,5–0,7 мм.
Эпидемиология. Заболевание регистрируют в Восточной и Центральной Африке, на Аравийском полуострове, в Азии и Южной Америке. Личинки заглатывают рачки-циклопы (промежуточные хозяева), в организме которых они линяют и становятся инвазивными через 4–14 сут. После инвазии в организм человека личинки проникают через стенку кишечника, созревают в забрюшинном пространстве и мигрируют в подкожную клетчатку. Через 12 мес над головным концом самки формируется псевдофурункул, обнажающий подкожный ход паразита; в разрыв выпячивается матка, при соприкосновении с водой она разрывается, и наружу выходит тканевая жидкость, содержащая личинки.
Клиническая картина. Симптомы развиваются на 9–14-й месяц после заражения: крапивница, слабость, одутловатость лица, одышка, бронхообструктивный синдром. В очагах локализации паразитов наблюдают аллергические отёки (держатся от нескольких дней до 2–3 мес), исчезающие после выхода гельминта на поверхность кожи. На коже соответственно месту головного отдела самки формируется язва (псевдофурункул) 2–7 см в диаметре, вскрывающаяся через 5–7 сут и обнажающая тело гельминта.
Методы исследования • Обнаружение головной части половозрелого паразита на дне язвы • Обнаружение личинок в язвенном отделяемом • Анализ крови: эозинофилия, увеличение содержания g -глобулинов в сыворотке крови.
Лечение
• При появлении гельминта на поверхности кожи проводят постепенное его извлечение, наматывая на валик (обычно по 5–10 см/сут) и избегая разрыва тела паразита. При появлении гельминтов на нижних конечностях дополнительно проводят профилактику столбняка.
• Специфическая химиотерапия (проводят редко).
• При вторичных бактериальных инфекциях — антибиотикотерапия.
• При аллергических, воспалительных проявлениях — антигистаминные препараты, НПВС.
Осложнения • Вторичные бактериальные инфекции (абсцессы, флегмоны, гангрена, трофические язвы, сепсис и др.) • Артриты • Синовиты.
Профилактика • Санитарно-просветительная работа по личной и общественной профилактике дракункулёза • В эндемичных очагах рекомендуют воздерживаться от купания в водоёмах со стоячей водой и употребления её без предварительного кипячения • В эндемичных очагах проводят уничтожение промежуточных хозяев в водоёмах с помощью инсектицидов.
Синонимы • Ришта • Нору • Драконтиаз
МКБ-10 • B72 Дракункулёз
Код вставки на сайт
Дракункулёз — глистная инвазия, протекающая с аллергическими и местными воспалительными реакциями, обусловленными циркуляцией гельминта в подкожной клетчатке человека.
Этиология. Возбудитель — крупный круглый червь (нематода) Dracunculus medinensis • Самка длиной 32–120 см, белого цвета. Длина самцов — 12–10 мм. Почти всё тело оплодотворённой самки заполнено большим количеством (до 10 млн) личинок длиной 0,5–0,7 мм.
Эпидемиология. Заболевание регистрируют в Восточной и Центральной Африке, на Аравийском полуострове, в Азии и Южной Америке. Личинки заглатывают рачки-циклопы (промежуточные хозяева), в организме которых они линяют и становятся инвазивными через 4–14 сут. После инвазии в организм человека личинки проникают через стенку кишечника, созревают в забрюшинном пространстве и мигрируют в подкожную клетчатку. Через 12 мес над головным концом самки формируется псевдофурункул, обнажающий подкожный ход паразита; в разрыв выпячивается матка, при соприкосновении с водой она разрывается, и наружу выходит тканевая жидкость, содержащая личинки.
Клиническая картина. Симптомы развиваются на 9–14-й месяц после заражения: крапивница, слабость, одутловатость лица, одышка, бронхообструктивный синдром. В очагах локализации паразитов наблюдают аллергические отёки (держатся от нескольких дней до 2–3 мес), исчезающие после выхода гельминта на поверхность кожи. На коже соответственно месту головного отдела самки формируется язва (псевдофурункул) 2–7 см в диаметре, вскрывающаяся через 5–7 сут и обнажающая тело гельминта.
Методы исследования • Обнаружение головной части половозрелого паразита на дне язвы • Обнаружение личинок в язвенном отделяемом • Анализ крови: эозинофилия, увеличение содержания g -глобулинов в сыворотке крови.
Лечение
• При появлении гельминта на поверхности кожи проводят постепенное его извлечение, наматывая на валик (обычно по 5–10 см/сут) и избегая разрыва тела паразита. При появлении гельминтов на нижних конечностях дополнительно проводят профилактику столбняка.
• Специфическая химиотерапия (проводят редко).
• При вторичных бактериальных инфекциях — антибиотикотерапия.
• При аллергических, воспалительных проявлениях — антигистаминные препараты, НПВС.
Осложнения • Вторичные бактериальные инфекции (абсцессы, флегмоны, гангрена, трофические язвы, сепсис и др.) • Артриты • Синовиты.
Профилактика • Санитарно-просветительная работа по личной и общественной профилактике дракункулёза • В эндемичных очагах рекомендуют воздерживаться от купания в водоёмах со стоячей водой и употребления её без предварительного кипячения • В эндемичных очагах проводят уничтожение промежуточных хозяев в водоёмах с помощью инсектицидов.
Дракункулез – гельминтная инвазия, вызываемая круглым червем - риштой, паразитирующим в межмышечной ткани и подкожной клетчатке. Клинические симптомы дракункулеза включают аллергические реакции (крапивницу, удушье), лихорадку, опухание суставов, жгучую боль, образование эритемы, пузырей и язв в месте выхода паразита из-под кожи. Диагноз дракункулеза подтверждается обнаружением головной части гельминта на дне язвы и серологическими исследованиями (РНИФ). Лечение дракункулеза предполагает осторожное извлечение гельминта из подкожной клетчатки путем поэтапного наматывания на марлевый валик, прием противогельминтных и антигистаминных препаратов.
МКБ-10
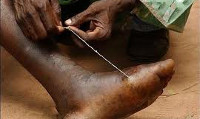
Общие сведения

Причины дракункулеза
Ришта, или Dracunculus medinensis является круглым гельминтом (нематодой) нитевидной формы. Самки червя достигают длины 30-120 см, самцы - 12-30 мм. Взрослые особи паразитируют в организме человека, реже - животных (хищников, обезьян, собак, кошек). Самки ришты отрождают личинок, которые заглатываются пресноводными рачками-циклопами, выступающими промежуточными хозяевами гельминта. В организме циклопов личинки претерпевают линьку и через 4-14 суток достигают инвазивной стадии.
Заражение человека дракункулезом происходит при заглатывании воды, содержащей инвазированных циклопов. В ЖКТ окончательного хозяина зрелые личинки (микрофилярии) проникают через кишечную стенку и мигрируют по мягким тканям в межмышечное пространство. Здесь через 3-4 месяцев паразиты достигают половой зрелости. После оплодотворения самцы возбудителя дракункулеза погибают (обызвествляются в мягких тканях или рассасываются), а самка продолжает расти и мигрирует в подкожную клетчатку. Достигнув своим головным концом кожного покрова, самка выделяет специальный секрет, под действием которого на коже человека образуется псевдофурункул, а затем происходит разрыв кожи. Через дефект кожных покровов выпячивается матка гельминта; при соприкосновении с водой она разрывается, и наружу выходит тканевой экссудат, содержащий мелкие личинки паразита. Одна самка выделяет в водную среду до 3 млн. личинок, после чего погибает.
Длительность паразитирования ришты в теле человека может достигать 18 месяцев. Попав в воду, личинки заглатываются циклопами – так начинается новый цикл развития гельминта. Дракункулезом чаще болеют мужчины различных возрастных групп; женщины и дети младшего возраста заражаются реже. Обычно у человека развивается инвазия одним гельминтом, однако описаны случаи множественного дракункулеза с одновременным паразитированием 17 и даже 50 гельминтов. Заболеваемости дракункулезом способствует антисанитария, отсутствие водопровода и канализации, употребление сырой воды из открытых водоисточников. Загрязнение водоемов личинками гельминта может происходить при заборе воды, купании, ритуальных омовениях. Патогенные эффекты при дракункулезе обусловлены сенсибилизацией организма продуктами жизнедеятельности паразита, механическим травмированием тканей и наслоением вторичной инфекции.
Симптомы дракункулеза
Стадия клинических проявлений наступает спустя 9-14 месяцев после заражения. Обычно дракункулез заявляет о себе развитием аллергических реакций (крапивницы, кожного зуда, приступов удушья, одутловатости лица), головокружения, тошноты, рвоты, лихорадки. Отмечаются локальные отеки мягких тканей в месте расположения гельминта, припухание суставов, регионарный лимфаденит.
Излюбленная локализация ришт – подкожная клетчатка нижних конечностей (голеней, лодыжек), реже - верхних конечностей, живота, спины, ягодиц, мошонки, молочных желез и других участков тела. При неосложненной форме дракункулеза язвенный дефект кожи быстро заживает. Если в организме паразитирует единственный гельминт, то через 4-6 недель клинические проявления дракункулеза стихают, и заболевание заканчивается выздоровлением.
Осложнения
Характер осложнений дракункулеза зависит от локализации ришты и присоединения вторичной инфекции. Течение дракункулеза может осложняться артритами, синовитами, контрактурами и анкилозами суставов, а в случае наслоения бактериальной инфекции - абсцессом, флегмоной мягких тканей, гангреной конечности, сепсисом. Описаны случаи перикардита, плеврита, эпидидимита, орхита, столбняка, обусловленного предшествующей инвазией риштой.
Диагностика и лечение дракункулеза
В эндемичных районах заподозрить дракункулез у больных позволяют характерные кожные проявления, пальпация под кожей шнуровидного образования, обнаружение на месте разрыва волдыря переднего конца ришты. При помещении гельминта в воду происходит выделение личинок, которых можно рассмотреть при микроскопии. Также обнаружить личинки ришты можно в отделяемом из вскрывшихся пузырей. Обызвествленные паразиты могут выявляться при рентгенологическом исследовании тканей. С целью подтверждения диагноза дракункулеза возможно проведение внутрикожной аллергической пробы, серологических исследований (РНИФ). Клинические проявления дракункулеза необходимо отличать от фурункула, абсцесса, флегмоны.
После появления гельминта из-под кожи извлечь его можно путем наматывания на марлевый валик или палочку. Во избежание обрыва гельминта делать это следует осторожно и постепенно, прекращая извлечение при появлении ощущения сопротивления. Обычно за один прием удается извлечь 5-10 см нитевидного паразита - в этом случае процедуру повторяют на следующий день. При обрыве гельминта производится его хирургическое удаление. Предварительное проведение курса противогельминтной терапии при дракункулезе препаратами метронидазол, ниридазол, тиабендазол облегчает извлечение погибшего паразита. Также показано назначение антигистаминных, кортикостероидных, а при бактериальных осложнениях - противомикробных препаратов. Заболевшим дракункулезом вводится противостолбнячный анатоксин.
Прогноз и профилактика
Дракункулез имеет длительное течение, приводящее к утрате трудоспособности на продолжительное время. При неосложненной форме гельминтоза исход благоприятный; в случае развития вторичных осложнений прогноз может быть вариабельным. Борьба с дракункулезом проводится в двух направлениях путем воздействия на основного и промежуточного хозяина. Первое направление включает лечение больных, повышение санитарной культуры населения эндемичных очагов, совершенствование системы водоснабжения и улучшение условий жизни. В рамках воздействия на промежуточного хозяина ришты необходимо проведение обработки водоисточников пестицидами, уничтожающими циклопов.
Дракункулез редко приводит к смертельному исходу, но на много недель и месяцев нарушает нормальное функционирование пораженных инвазией лиц. Проблема затрагивает население сельских, неблагополучных и отдаленных районов, в которых основным источником питьевой воды являются открытые водоемы со стоячей водой, в частности пруды.
Масштабы проблемы
Передача возбудителя, жизненный цикл и инкубационный период
Спустя примерно год после инвазии образуется болезненный волдырь, который в 90% случаев локализуется на голени, и наружу выходят один или более червей, вызывая ощущение жжения. Для облегчения обжигающей боли пациенты часто погружают пораженную паразитом часть тела в воду. При этом черви выпускают в воду тысячи личинок. Эти личинки проглатываются крошечными ракообразными, или копеподами, также называемыми водяными блохами, и впоследствии достигают инвазивной стадии.
Люди пьют загрязненную воду, проглатывая при этом зараженных водяных блох. Водяные блохи погибают в желудке человека, но инвазивные личинки при этом высвобождаются. Они проникают в ткани организма через стенки кишечника. Оплодотворенная самка червя (длиной 60–100 см) мигрирует через подкожные ткани и добирается до точки выхода, обычно расположенной на нижних конечностях, в результате чего на коже образуется волдырь или припухлость, из которой она в конечном итоге и высвобождается. Высвобождение червя происходит спустя 10–14 месяцев после заражения.
Профилактика
Для профилактики и лечения болезни не существует ни вакцин, ни лекарств. Тем не менее профилактика возможна, и именно благодаря профилактическим стратегиям эта болезнь находится на грани ликвидации. Стратегии профилактики включают:
- усиление эпиднадзора в целях выявления каждого случая заболевания среди людей и животных в течение 24 часов после выхода червя;
- профилактику выделения каждой особью червя личинок за счет оказания помощи пациенту и регулярной обработки поврежденных участков кожи и наложения на него повязок вплоть до полного высвобождения червя из организма;
- предотвращение загрязнения питьевой воды путем принятия мер, позволяющих не допустить заход в воду зараженных людей и животных (собак и кошек) с признаками высвобождения паразита;
- обеспечение более широкого доступа к источникам безопасной питьевой воды для предупреждения заражения;
- фильтрацию воды из открытых водоемов перед ее употреблением;
- борьбу с переносчиками с использованием противоличиночного средства темефос; и
- расширение санитарно-профилактической работы и содействие изменению поведения населения.
Этапы ликвидации заболевания
В мае 1981 г. Межучрежденческий руководящий комитет по совместным действиям в рамках Международного десятилетия питьевого водоснабжения и санитарии (1981–1990 гг.) предложил включить ликвидацию дракункулеза в число показателей успешного проведения Десятилетия. В том же году Всемирная ассамблея здравоохранения, руководящий орган ВОЗ, приняла резолюцию (WHA34.25), в которой отметила, что Международное десятилетие питьевого водоснабжения и санитарии представляет возможность для ликвидации дракункулеза. После этого ВОЗ и Центры по контролю и профилактике заболеваний Соединенных Штатов сформулировали стратегию и технические руководящие принципы проведения кампании по ликвидации.
В 1986 г. к борьбе против этой болезни присоединился Центр Картера, который действует в партнерстве с ВОЗ и ЮНИСЕФ и до сих пор является одним из ведущих учреждений в деле ликвидации этого заболевания. В 2011 г., желая придать этой работе решающий импульс, ВОЗ призвала все эндемичные по дракункулезу государства-члены ускорить принятие мер по прекращению его передачи и усилить общенациональный эпиднадзор для обеспечения его ликвидации.
Сертификация стран
Страна может быть объявлена свободной от дракункулеза, если она в течение как минимум трех лет подряд не регистрирует ни одного случая передачи паразита при условии проведения активного эпиднадзора.
По истечении этого периода международная группа специалистов по сертификации посещает страну для оценки соответствия системы эпиднадзора и изучения документации о расследовании сигналов о возможных случаях инвазии у людей и животных и принимаемых ответных мерах.
Группа изучает такие показатели, как доступ к улучшенным источникам питьевой воды в районах обитания паразита, и посещает сельские населенные пункты для подтверждения отсутствия передачи возбудителя. Оцениваются также риски повторного появления болезни. На заключительном этапе в Международную комиссию по сертификации ликвидации дракункулеза (МКСЛД) направляется соответствующий отчет.
Начиная с 1995 г. МКСЛД провела 15 совещаний, по рекомендации которых ВОЗ сертифицировала в качестве свободных от дракункулеза 199 стран, территорий и районов (входящих в состав 187 государств-членов ВОЗ).
Последней страной, которой был присвоен этот статус (в феврале 2018 г.), стала Кения.
Непрерывный эпиднадзор
Согласно рекомендациям ВОЗ, на территории страны и/или района, где недавно была прервана передача болезни ришты, необходимо как минимум в течение трех лет осуществлять активный эпиднадзор. Это необходимо для того, чтобы не пропустить ни один случай заболевания людей и животных и предотвратить возвращение болезни.
Поскольку период созревания червя продолжается 10–14 месяцев, даже один пропущенный случай высвобождения паразита может отодвинуть сроки ликвидации на один год или более. Данные о возвращении заболевания были получены в Эфиопии (2008 г.), которая ранее объявила о прекращении передачи гельминта в рамках национальной программы по ликвидации заболевания, а в последнее время (2010 г.) – в Чаде, где передача болезни возобновилась спустя почти 10 лет полного отсутствия регистрируемых случаев.
Считается, что передача паразита в стране прекращена, если случаи заболевания не регистрируются на протяжении 14 месяцев подряд. После этого страна на протяжении как минимум трех лет после выявления последнего случая местной передачи остается на стадии предварительной сертификации, в течение которой она обязана проводить интенсивные мероприятия по эпиднадзору за заболеванием. Эпиднадзор должен продолжаться и после сертификации, до тех пор пока не будет провозглашена глобальная ликвидация заболевания.
Актуальные задачи
Самой сложной и дорогостоящей задачей в процессе ликвидации является выявление и изоляция последних остающихся заболевших людей и животных, поскольку они обычно проживают в удаленных и нередко недоступных сельских районах.
Выполнение этой задачи осложняется в первую очередь небезопасной обстановкой, препятствующей посещению эндемичных по дракункулезу районов, особенно в странах, где до сих пор встречаются случаи инвазии среди людей и животных.
Передачу гельминта у животных можно прервать путем усиления эпиднадзора с выявлением всех зараженных животных и их изоляцией (привязыванием зараженных и профилактического содержанием на привязи здоровых особей), проведением санитарно-просветительской работы среди местного населения и владельцев животных и осуществлением интенсивных и всеобъемлющих мероприятий по борьбе с переносчиками.
Деятельность ВОЗ
В целях борьбы с дракункулезом ВОЗ проводит информационно-разъяснительную работу по вопросам ликвидации заболевания, выпускает технические рекомендации, координирует мероприятия по ликвидации, контролирует эффективность эпиднадзора в районах, свободных от дракункулеза, а также отслеживает достигнутый прогресс и выпускает соответствующие доклады.
ВОЗ является единственной организацией, уполномоченной по рекомендации МКСЛД сертифицировать страны в качестве свободных от передачи болезни. В состав МКСЛД в настоящее время входят девять экспертов по вопросам общественного здравоохранения. Комиссия по мере необходимости проводит совещания для оценки параметров передачи болезни в странах, подавших заявки на сертификацию ликвидации дракункулеза, и выносит рекомендации в отношении их сертификации в качестве свободных от передачи паразита.
(1) До провозглашения независимости 9 июля 2011 г. Южный Судан входил в состав Судана. Случаи болезни ришты в Южном Судане регистрировались как случаи в Судане; соответственно, с 1980-х гг. по 2011 г. к числу эндемичных по данному заболеванию относились 20 стран.
Карбункул — острое воспаление нескольких рядом расположенных волосяных фолликул с образованием в коже обширного очага некроза. После отхождения некротических масс на месте карбункула образуется глубокая язва, в отдельных случаях доходящая до мышц. У истощенных больных, диабетиков и людей пожилого возраста течение карбункула может быть злокачественным и осложняться сепсисом или кровотечением. В лечении показана антибиотикотерапия, местное применение антисептиков, некоторые виды физиотерапии. При формировании некротического очага проводится хирургическое лечение.
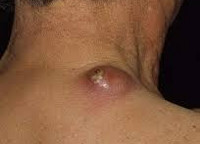
Общие сведения

Причины возникновения карбункула
Возбудителем карбункула в подавляющем большинстве случаев является стафилококк, иногда смешанная стафилококковая и стрептококковая инфекция. В отдельных случаях карбункул может быть вызван кишечной палочкой, неклостридиальными анаэробами, протеем или энтерококками. Благоприятные условия для инфицирования волосяных фолликул создаются при повышенном потоотделении, увеличении секреции сальных желез, загрязнении кожи пылевыми частицами песка, цемента, извести, угля и др. Возбудитель может проникнуть через микротравмы и потертости на коже. Способствуют возникновению карбункула снижение сопротивляемости организма, обменные нарушения при сахарном диабете и ожирении, истощение организма и тяжелые заболевания.
Симптомы карбункула
Как правило, карбункулы бывают одиночными. Они чаще локализуются на задней поверхности шеи, на лице, между лопатками, на ягодицах и пояснице, кожа конечностей поражается намного реже. В начале своего развития карбункул состоит из нескольких плотных бугорков-инфильтратов, представляющих собой отдельные воспаленные волосяные фолликулы.
Созревание карбункула заканчивается формированием на его поверхности нескольких пустул. Вскрываясь, пустулы образуют отверстия, через которые происходит выделение некротических масс и гноя. Отделяемое имеет зеленый цвет и может быть с примесью крови. Постепенно все больше тканей карбункула подвергается некрозу и на месте инфильтрата образуется глубокая язва. В некоторых случаях она может доходить до мышц. Стадия нагноения и некроза длится 14-20 дней. Процесс развития карбункула заканчивается постепенным заживлением образовавшегося дефекта кожи. На его месте формируется грубый спаянный с окружающими тканями рубец.
Осложнения
Возникающие при карбункуле осложнения связаны с распространением инфекции в глубь тканей, по ходу сосудов и ее попадании в кровь. Обычно они развиваются у ослабленных больных или при отсутствии адекватного лечения.
Распространение инфекции в глубь мягких тканей может приводить к формированию абсцесса мягких тканей или возникновению флегмоны, инфицирование кости приводит к развитию остеомиелита. При переходе инфекции на венозные сосуды развивается флебит и тромбофлебит. Возможно кровотечение из пораженных сосудов. При вовлечении лимфатических сосудов и узлов может возникнуть серозно-гнойный лимфаденит, лимфангит, периаденит и аденофлегмона. В некоторых случаях наблюдается присоединение рожистого воспаления.
Наиболее опасны карбункулы, расположенные на лице. Инфекция от них может переходить на мозговые оболочки с развитием гнойного менингита. При попадании возбудителей карбункула в кровь и разносе их по организму развивается сепсис, который может привести к летальному исходу. При быстром появлении таких серьезных осложнений, как сепсис, менингит или кровотечение, говорят о злокачественном течении карбункула.
Диагностика
Специфическая клиническая картина и внешний вид карбункула, как правило, не вызывают у дерматолога никаких затруднений в его диагностике. Однако важным диагностическим моментом является дифференциальная диагностика обычного карбункула от карбункула при сибирской язве, для которого характерно появление черного струпа в области пустулы. Посев отделяемого карбункула позволяет исключить наличие сибиреязвенной палочки и определить чувствительность выделенной микрофлоры (обычно стафилококков) к антибиотикам.
Лечение карбункула
Небольшие карбункулы без выраженной интоксикации и нарушения общего самочувствия подлежат амбулаторному лечению. Если лечение начато в стадии созревания карбункула, то оно проводится консервативными методами и может закончиться его обратным развитием с рассасывание воспалительного инфильтрата. Пациенту назначают антибиотики широкого спектра действия для приема внутрь: ампициллин, гентамицин, карбенициллин и др. Параллельно производят обкалывание карбункула антибиотиками. Для снятия болезненности применяют анальгетики. Поверхность карбункула обрабатывают 70% этиловым спиртом, затем накладывают асептическую повязку. Возможно применение синтомициновой или стрептомициновой эмульсии.
Переход карбункула в некротическую стадию является показанием к хирургическому лечению. Оно осуществляется на фоне антибиотикотерапии. Операцию проводят под местным обезболиванием. Вскрытие карбункула включает широкое рассечение, удалении всех некротизированных и нежизнеспособных тканей. После операции в рану вводят тампон с протеолитическими ферментами и гипертоническим раствором хлорида натрия. В послеоперационном периоде для окончательного отторжения некротизированных масс и очищения послеоперационной раны проводят ежедневную смену повязок с гипертоническим раствором и протеолитическими ферментами. В некоторых случаях возникает необходимость в дополнительных этапных некрэктомиях. Большая площадь и глубина поражения тканей при карбункуле приводит к тому, что послеоперационная рана заживает с образованием заметного и грубого рубца.
Из физиотерапевтических методов лечения в стадии созревания карбункула и в послеоперационном периоде применяют локальное УФО и УВЧ-терапию. При необходимости для стимуляции защитных сил организма проводят ультрафиолетовое облучение крови (УФОК) и внутривенное лазерное облучение крови (ВЛОК). Показаниями к лечению в стационаре являются: выраженная интоксикация, большой размер карбункула, его локализация на лице, наличие у пациента некомпенсированного сахарного диабета и других тяжелых заболеваний.
Дракункулез (известный как болезнь ришты) — это калечащая паразитарная болезнь, вызываемая Dracunculus medinensis, длинным нитевидным червем. Она передается исключительно в тех случаях, когда люди пьют воду, загрязненную водяными блохами, которые инфицированы паразитами.
Дракункулез редко приводит к смертельному исходу, но инфицированные люди месяцами не могут нормально функционировать. Болезнь поражает людей, живущих в сельских, бедных и изолированных сообществах, которые берут воду, в основном, из открытых водоемов.
Передача инфекции, жизненный цикл и инкубационный период.
Примерно через год после инфицирования образуется мучительно болезненный волдырь — в 90% случаях на голени — и один или более червей высвобождаются наружу, что сопровождается жжением. Для облегчения обжигающей боли пациенты часто погружают инфицированную часть тела в воду. Затем червь/-и выделяет/-ют тысячи личинок в воду. Эти личинки становятся инфекционными после того, как их проглатывают крошечные ракообразные, или копеподы, которых также называют водяные блохи.
Люди пьют загрязненную воду, проглатывая при этом инфицированных водяных блох. Водяные блохи погибают в желудке человека, а инфекционные личинки высвобождаются. Затем они проникают в стенки кишечника и мигрируют в организме. Оплодотворенная самка червя (длиной 60-100 см) мигрирует под кожными тканями до тех пор, пока не добирается до точки выхода, обычно на нижних конечностях, образуя волдырь, или припухлость, из которого она в конечном итоге высвобождается наружу. Миграция и высвобождение (инкубационный период) червя занимает от 10 до 14 месяцев после инфицирования.
Для профилактики и лечения этой болезни не существует ни вакцин, ни лекарств. Однако профилактика возможна, и именно благодаря профилактическим стратегиям эта болезнь находится на грани ликвидации. Вот некоторые из этих стратегий:
- Усиление эпиднадзора для выявления любого случая заболевания в течение 24 часов после высвобождения червя;
- Профилактика передачи инфекции от каждого червя с помощью обработки и очищения поврежденного участка кожи и регулярного наложения повязок до тех пор, пока червь полностью не высвободится из организма человека;
- Предотвращение загрязнения питьевой воды, основанное на рекомендациях пациентам не заходить в воду;
- Обеспечение более широкого доступа к запасам безопасной питьевой воды для предотвращения инфицирования;
- Фильтрация воды из открытых водоемов до ее питья;
- Борьба с переносчиками инфекции путем использования ларвицида темефоса;
- Содействие санитарному просвещение и изменению поведения.
Путь к ликвидации.
В мае 1981 года Межведомственный руководящий комитет по совместным действиям для Международного десятилетия по обеспечению запасов питьевой воды и санитарии (1981-1990 гг.) предложил ликвидацию дракункулеза в качестве показателя успешного проведения десятилетия. В том же году орган ВОЗ, принимающий решения, Всемирная ассамблея здравоохранения (ВАЗ), приняла резолюцию (WHA 34.25), в которой признается, что Международное десятилетие по обеспечению запасов питьевой воды и санитарии предоставляет возможность для ликвидации дракункулеза. После этого ВОЗ и Центры Соединенных Штатов Америки по борьбе с болезнями и профилактике болезней (ЦББ) сформулировали стратегию и технические руководящие принципы для кампании по ликвидации.
В 1986 году к борьбе против этой болезни присоединился Центр Картера, который с тех пор находится на передовой линии в партнерстве с ВОЗ и ЮНИСЕФ при проведении мероприятий по ликвидации. На решающем этапе в 2011 году ВАЗ призвала все государства-члены, где дракункулез является эндемическим, ускорить прекращение передачи инфекции и усилить эпиднадзор в общенациональных масштабах для обеспечения ликвидации дракункулеза.
Для того, чтобы страна была провозглашена свободной от дракункулеза, ей необходимо проводить активный эпиднадзор, как минимум, на протяжении 3 лет отсутствия регистрируемой передачи инфекции.
По истечении этого периода международная группа специалистов по сертификации посещает страну для оценки соответствия системы эпиднадзора и ознакомления с документацией в отношении проводимых расследований случаев заболевания, о которых поступают сведения, и предпринятых в связи с ними действий.
Изучаются такие показатели, как доступ к улучшенным источникам питьевой воды в инфицированных районах, и для подтверждения отсутствия передачи инфекции проводятся оценки в селениях. Оцениваются также риски повторного появления болезни. На заключительном этапе отчет передается для рассмотрения в МКСЛД (Международную комиссию для сертификации ликвидации дракункулеза).
С 1995 года МКСЛД собиралась 11 раз, и по ее рекомендациям ВОЗ сертифицировала 198 стран и территорий (которые входят в 186 государств-членов ВОЗ) свободными от дракункулеза.
По рекомендациям ВОЗ, в стране, где недавно была прервана передача болезни ришты, необходимо проводить активный эпиднадзор на протяжении не менее 3 лет. Это необходимо для обеспечения того, чтобы не пропустить случаев заболевания и не допустить повторного появления болезни.
Считается, что передача инфекции в стране прекращена, если на протяжении 14 последовательных месяцев отсутствуют регистрируемые случаи заболевания. После этого страна рассматривается для предварительной сертификации на протяжении, по меньшей мере, трех лет, в течение которых проводится интенсивный эпиднадзор. Даже после сертификации необходимо продолжать проведение эпиднадзора до тех пор, пока не будет провозглашена глобальная ликвидация.
Самой сложной и дорогостоящей стадией процесса ликвидации может быть выявление и изолирование последних остающихся случаев заболевания, так как такие случаи обычно происходят в отдаленных, часто недоступных сельских районах.
Одним из основных препятствий является отсутствие безопасности, которое приводит к отсутствию доступа к эндемичным по этой болезни районам, особенно в странах, где продолжают происходить случаи заболевания, а именно в Чаде, Эфиопии и Южном Судане.
В марте 2016 г. ВОЗ провела научное совещание по вопросам инфекции Dracunculus medinensis у собак, в результате которого было рекомендовано несколько приоритетных направлений для научных исследований, которые включают:
ВОЗ проводит информационно-разъяснительную работу в отношении ликвидации, предоставляет техническое руководство, координирует мероприятия по ликвидации, усиливает эпиднадзор в районах, свободных от дракункулеза, а также осуществляет мониторинг и отчетность в отношении достигнутого прогресса.
ВОЗ является единственной организацией, уполномоченной сертифицировать страны в качестве стран, свободных от этой болезни, в соответствии с рекомендациями Международной комиссии для сертификации ликвидации дракункулеза (МКСЛД). В состав МКСЛД входят 9 экспертов общественного здравоохранения из шести регионов ВОЗ. По мере необходимости Комиссия проводит свои совещания для оценки статуса передачи инфекции в странах, подавших заявки на сертификацию ликвидации дракункулеза, и предоставляет рекомендации в отношении того, следует ли сертифицировать ту или иную страну в качестве страны, свободной от передачи инфекции.
(1) До завоевания независимости 9 июля 2011 г. Южный Судан был частью Судана. Случаи заболевания болезнью ришты в Южном Судане регистрировались как случаи заболевания в Судане; поэтому с 1980-х гг. по 2011 г. 20 стран были эндемичными по этой болезни.
Читайте также:

