Дифтерия ран сибирская язва клиника принципы диагностики и лечения
Обновлено: 25.04.2024
Анаэробная инфекция на современном этапе как и раньше представляет собой одну из самых значительных проблем среди гнойно-воспалительных заболеваний. Это обусловлено крайне тяжелым течением, обширными некротическими изменениями и высокой летальностью при анаэробной клостридиальной инфекции (газовой гангрене). Гораздо чаще встречающиеся в мирное время заболевания, вызываемые патогенными для человека анаэробами, не образующими спор, подобно клостридиям, могут либо характеризоваться преимущественно местными проявлениями и доброкачественным течением, либо крайне тяжелым процессом с неблагоприятным исходом.
Важная и постоянно актуальная проблема не только военного, но и мирного времени — столбняк, о чем свидетельствует, например, то, что летальность при нем достигает 25-50% среди лиц молодого возраста и до 70-80% — среди пожилых больных.
Значительную опасность для жизни больного представляют, хотя и редко встречающиеся в настоящее время, кожная форма сибирской язвы и дифтерия ран, особенно при поздней диагностике и несвоевременном лечении.
Анаэробная клостридиальналя инфекция (син.: газовая гангрена, газовая флегмона, злокачественный отек, молниеносная гангрена, коричневая флегмона) - раневая инфекция, вызываемая патогенными клостридиями и характеризующаяся тяжелой интоксикацией, отсутствием выраженных локальных воспалительных явлений, газообразованием в тканях, быстро развивающимся прогрессирующим некрозом и распадом тканей.
Возбудители: Cl.perfringens, Cl.ocdematiens, Cl.septicum, Cl.histolyticum, Cl.sordellii.
Анаэробная клостридиальная развивается примерно у 1-2% раненых с огнестрельными ранами, причем в основном возникает при осколочных ранениях с повреждением мощных мышечных массивов, заключенных в прочные костно- фасциальные футляры (бедро, голень, плечо) и очень часто при сопутствующих переломах костей.
/. По Венбергу-Сегену анаэробную клостридиальную инфекцию мягких тканей разделяют на две группы:
1. Вирулентная газовая гангрена:
а) эмфизематозная или классическая форма;
б) отечная или токсическая форма;
в) смешанные формы;
г) гнилостные формы;
д) флегмонозные формы;
//. По А.Н.Беркутову с учетом быстроты распространения процесса, анатомических особенностей и клинико-морфологических проявлений различают следующие формы анаэробной клостридиальной инфекции:
1. По темпу распространения:
а) быстро распространяющиеся формы;
б) медленно распространяющиеся формы.
2. По анатомическим особенностям:
а) глубокие формы;
б) поверхностные формы.
3. По клинико-морфологическим показателям:
а) газовые формы;
б) газово-отечные формы;
в) гнилостно-гнойные формы. Клиническая картина
После снятия повязки в области раны определяется отек, при пальпации, перкуссии и аускультации (с помощью фонендоскопа) обнаруживается газ в окружающих рану тканях, выделение пенистой сукровичной жидкости из раны, болезненность по ходу сосудистого пучка проксимальнее области раны. Характерно для анаэробной клостридиальной инфекции распространение отека на значительное расстояние от раны или же отек всего сегмента поврежденной конечности. Симптом лигатуры малоинформативный, так как oil может встречаться, например, при закрытых переломах с нарастающим травматическим отеком и, кроме того, его выявление ведет к потере времени.
Течение анаэробной клостридиальной инфекции может быть:
а) молниеносным (через несколько часов после ранения развивается тяжелейшая интоксикация, на фоне которой раненый, спустя 1-2 суток погибает);
б) быстро прогрессирующим (признаки осложнения появляются через 1-2- 3 суток, и смерть может наступить спустя 4-6 дней);
в) торпидным (анаэробная инфекция в ране развивается через 5-6 дней, распространяется медленно и к летальному исходу приводит спустя 2-3 недели и позже);
Наиболее благоприятный исход при анаэробной клостридиальной инфекции — позднее образование газового абсцесса, обычно вокруг инородного тела или осколка кости.
Специальные методы диагностики
ограниченное скопление газа свидетельствует о газовом абсцессе.
2. Микробиологическая диагностика (микроскопия нативного материала, бакпосевы на различные среды, внутрикожное введение испытуемого материала с моновалентными противогангренозными сыворотками морским свинкам и т.д.).
Бактериологическое исследование не может помочь срочной диагностике анаэробной инфекции, главным образом, из-за длительности исследования (несколько суток) и даже при использовании ускоренных методов — 2-3 часа.
1. Хирургическая обработка раны: рассечение ее, обширное иссечение всех пораженных мышц, вскрытие всех костно-фасциальных футляров на поврежденном сегменте лампасными или Z-образными разрезами с целью освобождения мышц от сдавления, иммобилизация конечности при сопутствующем переломе скелетным вытяжением, дренирование ран с использованием растворов, выделяющих кислород (перманганат калия, пероксид водорода); гильотинная ампутация конечности показана при повреждении конечности, не позволяющем рассчитывать на функциональный результат после выздоровления и при быстро распространяющемся инфекционном процессе с тяжелой общей реакцией.
2. Поливалентная противогангренозная сыворотка внутримышечно или внутривенно (разовая доза 150 000 ME).
4. Дезинтоксикационная терапия.
1 Первичная хирургическая обработка раны.
2. Внутримышечное или внутривенное введение поливалентной противогангренозной сыворотки в дозе 30 000 ME.
Анаэробная неклостридиальная инфекция мягких тканей
Возбудители: грамотрицательные палочки рода Bacteroides и Fusobacterium, граммположительные кокки рода Peptococcus и Pepto-Streptococcus, граммположительные неспорообразующие палочки.
Патогенез. Частота выделения анаэробов при острых гнойных заболеваниях составляет от 40 до 95% в зависимости от вида и локализации патологического процесса.
Клиника. Анаэробная неклостридиальная инфекция мягких тканей обычно проявляется флегмоной с преимущественным поражением подкожножировой клетчатки (анаэробный целлюлит), фасции (анаэробный фасцит), мышцы (анаэробный миозит) или всех этих структур вместе.
При локализации процесса только в области раны общие признаки заболевания выражаются в общей слабости, иногда болями в области раны, субфебрильной температурой тела.
Но часто инфекция протекает остро и быстро распространяется от основного очага, что сопровождается тяжелой интоксикацией. При поражении подкожной жировой клетчатки отмечается плотный отек и нечетко отграниченная гиперемия кожи с тенденцией к распространению. Подкожная жировая клетчатка серая или серо-грязного цвета, при надавливании на нее выделяется серозно-гнойная буроватого цвета жидкость с неприятным запахом.
При переходе процесса на фасцию на фоне локального отека появляются участки потемнения или некроза кожи.
1. Микроскопия мазка, окрашенного по Граму;
2. Бактериологический посев материала на питательные среды (результат через 3-5 суток)
3. Газожидкостная хромотография.
1. Срочная операция: радикальная хирургическая обработка раны с иссечением всех нежизнеспособных тканей, вакуумирование и обработка раны пульсирующей струей антисептика (диоксидин, хлоргексидин), выворачивание краев раны с укладкой на стерильные марлевые валики и фиксацией отдельными швами к близлежащим участкам непораженной кожи.
2. Иссечение пораженных мышц; ампутация конечности при анаэробном неклостридиальном поражении всей толщи группы мышц.
3. Лечение в управляемой абактериальной среде (УАС).
5. Антибиотикотерапия (клиндамицин, левомицетин, линкомицин), водные имидозола (метронидозол, тинидозол, триканикс и др.).
Профилактика (по общим принципам).
Столбняк (tetanus) — острое инфекционное заболевание, проявляющееся токсическими и клиническими судорогами вследствие поражения токсином возбудителя нервной системы.
Возбудитель: Clostridium tetani.
Патогенез: входными воротами инфекции при столбняке являются повреждения кожных покровов и слизистых (ранения, укусы животных, ожоги, отморожения, аборты, роды и т.д.). Особенно опасны для размножения столбнячной палочки глубокие (колотые, огнестрельные, укушенные) раны, в которых создаются благоприятные для микроба условия анаэробиоза. Выделяемый столбнячной микрофлорой экзотоксин (тетаноспазмин) распространяется по двигательным нервным волокнам и через кровь в спинной, продолговатый мозг и в ретикулярную формацию ствола мозга, где и фиксируется, вызывая свойственный столбняку судорожный синдром, постоянно сопровождающийся при этом метаболическим ацидозом.
Клиника. Инкубационный период в среднем 6-14 дней. По тяжести течения столбняк может проявляться в виде очень тяжелой, тяжелой, среднетяжелой и легкой форм.
Предвестники столбняка: недомогание, головная боль, потливость, боли в ране, фибриллярные подергивания прилегающих к ней мышц, повышенная реакция больного на внешние раздражители. Ранние симптомы столбняка:
1) тризм, обусловленный тоническим напряжением жевательных мышц, особенно mm. masseteri, почему больной не может открывать рот;
2) сардоническая улыбка (risusus sardonicus) — лоб в морщинах, глазные щели сужены, губы растянуты, уголки рта опущены — своеобразное выражение одновременно улыбки и плача);
3) затруднение глотания (дисфагия) вследствие спазма мышц, участвующих в акте глотания.
С развитием заболевания появляются:
1) токсическое напряжение других мышц: затылочных, длинных мышц -.спины, межреберных, брюшной стенки, конечностей, промежности и т.п. — что .."проявляется как tetanus acrobaticus, доскообразный живот, ограничение дыхательных экскурсий; затруднение мочеиспускания и дефекации;
2) сильные боли в мышцах вследствие их непрерывного токсического напряжения;
3) общие тетанические судороги (opisthotonus);
4) тахикардия, гипертермия;
5) гипоксия, метаболический ацидоз.
В течении всей болезни сознание сохранено.
Столбняк может протекать не только как генерализованный, но и в виде местного.
Местный столбняк встречается редко. При нем в области раны появляются тоническое напряжение и боль, затем тетанические судороги. Типичное проявление местного столбняка — лицевой паралитический столбняк Розе (1870г.): тризм, паралич мышц лица и глазного яблока на стороне поражения, а на противоположной стороне обычно отмечается напряжение мышц лица и сужение глазной щели. В ряде случаев спазм и судорожное сокращение глоточной мускулатуры напоминает картину бешенства (tetanus hydrophobicus). Осложнения при столбняке:
1) ранние (бронхиты, пневмонии ателестатического, аспирационного и гипостатического происхождения, сепсис, разрывы мышц, сухожилий, переломы костей, вывихи, асфиксия, коронароспазм с развитием инфаркта миокарда у пожилых людей;
2) поздние (тахикардия, гипотония, общая слабость, деформация позвоночника, контрактуры мышц и суставов, паралич черепно-мозговых нервов).
Принципы лечения при столбняке:
1) борьба с возбудителем в первичном очаге инфекции (хирургическая обработка раны и т.д.);
2) нейтрализация токсина, циркулирующего в крови;
3) противосудорожная терапия;
4) поддержание основных жизненно важных функций организма (сердечно-сосудистая деятельность, дыхание и др.);
5) купирование гипертермии, ацидоза, обезвоживания;
6) предупреждение осложнений и лечение при них;
7) обеспечение охранно-щадящего режима, полноценного питания и ухода.
Предупреждение столбняка:
1) первичная хирургическая обработка раны;
2) экстренная серопрофилактика. Если больной никогда не был иммунизирован, ему вводят 450-900 ME человеческого противостолбнячного иммуноглобулина в правую дельтовидную мышцу.
При его отсутствии вводят 3000 ME противостолбнячной сыворотки согласно прилагаемой к препарату инструкции. Одновременно проводится активная иммунизация адсорбированным столбнячным анатоксином (АС) в дозе 1 мл в левую дельтовидную мышцу.
Для завершения иммунизации спустя 4-6 недель вводят вторую (0,5 мл), а через 9-12 месяцев — третью (0,5 мл) дозу анатоксина.
Специфическая профилактика — единственное надежное средство, гарантирующее защиту от столбняка!
Сибирская язва (antrax) — острое инфекционное заболевание, проявляющееся тяжелой интоксикацией, лихорадкой, протекающее в виде кожной (сибиреязвенный карбункул) и висцеральных форм.
Возбудитель: Bacillus anthracis.
лимфатические узлы возбудители частично погибают, а сохранившиеся — проникают в кровь, что может повлечь к развитию сибиреязвенного сепсиса.
Клиника. Инкубационный период в среднем 2-3 дня. На месте входных ворот инфекции на коже последовательно развиваются пятно, папула, везикула, пустула, язва. Красноватое пятно быстро переходит в медно-красную с багровым отливом возвышающуюся над кожей зудящую папулу. Папула превращается в заполненный в темно-красный сильно зудящий пузырек, который лопается, и на месте его образуется язвочка. Через сутки в центре ее формируется черный твердый струп, увеличивающийся в размерах. Вокруг очага высыпают легкие вторичные папулы. Под струпом определяется возвышающийся над здоровой кожей плотный инфильтрат в виде багрового вала. Эти изменения сопровождаются отеком окружающих тканей, регионарным лимфаденитом, лимфангитом, гипертермией, интоксикацией.
Сибиреязвенный карбункул, как правило, не гноится, язва и отечная ткань безболезненны даже при уколах иглой.
При кожной форме сибирской язвы клинически выделяют разновидности:
2) специфический противосибиреязвенный гамма-глобулин;
3) антитоксическая противосибиреязвенная сыворотка;
4) местно — повязки с борной, пенициллиновой и другими мазями, обкалывание зоны поражения пенициллином;
5) симптоматическая терапия.
Вскрывать сибиреязвенный карбункул из-за опасности генерализации инфекции процесса категорически противопоказано.!
Профилактика: медико-санитарные и ветеринарно-санитарные мероприятия.
Дифтерия ран — крайне редко встречающееся осложнение последних, характеризующееся образованием фибринозных пленок на них и явлениями интоксикации.
Возбудитель: Corynebacterium diphtheriae.
Клиника. Местно в окружности раны — гиперемия кожи, отек. Поверхность раны покрыта серой или серо-желтоватой трудно снимающейся пинцетом пленкой. Лечение:
1) изоляция больного;
2) функциональный покой для раны (иммобилизация конечности);
3) антибиотикотерапия (пенициллин и др.);
4) повязки с антисептиками;
5) введение дифтерийной антитоксической /сыворотки подкожно или внутримышечно (2000-4000 АЕ);
Анаэробная инфекция на современном этапе как и раньше представляет собой одну из самых значительных проблем среди гнойно-воспалительных заболеваний. Это обусловлено крайне тяжелым течением, обширными некротическими изменениями и высокой летальностью при анаэробной клостридиальной инфекции (газовой гангрене). Гораздо чаще встречающиеся в мирное время заболевания, вызываемые патогенными для человека анаэробами, не образующими спор, подобно клостридиям, могут либо характеризоваться преимущественно местными проявлениями и доброкачественным течением, либо крайне тяжелым процессом с неблагоприятным исходом.
Важная и постоянно актуальная проблема не только военного, но и мирного времени — столбняк, о чем свидетельствует, например, то, что летальность при нем достигает 25-50% среди лиц молодого возраста и до 70-80% — среди пожилых больных.
Значительную опасность для жизни больного представляют, хотя и редко встречающиеся в настоящее время, кожная форма сибирской язвы и дифтерия ран, особенно при поздней диагностике и несвоевременном лечении.
Анаэробная клостридиальналя инфекция (син.: газовая гангрена, газовая флегмона, злокачественный отек, молниеносная гангрена, коричневая флегмона) - раневая инфекция, вызываемая патогенными клостридиями и характеризующаяся тяжелой интоксикацией, отсутствием выраженных локальных воспалительных явлений, газообразованием в тканях, быстро развивающимся прогрессирующим некрозом и распадом тканей.
Возбудители: Cl.perfringens, Cl.ocdematiens, Cl.septicum, Cl.histolyticum, Cl.sordellii.
Анаэробная клостридиальная развивается примерно у 1-2% раненых с огнестрельными ранами, причем в основном возникает при осколочных ранениях с повреждением мощных мышечных массивов, заключенных в прочные костно- фасциальные футляры (бедро, голень, плечо) и очень часто при сопутствующих переломах костей.
/. По Венбергу-Сегену анаэробную клостридиальную инфекцию мягких тканей разделяют на две группы:
1. Вирулентная газовая гангрена:
а) эмфизематозная или классическая форма;
б) отечная или токсическая форма;
в) смешанные формы;
г) гнилостные формы;
д) флегмонозные формы;
//. По А.Н.Беркутову с учетом быстроты распространения процесса, анатомических особенностей и клинико-морфологических проявлений различают следующие формы анаэробной клостридиальной инфекции:
1. По темпу распространения:
а) быстро распространяющиеся формы;
б) медленно распространяющиеся формы.
2. По анатомическим особенностям:
а) глубокие формы;
б) поверхностные формы.
3. По клинико-морфологическим показателям:
а) газовые формы;
б) газово-отечные формы;
в) гнилостно-гнойные формы. Клиническая картина
После снятия повязки в области раны определяется отек, при пальпации, перкуссии и аускультации (с помощью фонендоскопа) обнаруживается газ в окружающих рану тканях, выделение пенистой сукровичной жидкости из раны, болезненность по ходу сосудистого пучка проксимальнее области раны. Характерно для анаэробной клостридиальной инфекции распространение отека на значительное расстояние от раны или же отек всего сегмента поврежденной конечности. Симптом лигатуры малоинформативный, так как oil может встречаться, например, при закрытых переломах с нарастающим травматическим отеком и, кроме того, его выявление ведет к потере времени.
Течение анаэробной клостридиальной инфекции может быть:
а) молниеносным (через несколько часов после ранения развивается тяжелейшая интоксикация, на фоне которой раненый, спустя 1-2 суток погибает);
б) быстро прогрессирующим (признаки осложнения появляются через 1-2- 3 суток, и смерть может наступить спустя 4-6 дней);
в) торпидным (анаэробная инфекция в ране развивается через 5-6 дней, распространяется медленно и к летальному исходу приводит спустя 2-3 недели и позже);
Наиболее благоприятный исход при анаэробной клостридиальной инфекции — позднее образование газового абсцесса, обычно вокруг инородного тела или осколка кости.
Специальные методы диагностики
ограниченное скопление газа свидетельствует о газовом абсцессе.
2. Микробиологическая диагностика (микроскопия нативного материала, бакпосевы на различные среды, внутрикожное введение испытуемого материала с моновалентными противогангренозными сыворотками морским свинкам и т.д.).
Бактериологическое исследование не может помочь срочной диагностике анаэробной инфекции, главным образом, из-за длительности исследования (несколько суток) и даже при использовании ускоренных методов — 2-3 часа.
1. Хирургическая обработка раны: рассечение ее, обширное иссечение всех пораженных мышц, вскрытие всех костно-фасциальных футляров на поврежденном сегменте лампасными или Z-образными разрезами с целью освобождения мышц от сдавления, иммобилизация конечности при сопутствующем переломе скелетным вытяжением, дренирование ран с использованием растворов, выделяющих кислород (перманганат калия, пероксид водорода); гильотинная ампутация конечности показана при повреждении конечности, не позволяющем рассчитывать на функциональный результат после выздоровления и при быстро распространяющемся инфекционном процессе с тяжелой общей реакцией.
2. Поливалентная противогангренозная сыворотка внутримышечно или внутривенно (разовая доза 150 000 ME).
4. Дезинтоксикационная терапия.
1 Первичная хирургическая обработка раны.
2. Внутримышечное или внутривенное введение поливалентной противогангренозной сыворотки в дозе 30 000 ME.
Анаэробная неклостридиальная инфекция мягких тканей
Возбудители: грамотрицательные палочки рода Bacteroides и Fusobacterium, граммположительные кокки рода Peptococcus и Pepto-Streptococcus, граммположительные неспорообразующие палочки.
Патогенез. Частота выделения анаэробов при острых гнойных заболеваниях составляет от 40 до 95% в зависимости от вида и локализации патологического процесса.
Клиника. Анаэробная неклостридиальная инфекция мягких тканей обычно проявляется флегмоной с преимущественным поражением подкожножировой клетчатки (анаэробный целлюлит), фасции (анаэробный фасцит), мышцы (анаэробный миозит) или всех этих структур вместе.
При локализации процесса только в области раны общие признаки заболевания выражаются в общей слабости, иногда болями в области раны, субфебрильной температурой тела.
Но часто инфекция протекает остро и быстро распространяется от основного очага, что сопровождается тяжелой интоксикацией. При поражении подкожной жировой клетчатки отмечается плотный отек и нечетко отграниченная гиперемия кожи с тенденцией к распространению. Подкожная жировая клетчатка серая или серо-грязного цвета, при надавливании на нее выделяется серозно-гнойная буроватого цвета жидкость с неприятным запахом.
При переходе процесса на фасцию на фоне локального отека появляются участки потемнения или некроза кожи.
1. Микроскопия мазка, окрашенного по Граму;
2. Бактериологический посев материала на питательные среды (результат через 3-5 суток)
3. Газожидкостная хромотография.
1. Срочная операция: радикальная хирургическая обработка раны с иссечением всех нежизнеспособных тканей, вакуумирование и обработка раны пульсирующей струей антисептика (диоксидин, хлоргексидин), выворачивание краев раны с укладкой на стерильные марлевые валики и фиксацией отдельными швами к близлежащим участкам непораженной кожи.
2. Иссечение пораженных мышц; ампутация конечности при анаэробном неклостридиальном поражении всей толщи группы мышц.
3. Лечение в управляемой абактериальной среде (УАС).
5. Антибиотикотерапия (клиндамицин, левомицетин, линкомицин), водные имидозола (метронидозол, тинидозол, триканикс и др.).
Профилактика (по общим принципам).
Столбняк (tetanus) — острое инфекционное заболевание, проявляющееся токсическими и клиническими судорогами вследствие поражения токсином возбудителя нервной системы.
Возбудитель: Clostridium tetani.
Патогенез: входными воротами инфекции при столбняке являются повреждения кожных покровов и слизистых (ранения, укусы животных, ожоги, отморожения, аборты, роды и т.д.). Особенно опасны для размножения столбнячной палочки глубокие (колотые, огнестрельные, укушенные) раны, в которых создаются благоприятные для микроба условия анаэробиоза. Выделяемый столбнячной микрофлорой экзотоксин (тетаноспазмин) распространяется по двигательным нервным волокнам и через кровь в спинной, продолговатый мозг и в ретикулярную формацию ствола мозга, где и фиксируется, вызывая свойственный столбняку судорожный синдром, постоянно сопровождающийся при этом метаболическим ацидозом.
Клиника. Инкубационный период в среднем 6-14 дней. По тяжести течения столбняк может проявляться в виде очень тяжелой, тяжелой, среднетяжелой и легкой форм.
Предвестники столбняка: недомогание, головная боль, потливость, боли в ране, фибриллярные подергивания прилегающих к ней мышц, повышенная реакция больного на внешние раздражители. Ранние симптомы столбняка:
1) тризм, обусловленный тоническим напряжением жевательных мышц, особенно mm. masseteri, почему больной не может открывать рот;
2) сардоническая улыбка (risusus sardonicus) — лоб в морщинах, глазные щели сужены, губы растянуты, уголки рта опущены — своеобразное выражение одновременно улыбки и плача);
3) затруднение глотания (дисфагия) вследствие спазма мышц, участвующих в акте глотания.
С развитием заболевания появляются:
1) токсическое напряжение других мышц: затылочных, длинных мышц -.спины, межреберных, брюшной стенки, конечностей, промежности и т.п. — что .."проявляется как tetanus acrobaticus, доскообразный живот, ограничение дыхательных экскурсий; затруднение мочеиспускания и дефекации;
2) сильные боли в мышцах вследствие их непрерывного токсического напряжения;
3) общие тетанические судороги (opisthotonus);
4) тахикардия, гипертермия;
5) гипоксия, метаболический ацидоз.
В течении всей болезни сознание сохранено.
Столбняк может протекать не только как генерализованный, но и в виде местного.
Местный столбняк встречается редко. При нем в области раны появляются тоническое напряжение и боль, затем тетанические судороги. Типичное проявление местного столбняка — лицевой паралитический столбняк Розе (1870г.): тризм, паралич мышц лица и глазного яблока на стороне поражения, а на противоположной стороне обычно отмечается напряжение мышц лица и сужение глазной щели. В ряде случаев спазм и судорожное сокращение глоточной мускулатуры напоминает картину бешенства (tetanus hydrophobicus). Осложнения при столбняке:
1) ранние (бронхиты, пневмонии ателестатического, аспирационного и гипостатического происхождения, сепсис, разрывы мышц, сухожилий, переломы костей, вывихи, асфиксия, коронароспазм с развитием инфаркта миокарда у пожилых людей;
2) поздние (тахикардия, гипотония, общая слабость, деформация позвоночника, контрактуры мышц и суставов, паралич черепно-мозговых нервов).
Принципы лечения при столбняке:
1) борьба с возбудителем в первичном очаге инфекции (хирургическая обработка раны и т.д.);
2) нейтрализация токсина, циркулирующего в крови;
3) противосудорожная терапия;
4) поддержание основных жизненно важных функций организма (сердечно-сосудистая деятельность, дыхание и др.);
5) купирование гипертермии, ацидоза, обезвоживания;
6) предупреждение осложнений и лечение при них;
7) обеспечение охранно-щадящего режима, полноценного питания и ухода.
Предупреждение столбняка:
1) первичная хирургическая обработка раны;
2) экстренная серопрофилактика. Если больной никогда не был иммунизирован, ему вводят 450-900 ME человеческого противостолбнячного иммуноглобулина в правую дельтовидную мышцу.
При его отсутствии вводят 3000 ME противостолбнячной сыворотки согласно прилагаемой к препарату инструкции. Одновременно проводится активная иммунизация адсорбированным столбнячным анатоксином (АС) в дозе 1 мл в левую дельтовидную мышцу.
Для завершения иммунизации спустя 4-6 недель вводят вторую (0,5 мл), а через 9-12 месяцев — третью (0,5 мл) дозу анатоксина.
Специфическая профилактика — единственное надежное средство, гарантирующее защиту от столбняка!
Сибирская язва (antrax) — острое инфекционное заболевание, проявляющееся тяжелой интоксикацией, лихорадкой, протекающее в виде кожной (сибиреязвенный карбункул) и висцеральных форм.
Возбудитель: Bacillus anthracis.
лимфатические узлы возбудители частично погибают, а сохранившиеся — проникают в кровь, что может повлечь к развитию сибиреязвенного сепсиса.
Клиника. Инкубационный период в среднем 2-3 дня. На месте входных ворот инфекции на коже последовательно развиваются пятно, папула, везикула, пустула, язва. Красноватое пятно быстро переходит в медно-красную с багровым отливом возвышающуюся над кожей зудящую папулу. Папула превращается в заполненный в темно-красный сильно зудящий пузырек, который лопается, и на месте его образуется язвочка. Через сутки в центре ее формируется черный твердый струп, увеличивающийся в размерах. Вокруг очага высыпают легкие вторичные папулы. Под струпом определяется возвышающийся над здоровой кожей плотный инфильтрат в виде багрового вала. Эти изменения сопровождаются отеком окружающих тканей, регионарным лимфаденитом, лимфангитом, гипертермией, интоксикацией.
Сибиреязвенный карбункул, как правило, не гноится, язва и отечная ткань безболезненны даже при уколах иглой.
При кожной форме сибирской язвы клинически выделяют разновидности:
2) специфический противосибиреязвенный гамма-глобулин;
3) антитоксическая противосибиреязвенная сыворотка;
4) местно — повязки с борной, пенициллиновой и другими мазями, обкалывание зоны поражения пенициллином;
5) симптоматическая терапия.
Вскрывать сибиреязвенный карбункул из-за опасности генерализации инфекции процесса категорически противопоказано.!
Профилактика: медико-санитарные и ветеринарно-санитарные мероприятия.
Дифтерия ран — крайне редко встречающееся осложнение последних, характеризующееся образованием фибринозных пленок на них и явлениями интоксикации.
Возбудитель: Corynebacterium diphtheriae.
Клиника. Местно в окружности раны — гиперемия кожи, отек. Поверхность раны покрыта серой или серо-желтоватой трудно снимающейся пинцетом пленкой. Лечение:
1) изоляция больного;
2) функциональный покой для раны (иммобилизация конечности);
3) антибиотикотерапия (пенициллин и др.);
4) повязки с антисептиками;
5) введение дифтерийной антитоксической /сыворотки подкожно или внутримышечно (2000-4000 АЕ);
Сибирская язва (antrax) — острое инфекционное заболевание, проявляющееся тяжелой интоксикацией, лихорадкой, протекающее в виде кожной (сибиреязвенный карбункул) и висцеральных форм.
Возбудитель: Bacillus anthracis.
Клиника. Инкубационный период в среднем 2-3 дня. На месте входных ворот инфекции на коже последовательно развиваются пятно, папула, везикула, пустула, язва. Красноватое пятно быстро переходит в медно-красную с багровым отливом возвышающуюся над кожей зудящую папулу. Папула превращается в заполненный в темно-красный сильно зудящий пузырек, который лопается, и на месте его образуется язвочка. Через сутки в центре ее формируется черный твердый струп, увеличивающийся в размерах. Вокруг очага высыпают легкие вторичные папулы. Под струпом определяется возвышающийся над здоровой кожей плотный инфильтрат в виде багрового вала. Эти изменения сопровождаются отеком окружающих тканей, регионарным лимфаденитом, лимфангитом, гипертермией, интоксикацией.
Сибиреязвенный карбункул, как правило, не гноится, язва и отечная ткань безболезненны даже при уколах иглой.
При кожной форме сибирской язвы клинически выделяют разновидности:
4) эризипелоидную. Лечение:
2) специфический противосибиреязвенный гамма-глобулин;
3) антитоксическая противосибиреязвенная сыворотка;
4) местно — повязки с борной, пенициллиновой и другими мазями, обкалывание зоны поражения пенициллином;
5) симптоматическая терапия.
Вскрывать сибиреязвенный карбункул из-за опасности геиеп* n«?a w ^i. пронесся кч>тегср::-сгкн нршивопоказано!
Профилактика: медико-санитарные и ветеринарно-санитарные мероприятия.
47.Дифтерия ран. Особенности течения. Лечение, профилактика.
Дифтерия ран — крайне редко встречающееся осложнение последних, характеризующееся образованием фибринозных пленок на них и явлениями интоксикации.
Возбудитель: Corynebacterium diphtheriae.
Клиника. Местно в окружности раны — гиперемия кожи, отек. Поверхность раны покрыта серой или серо-желтоватой трудно снимающейся пинцетом пленкой.
1) изоляция больного;
2) функциональный покой для раны (иммобилизация конечности);
3) антибиотикотерапия (пенициллин и др.);
4) повязки с антисептиками;
5) введение дифтерийной антитоксической /сыворотки подкожно или внутримышечно (2000-4000 АЕ);
6) введение дифтерийного анатоксина (0,5-1,0 мл).
Хроническая специфическая хирургическая инфекция.
48.Туберкулез периферических лимфоузлов. Клиника, лечение.
Туберкулез периферических лимфатических узлов (туберкулезный лимфаденит) может являться самостоятельной формой заболевания или сочетаться с другими формами туберкулеза. В настоящее время заболевание проявляется не в детском и подростковом возрасте, как раньше, а в более старшем в связи с широким проведением профилактических противотуберкулезных мероприятий.
Различают локализованный и генерализованный туберкулез периферических лимфоузлов. Наиболее часто локально поражаются подчелюстные и шейные лимфатические узлы (70-80%), реже - подмышечные (12-15%), паховые (около 3%). Генерализованное поражение (не менее 3 групп узлов) встречается около 15-16%.
Опасность для окружающих, как источники инфицирования, представляют открытые (свищевые) формы заболевания, которые в настоящее время встречаются все реже.
Особенностью патогенеза туберкулеза периферических лимфоузлов является, прежде всего, частое их поражение при первичном туберкулезе. Попавшие в организм микобактерии туберкулеза заносятся током тканевой жидкости в лимфатические сосуды и достигают ближайших лимфоузлов, которые длительно могут служить резервуаром туберкулезной инфекции, потенциально представляя собой источник диссеминации.
Чаще всего встречается подчелюстной и шейный туберкулезный лимфаденит, т.к. микобактерии туберкулеза попадают в организм, как правило, через рот и верхние дыхательные пути, для которых эти лимфоузлы являются регионарными.
При этом первичный туберкулезный очаг удается обнаружить в небных миндалинах, на слизистой оболочке десен, щек.
Наряду с первичным туберкулезом лимфатических узлов могут быть вторичные их поражения, наблюдаемые при обострении процесса в других органах либо сопровождающие генерализованные формы туберкулеза (милиарный, диссеминированный и др.).
Патологоанатомически различают гиперпластическую, фиброзно-казеозную и фиброзную формы туберкулезного лимфаденита. При гиперпластической форме в лимфатическом узле на фоне пролиферации клеток лимфоидной ткани обнаруживают туберкулезные гранулемы, иногда с казеозным некрозом. Фиброзно-казеозная форма характеризуется наличием очагов казеозного некроза, иногда занимающих весь лимфатический узел.
Фиброзная форма туберкулезного лимфаденита характеризуется развитием соединительной ткани вместе с заживлением и рассасыванием туберкулезных очагов.
Клиническая картина.
Обычно происходит при первичном туберкулезе.
В начале заболевания на фоне общего недомогания, повышения температуры тела, умеренного лейкоцитоза и ускорения СОЭ обнаруживается увеличение периферических лимфоузлов (до 5-10 мм в d). Они при пальпации мягкие, безболезненные, не спаянные друг с другом. При вовлечении в процесс окружающих тканей эти лимфоузлы образуют “пакеты” - так называемый опухолевидный туберкулез периферических лимфатических узлов. Периаденит - это характерный признак туберкулезного лимфаденита. При пальпации таких узлов отмечается болезненность, иногда флюктуация вследствие расплавления казеозных масс. Кожа над увеличенными лимфатическими узлами гиперемирована, истончена, в ряде случаев прорывается с образованием свищей и язв. Отверстия длительно не заживающих с творожистым или гнойно-творожистым отделяемым свищей и поверхности хронических язв имеют типичные кожные перемычки.
В дальнейшем в этих местах формируются обезображивающие рубцы или развивается туберкулез кожи в форме туберкулезной волчанки.
При затихании процесса лимфатические узлы уменьшаются в размерах, уплотняются, исчезают явления перифокального воспаления, свищи закрываются. Часто только пальпируемые плотные увеличенные лимфоузлы остаются единственным выраженным признаком заболевания у таких больных.
Однако, подобное, чаще всего кажущееся благополучие, бывает временным, обычно носящим сезонный характер (весной и осенью).
Патологический очаг в лимфатических узлах является источником постоянной интоксикации, а также обострений и диссеминации туберкулезного процесса.
Туберкулезный лимфаденит необходимо дифференцировать с неспецифическим лимфаденитом, сифилитическим лимфаденитом, лимфогранулематозом, врожденными кистами и свищами шеи, дермоидными кистами, метастазами рака в периферические лимфатические узлы. При этом наиболее важная роль принадлежит биопсии лимфатических узлов с последующим исследованием материала, туберкулинодиагностике, а также наличию периаденита при туберкулезном лимфадените.
Лечение: Противотуберкулезные средства (изониазид, тубазид, фтивазид, этамбутол, протионамид и др.) в количестве 2-3 препаратов больной должен принимать в течение 10-12 месяцев до затихания процесса. Местное лечение заключается в систематической эвакуации гноя из лимфоузлов с введением 5% р-ра салюзида, 5-10% р-ра тубазида, обкалывании узла стрептомицином. Применяют также десенсибилизирующие препараты, витамины, туберкулинотерапию, УФ-облучение.
Основным методом локализованного фиброзно-казеозного туберкулеза периферических лимфоузлов является иссечение всех пораженных узлов вместе с их капсулой.
Оперативное лечение противопоказано при тяжелом общем состоянии больного, активном воспалительном процессе в лимфоузлах с выраженной перифокальной реакцией, генерализованном туберкулезе периферических лимфоузлов.
Костносуставной туберкулез. Патогенез.
Туберкулез костей и суставов возникает в условиях гематогенной диссеминации туберкулезного процесса.
Последние 25-35 лет ежегодно отмечается снижение заболеваемости этой формой туберкулеза. Среди вновь заболевших 92-93% составляют взрослые, а не дети, причем увеличивается удельный вес лиц пожилого и старческого возраста, снижается частота осложненных форм заболевания.
Произошли изменения и в соотношении туберкулеза костей и суставов различной локализации: 60% приходится на туберкулезный спондилит (против 40%), на туберкулез тазобедренного, коленного и голеностопного суставов - примерно по 7-8% (против 20% соответственно раньше).
Несмотря на снижение заболеваемости туберкулезом костей и суставов (3% всех случаев туберкулеза в начале 80-х годов), борьба с ним является важной задачей из-за высокой инвалидизации больных этой формой внелегочного туберкулеза.
Схема эволюции костносуставного туберкулеза (этапы и фазы).
По П.Г. Корневу, при туберкулезе костей и суставов различают три фазы развития патологического процесса:
В преартритической фазе в кости формируется очаг туберкулезного воспаления, процесс в котором при неблагоприятных условиях прогрессирует. Наиболее частой локализацией очагов являются тела позвонков, эпифизы и метафизы костей, содержащих красный костный мозг.
Артритическая фаза начинается с распространения процесса с кости на сустав или выход его за пределы одного позвонка.
Выделяют три формы суставного туберкулеза (артритическая фаза):
1. Синовиально-эксудативная форма – преобладающая в настоящее время, протекает медленно. Первично-синовиальная форма поражения суставов встречается крайне редко. В результате вторичного (с кости) поражения туберкулезом синовиальной оболочки, последняя набухает, гиперемируется и выделяет богатый фибрином выпот. Многие месяцы этот выпот может оставаться единственным признаком. При благоприятном течении процесс может подвергаться обратному развитию, эксудат всасывается. Туберкулезные бугорки синовиальной оболочки рубцуются, функция сустава страдает мало.
2. Фунгозная форма – характеризуется обильным развитием грануляционной ткани в пораженном суставе. Иногда грануляции прорастают капсулу сустава и окружающие мягкие ткани, что ведет к нарушению лимфо- и кровообращения, сопровождается мышечной атрофией выше и ниже пораженного сустава. Последний приобретает выраженную веретенообразную форму.
3. Костная форма – при этой форме хрящ и кости уже бывают разрушены на всем протяжении туберкулезного очага, поэтому внутрисуставная инфекция протекает быстро. Сначала серозный выпот перемешивается с продуктами распада и приобретает характер туберкулезного гноя. Исходящие из костного очага грануляции разрыхляют и разрушают хрящ, затем инфекция распространяется на капсулу и связочный аппарат с мягкими тканями. Вследствие расплавления образовавшихся грануляций и постоянно прогрессирующего разрушения костей, менисков, связок и суставной капсулы в области сустава возникают абсцессы и свищи. Если такая инфекция все же купируется, то пораженные суставы остаются серьезно поврежденными.
Для постартритической фазы характерны деформации скелета и функциональные расстройства, нередко возникают обострения заболевания (торпидно текущий процесс).
Что такое трофическая язва? Причины возникновения, диагностику и методы лечения разберем в статье доктора Густелёва Юрия Александровича, флеболога со стажем в 17 лет.
Над статьей доктора Густелёва Юрия Александровича работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Трофическая язва — это дефект кожных покровов или слизистых оболочек, который образуется из-за некроза мягких тканей. Трофическая язва не заживает продолжительное время (свыше 6 недель) и формируется на фоне различных заболеваний (чаще всего на фоне сосудистых нарушений). В патологическом механизме трофической язвы важную роль играет замедление процессов регенерации [4] [7] [8] . Чаще всего трофические язвы появляются на ногах из-за особенностей кровоснабжения в этой области.
Трофические язвы на ногах:
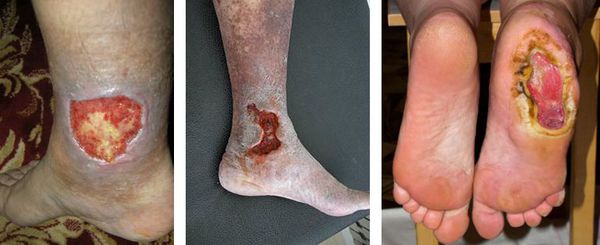
Причины развития трофических язв:
-
, которая развивается из-за варикозного расширения вен нижних конечностей, посттромботической болезни (образования тромбов в глубоких венах на ногах), некоторых врождённых аномалий венозной системы (синдром Клиппеля — Треноне), после операций или имплантации кава-фильтра (специального устройства для остановки тромбов);
- хроническая артериальная недостаточность на фоне заболеваний артерий нижних конечностей, сахарного диабета, гипертонической болезни;
- нейротрофические расстройства после травм позвоночника и/или периферических нервов;
- артериовенозные свищи, как врождённые (синдром Паркса — Вебера — Рубашова), так и приобретённые (после ранений сосудов);
- первичная и вторичная лимфатическая недостаточность (лимфедема);
- посттравматические изменения (после термических и электрических ожогов, отморожений, ранений, остеомиелита, радиационного воздействия, а также пролежней);
- инфекционные заболевания (туберкулёз, болезнь Лайма, герпетическая инфекция, гнойные заболевания, рожистое воспаление);
- злокачественные и доброкачественные опухоли;
- искусственное внешнее воздействие — внутривенное употребление психоактивных веществ, членовредительство;
- сочетание вышеперечисленных причин [2][4][7][8][9] .
Почему трофические язвы чаще появляются на ногах
Основная причина возникновения трофических язв — это варикозная болезнь, именно застой крови в ногах приводит к образованию язвы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трофической язвы
К первым симптомам трофической язвы можно отнести синюшность кожи, зуд и жжение, которые усиливаются со временем. Также для болезни характерен отёк мягких тканей, нарастающий к вечеру. Эти изменения происходят на фоне варикозной болезни, поэтому могут возникать тяжесть в ногах, ночные судороги, увеличение и расширение ретикулярных вен.
Симптомы трофических язв нижних конечностей могут быть разными в зависимости от причины возникновения заболевания [7] .
Венозные трофические язвы сопровождаются отёком нижних конечностей (чаще голеней), изменением цвета и уплотнением кожи на них, появлением зуда, наличием варикозно расширенных вен. Чаще всего язвы при хронической венозной недостаточности локализуются на внутренней стороне голени, чуть выше лодыжки [1] .
Артериальные язвы чаще образуются на стопе (пальцах, межпальцевых промежутках, на тыльной поверхности, пятке) и гораздо реже на голенях. Они сопровождаются выраженной ишемией (нарушением кровоснабжения, быстрой утомляемостью ног, в некоторых случаях ишемия доставляет неудобства при ходьбе). Нередко такие язвы возникают после незначительных травм: ушибов, потёртостей, порезов и сопровождаются значительным болевым синдромом. Симптоматика довольна специфична: зябкость и похолодание стоп, постепенно прогрессирующая боль ног при физической нагрузке (перемежающая хромота), а в запущенных случаях — и в покое [5] [7] .
Трофическая язва при сахарном диабете является следствием диабетической микроангиопатии (поражения мелких сосудов) и нейропатии (поражения артериол и нервов). Особенностью язв на фоне синдрома диабетической стопы является отсутствие боли из-за гибели нервных окончаний. Такие язвы более глубокие и обширные, чем при поражении крупных артерий, и чаще всего формируются в зоне больших пальцев стоп, нередко на месте натоптышей.
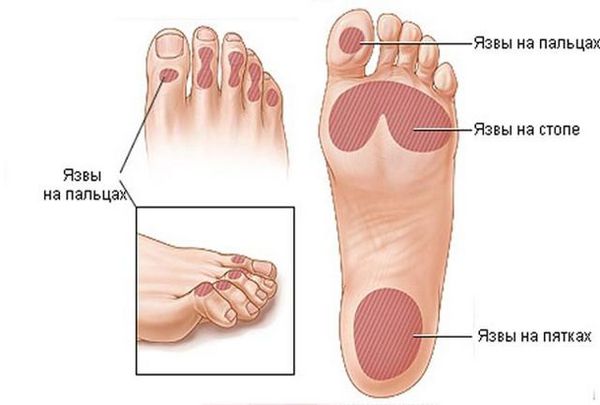
Три вышеперечисленные причины встречаются в 90 % всех трофических язв [2] .
Язва Марторелла, иногда сопровождающая тяжёлую форму артериальной гипертензии, обычно симметрична и чаще располагается сразу на обеих голенях по наружной поверхности. На месте будущей язвы появляются красноватые малоболезненные пятна, затем они медленно изъязвляются, приносят сильную боль и часто инфицируются [7] [8] .
Нейротрофические язвы нередко осложняют течение спинальной травмы, повреждения крупных нервных стволов и разнообразных полинейропатий (множественных поражений периферических нервов). Обычно локализуются в области пятки и часто безболезненны вследствие нарушенной чувствительности. Имеют большую глубину, достигая мышц, сухожилий и даже костей [7] [8] .
Инфекционные язвы могут появляться на местах фурункулов, карбункулов, гнойных экзем. Бывают одиночными и множественными, округлой формы и небольшой глубины, могут выделять гной [4] .
Патогенез трофической язвы
Патогенетические механизмы трофических язв имеют стадийный характер: происходит постепенное увеличение размеров зоны поражения с дальнейшим развитием осложнений. Первоначально на мягкие ткани воздействуют инициирующие факторы и запускают весь патологический процесс.
Например, при хронической венозной недостаточности развитие язв провоцирует формирование повышенного давления крови в венозной системе нижних конечностей. Это сопровождается лейкоцитарной инфильтрацией кожи и подкожной клетчатки, их отеком, и далее, нарушением микроциркуляции.
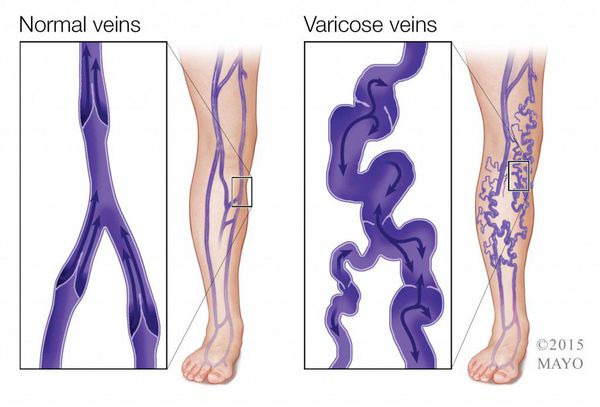
Основным пусковым фактором появления трофических язв нижних конечностей при заболеваниях артерий является атеросклероз, который провоцирует образование внутрипросветных сосудистых бляшек. Резкое уменьшение кровоснабжение из-за суженного просвета артерии приводит к нарушению капиллярного движения крови и гипоксии (кислородному голоданию).
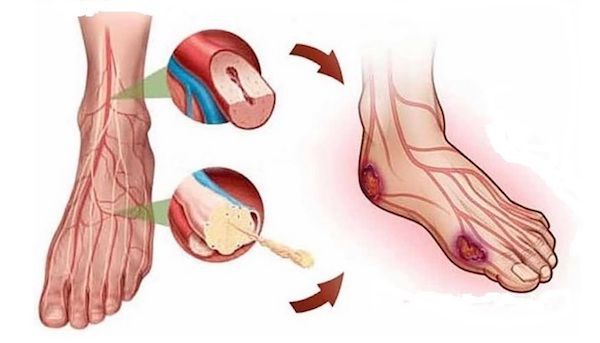
Также некрозы мягких тканей могут манифестировать после эмболии артерии (ее закупорки из-за разрыва бляшки). А при сахарном диабете происходит постепенное закрытие мелких артерий и отмирание нервов, что тоже вызывает ухудшение питания кожи и подкожной клетчатки [4] [5] [7] [8] [9] .
Общим результатом всех инициирующих факторов служит повреждение мягких тканей с постепенным их некрозом. Некроз прогрессирует на фоне замедленного заживления тканей вокруг очага язвы — из-за недостаточности поступления питательных веществ и кислорода. Образовавшийся дефект мягких тканей и есть трофическая язва. Через поврежденную поверхность тела идет потеря плазмы и белков, отмечаются расстройства местного метаболизма, а прогрессирование основного заболевания приводит к увеличению площади и глубины язвы.
Классификация и стадии развития трофической язвы
Классификация трофических язв тесно связана с классификациями основных заболеваний, служащих пусковыми факторами их развития.
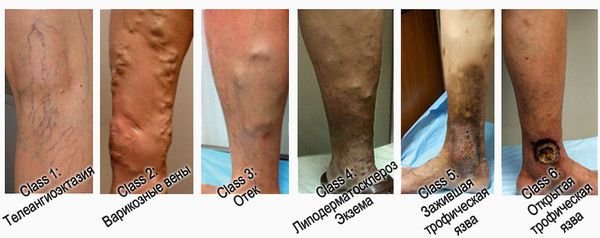
- С1 —присутствуют сосудистые звёздочки;
- С2 — в арикозное расширение подкожных вен диаметром 3 мм и более;
- С3 — отёк нижней конечности на уровне лодыжки;
- С4a — гиперпигментация и экзема;
- C4b — фиброз кожи в зоне хронического воспаления;
- С5 — зажившая язва, оставляющая после себя рубцовые изменения кожи.
- С6 — открытая язва.
Шкально-балльная оценка клинической тяжести VCSS включает в себя описание:
- количества открытых язв (0 баллов — отсутствие, 1 балл — единичная, 2 балла — множественная язва),
- размера (0 баллов — отсутствие, 1 балл — менее 2 см в диаметре, 2 балла — более 2 см),
- длительности существования (0 — отсутствие, 1 — менее 3 месяцев, 2 — более 3 месяцев)
- рецидивирования (0 — отсутствие, 1 — единичная, 2 — многократная [6] .
При артериальных язвах используется классификация облитерирующих (приводящих к закупорке сосудов) заболеваний периферических артерий по Фонтейну – Покровскому. Она отражает последовательные этапы в течении заболевания, которые характеризуются определенными патогенетическими нарушениями и клиническими проявлениями. В неё входят четыре основные стадии: I, IIa/IIb, III, IV. Последняя, IV стадия, описывает трофические нарушения, включая язвы [5] .

Классификаций синдрома диабетической стопы (осложнения сахарного диабета), который также проявляется язвами, несколько. Нейропатические, ишемические и нейроишемические формы диабетической стопы выделяет классификация, тверждённая Консенсусом по диабетической стопе .
Классификация язв по Вагнеру включает пять степеней:
- 0 — отсутствие;
- I — поверхностная язва;
- II — глубина до мышц;
- III — глубокая язва, инфекционные осложнения;
- IV — сухая или влажная гангрена отдельных участков стопы;
- V — сухая или влажная гангрена всей стопы) [2] .
Осложнения трофической язвы
Естественное течение трофических язв часто сопровождается увеличением площади и глубины поражения, что увеличивает риски осложнений. Чаще всего среди них встречается вторичное инфицирование, аррозивные кровотечения (кровотечения при "разъедании" сосудистой стенки) и малигнизация (язвы становятся злокачественными) [7] [8] .
Распространение некроза делает поражение более уязвимым для инфекций. Почти на всех трофических язвах при бактериологическом исследовании обнаруживается сапрофитная, условно-патогенная и патогенная флора. Нередко наблюдаются весьма разнообразные микробиологические сочетания, включающие бактериально-грибковые ассоциации. К самым распространенным инфекционным осложнениям относят:
- дерматиты;
- пиодермии;
- флегмоны;
- рожистое воспаление;
- периостит или остеомиелит;
- тромбофлебиты (сочетание воспаления вены с её тромбозом);
- лимфангиты и лимфадениты, артриты и артрозы.
Проникновение в язвенный очаг анаэробных микробов вызывает газовую гангрену, которая нуждается в безотлагательном хирургическом вмешательстве, вплоть до ампутации больной конечности. Из-за иммунодефицитных состояний может также возникнуть сепсис [4] .
Кровотечения из трофических язв часто развиваются из-за некроза стенки расположенных рядом артерий и вен, могут сопровождаться весьма массивной кровопотерей. Особенно характерно данной осложнение для пациентов с запущенной стадией варикозного расширения вен нижних конечностей [5] [6] .
Малигнизация или озлокачествление с развитием рака кожи как правило наблюдается на фоне длительно существующих, незаживающих трофических язв, которые лечили едкими и агрессивными компонентами (салициловая кислота, берёзовый дёготь) [7] [8] .
Диагностика трофической язвы
Основная задача диагностики — определить основное заболевание, к осложнениям которого и относят трофические язвы. Помимо стандартного сбора жалоб, анамнеза и физикального обследования используют дополнительные методы исследований: клинический анализ крови, биохимический анализ крови, различные гистологические, цитологические и бактериологические исследования, ревматические пробы, определение криоглобулинов, изучение показателей перекисного окисления липидов и антиоксидантной системы, оценка цитокинового профиля и иммунологические исследования [4] [5] [7] [8] .
Аппаратно-инструментальная диагностика проводится с помощью малоинвазивного ультразвукового дуплексное сканирование (УЗДС) артерий и вен [6] .
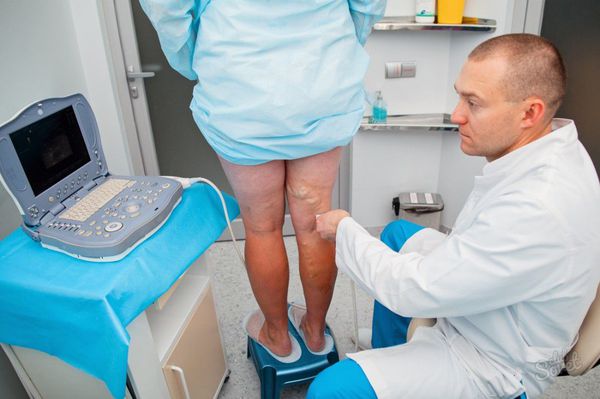
Одновременно с ультразвуковым ангиосканированием целесообразно определять лодыжечно-плечевой индекс систолического давления (отношение кровяного давления в нижней части ноги или лодыжке, к кровяному давлению в руке).
Несмотря на то, что рентгенконтрастная ангиография является наилучшим способом в отношении диагностики заболеваний артериальной системы, которую можно сопровождать современными рентгенохирургическими методами лечения (например, установкой внутрисосудистого стента в поражённую артерию), в последнее время появляются новые эффективные методики — мультиспиральная компьютерная томография-ангиография (МСКТ-ангиография), магнитно-резонансная ангиография [3] [4] [5] .
Нередко для диагностики причин трофических язв нижних конечностей назначаются плетизмография, измерение распределения плантарного давления, инфракрасный анализ мышечного кровотока, суточное холтеровское мониторирование, суточное мониторирование артериального давления, электромиография и радиоизотопные исследования [5] [10] .
Лечение трофической язвы
Как вылечить трофическую язву
Лечение трофических язв включает в себя два компонента: устранение причины их образования, т.е. лечение основного заболевания, и санацию инфекционного очага в зоне трофической язвы [9] [11] .
Воздействие на основное заболевание включает в себя:
- устранение рефлюкса (обратного тока крови) в варикозных венах с помощью современных малоинвазивных эндовенозных методик — лазерной или радиочастотной облитерации;
- восстановление проходимости магистральных артерий с помощью баллонной ангиопластики со стентированием или хирургическая реваскуляризацией;
- коррекцию гликемии при сахарном диабете [3][6][9] .
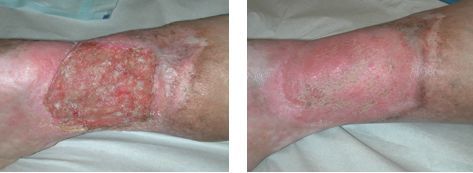
Хирургическое лечение
Лучший способ санации язвенного ложа — первичный хирургический дебридмент (радикальная хирургическая обработка язвы). Вмешательство проводится путем полного удаления мертвых тканей по границе со здоровыми с помощью лазера, ультразвука или гидрохирургических систем под местной анестезией. После хирургической обработки проводится комплекс мероприятий, направленных на стимуляцию грануляций. Если после очищения язвы и достаточном росте грануляций рана не будет зарастать, необходимо будет провести кожную пластику [3] [5] .
Консервативное лечение
Использование антисептиков, красителей (например, "зелёнки"), мазей с антибиотиками и различных подсушивающих паст отрицательно влияет на заживление трофических язв. Длительное применение мазей для лечения трофических язв может значительно замедлить процесс заживления, вызвать аллергические реакции и способствовать резистентности микроорганизмов. Если язва заражена золотистым стафилококком или синегнойной палочкой, то в данном случае может применяться системная антибиотикотерапия(только при неэффективности остального лечения трофических язв) [3] .
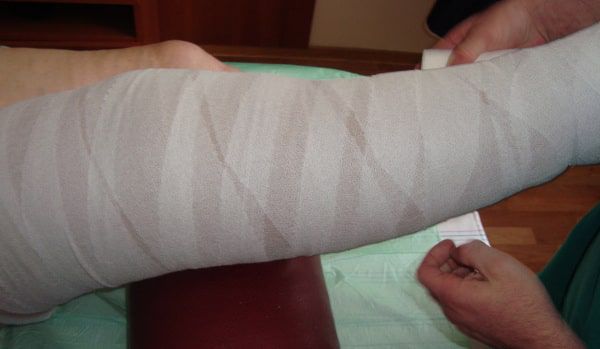
Для лечения венозных трофических язв эффективно многослойное бандажирование или ношение компрессионного трикотажа (противоязвенных комплектов). Также используются флеботропные препараты [3] [9] [11] .
Физиотерапия
При лечении трофической язвы могут применяться физиотерапевтические процедуры, которые дополняют основное лечение. Однако доказать их эффективность крайне затруднительно.
Лечение трофической язвы народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Эти средства могут замедлить процесс заживления и вызвать аллергические реакции.
Лечение диабетической язвы
Лечение диабетической стопы помимо местного хирургического лечения и реваскуляризации конечности включает терапию диабетической остеоартропатии, коррекцию сахароснижающей терапии и использование факторов роста [2] .
Прогноз. Профилактика
Прогноз в отношении трофических язв следует рассматривать только в совокупности с основным заболеванием. Лучше всего поддаются лечению венозные трофические расстройства — при устранении венозного застоя язва быстро регрессирует и заживает. Длительность заживления трофической язвы зависит от тяжести заболевания. При правильном лечении большинство язв заживают за 3 – 4 месяца [12] .
Так как профилактики варикозного расширения вен не существует, при венозных язвах необходимо провести оценку риска ретромбозов и назначить по необходимости "разжижающую кровь" терапию (антикоагулянты) [1] [3] [5] [6] .
Сложнее дела обстоят с язвами артериальной этиологии. Как правило их наличие свидетельствует о далеко зашедшем поражении сосудов и их сильной закупорке. Распространённый атеросклероз артерий нижних конечностей с вовлечением артерий голени может стать противопоказанием к хирургическому вмешательству. В подобных случаях назначается консервативная терапия, а при дальнейшем обострении заболевания может потребоваться ампутация.
Профилактика трофических язв
Профилактика появления язв при заболеваниях артерий нижних конечностей сводится к устранению факторов риска: пациенту рекомендуется отказаться от курения, ежедневного заниматься физкультурой, контролировать липидный спектр крови и соблюдать низкожировую диету [4] [5] [7] [8] .
Профилактика рецидивов трофических язв при сахарном диабете — это комплексный подход: организация постоянного врачебного наблюдения, обучение пациентов правилам ухода за стопами, применение специальной ортопедической обуви и специализированные процедуры по уходу за ногами (лечебный педикюр), которые выполняет подиатр.
Читайте также:

