Если нет зуда и выделений значит нет инфекции
Обновлено: 12.05.2024

Зуд в интимых местах у женщин – достаточно распространенное явление. Его могут вызывать самые разные причины – от аллергии до онкологических заболеваний. Паниковать при возникновении этого неприятного симптома не стоит, однако и оставлять его без внимания тоже не следует. Давайте разберем возможные причины и методы решения этой проблемы.
Внутренние причины появления зуда
Причины возникновения зуда в интимной зоне у женщин можно условно разделить на внутренние и внешние. Первые обусловлены общим состоянием организма, а вторые – воздействием внешних факторов.
Гормональный дисбаланс
Изменения гормонального фона могут происходить в ходе менструального цикла, при беременности, а также накануне климакса. Такие изменения могут вызывать сухость слизистых оболочек влагалища и явления вагинита. В результате возникает зуд, который не всегда сопровождается выделениями.
Злокачественные новообразования в репродуктивной системе
В некоторых случаях зуд может возникать как следствие рака вульвы или предракового состояния (крауроз). Эти состояния сопровождаются атрофией наружных половых органов, в результате чего возникают сухость и ощущения постоянного зуда. Это не самая распространенная причина, поэтому раньше времени паниковать не следует. Однако к врачу обратиться необходимо — просто на всякий случай.
Общие патологии организма
Наличие очагов воспаления предрасполагает к его распространению и на другие органы – в том числе, и половые. Кроме того, любая патология ослабляет естественный иммунитет. Поэтому гинеколог может назначить обследования, которые на первый взгляд никак не связаны с репродуктивной системой. Если опасения врача подтвердятся, то прежде чем браться за устранение зуда в интимной зоне, придется заняться лечением первичного заболевания.
Аллергия
Нередко зуд во влагалище возникает в результате аллергической реакции на определенный раздражитель. Им может стать новое моющее средство, добавки для ванн, остатки стирального порошка на нижнем белье и даже туалетная бумага.
Некоторые женщины также жалуются на ощущение зуда в интимной зоне после секса. В этом случае аллергеном может стать как латекс, из которого делаются презервативы, так и сперма — хотя последнее и бывает достаточно редко. Если лабораторные исследования подтвердят изменения активности иммунной системы, связанные с аллергией, то нужно будет отследить закономерность возникновения подобных реакций, чтобы выявить аллерген.
Внешние причины

Источник: AndrewLozovyi / Depositphotos
Зуд во влагалище может возникать не только как следствие сопутствующих болезней, но и в результате воздействия целого ряда внешних факторов.
Несоблюдение правил интимной гигиены
Правила интимной гигиены важно соблюдать всем — и мужчинам и женщинам. Однако, в силу каких-либо причин, не все и всегда эти правила соблюдают. Некоторым женщинам может быть необходимо уделять гигиене больше внимания, чем другим, причем это же касается и носки нижнего белья.
Иногда в силу этих причин баланс микрофлоры влагалища нарушается – происходит сдвиг в сторону патогенных и условно-патогенных бактерий, что чревато развитием воспалительных процессов и неприятных ощущений во влагалище.
Некоторым женщинам иногда нужно мыться чаще, например до и после полового акта. Хотя делать это совсем не обязательно, если обоих партнеров все устраивает.
Также не следует часто проводить спринцевания – это способствует вымыванию полезной микрофлоры. Вытираться следует только мягким полотенцем – жесткая поверхность ткани может спровоцировать раздражение (особенно, если прилагать больше усилий, чем необходимо).
Эпиляция и депиляция
Иногда зуд в промежности может возникать после депиляции – особенно часто это наблюдается у женщин с чувствительной кожей. Кроме того, если крем для депиляции наносится слишком близко к наружным половым органам, может возникнуть раздражение вульвы, из-за которого и появляются неприятные ощущения.
Гигиенические прокладки
Причиной зуда могут стать ароматизированные прокладки. Вещества, используемые для ароматизации, могут вызывать раздражение слизистых оболочек. Использование ежедневных прокладок – еще один фактор риска для некоторых женщин. Материалы, которые используются для производства могут вызывать дискомфорт и неприятные ощущения. В результате может развиться даже вагинит — воспаление влагалища, которое сопровождаются характерными ощущениями зуда.
Неправильный выбор средств интимной гигиены
Причина может крыться также в использовании неподходящих средств интимной гигиены, которые либо пересушивают слизистые, либо вызывают раздражение и аллергические реакции за счет химических веществ, придающих гелю или мылу стойкий приятный запах. Именно поэтому сильно пахнущие средства интимной гигиены лучше не приобретать.
Кстати, обычное мыло тоже плохо подходит для ежедневных гигиенических процедур, поскольку оно дает щелочную реакцию – это еще одна из возможных причин появление неприятного симптома.
Переохлаждение
Зуд может возникать и как следствие переохлаждения. Чтобы этого избежать, не следует сидеть на холодных поверхностях и носить слишком легкую одежду в холодную погоду. Кстати, перегрева тоже следует избегать – любые воздействия стрессовых температур нежелательны, поскольку они ослабляют барьерную функцию эпителиальной ткани.
Прием медицинских препаратов
На фоне лечения антибактериальными препаратами может возникнуть нарушение баланса микрофлоры, причем не только в кишечнике, но и во влагалище. В результате развиваются кандидоза и бактериальный вагиноз. Если при этом иммунитет женщины ослаблен, заболевание может распространиться и на другие органы репродуктивной системы.
Питание
Нарушение режима питания тоже может вызвать ощущения дискомфорта в интимной зоне. Иногда частое употребление острых, маринованных, соленых и консервированных продуктов может стать причиной зуда. Возможны и аллергические реакции на сладости, молоко, цитрусовые, бобовые и другие продукты.
Лобковый педикулез
Лобковые вши являются паразитами и питаются кровью своего носителя, а места их укусов сильно чешутся. Обзавестись этими маленькими друзьями можно во время секса, а также при использовании чужой одежды или предметов гигиены. Помимо расчесов на коже могут оставаться гнойничковые высыпания.
Дополнительные причины
Еще несколько возможных причин возникновения зуда в интимном месте:
1. Травматизация слизистой оболочки влагалища, которая чаще всего возникает в результате грубого секса или при недостаточном количестве смазки.
2. Паразитарные инфекции (описторхоз и энтеробиоз).
3. Инфекции, передающиеся половым путем. Генитальный герпес и гонорея вызывают жжение в области наружных половых органов. Для гонореи характерны выделения, однако при скрытом течении заболевания они могут отсутствовать.
4. Сахарный диабет. При высоком уровне содержания сахара активизируются грибки рода Candida. В результате их жизнедеятельности возникает зуд наружных половых органов.
5. Стресс. Казалось бы, как он может вызывать зуд в интимном месте? Оказывается, нервные потрясения угнетают рост полезной микрофлоры влагалища.
Речь не только о презервативах со спермицидной смазкой. Применение гормональных противозачаточных таблеток может вызвать сгущение слизи в шейке матки и влагалище, а также привести к снижению ее выработки. Сухость слизистых оболочек может привести к микротравмам во время полового акта, а это влечет за собой возникновение неприятных ощущений.
Лечение
Как нетрудно догадаться, оно будет напрямую зависеть от причины, вызвавшей неприятный симптом. Универсального метода в данном случае нет – сначала нужно выявить причину, а затем принимать меры.
Обычно всех людей волнует не только терапевтическая методика, но и то, насколько болезненными окажутся лечебные процедуры — женщины тут не исключение. Но не нужно переживать раньше времени – в большинстве случаев будет достаточно небольшой коррекции образа жизни или короткого курса медикаментозных препаратов.
Источник: Kzenon / Depositphotos
Самостоятельно принимать медикаменты не следует, поскольку сначала необходимо точно выяснить причину, а это может сделать только врач. Значит ли это, что даже при легком зуде в интимной зоне следует обращаться в поликлинику? Эта мера однозначно не будет лишней, но для начала можно попробовать проанализировать возможные причины и принять следующие меры:
1. Уделять время интимной гигиене не реже 2 раз в день, не используя моющие средства. В воду можно добавлять фурацилин (1 таблетка на 200 мл теплой воды) или хлоргексидин (0, 05%).
2. Отказаться от неудобного и синтетического нижнего белья.
3. В течение 2-3 дней воздержаться от секса и мастурбации.
4. Ограничить в рационе жареные, острые, сладкие и маринованные блюда.
Если в течение 3 суток симптом не пройдет, придется посетить врача и сдать анализы. Вполне возможно, что необходимо будет пролечить основное заболевание. Если причиной зуда стала аллергическая реакция, необходимо будет выявить аллерген и пропить курс антигистаминных препаратов. Если же причина в инфекционном заболевании, придется пройти курс лечения антибиотиками. В любом случае, своевременное выявление проблемы и начало лечения делают прогноз на выздоровление благоприятным.
Профилактика появления зуда в интимной зоне
Суммируя все приведенные выше факторы риска, нетрудно вывести несколько основных правил профилактики:
1. Избегать ношения тесного, неудобного и синтетического белья.
2. Проводить интимнуб гигиену не реже 2 раз в день, но не чаще 5-6, поскольку избыточная гигиена тоже вредна – она нарушает баланс микрофлоры влагалища.
3. Не злоупотреблять спринцеваниями.
4. Проводя гигиенические процедуры, не использовать обычное мыло или сильно ароматизированные гели.
5. Придерживаться принципов здорового питания: избегать частого употребления острой, жареной, копченой, соленой, маринованной и сладкой пищи.
6. Ограничить количество употребляемого алкоголя до минимума.
7. Избегать стрессовых ситуаций.
8. Своевременно проходить плановые осмотры у гинеколога для выявления возможных заболеваний органов репродуктивной системы.
9. Обеспечить себе умеренный или высокий уровень двигательной активности: избегать малоподвижного образа жизни, но при этом не допускать переутомлений, которые ослабляют организм.
10. Укреплять естественный иммунитет: здоровое питание, регулярный прием витаминов А, В, С, В и Е, а также магния, цинка, железа и других полезных микроэлементов — если их предписал врач.
11. Избегать бесконтрольного приема антибактериальных и сульфаниламидных препаратов – их применение всегда должно быть согласовано с врачом.
12. Не допускать перегрева и переохлаждения.
13. Своевременно лечить хронические заболевания.
14. Соблюдать осторожность в выборе сексуальных партнеров и пользоваться презервативами.
15. Не пользоваться чужими предметами личной гигиены и нижним бельем, а также своевременно менять собственные полотенца.
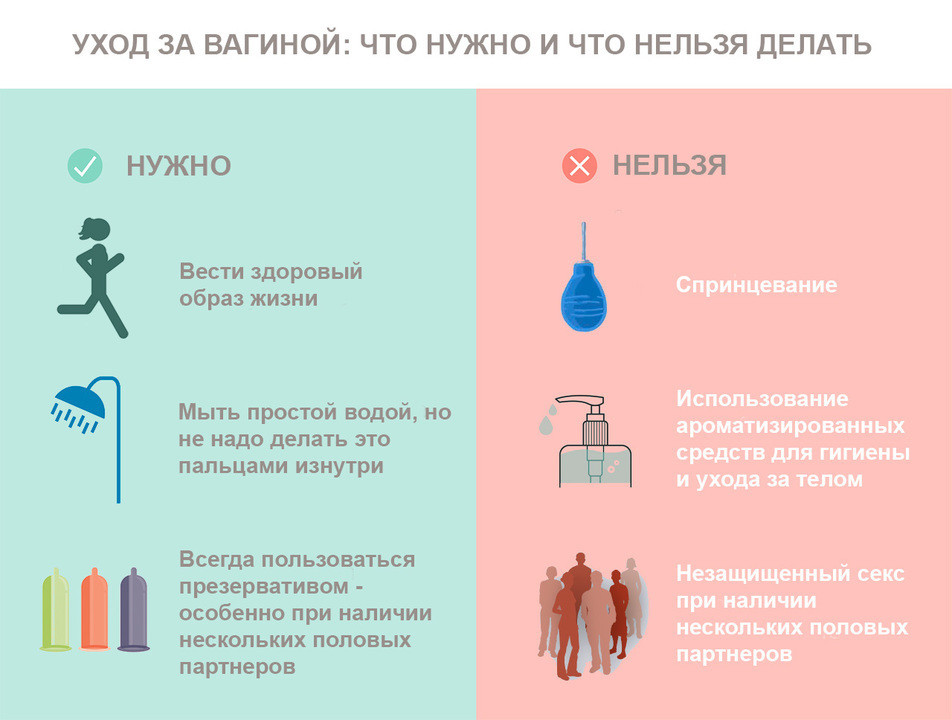
Рисунок 1. Памятка по уходу в интимной зоне у женщин. Источник: In Sync Blog by Nua
Заключение
Зуд во влагалище без выделений возникает в основном у женщин 16-55 лет, а его причины могут быть самыми разнообразными: от несоблюдения правил гигиены до предраковых состояний половых органов.
Причиной возникновения этого неприятного симптома часто становятся изменения гормонального фона, которыми сопровождаются изменения менструального цикла, беременность и климакс. Любые нарушения работы эндокринной системы способны плохо отразиться на состоянии слизистой влагалища, а это, в свою очередь, приводит к возникновению зуда.
Если меры по нормализации образа жизни, питания и личной гигиены не дают результатов в течение 2-3 суток, следует обратиться к гинекологу. При своевременном выявлении причины возникновения неприятных ощущений в интимной зоне и корректной схеме лечения симптом можно устранить в течение нескольких дней.
Вопрос врачу: Может ли возникать зуд в промежности, если часто носить джинсы?

Необычный запах — одно из ранних неспецифических проявлений половой инфекции. Часто такой симптом остается незамеченным. Первые подозрения возникают уже при расстройстве мочеиспускания и болевых ощущениях. В такой ситуации обоим половым партнерам необходимо как можно раньше обратиться к врачу.
Как проявляются ЗППП
Венерическими болезнями принято считать инфекционные патологии, которые чаще всего передаются при половых контактах. В медицинской литературе такие болезни обозначаются аббревиатурами ЗППП (заболевания, передающиеся половым путем) или ИППП (инфекции, передающиеся половым путем).
Клиническая картина венерических болезней различна. Например, симптоматика при сифилисе и генитальном герпесе будет сильно отличаться. При этом для большинства ЗППП характерны некоторые общие симптомы (как у мужчин, так и женщин), появление которых должно побудить человека обратиться к венерологу. К таким симптомам относят:
- Необычные выделения из половых органов (влагалища, полового члена), мочеиспускательного канала или заднего прохода. Такие выделения могут быть прозрачными, белесыми, желтоватыми или какого-то другого окраса. По консистенции это жидкие, густые или творожистые выделения.
- Неприятный запах. Это один из первых симптомов инфекций, передающихся половым путем, особенно, если речь идет о бактериальных инфекциях. Некоторые ЗППП сопровождаются гнойно-воспалительными процессами в мочеполовых органах, с чем и связано появление зловонного запаха.
- Зуд и жжение. Часто при венерических заболеваниях в области половых органов отмечается зуд и жжение. Это один из признаков воспалительного процесса, развивающемся на фоне инфекции.
- Боль при ЗППП может носить постоянный или временный характер. Например, это боль внизу живота, в промежности или боли в пояснице. У мужчин также могут возникать ноющие боли в области яичек. Болезненные ощущения во время секса, а также боли и рези во время мочеиспускания — явный признак инфекции мочеполовой системы.
- Сыпь и другие изменения на коже. В ряде случаев при ЗППП образуются специфические высыпания на коже. Часто это высыпания непосредственно в области половых органов, но иногда и на других частях тела. Примером кожных проявлений ЗППП служат появляющиеся при сифилисе шанкры; кондиломы при папилломавирусе; характерные высыпания при контагиозном моллюске в виде папул.
- Новообразования. Появление разрастаний в области половых органов также может указывать на ЗППП.
- Увеличение лимфоузлов. Инфекционный процесс часто сопровождается их увеличением.
Важно! Барьерные средства контрацепции (например, презервативы) защищают далеко не от всех инфекций, передающихся половым путем. Заразиться сифилисом, генитальным герпесом или контагиозным моллюском можно и используя презерватив, поскольку заражение происходит через соприкосновение с пораженной инфекцией кожей. Поэтому при появлении вышеупомянутых симптомов лучше воздержаться от половых контактов до выяснения диагноза с последующим лечением.
Инкубационный период
Инкубационным периодом инфекционных заболеваний называют время между заражением и появлением первых симптомов болезни. В ряде случаев в этом периоде бывает сложно определить патоген, поскольку его слишком мало в организме, и реакция иммунной системы не сформировалась.
Первые симптомы половых инфекций могут появиться не сразу после заражения, а спустя дни и даже недели (как, например, с сифилисом или хламидиозом). Инкубационный период для различных ЗППП может иметь разную продолжительность. Если нет нарушений со стороны иммунной системы, то симптомы венерических заболеваний могут не беспокоить человека месяцами. В таблице представлены инкубационные периоды самых распространенных заболеваний, передающихся половым путем.
| Венерическое заболевание | Длительность инкубационного периода |
| Сифилис | От нескольких дней до 6 недель |
| Гонорея | 2-5 суток у женщин; 5-10 суток у мужчин |
| Хламидиоз | 2-5 недель |
| Уреаплазмоз | 2-4 недели |
| Генитальный герпес | 1-26 суток |
| Папилломавирусная инфекция | От 3-х недель до 12 месяцев |
| ВИЧ | От нескольких недель до 12 месяцев |
| Контагиозный моллюск | От 1 недели до нескольких месяцев |
| Молочница | До 5 суток |
| Трихомониаз | От 3 до 28 дней |
| Гарднереллез | От 3 до 10 дней |
Можно сделать вывод, что бактериальные инфекции обычно проявляются быстрее. Чаще всего инкубационный период для бактериальных ЗППП составляет 3-7 дней. С вирусными инфекциями все гораздо сложнее, и время затишья может затянуться на месяцы. Это делает вирусные ЗППП более опасными, поскольку долгое время человек может и не подозревать о своей болезни. А это подвергает опасности их половых партнеров.
Первые симптомы венерических заболеваний
Множество симптомов инфекционных заболеваний, передающихся половым путем, характерны как для мужчин, так и женщин. При этом имеются и некоторые особенности протекания ЗППП у обоих полов. Рассмотрим основные симптомы, на которых следует обратить внимание мужчинам и женщинам, чтобы вовремя заподозрить инфекцию и обратиться к врачу.
Симптомы ЗППП у мужчин
У мужчин, в отличие от женщин, нередко проявления ЗППП выражены слабо. Связано это, главным образом, с особенностями строения мужской мочеполовой системы. Например, у женщин шире и короче уретра (мочеиспускательный канал), из-за чего повышается вероятность заражения самого мочеиспускательного канала и мочевого пузыря. По этой причине женщины чаще мужчин страдают циститом.
Стертый характер клинических проявлений ЗППП часто игнорируется мужчинами. Многие симптомы не воспринимаются всерьез. При этом рано или поздно, но мужчине придется обратиться к врачу, и лучше это сделать всё-таки раньше. Своевременное обращение к врачу — это ответственное отношение не только к своему здоровью, но и здоровью своих половых партнеров.
Чаще всего при ЗППП мужчин беспокоят:
- Расстройства мочеиспускания. Как правило, это учащенное и нередко болезненное мочеиспускание. Ощущение рези при попытке опорожнить мочевой пузырь — типичный симптом ЗППП.
- Выделения из мочеиспускательного канала, слизистые или гнойные. Еще они могут быть прозрачными, мутными, желтоватыми, зеленоватыми или красноватыми. Подобные выделения из уретры имеют резкий неприятный запах, отличающийся от запаха мочи.
- Кровяные или гнойные примеси в сперме.
- Снижение полового влечения. Кроме того, мужчина может столкнуться с проблемой болезненной эякуляции, что указывает на инфекционно-воспалительный процесс в мочеполовой системе.
- Кожные высыпания в области гениталий. Различные образования на коже при ЗППП могут появляться как на половом члене, так и в области половых органов (на внутренней поверхности бедер, в паховой области, ягодицах).
- Болевой синдром. Боли при инфекционно-воспалительном процессе в мочеполовой системе чаще всего затрагивают промежность и мошонку.
Важно! ЗППП и простатит. В подавляющем большинстве наблюдений причиной простатита (воспаления предстательной железы) выступают инфекции, передающиеся половым путем. При этом развитие простатита часто говорит о том, что инфицирование было сравнительно давно. Отсутствие своевременного и надлежащего лечения приводит к таким осложнениям как простатит или эпидидимит (воспаление придатков яичек).
Симптомы ЗППП у женщин
У женщин клиническая картина ЗППП может включать в себя один или несколько следующих симптомов:
- Сухость слизистых оболочек влагалища, что доставляет серьезный дискомфорт.
- Учащенное мочеиспускание. Часто опорожнение мочевого пузыря сопровождается болью, резями или неприятными ощущениями в уретре.
- Появление нетипичных выделений из влагалища. Белые творожистые выделения указывают на молочницу.
- Нарушение менструального цикла. Возможны внеменструальные кровотечения и смещение цикла.
- Болевой синдром. Нередко женщины жалуются на болезненный половой акт, что указывает на воспалительный процесс в половых органах.
- Кожные проявления. При ЗППП возможны высыпания в области гениталий. Кроме того, часто инфекционно-воспалительный процесс сопровождается отечностью и покраснением слизистой половых органов.
Важно! ЗППП и беременность. Ведение беременности в обязательном порядке предусматривает проведение серии анализов, позволяющих выявить различные инфекции, в том числе и передаваемые половым путем. Если такие инфекции обнаруживаются, то приступать к их лечению необходимо как можно раньше. Половые инфекции у матери чреваты развитием серьезных осложнений у будущего малыша вплоть до его смерти. Часто невылеченные ЗППП у беременных женщин приводят к внутриутробным дефектам развития плода, слепоте, глухоте, умственной отсталости и хроническим респираторным заболеваниям у будущего ребенка.

Рисунок 1. Факторы риска заражения половыми инфекциями. Источник: verywell
Диагностика венерических заболеваний
В настоящее время диагностика ЗППП не представляет сложности. Для постановки диагноза в венерологической практике применяются следующие виды диагностики:
- Осмотр пациента. В подавляющем большинстве случаев позволяет врачу установить предварительный диагноз, который впоследствии подтверждается идентификацией возбудителя. У таких патологий как сифилис или контагиозный моллюск достаточно специфические кожные проявления, что по одним только внешним признакам можно понять, что это за болезнь.
- Микроскопия. У пациента берется мазок или соскоб эпителиальных клеток для анализа на прямой или люминесцентной микроскопии. Мазок для анализа берут с внешних частей половых органов, а соскоб — с внутренних.
- ПЦР-анализ. Полимеразная цепная реакция (ПЦР) позволяет идентифицировать в организме конкретный вид возбудителя. На сегодняшний день это наиболее чувствительный метод, позволяющий обнаружить патогенный возбудитель даже при незначительном его количестве.
- Анализ крови. Для определения инфекционного возбудителя или антител к нему выполняется анализ крови. Анализ крови проводят минимум спустя 2 недели после заражения. Если сделать это раньше, то возбудителя или антитела к нему можно не обнаружить из-за незначительного их количества. Анализ крови выполняют при подозрении на сифилис, ВИЧ и вирусные гепатиты.
- Анализ мочи. Для оценки состояния мочевыводящих органов проводится анализ мочи. При проведении анализа мочи можно выявить возбудителя гонореи или молочницы.
- Бактериальный посев. Взятый у пациента образец (мазок) наносят на питательную среду, чтобы бактерии размножились и образовали колонии на чашке Петри. Это необходимо для дальнейшего тестирования лекарственной устойчивости бактерий к антибиотикам. Пациенту назначат тот антибиотик, к которому у бактерий наименьшая устойчивость.
Важно! Всем сексуально активным людям каждый год рекомендуется проходить профилактическое обследование на ВИЧ, сифилис и гепатит В, даже при отсутствии подозрительных симптомов.
Лечение венерических заболеваний
Лечением инфекций, передающихся половым путем, занимается врач-венеролог. При появлении характерных симптомов также можно обращаться к урологу или гинекологу (женщинам).
Алгоритм действий при подозрении на ЗППП для пациента выглядит следующим образом:
- Запись на прием к врачу.
- Подробное описание всех жалоб и осмотр половых органов.
- Сдача анализов.
- Расшифровка анализов вашим лечащим врачом.
- Назначение лечения (в том числе и половому партнеру).
- Контрольные исследования в процессе лечения и по окончанию терапии.
После установления диагноза врач подбирает для пациента схему терапии, которая зависит от типа возбудителя, тяжести заболевания и ряда других особенностей. Основные виды препаратов, используемых в лечении венерических заболеваний:
Антибиотики
При ЗППП бактериального происхождения врач назначит антибиотики. Эти лекарства назначают при гонорее, сифилисе, хламидиозе, уреаплазмозе и микоплазменной инфекции.
Среди большого разнообразия антибиотиков врач для каждого пациента подбирает наиболее оптимальный антибактериальный препарат с учетом теста на чувствительность. Например, для лечения гонореи чаще всего применяют цефалоспорины и аминогликозиды; при хламидиозе — макролиды и антибиотики тетрациклинового ряда; для лечения сифилиса — пенициллины, цефалоспорины, тетрациклины и макролиды; при уреаплазме — только макролиды.
Длительность антибиотикотерапии зависит от конкретного заболевания, и составляет от 7 дней (как при гонорее) и до 6 месяцев (при сифилисе).
Противовирусные препараты
Эти препараты применяются для лечения ЗППП вирусного происхождения. К ним относят генитальный герпес, ВИЧ, вирусные гепатиты и контагиозный моллюск.
При генитальном герпесе применяются препараты на основе ацикловира. Для лечения ВИЧ назначается пожизненная антиретровирусная терапия. Лечение гепатита В базируется на приеме противовирусных препаратов прямого действия и интерферонов. Что касается контагиозного моллюска, то применение противовирусных препаратов при данном заболевании бессмысленно. Выздоровление при контагиозном моллюске наступает спонтанно.
Противогрибковые препараты
Противогрибковые препараты применяются для лечения урогенитального кандидоза (молочницы). Это лекарства на основе миконазола, натамицина, флуконазола, клотримазола, нистатина и других противогрибковых веществ. Длительность противогрибковой терапии подбирается в индивидуальном порядке. Как правило, не более 2-х недель.
Другие препараты
В лечении ЗППП, кроме лекарств, действующих против инфекционного возбудителя, также применяются иммуномодуляторы, гепатопротекторы (при вирусных гепатитах), противовоспалительные препараты и витамины.
Важно! Лечение ЗППП во время беременности. Почти все ЗППП поддаются лечению во время беременности. Современные схемы терапии позволяют даже избежать заражения плода ВИЧ-инфекцией при положительном статусе у матери. Существует перечень антибиотиков и других препаратов, разрешенных для применения на разных этапах беременности.
Последствия венерических инфекций
Симптомы, возникающие при ЗППП, несколько ухудшают качество жизни человека. В частности, это касается таких проявлений как болезненное и учащенное мочеиспускание и боли в области половых органов. Кроме того, ЗППП негативно отражаются и на психическом здоровье человека.
Некоторые симптомы ЗППП проявляются на открытых участках кожи (например, контагиозный моллюск). Если это высыпания на руках или на лице, то болезнь может оказать существенное влияние на жизнь человека, независимо от его или её рода деятельности. К счастью, все эти проявления носят временный характер и поддаются лечению.
Что будет, если не лечить ЗППП

Источник: Womanizer WOW Tech/Unsplash
Если не лечить ЗППП, то инфекция распространяется на другие органы. Многие наслышаны о разрушительных последствиях сифилиса, при котором поражаются нос, глаза и нервная система. Сегодня такие случаи крайне редки, поскольку медицина научилась эффективно справляться с сифилисом и другими инфекциями.
Чаще всего неизлеченные ЗППП приводят к поражению мочеполовых органов, провоцируя появление таких заболеваний как цистит, уретрит, воспаление почек и прямой кишки. Длительное течение ЗППП может привести к мужскому и женскому бесплодию.
Профилактика ЗППП
Профилактика ЗППП заключается в соблюдении следующих рекомендаций:
- Использовать защитную контрацепцию во время секса. Напоминаем, что презерватив защищает не от всех ЗППП, но спасает от большинства из них.
- Важно ограничить число половых партнеров, по крайней мере на время лечения. Если болезнь была диагностирована, следует оповестить об этом всех партнеров.
- Соблюдать интимную гигиену. Не носить чужого белья и не использовать общее полотенце, мочалку и другие средства личной гигиены.
Заключение
Подавляющее большинство ЗППП хорошо поддаются лечению и не приводят к серьезным осложнениям, если вовремя начать лечение. Особую опасность для человека составляют ЗППП, протекающие в скрытой форме, без значимых симптомов. Поэтому каждому, кто ведет половую жизнь, желательно 1 раз в год проходить профилактический осмотр у венеролога или уролога/гинеколога.

Главная причина задержки менструации — беременность, поэтому если месячные не наступили в срок, любая женщина идет в аптеку за тестом. Если беременность не подтвердилась и тест отрицательный, напрашивается вопрос: почему произошла задержка месячных и что теперь делать?
Может ли быть задержка месячных, если тест отрицательный?

Может в следующих случаях:
Женщина больна . Менструальный цикл связан с несколькими органами. В процессе участвуют: гипоталамо-гипофизарная система мозга, яичники и матка. Сбой их работы приводит к отсутствию месячных. Тест не ошибается: в этом случае женщина не беременна. Причина аменореи — проблемы в организме.
Неправильное использование теста . Тест может ошибаться в нескольких случаях. Если женщина беременна, пила с вечера много воды, приняла мочегонное лекарство или болеет заболеваниями мочевыводящих путей, при которых замедляется выведение ХГЧ.
Тест врет . Работа любого экспресс-теста основана на определении ХГЧ гормона (хорионический гонадотропин). При беременности уровень этого гормона в моче повышается, и менее чем через месяц достигает концентрации 10-25 мМЕ/мл. Этот положительный результат и показывает тест. Просроченный или некачественный тест, даже при высоком ХГЧ покажет отрицательный результат.
Что делать, если тест отрицательный, но менструации нет? Если нет месячных, а тест на беременность отрицательный, нужно повторить проверку через неделю. Мочу для тестирования нужно собрать рано утром — первая порция. Не принимайте мочегонные лекарства, ограничьте себя в питье с вечера. При задержке, отнеситесь к ситуации внимательно — обратитесь к хорошему гинекологу.
Причины задержки месячных при отрицательном тесте
Ситуация может возникнуть в силу разных причин. Они зависят от состояния здоровья женщины и истинного срока задержки. Важно точно понимать, когда была последняя менструация. В любом случае задержка критических дней — не повод для паники: это не всегда беременность или болезнь.
Разберем сроки задержки подробнее.
Задержка месячных на один день
- Сбой менструации. Это возможно при смене климата, накопившейся усталости. Цикл сдвигается и при приеме некоторых лекарств, в частности, антибиотиков. Задержка на один день — ничего страшного. Вывод: в первый день задержки ничего делать не нужно.
- Вы беременны, но тест сделан рано . В инструкции к тестам написано, что тестировать беременность можно чуть ли не с первого дня задержки. Гинекологи утверждают, что это не так. Бывает, что уровень ХГЧ низкий и тест его не почувствует даже через неделю. Иногда женщина не знает, когда и в какой именно день произошло зачатие, поэтому неправильно считает срок.
- Менструальные выделения задерживает полип . Закупорка шейки полипом приводит к атрезии, удерживающей выход менструальной крови. Тогда даже если критические дни начались, кровь какое-то время останется внутри матки. Эта патология называется гемотометрой. Когда матка наполняется кровью — она раздувается, кровь внутри застаивается и портится. Это состояние — прямая угроза для жизни.
Если в срок менструального цикла, когда должны прийти месячные, выделений нет, но при этом болит поясница, низ живота, тошнит, и при этом повышена температура, нужно срочно записаться к гинекологу.
Задержка менструации на семь дней
Опасно ли это состояние и всегда ли оно говорит о беременности? Нет! Яйцеклетка может выходить из яичника с задержкой, поэтому и месячные задерживаются на неделю, даже если женщина не беременна! Нужно подождать 3-4 дня и сдать анализ крови на ХГЧ. Анализы точно покажут, есть ли беременность. Если сделать анализы два раза, можно пройти онлайн тест на ХГЧ
Задержка менструации на десять дней
Если тест дает отрицательный результат, а месячных все нет, нужно задуматься: скорее всего беременность есть, но при отрицательном тесте можно сказать, что она развивается неправильно или вообще замерла, в связи с этим уровень гонадотропина меньше обычного. Через неделю, если менструация не начнется, нужно обратиться к гинекологу, сдать анализы на ХГЧ и пройти УЗИ матки.
Задержка месячных на 15 дней
Если на 15-й день задержки менструации нет — это серьезный повод для беспокойства. По идее в это время должна пройти новая овуляция.
Причина больших задержек — не всегда нормальная беременность:
- Анемия. Низкий уровень гемоглобина приводит к тому, что женский организм начинает “экономить” кровь, блокируя менструацию.
- Вес тела, значительно ниже нормы . Похудев на 10-15 кг за месяц, можно заработать аменорею.
- Воспаление яичников . При воспалении нарушается выход яйцеклетки. Выработка гормонов нарушается, что и вызывает аменорею.
- Заболевания матки . В эту категорию входят эндометриты, атрофия органа, гипоплазия эндометрия. При этих патологиях функциональный слой эндометрия истончается и не слущивается при менструации. Соответственно нет кровянистых выделений. При воспалении повышается температура, болят поясница, живот в районе расположения матки.
- Опухоль гипофиза . Причина — гормональных изменений в организме, приводящих к временному прекращению менструаций — аменорее. Опухоль нарушает работу щитовидной железы и надпочечников — именно в этих органах производятся гормоны.
- Плацентарная недостаточность . Так как зародыш не получает достаточного количества питательных веществ, беременность плохо развивается.
- Поликистоз яичников . При этом заболевании в яичнике образуются кисты. В следствие этого нарушается секреция эстрогенов, и у женщины сбивается менструальный цикл. Менструальная функция может восстанавливаться, но потом сбивается вновь.
- Тяжелые болезни и инфекции . Ослабленный организм может не менструировать в ближайшем менструальном цикле
Психологические причины
- Ложная беременность. В этом случае месячные при отрицательном тесте — закономерность. При ложной беременности признаки беременности вызваны самовнушением. Так бывает, если женщина боится забеременеть или, напротив, очень хочет иметь детей.
- Стресс . При депрессивном настроении происходит блокировка выработки нужных гормонов гипоталамо-гипофизарной системой.
Причины длительной задержки критических дней, связанные с ненормальной беременностью
- Анэмбриональная беременность . Внутри плодного яйца не развивается эмбрион.
- Внематочная беременность . При этой патологии плод закрепляется и развивается не в матке, а в других репродуктивных органах: в яичнике, шейке, яйцеводе, брюшине.
- Замершая беременность. Плод был, но погиб.
Если повторный тест на беременность отрицателен, а менструация не наступает, нужно обратиться к врачу, пройти УЗИ и полное обследование.
Симптомы, которые подскажут причину задержки

Болит грудь и менструация задерживается . Точно сказать, есть ли беременность при задержке или нет по этому признаку нельзя. Грудь часто болит при ПМС, перед месячными и при беременности. Набухшая болезненная грудь по факту связана с отёчностью тканей, вызванной гормональными изменениями. Если молочные железы не только болят, но и увеличились в размере, беременность вполне вероятна. Все признаки беременности, можно посмотреть ЗДЕСЬ.
При задержке месячных скудные розовые или коричневые выделения . Это симптомы, указывающий трубного аборта при внематочной беременности. Если эмбрион достиг больших размеров, возможен разрыв трубы. Это состояние очень опасно. Такие же симптомы имеет привычный выкидыш на раннем сроке. Обычно это происходит по генетическим и иммунологическим причинам. Такие кровянистые выделения при отрицательном тесте не должны оставаться без диагностики, независимо ото дня задержки.
При задержке тянет поясницу, живот. Болит внизу живота . Это характерные симптомы выкидыша, внематочной или замершей беременности. Такие же боли бывают при разрыве трубы или яичника. Легкие выделения и боль также могут быть при задержке крови в матке, половых заболеваниях.
Температура при задержке — 37 и выше . Повышенная температура тела говорит о воспалительном процессе.
Если речь идет о базальной температуре (в прямой кишке), то это симптом того, что овуляция прошла. При беременности базальная температура держится в пределах 37-37.2, а при выкидыше или замирании беременности показатель снижается.
Задержка при климаксе и кормлении груди
Задержка менструации при климаксе (после 40-45 лет) . Первый признак предклимактерического периода у всех женщин — задержки месячных. Это происходит из-за снижения концентрации половых гормонов. Изменения в длительности менструального цикла могут достигать до 90 дней, при этом выделения становятся скудными. Менструации могут не приходить несколько месяцев, но потом цикл восстанавливается.
У женщин старше 40 лет способность к зачатию снижается, но беременность в этом случае все-равно возможна. Эндометрий в этом возрасте утолщается, что и приводит к запоздалым маточным кровотечениям. Если задержка менструации отмечается после 40 лет, даже при отрицательном тесте нужно обязательно записаться к гинекологу и сделать УЗИ.
Задержка месячных при грудном вскармливании . При кормлении обычно месячные не наступают (так называемая лактационная аменорея), но это не значит, что беременность исключена. Надеясь на лактацию, женщина не идет к гинекологу до момента, пока плод начинает шевелиться. На этом сроке аборт уже запрещен, хотя роды с небольшим интервалом нежелательны.
Как вызвать месячные при задержке: точнее, как создать себе большие проблемы
Вызвать месячные самостоятельно технически можно, но гинекологи категорически запрещают это делать, ведь причина задержки не ясна и чаще всего такая самодеятельность приводит к сильным кровотечениям, ухудшению состояния, усилению воспаления, вплоть до перитонита.
Чаще всего в интернете советуют вызывать месячные следующим образом:
Гинекологи советуют: если была задержка — не рискуйте! Обратитесь к хорошему гинекологу, обследуйтесь, сделайте УЗИ. Современная гинекология легко и быстро диагностирует причины аменореи и устраняет ее.
Чем грозит задержка менструации
Это зависит от причины задержки.
- Планируемая беременность . Основная причина задержки — беременность, для многих семейных пар это долгожданное событие. Предполагая беременность нужно пройти анализ на ХГЧ и УЗИ матки, чтобы убедиться в том, что с плодом все нормально.
- Нежелательная беременность . Опять-таки нужно посетить гинеколога и уточнить срок. До 6 недель можно сделать безопасный медикаментозный аборт, который спровоцирует выкидыш.
- Неизвестная причина . В первую очередь нужно узнать, чем вызвана задержка месячных. Опасные причины нужно лечить Особенно опасны: замершая и внематочная беременность, воспаление матки и яичников, задержка крови в матке. Все это нужно делать в клинике — диагностировать аменорею и лечить аменорею дома глупо и опасно.
Куда обращаться при задержке менструации в СПБ
Лечение аменореи начинается с качественной диагностики. В Санкт-Петербурге пройти все необходимые анализы и УЗИ можно в клинике Диана по адресу: Заневский пр-т, 10. Запишитесь на любое удобное время: мы работаем без выходных и обеда.
Пытаетесь бороться с зудящим чувством во влагалище? Правда, есть много причин, которые могут вызвать зуд в области вульвы и влагалища, и многие из них могут быть легко устранены. Вот 11 причин от молочницы до половой инфекции, по которым вы можете страдать, и как вылечить этот зуд.
Из всех деликатных мест, где может возникнуть раздражающий зуд, влагалище - одно из самых худших. Это не только неудобно и приводит в бешенство (в конце концов, почесывание промежности на публике не совсем социально приемлемое поведение), но и может сильно беспокоить женщину. Ведь почесать влагалище внутри не так просто: тем более в общественном месте. Так и вертится в голове немой вопрос "ну почему, ну почему ты зудишь, и есть ли шанс, что у меня "там" что-то более серьезное. ".
11 причин вагинального зуда

По правде говоря, существует множество причин, по которым есть ощущение, будто колючий шерстяной свитер постоянно прикреплен к вашему влагалищу. Мы поговорим с консультантом гинекологом "Центра Женского Здоровья" (на Кутузовском проспекте в г.Москва) о наиболее распространенных (и не очень) причинах зуда влагалища и как их лечить.
1. Кандидоз
Самая распространенная причина вагинального зуда, если он является кратковременным, это вагинальный кандидоз. Также известный как молочница или дрожжевая инфекция, это распространенная инфекция и связано с беловатым, творожистым выделением внутри по стенкам влагалища, на вульве и симптомами зуда.
✔️ Что делать.
Вагинальный зуд, вызванный кандидозом, относительно легко устраняется с помощью влагалищных свечей и приема пероральной таблетки по схеме, которую можно получить у вашего гинеколога. Кремы, содержащие активное противогрибковое вещество, чтобы до визита к врачу помочь облегчить зудящее влагалище при молочнице, можно купить в аптеке без рецепта.
2. Гарднереллез
Бактериальный вагиноз - это распространенное патологическое состояние микрофлоры, которое может возникнуть, когда естественный баланс бактерий во влагалище меняется. Кроме специфического "рыбного" запаха, это может вызвать интенсивное раздражение, покраснение, сухость влагалища и сильный зуд.
✔ Как лечить.
Визит к вашему врачу будет необходим, чтобы сдать анализы на гарднереллу для подтверждения диагноза. После этого может быть рекомендовано соответствующее лечение, которое включает в себя либо свечи, либо пероральные антибиотики, либо все в комплексе.
3. Болезни кожи
Еще одна распространенная причина зуда во влагалище у женщины - это состояние, называемое "склерозирующий лихен". Это более вероятно, если ваши симптомы продолжаются уже длительное время. Он представляет собой пятнистую белую сыпь и часто встречается в области гениталий (хотя может появляться в других местах на теле). Некоторые кожные заболевания, такие как экзема и псориаз, также могут вызвать покраснение и зуд в области влагалища и наружных половых органов.
✔ Лечение.
Лихен вульвы - это состояние, которое очень просто контролировать, но не так легко вылечить. Вам необходимо будет обратиться к специалисту дерматологу для получения экспертного заключения, может ли быть зуд влагалища вызван лихеном, и что делать дальше. При подтверждении диагноза и выявлении причины лечат данное заболевание мазями со стероидами.
4. Климактерические изменения
Это связано со снижением уровня эстрогена, возникающего при приближении и во время менопаузы, что приводит к атрофии внутри влагалища. Это истончение слизистой оболочки, которое может привести к чрезмерной сухости вагины. Сухость может вызвать зуд и раздражение, если вы не лечитесь от этого. Иначе говоря, недостаток эстрогена после наступления менопаузы может сделать слизистую оболочку влагалища и кожу вульвы более склонными к нарушению структуры.
Врач гинеколог-эндокринолог в таких случаях назначает местное лечение в виде кремов, содержащих гормональные компоненты в своем составе.

5. Кормление грудью
Многие женщины не знают, что грудное вскармливание может привести к тому, что слизистая оболочка влагалища станет более атрофичной и склонной к сухости и раздражению. Попробуйте использовать смазку на водной основе, чтобы облегчить неприятные признаки, особенно после полового акта с мужем. При отсутствии положительной динамики в течение недели другой - проконсультируйтесь с вашим акушером.
6. Аллергическая реакция
Недавно вы использовали новый гель для душа, пенную ванну или моющее средство для одежды. Зуд во влагалище после секса появился из-за нового презерватива? Причина вашего беспокойства может быть сведена просто к аллергии на новый состав!
Другая распространенная причина симптомов вагинальног зуда - аллергическая реакция на смягчитель ткани, гигиенические средства или мыльные продукты, используемые для стирки.
✔ Как избавиться.
Вы можете увидеть, если ваши симптомы облегчаются или проходят, если быстро отказаться от этих продуктов. А на первое время облегчите состояние с помощью антигистаминного препарата, который может быть получен в любом аптечном пункте без рецепта.
7. Половые бородавки / кондиломы
Остроконечные кондиломы в интимной зоне могут вызвать зуд. У входа или внутри влагалища они появляются в виде одиночных или множественных новообразований или сосочков с неровной поверхностью и вызваны различными типами вируса папилломы человека (ВПЧ), обычно низкого риска. Инфицирование микроорганизмом слизистых влагалища может сопровождаться зудом неопределенной локализации с переменной интенсивностью.
✔️ Лечение.
С тех пор, как началась программа вакцинации против ВПЧ, заболеваемость бородавками снизилась. При наличии видимых образований проводится их радиоволновое устранение.
⚠️ Важно посетить хорошую гинекологию как можно раньше, если думаете, что у вас есть генитальные бородавки. При подтверждении подозрений на их наличие пациентка будет направлена к врачу для удаления кондилом.
8. Гигиена
Правильность соблюдения всего спектра гигиенических интимных процедур могут играть определенную роль в возникновении зуда вульвы и влагалища. Если вы сидите в потной спортивной одежде или не меняете свое нижнее белье ежедневно, это может закончиться знакомством с вагинальным зудом. Но точно так же душистые средства для душа, спреи для женской гигиены, пузырьковые ванны, душистые прокладки для трусиков и даже цветная туалетная бумага в определенных случаях могут вызывать раздражение слизистой. То есть эти раздражители могут вызвать аллергическую реакцию, которая вызывает зудящую сыпь на различных участках тела, включая влагалище.

✔️ Что предпринять.
Следует соблюдать простые меры предосторожности, например, как можно чаще менять одежду для спорта на иную подходящую, использовать простые увлажняющие мыла и выйти из этого порочного круга "зуд-царапина-зуд".
9. Предраковые изменения или онкология
Если ваше влагалище чешется внутри и на входе сильная сухость, пожалуйста, не паникуйте и не спешите с этим выводом - рак вульвы встречается крайне редко. Одна из вышеперечисленных причин (№№1-8) является гораздо более вероятной причиной вагинального зуда, чем рак. Однако, если симптомы сохраняются без видимых на то причин, важно посетить врача, чтобы исключить что-либо более серьезное. Это еще одна причина того, что ежегодные осмотры у гинеколога имеют важное значение. Кстати, онкологические болезни влагалища и наружных половых органов чаще встречается в пожилом возрасте (60+).
✔️ Лечение:
Если у вас диагностирован рак вульвы или предрак, лечение обычно проводится путем местного иссечения очага. Иногда может потребоваться дополнительные воздействия.
10. ЗППП
Разнообразные ИППП у женщин могут передаваться во время незащищенного полового акта и вызывать зуд во влагалище. В таких случаях врачи рекомендуют женщине сдать анализы (мазки и ПЦР) на такие болезни, как:
- хламидиоз
- генитальные бородавки
- гонорея
- генитальный герпес
- трихомониаз
Эти состояния также могут вызывать дополнительные симптомы, в том числе зеленые или желтые выделения из влагалища, неприятный запах и боль при мочеиспускании.

11. Лобковые вши
Никто не хочет думать о жуках, ползающих по какой-либо части их тела, но особенно "там". К сожалению, это именно то, что лобковые вши (Pthirus pubis - лат., иначе, крабы) - легко передаваемое заражение маленькими жуками в ваших гениталиях, которые заставляют вас чесать свое влагалище. Есть две причины зуда: это укусы вшей и яйца (гниды), которые они откладывают на вашей коже. Оба этих фактора вызывают раздражение.
Теперь о действительно плохая новость: секс - не единственный способ получить вши на лобке. Например, вы идете в грязную гостиницу и на простынях, на которых вы спали, есть гниды или вши, а затем вы идете домой к своему партнеру и занимаетесь сексом. Или, может быть, вы одолжите кому-то свои брюки и затем наденете их, и спустя некоторое время почувствуете, как насекомые по одиночке и группами вползают и начинают знакомиться с вашим влагалищем.
Хотя этот зуд во влагалище можно лечить с помощью безрецептурных препаратов, мораль этой истории такова:
✔ практикуйте безопасный секс,
✔ внимательно читайте рейтинги отелей и,
✔ возможно, никому не позволяйте одолжить ваши штаны.
Что делать при зуде влагалища
Важно обратиться к гинекологу для выявления причины вагинального зуда, если он достаточно сильный, чтобы нарушить вашу повседневную жизнь или сон. Вам также следует пойти к врачу и узнать, как и чем лечиться, если влагалищный зуд, жжение и выделения длятся более одной недели или если все это возникает вместе со следующими симптомами:
- язвы или волдыри на вульве;
- боль или нежность в области половых органов;
- генитальное покраснение или отек;
- проблемы с мочеиспусканием;
- необычные выделения из влагалища;
- дискомфорт во время полового акта.
Если вы обеспокоены каким-либо из вышеперечисленных симптомов, всегда посещайте своего врача для выяснения их причин и назначения правильного лечения.
Читайте также:

