Если в отеле кишечная инфекция
Обновлено: 25.04.2024
Однако всегда найдутся микробы и вирусы, которые обойдут все защитные барьеры, и человека, ни разу не столкнувшегося с кишечной инфекцией, не существует.
Главная причина таких инфекций очень проста (о ней твердят всем с самого детства, но зачастую мы не обращаем на все уверения взрослых внимания): несоблюдение элементарных гигиенических норм. Ведь нет ничего сложного в том, чтобы помыть руки после улицы и перед едой, правильно хранить продукты, тщательно мыть овощи. Сложного и правда нет, но наша лень часто берет верх над разумом, и потом, уже заболев, мы обычно сожалеем о том, что не следовали простейшим мерам предосторожности.
Какие бывают кишечные инфекции?
Пиком распространенности кишечных инфекций - в особенности среди детей - считается конец лета-осень. Ребенок начинает посещать школу или детский сад, соответственно, частично выпадает из-под родительского контроля, тесно контактирует со сверстниками, которые могут быть носителями той или иной инфекции, и, как следствие, риск заболеть кишечными инфекциями возрастает. Не помыл руки, съел что-то с земли (это все-таки больше касается детей в детском саду) да даже попил из-под крана воду - вот далеко не полный список того, откуда в организме может завестись кишечная инфекция.
Тип кишечной инфекции зависит от ее возбудителя. Ими могут быть бактерии - дизентерийная палочка, сальмонелла, стафилококк, палочка брюшного тифа, вибрион холеры и некоторые вирусы. Одни бактерии живут в воде, другие - в различных продуктах питания, причем не любых, а совершенно конкретных. Например, в случае с сальмонеллой - это яйца, в других случаях источником заражения могут выступить молочные продукты, мясо или немытые овощи.
По данным международных исследований [ii] , от 50 до 80% случаев ОКИ у детей обусловлено диареегенными вирусами. В первую очередь к таковым относятся ротавирусы группы А и норовирусы 2-го генотипа. В России частота ротавирусного гастроэнтерита в структуре заболеваемости ОКИ составляет 7–35%, а среди детей до 3 лет — превышает 60%.
Несмотря на превалирование диареегенных вирусов, проблема ОКИ бактериальной этиологии не теряет своей актуальности. Наиболее часто встречающимся бактериальным возбудителем ОКИ у детей являются сальмонеллы; показатели заболеваемости находятся на достаточно высоком уровне (30–35 на 100 тыс. населения), а их доля в структуре ОКИ составляет около 7%.
Наряду с сальмонеллезами в структуре ОКИ бактериальной этиологии сохраняют свою актуальность эшерихиозы. Иерсиниоз и шигеллез в настоящее время встречаются относительно редко и имеют место лишь в 0,9 и 0,3% случаев, соответственно.
Кишечная инфекция: симптомы
Кишечная инфекция (или острый гастроэнтерит) в особенности распространена среди детей, которые, как известно, не придают большого значения нормам гигиены. Основной причиной острых гастроэнтеритов в 80% случаев являются ротавирусы, а также адено- и энтеровирусы [iii] . Вирус, попадая в организм ребенка, поражает клетки слизистой оболочки кишечника - энтероциты, которые отвечают за пристеночное пищеварение и всасывание, в результате чего развивается основной симптом заболевания - диарея. Кроме того, нарушается микрофлора кишечника и работа всего желудочно-кишечного тракта в целом. Поэтому у больного ребенка может появится рвота, боли в животе и метеоризм [iv] . Указанные клинические проявления появляются внезапно на фоне высокой температуры. При тяжелом течении гастроэнтерита возможно развитие серьезных осложнений на фоне обезвоживания и интоксикации, требующих проведения неотложных мероприятий и даже госпитализации ребенка.
Патологические изменения в составе микрофлоры, вызванные ротавирусом, усугубляют негативное влияние на течение и исход болезни – происходит уменьшение количества полезной микрофлоры, повышается выраженность воспалительных процессов слизистой кишечника, нарастает интоксикация за счет высвобождения токсинов собственной патогенной микрофлоры кишечника [v] [vi] .
Так что же делать, если уже столкнулся с кишечной инфекцией? Как восстановить нормальную микрофлору кишечника? Что такое пробиотики и какое влияние они оказывают на организм?
Лактобактерии LGG как спасение от инфекции
В чем эффективность LGG?
Источники лактобактерий LGG
Кисломолочные продукты, содержащие лактобактерии LGG, безусловно, полезны для микрофлоры кишечника, однако не могут быстро и в полной мере ее восстановить, если инфицирование уже произошло. Именно поэтому целесообразность назначения пробиотиков при лечении кишечной инфекции (у детей в особенности) не вызывает сомнений у большинства специалистов – оно является патогенетически обоснованным, безопасным, и в соответствии принципами доказательной медицины относится к самому высокому уровню доказательности - А.
В России на сегодняшний день штамм LGG высокой концентрации (4х10 9 КОЕ) содержит только Нормобакт L. [xvi]
Нормобакт L больше, чем просто пробиотик: он не только восстанавливает микрофлору кишечника, но и укрепляет иммунитет. Ребенок реже болеет и быстрее выздоравливает при вирусах, инфекциях и аллергиях [xvii] .
Рекомендуемая схема приема препарата Нормобакт L: детям от 1 месяца до 3-х лет - по 1 саше в день во время еды курсом 10-14 дней. Детям старше 3-х лет - по 1-2 саше и более в день во время еды курсом 10-14 дней.

Во время летних отпусков, на морских курортах регистрируются вспышки кишечных инфекций. Куда бы вы ни отправились отдыхать, нужно следовать простым правилам профилактики, которые уберегут от кишечных инфекций, в том числе и ротавируса.
Что нужно знать о ротавирусе
Вопреки распространенному мнению, подхватить ротавирус можно не только на диком пляже в РФ, но и за границей. Причем распространенность инфекций высока. Ежегодно на берегах Турции, Болгарии, Греции и даже Таиланде регистрируются вспышки заболевания.
Ротавирусная инфекция передается орально-фекальным путем. Возбудитель, то есть сам вирус, находится в воде, на земле, песке. Оседает на предметах личного использования, в том числе, и гигиенических. Распространение вируса происходит с плохо вымытыми овощами, фруктами, а также с некачественно приготовленной пищей.
Вирус устойчив. Он не боится перепадов температур, распространяется в любое время года. Но больше распространен летом. На морском курорте заразиться вирусом просто.
Этому способствует несколько факторов:
- высокая температура
- высокая плотность отдыхающих
- пренебрежение правилами гигиены
- особенности питания и др.
Тревожные признаки
Инкубационный период болезни продолжается 1-5 дней. Острый, когда проявляются симптомы болезни – около недели. К числу типичных признаков относят:
- Симптомы со стороны желудочно-кишечного тракта
- Признаки простудных заболеваний
- Выраженная тошнота и многократная рвота
- Диарея, которая сопровождается болью в животе
- Каловые массы пенятся
- Громкое урчание в животе
- Повышенная температуры
- Головная боль, лихорадка, слабость
- Насморк, отечность, красное горло
- При длительной рвоте возникают признаки обезвоживания. Это состояние может угрожать здоровью и жизни пациентов.
Как не заболеть ротавирусом на море?
Чтобы отпуск был полон положительных впечатлений, нужно строго следовать простым рекомендациям. Выполнять их несложно. ВОЗ рекомендует придерживаться следующих правил.
Фрукты, овощи, ягоды в широкой доступности летом и нередко это и является основой рациона. Такие продукты чаще употребляются в сыром виде, но всегда требует тщательной гигиенической обработки. Но другие продукты опасно есть без предварительной обработки.
Мясо, сырое молоко нередко заселены микроорганизмами, которые могут стать причиной кишечных инфекций. Но в ходе термической обработки возбудители инфекций уничтожаются. Важно, чтобы температура была равномерной и составляла минимум 70 градусов.
Летом рекомендовано есть исключительно свежеприготовленную пищу, то есть готовить на завтрак, обед и ужин. Остывшая еда – питательная среда для размножения возбудителей инфекции.
Если нет возможности готовить пищу каждый раз. То запас пищи нужно хранить либо в горячем виде, либо холодном. Такого правила рекомендовано придерживаться при хранении пищи более 4-5 часов. Детскую пищу вообще не рекомендовано хранить.
Категорически запрещено допускать контакта между уже приготовленными и сырыми продуктами. Насекомые часто являются переносчиками инфекций. Поэтому для надежной защиты нужно хранить всю приготовленную пищу в плотных контейнерах.
Вода в море может быть сколь угодно прозрачной. Но она не может быть чистой и не предназначена для питья, промывания горла и носа. При купании в море важно избегать попадания в рот и нос. Родители должны следить за тем, чтобы дети не смогли наглотаться воды.
Перед приемом пищи нужно тщательно мыть руки под проточной водой и мылом. Мыть руки нужно после купания, контакта с песком, галькой, ракушками. На пляже можно использовать антибактериальные средства и санитайзеры.
Перед тем как съесть фрукты или овощи, их нужно тщательно промыть под проточной водой. Еду запрещено оставлять под палящими солнечными лучами. Это один из факторов, который приводит к быстрому распространению инфекций.
Кроме того, открытые продукты питания на пляже привлекают насекомых, которые являются переносчиками кишечных инфекций.
Нужно избегать посещения сомнительных заведений общепита. Врачи не рекомендуют покупать пищу у пляжных разносчиков. Опасными будут не только пирожки, но и овощи, например, кукуруза.
После посещения пляжа необходимо тщательно вымыть руки под проточной водой с мылом. Только после этого можно принимать пищу. Некоторые врачи утверждают, что во время пребывания на пляже, целесообразно полоскать полость рта ополаскивателями с антисептической направленностью. Среди научных исследований можно найти противоречивые результаты. Поэтому следовать ли этому совету – решение принимает каждый самостоятельно.
Что делать если появились симптомы?
Лечение ротавирусной инфекции требует медицинского контроля. Ведь осложнения могут представлять опасность для здоровья и жизни.
После осмотра врач может назначить прием сорбентов, например, активированного угля. Важно восполнять потерянную жидкость и электролиты. Для этого может быть рекомендовано простая вода или же специальные растворы для регидратации.
Ротавирусная инфекция относится к классу кишечных. После заболевания наблюдаются дисбиотические нарушения в микробиоме кишечника. Поэтому в период реабилитации могут быть рекомендован прием пробиотических препаратов и коррекция режима питания.

Начнем с определений. Диарея путешественников – это внезапно возникшая водянистая диарея, три и более раз в течение суток, в сочетании с одним из перечисленных симптомов: тошнота, рвота, спазмы в животе, лихорадка, императивные позывы к дефекации, которая начинается в течение 5 – 15 суток с момента прибытия на место отдыха и не связана с употреблением некачественной пищи или заглатыванием воды в открытых водоемах.
Как этой напасти избежать, то есть о профилактике. Отпуск, так как он скоротечен и бывает у большинства всего раз в году, является крайне ответственным мероприятием, и нужно приложить определенные усилия, чтобы он не был испорчен хотя бы такими контролируемыми событиями, как желудочно-кишечные расстройства. И для этого о планируемом месте отдыха необходимо заранее узнать следующие вещи:
Что еще проявляется схожей симптоматикой?
Про питание в подозрительных местах не менее подозрительной пищей упоминать не хочется, так как здесь может идти речь не о милых вирусных диареях, а о настоящих пищевых отравлениях с крайне тяжелыми последствиями и госпитализацией. Поэтому если дорожите собой и своим отпуском, надо думать о том, где и что вы будете кушать. Нарезки салатов вообще лучше не брать, если есть хотя бы малейшее подозрение на санитарную чистоту, а для этого достаточно внимательно осмотреть обеденный зал – насколько там чисто – и при малейшем подозрении, если нет желания менять место обеда, заказывать только свежеприготовленную горячую пищу.
Что делать? И чем заранее укомплектовать свою аптечку, если несмотря на все предосторожности неприятность все-таки случилась и на телефоне или в режиме ближайшего доступа нет знакомого врача, который вам ответит, а отельный вообще придет только завтра, и при этом он еще и русского не знает, а у вас с иностранными языками тоже не очень.
Сразу хочется сказать, чего делать ни в коем случае нельзя никогда ни при каких условиях и вообще из дома не брать. Антибиотиков в вашей аптечке быть не должно, чтобы вам ни говорили мамы-бабушки и фармацевт в аптеке. Никогда, слышите, вообще никогда нельзя пить антибиотики без назначения врача! Ни при каких условиях. Не покупайте, а если купили – прямо сейчас выбросьте из походной аптечки. При вирусных диареях от них толку ноль, а что бывает при бактериальных – описано ниже.
Почему антибиотики ни в коем случае нельзя использовать без точного микробиологического диагноза?
- В 2011 году в Германии пациенты начали массово умирать от неизвестной кишечной инфекции, поев то ли салат, то ли огурцы, и смертей было настолько много, что бывший тогда главным санитарным врачом Геннадий Онищенко перекрыл наши границы для ввоза плодоовощной продукции из европейских стран до выяснения причин случившегося. После нескольких недель настоящей паники, когда искали хотя бы продукт, который все это вызвал, чтобы поймать возбудителя, а люди продолжали погибать в больницах, выяснилось, что виной всему стала кишечная палочка определенного вида (штамма по науке), обладающая свойством вызывать гемолитико-уремический синдром. И проявлялся этот синдром ровно тогда, когда эту палочку начинали истреблять антибиотиками, которые рутинно назначали при диарее – палочки погибали, разрушались, из них выплескивался токсин, который расплавлял кровь и уничтожал почки. В результате люди умирали. Когда это выяснилось и пациентов перестали пичкать бактерицидными антибиотиками, массовый мор прекратился. С тех пор в рекомендациях по лечению пищевых токсико-инфекций строжайше запрещено без проведения микробиологии назначать бактерицидные антибиотики.
В современной медицине левомицетин используется только как наружное средство – в виде мазей для лечения гнойных ран и стоматологических гелей для лечения гранулем на корнях зубов, но до сих пор с упорством, достойным лучшего применения, бабушки запихивают его в рюкзачки внуков, отправляющихся на отдых, а люди возраста 40+ живут по заветам родителей тех времен, когда антимикробных препаратов почти не было, и кладут в аптечки, производители производят, а аптеки до сих пор продают.
Еще одним не менее страшным осложнением применения левомицетина является псевдомембранозный колит, который при развитии мегаколона дает такую же почти 100% летальность. Автор этой статьи потерял пациента, так как вообще ничего сделать не успели, и это в очень хорошо оснащенной больнице. Пациент, со слов родственников, как раз самополечил диарею и даже вылечил, только потом зачем-то умер. Итак, повторюсь, НИКОГДА и ни при каких условиях самостоятельно и безнадзорно не вздумайте использовать левомицетин, и если он есть дома – немедленно выбросьте.
1. Регидрон или его более дешевый аналог Тригидросоль, которые снимут симптомы интоксикации и восстановят водно-электролитный баланс в организме, ведь при диарее теряется много жидкости, что в жарком климате еще сильнее ухудшает самочувствие.
2. При наличии тошноты и рвоты (все по-разному переносят обезвоживание, и подобная симптоматика также может присутствовать) вернуть нормальный пассаж пищи помогут подъязычные или жевательные препараты домперидона, такие как Мотилиум Экспресс или более дешевый жевательный аналог Пассажикс. Все аналоги можно увидеть здесь. Хотелось бы обратить внимание, что в случае рвоты лучше всего использовать те формы, которые всасываются из ротовой полости, так как желудок их может выбросить очередным рвотным приступом.
3. Отдельно хотелось бы сказать о лоперамиде и его аналогах. Автор статьи не любит использовать этот препарат без точно установленного диагноза и его микробиологии. Дело в том, что лоперамид снижает тонус и моторику кишечника, прекращая диарею. Но дело в том, что диарея – это такой же защитный механизм нашего организма, как рвота, кашель или температура. С ее помощью организм выводит попавшие в него чужеродные микроорганизмы и токсины, и если этот механизм оборвать, то можно получить еще большую проблему – микробы в просвете желудочно-кишечного тракта будут активно размножаться, а токсины массово всасываться в кровь, так как всасывающая способность кишки колоссальна, и тут не то что до врача, тут до реанимации может оказаться недолго. Так что не стоит бездумно пить данный препарат, а заменить его можно следующим пунктом нашего перечня.
4. Лучше в аптечку положить такие препараты, как Смекта или ее более дешевый аналог Неосмектин. Они не останавливают моторику кишечника и работают как сорбенты, связывая на своих частицах токсины и микроорганизмы, и выводя их, не вмешиваясь в работу самого организма. Таким образом, диарея останавливается за счет того, что все лишнее из кишки выведено, то есть физиологическим путем. Самым же дешевым сорбентом был и остается активированный уголь, главное правильно его использовать. Подсказываю – глотать целыми таблетками бесполезно, нужно растолочь по одной таблетке на каждые 10 килограмм веса, размешать в стакане воды и выпить полученную смесь. Тогда данный препарат будет проявлять свои адсорбирующие свойства.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
Этой статьей мы начинаем рассмотрение представителей микробиологического мира, с которыми чаще всего встречаем в ежедневной клинической практике, и темой сегодняшнего разговора будет кишечная палочка, она же Escherichia coli (E.coli).
Материалы предназначены исключительно для врачей и специалистов с высшим медицинским образованием. Статьи носят информационно-образовательный характер. Самолечение и самодиагностика крайне опасны для здоровья. Автор статей не дает медицинских консультаций: клинический фармаколог — это врач только и исключительно для врачей.
Автор: Трубачева Е.С.,
врач – клинический фармаколог
Этой статьей мы начинаем рассмотрение представителей микробиологического мира, с которыми чаще всего встречаем в ежедневной клинической практике, и темой сегодняшнего разговора будет кишечная палочка, она же Escherichia coli (E.coli).
Микробиологические аспекты
E.coli относится к типичным представителям семейства Enterobacteriaceae, являясь грамотрицательной бактерией, факультативным анаэробом в составе нормальной кишечной микрофлоры человека. Но тут же становится патогеном, выбравшись из среды нормального обитания, хотя отдельные штаммы являются патогенными и для желудочно-кишечного тракта. То есть кишечная палочка относится к кишечным комменсалам, кишечным патогенам и внекишечным патогенам, каждый из которых мы кратко разберем.
К штаммам E.coli, действующим как кишечные патогены и встречающимся чаще других, относятся:
- Штамм серотипа O157:H7 (STEC O157) или так называемый энтерогеморрагический штамм E.coli, который является причиной 90% случаев геморрагических колитов и 10% случаев гемолитико-уремического синдрома. Встречается достаточно часто, а если вы работаете в стационарах плановой помощи, то это один из обязательных анализов для принятия решения о госпитализации, так что так или иначе он на слуху. Проблема инфицирования этим возбудителем связана с употреблением плохо термически обработанной пищи и передачи штамма контактным путем от человека к человеку, проще говоря, через руки.
- Второй крайне опасный высоко-патогенный штамм кишечной палочки – O104:H4, вызвавший в Германии 2011 году эпидемию с высоким уровнем смертности среди пациентов с пищевыми токсико-инфекциями вследствие развития гемолитико-уремического синдрома. Если помните, это была очень громкая история с перекрытиями границ для испанских огурцов, потом вообще для всей плодоовощной продукции из Европы в Россию, пока искали хотя бы источник, не говоря уж о виновнике тех событий. Окончательно виновными тогда были обозначены листья салата, в поливе которых использовалась вода с признаками фекального заражения, а затем речь пошла уже о пророщенных семенах, которые так же полили фекально-зараженной водичкой. Так вышли на конкретный штамм E.coli – O104:H4, который, подвергшись санации антибиотиком, выплескивает эндотоксин, вызывающий гемолиз и острую почечную недостаточность. В итоге – массовая летальность пациентов, получавших антибиотики.
Затем тот же штамм обнаружился при вспышке ПТИ в Финляндии, но к тому времени пациентов с диареями до появления микробиологических результатов перестали лечить бактерицидными антибиотиками и ситуация была купирована в зародыше.
И третий громкий (для нашей страны) случай – это массовое заболевание питерских школьников в Грузии, где так же был выявлен этот штамм (пресс-релиз Роспотребнадзора по данному случаю лежит здесь).
Когда кишечная палочка выступает внекишечным патогенном? Почти всегда, когда обнаруживается вне места своего нормального обитания.
- Заболевания мочевыводящий путей. Здесь E.coli является абсолютным лидером и играет ведущую роль в развитии:
- Острых циститов
- Пиелонефритов
- Абсцессов почек и
- Простатитов
Этот факт объясняется близким анатомическим расположением двух систем и огрехами в личной гигиене, что позволяет на этапе эмпирической терапии вышеперечисленных заболеваний сразу же назначать препараты, активные в отношении кишечной палочки.
- Заболевания желудочно-кишечного тракта:
- Диарея путешественников
- Интраабдоминальные абсцессы и перитониты, чаще всего носящие вторичный характер (прободение кишки в результате первичного заболевания, либо при дефектах оперативного вмешательства)
- Инфекции центральной нервной системы у очень ослабленных пациентов, результатом чего будет развитие менингитов. Встречается в основном у лиц старческого возраста и новорожденных. Кроме того, в случае внутрибольничного заражения менингит может развиться в результате плохой обработки рук медицинского персонала перед оперативным вмешательством или перевязками.
- Инфекции кровотока, а именно сепсис, как продолжение развития заболеваний мочевыводящих путей, ЖКТ и билиарного тракта вследствие метастазирования очага инфекции. Лечению поддается крайне тяжело, особенно если задействованы внутрибольничные штаммы, летальность чрезвычайно высокая.
- Инфекции кожи и мягких тканейкак следствие раневых инфекций после вмешательств на органах брюшной полости.
- Внутрибольничные пневмонии, вызванные устойчивыми штаммами кишечной палочки, целиком связаны с дефектами ухода за пациентом и фактором чистоты, точнее ее отсутствия, рук медицинского персонала или ухаживающих родственников. Факт внутрибольничного заражения доказывается элементарно, что будет наглядно продемонстрировано в следующем разделе.
- Послеродовые (и не только) эндометриты. Вынуждены упомянуть и эту патологию, так как инфицирование кишечной палочкой встречается все чаще и чаще, а большой настороженности нет. Как результат, можно очень сильно промахнуться с антибактериальной терапией и, как следствие, прийти к экстирпации органа в виду неэффективности антибиотикотерапии. Натолкнуть на мысль может более позднее, чем обычно, поступление и более агрессивное, чем обычно течение. Дополнительный осмотр прианальной области так же может натолкнуть на вероятность развития именно такого инфицирования.
(часть вторая) Практические вопросы диагностики и лечения.
Когда мы можем заподозрить, что перед нами пациент с инфекцией, вызванной кишечной палочкой?
- Пациенты с диареей, приехавшие из отпуска и все-таки смогшие прийти на прием (диарея путешественников или энтеротоксигенные штаммы E.coli).
- Пациенты со всеми заболеваниями мочевыделительной системы, в том числе беременные, но строго с наличием симптоматики (не надо лечить бессимптомную бактериурию, иначе вырастите резистентные штаммы и создадите проблему и себе, и женщине, и роддому в последующем).
- В стационарах – нозокомиальные пневмонии, послеоперационные менингиты, перитониты, сепсисы и т. д., носящие вторичный характер.
Подтвердить или полностью исключить кишечную палочку из возбудителей может только микробиологическое исследование. Конечно, в современных условиях микробиология уже становится практически эксклюзивом, но мы пришли учиться, а учится надо на правильных примерах, поэтому далее будет рассмотрен ряд антибиотикограмм, выполненных автоматизированными системами тестирования. Вдруг вам повезет, и в вашем лечебном учреждении все уже есть или в ближайшее время будет, а вы уже умеете с этим всем работать?
Если вы читаете данный цикл по порядку, то в базовом разделе по микробиологии был выложен ряд антибиотикограмм некоего микроорганизма в контексте нарастания антибиотикорезистентности, и это была наша сегодняшняя героиня – кишечная палочка.
- Начнем с дикого и крайне симпатичного штамма E.coli, который живет в кишечнике и обеспечивает синтез витамина К. С ним сталкиваются доктора амбулаторной службы у пациентов с инфекциями мочевыводящих путей или в случае госпитализации у пациентов, которые не получали антибиотики около года. И именно такую чувствительность мы имеем в виду, когда назначаем эмпирическую антибиотикотерапию
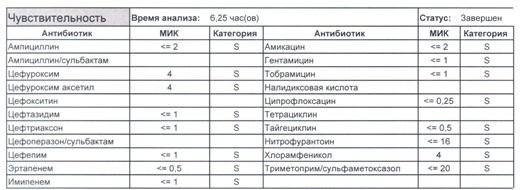
- Как видите, зверь чувствителен абсолютно ко всему, и это как раз тот случай, когда можно свободно пользоваться табличными материалами справочников или клинических рекомендаций, так как механизмы резистентности полностью отсутствуют.
- Если в ваши руки попал пациент, которого в течение последнего полугодия лечили антибиотиками пенициллинового ряда, то антибиотикограмма может выглядеть следующим образом.
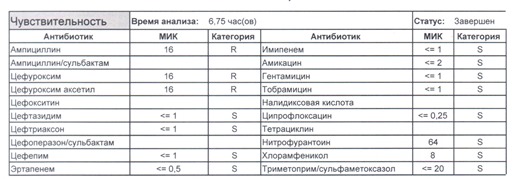
Если такая кишечная палочка окажется внекишечным патогенном, и перед вами будет беременная и ИМП (самый частый случай), то нам необходимо преодолеть резистентность к пенициллинам, то есть подавить деятельность пенициллиназ. Соответственно высокую эффективность продемонстрируют препараты с ингибиторами бета-лактамаз, чаще всего амоксициллина/клавуланат, как наиболее безопасный и эффективный. Единственное, пациентку необходимо предупредить, что в результате стимуляции рецепторов кишечника может развиться антибиотик-ассоциированная диарея.
- Отдельно хотелось бы обратить внимание на следующий штамм E.coli, как типичного обладателя бета-лактамаз расширенного спектра. И эти БЛРС чаще всего вырабатываются в результате неуемного использования цефалоспоринов третьего поколения и совершенно конкретного его представителя – цефтриаксона.
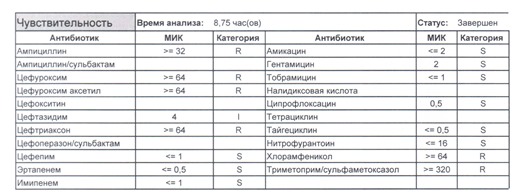
В каких ситуациях мы можем увидеть (или подумать) о таком звере:
- Пациент сам рассказывает, что получал цефтриаксон в промежутке полугодия
- Пациент был переведен из другого стационара (хотя там можно будет и следующую картинку обнаружить)
- Пациент ничего не получал, и вообще в больнице не лежал, но возбудитель попал с рук медицинского персонала, вызвав внутрибольничную инфекцию
- И самый простой случай – посев был взят в момент проведения терапии цефтриаксоном
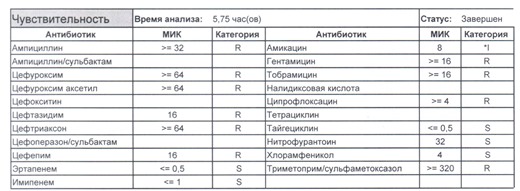
Подобный пациент не придет к вам своими ногами, его не увидит амбулаторная служба, это абсолютно стационарные больные, и если их привезут, то только из другого лечебного учреждения. Чаще всего это пациенты палат интенсивной терапии или реанимации, и такой возбудитель носит на 100% нозокомиальный характер.
Когда можем его обнаружить:
- вторичные перитониты,
- нозокомиальные пневмонии,
- пиелонефриты,
- послеоперационные менингиты,
- сепсис и т. п.
- Для эрадикации такого возбудителя нужен не просто отдельный обученный специалист и имеющая весь набор препаратов резерва аптека, но и напряженная работа эпидемиологической службы, так как подобный пациент должен быть изолирован в отдельную палату, а лучше изолятор (не подумайте, что бред – при правильной организации такие вещи вполне реальны) с проведением карантинных мероприятий, так как основная проблема появления подобного рода возбудителей в том, что они очень быстро разбегаются по всему корпусу (или стационару, если корпуса не изолированы) и обсеменяют все и вся, нанося вред другим ослабленным тяжелой болезнью пациентам и заселяя кишечники всего медицинского персонала.
- И еще одно крайне мерзкое свойство таких возбудителей – они умеют осуществлять горизонтальный перенос механизмов резистентности с другой флорой семейства Enterobacteriaceae, и даже если вы избавились от E.coli, неприятным сюрпризом может стать ее подруга клебсиелла, наносящая еще больший вред и по сути добивающая больного. Избавится полностью от этих возбудителей невозможно, для этого надо избавится от медицинского персонала как основных носителей, но контролировать можно – мероприятия подробно расписаны в действующих СанПиН 2.1.3.2630-10. Так что в случае выявления подобного возбудителя речь пойдет не только о лечении того пациента, у которого он обнаружен, но и проведения мероприятий по недопущению инфицирования всех остальных пациентов (а это, напомню, почти всегда ПИТ или ОРИТ), находящихся рядом.
- И в заключение необходимо упомянуть о панрезистентной E.coli, вооруженной полным спектром механизмов резистентности. В антибиотикограмме будут тотальные R, а МПК возбудителей пробьют все возможные потолки. К счастью для автора, она с таким зверем пока не сталкивалась, что связано с наличием работающей системы эпиднадзора, поэтому картинки не будет, хотя ее несложно представить. Такие пациенты, если кишечная палочка окажется патогеном, а не колонизатором (мало ли с чьих рук, например, в рану упала), к сожалению, почти не выживают, так как изначально являются крайне тяжелыми соматически, а кишечная палочка обычно подводит черту к их существования на бренной земле.
- Не допускать развития такой, не побоюсь этого слова, зверюги в ваших стационарах, а если появилась – гонять эпидемиологическую службу, чтобы избавляла руки и поверхности от такого рода заражения, что возможно только при условии наличия достаточного количества расходных материалов, перчаток и дезинфицирующих средств.
А теперь подведем небольшой итог нашего непростого разговора:
- Кишечная палочка – возбудитель очень серьезный и не следует его недооценивать. В ее типах также необходимо четко ориентироваться.
- В первую очередь о ней мы думаем при лечении инфекций мочевыводящих путей, особенно у беременных.
- Если перед нами пациент с признаками кишечной инфекции, то подход к терапии антибиотиками должен быть сугубо индивидуальным, и если состояние позволяет, то до получения микробиологии – вообще без антибиотиков. Если не позволяет – это должны быть бактериостатики.
- Мы никогда не лечим только анализ, и даже микробиологическое заключение, мы всегда лечим пациента со всем комплексом его симптомов и синдромов. Но микробиология помогает решить как дифференциально-диагностические задачи, что и позволяет отделить безусловный патоген от мирно живущего комменсала.
- Микробиологическая диагностика носит ключевое значение как для подтверждения самого возбудителя, так и для выбора необходимого антибиотика
- В случае выявления резистентных и панрезистентных возбудителей, помимо лечения самого пациента должна в полной мере задействоваться эпидемиологическая служба лечебного учреждения
Острая кишечная инфекция (ОКИ) — это инфекционное воспаление желудка и кишечника, которое проявляется диареей (жидкий стул более 3 раз в сутки), иногда тошнотой, рвотой и повышением температуры тела. Примерно в 80% случаев кишечная инфекция вызывается вирусами (очень часто это ротавирус), то есть применение антибиотиков не будет иметь никакого эффекта.
Чего нужно бояться при кишечной инфекции и как не попасть в больницу
Самое опасное для ребенка с поносом и рвотой — обезвоживание. Именно из-за него приходится госпитализировать ребенка, если родители не смогли его отпоить. Как этого не допустить, мы с вами очень подробно разберем ниже.
Что мне делать, если мой ребенок заболел ОКИ?
Чаще всего нетяжелые кишечные инфекции можно лечить в домашних условиях. При появлении симптомов заболевания желательно связаться со своим врачом и предупредить его, что ваш ребенок заболел, и подробно описать всю ситуацию. Диарея и рвота (плюс еще и повышение температуры) — это потеря воды и солей, а значит, первое и основное, что должны сделать родители — восполнить уже имеющиеся потери и постоянно компенсировать то, что будет теряться дальше.
Сколько давать жидкости?
В среднем для отпаивания ребенка при острой кишечной инфекции нужно примерно 100 мл на каждый килограмм массы тела (1000 мл для малыша весом 10 кг), но может понадобиться и больше. Чтобы было более удобно, вам нужно следить за тем, чтобы у ребенка была влажная кожа и писал он примерно раз в три часа. Если писаете реже – значит, недоработали, давайте больше пить, пока мочеиспускания не участятся.
Чем отпаивать?
Чем кормить?
Пока у ребенка рвота, ему вообще нет смысла давать еду — только жидкость. Когда рвота прекратится, то параллельно с отпаиванием вы можете предлагать уже и еду, но строго по аппетиту! Не нужно кормить насильно — это только вызовет рвоту и усилит понос. Дети на грудном вскармливании прекрасно обходятся грудным молоком + солевые растворы или компот при необходимости. Более старшие дети могут начинать с легко усваиваемых продуктов: фруктовые кисели, сухари с чаем, галетное печенье, рисовая каша (с компотом, например), супы не на бульоне.
Основное правило — давайте часто, но понемногу. Через день-два уже можно возвращаться к прежним продуктам (тому, что ел до болезни), исключив на некоторое время жареное, жирное и острое.
Какое еще лечение эффективно при кишечной инфекции?
Всемирная организация здравоохранения и другие крупные медицинские организации рекомендуют помимо восполнения жидкости и продолжения кормления принимать препараты цинка. Многочисленные исследования показали, что прием препаратов цинка (10–20 мг в сутки вплоть до прекращения диареи) существенно снижает тяжесть и продолжительность диареи у детей младше 5 лет. В настоящее время на основании проведенных исследований рекомендуется вводить цинк (10–20 мг/день) в рацион всех детей с диареей в течение 10–14 дней.
Также вы много слышали о пробиотиках. Доказано, что пробиотики снижают длительность диареи у детей на фоне кишечной инфекции в среднем на 24 часа. Это все, на что вы можете рассчитывать.
Можно ли детям назначать противодиарейный препарат лоперамид?
Нет. Это лекарство запрещено для применения детям в связи с риском развития угрожающих жизни побочных эффектов.
Если почти 80 % всех кишечных инфекций вызываются вирусами, значит, будут очень полезны противовирусные препараты?
А когда нужно давать антибиотики?
Антибиотики при острых кишечных инфекциях показаны довольно редко, в основном это так называемые инвазивные диареи, когда в кале появляется кровь. Еще их применяют в случае заболевания холерой, а также внекишечными бактериальными инфекциями, которые приводят к развитию диареи (пневмония, средний отит и т. д.). Как вы уже поняли, примерно в 80 % всех случаев кишечных инфекций антибиотики назначаются зря. И это как минимум.
Я не хочу, чтобы мой ребенок заболел. Как предотвратить это?
Как все запутано! А можно на примере объяснить, как же все-таки правильно лечить острую кишечную инфекцию?
А если у ребенка поднимается температура?
Вы можете дать жаропонижающий препарат для облегчения состояния — ибупрофен или парацетамол в обычной дозировке. Подробнее о лихорадке и методах борьбы с ней можете почитать Правда и мифы о лихорадке.
Малыш отказывается пить. Как поступить?
Сколько будет длиться этот понос?
В большинстве случаев самая острая фаза диареи прекращается за 5–7, реже — 9 дней. После этого у ребенка может оставаться на некоторое время жидковатый неоформленный стул, пока не восстановится кишечник, но это уже не профузный понос 10–20 раз за сутки.
Когда нужно немедленно обращаться к врачу?
По большому счету, в двух ситуациях:
1) если у ребенка в кале появилась кровь. Появление крови в кале говорит о поражении толстого кишечника, что чаще всего бывает при бактериальных кишечных инфекциях, — в таком случае может понадобиться антибиотик;
2) если вы не справились с отпаиванием, то есть, вопреки всем вашим стараниям, у ребенка кожа стала сухой и он не писал в течение 6 часов (у грудных детей памперс сухой на протяжении 6 часов), вам нужно обратиться за медицинской помощью, поскольку, скорее всего, понадобится внутривенное восполнение жидкости.
опубликовано 02/05/2016 16:26
обновлено 03/03/2019
— Инфекционные болезни
Читайте также:

