Фолликулярный гиперкератоз щитовидка зоб йододефицит
Обновлено: 26.04.2024
Узловые образования щитовидной железы выявляются примерно у 4–7% лиц, проживающих в регионах с нормальной йодной обеспеченностью. В регионах йодного дефицита распространенность узлового зоба значительно выше, особенно у женщин старше 40 лет, у которых она может превышать 30%.
Ключевые слова
Для цитирования:
For citation:
Узловые формы зоба представляют собой весьма гетерогенную патологию щитовидной железы как с позиции морфологии, так и в плане клинического течения: речь может идти о солитарных или множественных коллоидных узлах либо об опухолевых образованиях на фоне различного функционального состояния щитовидной железы. Анализируя данные разных авторов, можно сделать заключение о том, что злокачественные опухоли встречаются примерно в 5% случаев всех узловых образований'щитовидной железы.
При обнаружении в щитовидной железе пальпируемых узловых образований одной из основных целей обследования является исключение рака щитовидной железы. Дифференциальный диагноз доброкачественных и злокачественных узловых образований требует проведения комплексного обследования, так как ни один из используемых на сегодняшний день методов не обладает 100% специфичностью и чувствительностью в отношении диагностики рака щитовидной железы.
Единственным методом морфологической диагностики узловых образований щитовидной железы является тонкоигольная аспирационная биопсия (ТАБ) с последующим цитологическим исследованием. ТАБ щитовидной железы позволяет поставить точный морфологический диагноз в 70—85% случаев. Морфологический материал, полученный при ТАБ, принято делить на 4 категории: доброкачественные изменения; злокачественные изменения; изменения, подозрительные на злокачественные; недостаточный для цитологического исследования материал.
Доброкачественные изменения включают в себя коллоидный зоб, тиреоидиты, кисты, нормальную ткань щитовидной железы. Злокачественные изменения обнаруживают в 4—5% случаев. К этой группе относят папиллярный рак (самая частая злокачественная опухоль щитовидной железы), медуллярный рак, лимфомы и метастазы опухолей другой локализации.
В группу изменений, подозрительных на злокачественные, или неопределенных изменений на цитологическом этапе включают фолликулярные и гюртлеклеточные опухоли щитовидной железы. Выделение этой группы является следствием ограниченных возможностей ТАБ в диагностике этих новообразований щитовидной железы. На основании цитологического исследования не представляется возможным отличить фолликулярную аденому от фолликулярного рака. Именно поэтому их объединяют термином "фолликулярная неоплазия".
Фолликулярная неоплазия: определение, классификация, эпидемиология
Фолликулярная неоплазия — это группа новообразований, цитологическая картина которых характеризуется преобладанием в пунктате фолликулярных структур с полиморфизмом или без него.
Распространенность фолликулярной неоплазии по данным ТАБ составляет 10—15% среди всех узловых образований щитовидной железы. В подавляющем большинстве случаев речь идет о доброкачественных образованиях. Тем не менее примерно в 1 из 10—15 случаев фолликулярная неоплазия оказывается злокачественным образованием (высокодифференцированным фолликулярным раком).
Фолликулярные образования считаются доброкачественными, если отсутствует инвазия в сосуды и капсулу опухоли. Таким образом, гистологическое исследование является решающим в дифференциальной диагностике фолликулярных опухолей щитовидной железы.
Что же служит критерием постановки диагноза? Инвазия капсулы, инвазия в вены и рост за пределы капсулы — это диагностические критерии фолликулярного рака щитовидной железы. Критерием сосудистой инвазии является исключительно прорастание вен, потому что разрастание опухоли по капиллярам в веществе опухоли не имеет диагностического и прогностического значения.
Для оценки инвазивности роста опухоли требуется исследование нескольких срезов ее периферийных частей. Очевидно, что оценить инвазию сосудов или капсулы невозможно при цитологическом исследовании. Подобные проблемы появляются и при интраоперационной оценке замороженных срезов.
Фолликулярная аденома: морфология, тактика лечения, прогноз
Фолликулярная аденома определяется как доброкачественная инкапсулированная опухоль из клеток фолликулярного эпителия, чаще единой структуры, состоящая из мономорфных укрупненных тироцитов. Аденомы чаще всего являются солитарными, хотя возможны и первично-множественные опухоли.
Согласно гистологической классификации опухолей щитовидной железы (ВОЗ, 1988), терминология, используемая для отображения структуры фолликулярных аденом, включает в себя следующие варианты: нормофолликулярная, макрофол- ликулярная, микрофолликулярная (фетальная), трабекулярная и солидная (эмбриональная).
Микрофолликулярная аденома может иметь различные признаки. Клетки могут формировать хорошо дифференцированные фолликулы, схожие с нормальными фолликулами, или иметь трабекулярный характер с рудиментарными фолликулами или без них.
Изредка фолликулярная аденома содержит клетки Бишара, которые представляют собой цитологически атипичные клетки с огромным гипер- хромным ядром, иногда находят клетки с множественными ядрами. Эти изменения также доброкачественные.
Методом выбора оперативных вмешательств при фолликулярной аденоме являются резекция щитовидной железы или гемитиреоидэктомия. Прогноз благоприятный.
Фолликулярный рак: морфология, тактика лечения, прогноз
Фолликулярный рак составляет 2—5% всех опухолей щитовидной железы. Фолликулярная карцинома чаще представляет собой единичную опухоль щитовидной железы, более или менее инкапсулированную. Отмечают склонность фолликулярного рака к прорастанию кровеносных сосудов (но не лимфатических).
В зависимости от степени прорастания окружающих тканей выделяют опухоли с минимальной (инкапсулированные) или со значительной инвазией. Это подразделение имеет большое клиническое значение, так как прогноз хуже при значительной инвазии. В целом нет затруднения в подразделении двух гистологических типов.
Более 50% случаев всех фолликулярных опухолей составляют опухоли с минимальной инвазией. Макроскопически фолликулярный рак с минимальной инвазией неотличим от фолликулярной аденомы. Диагноз злокачественности базируется на наличии сосудистой инвазии и/или инвазии всей толщины капсулы. Часто необходимо исследование множества срезов с периферии опухоли для исключения или подтверждения инвазии. Цитологически опухоли с минимальной инвазией практически неотличимы от доброкачественных аденом и цитологическое исследование не в состоянии дифференцировать злокачественное повреждение от доброкачественного. Срочное гистологическое исследование замороженных срезов, даже из множества различных участков узла, также не всегда позволяет поставить правильный диагноз. В случаях со значительной инвазией видна инфильтрация ткани щитовидной железы, поэтому возникает меньше диагностических трудностей.
При микроскопическом исследовании степень дифференцировки опухоли может варьировать. Как минимально, так и значительно инвазивный фолликулярный рак морфологически вариабелен — от дифференцированных с хорошо сформированными фолликулами, содержащими коллоид, до плохо дифференцированных с солидным характером роста. Для определения прогноза важно принимать во внимание как характер инвазии, так и степень дифференцировки, так как близкой корреляции между этими двумя показателями нет.
Диссеминация фолликулярного рака происходит гематогенным путем, чаще всего опухоль метастазирует в кости, легкие, мозг и печень. Гематогенные метастазы часты при варианте с выраженной инвазией и редко встречаются при минимальной инвазии.
Методом лечения при фолликулярном раке является тиреоидэктомия с последующей радиойод- терапией. Пациентам, оперированным по поводу предположительно доброкачественных опухолей, оказавшихся при гистологическом исследовании фолликулярным раком (как правило, с минимальной инвазией), рекомендовано повторное оперативное вмешательство — тиреоидэктомия. Аргументами в пользу радикального оперативного вмешательства являются снижение риска рецидива; лучшая выживаемость при размерах опухоли более 1,5 см; возможность проведения радиоабляции |31 1 остаточной тиреоидной ткани; возможность использовать тиреоглобулин в качестве маркера рецидива заболевания.
Прогностические факторы при фолликулярном раке
Больные фолликулярным раком со значительным инвазивным ростом имеют менее благоприятный прогноз. У пациентов с инкапсулированными фолликулярными опухолями щитовидной железы отмечается лучшая выживаемость (10-летняя более 80%). Ряд исследователей оценивали клинические и морфологические факторы, ассоциированные с неблагоприятным исходом. К ним относятся пожилой возраст на момент постановки диагноза, мужской пол, рост за пределы щитовидной железы или метастазирование на момент постановки диагноза, продолженная инвазия в сосуды, солидная или трабекулярная структура, анеуплоидные популяции клеток. Факторы неблагоприятного прогноза представлены в таблице.
Выраженная сосудистая инвазия, без сомнения, является фактором неблагоприятного прогноза. Некоторые гистологические варианты фолликулярного рака, такие как гюртлеклеточный, также часто имеют худший прогноз. Такие опухоли, как правило, менее дифференцированы и демонстрируют низкую способность к захвату радиоактивного йода. Между степенью сосудистой инвазии и степенью дифференцировки опухоли не всегда прослеживается четкая корреляция, поэтому эти свойства опухоли должны учитываться независимо друг от друга.
Распространение опухоли за пределы капсулы щитовидной железы также является независимым фактором неблагоприятного прогноза. Прорастание опухоли за пределы железы наблюдается в 3— 5% случаев фолликулярного рака. Такие пациенты подвергаются большему риску рецидивов, развитию отдаленных метастазов и смерти, связанной с опухолевым процессом.
Йододефицитные заболевания щитовидной железы – тиреоидная патология, развивающаяся в результате недостатка йода в организме. Признаками йодного дефицита могут служить увеличение размеров щитовидной железы, дисфагия, ухудшение памяти, слабость, хроническая усталость, сухость кожи, ломкость ногтей, увеличение массы тела. Йододефицитные заболевания щитовидной железы диагностируются эндокринологом с учетом данных лабораторных анализов (уровня ТТГ и тиреоидных гормонов), УЗИ щитовидной железы, тонкоигольной биопсии. Терапия йододефицитных заболеваний может включать монотерапию калия йодидом, назначение L-тироксина или комбинированное лечение (L-тироксин+ препараты йода).
Общие сведения
Йододефицитные заболевания щитовидной железы включают ряд патологических состояний, обусловленных нехваткой йода в организме, возникновение и развитие которых можно предотвратить достаточным потреблением этого микроэлемента. К йододефицитным заболеваниям относится не только патология щитовидной железы, но и состояния, вызванные дефицитом тиреоидных гормонов.
Йод является незаменимым для функционирования организма микроэлементом. Организм здорового человека содержит 15-20 мг йода, 70-80% из которого скапливается в щитовидной железе и служит необходимым компонентом для синтеза тиреоидных гормонов, состоящих на 2/3 из йода: трийодтиронина (Т3) и тироксина (Т4). Потребность в суточной норме йода составляет от 100 до 200 мкг, а за свою жизнь человек употребляет 1 чайную ложку йода (3-5 г). Периодами повышенной необходимости йода для организма являются половое созревание, беременность и время кормления грудью.
Йододефицит в окружающей среде (в почве, воде, продуктах питания) и, следовательно, недостаточное естественное его поступление в организм вызывает сложную цепь компенсаторных процессов, призванных поддержать нормальный синтез и секрецию гормонов щитовидной железы. Стойкий и длительный недостаток йода проявляется возникновением ряда йододефицитных заболеваний щитовидной железы (диффузного и узлового зоба, гипотиреоза), невынашиванием беременности, перинатальной смертностью, физической и умственной отсталостью детей, эндемическим кретинизмом.

Виды йододефицитов
Наиболее часто йододефицит в организме проявляется развитием диффузного эутиреоидного зоба – равномерного увеличения (гиперплазии) щитовидной железы. Диффузный зоб возникает как компенсаторный механизм, обеспечивающий достаточный синтез тиреоидных гормонов в условиях нехватки йода.
Диффузный зоб, развивающийся у лиц, проживающих в местности с йододефицитом, называется эндемическим, а в местности с достаточным содержанием йода – спорадическим. По критериям ВОЗ, если более 10% населения региона страдает диффузной гиперплазией щитовидной железы, то данный регион признается эндемическим по зобу. Гораздо реже развитие эндемического зоба бывает связано не с йододефицитом, а с действием химических соединений: тиоцианатов, флавоноидов и пр. На сегодняшний день эндокринология не имеет точных данных о механизме возникновения спорадического зоба. Этот вопрос малоизучен. Считается, что в большинстве случаев спорадический зоб связан с врожденными нарушениями ферментативных систем, осуществляющих синтез тиреоидных гормонов.
Вторым по частоте возникновения йододефицитным заболеванием щитовидной железы среди взрослого населения является узловой зоб – неравномерная, узловая гиперплазия щитовидной железы. На ранних этапах узловой зоб не ведет к нарушению функций щитовидной железы, однако при приеме препаратов йода может вызывать развитие тиреотоксикоза. Крайняя степень йододефицита проявляется в форме гипотиреоза, обусловленного резким уменьшением уровня тиреоидных гормонов в организме.
Наиболее уязвимой категорией населения при нехватке йода являются беременные женщины и дети. Йододефицит, испытываемый во время беременности, особенно опасен, т. к. при этом состоянии страдают щитовидные железы матери и плода. При йододефицитных заболеваниях щитовидной железы у беременных повышается риск самопроизвольных выкидышей, врожденных пороков развития плода, а у рожденных детей – развития гипотиреоза и умственной неполноценности.
У плода производство собственного гормона Т4 щитовидной железой начинается на 16-18 нед. внутриутробного развития, тогда как до этого срока развитие всех систем осуществляется за счет использования материнских тиреоидных гормонов. Поэтому уже в первом триместре секреция Т4 у беременной женщины увеличивается почти на 40%.
При тяжелом йододефиците и снижении у женщины уровня Т4 уже на момент наступления беременности, дефицит тиреотропных гормонов во время развития плода оказывается столь выраженным, что ведет к тяжелейшим последствиям для ребенка и возникновению неврологического кретинизма - крайней степени отсталости умственного и физического развития, связанной с внутриутробным йододефицитом и недостатком гормонов щитовидной железы.
Легкий йододефицит, легко компенсируемый в отсутствие беременности и не приводящий к снижению уровня тиреоидных гормонов, но проявляющийся снижением продукции Т4 во время беременности, расценивается как синдром относительной гестационной гипотироксинемии. Гипотироксинемия, развившаяся во время беременности, может привести к нарушениям интеллектуального развития, не достигающим тяжелой степени олигофрении.
Классификация йододифицита
Согласно классификации ICCIDD (Международного совета по борьбе с йододефицитом) и ВОЗ степень увеличение щитовидной железы, вызванная йододефицитным состоянием, определяется по следующим размерам:
- Степень 0 – щитовидная железа не увеличена и в норме не пальпируется;
- Степень 1 – щитовидная железа пальпируется размером с первую фалангу большого пальца;
- Степень 2 – щитовидная железа определяется на глаз при запрокидывании головы, пальпируется перешеек и боковые доли железы;
- Степень 3 – эутиреоидный зоб.
Йододефицит, испытываемый организмом, определяется по содержанию количества йода в моче и может быть:
- легким – при содержании в моче йода от 50 до 99 мкг/л;
- средней тяжести – при содержании в моче йода от 20-49 мкг/л;
- тяжелым - при содержании в моче йода < 20 мкг/л.
Симптомы йододефицитов щитовидной железы
Неврологический кретинизм проявляется выраженным слабоумием, нарушением речи, косоглазием, глухотой, грубыми нарушениями развития костно-мышечного аппарата, дисплазией. Рост пациентов не превышает 150 см, отмечается дисгармоничность физического развития: нарушение пропорций тела, выраженность деформации черепа. Проявлений гипотиреоза не наблюдается. Если пациент продолжает испытывать йододефицит, то у него развивается зоб. Уровень тиреотропных гормонов при формировании зоба может оставаться неизменным (состояние эутиреоза) либо повышенным (состояние гипертиреоза), однако чаще происходит его снижение (состояние гипотиреоза).
Даже на фоне умеренного йододефицита у пациентов происходит снижение умственных способностей на 10-15%: ухудшается память (особенно зрительная), снижается слуховое восприятие информации и замедляются процессы ее обработки, возникает рассеянность, апатия, слабость, ощущение хронического недосыпания, постоянные головные боли. Вследствие замедления процессов обмена веществ происходит увеличение массы тела, даже при соблюдении диеты. Кожа становится сухой, волосы и ногти – ломкими. Часто наблюдается артериальная гипертония, увеличение уровня холестерина крови, что повышает риск развития ишемической болезни сердца и атеросклероза. Характерно развитие дискинезии желчевыводящих путей и желчнокаменной болезни, у женщин - миомы матки, мастопатии, расстройств менструального цикла и бесплодия.
Последствия йододефицита обусловлены его тяжестью и возрастом, в котором развивается недостаток йода. К наиболее тяжелым последствиям приводит йододефицит, развившийся на ранних этапах становления организма: от внутриутробного – до возраста полового созревания.
Диагностика
У пациента с йододефицитными заболеваниями щитовидной железы выясняют информацию о наличии патологии щитовидной железы у близких родственников, оценивают размеры шеи, обращают внимание на дисфонию (осиплость голоса), дисфагию (расстройство глотания). При оценке жалоб пациента обращают внимание на проявления гипо- или гипертиреоза.
В ходе пальпации щитовидной железы учитывают ее плотность, расположение, наличие узлового образования. При пальпаторном обнаружении зоба проводится УЗИ щитовидной железы для определения степени гиперплазии. Объем щитовидной железы в норме у мужчин не превышает 25 мл, а у женщин 18 мл. По показаниям проводится тонкоигольная биопсия щитовидной железы.
Для оценки функционального состояния щитовидной железы определяют уровень ТТГ. При наличии диффузного эутиреоидного зоба увеличение щитовидной железы происходит за счет обеих долей, и уровень ТТГ у пациента находится в пределах нормы. Низкие показатели содержания ТТГ (менее 0,5 мЕд/л) позволяют заподозрить гипертиреоз и требуют исследование содержания в крови тиреоидных гормонов (Т4 и Т3).
Лечение йододефицитных заболеваний щитовидной железы
Обнаруживаемая у пожилых пациентов незначительная гиперплазия щитовидной железы, не сопровождающаяся функциональными нарушениями, обычно не требует медикаментозной терапии. Проведение активной терапии при йододефицитных заболеваниях щитовидной железы показано пациентам молодого возраста. В эндемической по йододефициту местности лечение пациента начинают с назначения препаратов йода в дозах, не превышающих суточную норму, с последующей динамической оценкой объемов щитовидной железы. В большинстве случаев в течение полугода размеры щитовидной железы уменьшаются или приходят в норму.
Если желаемый результат не достигается, лечение продолжают L-тироксином (левотироксином), иногда в комбинации с йодидом калия. Обычно эта лечебная схема вызывает уменьшение размеров щитовидной железы. В дальнейшем продолжается монотерапи препаратами калия йодида. Неврологические нарушения, развивающиеся в период эмбриогенеза и приводящие к возникновению неврологического кретинизма, необратимы и не поддаются терапии тиреодными гормонами.
Прогноз и профилактика
Приобретенный йододефицит в большинстве случаев обратим. Проводимая терапия позволяет нормализовать объем и функцию щитовидной железы. В регионах, где отмечается легкий йододефицит, развитие диффузного эутиреоидного зоба у пациентов редко достигает значительной степени. У ряда пациентов могут сформироваться узловые образования, приводящие в дальнейшем к функциональной автономии щитовидной железы. Психо-неврологические нарушения, обусловленные йододефицитом, необратимы.
Профилактика йододефицита может проводиться индивидуальными, групповыми и массовыми методами. Индивидуальная и групповая профилактика включают применение препаратов йодида калия в физиологических дозах, особенно в те периоды, когда потребность в дополнительном йоде возрастает (детский и подростковый возраст, беременность, кормление грудью). Массовая профилактика йододефицита предусматривает употребление йодированной поваренной соли.
Полезны продукты, содержащие высокие концентрации йода: морские водоросли, морская рыба, морепродукты, рыбий жир. Перед планированием и во время беременности женщине необходимо определение тиреоидного статуса. Для обеспечения суточной физиологической потребности в йоде для детского и взрослого организма, а также для групп риска по развитию йододефицитных заболеваний Всемирной организацией здравоохранения в 2001 г. определены следующие нормы употребления йода:
Общие сведения

Причины фолликулярного гиперкератоза
Фолликулярный гиперкератоз возникает вследствие закупорки роговыми чешуйками протока фолликула и его воспаления. В возникновении заболевания большую роль играют наследственная предрасположенность, гиповитаминоз А и С.
- Недостаток витамина А приводит к развитию фолликулярного гиперкератоза I типа. Шейку волосяного фолликула окружают шиповидные узелки и бляшки. Кожа в области ягодиц, локтей и коленей, разгибательных поверхностей рук и ног становится сухой, шероховатой, обезжиренной, грубой. При прикосновении к ней напоминает наждачную бумагу.
- Дефицит витамина С вызывает фолликулярный гиперкератоз II типа. Протоки волосяных фолликулов закупориваются пигментом или кровью. Поражаются зона живота и разгибательные поверхности бедер. Геморрагический характер сыпи наблюдается при недостаточности витаминов С и К.
Фолликулярный гиперкератоз часто встречается в детском и подростковом и возрасте на фоне аллергизации организма. Больных может беспокоить легкий зуд, но чаще они обращаются за медицинской помощью по причине косметических неудобств. У взрослых пациентов иногда наблюдается диффузное поражение кожи, которое сохраняется длительное время.
Симптомы фолликулярного гиперкератоза
Высыпные элементы при фолликулярном гиперкератозе - мелкие, плотные, шиповидные узелки в самом основании волосяного фолликула. Вокруг элемента формируется красный ободок. Обычная локализация высыпаний: на руках - по боковой и задней поверхностям, на бедрах – по боковой и передней поверхностям, на ягодицах. При генерализованной форме фолликулярного гиперкератоза наблюдаются обширное поражение туловища и разгибательных поверхностей конечностей.
Диагностика фолликулярного гиперкератоза
Диагноз фолликулярного гиперкератоза ставится дерматологом, как правило, на основании тщательного осмотра кожных покровов, без специальной лабораторной диагностики. На лице элементы фолликулярного гиперкератоза следует отличать от акне: в первом случае они сухие, грубые, небольшие и одинаковые по размеру.
Лечение фолликулярного гиперкератоза
Фолликулярный гиперкератоз является хроническим заболеванием, и полностью вылечить его на сегодняшний день, к сожалению, невозможно. Правда, в ряде случаев проявление фолликулярного гиперкератоза служит симптомом патологии внутренних органов. Поэтому перед лечением необходима предварительная консультация терапевта, эндокринолога и дерматолога.
Основным мотивом обращения за медицинской помощью у пациентов с истинным фолликулярным гиперкератозом является косметический дискомфорт, т.к. субъективное самочувствие, как правило, не нарушено. Проявления фолликулярного кератоза могут самостоятельно регрессировать к зрелому возрасту. Любое механическое воздействие (трение от тесной одежды, расчесы) и попытки самостоятельного лечения с помощью скрабов и пилингов для тела только вызывают ухудшение состояния.
Применение аналогов витамина А оказывает лишь временный эффект и часто ведет к раздражению кожи. Ежедневное применение крема или лосьона, содержащего молочную кислоту, увлажняет и смягчает кожу, улучшают ее внешнее состояние. Топические (местные) стероидные средства применяются небольшими курсами для снятия воспаления и уменьшения покраснения элементов фолликулярного гиперкератоза. Применение косметических средств с эмолентами (жировыми компонентами) смягчает кожу, уменьшает раздражение и улучшает ее внешний вид, особенно в зимний период.
Локализуясь на открытых участках тела (руки, бедра), фолликулярный гиперкератоз представляет видимый косметический недостаток. Его проявление может стать стартовым механизмом для формирования комплексов, психологических проблем, физического дискомфорта. Не являясь потенциальной угрозой для здоровья пациента, фолликулярный гиперкератоз, тем не менее, передается по наследству.
Узловой зоб – группа заболеваний щитовидной железы, протекающих с развитием в ней объемных узловых образований различного происхождения и морфологии. Узловой зоб может сопровождаться видимым косметическим дефектом в области шеи, ощущением сдавления шеи, симптомами тиреотоксикоза. Диагностика узлового зоба основана на данных пальпации, УЗИ щитовидной железы, показателей тиреоидных гормонов, тонкоигольной пункционной биопсии, сцинтиграфии, рентгенографии пищевода, КТ или МРТ. Лечение узлового зоба может включать супрессивную терапию препаратами тиреоидных гормонов, терапию радиоактивным йодом, гемитиреоидэктомию или тиреоидэктомию.
МКБ-10

Общие сведения
Важность выявления и наблюдения пациентов с узловым зобом обусловлена необходимостью исключения рака щитовидной железы, а также определения риска развития функциональной автономии щитовидной железы и тиреотоксикоза, предупреждения возникновения косметического дефекта и компрессионного синдрома.

Причины
Причины развития узлов щитовидной железы известны не до конца. Так, возникновение токсических аденом щитовидной железы связывают с мутацией гена рецептора ТТГ и a-субъединиц G белков, ингибирующих активность аденилатциклазы. Наследуемые и соматические мутации обнаруживаются также при медуллярном раке щитовидной железы.
Этиология узлового коллоидного пролиферирующего зоба неясна: его часто рассматривают как возрастную трансформацию щитовидной железы. Кроме этого, к возникновению коллоидного зоба предрасполагает йодный дефицит. В регионах с йодным дефицитом нередки случаи многоузлового зоба с явлениями тиреотоксикоза.
К факторам риска, способствующим развитию узлового зоба, относят:
- генетические нарушения (синдромы Клайнфельтера, Дауна)
- вредные воздействия среды (радиация, токсические вещества)
- недостаток микроэлементов
- прием лекарственных препаратов
- курение
- стрессы
- вирусные и хронические бактериальные и инфекции, в особенности хронический тонзиллит.
Классификация
С учетом характера и происхождения различают следующие виды узлового зоба: эутиреоидный коллоидный пролиферирующий, диффузно-узловой (смешанный) зоб, доброкачественные и злокачественные опухолевые узлы (фолликулярную аденому щитовидной железы, рак щитовидной железы). Около 85-90% образований щитовидной железы представлено узловым коллоидным пролиферирующим зобом; 5-8 % - доброкачественными аденомами; 2-5% - раком щитовидной железы. Среди злокачественных опухолей щитовидной железы встречается фолликулярный, папиллярный, медуллярный рак и недифференцированные формы (анапластический рак щитовидной железы).
Кроме этого, в щитовидной железе возможно формирование псевдоузлов (воспалительных инфильтратов и других узлоподобных изменений) при подостром тиреоидите и хроническом аутоиммунном тиреоидите, а также ряде других заболеваний железы. Нередко вместе с узлами выявляются кисты щитовидной железы.
В зависимости от количества узловых образований выделяют солитарный (единичный) узел щитовидной железы, многоузловой зоб и конголомератный узловой зоб, представляющий собой объемное образование, состоящее из нескольких спаянных между собой узлов.
В настоящее время в клинической практике используется классификация узлового зоба, предложенная О.В. Николаевым, а также классификация, принятая ВОЗ. По О.В. Николаеву выделяют следующие степени узлового зоба:
- 0 – щитовидная железа не определяется визуально и пальпаторно
- 1 - щитовидная железа не видна, однако определяется при пальпации
- 2 - щитовидная железа визуально определяется при глотании
- 3 – вследствие видимого зоба увеличивается контур шеи
- 4 – видимый зоб деформирует конфигурацию шеи
- 5 – увеличенная щитовидная железа вызывает сдавление соседних органов.
Согласно классификации ВОЗ, различают степени узлового зоба:
- 0 – нет данных за зоб
- 1 – размеры одной или обеих долей щитовидной железы превышают размеры дистальной фаланги большого пальца пациента. Зоб определяется при пальпации, но не виден.
- 2 - зоб определяется пальпаторно и виден глазом.
Симптомы узлового зоба
В большинстве случаев узловой зоб не имеет клинических проявлений. Крупные узловые образования выдают себя видимым косметическим дефектом в области шеи – заметным утолщением ее передней поверхности. При узловом зобе увеличение щитовидной железы происходит преимущественно несимметрично.
Компрессия пищевода приводит затруднению глотания. Признаками сдавления сосудов может являться головокружение, шум в голове, развитие синдрома верхней полой вены. Болезненность в области узла может быть связана с быстрым увеличением его размеров, воспалительными процессами или кровоизлиянием.
Обычно при узловом зобе функция щитовидной железы не нарушается, однако могут встречаться отклонения в сторону гипертиреоза или гипотиреоза. При гипофункции щитовидной железы отмечается склонность к бронхитам, пневмониям, ОРВИ; боли в области сердца, гипотония; сонливость, депрессия; желудочно-кишечные расстройства (тошнота, снижение аппетита, метеоризм). Характерны сухость кожи, выпадение волос, снижение температуры тела. На фоне гипотиреоза у детей может наблюдаться задержка роста и умственного развития; у женщин – нарушения менструального цикла, самопроизвольные аборты, бесплодие; у мужчин - снижение либидо и потенции.
Симптомами тиреотоксикоза при узловом зобе служат длительный субфебрилитет, дрожь в руках, бессонница, раздражительность, постоянно испытываемое чувство голода, снижение массы тела, тахикардия, экзофтальм и др.
Диагностика
Первичная диагностика узлового зоба осуществляется эндокринологом путем пальпации щитовидной железы. Для подтверждения и уточнения природы узлового образования обычно проводится:
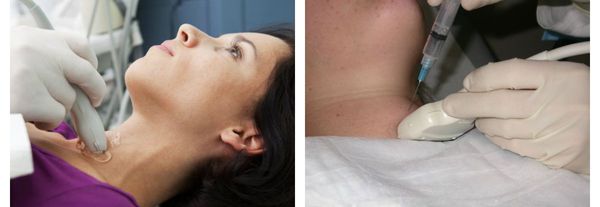
- УЗИ щитовидной железы. Наличие пальпируемого узлового зоба, размеры которого, по данным УЗИ, превышают 1 см, служит показанием к проведению тонкоигольной аспирационной биопсии. Пункционная биопсия узлов позволяет верифицировать морфологический (цитологический) диагноз, отличить доброкачественные узловые образования от рака щитовидной железы.
- Оценка тиреоидного профиля. С целью оценки функциональной активности узлового зоба проводится определение уровня гормонов щитовидной железы (ТТГ, Т4 св., Т3 св.). Исследование уровня тиреоглобулина и антител к щитовидной железе при узловом зобе нецелесообразно.
- Сцинтиграфия железы. Для выявления функциональной автономии щитовидной железы проводится радиоизотопное сканирование щитовидной железы с 99mTc.
- Рентгенодиагностика. Рентгенография грудной клетки и рентгенография пищевода с барием позволяет выявить компрессию трахеи и пищевода у пациентов с узловым зобом. Томография используется для определения размеров щитовидной железы, ее контуров, структуры, увеличенных лимфоузлов.

КТ ОГК с контрастированием. Диффузное увеличение щитовидной железы с наличием большого гиподенсного узла в левой доле.
Лечение узлового зоба
К лечению узлового зоба подходят дифференцированно. Считается, что специального лечения узлового коллоидного пролиферативного зоба не требуется. Если узловой зоб не нарушает функцию щитовидной железы, имеет небольшие размеры, не представляет угрозы компрессии или косметическую проблему, то при данной форме за пациентом устанавливается динамическое наблюдение эндокринолога. Более активная тактика показана в том случае, если узловой зоб обнаруживает тенденцию к быстрому прогрессированию. Лечение может включать следующие компоненты:
- Медикаментозная терапия. При узловом зобе может применяться супрессивная терапия тиреоидными гормонами, терапия радиоактивным йодом, хирургическое лечение. Проведение супрессивной терапии препаратами тиреоидных гормонов (L-Т4) направлено на подавление секреции ТТГ, что может привести к уменьшению размеров узловых образований и объема щитовидной железы при диффузном зобе.
- Хирургическое лечение узлового зоба. Требуется в случае развития компрессионного синдрома, видимого косметического дефекта, выявления токсического зоба или неоплазии. Объем резекции при узловом зобе может варьировать от энуклеации узла щитовидной железы до гемитиреоидэктомии, субтотальной резекции щитовидной железы и тиреоидэктомии.
- Терапия радиоактивным йодом(131I). Рассматривается как альтернатива оперативному лечению и проводится по тем же показаниям. Адекватный подбор дозы позволяет достичь редукции узлового зоба на 30-80% от его объема.
- Склерозирование узлов. Методы малоинвазивной деструкции узлов щитовидной железы (этаноловая аблация и др.) применяются реже и требуют дальнейшего изучения.
Прогноз и профилактика
При узловом коллоидном эутиреоидном зобе прогноз благоприятный: риск развития компрессионного синдрома и злокачественной трансформации весьма низок. При функциональной автономии щитовидной железы прогноз определяется адекватностью коррекции гипертиреоза. Злокачественные опухоли щитовидной железы имеют наихудшие прогностические перспективы.
С целью предупреждения развития эндемического узлового зоба показана массовая йодная профилактика (употребление йодированной соли) и индивидуальная йодная профилактика лиц из групп риска (дети, подростки, беременные и кормящие женщины), заключающаяся в приеме йодида калия в соответствии с возрастными дозировками.
Что такое гипотиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курашова О. Н., эндокринолога со стажем в 28 лет.
Над статьей доктора Курашова О. Н. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Гипотиреоз — это заболевание эндокринной системы, возникающее из-за длительно низкого уровня тиреоидных гормонов, вырабатываемых щитовидной железой, и проблем с их воздействием на организм преимущественно на тканевом уровне.
Ежегодно на каждую тысячу человек приходится 0,6-3,5% заболевших гипотиреозом. [3] [6] [8] Данное нарушение может возникнуть в любом возрасте, но обычно оно возникает у пожилых людей старше 60 лет. [14] Среди новорождённых гипотиреоз встречается в одном случае из 4-5 тысяч.
К факторам риска относятся:
-
; ;
- подострый и послеродовой тиреоидит;
- аутоиммунные заболевания (B1-дефицитная анемия, болезнь Аддисона, сахарный диабет I типа);
- рак тканей головы и шеи (леченый);
- курение;
- болезни щитовидной железы у родственников;
- применение радиоактивного йода при лечении рака щитовидной железы ;
- приём некоторых препаратов (амиодарон, α-интерферон, карбонат лития, йод-, бромсодержащие и другие лекартсва). [15]
В 80% случаев гипотиреоз связан с поражением защитных сил организма, т. е. аутоиммунным тиреоидитом. Он является ведущей причиной первичного гипотиреоза у взрослых людей. [3]
Риск возникновения аутоиммунного тиреоидита зависит от возраста и пола пациента: у женщин в возрасте 40-50 лет он возникает в 10-15 раз чаще, чем у мужчин. [6] [9]
При аутоиммунном тиреоидите даже на фоне длительной ремиссии функциональное состояние щитовидной железы в разное время может значительно различаться. Так, с возрастом деструктивные изменения в щитовидной железе постепенно нарастают. Этот фактор, а также наличие тиреоидных аутоантител могут спровоцировать переход субклинического (скрытого) гипотиреоза, протекающего на фоне аутоиммунного тиреоидита, в явный. Частота таких случаев составляет около 5 % в год.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гипотиреоза
Симптомы гипотиреоза крайне обманчивы, разнообразны и не всегда заметны. Их проявление зависит от степени выраженности заболевания.
К основным клиническим проявлениям относятся: [9] [11] [14]
- Обменно-гипотермический синдром. Характерно постоянное чувства холода, снижение температуры тела, увеличение веса.
- Нарушение нервной системы и органов чувств. Человек становится заторможенным, вялым, появляется сонливость, ухудшается память, нарушается носовое дыхание и слух, голос становится низким и грубым, а речь замедленной. На лице и конечностях может возникнуть плотный отёк. Кожа утолщается, становится сухой и холодной, приобретает бледный окрас с желтоватым оттенком, волосы становятся тусклыми и ломкими, подверженными выпадению.
- Нарушение сердечно-сосудистой системы. Наблюдается пониженное или нормальное артериальное давление. У части пациентов возникает мягкая диастолическая гипертензия.
- Изменения со стороны ЖКТ. Замедляется перистальтика кишечника, возникают запоры, изменения желчного пузыря и его протоков, снижается аппетит, вплоть до развития анорексии.
- Анемический синдром. Из-за недостатка гормонов щитовидной железы возникает депрессия костно-мозгового кроветворения, нередко развивается В12-дефицитная и постгеморрагическая анемия, время кровотечения увеличивается.
- Дисфункция почек. Почечный кровоток и скорость клубочковой фильтрации снижаются, как и эффективность почечного плазмотока, уровень глюкозы и натрия в крови становится ниже нормы.
- Сбои репродуктивной системы. У женщин происходит нарушение овуляции, менструальные циклы становятся короткими и редкими, возникает бесплодие. В большинстве случаев развивается вторичная гиперпролактинемия, которая сопровождается самопроизвольным вытеканием молока из молочной железы и отсутствием месячных. На фоне декомпенсированного гипотиреоза беременность наступает крайне редко. Снижение либидо наблюдается у лиц обоего пола. У мужчин может развиваться эректильная дисфункция, нарушение сперматогенеза.
- Нарушение опорно-двигательной системы. Как правило, замедляется костное ремоделирование, снижается интенсивность резорбции (рассасывания) кости и костеобразования. Часто возникает снижение плотности костной ткани и рабдомиопатия, причём как с гипертрофией (увеличением) мышц, так и с их атрофией.
Патогенез гипотиреоза
Тиреоидные гормоны, которые вырабатывает щитовидная железа, называются "трийодтиронин" (Т3) и "тироксин" (Т4). Они влияют практически на все процессы, протекающие в организме. Стимулирующее влияние на них оказывает тиреотропный гормон гипофиза (ТТГ).
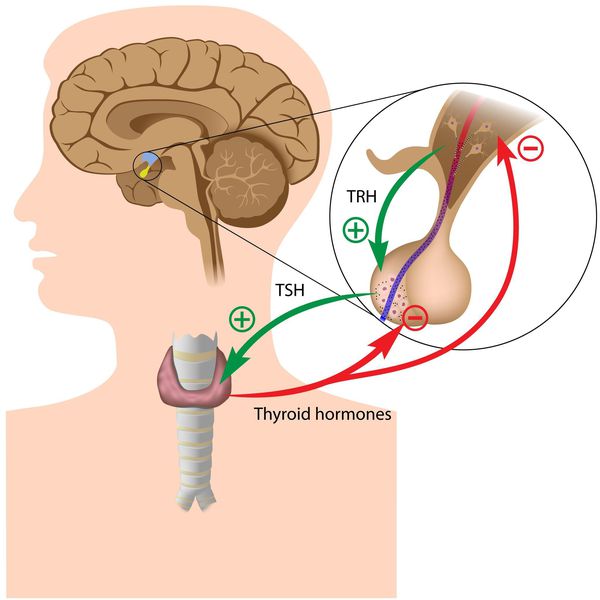
Синтез тиреоидных гормонов начинается после того, как щитовидная железа захватывает йод. Он является регулятором гормоногенеза и размножения тиреоцитов — клеток эпителия щитовидной железы. Попав в тиреоциты, йодид окисляется до активной формы при помощи тиреопероксидазы — микросомального антигена, к которому образуются антитела, в частности при аутоиммунном тиреоидите. [4] [6] [7] Уровень поступления йода изменяет чувствительность тиреоцитов к воздействию ТТГ, которая усиливается при дефиците йода. [3] [6]
Исходя из этого механизма возникновения гормонов щитовидной железы, патогенетически гипотиреоз делится на три типа:
- первичный (тиреогенный);
- вторичный (гипофизарный);
- третичный (гипоталамический);
- периферический (тканевой).
Первичный гипотиреоз возникает в 80-95% случаев и чаще всего обусловлен нарушениями общей структуры щитовидной железы, которые являются врождёнными или приобретёнными, а также сбоем секреторной функции её клеток.
Вторичный и третичный гипотиреоз возникают в 3-4% случаев. Они связаны с заболеваниями таких участков головного мозга, как аденогипофиз или гипоталамус в результате которых наблюдается стойкая нехватка гормонов щитовидной железы и нарушение секреции ТТГ гипофиза. [4] [6]
Периферический гипотиреоз развивается крайне редко — в 0-1% случаев. Основным фактором его возникновения является резистентность (сопротивляемость) тканей-мишеней (например, мозга, гипофиза, сердца, костей, печени) гормонам Т4 и Т3. [5] [6] [7]
В патогенезе аутоиммунных заболеваний щитовидной железы взаимодействуют генетические и средовые факторы. Однако точная роль тех и других не определена. Ведущее значение в гибели тиреоцитов при этих заболеваниях придают клеточным механизмам, т.е. цитотоксическим эффектам аутореактивных Т- лимфоцитов. [3] [5] Отсутствие при аутоиммунных поражениях щитовидной железы классических признаков гнойного воспаления (боли, отёка и других), обычно сопровождающих массивный некроз ткани, указывает в таких случаях на иной механизм гибели тиреоцитов. В последние годы установлено, что Т-лимфоциты способны вызывать гибель клеток-мишеней не только путём некроза, но в основном путём индукции их разрушения. [3] [5] [7] [9]
Классификация и стадии развития гипотиреоза
В Международной классификации болезней десятого пересмотра выделены две формы гипотиреоза:
- Субклинический (скрытый) гипотиреоз, развившийся в результате йодной недостаточности.
- Иные формы гипотиреоза:
- врожденный гипотиреоз с диффузным зобом;
- врождённый гипотиреоз без зоба;
- гипотиреоз, возникший по причине приёма лекарств и других экзогенных веществ;
- постинфекционный гипотиреоз;
- атрофия щитовидной железы (приобретённая);
- другие уточнённые гипотиреозы;
- неуточнённый гипотиреоз.
Первичный гипотиреоз подразделят на три большие группы:
- Врождённый гипотиреоз.
- Гипотиреоз, связанный с уменьшением количества функционирующей ткани щитовидной железы:
- возникающий после операции
- развивающийся после облучения
- вызванный аутоиммунным нарушением щитовидной железы
- связанный с вирусным заболеванием щитовидной железы
- возникающий на фоне новообразований щитовидной железы.
- Гипотиреоз, связанный с нарушением выработки тиреоидных гормонов:
- эндемический зоб — возникает в районах с йододефицитом;
- спорадический зоб с гипотиреозом — развивается в случае дефектов биосинтеза гормонов;
- медикаментозный гипотиреоз — появляется в результате приёма тиреостатиков и других препаратов;
- зоб и гипотиреоз, развившиеся в связи с употреблением продуктов, содержащих вредные вещества. [3][5][7][9]
В последнее время разработана классификация первичного гипотиреоза, которая основывается на выраженности симптомов и результатах гормональных исследований (определяющий показатель — уровень ТТГ). В неё включают:
- Субклинический (скрытый) гипотиреоз — симптомы размыты или отсутствуют, уровень ТТГ повышен, содержание Т4 в норме.
- Манифестный — возникает типичная клиническая картина гипотиреоза, уровень ТТГ повышен, концентрация Т4 снижена:
- компенсированный.
- декомпенсированный.
- Осложнённый — развивается кретинизм, сердечная недостаточность, выпот в серозные полости, вторичная аденома гипофиза. [2]
Осложнения гипотиреоза
Гипотиреоидная кома ("спячка") — это угрожающее жизни состояние, которое чаще развивается у пожилых людей, которые долгое время не лечили тяжёлый гипотиреоз, который был у них довольно долгое время. [3] [5] [7] [9]
К основным провоцирующим факторам такого осложнения относят:
- охолаждение;
- сердечно-сосудистые заболевания;
- острые инфекции;
- травмы;
- кровопотерю;
- хирургические вмешательства;
- приём алкоголя или лекарств, угнетающих функцию центральной нервной системы;
- стрессовые ситуации. [6][7][8]
При гипотиреоидной коме температура тела, как правило, снижается до 24-32,2°С, возникают судороги и угнетение дыхания. Лечение такого состояния нужно начинать незамедлительно. [14] Но даже при своевременном обнаружении осложнения и незамедлительном лечении смерть может наступить в 25-60% случаев. [15]
Но появление осложнений может вызвать не только отсутствие лечения, но и неграмотная медикаментозная терапия. Например, передозировка лекарствами может привести к избыточному синтезу гормонов щитовидной железы и патологиям со стороны сердечно-сосудистой системы. В связи с этим крайне важно соблюдать все рекомендации врача по лечению заболевания и ни в коем случае не лечиться самостоятельно.
Диагностика гипотиреоза
Диагностика гипотиреоза включает в себя подробный опрос пациента, осмотр и лабораторные исследования.
Так как симптомы гипотиреоза неспецифичны, он может скрываться под масками других заболеваний. Поэтому по проявлениям его иногда можно спутать с железодефицитной анемией, депрессией, аменореей, невритом и другими нарушениями. [15] [16] В связи с этим важную роль в определении гипотиреоза играют лабораторные исследования. Они показаны всем пациентам с нарушениями щитовидной железы и предполагают оценку уровня ТТГ и свободного Т4. [2] [12] Определение уровня Т3 в крови, как правило, не является информативным, так как при первичном гипотиреозе этот показатель находится в норме. [14]
На явное наличие гипотиреоза будет указывать высокий уровень ТТГ и низкий уровень свободного Т4 в крови. При субклиническом гипотиреозе уровень ТТГ также будет повышен, а уровень свободного Т4 будет находиться в пределах нормы.
После того как наличие гипотиреоза подтверждено, при помощи показателя ТТГ также определяется характер заболевания и наличие возможных осложнений. Уровень ТТГ также позволяет в значительном большинстве случаев оценить адекватность проводимой терапии: об этом будет свидетельствовать стойкий уровень ТТГ в крови в пределах нормы. [6] [7] [8]
В достаточно редких случаях проводят пробу с тиреолиберином для оценки аутоиммунных заболеваний щитовидной железы. [6] [9] [15]
Дополнительные методы диагностики, такие как УЗИ щитовидной железы, сцинтиграфия или пункционная биопсия, используются для уточнения характера и степени выраженности заболевания. [6] [11] [12] [16]
Так как с возрастом учащаются случаи узлового зоба, выраженный шейный кифоз может смещать трахею кзади и вниз, что затрудняет пальпаторную оценку состояния щитовидной железы, в результате чего своевременная диагностика заболевания не проводится. [4] [5] [6] [7] [8]
В связи с тем, что гипотиреоз не всегда проявляет себя, среди населения принято проводить массовую диагностику данного заболевания — скрининг. Так, определение уровня ТТГ позволяет обнаружить первичный гипотиреоз у людей без каких-либо других его проявлений, а также у новорождённых (исследование проводится на 4-5 сутки жизни). При планировании беременности и на ранних её сроках также важно пройти исследование на гипотиреоз. [3] [5] [7] [9]
Лечение гипотиреоза
Цель лечения гипотиреоза — это поддержание уровня ТТГ в пределах 0,5-1,5 мМЕ/л.
Единственным методом лечения является пожизненная заместительная терапия. Начинать её стоит при уровне ТТГ более 10 мЕД/л, высоких титрах антител к ТПО и других показателях. Для этого предпочтительны препараты левотироксина натрия. Его применение противопоказано лишь в случае нелеченого тиреотоксикоза и недостаточности коры надпочечников, остром инфаркте миокарда, аллергии и индивидуальной непереносимости препарата. [16]
Обычно лечение проводится в условиях стационара. Показаниями к госпитализации пациентов с гипотиреозом служат:
- тяжёлая степень заболевания;
- наличие выраженной сердечной патологии;
- гипотиреоидная кома.
Заместительная терапия первичного (манифестного) гипотиреоза показана пожизненно с назначением тироксина в средней дозе 1,6-1,8 мкг/кг. Пациентам с кардиальной патологией доза рассчитывается, исходят из расчёта 0,9 мкг/кг. Стоит отметить, что в связи с уменьшением метаболизма тиреоидных гормонов потребность в них с возрастом снижается. [5] [7] [9]
Дозы тироксина зависят от причин и патогенеза заболевания. Потребность в препарате у людей со спонтанным гипотиреозом выше, чем у пациентов с гипотиреозом, возникшим после хирургического лечения и применения радиоактивного йода.
Уровень ТТГ при диагностике гипотиреоза напрямую связан с оптимальной заместительной дозой тироксина: у большинства женщин она составляет 75-100 мкг, а у мужчин — до 150 мкг в день приёма.
Первый контроль уровня ТТГ после начатого лечения проводят через 2-3 месяца, затем один раз в шесть месяцев (при обязательном условии соблюдения пациентом схемы лечения). [6] [9] [13]
При субклиническом гипотиреозе существует риск развития манифестной формы заболевания со всеми характерными проявлениями. Так, явный гипотиреоз возникает у 20-50% пациентов в течение 4-8 лет, а присутствие антитиреоидных антител увеличивает риск до 80%. [8] [9] [10] Потому людям со скрытым гипотиреозом следует длительно наблюдаться у специалистов.
Проблемы при лечении гипотиреоза
Лечение тироксином безопасно, просто и сравнительно дешево. Но, несмотря на многолетний опыт его использования, при нём всё же могут возникать многие проблемы. Основная из них связана с несоблюдением пациента схемы лечения. Так, одновременное повышение уровней Т4 и ТТГ, по всей вероятности, будет указывать на то, что за несколько дней до визита к врачу пациент не выполнял его назначений.
Снижение эффективности установленной дозы тироксина часто связано с меньшим содержанием гормона в таблетках (например, в непатентованных препаратах) или взаимодействием лекарств при одновременном приёме других препаратов. [9] [13]
Недостаточность дозы также может быть связана с уменьшением всасывания тироксина, нарушением энтеропечёночного кровотока, ускорением кругооборота или выделением гормона с мочой, медленным снижением тиреоидной функции после лечения гипертиреоза.
Существуют и другие особенности и проблемы при лечении гипотиреоза. [6]
Лучшим критерием подбора дозы тироксина при аутоиммунном тиреоидите является исследование ТТГ и свободного Т4. При этом лечение нацелено на компенсацию гипотиреоза благодаря той же заместительной терапии и редукция зоба при помощи супрессивной терапии. [6] [9] Критериями эффективности лечения при этом будут служить:
- уменьшение зоба в объёме;
- снижение плотности щитовидной железы;
- уменьшение титра антител до нормы;
- поддержание уровня ТТГ в пределах нормы.
Назначение препаратов тиреогормонов при аутоиммунном тиреоидите без нарушения функции щитовидной железы нецелесообразно, а операция может привести к состоянию, способному значительно ухудшить качество жизни пациента с возможностью развития тяжёлого гипотиреоза и инвалидизации. [9] [13]
Прогноз. Профилактика
Прогноз заболевания при своевременной диагностике и лечении благоприятный. [10] Осложнить его, особенно в отношении трудоспособности и состояния здоровья в целом, могут фибрилляция предсердий и выраженная сердечная недостаточность, развивающиеся на фоне тиреотоксикоза. [5]
Специфической профилактики заболевания не существует. Снизить риск развития гипотиреоза можно только при помощи сбалансированного правильного питания , употребления достаточного количества йода с пищей (включения в рацион морепродуктов) и контроля гормонального баланса. Крайне важно проходить профилактические осмотры и являться на контрольные приёмы к лечащему врачу. [5] [11] [12]
В качестве неспецифической профилактики патологий щитовидной железы стоит проходить санаторно-курортное лечение по показаниям врача.
Доказано, что медикаментозная терапия при гипотиреозе становится более эффективной в сочетании с радоновыми процедурами, а азотные ванны, не содержащие радон, оказывают профилактическое воздействие. [1] [5] Благодаря этому удаётся добиться стойкости ремиссии заболевания.

Рекомендуется проведение до трёх курсов таких процедур с интервалом от 8 до 12 месяцев. Подбор схем лечения в санатории (в т.ч. медикаментозных), рациональное использование природных и климатических факторов определяют ближайший и отдалённый результат оздоровления.
Читайте также:

