Геморрагическая лихорадка эбола в конго
Обновлено: 25.04.2024
Вирус Эболы вызывает острое тяжелое заболевание, которое часто оказывается летальным в отсутствие лечения. Впервые БВВЭ заявила о себе в 1976 году в ходе 2 одновременных вспышек в Нзаре (сейчас Южный Судан), и в Ямбуку, ДРК. Вторая вспышка произошла в селении рядом с рекой Эбола, от которой болезнь и получила свое название.
Вспышка в Западной Африке в 2014-2016 гг. является самой крупной и сложной вспышкой Эболы со времени обнаружения этого вируса в 1976 году. В ходе этой вспышки заболели и умерли больше людей, чем во всех остальных вспышках вместе взятых. Она также распространяется между странами, начавшись в Гвинее и перекинувшись через сухопутные границы в Сьерра-Леоне и Либерию. Нынешняя вспышка 2018–2019 гг. в восточных районах ДРК имеет чрезвычайно сложный характер, в том числе потому, что принятие ответных мер в области общественного здравоохранения всерьез затрудняется небезопасной обстановкой.
Семейство вирусов Filoviridae включает 3 рода: Лловиу, Марбург и Эбола. Выделены 6 видов Эболы: Заир, Бундибуджио, Судан, Рестон и Таи форест и Бомбали. Вирус, вызвавший нынешнюю вспышку в ДРК и вспышки 2014–2016 гг. в Западной Африке, относится к виду Zaire ebolavirus. Первые три из них — вирусы Эбола Бундибуджио, Заир и Судан — ассоциируются с крупными вспышками в Африке.
Полагают, что естественными хозяевами вируса Эбола являются фруктовые летучие мыши семейства Pteropodidae. Эбола попадает в популяцию человека в результате тесного контакта с кровью, выделениями, органами или иными жидкостями организма инфицированных животных, например шимпанзе, горилл, фруктовых летучих мышей, обезьян, лесных антилоп и дикобразов, обнаруженных мертвыми или больными во влажных лесах.
Эбола затем распространяется в результате передачи от человека человеку при тесном контакте (поврежденных кожные покровов или слизистой оболочки) через:
- кровь или физиологические жидкости заболевшего Эболой или умершего от нее лица;
- предметы, загрязненные физиологические жидкостями (такими как кровь, кал, рвота) заболевшего Эболой лица, или тело умершего от нее пациента.
Медработники часто заражаются при оказании помощи пациентам с подозреваемой или подтвержденной БВВЭ. Это происходит в результате тесных контактов с пациентами при недостаточно строгом соблюдении норм инфекционного контроля.
Погребальные обряды, которые включают в себя прямой контакт с телом умершего, также могут в передаче вируса Эбола.
Люди остаются заразными до тех пор, пока их вирус находится в организме.
Симптомы
Инкубационный период, то есть временной интервал от момента заражения вирусом до появления симптомов составляет от 2 до 21 дня. Инфицированный Эболой человек не может распространять болезнь до момента появления симптомов. Симптомы БВВЭ могут наступать внезапно и включают в себя:
- лихорадку
- слабость
- мышечные боли
- головную боль
- боль в горле
За этим следуют:
- рвота
- диарея
- сыпь
- нарушения функций почек и печени и
- в некоторых случаях, как внутренние, так и внешние кровотечения (например, выделение крови из десен, кровь в кале).
- Лабораторные тесты выявляют низкие уровни белых кровяных клеток и тромбоцитов наряду с повышенным содержанием ферментов печени.
Диагностика
Бывает трудно отличить БВВЭ от других инфекционных болезней, например малярии, тифоидной лихорадки и менингита. Для подтверждения того, что симптомы вызваны вирусом Эбола, проводятся следующие исследования:
- энзим-связывающий иммуносорбентный анализ с захватом антител (ELISA);
- тесты на выявление антигенов;
- реакция сывороточной нейтрализации;
- полимеразная цепная реакция с обратной транскриптазой (ОТ-ПЦР);
- электронная микроскопия;
- изоляция вируса в клеточных культурах.
При выборе диагностических тестов необходимо принимать во внимание технические спецификации, уровни заболеваемости и распространенности болезни и социальные и медицинские последствия результатов тестирования. Диагностические тесты, которые прошли процедуру независимой и международной оценки
настоятельно рекомендуются к использованию.
Рекомендуемые ВОЗ на сегодняшний день тесты включают следующие:
Автоматизированные и полуавтоматизированные тесты методом амплификации нуклеиновых кислот (NAT) для регулярной диагностики.
Экспресс-тесты по выявлению антигенов для использования в отдаленных районах с отсутствием доступа к NAT. Эти тесты рекомендуется использовать в целях скрининга в качестве компонента эпиднадзора, однако реактивные тесты необходимо подтверждать методом NAT.
Предпочтительные образцы для диагностики:
Цельная кровь, собранная в ЭДТК у живых пациентов с симптомами.
Образец жидкости из ротовой полости, хранимый в универсальной транспортной среде и собранный у скончавшихся пациентов или в случае, когда сбор крови не возможен.
Образцы, взятые у пациентов, представляют чрезвычайно высокую биологическую опасность; лабораторное тестирование неинактивированных образцов следует проводить в условиях максимальной биологической изоляции. Во время национальных и международных перевозок все биологические образцы должны быть помещены в системы тройной упаковки.
Лечение
Поддерживающая терапия с пероральным или внутривенным введением жидкости и лечением конкретных симптомов повышает выживаемость. Апробированного лечения БВВЭ пока не существует. Однако в настоящее время проводится оценка ряда потенциальных средств лечения, включая продукты крови, иммунные и лекарственные терапии.
В ходе нынешней вспышки Эболы 2018–2019 гг. в ДРК в соответствии со сводом этических принципов, разработанных в консультации с экспертами на местах и из ДРК, впервые проводится многокомпонентное рандомизированное контролируемое исследование для оценки эффективности и безопасности лекарственных средств, применяемых для лечения пациентов с Эболой.
Вакцины
Вакцина rVSV-ZEBOV применяется в ходе текущей вспышки Эболы 2018–2019 гг. в ДРК. Первоначальные данные указывают на высокую эффективность данной вакцины. Стратегическая консультативная группа экспертов ВОЗ заявила о необходимости оценки дополнительных вакцин против Эболы.
Профилактика и контроль
Качественные меры борьбы со вспышками опираются на комплекс мероприятий, а именно ведение больных, эпиднадзор и отслеживание контактов, качественную лабораторную службу, безопасные погребения и социальную мобилизацию. Важное значение в успешной борьбе со вспышками имеет вовлечение местных сообществ. Эффективным способом сокращения передачи болезни среди людей является повышение информированности о факторах риска заражения БВВЭ и мерах индивидуальной защиты (включая вакцинацию). В обращениях по вопросам сокращения рисков должны акцентироваться следующие факторы:
- Снижение риска передачи инфекции от диких животных человеку в результате контактов с инфицированными фруктовыми летучими мышами, обезьянами/приматами, лесными антилопами и дикобразовыми и потребления их сырого мяса.
- Снижение риска передачи инфекции от человека человеку в результате прямого или тесного контакта с людьми, имеющими симптомы БВВЭ, особенно с жидкостями их организма. При уходе за больными в домашних условиях необходимо надевать перчатки и надлежащие средства индивидуальной защиты. После посещения больных в больницах и ухода за больными в домашних условиях необходимо регулярно мыть руки.
- Меры по сдерживанию вспышек, включающие быстрое и безопасное погребение умерших, выявление лиц, возможно имевших контакты с кем-либо из числа зараженных Эболой, мониторинг состояния здоровья людей, имевших контакты с больными, в течение 21 дня, важность разделения здоровых и больных людей с целью предупреждения дальнейшей передачи, важность надлежащего соблюдения гигиены и поддержания чистоты.
- Для снижения риска возможной передачи инфекции половым путем — в связи с тем, что такой риск не может быть исключен, мужчины и женщины, выздоровевшие после Эболы, должны воздерживаться от всех видов секса (включая анальный и оральный секс), по меньшей мере, в течение трех месяцев после появления симптомов заболевания. Если воздержание от секса невозможно, рекомендуется использовать мужские или женские презервативы. Рекомендуется избегать контактов с физиологическими жидкостями и мыть руки с мылом. ВОЗ не рекомендует изолировать выздоравливающих пациентов мужского и женского пола с негативными результатами теста крови на вирус Эбола.
- Для снижения риска возможной передачи инфекции половым путем ВОЗ, исходя из данных подробного анализа проводимых исследований и выводов Консультативной группы ВОЗ по реагированию на болезнь, вызванную вирусом Эбола, рекомендует мужчинам перенесшим БВВЭ, практиковать безопасный секс и соблюдать правила гигиены в течение 12 месяцев после появления симптомов заболевания или до тех пор, пока не будет получено два негативных результата теста спермы на вирус Эбола. Рекомендуется избегать контактов с физиологическими жидкостями и мыть руки с мылом. ВОЗ не рекомендует изолировать выздоравливающих пациентов мужского и женского пола с негативными результатами теста крови на вирус Эбола.
Помощь лицам, выздоровевшим после БВВЭ
У выздоровевших после Эболы лиц наблюдается ряд медицинских осложнений, в том числе нарушений психического здоровья. Вирус Эбола может длительно сохраняться в некоторых физиологических жидкостях, включая сперму. Лица, перенесшие Эболу, нуждаются в комплексной поддержке для решения возникающих у них проблем медицинского и психосоциального характера, а также для минимизации риска дальнейшей передачи вируса Эбола. В целях удовлетворения этих потребностей целесообразно организовать специальную программу оказания помощи выздоровевшим после Эболы лицам.
Дополнительную информацию можно найти в Руководстве по оказанию клинической помощи лицам, перенесшим болезнь, вызванную вирусом Эбола.
Известно, что вирус Эбола сохраняется в иммунопривилегированных частях тела некоторых людей, перенесших болезнь, вызванную вирусом Эбола. Эти части тела включают семенники, внутреннюю часть глаз и центральную нервную систему. У женщин, инфицированных во время беременности, вирус сохраняется в плаценте, околоплодной жидкости и эмбрионе. У женщин, инфицированных во время грудного вскармливания, вирус может сохраняться в грудном молоке.
Исследования вирусной устойчивости свидетельствуют о том, что у небольшой процентной доли выздоровевших людей результаты тестирования методом полимеразной цепной реакции с обратной транскриптазой (ОТ-ПЦР) некоторых физиологических жидкостей могут оставаться позитивными на вирус Эбола на протяжении более 9 месяцев.
Необходимы дополнительные данные эпиднадзора и дальнейшие исследования в отношении рисков, связанных с передачей половым путем, и, в частности, в отношении наличия жизнеспособного и трансмиссивного вируса в семенной жидкости в течение длительного времени. На основании имеющихся фактических данных, ВОЗ предлагает следующие временные рекомендации:
- Все лица, выжившие после Эболы, и их половые партнеры должны пройти консультирование в целях соблюдения практики безопасного секса до получения дважды отрицательного результата теста семенной жидкости. Выжившим лицам должны предоставляться презервативы.
- Мужчинам, выжившим после Эболы, следует предлагать проводить тестирование семенной жидкости через три месяца после начала заболевания и затем, в случае положительных результатов теста, каждый месяц до получения дважды отрицательного результата теста семенной жидкости на вирус с помощью ПЦР-РВ с недельным интервалом между тестами.
- Лица, выжившие после Эболы, и их половые партнеры должны
- После получения отрицательного результата теста лица, выжившие после Эболы, могут безопасно возобновить нормальную половую жизнь, не опасаясь передачи вируса.
- На основе анализа дополнительных данных, полученных в результате продолжающихся научных исследований, и итогов обсуждения Консультативной группой ВОЗ по реагированию на болезнь, вызванную вирусом Эбола, ВОЗ рекомендует, чтобы мужчины, перенесшие болезнь, вызванную вирусом Эбола, практиковали безопасный секс и соблюдали гигиену в течение 12 месяцев после появления симптомов заболевания или до тех пор, пока не будут получены два негативных результата теста их семенной жидкости на вирус Эбола.
- До получения дважды отрицательного результата теста семенной жидкости на вирус Эбола выжившие после этой болезни должны соблюдать надлежащие правила гигиены рук и личной гигиены, незамедлительно и тщательно моясь водой с мылом после любого физического контакта с семенной жидкостью, в том числе после мастурбации. В течение этого периода следует соблюдать осторожность в обращении с использованными презервативами и утилизировать их безопасным образом в целях недопущения контакта с семенной жидкостью.
- В отношении всех выживших лиц, их партнеров и семей следует проявлять сочувствие и уважать их достоинство.
Деятельность ВОЗ
ВОЗ преследует цель предотвратить вспышки Эболы, обеспечивая эпиднадзор за болезнью, вызываемой вирусом Эбола, и оказывая поддержку странам, подвергающимся риску, в разработке планов обеспечения готовности. Документ "Эпидемия болезни, вызываемой вирусами Эбола и марбургской лихорадки: обеспечение готовности, предупреждение, контроль и оценка" обеспечивает общее руководство по борьбе против вспышек болезней, вызванных вирусами Эбола и марбургской лихорадки.
Ответные меры ВОЗ при обнаружении вспышки включают в себя содействие в таких областях, как налаживание взаимодействия с местным населением, выявление заболевших, отслеживание контактов, проведение вакцинаций, ведение пациентов, организация лабораторного обслуживания, обеспечение инфекционного контроля, материально-технического снабжения и учебных мероприятий, а также помощь в организации достойного захоронения умерших.
ВОЗ подготовила подробные рекомендации по вопросам профилактики инфекции, вызываемой вирусом Эбола, и борьбы с ней:
Таблица: Хронология вспышек болезни, вызванной вирусом Эбола
* В это число входят предполагаемые, возможные и лабораторно подтвержденные случаи.
Лихорадка Эбола - особо опасная вирусная инфекция, вызываемая вирусом Эбола и протекающая с тяжелым геморрагическим синдромом. Начальные клинические признаки лихорадки Эбола включают высокую температуру и выраженную интоксикацию, катаральные явления; в период разгара присоединяются неукротимая рвота, диарея, боли в животе, геморрагии в виде кожных кровоизлияний, наружных и внутренних кровотечений. Специфическая диагностика лихорадки Эбола осуществляется с помощью вирусологических и серологических методов. Этиотропная терапия лихорадки Эбола не разработана; получен положительный эффект от введения больным плазмы реконвалесцентов. Патогенетические мероприятия направлены на борьбу с инфекционно-токсическим шоком, дегидратацией, геморрагическим синдромом.
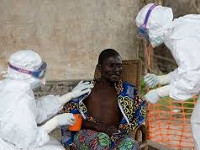
Общие сведения
Последняя вспышка лихорадки Эбола в Западной Африке, начавшаяся в марте 2014 г., является самой массовой и тяжелой со времени обнаружения вируса. В течение этой эпидемии заболело и умерло людей больше, чем во все предыдущие годы. Кроме этого, впервые вирус пересек не только сухопутные, но и водные границы, оказавшись на территории Северной Америки и Европы. Летальность при эпидемических вспышках лихорадки Эбола достигает 90%. В августе 2014 г. ВОЗ признала лихорадку Эбола угрозой всемирного масштаба.

Причины лихорадки Эбола
Вирус Эбола (Ebolavirus) принадлежит к семейству филовирусов и по своим морфологическим признакам схож с вирусом, вызывающим геморрагическую лихорадку Марбург, однако отличается от последнего в антигенном отношении. Всего известно 5 видов вируса Эбола: Zaire ebolavirus (Заир), Sudan ebolavirus (Судан), Tai Forest ebolavirus (Таи форест), Bundibugyo ebolavirus (Бундибуджио), Reston ebolavirus (Рестон). Крупные вспышки лихорадки Эбола в Африке ассоциируются с эболавирусами Заир, Судан и Бундибуджио; эпидемия 2014 года вызвана вирусом вида Заир. Рестонский эболавирус не представляет опасности для человека.
Предполагается, что естественным резервуаром вируса Эбола служат летучие мыши, шимпанзе, гориллы, лесные антилопы, дикобразы и другие животные, обитающие в экваториальных лесах. Первичное заражение человека происходит при контакте с кровью, выделениями или трупами инфицированных животных. Дальнейшее распространение вируса от человека к человеку возможно контактным, инъекционным, половым путем. Чаще всего заражение лихорадкой Эбола происходит при прямом контакте с биологическим материалом больных людей, загрязненными постельными принадлежностями и предметами ухода, с телом умершего при погребальных обрядах, совместном питании с больным, реже – при половых контактах и т. д. Больные лихорадкой Эбола представляют высокую опасность для окружающих примерно в течение 3-х недель от начала заболевания, выделяя вирус со слюной, носоглоточной слизью, кровью, мочой, спермой и др.
Повышенному риску заражения лихорадкой Эбола подвержены члены семьи и медицинский персонал, ухаживающий за больными, а также лица, занимающиеся отловом и транспортировкой обезьян. После перенесенной лихорадки Эбола формируется устойчивый постинфекционный иммунитет; случаи повторного заражения редки (не более 5%).
Сиптомы лихорадки Эбола
Примерно с 5-7 суток, в период разгара клинического течения лихорадке Эбола, возникают боли в грудной клетке, мучительный сухой кашель. Усиливаются абдоминальные боли, понос становится профузным и кровавым, развивается острый панкреатит. С 6-7 дня на коже нижней половины туловища, разгибательных поверхностях конечностей появляется кореподобная сыпь. Часто возникают язвенные вульвиты, орхиты. Одновременно развивается геморрагический синдром, характеризующийся кровоизлияниями в местах инъекций, носовыми, маточными, желудочно-кишечными кровотечениями. Массивная кровопотеря, инфекционно-токсический и гиповолемический шок становятся причиной гибели больных лихорадкой Эбола в начале 2-й недели заболевания.
В благоприятных случаях через 2-3 недели наступает клиническое выздоровление, однако период реконвалесценции растягивается на 2-3 месяца. В это время выражен астенический синдром, плохой аппетит, кахексия, боли в животе, выпадение волос, иногда развиваются тугоухость, потеря зрения, психические нарушения.
Диагностика
Лихорадка Эбола может быть заподозрена у лиц с характерными клиническими симптомами, находящихся в эпидемиологически неблагополучных регионах Африки или контактировавших с больными. Специфическая диагностика инфекции проводятся в специальных вирусологических лабораториях с соблюдением требований биологической безопасности повышенного уровня. Эболавирус может быть выделен из слюны, мочи, крови, носоглоточной слизи и других биологических жидкостей с помощью заражения клеточных культур, ОТ-ПЦР, электронной микроскопии биоптатов кожи и внутренних органов. Серологическая диагностика лихорадки Эбола основана на обнаружении антител к вирусу методами ИФА, РНГА, РСК и др.
Неспецифические изменения в общем анализе крови включают анемию, лейкопению (позже – лейкоцитоз), тромбоцитопению; в общем анализе мочи – выраженную протеинурию. Биохимические изменения крови характеризуются азотемией, увеличением активности трансфераз и амилазы; при исследовании коагулограммы выявляются признаки гипокоагуляции; КОС крови - признаки метаболического ацидоза. С целью оценки тяжести течения и прогноза лихорадки Эбола больным может потребоваться проведение рентгенографии органов грудной клетки, ЭКГ, УЗИ органов брюшной полости, ФГДС. Дифференциальная диагностика проводится с малярией, септицемией, тифом, другими геморрагическими лихорадками, прежде всего, с лихорадкой Марбург, Ласса, желтой лихорадкой. Больным могут быть показаны консультации инфекциониста, гастроэнтеролога, невролога, гематолога и других специалистов.
Лечение лихорадки Эбола
Транспортировка и лечение пациентов с лихорадкой Эбола осуществляется в специальных боксах-изоляторах. Весь ухаживающий персонал должен пройти специальный инструктаж, использовать барьерные средства защиты (специальные костюмы, очки, респираторы перчатки, обувь и т. д.), рекомендуемые при таких особо опасных инфекциях, как чума и натуральная оспа. Пациенту организуется строгий постельный режим и круглосуточное медицинское наблюдение.
На сегодняшний день вакцины от лихорадки Эбола не существует; сразу в нескольких странах мира проходят испытания экспериментальные образцы. Лечение сводится, главным образом, к симптоматическим мероприятиям: дезинтоксикационной терапии, борьбе с обезвоживанием, геморрагическим синдромом, шоком. В некоторых случаях положительный эффект дает введение плазмы выздоровевших людей.
Прогноз и профилактика
Летальность от лихорадки Эбола, вызванной штаммом вируса Заир достигает почти 90%, штаммом Судан – 50%. Критериями выздоровления считаются нормализация общего состояния пациента и трехкратные отрицательные результаты вирусологических исследований. Пресечь распространение лихорадки Эбола позволяет отслеживание контактов больных, соблюдение мер индивидуальной защиты, безопасное захоронение умерших, обеззараживание биологических материалов от больных геморрагическими лихорадками. В аэропортах различных стран усилен санитарно-карантинный контроль пассажиров, прибывающих из Африки. Контактные лица подлежат обсервации в течение 21 дня. При подозрении на заражение вирусом лихорадки Эбола пациенту вводится специфический иммуноглобулин из сыворотки крови лошадей.
Геморрагические лихорадки – вирусные инфекции с природно-очаговым распространением, протекающие с геморрагическим и острым лихорадочным синдромом. Симптоматика геморрагических лихорадок включает выраженную интоксикацию, высокую температуру тела, геморрагическую сыпь, кровотечения различной локализации, полиорганные нарушения. Форма геморрагической лихорадки определяется с учетом клинико-эпидемиологических и лабораторных данных (ПЦР, ИФА, РИФ). При геморрагических лихорадках проводится дезинтоксикационная, противовирусная, гемостатическая терапия, введение специфических иммуноглобулинов, борьба с осложнениями.
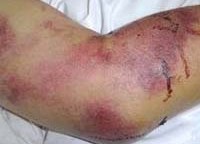
Общие сведения
Геморрагические лихорадки – группа инфекционных заболеваний вирусной природы, вызывающих токсическое поражение сосудистых стенок, способствуя развитию геморрагического синдрома. Протекают на фоне общей интоксикации, провоцируют полиорганные патологии. Геморрагические лихорадки распространены в определенных регионах планеты, в ареалах обитания переносчиков заболевания. Вызывают геморрагические лихорадки вирусы следующих семейств: Togaviridae, Bunyaviridae, Arenaviridae и Filoviridae. Характерной особенностью, объединяющей эти вирусы, является сродство к клеткам эндотелия сосудов человека.
Резервуаром и источником этих вирусов является человек и животные (различные виды грызунов, обезьяны, белки, летучие мыши и др.), переносчиком – комары и клещи. Некоторые геморрагические лихорадки могут передаваться контактно-бытовым, пищевым, водным и другими путями. По способу заражения эти инфекции подразделяются на группы: клещевые инфекции (Омская, Крымская-Конго и лихорадка Кьясанурского леса), комариные (желтая, лихорадка денге, Чукунгунья, долины Рифт) и контагиозные (лихорадки Лаоса, Аргентинская, Боливийская, Эбола, Марбург и др.).
Восприимчивость к геморрагическим лихорадкам у человека довольно высока, заболевают преимущественно лица, чья профессиональная деятельность связана с дикой природой. Заболеваемость в городах чаще отмечается у граждан, не имеющих постоянного места жительства и сотрудников бытовых служб, контактирующих с грызунами.

Симптомы геморрагической лихорадки
Геморрагические лихорадки в большинстве случаев объединяет характерное течение с последовательной сменой периодов: инкубации (как правило, 1-3 недели), начальный (2-7 дней), разгара (1-2 недели) и реконвалесценции (несколько недель). Начальный период проявляется общеинтоксикационной симптоматикой, обычно весьма интенсивной. Лихорадка при тяжелом течении может достигать критических цифр, интоксикация – способствовать расстройству сознания, бреду, галлюцинациям.
Перед наступлением периода разгара нередко отмечается кратковременная нормализация температуры и улучшение общего состояния, после чего токсикоз нарастает, интенсивность общей клиники увеличивается, развиваются полиорганные патологии, нарушения гемодинамики. В период реконвалесценции происходит постепенный регресс клинических проявлений и восстановление функционального состояния органов и систем.
Геморрагический дальневосточный нефрозонефрит нередко называют геморрагической лихорадкой с почечным синдромом, поскольку для этого заболевания характерно преимущественное поражение сосудов почек. Инкубация геморрагического дальневосточного нефрозонефрита составляет 2 недели, но может сокращаться до 11 и удлиняться до 23 дней. Впервые дни заболевания возможны продромальные явления (слабость, недомогание). Затем развивается тяжелая интоксикация, температура тела поднимается до 39,5 и более градусов и сохраняется на протяжении 2-6 дней. Спустя 2-4 дня от начала лихорадки появляется геморрагическая симптоматика на фоне прогрессирующей интоксикации. Иногда могут отмечаться менингеальные симптомы (Кернига, Брудзинского, ригидность затылочных мышц). Ввиду токсического поражения головного мозга, сознание нередко спутано, появляются галлюцинации, бред.
Крымская геморрагическая лихорадка характеризуется острым началом: отмечается рвота, боль в животе натощак, озноб. Температура тела резко повышается. Внешний вид больных характерный для геморрагических лихорадок: гиперемированное отечное лицо и инъецированные конъюнктивы, веки, склеры. Геморрагическая симптоматика выражена: петехиальные высыпания, кровоточивость десен, кровотечения из носа, примесь крови в кале и рвотных массах, маточные кровотечения у женщин. Селезенка чаще остается нормального размера, у некоторых больных может отмечаться ее увеличение. Тяжелое течение заболевания проявляется интенсивной болью в животе, частой рвотой, меленой. Пульс лабильный, артериальное давление снижено, сердечные тоны – глухие.
Омская геморрагическая лихорадка протекает более легко и доброкачественно, геморрагический синдром выражен слабее (хотя летальность имеет место и при этой инфекции). В первые дни лихорадка достигает 39 с небольшим градусов, в половине случаев лихорадочный период протекает волнообразно, с периодами повышения и нормализации температуры тела. Продолжительность лихорадки – 3-10 дней.
Геморрагическая лихорадка денге характеризуется инкубационным периодом от 5 до 15 дней, доброкачественным течением, симптоматикой общей интоксикации, усиливающейся к 3-4 дню и пятнисто-папулезной сыпью геморрагического происхождения, проходящей через 2-3 дня после появления (обычно возникает в разгар заболевания) и не оставляющей после себя пигментаций или шелушения. Температурная кривая может быть двухволновой: лихорадка прерывается 2-3-дневным периодом нормальной температуры, после чего возникает вторая волна. Такая форма характерна для европейцев, у жителей Юго-Восточной Азии лихорадка Денге развивается по геморрагическому варианту и имеет более тяжелое течение.
Геморрагические лихорадки могут способствовать развитию тяжелых, угрожающих жизни состояний: инфекционно-токсического шока, острой почечной недостаточности, комы.
Диагностика геморрагических лихорадок
Диагностику геморрагических лихорадок производят на основании клинической картины и данных эпидемиологического анамнеза, подтверждая предварительный диагноз лабораторно. Специфическая диагностика производится с помощью серологических исследования (РСК, РНИФ и др.), иммуноферментного анализа (ИФА), выявления вирусных антигенов (ПЦР), вирусологического метода.
Геморрагические лихорадки обычно характеризуются тромбоцитопенией в общем анализе крови, выявлением эритроцитов в моче и кале. При выраженной геморрагии появляются симптомы анемии. Положительный анализ кала на скрытую кровь говорит о кровотечении по ходу желудочно-кишечного тракта.
Лихорадка с почечным синдромом также проявляется при лабораторной диагностике в виде лейкопении, анэозинофилии, увеличением количества палочкоядерных нейтрофилов. Значительны патологические изменения в общем анализе мочи – удельный вес снижен, отмечается белок, (нередко повышение достигает 20-40%), цилиндры. В крови повышен остаточный азот. Крымская лихорадка отличается лимфоцитозом на фоне общего нормоцитоза, сдвигом лейкоформулы влево и нормальной СОЭ.
Лечение геморрагической лихорадки
Больные с любой геморрагической лихорадкой подлежат госпитализации. Прописан постельный режим, полужидкая калорийная легкоусвояемая диета, максимально насыщенная витаминами (в особенности С и В) – овощные отвары, фруктовые и ягодные соки, настой шиповника, морсы). Кроме того, назначают витаминотерапию: витамины С, Р. Ежедневно в течение четырех дней принимается викасол (витамин К).
Внутривенно капельно назначают раствор глюкозы, в период лихорадки могут производиться переливания крови небольшими порциями, а также введение препаратов железа, препаратов на основе водного экстракта из печени крупного рогатого скота. В комплексную терапию включают противогистаминные средства. Выписка из стационара производится после полного клинического выздоровления. По выписке больные некоторое время наблюдаются амбулаторно.
Прогноз и профилактика геморрагической лихорадки
Прогноз зависит от тяжести течения заболевания. Геморрагические лихорадки могут варьироваться по течению в весьма широких пределах, в некоторых случаях вызывая развитие терминальных состояний и заканчиваясь летально, однако в большинстве случаев при своевременной медицинской помощи прогноз благоприятен – инфекция заканчивается выздоровлением.
Профилактика геморрагических лихорадок в первую очередь подразумевает меры, направленные на уничтожение переносчиков инфекции и предупреждение укусов. В ареале распространения инфекции производят тщательную очистку мест, подготовленных под поселение, от кровососущих насекомых (комары, клещи), в эпидемически опасных регионах рекомендовано в лесных массивах носить плотную одежду, сапоги, перчатки, специальные противокомариные комбинезоны и маски, использовать репелленты. Для омской геморрагической лихорадки существует методика специфической профилактики, плановая вакцинация населения с помощью убитой вакцины вируса.
Крымская геморрагическая лихорадка – острая арбовирусная инфекция с характерной природной очаговостью, протекающая с явлениями токсикоза и тромбогеморрагическим синдромом различной степени выраженности. Для крымской геморрагической лихорадки типично острое начало с двумя волнами лихорадки, головные, мышечные и суставные боли, геморрагические высыпания на коже и слизистых, кровоизлияния и кровотечения. Диагноз крымской геморрагической лихорадки основан на клинико-эпидемиологических данных, результатах ИФА, РНГА, ПЦР. Лечение крымской геморрагической лихорадки включает проведение дезинтоксикационной терапии, введение специфического иммуноглобулина или иммунной сыворотки, противовирусных, гемостатических средств, препаратов крови и кровезаменителей.
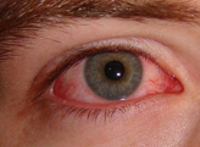
Общие сведения
Крымская геморрагическая лихорадка (геморрагическая лихорадка Крым-Конго, среднеазиатская геморрагическая лихорадка, КГЛ) – зоонозное природно-очаговое заболевание, вирусный возбудитель которого передается человеку кровососущими клещами. Крымская геморрагическая лихорадка относится к группе клещевых геморрагических лихорадок; является опасным инфекционным заболеванием с коэффициентом летальности 10-40%. Характерна для теплого климата степной, лесостепной и полупустынной зон; встречается в Крыму, Центральном Предкавказье и на сопредельных территориях, в Китае, некоторых странах Европы и Африки. Уровень заболеваемости КГЛ выше у лиц, занятых сельскохозяйственным производством – уходом за животными, заготовкой сена, забоем скота. Крымская геморрагическая лихорадка чаще выявляется у мужчин от 20 до 40 лет. Крымской геморрагической лихорадке свойственна весенне-летняя сезонность, связанная с активностью клещей.

Причины
Возбудителем крымской геморрагической лихорадки служит РНК-геномный вирус рода Nairovirus, семейства Bunyaviridae, способный репродуцироваться при двух температурных интервалах – 36-40° и 22-25°C. Это позволяет вирусу размножаться как в организме человека и позвоночных животных, так и в организме кровососущих насекомых. Вирус крымской геморрагической лихорадки чувствителен к нагреванию (мгновенно инактивируется при кипячении), действию детергентов, дезинфектантов. Источником вируса крымской геморрагической лихорадки в природе выступают грызуны (ежи, зайцы, мыши), мелкий и крупный рогатый скот (овцы, козы, коровы), а также свиньи, лошади, собаки и птицы. Специфическими переносчиками являются паразиты млекопитающих – свыше 20 видов иксодовых клещей, в основном, пастбищные клещи рода Hyalomme.
Основной механизм передачи крымской геморрагической лихорадки – трансмиссивный, при присасывании и укусах инфицированных иксодовых клещей. Возможны также контактный (при раздавливании клеща, попадании на поврежденную кожу инфицированного материала больных животных и человека) и аэрогенный пути передачи (при содержании вируса в воздухе). Имеет место внутрибольничное инфицирование, происходящее при недостаточной обработке и стерилизации медицинских инструментов и оборудования, многоразовом использовании игл. Естественная восприимчивость людей к вирусу КГЛ высокая.
Вирусный возбудитель вызывает поражение эндотелия мелких кровеносных сосудов, повышение проницаемости сосудистой стенки, нарушение свертываемости крови, угнетение кроветворения, развитие ДВС-синдрома. Это проявляется многочисленными кровоизлияниями во внутренние органы (почки, печень), ЦНС, кожу и слизистые оболочки. Для заболевания характерна морфологическая картина инфекционного васкулита с развитием дистрофических изменений и очагов некроза.
Симптомы крымской лихорадки
Длительность инкубационного периода, в зависимости от способа заражения, составляет от 2 до 14 дней (после укуса клеща – 1-3 дня, при контактной передаче – 5-9 дней). Симптомы крымской геморрагической лихорадки могут варьировать от стертых до крайне тяжелых. Для начального периода инфекции (первые 3-5 дней) характерно острое состояние с внезапным скачком температуры до 39-40°С, ознобом, слабостью, головокружением. Больные предъявляют жалобы на сильную головную боль, миалгии и артралгии, болевые ощущения в области живота и поясницы. Часто появляется сухость во рту, тошнота и рвота, гиперемия лица, шеи, конъюнктивы и слизистой зева. Возникает фотофобия, возбуждение, иногда даже агрессивность, которые затем сменяются сонливостью, утомляемостью, депрессией. Перед манифестацией геморрагического синдрома наступает кратковременное снижение температуры до субфебрильной, затем возникает вторая волна лихорадки.
В период разгара крымской геморрагической лихорадки (с 3-6 дня заболевания) возникают геморрагические проявления различной выраженности – петехиальные высыпания на коже (экзантема) и слизистых полости рта (энантема), пурпура или крупные экхимозы, кровоизлияния в местах инъекций, носовые кровотечения, кровохарканье, в тяжелых случаях - обильные полостные кровотечения (желудочно-кишечные, легочные, маточные). Состояние больных резко ухудшается: отмечается вялость, подавленность, бледность, акроцианоз, тахикардия, артериальная гипотония. Выявляется лимфоаденопатия, гепатомегалия, может наблюдаться менингеальный синдром, судороги, спутанность сознания, кома. Исход крымской геморрагической лихорадки определяется степенью тяжести тромбогеморрагического синдрома.
При благоприятном течении крымской геморрагической лихорадки геморрагии исчезают через 5-7 дней без рецидивов. Реконвалесценция начинается с 9-10 дня заболевания и занимает длительное время (1-2 месяца и более); астенический синдром сохраняется еще в течение 1-2 лет. Постинфекционный иммунитет сохраняется 1-2 года после перенесенной инфекции. Осложнениями крымской геморрагической лихорадки могут выступать пневмонии, отек легких, печеночная и почечная недостаточность, тромбофлебиты, инфекционно-токсический шок. Летальность составляет от 4 до 30%; смертельный исход обычно наступает на второй неделе заболевания.
Диагностика
Диагностика крымской геморрагической лихорадки проводится с учетом эпидемиологических данных (возможное пребывание в эндемичных районах, сезонность), типичных клинических признаков (острое начало, двухволновая лихорадка, ранний тромбогеморрагический синдром), результатов лабораторных исследований (общего анализа крови и мочи, ИФА, РНИТ, РНГА, ПЦР). Обследование больных должно производиться с соблюдением максимальной степени инфекционной безопасности.
В гемограмме при крымской геморрагической лихорадке отмечается выраженная лейкопения, тромбоцитопения, повышение СОЭ и гематокрита; в общем анализе мочи - олигоурия, гипостенурия, микрогематурия. В первые несколько суток заболевания и в терминальной стадии диагноз возможно подтвердить путем выявления РНК вируса в образцах крови и тканей методом ПЦР. ИФА помогает определить титр специфических антител IgM к вирусу крымской геморрагической лихорадки на протяжении 4-х месяцев после перенесенной инфекции, IgG – в течение 5 лет. Дифференциальная диагностика крымской геморрагической лихорадки проводится с гриппом, менингококковой инфекцией, сыпным тифом, лептоспирозом, тромбоцитопенической пурпурой и болезнью Шенлейн-Геноха, другими видами геморрагических лихорадок.
Лечение крымской лихорадки
При подозрении на крымскую геморрагическую лихорадку обязательна госпитализация и изоляция больных. Лечение должно осуществляться в соответствии с принципами терапии вирусных геморрагических лихорадок. Показан постельный режим, диета, витаминотерапия. Возможно введение иммунной сыворотки реконвалесцентов или гипериммунного лошадиного γ-глобулина. Эффективным терапевтическим действием обладает применение противовирусных препаратов (рибавирина, альфа интерферона). В начальном периоде проводится дезинтоксикационная и кровоостанавливающая терапия; осуществляется переливание крови, эритроцитарной и тромбоцитарной массы в замещающих дозах. При развитии инфекционно-токсического шока назначаются глюкокортикостероиды.
Прогноз и профилактика
Прогноз при стремительном и тяжелом течении крымской геморрагической лихорадки серьезный: наблюдается раннее развитие осложнений, возможен летальный исход. При своевременно начатом лечении прогноз заболевания в большинстве случаев благоприятный. Основная профилактика крымской геморрагической лихорадки заключается в защите человека от нападения и укусов клещей-переносчиков вируса, применении средств индивидуальной защиты (ношении защитной одежды, использовании защитных сеток, репеллентов), регулярном проведении самоосмотров. В медицинских учреждениях обязательно соблюдение требований по профилактике нозокомиальных инфекций: осторожности при выполнении инвазивных процедур, работе с кровью и выделениями больных; проведение стерилизации инструментов, применение одноразовых шприцов и игл. Уничтожение источника и переносчиков вируса крымской геморрагической лихорадки в природе малоэффективно.
В трупах африканских обезьян, погибших от лихорадки Эбола, найдена линия вируса, прежде не поражавшая человека. Всего через несколько лет от неё стали умирать и люди. Учёные считают, что разные линии обмениваются генетической информацией.
Последние генетические исследования позволили разобраться в природе лихорадки Эбола — редкого, но очень опасного заболевания, сопровождаемого летальными исходами в 50-90% случаев и поражающего не только человека, но и некоторых приматов.
В 2006 году учёным из компании Vical удалось испытать на обезьянах вакцину, состоявшую из животного вируса, в который методами генной инженерии интегрировали белки вируса лихорадки; в результате после введения вакцины заражение смертельным вирусом не происходило. Сейчас учёные работают над превентивной вакцинацией в районах с повышенной опасностью заражения, однако только вакцинацией проблему не решить.
острая вирусная высококонтагиозная болезнь, вызываемая вирусом Эбола. Редкое, но очень опасное заболевание – летальность в 50–90 % клинических случаях. Поражает человека и некоторых приматов.
Известно, что передача вируса иногда происходит от горилл и шимпанзе. Кроме того, подвиды человекообразных обезьян, например, западные равнинные гориллы, согласно данным Всемирного союза охраны дикой природы, серьезно страдают от вируса, а в некоторых регионах смертность от заболевания среди высших приматов может достигать 95%. Сейчас лихорадка уже переместилась к центру и северо-востоку Африки.
До сих пор, для того чтобы понимать механизмы работы вируса в организме зараженного, медики при каждой вспышке собирали образцы РНК своих пациентов. Теперь, как сообщает портал Science Daily, французским экспертам удалось получить образцы РНК вируса у зараженных приматов, что значительно помогло в расшифровке генома вируса.
Анализ полученного от обезьян генетического материала продемонстрировал существование штамма вируса, генетически родственного заирскому подтипу. Более того, судя по всему, в период между 1996 и 2001 годами в вирусной среде происходили редкие для этого типа процессы рекомбинации, иначе говоря, перераспределение генетической информации вирусов путём физического обмена участками генов.
Как считают ученые, вирус Эбола делится на четыре подтипа: суданский, заирский, кот-д'ивуарский и рестонский, при этом заирская разновидность (ZEBOV) обладает наибольшей вирулентностью. Так, 88% летальных исходов у всех зафиксированных больных с момента открытия недуга, то есть с 1976 года, больных геморрагической лихорадкой Эбола, стали итогом деятельности именно этой разновидности вируса. Более того, именно ZEBOV участвовал в двухмесячной эпидемии лихорадки в Демократической Республике Конго.
Несмотря на постоянное наблюдение за больными, попытки разобраться в природе вируса Эболы, а также его заирской разновидности, долгое время были непродуктивны. Медики не всегда могли выполнять корректные исследования, поскольку ощущался дефицит доступных данных. Например, на сегодняшний день генетикам удалось идентифицировать только 12 образцов генетических последовательностей гликопротеина — важной молекулярной структуры, которая позволяет вирусу проникать в клетки перед непосредственным заражением.
Эти образцы, взятые из организмов зараженных людей в период с 1976 по 2001 годы, кажется, происходят от одного штамма вируса, активно действовавшего в первой зафиксированной медиками эпидемии лихорадки в Конго в 1976 году. Исходя из этих данных, врачи до сих пор утверждали, что именно эта разновидность вируса является причиной всех вспыхивающих эпидемий.
Результаты учёных из Международного центра медицинских исследований и экспертов из Института исследований развития поставили эту гипотезу под сомнение.
Существует обширная группа вирусов, генетический материал которых составляет так называемая матричная РНК (мРНК). Эти микроорганизмы называются вирусами с позитивным (положительным) РНК-геномом. Вирусная РНК, попадая в клетку, обеспечивает.
В дальнейшем учёные провели филогенетический анализ образцов гликопротеина, полученных от зараженных людей уже после 2001 года. В результате выяснилось: образцы молекулярной структуры, полученные до 2003 года, действительно принадлежали к линии A вирусов.
Однако образцы, полученные в ходе эпидемий в Конго в 2003 и 2005 годах, четко продемонстрировали, что эти вирусные структуры входят в линию вирусов B.
Результаты этого исследования побудили учёных продолжить проведение филогенетического анализа. Исследователи проанализировали другой участок генома вируса, на этот раз их интересовал нуклеопротеин, один из белков, входящих в структуру вирусов лихорадки Эбола, и отвечающий за обеспечение процесса внедрения генетической информации вируса в зараженную клетку. Выяснилось, что все вирусы-возбудители болезни, вылившейся в эпидемии в период с 2001 по 2005 гг., входят в линию B вирусов.
Читайте также:

