Глисты зуд в заднем проходе беременность
Обновлено: 01.05.2024
Анальный зуд — симптом, ухудшающий качество жизни пациента. Усиленный зуд заднего прохода мешает профессиональной деятельности и существенно влияет на повседневную жизнь пациента. Чаще всего жжение и зуд усиливаются в ночное время.
Найти причины и лечить это заболевание сложно. Пациентов, страдающих анальным зудом, лечат врачи различных специальностей, дерматологи, гастроэнтерологи, хирурги и аллергологи. Бывает, что на излечение пациента от этого неприятного недуга нужно несколько лет.
Причины развития зуда в анальной области
Определение причины зуда очень важно для выздоровления пациента.
Самый частый диагноз — идиопатический зуд, то есть зуд, причина которого неизвестна. Идиопатический зуд диагностируется более чем у 50% пациентов с анальным зудом. У пациентов с идиопатическим зудом проводится проктологическое обследование. В остальных случаях зуд является вторичным симптомом других заболеваний.
К причинам вторичного зуда относятся:
- Аллергия (сенсибилизация). Чаще всего это аллергия на вещества, непосредственно контактирующие с кожей (так называемая контактная аллергия). Такими сенсибилизирующими веществами могут быть стиральный порошок, мыло, крем. Продукты и лекарства (например, антибиотики) также могут быть аллергенами;
- Доброкачественные проктологические заболевания (геморрой, трещина, свищ, выпадение прямой кишки, недостаточность сфинктерной мышцы); При этих заболеваниях экссудат и воспалительные выделения из анального канала раздражают кожу, вызывая жжение и зуд;
- Опухоли — редкая причина анального зуда;
- Воспалительные заболевания толстой кишки, например язвенный колит ;
- Паразитарные заболевания (острицы, реже чесотка).
Многие пациенты считают острицы основной причиной зуда и спрашивают на приеме рецепты на антипаразитарные препараты. Острицы — одна из причин зуда, который часто встречается у детей. У взрослых они встречаются реже.
Причины зуда у заднего прохода у взрослых:
- Дерматологические заболевания, например псориаз, лишай;
- Инфекционные заболевания (бактериальные, грибковые, вирусные);
- Психогенные причины. Зуд может быть спровоцирован или усугублен конфликтными ситуациями в личной или профессиональной жизни, а также быть симптомом невроза и психического заболевания;
- Системные заболевания (например, заболевание печени, диабет);
- Недостаточная или чрезмерная гигиена;
- Другие причины.
Диагностика
Диагностика причины зуда может быть сложной и состоит из опроса, общего и проктологического осмотра пациента и дополнительных анализов.
Опрос пациента
Проведение подробного разговора с пациентом при этом заболевании имеет особое значение. Пациентам с анальным зудом рекомендуется подготовиться к беседе с лечащим врачом и поразмышлять над следующими вопросами:
- когда появились симптомы и нет ли четкой взаимосвязи между началом зуда и конкретным фактором (стиральный порошок, лекарства);
- в каких ситуациях и когда симптомы ухудшаются;
- страдаете ли вы хроническими заболеваниями, которые могут быть связаны с зудом — диабет, уремия, аллергия, кожные заболевания;
- гигиенические привычки;
- текущие лекарства;
- привычки в еде.
Осмотр пациента
Проводится общий осмотр пациента, во время которого врач уделяет особое внимание поражениям кожи.
Проктологическое обследование пациента заключается в осмотре кожи вокруг заднего прохода (кожа часто красная, с многочисленными царапинами), осмотре пальцем через задний проход, ректоскопии для исключения проктологических заболеваний, которые могут вызывать зуд.
Дополнительные обследования
Решение о проведении дополнительных обследований принимает врач после собеседования и осмотра пациента.
Эти исследования включают:
- диагностические исследования толстой кишки (ректоскопия, колоноскопия , ректальная клизма);
- исследование кала на паразитов, которое необходимо провести не менее трех раз;
- тесты на аллергию;
- анализы крови (определение уровня сахара, мочевины, билирубина);
- бактериологические тесты;
- тесты на наличие грибков.
Лечение анального зуда
Лечение кожного зуда может быть причинным и симптоматическим. Причинное лечение кожного зуда основывается на устранении его причины. Причинное лечение может быть консервативным или оперативным.
Консервативное лечение включает:
- устранение аллергена при аллергическом зуде;
- противопаразитарные препараты, если причиной зуда паразиты;
- противогрибковые препараты при грибковой инфекции;
- мази с антибиотиками от бактериальных инфекций ;
- лечение диабета или любого другого системного заболевания, которое может вызывать зуд.
Если кожный зуд вызван хирургическими проктологическими заболеваниями (выпадение прямой кишки, полип), выполняются соответствующие операции.
Симптоматическое лечение может быть консервативным или оперативным.
- Образцовая, но не чрезмерная личная гигиена.
- Подмывание два раза в день теплой водой с лечебным мылом или со средствами с pH 5,5. Большинство пациентов моются слишком часто, так как теплая водяная баня приносит им временное облегчение. Слишком частое мытье может привести к механическим повреждениям кожи, а также к изменению реакции кожи с кислой на щелочную. Кожа кислая, и в этой среде на коже обнаруживаются непатогенные бактерии. При чрезмерном мытье кожа становится стерильной и может быть заражена бактериями, живущими в щелочной среде.
- Отказ от косметических средств, которые могут вызвать у пациента сенсибилизацию. К таким косметическим средствам могут относиться лосьоны, гели для ванн, кремы, интимные дезодоранты и т. д. Если пациент замечает связь между кожным зудом и использованием косметического средства, мыла, стирального порошка, он может устранить ее самостоятельно, даже до посещения врача.
- Использование вместо грубой мягкой туалетной бумаги или салфетки (для сушки, а не вытирания ануса после мытья).
- При ночном зуде пациенту рекомендуется спать в хлопчатобумажной одежде.
Пациенту полезно вести дневник, в котором он записывает степень зуда, время возникновения, и в то же время продукты, которые он употреблял, а также косметику, мыло, порошки, шампуни, которые он использовал в данный день. Часто пациент, а не врач может найти причину зуда, не проводя дополнительных тестов.
Поскольку стиральные порошки могут вызывать аллергические реакции, пациенту рекомендуется стирать нижнее белье с мылом, а не с порошком, и тщательно его полоскать.
Диета
Независимо от того, что вызывает зуд, диета играет важную роль в его лечении.
Могут усилить зуд следующие продукты: алкоголь, крепкий кофе и чай, пряные специи, цитрусовые, сладости (шоколад), кока-кола, помидоры.
Пища также может содержать аллергены, поэтому пациенту следует следить за тем, ухудшаются ли симптомы после употребления определенных продуктов.
Пациенту рекомендуется придерживаться мягкой, легкоусвояемой диеты , без острых приправ и алкоголя.

Легкоусвояемая диета
Лекарственные препараты
Лекарства местного действия:
- мази, подкисляющие кожу, содержащие борную кислоту;
- стероидные мази используются непродолжительное время. Лечение стероидами должно быть ограничено лечением острого зуда и не должно превышать 3-4 недель.
- легкие седативные средства (при идиопатическом и психогенном зуде),
- пероральные противоаллергические препараты.
Хирургические методы лечения симптоматического зуда (например, кожные трансплантаты, перерезание сенсорных нервных окончаний на коже вокруг ануса) являются спорными и используются очень редко.
Осложнения патологии
Осложнения, связанные с заболеванием:
- вторичные инфекции заднего прохода;
- невроз.
Осложнения, связанные с лечением:
Зуд заднего прохода — это состояние, которое, в зависимости от первопричины, лечат гастроэнтерологи, проктологи, дерматологи и аллергологи. Пациенты и врачи не должны относиться к зуду легкомысленно, потому что, помимо незначительных причин, зуд может быть вызван серьезными заболеваниями, включая рак.
Знаете ли вы, что …
Анальный зуд поражает до 5% населения и встречается у мужчин чаще, чем у женщин (2:1).
Редко используемый метод — это внутрикожное и подкожное введение раствора метиленового синего.

Жжение в заднем проходе - это смешанное чувство жара с покалыванием и пощипыванием в анальной области и вокруг заднепроходного отверстия. У здоровых людей неприятное ощущение возникает под действием внешних факторов: при несоблюдении или неправильной гигиене, диарее, особенностях питания. Жжение в заднем проходе в сочетании с болью, зудом, эпизодами кровотечений — признак проктологических заболеваний. Для устранения симптома назначают диету, ректальные свечи, гормональные препараты, физиотерапию. По показаниям используют хирургические методы лечения основного заболевания.
Причины жжения в заднем проходе
Жжение в анальной области бывает физиологическое и патологическое. В первом случае ощущение жара возникает под действием внешних неблагоприятных факторов:
нерегулярного проведения или несоблюдения требований личной гигиены;
нарушения процесса дефекации (запор, диарея);
ношения нижнего белья из синтетики;
повышенной сухости кожи;
чрезмерного употребления острой и пряной пищи;
приема некоторых лекарственных препаратов, гормональных контрацептивов;
удаления волос в анальной зоне;
раздражения грубой мочалкой, туалетной бумагой;
Другие факторы риска — ожирение, анальный секс, вредные воздействия в быту и на производстве (химическое влияние, действие радиации, высокая температура воздуха).
Физиологическое жжение в заднем проходе умеренное, и не сопровождается другими патологическими признаками. Симптом проходит спустя 3–5 дней после устранения причины.
Жжение в сочетании с другими симптомами позволяет заподозрить проктологические заболевания:
полип прямой кишки;
аноректальный свищ (патологический канал между прямой кишкой и другими органами);
кокцигодинию (беспричинные боли в прямой кишке и анусе);
злокачественные и доброкачественные новообразования заднепроходного канала;
проктит (воспаление прямой кишки);
проктосигмоидит (воспаление слизистой оболочки прямой и сигмовидной кишки);
Если жжение в заднем проходе - это проявление проктологического заболевания, пациенты предъявляют жалобы на зуд, боль, покалывания в анальной области. При длительном течении основной патологии в области ануса и вокруг образуются участки покраснения, расчесы, микротрещины.
Чувство жжения беспокоит постоянно или усиливается в ночное время. Как правило, максимальной выраженности достигает во время дефекации. При развитии воспаления ощущается боль в заднем проходе.
Ощущение жара в заднем проходе свойственно дерматологическим заболеваниям, как себорея, псориаз, экзема, плоский лишай. Редкие причины жжения — сахарный диабет, урологические патологии, половые инфекции. В детском возрасте чаще всего появление болезненно-щекочущего раздражения связано с заражением глистами.
Жжение в области анального отверстия возникает при дисбактериозе и заболеваниях ЖКТ, нарушении обмена веществ. Психические расстройства, психологические травмы, стресс, переутомление, неврозы также могут проявляться дискомфортными ощущениями в заднем проходе.
Диагностика причин жжения в заднем проходе
С подобной проблемой чаще всего обращаются к проктологу. При первичной консультации специалист изучает анамнез, анализирует жалобы пациента, проводит пальцевое ректальное исследование. Врач может нащупать геморроидальные узлы, новообразования.
Чтобы установить вероятную причину или выявить конкретное заболевание, используют лабораторные и инструментальные методы исследования:
Копрограмму. Расширенный лабораторный анализ кала, с помощью которого выявляют воспаление, гельминтозы, заболевания ЖКТ, дисбактериоз, новообразования.
Микроскопическое исследование соскоба с кожи вокруг заднего прохода для обнаружения остриц (глистов).
Ректороманоскопию. В процессе эндоскопического осмотра прямой и сигмовидной кишки оценивают состояние геморроидальных узлов, диагностируют инфекционные и воспалительные процессы, рубцовые изменения.
Аноректальную манометрию. Исследование тонуса аноректального мышечного кольца необходимо при подозрении на патологический спазм мышц заднего прохода, недержание кала.
УЗИ предстательной железы. Дает возможность исключить урологические заболевания.
Определение глюкозы в капиллярной крови. Показано при высокой вероятности нарушения обмена веществ, сахарном диабете.
Биопсия. При обнаружении подозрительных новообразований, берут биоптат для гистологии.
Консультация уролога, венеролога, дерматолога, эндокринолога, гастроэнтеролога и дополнительные методы исследования — по показаниям.
Лечение жжения в заднем проходе
Тактика лечения зависит от причин появления симптома, и направлена на устранение основного заболевания или провоцирующих факторов. Чтобы уменьшить интенсивность жжения, рекомендовано после каждого акта дефекации обмывать наружные половые органы и анус теплой водой. Не менее важно выбирать комфортное нижнее белье свободного кроя из натуральных тканей.
При проктологических заболеваниях назначают щадящую диету для нормализации стула и безболезненного опорожнения кишечника. В рационе ограничивают или полностью исключают жирные блюда, острую пищу, соль. Принимать какие-либо лекарства можно только по назначению специалиста.
Консервативная терапия
Препараты выбирают исходя из причин и стадии заболевания:
Гормоны. Помогают купировать воспаление и снять отек. Применение гормональных мазей местно помогает уменьшить анальное жжение и дискомфорт.
Антибиотики. Инфекционные заболевания лечат антибактериальными препаратами, грибковые инфекции — фунгицидными средствами. При диагностике паразитарных заболеваний пациенты нуждаются в антигельминтных препаратах.
Ректальные суппозитории. Уменьшают выраженность симптомов, облегчают акт дефекации, защищают слизистую прямой кишки от повреждений. Используют свечи с обезболивающим, заживляющим и противовоспалительным эффектом.
Флеботропные препараты. Назначают в комплексном лечении геморроя. Повышают тонус венозных стенок, улучшают микроциркуляцию, что профилактирует рост и кровотечение из геморроидальных узлов.
В качестве общей терапии назначают микроклизмы с отварами трав, маслами, местными анестетиками. В острый период облегчение приносит промежностный душ. Процедура активизирует кровообращение тазовых органов, способствует рассасыванию воспалительных очагов. Чтобы улучшить результаты терапии, подключают физиотерапию: ультразвук, лазерное излучение.
Хирургическое вмешательство
При наличии осложнений, неэффективности лечения или по показаниям выполняют хирургическое вмешательство.
На ранних стадиях геморроя используют малотравматичные методики — электрокоагуляцию (иссечение электрическим током) геморроидального узла и склеротерапию (введение специальных препаратов для склеивания узлов).
На второй стадии эффективно удаление геморроидальных узлов лазером или латексное лигирование. На ножку узла накидывают латексное кольцо, которое прекращает его кровообращение и вызывает отмирание. На третьей и четвертой стадии заболевания показано радикальное хирургическое иссечение узлов.
Злокачественные новообразования удаляют хирургическим путем вместе с лимфатическими узлами.
Прогноз напрямую зависит от причин анального жжения, раннего выявления и проведения терапевтических действий. Деликатность проблемы и чувство стыдливости приводит к тому, что пациенты своевременно не обращаются за медицинской помощью.
Профилактика жжения в заднем проходе
Профилактические меры заключаются в соблюдении правил личной гигиены, рациональном питании, сексуальной активности с использованием методов контрацепции.
выбирать качественное нижнее белье,
избегать переохлаждений и травм ануса,
белье и одежду стирать бесфосфатным нейтральным стиральным порошком,
вести здоровый образ жизни,
обеспечить ежедневную умеренную физическую активность.
Важно своевременно лечить хронические очаги инфекций, обращаться к проктологу при появлении первых подозрительных симптомов.

Глисты — паразитические черви, которые обитают в организме человека, и вызывают гельминтоз. Заболевание имеет острое и хроническое течение, характеризуется истощением организма, системным поражением органов. В диагностике используют лабораторные методы: анализ кала на яйца глистов, посев крови, микроскопическое исследование мокроты. Для оценки состояния и тяжести поражения внутренних органов назначают УЗИ, МРТ, рентген. Лечение зависит от вида паразитических червей.
Общие сведения о гельминтах
Гельминтоз — распространенная глистная инфекция. Заболевание встречается повсеместно, с преобладанием среди регионов с влажным и теплым климатом. Возникает в любом возрастном периоде, однако в группу риска попадают дети 5‒15 лет. Это связано с познанием окружающей среды, слабым иммунитетом против глистной инвазии (заражения), недостаточно кислой средой желудка для уничтожения паразитов. Гельминты поражают разные органы, но основная среда их обитания — кишечник.
Возбудитель проникает в организм через слизистые оболочки и кожу, при заглатывании личинок и яиц паразитов с водой, пищевыми продуктами. Из проглоченных зрелых яиц в желудочно-кишечном тракте выходят личинки, которые через слизистую оболочку кишечника попадают в кровь, и циркулируют по всему организму, поражая печень, почки, желчный пузырь, сердце, бронхи, легкие. При откашливании и заглатывании слюны паразиты через ротовую полость вновь попадают в кишечник, где в течение 70‒75 дней растут, превращаются в половозрелую особь.
От момента заражения до формирования зрелой особи проходит 2‒3 месяца. Это время соответствует ранней кишечной стадии. На этапе поздней стадии в организме уже паразитируют взрослые особи. Они живут в кишечнике около года и откладывают яйца, которые выходят вместе с калом.
Причины глистов
Заражение происходит при употреблении пищи и воды, в которой содержатся яйца паразитических червей с созревшими личинками, контакте с загрязненной фекалиями землей. Глисты передаются от человека к человеку через посуду, игрушки, одежду и обувь, предметы обихода и туалета.
Количество заболеваний увеличивается из-за недостаточного соблюдения правил гигиены после прогулки, употребления немытых овощей и фруктов, грязной воды, недостаточной термической обработки мяса или рыбы. Возможно также самозаражение глистами.
Справка! Яйца глистов приносят домашние животные, которые бывают на улице, на лапах и шерсти.
Виды глистов
По способу существования во внешней среде гельминтозы разделяют на три группы:
геогельминтозы — развиваются в почве без участия промежуточного хозяина;
биогельминтозы — обязательное условие для существования это два и более организма;
контактные гельминтозы — передаются от человека к человеку контактно-бытовым путем.
Известно около 400 возбудителей, из них в организме человека паразитирует несколько видов:
Нематоды (круглые черви): аскариды, острицы, трихинеллы. Вызывают аскаридоз, некатороз, энтеробиоз, анкилостомидоз.
Цестоды (лентецы, ленточные черви): бычий и свиной цепень, широкий лентец, эхинококк. Возубидети эхинококкоза, гименолепидоза, цистицеркоза, тениоза.
Трематоды (сосальщики): печеночная и кошачья двуустки. Возбудители описторхоза, фасциолеза, клонорхоза.
Колючеголовые (скребни): скребень-великан провоцирует акантоцефалез.
В зависимости от места паразитирования возбудителя гельминтозы разделяют на кишечные и внекишечные — паразитируют в печени, почках, сосудах, желчном пузыре.
Симптомы глистов
Клинические проявления гельминтоза разнообразны, и зависят от вида, количества гельминтов и органа, в котором они паразитируют, возраста, состояния иммунной системы. Заболевание имеет острое течение — от двух недель до двух месяцев, и хроническое — до нескольких лет.
В остром периоде преобладают признаки интоксикации и аллергии:
кожный зуд и сыпь,
Специфическое проявление гельминтоза — бруксизм (скрежет зубами). При заражении паразитическими червями может возникать раздражение области ануса, инфекции наружных половых органов.
В хроническую фазу на первый план выходят органоспецифические поражения. Наиболее частый клинический синдром — расстройство пищеварения:
боль в нижней части живота,
непереносимость некоторых продуктов,
При наличии глистов в печени, желчном пузыре возникают кисты, механическая желтуха, гепатит. Круглые гельминты провоцируют бронхит, сердечную недостаточность, миокардит (воспаление мышечной оболочки сердца).
При инвазии нервной системы человек становится раздражительным, снижается концентрация внимания, трудно переносит умеренные физические нагрузки, появляется бессонница.
На фоне гельминтоза снижается иммунная защита, возникают грибковые и гнойничковые поражения кожи, кариес, утяжеляется течение аллергии и других сопутствующих заболеваний.
Осложнения при глистах
При отсутствии своевременного и адекватного лечения личинки паразитируют в организме, поражая кровеносные сосуды, печень, почки, кишечник, легкие, бронхи, что негативно сказывается на их функциональности, общем состоянии.
Продукты жизнедеятельности личинок токсичные для человеческого организма. При их скоплении развиваются местные аллергические реакции, крапивница, бронхиальная астма, атопический дерматит.
Гельминты используют белки, витамины, микро- и макроэлементы организма человека, что влечет риск отставания в физическом, умственном и психическом развитии ребенка. Такой вид паразитических червей, как анкилостомы и власоглавы поглощают кровь человека, вызывая анемию. Паразиты угнетают иммунную систему, снижают его сопротивляемость к инфекциям, из-за чего часто возникают простудные и инфекционные заболевания.
Справка! Наличие в организме глистов уменьшает эффективность профилактических вакцин.
При массовом заражении возрастает риск развития дисбактериоза, частичной закупорки просвета кишечника и желчных протоков, что в итоге может спровоцировать приступ аппендицита, кишечную непроходимость, холецистит (воспаление желчного пузыря).
Диагностика глистов
При подозрении на гельминтоз пациента должен осмотреть гастроэнтеролог, инфекционист, паразитолог, терапевт или педиатр. При ощупывании увеличена печень, селезенка, лимфатические узлы. Определить наличие паразитов в организме можно по результатам общего анализа крови — превышена норма лейкоцитов и эозинофилов, повышена скорость оседания эритроцитов.
Более точная диагностика гельминтоза возможна спустя три месяца после заражения, когда глисты становятся половозрелыми. Для первичной диагностики и мониторинга лечения заболевания используют лабораторные методы:
соскоб на выявление яиц остриц из области анального отверстия,
исследование кала на яйца гельминтов,
копрограмму (расширенный анализ кала для оценки функциональной деятельности ЖКТ).
Биологическим материалом для исследования могут быть рвотные массы, мокрота, моча, биоптат кожи (забор кусочка кожи), содержимое двенадцатиперстной кишки.
При кишечных гельминтозах информативны аллергические пробы. Для выявления поражения внутренних органов используют инструментальные методы диагностики:
КТ внутренних органов;
колоноскопию (осмотр толстого кишечника зондом с камерой);
гастроскопию и эзофагоскопию (осмотр внутренних органов желудочно-кишечного тракта с помощью эндоскопического прибора).
Выявить глисты у человека достаточно сложно, так как кладка яиц происходит нерегулярно. Чтобы обнаружить яйца важно попасть в период зрелости. Антитела в крови присутствуют только первые два месяца, после чего исчезают из кровотока, и сосредотачиваются в кишечной стенке. Диагностику также затрудняет разнообразие клинической картины. Поэтому, часто врач вынужден принимать решение о назначении противоглистного лечения на основании косвенных признаков гельминтоза.
Лечение глистов
Для лечения глистной инвазии используют противогельминтные средства. Выбор препарата и продолжительность курса определяет врач с учетом типа паразитических червей и симптоматики. Обычно назначают противонематодозные, противотрематодозные, противоцестодозные или средства широкого спектра действия.
Симптомы со стороны бронхолегочной системы купируют с помощью глюкокортикостероидов, антигистаминных, спазмолитических препаратов. Для восстановления микрофлоры кишечника принимают пробиотики, для улучшения процесса пищеварения — ферментные средства. Кисту или абсцесс в печени удаляют хирургическим способом.
Через две недели и потом через месяц после завершения терапии сдают анализ кала на яйца гельминтов трехкратно. Пациенты из группы риска нуждаются в периодическом паразитологическом обследовании.
Справка! При заражении одного из членов семьи, лечат только тех, у кого есть косвенные признаки.
Профилактика глистов
Избежать глистного заражения возможно, если соблюдать санитарно-гигиенические мероприятия:
мыть руки перед едой, после улицы и туалета;
вести здоровый образ жизни;
тщательно промывать овощи, фрукты и ягоды;
употреблять только кипяченую или фильтрованную воду;
раз в 10–14 дней использовать моющие средства для влажной уборки пола;
правильно обрабатывать пищевые продукты.
Специфическую медикаментозную профилактику противогельминтными препаратами широкого спектра действия рекомендовано проводить всем два раза в год — весной и осенью. В дегельминтизации нуждаются также домашние питомцы.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гельминтоз (глистная инвазия): причины появления, симптомы, диагностика и способы лечения.
Определение
Гельминтозы - болезни человека, животных и растений, вызываемые паразитическими червями (гельминтами).
Причины появления гельминтозов
В настоящее время в России встречается более 70 видов из известных 250 гельминтов, паразитирующих в организме человека. Наиболее распространены круглые черви (аскариды, острицы, трихинеллы, власоглав), ленточные черви (свиной, бычий и карликовый цепни, широкий лентец, эхинококки), сосальщики (печеночная и кошачья двуустки).
Заражение гельминтами чаще всего происходит после попадания в организм их яиц и/или личинок. В зависимости от механизма заражения и путей передачи гельминтозы подразделяются на: геогельминтозы, биогельминтозы и контактные гельминтозы. Геогельминты развиваются без промежуточных хозяев, биогельминты - с последовательной сменой одного-двух-трех хозяев, контактные гельминты передаются контактным путем.
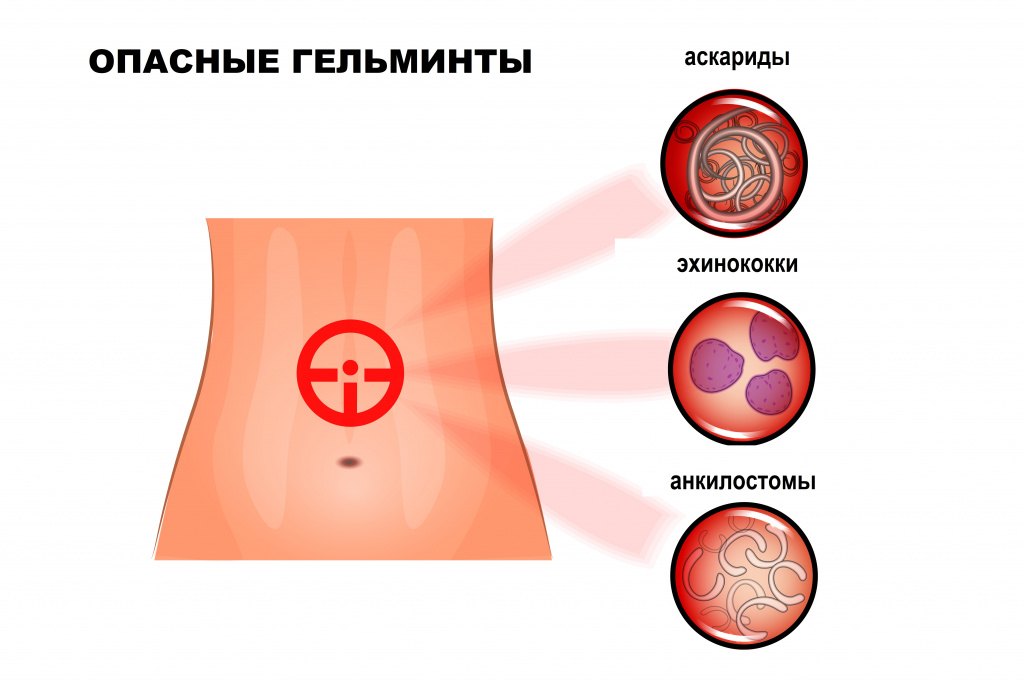
Свиной цепень, бычий цепень, эхинококк и другие виды червей развиваются с последовательной сменой одного-двух-трех хозяев. Промежуточными хозяевами могут быть рыбы, моллюски, ракообразные, насекомые. Человек заражается этими гельминтами, употребляя в пищу продукты, не прошедшие полноценную термическую обработку:
- мясо говядины, инфицированную финнами (личинками) бычьего цепня;
- свинину, пораженную финнами свиного цепня;
- малосоленую и сырую рыбу с личинками описторхиса или широкого лентеца;
- сырую воду или обработанные этой водой овощи, фрукты.
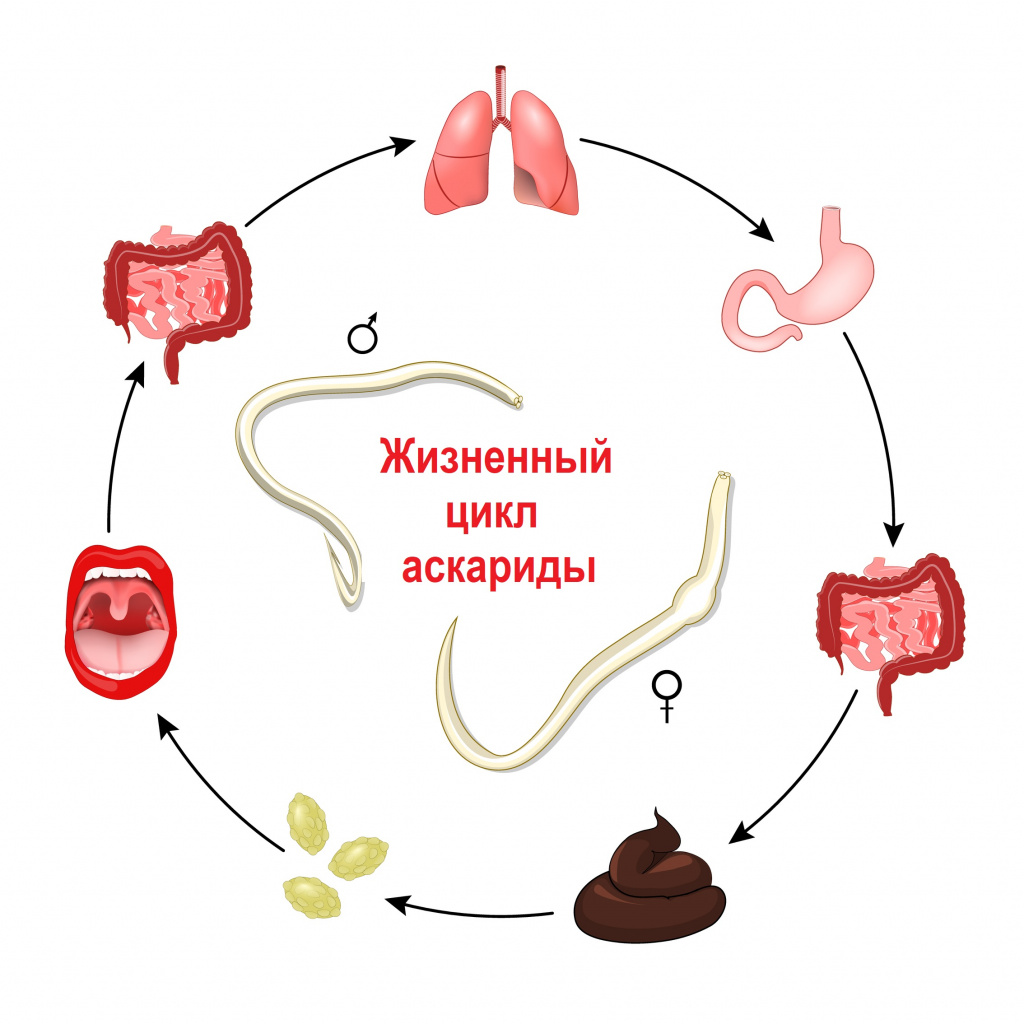
Контактным путем - то есть при личном контакте здорового человека с зараженным, при пользовании общей посудой, предметами туалета, бельем, при вдыхании пыли в помещении, где находится зараженный человек - передаются энтеробиоз (возбудитель – острица) и гименолепидоз (возбудитель – карликовый цепень). В случае энтеробиоза часто случается самозаражение.
Гельминты определенного вида паразитируют в определенных органах, вызывая различные гельминтозы:
- в толстой кишке - свиной, бычий, карликовый цепни, нематоды (анкилостомы, аскариды, стронгилоиды), острицы, власоглав. Из просвета кишки личинки свиного цепня могут попадать в кровоток и распространяться по организму, оседая в жировой клетчатке, сосудах мышц, камерах глаза, мозге;
- в печени и желчных путях - трематоды (описторхис, клонорхис, фасциола). В печени первично располагаются эхинококковые кисты, а после их разрыва дочерние пузыри можно обнаружить в брыжейке, листках брюшины, селезенке и других органах;
- в органах дыхания - эхинококки, альвеококки, легочные сосальщики, вызывающие парагонимоз;
- в нервной системе - шистосомозы, парагонимоз, эхинококкоз и альвеококкоз;
- в органах зрения - онкоцеркоз, лоаоз, осложненные формы тениоза;
- в органах кровообращения - некатороз, шистосомозы, дифиллоботриоз;
- в лимфатической системе - филяриатозы, трихинеллез;
- в коже и подкожной клетчатке - анкилостомидоз, онкоцеркоз, лоаоз, личиночная стадия шистосомозов;
- в костной системе - эхинококкоз;
- в скелетной мускулатуре - трихинеллез, цистицеркоз мышечной ткани.
Срок жизни гельминтов в организме окончательного хозяина может быть различным, зависит от вида паразита и колеблется от нескольких недель (острицы) до нескольких лет (цепни) и десятилетий (фасциолы).
Классификация заболевания
У человека паразитируют черви двух видов:
- Nemathelminthes – круглые черви, класс Nematoda;
- Plathelminthes – плоские черви, которые включают в себя классы
- Cestoidea – ленточных червей,
- Trematoda – класс сосальщиков.
- биогельминтозы;
- геогельминтозы;
- контактные гельминтозы.
На организм человека гельминты оказывают различное воздействие:
- антигенное воздействие, когда развиваются местные и общие аллергические реакции;
- токсическое действие (продукты жизнедеятельности гельминтов вызывают недомогание, слабость, диспепсические явления);
- травмирующее действие (при фиксации паразитов к стенке кишечника происходит нарушение кровоснабжения с некрозом и последующей атрофией слизистой оболочки; могут нарушаться процессы всасывания; механическое сдавление тканей гельминтами);
- вторичное воспаление в результате проникновение бактерий вслед за мигрирующими личинками гельминтов;
- нарушение обменных процессов;
- в результате поглощения крови некоторыми гельминтами возникает анемия;
- нервно-рефлекторное влияние - раздражение гельминтами нервных окончаний провоцирует бронхоспазм, дисфункцию кишечника и т.д.;
- психогенное действие, проявляющееся невротическими состояниями, нарушением сна;
- иммуносупрессивное действие.
Для гельминтозов характерна стадийность развития. Каждая стадия характеризуется своими клиническими симптомами.
Жалобы пациентов в острой стадии:
- повышение температуры от нескольких дней до двух месяцев (субфебрильная или выше 38ºС, сопровождающаяся ознобом, резкой слабостью и потливостью);
- зудящие рецидивирующие высыпания на коже;
- локальные или генерализованные отеки;
- увеличение регионарных лимфатических узлов;
- боли в мышцах и суставах;
- кашель, приступы удушья, боль в грудной клетке, длительные катаральные явления, бронхит, трахеит, симптомы, симулирующие пневмонию, астматический синдром, кровохарканье;
- боль в животе, тошнота, рвота, расстройства стула.
Для кишечных гельминтозов характерны следующие синдромы:
- диспепсический (дискомфорт в животе, чувство переполнения после еды, раннее насыщение, вздутие живота, тошнота);
- болевой;
- астеноневротический (чувство сильной усталости, повышенная нервная возбудимость и раздражительность).
Кишечные цестодозы (тениаринхоз, дифиллоботриоз, гименолепидоз, тениоз и другие) протекают бессимптомно или с малым количеством симптомов (с явлениями диспепсии, болевым синдромом, анемией).
Трематодозы печени (фасциолез, описторхоз, клонорхоз) вызывают:
- хронический панкреатит;
- гепатит;
- холецистохолангит;
- неврологические нарушения.
Мочеполовой шистомоз проявляется появлением в самом конце мочеиспускания крови, частыми позывами к мочеиспусканию, болью во время мочеиспускания.
Альвеококкоз, цистицеркоз, эхинококкоз могут длительное время протекать бессимптомно. На позднем этапе нагноение или разрыв кист, содержащих паразитов, приводит к анафилактическому шоку, перитониту, плевриту и другим тяжелейшим последствиям.
Для заболеваний, обусловленных паразитированием мигрирующих личинок зоогельминтов, когда человек не является естественным хозяином, различают кожную и висцеральную формы. Кожная форма обусловлена проникновением под кожу человека некоторых гельминтов животных: шистосоматид водоплавающих птиц (трематоды), анкилостоматид собак и кошек, стронгилид (нематоды). При контакте человека с почвой или водой личинки гельминтов проникают в кожу. Возникает чувство жжения, покалывания или зуда в месте внедрения гельминта. Может наблюдаться кратковременная лихорадка, признаки общего недомогания. Через 1-2 недели (реже 5-6 недель) наступает выздоровление.
Висцеральная форма развивается в результате заглатывания яиц гельминтов с водой и пищевыми продуктами. В начале заболевания может быть недомогание, аллергическая экзантема (кожная сыпь). В кишечнике человека из яиц гельминтов выходят личинки, которые проникают через кишечную стенку в кровь, достигают внутренних органов, где растут и достигают 5-10 см в диаметре, сдавливают ткани и нарушают функцию органов. При расположении личинок цепней (цистицерки, ценура) в оболочках и веществе головного мозга наблюдается головная боль, признаки церебральной гипертензии, парезы и параличи, эпилептиформные судороги. Личинки также могут располагаться в спинном мозге, глазном яблоке, серозных оболочках, межмышечной соединительной ткани и др.
Исходом гельминтозов может быть полное выздоровление с ликвидацией гельминтов или развитие необратимых изменений в организме хозяина.
Диагностика гельминтоза
Диагноз гельминтоза устанавливается на основании совокупности жалоб, полученных от пациента сведений о течении болезни, данных лабораторных и инструментальных методов обследования.В острой фазе гельминтозов имеется реакция крови на присутствие гельминта в организме, поэтому рекомендованы следующие исследования:
-
клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в заднем проходе: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Боль, возникающая в области заднего прохода (ануса), сопровождается существенным дискомфортом, а ее интенсивность объясняется наличием здесь значительного количества нервных окончаний.
Разновидности боли в заднем проходе
Болезненные ощущения в области заднего прохода могут характеризоваться как тупые и ноющие, обжигающие, резкие, пронзающие, спазмические, иррадиирующие в нижнюю часть живота, копчик и промежность. Часто врач может поставить предварительный диагноз на основании характера боли.
Боль может беспокоить при ходьбе, долгом нахождении в положении сидя, в момент акта дефекации и сразу после него.
Возможные причины боли в заднем проходе
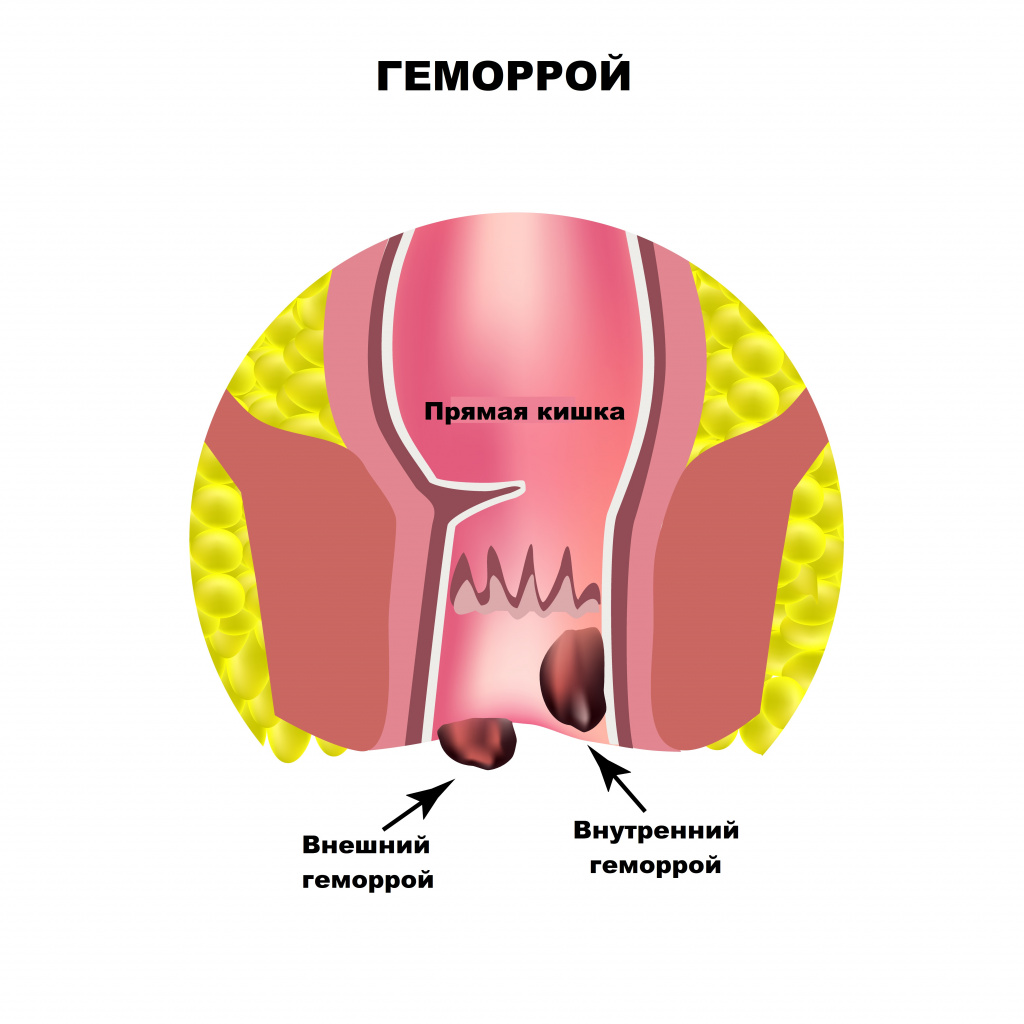
Основными причинами боли в области заднего прохода являются заболевания прямой кишки. Оценка их распространенности выводит на первое место геморрой. Начальными симптомами геморроя служат чувство неполного опорожнения после дефекации, дискомфорт и зуд в анальном отверстии.
Боль при геморрое появляется только при осложнении заболевания - выпадении и тромбозе геморроидального узла.
Развитие геморроя вызывают наследственные факторы, а также неправильный образ жизни, нерациональное питание, некоторые заболевания, например цирроз печени. Длительное пребывание в сидячем положении, горячие ванны, подъем тяжестей, тесная одежда – все эти факторы приводят к венозному застою в области малого таза и формированию геморроидальных узлов. Если при этом каловые массы имеют плотную консистенцию из-за недостатка жидкости и растительных волокон в пище, то акт дефекации сопровождается длительным натуживанием, которое, в свою очередь, способствует выпадению узлов в просвет прямой кишки.
Выпячивание или выпадение геморроидальных узлов, их ущемление сопровождаются чувством тянущей боли, распирания, зуда. Симптомы усиливаются после острой пищи, тяжелого физического труда, подъема тяжестей. Разрыв сосудов ведет к упорным кровотечениям, при этом на каловых массах хорошо заметны сгустки алой крови. Длительно протекающее заболевание приводит к появлению боли в заднем проходе при любой физической нагрузке, нахождении в вертикальном положении или при ходьбе.
![Геморрой.jpg]()
Среди заболеваний, вызывающих боль в заднем проходе, второе место занимает сфинктерит – воспаление слизистой оболочки круговой запирательной мышцы. Сфинктерит чаще всего развивается на фоне заболеваний желудочно-кишечного тракта: панкреатита, язвенной болезни желудка и двенадцатиперстной кишки, хронических гастритов и дуоденитов, синдрома раздраженной прямой кишки. Запор или понос, сопровождающие эти заболевания, повышают риск развития воспалительных процессов в прямой кишке. В начальной стадии заболевания пациенты жалуются на боль в заднем проходе, жжение и зуд, которые усиливаются при дефекации. Затем возникают ложные позывы к дефекации и гнойные выделения из заднего прохода, поэтому на каловых массах обнаруживается пенящаяся слизь либо гной. Иногда боль может отдавать в промежность и соседние органы.
Третье место по распространенности заболеваний прямой кишки, которые дают сильные и упорные боли в заднем проходе, занимают трещины прямой кишки. Для этой патологии характерна боль во время дефекации и после нее, возможно выделение небольшого количества крови.
К появлению трещин могут приводить застойные явления в сосудистой сети, нарушение нервно-мышечной регуляции, травмы. Последние чаще всего обусловлены повреждением слизистой оболочки кишки твердыми каловыми массами.
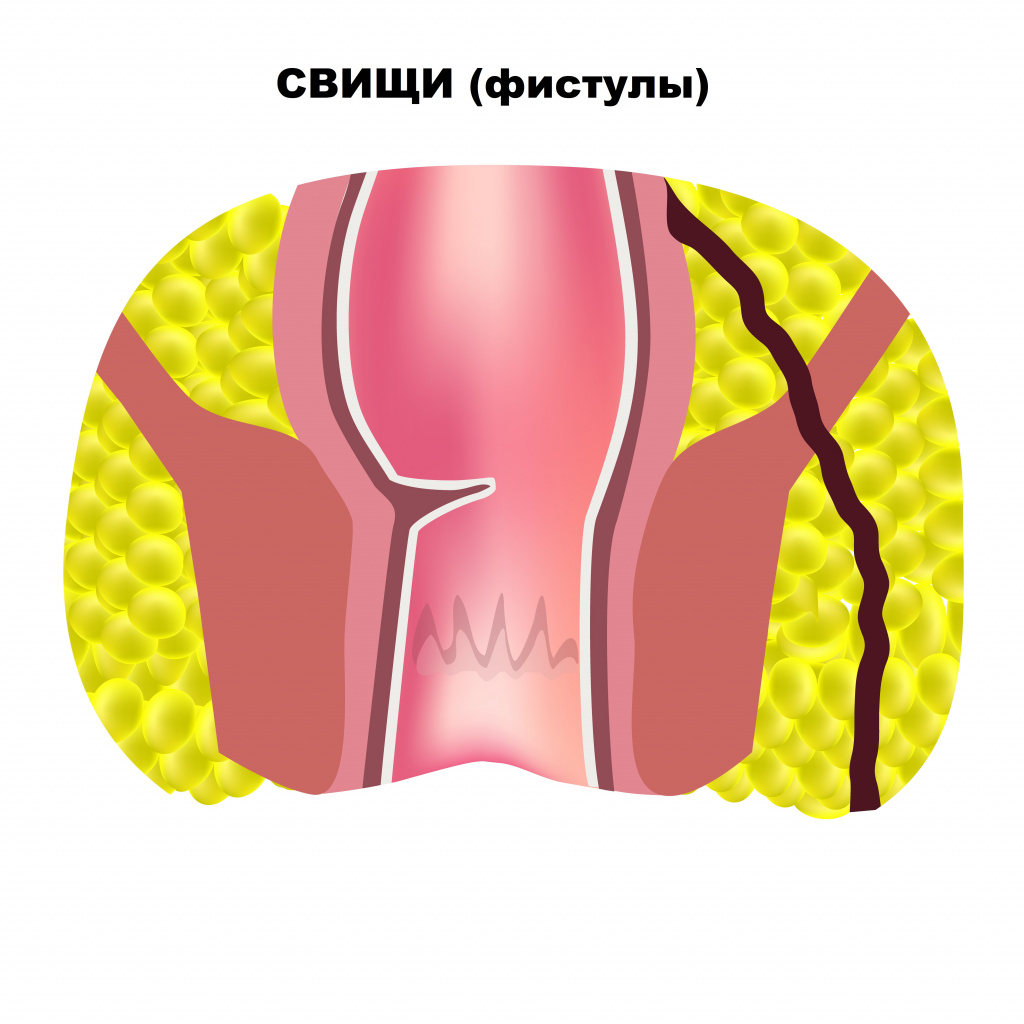
Часто трещины сочетаются с геморроем, что сопровождается выпадением узлов и более обильным кровотечением. Сочетание этих состояний приводит к формированию порочного круга: боль во время дефекации вызывает спазм мышц сфинктера заднего прохода, а спазм усиливает боль. Незначительные кровотечения вследствие анальной трещины возникают во время или после дефекации. При отсутствии своевременного лечения болезнь приобретает хронический характер и сопровождается воспалением окружающих тканей. Иногда трещина приводит к возникновению свища (фистулы) – патологического хода между прямой кишкой и поверхностью кожи около анального отверстия.
![Фистула.jpg]()
К формированию свища прямой кишки приводит также парапроктит. Это острое воспаление тканей, окружающих прямую кишку.
О парапроктите свидетельствует усиление боли, возникновение припухлости в области заднего прохода, повышение температуры тела до 38°C и выше.
Свищ может не закрываться несколько месяцев, а потом рецидивировать.
Злокачественные опухоли, формирующиеся в анальной области, характеризуются ярко выраженной симптоматикой: алой кровью в кале, примесью слизи, болью в заднем проходе (сначала во время дефекации, а потом в течение всего дня), отдающей в половые органы, бедро, низ живота. Клинические симптомы геморроя и злокачественных опухолей схожи между собой.
Боль в заднем проходе не обязательно связана с заболеваниями прямой кишки. Ее причиной могут стать патологии смежных органов и тканей, в частности, эпителиальный копчиковый ход, который проявляется болью в области крестца лишь в случае воспаления. Это образование формируется в период эмбрионального развития и представляет собой узкий канал, выстланный эпителием, внутри которого находятся волосяные луковицы и сальные железы.
Еще одна причина боли в заднем проходе - кокцигодиния – воспаление в области копчика.
В значительной доле случаев кокцигодиния представляет собой спазм глубоких мышц тазового дна в результате раздражения болевых рецепторов окружающих тканей при радикулопатиях, тяжелых родах, воспалительных заболеваниях органов малого таза. Боль в области заднего прохода появляется при определенном положении тела, во время наклонов или акта дефекации.
Боль в заднем проходе характерна и для простатита. При остром простатите помимо острой боли в промежности, паху и в области заднего прохода возможны повышение температуры тела, болезненные мочеиспускание и дефекация. Однако чаще простатит развивается постепенно, приобретая хроническую форму. При этом пациента беспокоят те же симптомы, но их выраженность значительно снижена.
Диагностика и обследования при боли в заднем проходе
Диагностика начинается с тщательного опроса пациента, в ходе которого врач уточняет интенсивность, продолжительность и характер болевого синдрома, предшествующие и сопутствующие заболевания. Кроме того, в обязательном порядке врач дает направления на клинический и биохимический анализы крови, общий анализ мочи.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также: