Холера относится к особо опасным
Обновлено: 25.04.2024
Холера (cholera) — острая кишечная антропонозная инфекция с фекально-оральным механизмом передачи возбудителя, для которой характерно развитие острого гастроэнтерита с нарушением водно-электролитного баланса с быстрым развитием обезвоживания. Относится к
Холера (cholera) — острая кишечная антропонозная инфекция с фекально-оральным механизмом передачи возбудителя, для которой характерно развитие острого гастроэнтерита с нарушением водно-электролитного баланса с быстрым развитием обезвоживания. Относится к особо опасным конвенционным болезням.
В России отмечается стабилизация эпидемического процесса с 1988 г. и заболевания холерой носят в основном завозной и спорадический характер. За последние 20 лет выявлено более 100 случаев завоза в семь регионов страны. Тяжелой была эпидемия холеры в Дагестане в 1994 г., когда в результате заноса заболевания паломниками, которые совершали хадж в Саудовскую Аравию, заболело 2359 человек.
Этиология. Возбудитель холеры Vibrio cholerae — относится к роду Vibrio, семейства Vibrionaceae, серогруппа 01 биоваров cholerae (классический и eltor). В последние годы до 80% всех случаев холеры были вызваны вибрионом Эль-Тор. По антигенной структуре вибрионы холеры подразделяются на три серовара: Инаба, Огава и Гикошима. Холерный вибрион имеет форму запятой, благодаря наличию жгутика обладает хорошей подвижностью, аэроб, спор не образует, грамотрицателен, способен к очень быстрому размножению, оптимальная температура роста 37 °C. Хорошо растет на питательных средах, имеющих слабощелочную реакцию, разжижает желатин, разлагает крахмал, образует индол, восстанавливает нитраты в нитриты, лизируется специфическими фагами. Из факторов патогенности наибольшее значение имеет экзотоксин — холероген. Возбудитель содержит также эндотоксин, имеющий ведущую роль в развитии постинфекционного иммунитета. Вибрион погибает при кипячении, хорошо переносит низкие температуры и замораживание. Под влиянием света, воздуха и при высушивании холерные вибрионы гибнут в течение нескольких дней. Холерный вибрион чувствителен к хлорсодержащим дезинфицирующим средствам. В воде поверхностных водоемов, иле и в opганизме некоторых гидробионтов возбудитель не только длительно сохраняется, но и размножается. Штаммы, которые циркулируют во внешней среде, слабо вирулентны. На пищевых продуктах вибрионы сохраняются в течение 2–5 дней, на помидорах и арбузах под действием солнечного света вибрионы погибают через 8 ч. Заражение возможно при употреблении рыбы, раков, креветок, устриц, выловленных в загрязненных водоемах и не подвергшихся термической обработке. Вибрионы длительно сохраняются в открытых водоемах, в которые стекают канализационные воды и когда вода прогревается более 17 °С.
В последние годы регистрируются вспышки диарейных заболеваний, которые вызываются холерными вибрионами не О1, а О139 серогруппы. Течение заболевания по своим клинико-эпидемиологическим особенностям не отличается от холеры. Эксперты ВОЗ полагают, что распространение заболеваний, вызванных холерным вибрионом О139, становится реальной угрозой, идентичной той, что произошла с вибрионом Эль-Тор в 1961 г. Вибрионы по отношению к холерным фагам подразделяются на пять основных фаготипов. Отмечаются вибрионы, которые не агглютинируются поливалентной холерной сывороткой О, так называемые НАГ-вибрионы, которые по морфологическим и культуральным признакам, а также по ферментативной активности не отличаются от холерных вибрионов, имеют одинаковый с ними Н-антиген, но относящийся к другим О-группам. В настоящее время установлено свыше 60 серологических О-групп НАГ-вибрионов. Эти вибрионы могут вызывать холероподобные заболевания.
Эпидемиология. Источником инфекции являются больные типичной или стертой формой холеры, вибриононосители (реконвалесцентные, острые, хронические). Возбудитель выделяется в окружающую среду с испражнениями, особенно лицами с типичной формой болезни в первые 4–5 суток. Больные стертыми, атипичными формами болезни опасны благодаря активному образу жизни и контактам с окружающими. В этом же состоит и эпидемическая опасность вибриононосителей, однако хроническое носительство формируется крайне редко.
Механизм передачи — фекально-оральный, основной путь передачи — водный, реже пищевой и контактно-бытовой. Имеет значение не только употребление контаминированной возбудителем воды, но и использование ее для мытья посуды, овощей, фруктов, купание в загрязненных водоемах. Холера имеет склонность к эпидемическому распространению. Вспышки чаще возникают в теплое время года.
Восприимчивость человека к холере высокая. Чаще подвержены заболеванию лица с пониженной кислотностью желудочного сока, некоторыми формами анемии, глистными инвазиями и алкоголизмом. После перенесенного заболевания формируется типоспецифический антимикробный и антитоксический иммунитет, который сохраняется в течение одного года.
Патогенез и патоморфология. Возбудитель проникает в организм человека с инфицированной пищей или водой, преодолевает кислотный барьер, чему способствуют заболевания желудка, которые сопровождаются пониженной кислотностью. Наиболее тяжело протекает холера у лиц, злоупотребляющих алкоголем или перенесших резекцию желудка. В слабощелочной среде тонкой кишки вибрион адгезируется на кайме эпителиоцитов и размножается. Адгезируясь на энтероцитах, холерные вибрионы используют ферментные звенья последних для генерирования энергии синтеза собственных структур. До сих пор остается спорным вопрос, приводит ли сама по себе адгезия к кишечной секреции. Исследования с рекомбинантными, аттенуированными штаммами холерного вибриона, разработанными с целью получения оральных вакцин, показали, что эти штаммы хорошо адгезируются, но не вызывают диареи. Холерные вибрионы размножаются и выделяют холерный токсин. Различают три токсические субстанции: 1) эндотоксин (липополисахарид); 2) экзотоксин (холероген); 3) фактор проницаемости. Описаны также другие токсины холерного вибриона: zot, оказывающий влияние на плотные соединения клеток и регулирующих их проницаемость, а также добавочный токсин ace, вызывающий увеличение тока короткого замыкания в камере Юссинга. Вероятно, это токсин-блокатор натриевого насоса, о котором сообщал Филлипс еще в 60-х годах. Выявлено расположение генов этих токсинов на фрагменте хромосомы. В основе клинических проявлений холеры лежит синдром электролитной диареи. Развитие диареи заключается в гиперсекреторных процессах, которые обусловлены активацией фермента аденилатциклазы в эпителиальных клетках тонкой кишки под действием холерогена и накоплением цАМФ, приводящего к повышенной секреции воды и электролитов в просвет кишки. В исследованиях (D. Powelletal., 1994; CSeurs. G. Kaper., 1996) подробно описаны биохимические свойства и биологическое действие холерного токсина. Через систему циклических нуклеотидов он стимулирует секрецию хлора, тормозит абсорбцию эпителиоцитами электронейтрального хлористого натрия и модулирует их цитоскелет (микротрубочки), вызывает накопление внутриклеточного кальция. Это, в свою очередь, определяет повышение секреторного ответа, так как кальций стимулирует образование циклических нуклеотидов. Кальций и белок кальмодулин активируют фосфолипазу, которая вызывает фосфорилирование протеинов с увеличением проницаемости апикальных мембран энтероцитов крипт, что приводит к гиперсекреции воды и электролитов. На увеличение синтеза циклических нуклеотидов влияют брадикинин, каллидин, вазоактивный интестинальный пептид. Доказано, что диарея возникает также за счет высвобождения серотонина, который в свою очередь стимулирует образование простагландина Е2. Роль серотонина в качестве важнейшего медиатора гиперсекреции в тонкой кишке при действии холерного токсина доказывается успешным применением антогонистов серотониновых рецепторов. При холере имеет место изотоническое обезвоживание. По современным представлениям, холерная диарея обусловлена усилением секреции кишечного сока (ионов натрия, бикарбоната, калия хлора воды), ускорением физиологической десквамации энтероцитов, повышением проницаемости мембран, а также замедлением обратного всасывания ионов натрия, хлора и воды. У больных отмечаются: тяжелый метаболический ацидоз, сгущение крови, повышение ее удельного веса, ухудшение реологических свойств крови, гипокалиемия, повышение содержания белка и др. Потери жидкости с испражнениями и рвотными массами за короткий срок могут достигать объемов, которые не встречаются при диареях другой этиологии. Как следствие дегидратации развиваются значительная гемоконцентрация, гиповолемия, гипоксия, тромбогеморрагический синдром и острая почечная недостаточность. Включаются дополнительные механизмы защиты от обезвоживания и потери электролитов:
а) снижение температуры тела — это приводит к уменьшению естественной перспирации (в сутки теряется около 1,5 литров пота вместе с натрием, калием и другими электролитами);
б) появляется сухость слизистых оболочек рта, глаз, мочеполовых органов (снижена секреция всех желез);
в) развивается олигурия вплоть до анурии.
Однако эти механизмы защиты не спасают, так как коварство холерного вибриона в том, что его токсин (холероген), соединившись с рецепторами эпителиоцитов, вызывает продолжительную гиперсекрецию жидкости и электролитов из крипт тонкого кишечника в течение 18–24 часов. За этот период организм без лечения (регидратации) погибает.
Методом оптической и электронной микроскопии выявлены функциональные изменения в структурах сердца, почек, надпочечников, гипоталамических ядер и гипофиза. Однако все эти изменения являются вторичными, регуляторными, защитными и направлены на восстановление водно-солевого гомеостаза. Эти нарушения при холере никак не связаны с прямым токсическим влиянием на структуры внутренних органов, а обусловлены дегидратацией.
Именно такой подход к пониманию патогенеза холеры — признание первичности дегидратации и дисбаланса электролитов — позволил разработать патогенетическую регидратационную терапию, которая направлена на устранение основной причины патологии.
У 80% людей холера протекает в легкой или умеренной форме. У 10–20% людей развивается тяжелая водянистая диарея с признаками дегидратации. В соответствии с классификацией холеры В. И. Покровского различают четыре степени обезвоживания: I степень предполагает потерю жидкости до 3% от массы тела, II степень — 4–6%, III степень — 7–9%, IV степень (декомпенсированное обезвоживание) — 10% и более.
Обезвоживание I степени выявляется наиболее часто, при этом многие симптомы болезни не выражены и заболевание носит абортивный характер. У некоторых больных отмечается продромальный период продолжительностью около суток, для которого характерны головокружение, недомогание, слабость, тошнота. Первым симптомом болезни является нарушение стула, который у 2/3 больных бывает водянистым и у 1/3 — кашицеобразным. У 5% больных стул может быть оформленным. Частота диареи от 5 до 10 раз в сутки. Длительность заболевания не более 3 суток. Испражнения не обильные. Рвота может быть примерно у половины заболевших. Кожа влажная, тургор сохранен. У 2/3 больных выявляется сухость слизистой оболочки рта. Нарушений гемодинамики нет.
Обезвоживание II степени регистрируется примерно у 20% больных. В большинстве случаев заболевания продромальный период либо не выражен, либо кратковременный. Заболевание характеризуется появлением жидкого стула, который быстро становится водянистым и у половины больных напоминает рисовый отвар. Рвота присоединяется в первые часы болезни, частота ее достигает до 10 раз в сутки. Общая потеря жидкости при II степени дегидратации в среднем составляет 5–6 л. Симптомы обезвоживания развиваются быстро. Характерны слабость, головокружение, обмороки, сухость во рту, жажда, осиплость голоса, снижение тургора кожи. У четверти больных отмечаются цианоз и акроцианоз. Температура тела нормальная либо субнормальная. Повышение температуры тела выявляется редко. Язык сухой. У половины больных отмечается тахикардия, у четверти — артериальная гипотония, в отдельных случаях олигурия. У некоторых больных появляются судороги икроножных мышц, кистей и стоп. При исследовании крови признаки гемоконцентрации минимальные (Ht = 0,46–0,50) вследствие компенсаторного разжижения крови. Электролитные изменения носят компенсированный характер. Чаще всего отмечаются компенсированный или субкомпенсированный метаболический ацидоз (рН 7,36–7,40; BE = -2,0–5,0 ммоль/л), гипокалиемия, гипохлоремия.
Голос изменен, осипший и ослаблен, характерна речь шепотом. Тоны сердца глухие, отмечаются тахикардия и артериальная гипотония. В 3/4 случаев имеет место олигурия, в 1/4 — анурия. Умеренно выражена гемоконцентрация (Ht = 0,50–0,55), отмечаются декомпенсированный метаболический ацидоз (рН 7,30–7,36; BE = -0,5–10,0 ммоль/л), гипокалиемия, гипохлоремия. Состояние больных при отсутствии интенсивной терапии ухудшается и может привести к летальному исходу.
Иногда возможно еще более быстрое развитие дегидратации. В этих случаях дегидратационный шок развивается в течение нескольких часов (одних суток), и такую форму заболевания называют молниеносной.
Сухая холера протекает без диареи и рвоты, но с признаками быстрого развития гиповолемического шока — резким падением артериального давления, развитием тахипноэ, одышки, судорог, афонии, анурии.
Наиболее тяжелое течение холеры наблюдается у детей до 3 лет. Дети хуже переносят обезвоживание, и у них возникает вторичное поражение центральной нервной системы (заторможенность, клонические судороги, конвульсии, нарушение сознания вплоть до развития комы). У детей трудно определить первоначальную степень дегидратации. Нельзя ориентироваться на относительную плотность плазмы вследствие относительно большого внеклеточного объема жидкости. Поэтому целесообразно при поступлении взвешивать детей для наиболее достоверного определения у них степени обезвоживания. Течение холеры у детей имеет некоторые особенности: частое повышение температуры тела, более выраженные апатия, адинамия, склонность к эпилептиформным припадкам, так как быстро развивается гипокалиемия. Заболевание длится от 3 до 10 дней, последующие проявления его зависят от адекватности регидратационной терапии. При возмещении потерь жидкости и электролитов нормализация физиологических функций происходит достаточно быстро и летальные исходы встречаются редко. Основные причины смерти при неадекватном лечении больных — это дегидратационный шок, метаболический ацидоз и уремия в результате острого некроза канальцев.
Наряду с тяжелым течением заболевания возможны стертые и субклинические формы болезни, которые выявляются при детальном обследовании носителей. В анамнезе у таких больных кратковременная диарея, стул 1–2 раза в сутки. Больных с субклинической формой заболевания выявляют в очагах холеры при обнаружении возбудителя в испражнениях, клинических симптомов заболевания у них нет, но при исследовании крови выявляется нарастание титра вибриоидных антител.
Осложнения. Среди осложнений, обусловленных нарушениями кровообращения регионарного характера: инфаркт миокарда, тромбоз мезентериальных сосудов, острое нарушение мозгового кровообращения. Частым осложнением является пневмония, очаговая или сегментарная, у лиц старческого возраста — гипостатическая. К осложнениям надо отнести острую почечную недостаточность с преобладанием преренальной формы. Эксикоз способствует развитию абсцессов, флегмон и рожи. Флебиты и тромбофлебиты обусловлены длительной внутривенной регидратационной терапией.
Основным методом лабораторной диагностики холеры является бактериологическое исследование испражнений и рвотных масс с целью выделения возбудителя. Если невозможно доставить материал в лабораторию в первые 3 ч после взятия, то используют среды-консерванты (щелочная 1% пептонная вода и др.). Материал собирают в индивидуальные отмытые от дезинфицирующих растворов судна, на дно которых помещают меньший по размерам, обеззараженный кипячением, сосуд или листы пергаментной бумаги. Выделения (10–20 мл) с помощью металлических ложек собирают в стерильные стеклянные банки или пробирки, закрывающиеся плотной пробкой. У больных гастроэнтеритом можно брать материал из прямой кишки при помощи резинового катетера. Для активного взятия материала используют ректальные ватные тампоны, трубки.
При обследовании реконвалесцентов и здоровых лиц, контактировавших с источниками инфекции, предварительно дают солевое слабительное (20–30 г магния сульфата). Все пробы для исследования доставляют в стерильной герметизированной посуде с сопровождающим. Каждый образец сопровождается направлением, в котором указывают имя и фамилию больного, название образца, место и время взятия, предполагаемый диагноз и фамилию забравшего материал. Ориентировочным тестом является микроскопия фиксированных окрашенных мазков испражнений и рвотных масс. Скопления вибрионов имеют вид стаек рыб. Ускоренными методами исследования являются иммунофлуоресцентная микроскопия, метод раздавленной капли. Материалом исследования служат испражнения, рвотные массы, порции В и С желчи, секционный материал, вода, пища и другие объекты внешней среды. Для выделения и идентификации чистой культуры используют среды обогащения, элективные и дифференциально-диагностические среды. Результаты экспресс-исследования получают через 2–6 ч (ориентировочный ответ), ускоренного анализа через 8–22 ч (предварительный ответ), полного анализа через 36 ч (окончательный ответ). Используются в качестве ускоренных методов диагностики иммобилизация и микроагглютинация вибрионов холерной сывороткой, ответ получают через несколько минут. Все эти исследования проводятся комплексно. Применяются серологические исследования крови (реакция нейтрализации, иммуноферментный анализ) у больных с типичной клинической картиной холеры, если холерный вибрион из кала и рвотных масс не выделяется. Определяют титры агглютининов, вибриоцидных антител и антитоксинов. При наличии титров антител (агглютининов 1:40, вибриоцидных антител 10–4, антиэнтеротоксинов — 30 антитоксических ед., антимембранотоксинов — 50 антитоксических ед.) следует заподозрить холеру. Положительным является результат при нарастании титров антител в парных сыворотках в 4 раза. Серологические методы исследования являются второстепенными и используются для ретроспективной диагностики.
Наличие Vibrio cholerae в кале подтверждается с помощью проведения лабораторных исследований. Применение нового диагностического экспресс-теста (ДЭТ) позволяет быстро тестировать пациентов. ДЭТ в настоящее время находится в процессе утверждения ВОЗ с целью его включения в перечень предварительно квалифицированных продуктов. В то же время, в случае положительных результатов ДЭТ, ВОЗ предлагает проводить повторное тестирование всех образцов, используя классические лабораторные методы исследования для подтверждения. Если вспышка болезни подтверждена, то достаточно проводить клиническое диагностирование на основе стандартного определения случая заболевания ВОЗ с дополнительным проведением тестирования в отдельных случаях заболевания с регулярными интервалами.
Г. К. Аликеева, кандидат медицинских наук
Н. Д. Ющук, доктор медицинских наук, профессор, академик РАМН
Н. Х. Сафиуллина, кандидат медицинских наук
А. В. Сундуков, доктор медицинских наук, профессор
Г. М. Кожевникова, доктор медицинских наук, профессор
МГМСУ, Москва

Холера – это инфекционное заболевание, причина которой - бактерия – холерный вибрион (Vibrio cholerae).

Заболевание проявляется диареей, которая очень быстро может привести к обезвоживанию.
Большинство из нас уверены, что холера - это удел стран с низкой санитарной культурой, что в России эпидемии холеры не регистрируются с 1985 года. За последние 10 лет на территории России практически ежегодно отмечаются единичные завозные случаи холеры.
Но не стоит забывать о том, что всегда есть вероятность завоза инфекции, а завезенные единичные заболевания могут служить толчком для эпидемической вспышки.
По данным Всемирной организации здравоохранения ежегодно в мире регистрируется до 150000 случаев холеры более чем в 50 странах.
Холера входит в группу особо опасных инфекций. Инфекции этой группы представляют особую опасность жизни и здоровью людей по той причине, что такие заболевания распространяются стремительно, поражают большие группы людей и имеют большую вероятность развития летальных исходов.
Как передается холера?

с сырой водой, загрязненной возбудителем холеры;
с пищевыми продуктами;
при контакте с больными.
О симптомах
Как защититься от заражения холерой, необходимо знать, в первую очередь гражданам, совершающим туристические поездки в страны, где регистрируется холера.
Вакцинация против холеры проводится в соответствии с календарем по эпидемическим показаниям.
Категории граждан, подлежащих обязательной вакцинации:
лица, выезжающие в неблагополучные по холере страны (регионы);
население субъектов Российской Федерации в случае осложнения санитарно-эпидемиологической обстановки по холере в сопредельных странах, а также на территории Российской Федерации.
В целях профилактики заболевания рекомендуется выполнять следующие правила:

соблюдать правила личной гигиены (мыть руки после посещения туалета, перед приготовлением и приемом пищи);
употреблять гарантированно безопасную воду и напитки (кипяченая вода, напитки и вода в производственной упаковке – в бутылке);
тщательно мыть фрукты и овощи безопасной водой;
избегать питания в небезопасных местах;
не добавлять лед в напитки, если нет информации о качестве воды, из которой он приготовлен;
пить только кипяченое пастеризованное молоко;
не употреблять в пищу рыбу и морепродукты не прошедшие термическую обработку.
При появлении симптомов, которые позволят заподозрить заболевание холерой (тошнота, рвота, жидкий стул, головная боль), необходимо немедленно обратиться за медицинской помощью.

В настоящее время существует большое количество стран, где распространены опасные инфекции, такие как желтая лихорадка, малярия, брюшной тиф, столбняк, вирусные гепатиты и другие.
Находясь в странах, неблагополучных по тем или иным особо опасным инфекциям помимо соблюдений правил личной гигиены, соблюдений мероприятий по защите от насекомых и других методов неспецифической профилактики, желательно сделать профилактические прививки против распространенных в данной стране инфекций.
Существует обязательный перечень прививок, без которых въезд в ряд стран невозможен (это относится к странам неблагополучным по желтой лихорадке). Для въезда в такие страны Вам необходимо сделать профилактическую прививку и получить международное свидетельство о вакцинации против желтой лихорадки.
Также существует перечень стран, где прививки являются необязательными, но их наличие желательно в связи с неблагоприятной инфекционной обстановкой. Вакцинацию против таких болезней как брюшной тиф, столбняк, вирусные гепатиты, менингококковая инфекция, Вы можете сделать в коммерческих медицинских Центрах или в Центральных прививочных пунктах.
Выезжая в страны, неблагополучные по малярии, Вам необходимо получить рекомендации у своего врача о профилактических лекарственных препаратах и способах их применения.
Особо опасные инфекции и страны, в которых они встречаются:
ХОЛЕРА
Случаи заболеваний холерой регистрируются ежегодно в странах Азии и Юго-Восточной Азии: в Индии, Иране, Китае, Малайзии, Вьетнаме, Сингапуре и Филиппинах.
В странах Европы, США, Австралии и Океании регистрируются завозные случаи холеры.
В Африке больные холерой регистрируются ежегодно в Бенине, Бурунди, Гане, Демократической республике Конго, Камеруне, Либерии, Малави, Мозамбике, Нигере, Нигерии, Танзании. Того, Уганде.
Холера – особо опасная острая инфекционная болезнь, характеризующаяся сильнейшим обезвоживанием организма, которая часто заканчивается смертельным исходом.
Инкубационный (скрытый) период заболевания, от момента инфицирования до появления первых клинических признаков, составляет от нескольких часов до 5 дней.
Возбудители холеры проникают в организм человека при употреблении зараженных продуктов питания и воды. Обычно, это термически необработанные продукты, свежевыжатые соки, свежие овощи и фрукты перед употреблением мытые водой из случайного водоема, продуты охлажденные с помощью пищевого льда.
Заражение может произойти также во время купания в случайных водоемах.
Характерные признаки холеры – многократный жидкий стул и рвота, что приводит к обезвоживанию организма. При появлении первых признаков заболевания необходимо немедленно обратится к врачу.
ОПАСНЫЕ ВИРУСНЫЕ ГЕМОРРАГИЧЕСКИЕ ЛИХОРАДКИ
При выезде в страны Африканского и Южно-Американского континентов можно заразиться опасными вирусными геморрагическими лихорадками, к которым относятся желтая лихорадка, лихорадки Эбола, Ласса и Марбург.
ЖЕЛТАЯ ЛИХОРАДКА
Эндемичными по желтой лихорадке являются территории 32 стран Африки и 12 стран Южной Америки (Ангола, Бенин, Буркина-Фасо, Бурунди, Габон, Гамбия, Гана, Гвинея, Гвинея-Бисау, Демократическая республика Конго, Камерун, Кения, Конго, Кот-д’Ивуар, Либерия, Мавритания, Мали, Нигер, Нигерия, Руанда, Сан-Томе и Принсипи, Сенегал, Сомали, Судан, Сьерра-Леоне, Танзания, Того, Уганда, Центрально-Африканская республика, Чад, Экваториальная Гвинея и Эфиопия; Боливия, Бразилия, Венесуэла, Гайана, Гвиана Французская, Колумбия, Панама, Перу, Сент-Винсент и Гренадины, Суринам, Тринидад и Тобаго, и Эквадор
Желтая лихорадка передается комарами рода Aedes aegypti, заразиться которой можно

Инкубационный период, от момента заражения до первых признаков заболевания, составляет от 3 до 6 дней.
Заболевание характеризуется высокой лихорадкой, геморрагической сыпью, поражением почек, печени, с развитием желтухи и острой почечной недостаточности. Течение болезни крайне тяжелое и в большинстве случаев имеет смертельный исход.
При выезде в страны Южно-Американского и Африканского континентов, где требуется обязательное проведение профилактических прививок, являющихся единственной мерой предупреждения этого опасного заболевания, необходимо получить однократную прививку, которая проводится не позднее, чем за 10 дней до выезда, иммунитет сохраняется в течение 10 лет, после чего проводится повторная прививка.
Без международного свидетельства о вакцинации против желтой лихорадки въезд в неблагополучные страны запрещается.
ЛИХОРАДКИ ЭБОЛА, ЛАССА, МАРБУРГ
Лихорадка Эбола регистрировалась в Уганде, Габоне и Республике Конго, Южном Судане, Демократической республике Конго.
Лихорадка Марбург регистрировалась в Демократической республике Конго, Анголе, Уганде.
Лихорадка Ласса в Сьерра-Леоне.
Источниками возбудителей заболевания являются животные и грызуны, а также больные люди.
Данные лихорадки относятся к тяжелым вирусным заболеваниям с почти одинаковой клинической картиной, характеризующейся высокой температурой, геморрагической сыпью, кровотечениями из носа, десен, появлением крови в стуле и рвотных массах, головными болями, общей слабостью, болями в грудной клетке и желудке.
Инкубационный период при всех лихорадках составляет от 3 до 17 дней.
МАЛЯРИЯ

Тяжелое паразитарное заболеваний, широко распространенное в странах с тропическим и субтропическим климатом.
Заражение происходит при укусах комаров, зараженных малярийным плазмодием. Известны 4 формы малярии, из которых наиболее тяжелая - тропическая, распространенная в странах Африки.
Инкубационный период составляет от 7 дней до 1 месяца при тропической малярии и до 3-х лет при других формах.
Симптомы заболевания – приступообразное повышение температуры, озноб, сильное потоотделение, головная боль, слабость.
При тропической малярии без проведения своевременного лечения возможен смертельный исход в очень короткий срок от начала заболевания.
С целью профилактики необходимо регулярно принимать противомалярийные препараты. Прием препаратов надо начинать за 1 неделю до выезда в зарубежные страны, продолжать весь период пребывания и 1 месяц после возвращения.
ЧУМА

Заболевания людей чумой регистрировались в 25 странах мира. Наиболее пораженными странами Африки являются Демократическая республика Конго, Индия, Мадагаскар, Мозамбик, Уганда и Танзания.
В Центральной Азии – Казахстан, Туркменистан, Узбекистан и Монголия. В Китае очаги чумы распространены в 19 провинциях.
На Американском континенте постоянно действующие природные очаги чумы существуют в Бразилии, Боливии, Перу, Эквадоре и Соединенных Штатах Америки.
Чума – природно-очаговая инфекция, которой болеют люди и животные, переносчиками являются блохи, паразитирующие на грызунах и других животных.
Заражение чумой происходит при укусах инфицированными блохами, контакте с больными животными и грызунами, а также воздушно-капельным путем при общении с больным легочной чумой.
Время, которое проходит с момента попадания возбудителя чумы в организм человека до появления первых симптомов заболевания, составляет от нескольких часов до 6 дней.
Заболевание начинается с высокой температуры, сильного озноба, головной боли, увеличения лимфоузлов и кашля с кровью.
При появлении указанных признаков заболевания необходимо немедленно обратиться к врачу.
ВИЧ-инфекция
Распространена повсеместно, но особенно ВИЧ - инфекция распространена в странах с низкой санитарной культурой и уровнем жизни.
ВИЧ инфекция является хронической медленной вирусной инфекцией, скрытый период которой составляет от нескольких месяцев до нескольких лет.
Основными путями передачи инфекции являются: половой, парентеральный (при использовании загрязненных кровью медицинского инструментария и шприцев при введении наркотиков), трансплантация донорские органы и ткани от больных ВИЧ-инфекцией. Это особенно необходимо знать при выезде в страны, где еще не налажена система контроля за донорской кровью и существует опасность использования нестерильного медицинского инструментария при оказании медицинской помощи, особенно в стоматологии.
Заразившись ВИЧ-инфекцией, человек становится вирусоносителем и, оставаясь в течение длительного времени практически здоровым, может инфицировать своих половых партнеров.
Конечной стадией течения ВИЧ-инфекции является СПИД – синдром приобретенного иммунодефицита человека, при котором происходит прогрессирующее разрушение иммунной системы человека, не поддающееся лечению и в течение года заканчивающееся смертью.
Для профилактики заражения ВИЧ-инфекцией Вам необходимо позаботиться о запасе одноразовых шприцев и презервативов, перед выездом посетить стоматолога.
Будьте внимательны и осторожны отдыхая в странах, где существует реальная возможность заражения особо опасными инфекциями, не рискуйте своей жизнью.
При возникновении лихорадочного состояния, тошноты, рвоты, жидкого стула, кашля с кровавой мокротой, сыпи на кожных покровах и слизистых Вам следует немедленно обратиться к врачу для медицинского осмотра и обследования на инфекционные и паразитарные заболевания.
Особо опасные инфекции (ООИ) — условная группа инфекционных заболеваний, представляющих исключительную эпидемическую опасность. Перечень и меры профилактики распространения ООИ были закреплены в Международных медико-санитарных правилах (ММСП), принятых 22-й сессией Всемирной ассамблеи здравоохранения ВОЗ 26 июля 1969 года. В 1970 году 23-я ассамблея ВОЗ исключила из перечня карантинных инфекций сыпной и возвратный тифы. С поправками 1981 года список включал лишь три заболевания: чуму, холеру и сибирскую язву.
В настоящее время в мировой медицине нет единых стандартов насчет того, какие инфекции следует причислять к особо опасным. Перечни таких инфекций различны в различных регионах, могут дополняться новыми заболеваниями и, наоборот, исключать некоторые инфекции.
Отечественные эпидемиологи придерживаются перечня, в который входят 5 особо опасных инфекций:
- сибирская язва;
- холера;
- чума; туляремия;
- желтая лихорадка (а также сходные с ней лихорадки Эбола и Марбург).
КРАТКАЯ ЭПИДЕМИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА ООИ
Воздушно-капельный, воздушно-пылевой, контактно-бытовой
Трансмиссивный- через блох, Воздушно-капельный, возможно другие
Трансмиссивный – комар Аэдес-Египти
Грызуны, больной человек
Воздушно-капельный, воздушно-пылевой, контактный, парентеральный
21 день (от 3 до 21 дня, чаще 7-10)
Воздушно-капельный, контактный через коньюктиву глаз, параптеральный
21 день (от 3 до 9 дней)
Воздушно-капельный, контактный через коньюктиву глаз, параптеральный
21 день (чаще до 18 дней)
Обезьяны, больной человек до 2-ого контакта
Воздушно-капельный, воздушно-пылевой, контактно-бытовой
14 дней (от 7 до 17 дней)
ОСНОВНЫЕ СИГНАЛЬНЫЕ ПРИЗНАКИ ООИ
Бубонная форма: бубон резко болезненный, плотный, спаянный с окружающей подкожной клетчаткой, неподвижен, максимум его развития - 3-10 дней. Температура держится 3-6 дней, общее состояние тяжёлое.
Первично-лёгочная: на фоне перечисленных признаков появляются боли в грудной клетке, одышка, бред, кашель появляется с самого начала болезни, мокрота часто пенистая с прожилками алой крови, характерно несоответствие между данными объективного обследования лёгких и общим тяжёлым состоянием больного. Продолжительность болезни 2-4 дня, без лечения 100% летальность;
Септемическая: ранняя тяжёлая интоксикация, резкое падение АД, кровоизлияние на коже, слизистых, кровотечение из внутренних органов.
ХОЛЕРА – лёгкая форма: потеря жидкости, потеря собственного веса встречается у 95% случаях. Начало болезни – острое урчание в животе, послабление стула 2-3 раза в сутки, может быть 1-2 кратная рвота. Самочувствие больного не нарушается, сохраняется работоспособность.
Средняя форма: потеря жидкости 8% собственного веса, встречается в 14% случаев. Начало внезапное, урчание в животе, неопределённые интенсивные боли в животе, затем жидкий стул до 16-20 раз в сутки, который быстро теряет каловый характер и запах, зелёной, жёлтой и розовой окраски рисового отвара и разведённого лимона, дефектация без позывов неудержимая (за 1 раз выделяется 500-100мл., характерно увеличение стула с каждой дефектацией). Вместе с поносом появляется рвота, ей не предшествует тошнота. Развивается резкая слабость, появляется неутолимая жажда. Развивается общий ацидоз, уменьшается диурез. Падает кровяное давление.
Тяжёлая форма: алгид развивается при потере жидкости и солей свыше 8% к весу тела. Клиника типична: резкое исхудание, запавшие глаза, сухие склеры.
ЖЁЛТАЯ ЛИХОРАДКА : внезапное острое начало, сильный озноб, головные и мышечные боли, высокая температура. Больные безопасны, состояние их тяжёлое, наступает тошнота, мучительная рвота. Боли под ложечкой. Через 4-5 дней после кратковременного падения температуры и улучшения общего состояния наступает вторичный подъём температуры, появляется тошнота, рвота желчью, носовое кровотечение. В этой стадии характерны три сигнальных признака: желтуха, кровоизлияние, понижение выделения мочи.
ЛИХОРАДКА ЛАССА : в раннем периоде симптомы: - патология часто не специфична, постепенное повышение температуры, озноб, недомогание, головная и мышечная боли. На первой неделе заболевания развивается тяжёлый фарингит с появлением белых пятен или язв на слизистой глотки, миндалин мягкого неба, затем присоединяются тошнота, рвота, диарея, боли в груди и животе. На 2-й неделе диарея проходит, но боли в животе и рвота могут сохраняться. Нередко бывает головокружение, снижения зрения и слуха. Появляется пятнисто-папулезная сыпь.
При тяжёлой форме нарастают симптомы токсикоза, кожа лица и груди становится красной, лицо и шея отёчны. Температура около 40?С, сознание спутанное, отмечается олигурия. Могут появляться подкожные кровоизлияния на руках, ногах, животе. Нередки кровоизлияния в плевру. Лихорадочный период длится 7-12 дней. Смерть чаще наступает на второй неделе болезни от острой сердечно-сосудистой недостаточности.
Наряду с тяжёлыми, встречаются лёгкие и субклинические формы заболевания.
БОЛЕЗНЬ МАРБУРГА : острое начало, характеризуется лихорадкой, общим недомоганием, головной болью. На 3-4 день болезни появляются тошнота, боли в животе, сильная рвота, понос (диарея может продолжаться несколько дней). К 5-му дню у большинства больных сначала на туловище, затем на руках, шее, лице появляется сыпь, коньюктивит, развивается геморрагический диатез, который выражается в появлении питехий на коже, эмаптемы на мягком небе, гематурия, кровотечения из дёсен, в местах шприцевых колов и др. Острый лихорадочный период длится около 2-х недель.
ЛИХОРАДКА ЭБОЛА : острое начало, температура до 39С, общая слабость, сильные головные боли, затем боли в области шейных мышц, в суставах мышц ног, развивается коньюктивит. Нередко сухой кашель, резкие боли в груди, сильная сухость в горле и глотке, которые мешают есть и пить и часто приводят к появлению трещин и язв на языке и губах. На 2-3 день болезни появляются боли в животе, рвота, понос, через несколько дней стул становится дёгте образным или содержит яркую кровь.
Диарея часто вызывает дегидратацию различной степени. Обычно на 5-й день больные имеют характерный внешний вид: запавшие глаза, истощение, слабый тургор кожи, полость рта сухая, покрыта мелкими язвами, похожими на афтозные. На 5-6 день болезни сначала на груди, затем на спине и конечностях появляется пятнисто-потулезная сыпь, которая через 2-е суток исчезает. На 4-5 день развивается геморрагический диатез (кровотечения из носа, дёсен, ушей, мест шприцевых уколов, кровавая рвота, мелена) и тяжёлая ангина. Часто отмечаются симптомы, свидетельствующие о вовлечении в процесс ЦНС – тремор, судороги, парестезия, менингиальные симптомы, заторможенность или наоборот возбуждение. В тяжёлых случаях развивается отёк мозга, энцефалит.
В целях личной профилактики необходимо помнить следующее:
Холера – это острая кишечная инфекция, возникающая при поражении человека холерным вибрионом. Холера проявляется выраженной частой диареей, обильной многократной рвотой, что приводит к значительной потере жидкости и обезвоживанию организма. Признаками дегидратации служат сухость кожных покровов и слизистых, снижением тургора тканей и сморщивание кожи, заострение черт лица, олигоанурия. Диагноз холеры подтверждается результатами бактериологического посева каловых и рвотных масс, серологическими методиками. Лечение включает изоляцию холерного больного, парентеральную регидратацию, терапию тетрациклиновыми антибиотиками.
МКБ-10
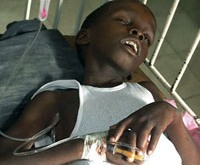
Общие сведения
Холера – особо опасная инфекция, вызываемая энтеропатогенной бактерией Vibrio cholerae, протекающая с развитием тяжелого гастроэнтерита и выраженным обезвоживанием вплоть до развития дигидратационного шока. Холера имеет тенденцию к эпидемическому распространению и высокую летальность, поэтому отнесена ВОЗ к высокопатогенным карантинным инфекциям.
Наиболее часто эпидемические вспышки холеры регистрируются в странах Африки, Латинской Америки, Юго-Восточной Азии. По оценкам ВОЗ, ежегодно холерой заражается 3-5 млн. человек, около 100-120 тыс. случаев заболевания заканчивается смертельно. Т. о., на сегодняшний день холера остается глобальной проблемой мирового здравоохранения.

Причины холеры
Характеристика возбудителя
На сегодняшний день обнаружено более 150 типов холерных вибрионов, различающихся по серологическим признакам. Холерные вибрионы разделяют на две группы: А и В. Холеру вызывают вибрионы группы А. Холерный вибрион представляет собой грамотрицательную подвижную бактерию, выделяющую в процессе жизнедеятельности термостабильный эндотоксин, а также термолабильный энтеротоксин (холероген).
Возбудитель устойчив к действию окружающей среды, сохраняет жизнеспособность в проточном водоеме до нескольких месяцев, до 30 часов в сточных водах. Хорошей питательной средой является молоко, мясо. Холерный вибрион погибает при химическом дезинфицировании, кипячении, высушивании и воздействии солнечного света. Отмечается чувствительность к тетрациклинам и фторхинолонам.
Пути передачи
Резервуаром и источником инфекции является больной человек или транзиторный носитель инфекции. Наиболее активно выделяются бактерии в первые дни с рвотными и фекальными массами. Тяжело выявить инфицированных лиц с легко протекающей холерой, однако они представляют опасность в плане заражения. В очаге обнаружения холеры обследованию подвергаются все контактировавшие, вне зависимости от клинических проявлений. Заразность с течением времени уменьшается, и обычно к 3-й неделе происходит выздоровление и освобождение от бактерий. Однако в некоторых случаях носительство продолжается до года и более. Удлинению срока носительства способствуют сопутствующие инфекции.
Холера передается бытовым (грязные руки, предметы, посуда), пищевым и водным путем по фекально-оральному механизму. В настоящее время особое место в передаче холеры отводится мухам. Водный путь (загрязненный источник воды) является наиболее распространенным. Холера является инфекцией с высокой восприимчивостью, наиболее легко происходит заражение людей с гипоацидозом, некоторыми анемиями, зараженных гельминтами, злоупотребляющих алкоголем.
Симптомы холеры
Диспепсия
Инкубационный период при заражении холерным вибрионом продолжается от нескольких часов до 5 дней. Начало заболевания острое, обычно ночью или утром. Первым симптомом выступает интенсивный безболезненный позыв к дефекации, сопровождающийся дискомфортным ощущением в животе. Первоначально стул имеет разжиженную консистенцию, но сохраняет каловый характер. Довольно быстро частота дефекаций увеличивается, достигает 10 и более раз за сутки, при этом стул становится бесцветным, водянистым.
При холере испражнения обычно не зловонны в отличие от других инфекционных заболеваний кишечника. Повышенная секреция воды в просвет кишечника способствует заметному увеличению количества выделяемых каловых масс. В 20-40% случаев кал приобретает консистенцию рисового отвара. Обычно испражнения имеют вид зеленоватой жидкости с белыми рыхлыми хлопьями, похожими на рисовые.
Нередко отмечается урчание, бурление в животе, дискомфорт, переливание жидкости в кишечнике. Прогрессирующая потеря жидкости организмом приводит к проявлению симптомов обезвоживания: сухость во рту, жажда, затем появляется ощущение похолодания конечностей, звон в ушах, головокружение. Эти симптомы говорят о значительном обезвоживании и требуют экстренных мер по восстановлению водно-солевого гомеостаза организма.
Поскольку к диарее зачастую присоединяется частая рвота, потеря жидкости усугубляется. Рвота возникает обычно спустя несколько часов, иногда на следующие сутки после начала диареи. Рвота обильная, многократная, начинается внезапно и сопровождается интенсивным ощущением тошноты и болью в верхней части живота под грудиной. Первоначально в рвотных массах отмечаются остатки непереваренной пищи, затем желчь. Со временем, рвотные массы также становятся водянистыми, приобретая иногда вид рисового отвара.
При рвоте происходит быстрая потеря организмом ионов натрия и хлора, что приводит к развитию мышечных судорог, сначала в мышцах пальцев, затем всех конечностей. При прогрессировании дефицита электролитов мышечные судороги могут распространиться на спину, диафрагму, брюшную стенку. Мышечная слабость и головокружение нарастает вплоть до невозможности подняться и дойти до туалета. При этом сознание полностью сохраняется.
Выраженной болезненности в животе, в отличие от большинства кишечных инфекций, при холере не отмечается. 20-30% больных жалуются на умеренную боль. Не характерна и лихорадка, температура тела остается в нормальных пределах, иногда достигает субфебрильных цифр. Выраженная дегидратация проявляется снижением температуры тела.
Дегидратация
Дегидратация организма различается по стадиям:
- на первой стадии потеря жидкости не превышает 3% от массы тела;
- на второй - 3-6%;
- на третьей - 6-9%;
- на четвертой стадии потеря жидкости превышает 9% массы тела.
При потере более 10% массы тела и ионов происходит прогрессирование дегидратации. Возникает анурия, значительная гипотермия, пульс в лучевой артерии не прощупывается, периферическое артериальное давление не определяется. При этом диарея и рвота становятся менее частыми в связи с параличом кишечной мускулатуры. Данное состояние называют дегидратационным шоком.
Нарастание клинических проявлений холеры может прекратиться на любом этапе, течение может быть стертым. В зависимости от тяжести дегидратации и скорости нарастания потери жидкости различают холеру легкого, среднетяжелого и тяжелого течения. Тяжелая форма холеры отмечается у 10-12% пациентов. В случаях молниеносного течения развитие дегидратационного шока возможно в течение первых 10-12 часов.
Осложнения
Холера может осложняться присоединением других инфекций, развитием пневмонии, тромбофлебита и гнойного воспаления (абсцесс, флегмона), тромбозом сосудов брыжейки и ишемией кишечника. Значительная потеря жидкости может способствовать возникновению расстройств мозгового кровообращения, инфарктом миокарда.
Диагностика
Тяжело протекающая холера диагностируется на основании данных клинической картины и физикального обследования. Окончательный диагноз устанавливают на основании бактериологического посева каловых или рвотных масс, кишечного содержимого (секционный анализ). Материал для посева необходимо доставить в лабораторию не позднее 3-х часов с момента получения, результат будет готов через 3-4 суток.
Существуют серологические методики выявления заражения холерным вибрионом (РА, РНГА, виброцидный тест, ИФА, РКА), но они не являются достаточными для окончательной диагностики, считаясь методами ускоренного ориентировочного определения возбудителя. Ускоренными методиками для подтверждения предварительного диагноза можно считать люминисцентно-серологический анализ, микроскопию в темном поле иммобилизованных О-сывороткой вибрионов.
Лечение холеры
Поскольку основную опасность при холере представляет прогрессирующая потеря жидкости, ее восполнение в организме является основной задачей лечения этой инфекции. Лечение холеры производится в специализированном инфекционном отделении с изолированной палате (боксе), оборудованной специальной койкой (койка Филипса) с весами и посудой для сбора испражнений. Для точного определения степени дегидратации ведут учет их объема, регулярно определяют гематокрит, уровень ионов в сыворотке, кислотно-щелочной показатель.
Первичные регидратационные мероприятия включают восполнение имеющегося дефицита жидкости и электролитов. В тяжелых случаях производится внутривенное введение полиионных растворов. После этого производят компенсаторную регидратацию. Введение жидкости происходит в соответствии с ее потерями. Возникновение рвоты не является противопоказанием к продолжению регидратации. После восстановления водно-солевого баланса и прекращения рвоты начинают антибиотикотерапию. При холере назначают курс препаратов тетрациклинового ряда, а в случае повторного выделения бактерий – хлорамфеникол.
Специфической диеты при холере нет, в первые дни могут рекомендовать стол №4, а после стихания выраженной симптоматики и восстановления кишечной деятельности (3-5-й день лечения) - питание без особенностей. Перенесшим холеру рекомендовано увеличить в рационе содержащие калия продукты (курага, томатный и апельсиновый соки, бананы).
Прогноз и профилактика
При своевременном и полном лечении после подавления инфекции наступает выздоровление. В настоящее время современные препараты эффективно действуют на холерный вибрион, а регидратационная терапия способствует профилактике осложнений.
Специфическая профилактика холеры заключается в однократной вакцинации холерным токсином перед посещением регионов с высоким уровнем распространения этого заболевания. При необходимости через 3 месяца производят ревакцинацию. Неспецифические меры профилактики холеры подразумевают соблюдение санитарно-гигиенических норм в населенных местах, на предприятиях питания, в районах забора вод для нужд населения. Индивидуальная профилактика заключается в соблюдении гигиены, кипячении употребляемой воды, мытье продуктов питания и их правильной кулинарной обработке. При обнаружении случая холеры эпидемиологический очаг подлежит дезинфекции, больные изолируются, все контактные лица наблюдаются в течение 5-ти дней на предмет выявления возможного заражения.
Читайте также:

