Инфекции у мальчиков подростков
Обновлено: 12.05.2024
Рассмотрены заболевания половой системы у мальчиков, угрожающие репродуктивному здоровью, роль инфекций мочевых путей у детей и подростков в развитии бесплодия, расстройства мочеиспускания. Обсуждаются методы обследования и тактика педиатра при ведении бо
We considered diseases of sexual system in boys which threaten their reproductive health, the role of urinary tract infections in children and teenagers in formation of infertility, urination disorders. The methods of examination and tactics in conducting such patients were discussed.
По определению ВОЗ репродуктивное здоровье — это состояние полного физического, психического и социального благополучия, обеспечивающее возможность вести безопасную и эффективную половую жизнь в сочетании со способностью воспроизводить здоровое потомство в количестве и сроки, определенные самим индивидуумом.
Актуальность проблемы сохранения репродуктивного здоровья детей и юношей-подростков обусловлена тем, что около 60% заболеваний и состояний, влекущих мужское бесплодие, имеют корни в детском и подростковом возрасте. По статистическим данным каждый третий мальчик имеет отклонения в состоянии репродуктивного здоровья. Из них каждый десятый рискует оказаться бесплодным. Количество оперативных вмешательств на органах репродуктивной системы у детей от 3 до 15 лет составляет 67% от общего числа всех урологических реконструктивно-пластических операций. Возрастает число бесплодных пациентов, точно идентифицировать причину бесплодия которых не удается.
В условиях этапности оказания медицинской помощи именно на педиатра в первую очередь возлагается ответственность выявления патологии органов репродукции и дальнейшей маршрутизации пациента.
Заболевания половой системы, угрожающие репродуктивному здоровью
Заболевания половой системы, угрожающие репродуктивному здоровью: аномалии положения яичек (крипторхизм, эктопия яичка), нарушение формирования пола, патология вагинального отростка брюшины (паховая грыжа, водянка оболочек семенного канатика), атрофия (гипотрофия, гипоплазия, аплазия) гонад, варикозное расширение вен семенного канатика (варикоцеле), задержка полового развития.
Заболевания половых органов редко когда могут угрожать жизни, однако не вовремя или неправильно леченые, они могут серьезно повлиять на судьбу ребенка. Многие болезни взрослого мужчины — бесплодие, импотенция, нарушения в половой жизни — являются следствием перенесенных в детстве заболеваний. Важно знать, что у здорового новорожденного мальчика яички обязательно должны находиться в мошонке. Если процесс опускания яичка нарушается, то оно может остаться в паховом канале или даже в брюшной полости. Такое состояние яичка называется крипторхизмом. Бывают случаи, особенно если ребенок недоношенный, когда при рождении одно или оба яичка не находятся в мошонке, но опускаются туда в течение нескольких месяцев после рождения ребенка. Чем опасен крипторхизм? В первую очередь влиянием на сперматогенез и как следствие — снижением фертильности или даже развитием стерильности. Наличие крипторхизма не означает неизбежного развития бесплодия. При двустороннем крипторхизме нарушение функции деторождения более вероятно, но не всегда фатально: в случае правильного лечения прогноз рождения детей составляет 30–75%, при одностороннем — 70–90%. У детей, оперированных по поводу крипторхизма в возрасте старше 7 лет, способность к зачатию снижается до 25%.
В тяжелых случаях при отсутствии адекватного лечения крипторхизм может приводить к гипогонадизму (недостаточная выработка мужского полового гормона тестостерона, приводящая к замедлению развития или к отсутствию половых признаков) и бесплодию.
Дети с крипторхизмом в обязательном порядке должны быть всесторонне обследованы, так как для этого заболевания характерно сочетание с другими пороками развития и некоторыми генетическими синдромами. Прослеживается зависимость между сроками оперативного лечения, возрастом больного с крипторхизмом и степенью сохранности фертильности: чем раньше произведена операция и чем меньше возраст мужчины, тем сохраннее функция сперматогенеза.
Ребенок с крипторхизмом начинает осознавать свою аномалию примерно в возрасте 3–6 лет, когда сравнивает свои гениталии с гениталиями своих сверстников. Осознание своей неполноценности ведет к развитию патологических свойств личности: замкнутости, боязни детских коллективов, раздражительности.
Паховая грыжа, киста семенного канатика, водянка оболочек яичка — перечисленные заболевания встречаются у 10% людей, являясь одними из самых частых аномалий, требующих хирургического лечения. Паховые грыжи не относятся к заболеванию половых органов, но причины их возникновения, лечение и осложнения тесно связаны с половой системой мужчины. Кроме того, паховые грыжи встречаются у мальчиков в 8 раз чаще, чем у девочек, так что с полным правом это заболевание можно считать андрологическим. Грыжи, кисты семенного канатика и водянка яичка возникают при нарушении процесса облитерации влагалищного отростка брюшины. Иногда из-за анатомических особенностей строения трудно бывает правильно определить, что имеется у ребенка (грыжа, водянка яичка или семенного канатика), поэтому ребенок обязательно должен быть осмотрен специалистом.
Варикоцеле — варикозное расширение вен гроздевидного сплетения и семенного канатика. Внешне это заболевание проявляется увеличением пораженной половины мошонки, где определяется клубок из расширенных вен. Заболевание очень распространенное и встречается у 10–20% обследованных детей. Практически всегда варикоцеле имеется слева и впервые проявляется в период полового созревания ребенка — в 12–15 лет. Дети, как правило, не имеют жалоб. Только в редких случаях может отмечаться тяжесть в мошонке или болезненные ощущения при физической нагрузке.
Варикоцеле — одно из самых трудных для изучения заболеваний.
Выделяют три степени развития процесса: при первой степени расширенные вены пальпируются у верхнего полюса яичка, визуально вены не определяются. При второй степени расширенные вены доходят до середины яичка и хорошо видны; при третьей степени (самой тяжелой) расширенные вены опускаются до дна мошонки, при этом часто заметно страдает и яичко, что в первую очередь проявляется уменьшением его размеров.
Чем опасно варикоцеле? Первое и самое очевидное — это косметический дефект. Несмотря на то, что в большинстве случаев впервые заболевание обнаруживает не сам ребенок, не родители, а врач во время диспансерного планового осмотра, порок при третьей степени варикоцеле довольно выражен и может со временем повлиять на формирование личности мальчика. Вторая причина — влияние варикоцеле на сперматогенез и как следствие — на деторождение в будущем. По статистическим данным, у 40% мужчин, обратившихся к врачу с жалобами на невозможность иметь детей, выявляется варикозное расширение вен мошонки. Это не значит, что варикоцеле автоматически ведет к бесплодию. Но риск того, что при варикоцеле может пострадать фертильность (способность к зачатию ребенка), очевиден. Выделяют относительные и абсолютные показания для хирургического лечения варикоцеле. Относительным показанием считается наличие варикоцеле, не влияющего на качество спермы и, следовательно, являющегося лишь косметическим дефектом. Сюда же относят и варикоцеле I–II стадии у молодых пациентов, спрогнозировать дальнейшее развитие нарушений кровотока у которых не представляется возможным. Абсолютные показания гораздо серьезнее. Показаниями для планового хирургического вмешательства, независимо от стадии варикоцеле, являются: 1) наличие болевого синдрома разной степени выраженности; 2) остановка роста яичка, от которого нарушен отток крови, вплоть до дистрофии и уменьшения размера; 3) доказанное бесплодие (основанием для постановки этого диагноза должны быть результаты спермограммы, выполненной не менее двух раз).
Гипоспадия — врожденный порок развития наружных половых органов мальчиков, характеризующийся отсутствием части уретры и соответствующим расположением меатуса на стволе полового члена, в зоне мошонки или на промежности.
Гипоспадия вызывается различными внешними и внутренними факторами, влияющими на внутриутробное развитие уретры. Нет единого мнения на механизм такого воздействия. Особенно опасно воздействие неблагоприятных факторов в период развития уретры от 7 до 15 недель беременности. Гипоспадия — самый распространенный врожденный порок уретры и встречается у каждого 150–200 мальчика. Причем количество таких детей неуклонно возрастает. По данным американских центров по контролю и профилактике заболеваний (Centres for disease Control and Prevention, CDC), количество детей с гипоспадией за последние 30 лет увеличилось в 2 раза. При экстракорпоральном оплодотворении частота гипоспадии возрастает в 5 раз. Данный порок, являясь одним из проявлений интерсексуальности, тесно связан с вопросами детерминации пола. Дети с гипоспадией, особенно с тяжелыми формами порока, должны обязательно осматриваться эндокринологом и генетиком (гипоспадия может входить в симптомокомплекс различных наследственных генетических синдромов), а в некоторых случаях требуется проведение специальных исследований для установления пола ребенка.
Фимоз (от греч. рhimosis — стягивание, сжатие) — сужение крайней плоти, препятствующее выведению головки полового члена. У новорожденного мальчика кожа крайней плоти, как правило, сращена с головкой полового члена посредством эпителиальных спаек (синехий), которые препятствуют или полностью исключают свободное выведение головки полового члена. Такое временное анатомическое строение носит название физиологического фимоза и является нормой для мальчика раннего возраста. Постепенно в процессе роста полового члена головка раздвигает крайнюю плоть, происходит медленное разделение синехий и открытие головки. Этот процесс может продолжаться вплоть до начала пубертатного периода развития (полового созревания) мальчика и не требует лечения [1].
Частота задержки полового развития юношей-подростков достигает 3,6%. Нарушения полового развития по типу задержки, гипогонадизма у юношей-подростков распознаются с опозданием в 2,5–3 года. В 82,5% случаев диагноз связан с обращением родителей по поводу болезни сына и лишь в 17,5% наблюдений является результатом внимательного отношения к пациенту педиатра и врачей других специальностей. Очень важно выделять мальчиков и юношей-подростков с ожирением. Ожирение в пубертатном периоде связано с более высокими показателями заболеваемости и смертности во взрослом периоде. Жировая ткань как источник дополнительного количества эстрогенов приводит к активации секс-стероидсвязывающего глобулина в печени и снижению фракции биодоступного тестостерона у мальчиков. В итоге снижается содержание активной фракции андрогенов, что приводит к пролонгации полового развития у подростков с ожирением. Установлено, что у мальчиков с ожирением характерны более позднее вступление в пубертат и в ряде случаев задержка полового развития [2, 3].
Роль инфекций мочевых путей у детей и подростков в развитии бесплодия
На долю банальных инфекций мочевых путей (ИМП) и смешанных инфекций генитального тракта в бесплодии приходится от 20% до 50% случаев. В детском возрасте инфекции мочевых путей встречаются с частотой 20 случаев на 1000 детского населения. Ежегодный прирост ИМП у детей составляет 6%.
Медицинская и социальная значимость инфекции мочевых путей определены тем, что хронический рецидивирующий цистит, хронический рецидивирующий пиелонефрит приводят к развитию хронической почечной недостаточности и ранней инвалидизации.
Расстройства мочеиспускания в структуре репродуктивного здоровья
Расстройства мочеиспускания встречаются у 50–60% больных нефроурологического профиля. В 50% случаев способствуют развитию уретерогидронефроза, пузырно-мочеточникового рефлюкса. Сами по себе расстройства мочеиспускания не влияют на репродуктивную функцию, но в ряде случаев приводят к развитию хронической почечной недостаточности (ХПН), инвалидизации и социальной дезадаптации ребенка [4]. Одним из наиболее частых видов нарушения мочеиспускания в детском возрасте является синдром гиперактивного мочевого пузыря (ГАМП). ГАМП встречается у 57% всех детей с симптомами патологии мочевыделения в возрасте 3–14 лет. ГАМП в 70–75% случаев вызывает вторичное инфицирование мочевых путей. Пиелонефрит и цистит при этом нарушении мочеиспускания носят хронический рецидивирующий характер, приводя нередко к развитию ХПН и ранней инвалидизации.
Основная симптоматика синдрома гиперактивного мочевого пузыря (Международное общество по удержанию мочи у детей (International Children?s Continence Society, ISSC), Европейская ассоциация урологов (European Association of Urology, EAU)):
- поллакиурия (85%) — частое мочеиспускание малыми порциями, иногда носящее императивный характер;
- императивные позывы (54%) — сильный повелительный позыв на мочеиспускание;
- императивное недержание мочи (ургентная инконтиненция) (36%) — непроизвольное недержание мочи вследствие императивного позыва;
- ноктурия — учащенное ночное мочеиспускание. У детей эквивалентом ноктурии является энурез — непроизвольное мочеиспускание во время сна.
Доказано, что длительно существующий энурез у большинства подростков служит маркером психосексуальных расстройств.
Программа доклинического обследования
Особое место в анамнезе должен занимать анализ течения перинатального периода. Перинатальный период (с 22-й недели внутриутробной жизни плода до 7 дней после рождения) является одним из важнейших этапов онтогенеза, во многом определяющим дальнейшее физическое, нервно-психическое и интеллектуальное развитие ребенка, соматическое и репродуктивное здоровье человека. Под воздействием комплекса факторов: биологических (возраст и состояние здоровья родителей), социально-гигиенических и экономических (внутрисемейные отношения, обеспеченность, условия проживания, профессиональные вредности и т. д.), медико-организационных (качество медицинской помощи), происходит нарушение внутриутробного развития плода на уровне эмбриогенеза (до 75-го дня) или фетогенеза (с 76-го по 280-й день). Две трети факторов оказывают свое воздействие в период беременности, родов и первого года жизни, приводя к возникновению перинатальной патологии, функциональных отклонений роста и развития ребенка и его заболеваемости. Значительную роль перинатальная патология играет в развитии синдрома дефицита внимания с гиперактивностью, который является коморбидным расстройством при энурезе и синдроме гиперактивного мочевого пузыря [5, 6]. Стойкие нарушения различных жизненно важных функций детского организма приводят в дальнейшем к инвалидности, препятствуя полноценному развитию ребенка и ограничивая возможность выполнять свойственные возрасту социальные функции.
Многочисленные научные исследования свидетельствуют о том, что некоторые показатели перинатальной патологии оказывают влияние на морфологические изменения в гонадах плодов и новорожденных мужского пола, вызывая у них развитие половой эндокринной (задержка полового развития, преждевременное половое развитие) и половой хирургической патологии (варикоцеле, крипторхизм). Одним из ведущих факторов, способствующих первичной внутриутробной дисфункции гипоталамо-гипофизарно-тестикулярной системы, является вызванная различными перинатальными неспецифическими аспектами внутриутробная гипоксия плода [7–9].
Период транзиторной постнатальной активации гипоталамо-гипофизарно-тестикулярной системы (мини-пубертат) также играет важную роль в созревании гонад и развитии репродуктивной системы. По результатам оценки функционального состояния гонад у мальчиков в возрасте 2–3 месяцев с крипторхизмом выявлена патология половых желез у 80% мальчиков с односторонним абдоминальным крипторхизмом, субклинические нарушения функции гонад у 40% мальчиков с паховой задержкой яичка [10]. Доказано влияние гипоксии плода и комплекса независимых биологических и психосоциальных факторов на формирование расстройств мочеиспускания и энуреза у детей [11].
При физикальном обследовании педиатр обязан провести осмотр и пальпацию наружных половых органов у всех новорожденных детей и зафиксировать в амбулаторной карте следующее: наружные половые органы развиты по мужскому типу (правильно/неправильно), по женскому типу (правильно/неправильно). При осмотре мальчика отметить: половой член есть/нет; наружное отверстие уретры (меатус) на головке, в центре/на головке отсутствует; мошонка есть/нет; яички в мошонке/яички в мошонке отсутствуют. При осмотре наружных половых органов девочки отметить: половые губы есть/нет; клитор увеличен/не увеличен; вход во влагалище есть/нет. В случае выявления отклонений анатомического строения наружных половых органов от нормы ребенок должен быть направлен на осмотр к урологу-андрологу, эндокринологу, гинекологу в течение первых трех месяцев жизни. Необходимо осмотреть также люмбо-сакральную область с целью выявления спинального дисрафизма (spina bifida, эпителиальные втяжения, оволосение).
При осмотре наружных половых органов у мальчиков в последующие возрастные периоды, особенно у подростков, педиатру следует быть предельно деликатным и тактичным, поборов при этом свою ложную стыдливость.
У 68% пациентов удается добиться эффективной репродуктивной реабилитации, если работа начата в детском и подростковом возрасте. Стоит затратить усилия и средства для того, чтобы сегодняшние мальчишки уходили во взрослую жизнь с возможностью дарить женщинам и себе самое дорогое — любовь и детей.
Литература
Т. В. Отпущенникова* , 1 , кандидат медицинских наук
Л. А. Дерюгина, доктор медицинских наук, профессор
И. В. Горемыкин, доктор медицинских наук, профессор
ФГБОУ ВО СГМУ им. В. И. Разумовского, Саратов
Роль педиатра в формировании репродуктивного здоровья детей и подростков/ Т. В. Отпущенникова, Л. А. Дерюгина, И. В. Горемыкин
Причины инфекции мочевых путей у детей
Инфекции мочевых путей часто встречаются у детей всех возрастов и подростков. Тем не менее до сих пор сохраняются существенные разногласия относительно таких важных вопросов, как минимальная продолжительность лечения, объем обследования до и после него, прогноз. Важность проблемы обусловлена не только широкой распространенностью, но и возможными тяжелыми отдаленными последствиями, такими как артериальная гипертония и ХПН.
Предшествующий им нефросклероз, как правило, является последствием пиелонефрита, перенесенного в первые 2—4 года жизни. В этом возрасте симптомы наименее выражены и наиболее сложно технически собрать мочу для посева. Соответственно, своевременные диагностика и лечение весьма затруднены.
Инфекция мочевых путей — это их бактериальное поражение на любом уровне, будь то мочевой пузырь (цистит), почечная лоханка (пиелит) или почечная паренхима (пиелонефрит). Инфекционные заболевания мочеиспускательного канала (уретрит) и половых органов (например, эпидидимит, простатит) в значительно большей степени присущи взрослым и, как правило, передаются половым путем. Много внимания приковано к противоречивой проблеме пузырно-мочеточникового рефлюкса, под которым понимают обратный ток мочи из мочевого пузыря в мочеточники и далее в чашечно-лоханочную систему.
Этот феномен часто обнаруживается у грудных детей и детей младшего возраста, у которых инфекция мочевых путей протекает с подъемом температуры.
В связи с тем что инфекции мочевых путей у детей не подлежат обязательной регистрации, заболеваемость ими точно не известна. Можно полагать, что много случаев, главным образом у грудных детей, остаются нераспознанными или диагноз выставляют ошибочно. Отсутствуют единые определения и диагностические критерии. Например, нет единого мнения относительно определения и клинического значения бессимптомной бактериурии и относительно того, можно ли ее диагностировать только на основании общего анализа мочи, или необходимо, чтобы при посеве мочи бактериурия была не менее 10 5 /мл.
Профилактическая значимость операции обрезания крайней плоти сомнительна, хотя у обрезанных мальчиков заболеваемость инфекциями мочевых путей в 10 раз ниже, чем у необрезанных. Статистический анализ показывает, что для предотвращения одного случая заболевания необходимо выполнить до 100 операций. У мальчиков-подростков инфекции мочевых путей настолько редки, что при рецидивах у них следует заподозрить введение инородных тел в мочеиспускательный канал (поданным одного исследования, это действительно частая причина повторных инфекций мочевых путей).
Риск рецидивов инфекций мочевых путей высока и составляет, по данным различных источников, до 80%, снижаясь примерно на 20% после каждого очередного рецидива. Наибольшее число рецидивов возникают в течение первых 6 мес после перенесенной инфекции. Часто они бывают вызваны микроорганизмом другого вида или серотипа.
По данным большинства исследований, инфекции мочевых путей у детей в 90% случаев бывают вызваны Escherichia coli. Другими грамотрицательными возбудителями являются Klebsiella spp., Enterobacterspp., Proteus spp. и Pseudomonas spp. Встречаются и грамположительные микроорганизмы: энтерококки, Streptococcus agalactiae — у новорожденных, Staphylococcus saprophyticus — у подростков, ведущих половую жизнь.
В настоящее время настолько часто встречаются устойчивые к ампициллину штаммы Escherichia coli, что во всех случаях обязательно точное определение возбудителя и его чувствительности к антибактериальным препаратам. Эмпирическое лечение после предварительного установления возбудителя (грамположительный или грамотрицательный) уже неприемлемо. В моче и в почечной паренхиме достигаются настолько высокие концентрации антибактериальных препаратов, что возможна ликвидация устойчивого к нему, по данным обычных микробиологических исследований, микроорганизма. При исследовании чувствительности уропатогенных бактерий к антибактериальным препаратам следует это учитывать.
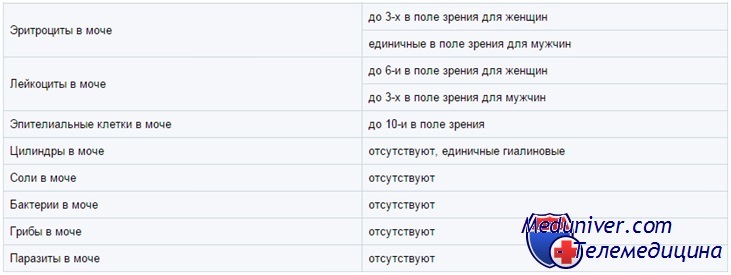
Анализ мочи в норме
Механизмы развития инфекции мочевых путей у детей
В большинстве случаев попадание инфекции происходит восходящим путем: из мочеиспускательного канала в мочевой пузырь — при цистите, из мочеточника в почку — при пиелонефрите. Это характерно для детей абсолютно всех возрастных групп. Гематогенный путь встречается исключительно редко, как правило, у новорожденных с сепсисом, вызванным Staphylococcus aureus: Бактериемия, скорее, является осложнением инфекции мочевых путей.
То, что инфекция проникает восходящим путем, помогает объяснить половые различия. Женский мочеиспускательный канал короче, поэтому девочки болеют чаще. Кроме того, у мальчиков в пубертатном периоде защитную роль играет секрет предстательной железы, обладающий бактериостатическими свойствами.
Патогенез инфекций мочевых путей основан на противоборстве возбудителя и защитных реакций макроорганизма. Последние включают:
1) бактерицидные свойства секрета клеток эпителия мочевых путей;
2) гликопротеиды, препятствующие прикреплению бактерий к слизистой;
3) компоненты гуморального и клеточного иммунитета (IgG и IgA в моче, нейтрофилы и макрофаги);
4) периодическое полное опорожнение мочевого пузыря: присутствие в нем остаточной мочи не только способствует росту бактерий, но и препятствует местным механизмам защиты.
Инфекционный процесс начинается только при наличии у микроорганизма факторов вирулентности. Они нарушают перистальтику мочеточников, обеспечивают устойчивость бактерий к фагоцитозу и их прикрепление к слизистой. Так, Р-фимбрии препятствуют вымыванию бактерий при опорожнении мочевого пузыря и позволяют им продвигаться вверх по мочеточнику даже в отсутствие пузырно-мочеточникового рефлюкса. Существует связь между способностью микроорганизма прикрепляться к слизистой и тем, как часто он бывает возбудителем пиелонефрита. Например, имеющая Р-фимбрии Escherichia coli обнаруживается у 94% девочек с пиелонефритом и лишь у 19% девочек, страдающих циститом.
Р-фимбрии сходны с антигеном Р1 системы антигенов Р эритроцитов человека, потому так и названы. Это иллюстрирует роль индивидуальной восприимчивости: встречаемость антигена Р1 у девочек с инфекциями мочевых путей значительно выше, чем среди населения в целом.
Проникший в почечную паренхиму возбудитель вызывает выраженный воспалительный ответ, направленный на предотвращение распространения инфекции. Именно воспалительным ответом обусловлены такие системные и местные симптомы пиелонефрита, как лихорадка, интоксикация и болезненность при поколачивании в реберно-позвоночном углу. Последствием воспаления может быть нефросклероз.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гигиена подростков. Правила гигиены юношей
Подростковый период (пубертата) - переломный этап, характеризующийся созреванием и полным формированием организма, изменением функционального состояния органов и систем, резкими эндокринными сдвигами, связанными с половым созреванием. Это нелегкий, но важный этап в жизни каждого мужчины. Какие же изменения наблюдаются в организме мальчика, когда он вступает в подростковый возраст и как ему надо себя вести, чтобы вырасти здоровым и сильным юношей?
Бурное созревание мужских половых желез, наружных и внутренних половых органов у мальчиков начинается примерно с 10-летнего возраста. Важную роль при этом играют половые гормоны, которые вырабатываются в половых железах и поступают в кровь. Благодаря половым гормонам у подростков усиливается деятельность сальных желез, начинают расти волосы в подмышках и на лобке, появляется характерный мужской запах. К 13-14 годам у мальчиков отмечается резкий рост туловища, увеличивается мышечная масса и начинает ломаться голос.
В 14 лет каждый мальчик уже мечтает стать мужчиной. В этом возрасте у многих появляется первый пушок на подбородке и усы, регулярно наблюдаются паллюции (самостоятельное семяизвержение) по ночам и возникает половое напряжение. К 15-летнему возрасту половой член в норме достигает в невозбужденном состоянии 12 см, а в возбужденном - 15 см. Интенсивный рост полового члена, выработка половых гормонов, паллюции, сопровождающиеся эротическими сновидениями и просмотр порнографических фильмов приводят к половому возбуждению подростков, что нередко подталкивает их к онанизму или мастурбации, при котором происходит оргазм при семяизвержении.
Подростковый возраст длится около 3-х лет и заканчивается к 16 годам. К этому времени юноши уже должны ежедневно принимать душ, менять одежду и соблюдать режим дня. День подростка должен быть спланирован таким образом, чтобы у него хватало времени не только на учебу и занятиям спортом, но и на полноценный отдых. Большого переутомления и напряжения в этом возрасте нужно избегать. Долгие просиживания за компьютером, телевизором и прогулки после 10 часов вечера нельзя допускать, спать подросток должен каждый день не менее 7 часов.
Самая неприятная проблема у подростков - это появление прыщей и угрей на лице в период полового созревания в связи с изменениями в деятельности эндокринной системы и увеличением функции сальных желез. Поэтому подростку мыть лицо необходимо 2 раза в день, пользоваться очищающими лосьонами для лица и дезинфицирующими средствами. Внимательное отношение к чистоте тела и соблюдение правил гигиены - главные условия, которые помогают подростку вырасти сильным, здоровым и успешным, а включают эти правила следующее:

1. Уход за зубами. Состояние зубов влияет не только на внешнюю красоту человека, но и на его здоровье. Человек, имеющий плохие зубы, не может нормально измельчать пищу, что затрудняет процессы переваривания в желудке, приводит к гастритам и язвенной болезни. Недаром в народе говорят: "Утром зубы чистят для красоты, вечером для здоровья". Зубы следует чистить 2 раза в день - утром и перед сном, сверху вниз, а также круговыми движениями в течение 1-2 минут.
2. Утреннее бритье. Многие юноши не желают бриться и удивляют всех своей "козьей" бородой. Им кажется, что если он побреет бороду один раз, то она начнет расти еще сильнее и ему придется бриться каждый день. На самом деле бояться бритья волос на лице не нужно. Привычка - великое дело. Стоит взрослому мужчине не побриться 1-2 дня, так сразу он чувствует себя не в своей тарелке, неухоженным и неопрятным. Чтобы бритье было приятным и быстрым, необходимо позаботиться о необходимых принадлежностях. Экономить на них не нужно, так как от этого страдать будет ваша кожа. После бритья лицо нужно смазать кремом после бритья или лосьоном.
3. Уход за волосами. Волосы надо мыть не реже 1-2 раз в неделю. Тогда они будут блестящими, шелковистыми и мягкими. Шампунь должен соответствовать вашему типу волос, а если в голове появилась перхоть, пользоваться нужно специальным шампунем от перхоти. Прическа у подростка должна быть стильной и красивой. Чтобы сделать такую прическу, в первый раз лучше обратиться к опытному парикмахеру, а затем можно попросить постричь также кого-то из близких.
4. Нет вредным привычкам! Стараясь быть похожими на взрослых мужчин, многие подростки начинают курить и употреблять спиртные напитки. Между тем, никотин и алкоголь оказывают пагубное влияние на формирование растущего организма. У курильщиков появляется желтый налет на зубах и неприятный запах изо рта, а систематическое употребление алкоголя спустя годы приводит к алкоголизму, который трудно поддается лечению. Ученые доказали, что подростки и женщины быстрее становится алкоголиками, чем мужчины.
К вредным привычкам, присущим подросткам, следует относить и онанизм. На фоне регулярных занятий онанизмом у юношей формируется стойкая привычка к быстрому и неконтролируемому семяизвержению, что доставляет массу неприятностей мужчинам при интимной близости с женщиной. Быстрое семяизвержение становится причиной неудовлетворенности женщин, что может привести к половой дисгармонии в семье и как следствие - к разводу.

5. Уход за ногами. Менять обувь и носки нужно как можно чаще. Если подросток ходит в одних и тех же кроссовках или туфлях каждый день, то они не успевают просохнуть и в них размножаются грибки, которые поражают ногти и распространяют неприятный запах. Носки следует менять каждый день, после душа или мытья ног. Очень важно правильно выбирать подростку обувь. Она должна быть удобной и просторной, подходить по размеру и высоте подъема, соответствовать форме ноги.
6. Водные процедуры. Любое гигиеническое мероприятие начинается с водных процедур. Водные процедуры - это очищение всего тела, открытие пор кожи, удаление грязи и микробов, укрепление общего иммунитета организма. Прохладный душ или ванна прибавляют силу и бодрость, способствуют общему расслаблению организма и снимают усталость. Во время принятия душа или ванны подростку не следует забывать мыть головку полового члена и крайнюю плоть теплой водой. В противном случае между головкой полового члена и крайней плотью скапливается сальная смазка - смегма, что может привести к развитию острого гнойного заболевания под названием баланопостит.
Симптомы баланопостита - зуд, жжение и боль в области головки полового члена.
7. Инфекции передаваемые половым путем (ИППП) все чаще стали диагностировать у подростков. Причина этого - недостаток полового воспитания. Наиболее распространенными венерическими заболеваниями являются хламидиоз, микоплазмоз и уроплазмоз. Вступая в интимную близость, юноша должен знать - несмотря на то, что все эти заболевания сейчас можно вылечить, они опасны тем, что могут привести к бесплодию. Самым страшным заболеванием, передающимся половым путем, является СПИД, который заканчивается смертью.

Чем чаще всего болеют подростки? Закончился ли у них период возникновения детских болезней, или же они все же болеют такими болезнями, как корь, краснуха, паротит? А может, у подростков есть особая склонность к каким-то другим заболеваниям?
Детские болезни у подростков
Всемирная организация здравоохранения (ВОЗ) определила период подросткового возраста. Подростками считаются дети от 10 лет и вплоть до 20 лет.
В подростковом возрасте дети, которые не переболели определенными детскими болезнями, такими как корь, краснуха или паротит, заболевают ими при контакте с больным. В то же время известно, что подростки значительно реже, чем дети дошкольного возраста, болеют бронхитом, однако, если есть бронхиальная астма, она все так же мешает подростку активно и полноценно жить. Кроме астмы, у подростков зачастую обостряется течение хронических заболеваний, которыми они страдают с детства.
Подростки, как и младенцы, часто страдают от анемии, а иногда появляются признаки рахита (обеднение костей солями кальция). Это происходит из-за недостаточного потреблении животных жиров и витамина О (его еще называют антиорахитическим. Именно этот витамин принимает участие в обмене кальция и фосфора в организме).
Нервная система подростков
В подростковом возрасте у детей проявляются психосоматические заболевания, они жалуются на боль в животе, повышенную температуру, головную боль. Обычно таким образом реагирует организм подростков на непростые взаимоотношения с педагогами, родителями, сверстниками.
Нервная система подростков функционирует несколько по-другому, чем у детей и взрослых. У подростков возбуждение нервных процессов преобладает над торможением, и такая неустойчивость нервной системы провоцирует изменения в функционировании жизненно важных органов и систем. Симптомами такого состояния обычно бывает повышенная возбудимость, потливость, ярко выраженные эмоциональные реакции на минимальные стрессовые ситуации.
Перестройка организма подростка, влекущая проблемы со здоровьем
У подростков происходит активная перестройка нервной и эндокринной систем, что влечет за собой возникновение проблем с сердцем и сосудами.
Особенностью перестройки эндокринной системы является изменение гормонального статуса подростка.
Иммунная система также претерпевает изменения, что обусловливает понижение адаптационных, приспособительных реакций, а также устойчивости организма к внешним воздействиям. Существует пять критических периодов развития иммунной системы, которые совпадают с подростковым периодом. Гормональная перестройка, которая способствует понижению защитных функций иммунной системы подростка, может стать причиной развития хронических заболеваний.
Половое созревание провоцирует возникновение сердечно-сосудистых заболеваний
В период полового созревания сердце быстро увеличивается в размере, а диаметры крупных сосудов остаются достаточно узкими. Это негативно отражаться на сердечно-сосудистой системе и создает дополнительную нагрузку на сердце, которая связана с обеспечением кровообращения. Поэтому у подростков часто возникает боль в области сердца. В таком случае необходимо сделать электрокардиограмму, которая может обнаружить признаки изменений, происходящих в сердечной мышце и могущих привести к нарушению сердечного ритма.
Такие особенности сердечно-сосудистой системы у подростков являются провоцирующим фактором возникновения аритмии (нарушения ритма сердечных сокращений).
Читайте также:

