Инфекционный тендинит ахиллова сухожилия
Обновлено: 25.04.2024
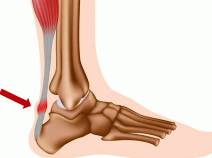
Тендинит ахиллова сухожилия – это воспалительный процесс в области сухожилия икроножной и камбаловидной мышц. Протекает остро или хронически. Провоцируется хроническими перегрузками или однократной чрезмерной нагрузкой на сухожилия. Проявляется болями, отеком и незначительным ограничением тыльного сгибания стопы. Диагноз выставляют на основании симптомов, данных МРТ и рентгенографии. Лечение обычно консервативное: ЛФК, физиотерапевтические процедуры. Иммобилизация требуется редко. В отдельных случаях при упорном течении показана операция.
МКБ-10

Причины
Тендинит ахиллова сухожилия чаще выявляется у спортсменов, является следствием перегрузки, неправильной техники или нарушения режима тренировок. Может диагностироваться у людей 40-60 лет после однократной интенсивной нагрузки ахиллова сухожилия (например, при попытке заняться бегом), высокая вероятность развития тендинита в таких случаях обусловлена усиливающейся с возрастом ригидностью ахиллова сухожилия и некоторым уменьшением объема движений в голеностопном суставе.
Классификация
В клинической травматологии и ортопедии различают три формы тендинита. Перитендинитом называют воспаление тканей, окружающих ахиллово сухожилие. Тендинит – воспаление собственно сухожилия, приводящее к его дегенерации. Энтезопатия – воспалительный процесс, локализующийся в области прикрепления ахиллова сухожилия к пяточной кости, может сопровождаться образованием пяточной шпоры и очагов обызвествления в ткани сухожилия. Все три формы заболевания могут протекать изолированно, наблюдаться одновременно или переходить одна в другую.
Симптомы тендинита
Заболевание развивается постепенно, вначале пациент чувствует боль в голеностопе (в области ахиллова сухожилия) только в первые минуты нагрузки или тренировки. После разминки боль уменьшается, а в покое окончательно исчезает. При пальпации области поражения появляется некоторый дискомфорт, но боли, как правило, отсутствуют. При отсутствии лечения болезнь со временем переходит в хроническую форму. В течение нескольких недель или месяцев нарастает болевой синдром. В отличие от начальной стадии, после разминки боль не уменьшается, а усиливается. Облегчения не приносит даже продолжительный отдых, некоторых пациентов боли беспокоят после ночного сна.
Многие больные отмечают боли при спуске или подъеме по лестнице либо наклонной поверхности. При осмотре выявляется напряжение икроножной мышцы, утолщение ахиллова сухожилия, местная гиперемия и локальное повышение температуры кожи в области поражения. Объем движений в голеностопном суставе несколько ограничен. При перитендините боли обычно локализуются на протяжении всего сухожилия, при тендините – на 2-6 см выше пятки, при энтезопатии – в области прикрепления сухожилия или чуть выше нее.
Диагностика
УЗИ и МРТ – более точные методики, позволяющие детально исследовать мягкие ткани, определить очаги воспаления и участки дегенеративных изменений. Кроме того, МРТ голеностопного сустава дает возможность выявить острую стадию воспаления – на этом этапе в ткани сухожилия скапливается большое количество жидкости, однако внешний отек мало выражен или отсутствует, что затрудняет клиническую диагностику.
Лечение тендинита ахиллова сухожилия
Лечение преимущественно консервативное, проводится амбулаторно в условиях травмпункта. В острой фазе показан покой, возвышенное положение конечности и тугое бинтование на время ходьбы. В первые дни болезни следует прикладывать холод к области поражения. Для устранения болей, ликвидации воспалительного процесса и восстановления функции сухожилия пациенту назначают НПВС на срок не более 7-10 суток.
После устранения или значительного уменьшения болевого синдрома начинают занятия лечебной гимнастикой. Программа ЛФК при тендините включает в себя легкие укрепляющие и растягивающие упражнения, способствующие восстановлению сухожилия и укреплению икроножной мышцы. В последующем постепенно вводят упражнения с сопротивлением. Наряду с ЛФК для восстановления сухожилия используют физиотерапевтические процедуры: электростимуляцию, электрофорез и ультразвуковую терапию.
Применяют массаж, способствующий улучшению кровообращения, укреплению и растяжению сухожилия. При вальгусной или варусной деформации стопы больному рекомендуют носить специальные фиксаторы для голеностопного сустава. Фиксацию с использованием гипсовой повязки применяют очень редко – только при сильных постоянных болях в области сухожилия. При особенно упорном болевом синдроме иногда выполняют лечебные блокады с глюкокортикоидными препаратами. Глюкокортикоиды вводят только в окружающие ткани, инъекции в само сухожилие или место его прикрепления категорически запрещены, поскольку данные препараты могут стимулировать дегенеративные процессы и провоцировать разрыв сухожилия.
Хирургическое вмешательство показано при неэффективности консервативной терапии в течение полугода и более. Операцию проводят в плановом порядке в условиях травматологического или ортопедического отделения. Выполняют срединный разрез кожный разрез по задней поверхности голени, ахиллово сухожилие выделяют, исследуют и иссекают дегенеративно измененные ткани. Если в процессе вмешательства пришлось иссечь 50% и более от ткани ахиллова сухожилия, удаленные участки замещают сухожилием подошвенной мышцы. В послеоперационном периоде проводят иммобилизацию в течение 4-6 недель, используя ортез или гипсовую повязку. Наступать на ногу разрешают через 2-4 недели, в течение 6 недель проводят реабилитационные мероприятия.
1. Повреждения и заболевания мышц, сухожилий и связок / Гиршин С.Г., Лазишвили Г.Д., Дубров В.Э. - 2013
Ахиллобурсит – это воспаление сумки, расположенной рядом с ахилловым сухожилием. Может быть острым или хроническим, одно- или двухсторонним. Проявляется отеком по ходу ахилла, гиперемией, локальной гипертермией и болями по задней поверхности голеностопа. При остром течении отмечаются общая гипертермия, слабость, разбитость. При хронической форме повышается вероятность разрыва сухожилия. Диагноз выставляется на основании жалоб и клинической симптоматики, для уточнения причин ахиллобурсита назначаются визуализирующие и лабораторные методики. Лечение – иммобилизация, медикаментозная терапия, частичное или полное иссечение бурсы.
МКБ-10
Общие сведения
Ахиллобурсит – достаточно распространенная патология. По частоте встречаемости она занимает четвертое место среди воспалений околосуставных сумок после бурситов локтевого, коленного и плечевого суставов. Как правило, носит асептический характер, реже сопровождается накоплением гноя. Обычно поражает физически активных людей молодого и среднего возраста. Мужчины страдают чаще женщин. Острые бурситы поддаются лечению лучше хронических, редко осложняются разрывом сухожилия.

Причины ахиллобурсита
Основной причиной развития патологии является чрезмерная нагрузка на сухожилие. Реже воспаление возникает при заболеваниях суставов, экзогенном или эндогенном инфицировании. Выделяют следующие факторы, провоцирующие ахиллобурсит:
- Спортивные и танцевальные нагрузки. Болезнь часто диагностируется у легкоатлетов, футболистов, артистов балета, народных танцовщиков, представителей некоторых других профессий.
- Другие нагрузки. Определенную роль в возникновении ахиллобурсита играет длительное пребывание в положении стоя, например, у продавцов. У людей с излишним весом ноги постоянно страдают от перегрузок даже при умеренной физической активности.
- Ношение неудобной обуви. Из-за нефизиологического перераспределения нагрузки патология может возникать при использовании обуви на высоком каблуке. Обувь с твердым задником оказывает непосредственное травмирующее воздействие на околосухожильные сумки.
- Ревматические заболевания. Обычно в качестве первопричины выступает ревматоидный артрит. Реже бурсит выявляется при псориазе, подагре, болезни Бехтерева, реактивных артритах.
- Травматические повреждения. Развитие ахиллобурсита может быть обусловлено закрытыми повреждениями задней поверхности голеностопного сустава с кровоизлиянием в ткани или ссадинами и царапинами, через которые болезнетворные бактерии проникают в подлежащие ткани.
- Гнойные процессы. Гнойный ахиллобурсит иногда формируется при контактном или лимфогенном распространении инфекции из близлежащего очага при абсцессе, флегмоне, фурункуле, остеомиелите, иных гнойно-воспалительных процессах.
В литературе есть указания на возможность возникновения бурсита ахиллова сухожилия на фоне специфических инфекций (сифилиса, гонореи, туберкулеза и пр.), однако во врачебной практике такие случаи встречаются чрезвычайно редко. Предрасполагающими факторами, повышающими вероятность возникновения ахиллобурсита, считаются сахарный диабет, истощение, нарушения иммунитета, почечная недостаточность, алкоголизм, прием стероидных препаратов.
Патогенез
В зоне прикрепления ахилла к пяточной кости располагаются две слизистые сумки, облегчающие движения сухожилия – передняя и задняя. Передняя находится между сухожилием и костью, задняя (непостоянная) – под кожей. В норме в бурсах есть небольшое количество жидкости, обеспечивающее скольжение сухожилия при движениях. При развитии асептического воспаления количество жидкости увеличивается из-за скопления серозного отделяемого. Стенки сумки пропитываются серозной жидкостью.
При закрытой травме излишняя жидкость появляется вследствие разрыва сосудов и носит геморрагический характер. При открытых повреждениях и инфекционных очагах из-за инфицирования серозное воспаление быстро сменяется гнойным. В последующем в стенках сумки откладывается фибрин, образуются рубцовые сращения, что создает благоприятную почву для развития рецидивов.
Классификация
Заболевание классифицируется с учетом нескольких параметров:
- Расположение бурсы. Передний ахиллобурсит (болезнь Альберта) выявляется у танцовщиков и спортсменов, задний диагностируется при травмах, инфекциях, деформации Хаглунда.
- По особенностям течения. Болезнь имеет острое, подострое или хроническое (рецидивирующее) течение.
- По виду возбудителя. Неспецифическая форма развивается при инфицировании стафилококками, стрептококками и иными микроорганизмами, специфическая – при туберкулезе, сифилисе, гонорее, других специфических инфекциях. При отсутствии возбудителя говорят об асептическом бурсите.
- По составу экссудата. Ахиллобурсит может быть серозным, гнойным и геморрагическим. При хроническом процессе в стенках слизистой сумки иногда образуются участки обызвествления с развитием кальцинирующей формы заболевания.
Симптомы ахиллобурсита
Бурсит вследствие травмы или распространения инфекции развивается остро, поражается одна сторона. При ревматических заболеваниях начало постепенное, возможно двухстороннее поражение. При перегрузках вначале наблюдается острый эпизод, затем болезнь приобретает хроническое течение, иногда патология носит первично хронический характер. Пациенты предъявляют жалобы на боль в надпяточной области, усиливающуюся при движениях и давлении обуви.
При осмотре выявляется припухлость и локальная гиперемия. Вначале отек незначительный, ограниченный. В последующем его площадь увеличивается, в нижней трети голени определяется утолщение. При переднем ахиллобурсите обнаруживается припухлость веретенообразной формы с выпячиваниями по обеим сторонам ахилла. При поражении задней сумки определяется мягкое округлое или продолговатое образование над сухожилием.
При пальпации заднего ахиллобурсита резкая болезненность отмечается под сухожилием, переднего – в поверхностных тканях. Измененная область мягко-упругой консистенции, симптом флюктуации положительный. При асептическом воспалении температура кожи над пораженной зоной незначительно повышена. При инфицировании обнаруживается значительная локальная гипертермия на фоне повышения общей температуры тела, краснота распространяется на близлежащие ткани, боли усиливаются, становятся дергающими, лишающими ночного сна.
Осложнения
При хроническом течении существенно увеличивается вероятность разрыва ахиллова сухожилия. При инфекционных ахиллобурситах существует опасность распространения гнойного процесса на окружающие ткани с развитием абсцесса или флегмоны. Грозными осложнениями являются остеомиелит пяточной кости и гнойный артрит голеностопного сустава. В отдельных случаях возможна генерализация с развитием сепсиса.
Диагностика
Диагноз обычно устанавливается врачом-ортопедом. При наличии ранее выявленного ревматического заболевания диагностика осуществляется ревматологом, при признаках гнойного воспаления – хирургом. Для определения причин, вида и особенностей течения ахиллобурсита применяются следующие методики:
- Опрос. Врач выясняет динамику развития заболевания, обстоятельства, предшествующие появлению симптомов (травма, перегрузка), особенности профессиональной деятельности, наличие болезней суставов и околосуставных тканей.
- Осмотр. При объективном обследовании определяются боли, локальное утолщение в зоне бурсы, гиперемия, гипертермия. В пользу ахиллобурсита свидетельствуют максимальная болезненность при пальпации мягких тканей, а не костных структур, ограниченная припухлость типичной формы.
- УЗИ сухожилия. При исследовании сухожилия и окружающих тканей выявляются признаки воспаления. При хронических ахиллобурситах обнаруживаются участки фиброзного перерождения стенки бурсы, иногда – известковые включения, сухожилие дегенеративно изменено.
- МРТ голеностопного сустава. Послойные снимки пораженной зоны дают возможность точно определить локализацию воспалительного процесса, характер и выраженность изменений сухожилия и околосухожильных сумок.
- Рентгенография голеностопного сустава. При поражении мягких тканей методика малоинформативна, назначается для исключения травматического или воспалительного поражения голеностопа, уточнения причин развития ахиллобурсита.
- Лабораторные анализы. При гнойном процессе обнаруживаются маркеры воспаления – повышение СОЭ, лейкоцитоз со сдвигом влево. Исследование уровня мочевины, С-реактивного белка, ревматоидного фактора, антицитруллиновых антител и других показателей позволяет подтвердить или опровергнуть ревматическую этиологию ахиллобурсита.
Диагностика обычно не представляет затруднений из-за типичной картины заболевания и поверхностного расположения сумок. Важной частью обследования является исключение поражения твердых структур и дифференцировка разных форм ахиллобурсита для составления оптимального плана лечения.
Лечение ахиллобурсита
Тактика лечения определяется формой заболевания, может консервативной или хирургической. Пациенты с асептическим бурситом на фоне небольшой травмы или перегрузки наблюдаются амбулаторно. При гнойных формах и ревматических поражениях может потребоваться госпитализация в хирургическое или ревматологическое отделение.
Консервативная терапия
Конечности обеспечивают покой. При острой форме иногда осуществляют кратковременную иммобилизацию гипсовой лонгетой. Ноге рекомендуют придавать возвышенное положение. При асептических ахиллобурситах проводят следующие лечебные мероприятия:
- Тепловые процедуры. Включают грязевые, озокеритовые или парафиновые аппликации, использование полуспиртовых компрессов.
- Другие физиотерапевтические методы. Достаточно эффективен фонофорез гормональных препаратов. Может применяться лазеротерапия, магнитотерапия, ударно-волновая терапия.
- Медикаментозная терапия. Используют местные средства с противовоспалительным и отвлекающим действием. При ахиллобурситах ревматического генеза осуществляют этиопатогенетическое лечение.
- Блокады. Наиболее эффективным методом считаются инъекции гидрокортикостероидов в полость бурсы. Курс состоит из 3 инъекций с интервалом в 3 дня.
При неспецифических инфекционных поражениях используют антибактериальные препараты широкого спектра действия с последующей коррекцией антибиотикотерапии после определения чувствительности микроорганизмов. При специфических инфекциях проводят терапию согласно методическим рекомендациям.
Хирургическое лечение
Оперативные вмешательства показаны при гнойных ахиллобурситах, часто рецидивирующих хронических передних (глубоких) бурситах и поражениях задней (поверхностной) сумки, обусловленных деформацией Хаглунда. Выполняются:
- Вскрытие, дренирование. Производится при гнойных процессах. Включает широкие разрезы, удаление гноя, промывание полости асептическими растворами, установку дренажей.
- Иссечение передней бурсы. Для обеспечения доступа к сумке ахилл частично рассекают в продольном направлении, бурсу иссекают и удаляют, сухожилие ушивают, накладывают гипс на 3 недели.
- Коррекция деформации Хаглунда. Для устранения причины воспаления (излишнего давления на сумку) проводят краевую резекцию или клиновидную остеотомию пяточной кости.
В послеоперационном периоде назначаются антибиотики, выполняются перевязки, осуществляются реабилитационные мероприятия. Срок восстановления определяется видом ахиллобурсита и объемом вмешательства.
Прогноз
Прогноз в большинстве случаев благоприятный. Острые ахиллобурситы, как правило, полностью исчезают после блокад с гормональными препаратами, рецидивы наблюдаются редко. После оперативного лечения хронической патологии спортсмены и танцовщики возвращаются к своей профессиональной деятельности. Исход бурситов ревматической этиологии зависит от особенностей течения основного заболевания. После гнойных поражений возможно грубое рубцевание, ограничение функции.
Профилактика
Профилактические мероприятия включают ношение удобной обуви с мягким задником, своевременное лечение ревматических заболеваний, составление планов танцевальных нагрузок и персональных тренировок с учетом уровня подготовки танцовщиков или спортсменов. При травматических повреждениях, возникновении гнойных очагов необходимо как можно раньше обращаться за медицинской помощью.
1. Дифференциальный диагноз при болях в области стопы: заболевания периартикулярных тканей/ Беленький А.Г.// Справочник поликлинического врача – 2007 - №11.

Дистрофия и воспаление ткани сухожилия называется тендинитом (тендинозом). Обычно тендинит встречается у людей старше 40 лет. Ткани сухожилий изнашиваются, поэтому более восприимчивы к нагрузкам и травмам. Тем не менее, тендинит может проявиться и у молодых людей, активно занимающихся спором. В особо тяжелых случаях болезнь поражает ткани в центральной части сухожилия, превращая их в похожую на желе субстанцию.
Симптомы тендиноза
К симптомам тенденита относят тугоподвижность суставов вокруг пораженных сухожилий, боль и отечность, иногда сопровождающуюся покраснением или воспалением. Болевые ощущения усиливаются при движении. В зависимости от очага боли различают формы заболевания. Так, при болевых ощущениях в области подъема стопы и отечности сухожилия позади внутренней лодыжки диагностируется тендинит задней большеберцовой мышцы. Если человек начинает хромать, а боль постепенно проходит после ходьбы, но возвращается при более сильных нагрузках, то наиболее вероятно, что у него развивается тендинит тазобедренного сустава.
Одной из серьезных форм тендиноза является воспаление синовиального влагалища, известное как тендовагинит. Болезнь может развиться после полученной травмы или вследствие врожденной аномалии, быть инфекционного или неинфекционного происхождения. Если у человека, например, тендовагинит коленного сустава, симптомы будут следующие: болевые ощущения значительно увеличиваются при движении, по ходу сухожилия наблюдается отечность.
Причины тендинита
Осложнения тендиноза

При танденозе пациенты чаще всего жалуются на боль при сгибании ног или рук. Болевые ощущения также беспокоят их во время погодных изменений. Если вовремя не начать лечение, болезнь может привести к серьезным осложнениям. Распространены такие формы заболевания как тендинит локтевого сустава, который значительно снижает подвижность рук, и тендинит коленного сустава, который мешает нормально ходить и передвигаться по лестнице.
При таких заболеваниях, как тендовагинит сгибателей пальцев, наблюдаются воспалительные процессы. Те же осложнения можно наблюдать и в случае, если у пациента тендовагинит кисти или тендовагинит локтевого сустава.
У спортсменов, которым приходится часто прыгать или резко останавливаться при беге, может развиться тендинит ахиллова сухожилия. Эта же болезнь поражает и женщин, постоянно носящих обувь на высоком каблуке. Кроме того, спортивная травма или чрезмерные нагрузки могут привести к тому, что у пациента проявится тендинит запястья.
При хронической форме и отсутствии лечения может произойти разрыв сухожилия, что повлечет за собой хирургическое вмешательство. При этом после операции уже не получиться вернуться к привычной жизни: нагрузку на прооперированную ногу или руку придется максимально ограничить.
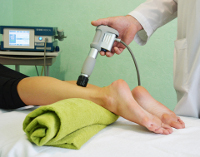
Лечение тендинита ударно-волновой терапией
Воспаление и дистрофию тканей сухожилия эффективнее всего лечить методом ударно-волновой терапии (УВТ). Одно из главных преимуществ этой методики заключается в том, что пациент может вести привычный образ жизни, если, конечно, он обратился за помощью на ранней стадии заболевания. Ведь запущенный тендинит очень сложно вылечить, и порой требуется хирургическое вмешательство. Ни в коем случае нельзя заниматься самолечением и откладывать посещение врача. Цена за такую халатность будет гораздо выше стоимости любых процедур.
Очень важно помнить, что УВТ помогает избежать операционного вмешательства. Разумеется, для этого нужна высокая классификация врача, а значит, обращаться за УВТ нужно только в специализированные центры. В подобных учреждениях специалисты хорошо знают метод ударно-волновой терапии, поскольку много лет применяют его для лечения тендинита и других заболеваний опорно-двигательной системы.
Эксперт статьи:
Татаринов Олег Петрович

Сухожилия представляют собой плотные тяжи, соединяющие мышцы и кости. Когда эти структуры становятся раздраженными или воспаленными – это патологическое явление, называемой в официальной медицине тендинопатией. Состояние приводит к острой боли, затрудняет подвижность пораженного сустава. Патология не представляет смертельной опасности, однако доставляет большой дискомфорт в повседневности. Иногда тендинопатию рассматривают в качестве начальной стадии более интенсивного дегенеративного изменения – тендиноза, поэтому важно своевременно обратиться к врачу.
Тендинопатия классифицируется на воспаление сухожилия коленного, плечевого, тазобедренного, запястного сустава.

Причины тендинопатии
Тендинопатия может поражать людей любого возраста, но чаще встречается у спортсменов. Пожилые люди также подвержены этому заболевания, потому что по мере старения, сухожилия, как правило, теряют эластичность и становятся слабее. Это означает, что сустав уже лишен возможности свободно перемещаться, двигаться. Также происходят возрастные изменения в кровеносных сосудах, окружающих сухожилия. Это усугубляет степень проявления заболевания.
Тендинопатия классифицируется на воспаление сухожилия коленного, плечевого, тазобедренного, запястного сустава, а также ахиллова сухожилия (которые соединяют икроножную мышцу с пяточной костью). У пациента возникает дискомфорт, затрудняющий такие элементарные действия, как надевание одежды. Заболевание нуждается в ранней диагностике, учитывая схожесть признаков с проявлениями артрита и воспаления связок. Поставить предварительный диагноз – достаточно сложно, и воспалительный процесс переходит в хроническую форму.
Основные причины развития заболевания:
- Ревматоидный артрит.
- Избыточная нагрузка на мышцу.
- Перенесенные повреждения (ушибы, разрыв сухожилий).
- Заболевания иммунного характера.
- Нарушения метаболизма (ожирение) или проблемы эндокринного происхождения (сахарный диабет).
- Инфекционные процессы, поражающие соединительную ткань.
- Воспаления, изношенность и разрушение суставов.
Также к предрасполагающим факторам относится тепловое повреждение сухожилия – термическая травма. С таким видом повреждения сталкиваются альпинисты, скалолазы и туристы. В большинстве случаев поражаются области рук, запястий, лодыжек и ног.
Анатомические особенности являются редкой причиной тендинопатии. Если сухожилия не имеют гладкую поверхность, они становится уязвимыми и довольно легко воспаляются, раздражаются. В этой ситуации для решения проблемы часто необходима операция.
Симптомы тендинопатии
Проявления патологии исходят от того участка, где сухожилие прикрепляется к кости. Проявления воспаления обычно включают:
- Отек в пораженной области.
- Воспаленный участок горячий на ощупь, кожа над ним покрасневшая.
- Уплотнение, которое развивается вдоль сухожилия.
Степень интенсивности неприятных ощущений у разных пациентов может варьироваться. Состояние отягощается местным повышением температуры тела.
Виды тендинопатии
Существует несколько видов тендинопатии: классификация установлена с учетом локализации поражения.
Тендинопатия колена предполагает поражение сухожилия, расположенного у нижнего края надколенника или сухожилия четырехглавой мышцы в верхней части коленной чашечки. Это привычный вид повреждения, особенно у баскетболистов и бегунов на длинные дистанции.
Тендинопатия запястья наиболее часто проявляется в виде болезни де Кервена – патологии, вызывающей боль в задней части запястья у основания большого пальца. Иногда патологическое состояние развивается во время беременности.
Тендинопатия вращательной манжеты плеча проявляется тупой, ноющей болью, которая не локализуется только в одном месте. Она часто иррадиирует в верхнюю часть руки, проекцию груди. Боль усиливается ночью, мешая спать.
Тендинопатия ахиллова сухожилия редко бывает вызвана такими заболеваниями, как анкилозирующий спондилит, реактивный артрит, подагра или ревматоидный артрит. Развитию патологии предшествует длительное сгибание и разгибание стопы или ношение плохо подобранной обуви. Боль ощутима в задней части пятки или в нескольких сантиметрах над ней.
Лечение

Первый шаг к правильному лечению тендинопатии – прекратить все виды деятельности, связанные с поражением сустава.
Не исключено, что нужно будет носить бандаж на пораженной области. Это позволит болезненной области укрепиться, защитит ее от дальнейшего воспаления и деформации.
Врач назначает противовоспалительные препараты. Они позволят облегчить боль, расширить кровеносные сосуды.
Также практикуется лечение ультразвуком, который используется врачами для разрушения скопления рубцовой ткани вокруг сухожилия. Звуковые волны, вибрирующие на очень высоком уровне, увеличивают циркуляцию крови и смягчают пораженную область. Ультразвук может также использоваться в виде фонофореза, чтобы помочь снизить степень проявления боли и обеспечить проникновение питательных растворов в ткани.
Клиническая картина повторно оценивается минимум через 3 недели.
Лечение с помощью ударно-волновой терапии
Ударно-волновая терапия оказывает положительное воздействие на суставы. Метод уникален, поскольку помогает восстановить поврежденную структуру и одновременно снизить болевые ощущения. Ударные волны сверхзвуковой частоты подаются с небольшим интервалом, что обеспечивает их практически непрерывное воздействие. Его цель – запустить механизм регенерации воспаленной и разрушенной ткани, нормализовать микроциркуляцию, воспрепятствовать формированию отложений кальция, подавляя болевую проводимость от нейронов. Улучшения происходят уже после первой процедуры. Противопоказания для проведения метода – беременность, нарушение свертываемости крови, наличие кардиостимулятора.
Диагностика
Тендинопатия нуждается в дифференциальной диагностике. Нужно обратиться к врачу, если:
- Боль мешает обычной деятельности и сохраняется в течение нескольких дней.
- Болевое ощущение обостряется даже вследствие незначительной нагрузки.
- Отмечается лихорадка (озноб на фоне повышения температуры тела).
- Отек, покраснение и припухлость кожи над пораженным участком.
- Боль в суставах возникает более чем в одном месте.
Врач обычно может диагностировать тендинопатию, основываясь на истории болезни и физическом осмотре. Для того чтобы исключить другие виды травм, специалист направляет на ультразвуковое, рентгенологическое исследование или МРТ. Вспомогательные методы нужны для того чтобы убедиться в отсутствии перелома, вывиха или рака костного мозга. Лабораторная диагностика – не менее информативная часть исследования. Анализы крови позволяют обнаружить инфекцию, которая является редкой причиной травмы сухожилия.
Тендинопатию не всегда удается вылечить быстро – к этому нужно быть готовыми. Ношение бандажа, выполнение рекомендаций врача, применение методов вспомогательной терапии и ограничение двигательной активности помогут вернуть суставу нормальное состояние.
Эксперт статьи:
Татаринов Олег Петрович

Читайте также:

