Инфекция в копченой рыбе
Обновлено: 25.04.2024
Ботули́зм (от лат. Botulus — колбаса) — тяжёлое токсикоинфекционное заболевание, характеризующееся поражением нервной системы, преимущественно продолговатого и спинного мозга. Развивается в результате попадания в организм пищевых продуктов, воды или аэрозолей, содержащих ботулотоксин, продуцируемый спорообразующей палочкой Clostridium botulinum. Ботулотоксин является одним из наиболее сильных природных ядов (летальная доза для человека 5—50 нг/кг массы тела). Токсин бактерии устойчив к действию пепсина и трипсина, выдерживает высокие концентрации (до 18%) поваренной соли, не разрушается в продуктах, содержащих различные специи. Хорошо нейтрализуется в щелочной среде. Для продуцирования токсина нужны строго анаэробные (отсутствие кислорода) условия.
Естественным источником и резервуаром возбудителя является почва, тепло- и холоднокровные животные, поглощающие споры Clostridium botulinum с водой и кормом. Возбудитель размножается в иле слабопроточных водоёмов, силосных ямах, трупах павших животных. Возбудитель вырабатывает токсин после смерти животных при снижении их температуры тела до 20—25 0 C.
Механизм передачи ботулизма — фекально-оральный или контактный (при раневом ботулизме). Пути передачи заболевания могут быть пищевые, воздушно-пылевые (при ботулизме грудных детей) или контактно-бытовые. При этом иммунитет после перенесённого заболевания не развивается.
В основном, заражение происходит вследствие употребления грибов, овощей, рыбы и мяса домашнего консервирования. Ботулотоксин обнаружен в широком ряде пищевых продуктов, включая низкокислотные консервированные овощи, такие как зеленая фасоль, шпинат, грибы и свекла; рыбу, такую как консервированный тунец, ферментированная, соленая и копченая рыба; и мясные продукты, такие как ветчина и сосиски. Продукты питания меняются в зависимости от стран и отражают местные особенности питания и методики консервации пищевых продуктов. Иногда ботулотоксины обнаруживаются в продуктах промышленного приготовления.
В соответствии с рекомендациями ВОЗ различают четыре категории ботулизма:
- пищевой ботулизм (заболевание возникает после употребления в пищу продуктов, содержащих накопившийся ботулинический токсин);
- раневой ботулизм (развивается при загрязнении почвой раны, в которой создаются условия, необходимые для прорастания попавших из почвы Clostridium botulinum и последующего токсинообразования);
- ботулизм детского возраста (возникает у детей преимущественно до 6 месяцев, при инфицировании их спорами Clostridium botulinum);
- ботулизм неуточнённой природы (установить какую-либо связь возникшего заболевания с пищевым продуктом не удаётся).
Пищевой ботулизм
Ранними симптомами являются сильная утомляемость, слабость и головокружение, за которыми обычно следуют затуманенное зрение (иногда с раздвоением), сухость во рту, а также затрудненные глотание и речь. Могут также иметь место рвота, диарея, запор и вздутие живота. По мере прогрессирования болезни может появляться слабость в шее и руках, после чего поражаются дыхательные мышцы и мышцы нижней части тела. Температура не повышается и потери сознания не происходит
Причиной этих симптомов является не сама бактерия, а вырабатываемый ею токсин. Симптомы обычно появляются через 12–36 часов (минимум через 4 часа и максимум через 8 дней) после экспозиции. Показатели заболеваемости ботулизмом низкие, но показатели смертности высокие в случае, если не будет быстро поставлен правильный диагноз и незамедлительно предоставлено лечение – введение на ранних стадиях антитоксической сыворотки и интенсивная искусственная вентиляция легких. Болезнь может заканчиваться смертельным исходом в 5–10% случаев.
Детский ботулизм
Детский ботулизм развивается, в основном, у детей в возрасте до 6 месяцев. В отличие от пищевого ботулизма, вызываемого потреблением уже выработанных токсинов в пищевых продуктах, детский ботулизм развивается в случае, когда дети проглатывают споры Clostridium botulinum, из которых развиваются бактерии, колонизирующие кишечник и выделяющие токсины. У большинства взрослых людей и детей старше 6 месяцев этого не происходит, потому что естественные защитные механизмы кишечника, формирующиеся позже, предотвращают прорастание спор и рост бактерий.
Клинические симптомы у детей грудного возраста включают запор, потерю аппетита, слабость, измененный плач и четко выраженную утрату способности держать головку. Существует несколько вероятных источников инфицирования детским ботулизмом, но определенное число случаев заболевания ассоциируется с медом, зараженным спорами. Поэтому, родителям и лицам, осуществляющим уход за детьми, не следует давать мед детям в возрасте до 1 года.
Раневой ботулизм
Раневой ботулизм развивается редко, в случаях, когда споры попадают в открытую рану и способны размножаться в анаэробных условиях. Симптомы схожи с пищевым ботулизмом, но могут появляться через две недели. Эта форма болезни связана с токсикоманией, в частности с инъекциями героина.
Профилактика
Профилактика пищевого ботулизма затрудняется в связи с широким распространением возбудителя в природе и его устойчивостью к неблагоприятным условиям окружающей среды. Основными профилактическими мерами против заражения является создание условий, препятствующих росту и размножению спор бактерий и предотвращение попадания возбудителя в пищу. К последним относятся меры по поддержанию чистоты в местах, где приготавливают пищевые продукты, представляющие собой благоприятное место для развития возбудителя заболевания.
Продукты домашнего консервирования в герметически закрытой таре являются наиболее опасными для человека, так как в домашних условиях добиться полного уничтожения Clostridium botulinum невозможно. Больше всего это касается грибов, потому что отмыть их от частичек грунта, в котором содержатся споры ботулины, очень сложно. Перед употреблением консервов необходимо прогреть вскрытые банки при 100 0 C в течение 30 мин (в кипящей воде) для разрушения токсина. Продукты питания, не подлежащие термической обработке, но представляющие собой благоприятное место для токсина (солёная и копчёная рыба, сало, колбасы), должны храниться при температуре не выше 10 0 C.
Профилактика раневого ботулизма сводится к первичной хирургической обработке раны.
- соблюдайте чистоту;
- отделяйте сырое от готового;
- проводите тщательную тепловую обработку;
- храните продукты при безопасной температуре;
- используйте чистую воду и чистое пищевое сырье.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сальмонеллез: причины появления, симптомы, диагностика и способы лечения.
Определение
Сальмонеллез – инфекционное заболевание, вызываемое бактериями рода Salmonella. Чаще всего протекает с поражением органов желудочно-кишечного тракта, но описаны и случаи развития тяжелого системного процесса (с поражением других органов и систем), и бактерионосительства без клинических проявлений.
Заболевание распространено повсеместно, заразиться может человек любого возраста.
В последние годы наблюдается подъем заболеваемости во всем мире, при этом сальмонеллы становятся все менее чувствительными к антибактериальным препаратам.
Тяжелее всего сальмонеллез протекает у детей младшего возраста и характеризуется высоким риском летальности.
Причины появления сальмонеллеза
Причиной возникновения заболевания являются бактерии сальмонеллы. Они хорошо сохраняются и долго живут в окружающей среде. Им не страшен холод, поэтому заморозка продуктов не предотвращает заражение. Зато при кипячении эти бактерии погибают мгновенно.
На белье Salmonella может сохраняться до 3 месяцев, в фекалиях – до месяца, в засушенных фекалиях – годами. В водопроводной воде сальмонеллы способны жить 4–5 месяцев, в пыли – до полугода. На поверхности яйца – до 24 дней. В продуктах, даже замороженных, копченых или засоленных, сальмонеллы комфортно проживают и активно размножаются: это касается мяса крупного рогатого скота и домашней птицы, рыбы горячего копчения, колбасы, сосисок, сливочного масла, сыров, кондитерских кремов, яиц, яичного порошка и других продуктов.

Сальмонеллы проникают в желудочно-кишечный тракт с пищей, водой или через загрязненные руки, беспрепятственно проходят кислотный барьер желудка и заселяются в тонком кишечнике (реже – в толстом отделе кишечника), где и происходит дальнейшее развитие заболевания. В борьбе с клетками иммунной системы сальмонеллы разрушаются, высвобождая опасный токсин. В некоторых случаях бактерии могут с током крови и по лимфатическим путям попасть в другие органы - в печень, селезенку, легкие, кости.
Классификация заболевания
Сальмонеллез протекает в локализованной (гастроинтестинальной) или генерализованной (распространенной по всему организму) форме.
При локализованной форме сальмонеллы не выходят за пределы просвета кишечника (а если и выходят, то сразу гибнут). В зависимости от места протекания воспаления и симптоматики выделяют следующие типы сальмонеллеза:
- с преимущественным поражением желудка (гастритический);
- с преимущественным поражением желудка и тонкого кишечника (гастроэнтеритический);
- с преимущественным поражением тонкого кишечника (энтеритический);
- с преимущественным поражением тонкого и толстого кишечника (гастроэнтероколитический);
- с преимущественным поражением толстого кишечника (колитический);
- с преимущественным поражением толстого кишечника с появлением крови в кале (гемоколит).
Локализованные формы развиваются в большинстве случаев у практически здоровых взрослых и детей старше трех лет.
При генерализованной форме сальмонеллеза может наблюдаться тифоподобное (острейшее) течение с вовлечением в процесс нервной системы, септицемическое течение (с проникновением бактерий в кровь), семптикопиемическое течение (с развитием гнойных очагов поражения в органах, куда с током крови попала сальмонелла).
Генерализованные формы могут развиваться у пожилых, ослабленных людей с серьезными хроническими заболеваниями, детей раннего возраста, лиц с врожденным или приобретенным иммунодефицитом.
Возможно бессимптомное выделение сальмонелл с фекалиями – бактерионосительство. В течение трех месяцев после перенесенного заболевания носительство считается острым, более трех месяцев – хроническим, однократное выделение сальмонелл у здорового человека считается транзиторным и может наблюдаться в очаге заболевания.
Симптомы сальмонеллеза
Инкубационный период (время от вторжения сальмонелл в организм до первых клинических проявлений) составляет один-два дня, но может увеличиться до восьми дней. Это зависит от состояния организма и количества сальмонелл, попавших в желудочно-кишечный тракт.
Заболевание всегда начинается остро - с подъема температуры тела до 38–39оС и выше, интоксикации (слабости, разбитости, ломоты в мышцах и суставах). Сразу или на следующий день присоединяются симптомы поражения желудочно-кишечного тракта.
При поражении ЖКТ наблюдаются тошнота, многократная рвота, которая приносит облегчение, боли в области желудка (эпигастрия).
При поражении тонкого кишечника появляется жидкий, обильный, зловонный, зеленый, пенистый и частый стул, в котором возможна примесь слизи и прожилок крови, а также непереваренные остатки пищи. Живот болезненный в правой подвздошной области, около пупка. Усилена перистальтика (живот урчит).
При поражении толстого кишечника боли чаще разлитые и в правой, и в левой подвздошной области, в нижней части живота. Стул с примесью слизи, крови, гноя, редко бывают болезненные позывы к дефекации. Выражено вздутие живота.
Эти симптомы наблюдаются изолированно или в комбинации. Во время ультразвукового обследования может фиксироваться увеличение печени и селезенки. Риск обезвоживания возрастает при поражении желудка и тонкого кишечника. При оценке тяжести состояния обращают внимание на длительность и кратность рвоты и диареи.
Легким течением считается наличие жидкого стула в течение одного-трех дней по два-пять раз в день и рвота один-два раза в день (при этом общее состояние сильно не меняется).
Длительность заболевания более 9 дней с диареей больше 15 раз в сутки, многократной рвотой и симптомами интоксикации говорят о тяжелом течении болезни.

Диагностика сальмонеллеза
Диагностика сальмонеллеза включает осмотр и выявление жалоб больного, определение пути заражения (выявление контакта с больным инфекционной диареей или употребления воды или продуктов питания, опасных в отношении сальмонеллеза).
Наилучшим из существующих тестов для подтверждения сальмонеллеза является выявление сальмонелл в кале, рвотных массах, промывных водах желудка бактериологическим методом. Если сальмонеллы не обнаруживаются, применяют серологическое исследование крови на наличие антител к антигенам сальмонелл.
Определение этиологии ОКИЗ (острого кишечного инфекционного заболевания) и выбор рациональной антибиотикотерапии. Рациональная терапия дизентерии основана на идентификации её возбудителя - бактерий рода Shigella. Шигеллы (по имени японского учёного К. Шиги) грамотрицательные неподвижные .
Прилавки рынков и магазинов радуют глаз: морская и речная рыба разных пород представлена в изобилии – свежая, мороженная, копченая, соленая, консервированная… Рыбу даже можно купить прямо у рыбаков: если Вы ехали по трассе Барнаул – Горно-Алтайск, наверное, видели огромных вяленных лещей, висящих на перекладинах. Однако мало кто знает, что в одной такой рыбине может находиться до 7000 личинок описторхов. Личинки эти в рыбе не заметны – они микроскопичны, но опасность от этого меньше не становится… Нам, жителям Западной Сибири, об описторхозе надо знать всё, ведь мы живем в самом напряженном очаге описторхоза на планете.

Итак, рыбы повинны в том, что люди болеют описторхозом. И не просто рыбы, а речные рыбы карповых пород – лещ, карась, карп, сорожка, чебак (язь), линь, пескарь, гольян, жерех и т.д. В некоторых водоемах Западной Сибири вся карповая рыба заражена описторхозом. По внешнему виду рыба выглядит нормально, так как личинок можно обнаружить, если под микроскопом просмотреть мышечную ткань рыб.
Моя знакомая заразилась описторхозам в гостях – не смогла удержаться при виде аппетитного вяленого леща. На следующие сутки она почувствовала тошноту и дискомфорт в животе. В это же время поднялась температура. Через неделю, не почувствовав улучшения, пошла к врачу. В общем анализе крови у заболевшей женщины нашли повышенное содержание эозинофилов. Как часто делается в таких случаях, врач назначил лабораторные анализы на гельминтозы, в том числе методом ИФА (иммуноферментный анализ). В сыворотке крови обнаружился высокий титр антител к описторхам. После лечения билтрицидом все симптомы прошли.
Как же не заразиться - совсем не есть речную рыбу. Способы обеззараживания просты – рыбу нужно варить или жарить достаточно долго (20мин.). Раньше считалось, что вымораживание в бытовом холодильнике может обезвредить личинок описторхов, но потом один из исследователей не обнаружил, что даже на 3 неделе заморозки личинки остаются живыми. Они погибают только при очень низких температурах! Именно поэтому в Санитарных правилах теперь прописаны такие режимы заморозки рыбы: 32 часа при -28 градусах, 14 часов при -35 градусах, 7 часов при -40 градусах. Низкотемпературные холодильники должны быть на всех рыбоперерабатывающих предприятиях.
Описторхоз – опасное заболевание, ведь чаще всего поражается жизненно важный орган – печень (реже – поджелудочная железа). Именно туда проникают личинки описторхов, если Вы съели зараженную рыбу. Личинки прикрепляются к стенкам желчных протоков печени - и через 3 месяца вырастают до 1 см. Так как человек может подзаражаться описторхозом многократно, число паразитов в его организме может достигать 40 000 экземпляров. Причем, описторхи – долгожители среди глистов. Если не лечиться, они живут 30 лет! При большом скоплении описторхов желчные ходы забиваются ими – и появляется желтуха. Такие случаи у нас встречаются. Кроме того, в течение всей своей долгой жизни паразиты выделяют токсины, которые могут вызвать рак или цирроз печени.
Диагноз ставится при обнаружении яиц описторхов в фекалиях больного или при обнаружении антител к описторхам в сыворотке крови. Сейчас описторхоз лечиться легко (курс лечения билтрицидом рассчитан на 1 день), но лучше лечиться в больнице, так как одновременно с назначением препарата проводят процедуры, чтобы удалить погибших описторхов из печени.
Итак, нашу речную рыбу надо есть с осторожностью – варите уху или жарьте рыбку в течение 20 минут. Остальные способы приготовления (копчение, посол, просушка) не убивают возбудителей описторхов.

Кошки и собаки тоже болеют описторхозом.
Неслучайно одно из названий описторха – кошачья двуустка
О других рыбных паразитах
Кроме личинок описторха в рыбе могут находиться и другие опасные паразиты. Несколько слов скажем и о них.
В речной рыбе нередко бывают личинки широкого лентеца, который вызывает дифиллоботриоз. Правда, в отличие от описторхов, эти личинки довольно крупные – выглядят они как белые червячки до 1 см длиной. Внимательный человек заметит – и есть столь непривлекательную рыбу не станет. Если заражение всё-таки произойдет, то у человека через 3 месяца в кишечнике вырастет огромный – до 10 метров - ленточный червь. Присутствие его заметно – у больного человека при дефекации будут выходить белые ленты (обрывки это паразита). Лечится это заболевание (дифиллоботриоз) также как описторхоз - билтрицидом. Только дозировка препарата другая и госпитализации больного не требуется: выпил дома препарат – и здоров. Опасны щуки, ерши, налимы, окуни, а также икра этих рыб.
На Дальнем Востоке в речной рыбе находится двоюродный брат описторха – клонорх, который поражает тоже карповую рыбу, живущую в бассейнах рек Амура и Уссури. Там же можно в рыбе встретить еще одного паразита, опасного для человека – метагонимуса.
Большой спектр паразитов бывает в морских рыбах. Чаще всего люди видят личинок селедочного червя – когда в селедке или другой морской рыбе (даже красной) обнаруживают свернутых спиралькой небольших белых червячков. Это анизакиды. Погибшие личинки вреда здоровью человека не приносят, но аппетита не прибавляют. Не так ли? А вот свежевыловленная рыба опасна. На Дальнем Востоке деликатесом является сырой рыбный фарш, приготовленный из красной рыбы. Хозяйки после посолки фарша видят, как анизакиды, словно травка, поднимаются из рыбной массы – и снимают живых червей ножом. Но горе, если удалят не всех – когда анизакида с рыбой попадает в рот человека и проглатывается, она способна внедриться куда угодно – в стенку пищевода или желудка, в миндалину. Проникая довольно глубоко, она вызывает страшную боль. Как правило, больные в этом случае попадают к хирургу, который удаляет внедрившихся личинок. Из-за опасности анизакидоза при промышленной ловле рыбы весь улов промораживается в холодильнике в течение 5 суток, чтобы анизакиды погибли. Добавлю, что если рыба сильно заражена личинками анизакид, ее бракуют.
Опасны ракообразные – раки, креветки, крабы, живущие в пресноводных водоемах Дальнего Востока и стран Юго-Восточной Азии. Если съесть их без термической обработки, они вызывают парагонимоз, протекающий с поражение легких, головного мозга и других органов. От этого заболевания больные нередко погибают. Пишу это, потому что сейчас наши люди выезжают на отдых за рубеж, пробуя без всякого страха экзотические местные блюда. Вряд ли они отдают себе отчет, что подобные кулинарные изыски могут иметь очень неприятные последствия для здоровья.
Совет один – рыбу и рыбопродукты можно употреблять только после термической обработки! А суши и роллы (с сырой рыбой) – не наша еда…
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Республике Алтай, 2006—2015 г.
Все права на материалы, размещенные на сайте, охраняются в соответствии с законодательством РФ, в том числе об авторском праве и смежных правах.
При использовании материалов сайта необходима ссылка на источник
Адрес: 649002, Республика Алтай, г. Горно-Алтайск, проспект Коммунистический, 173

Эл. почта:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение и потеря вкуса: появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Вкусовое ощущение является одним из пяти основных чувств человека. С одной стороны, определение вкуса пищи необходимо для повышения аппетита и рефлекторного запуска работы желез желудочно-кишечного тракта, что способствует нормальному пищеварению; с другой, – вкусовое ощущение помогает отличить несъедобные или испортившиеся продукты питания, предохраняя от отравлений.
Вкус воспринимается при помощи вкусовых рецепторов. Большая часть из них расположена на поверхности языка в структурах, называемых вкусовыми сосочками. Мы чувствуем соленый, сладкий, горький, кислый вкусы.
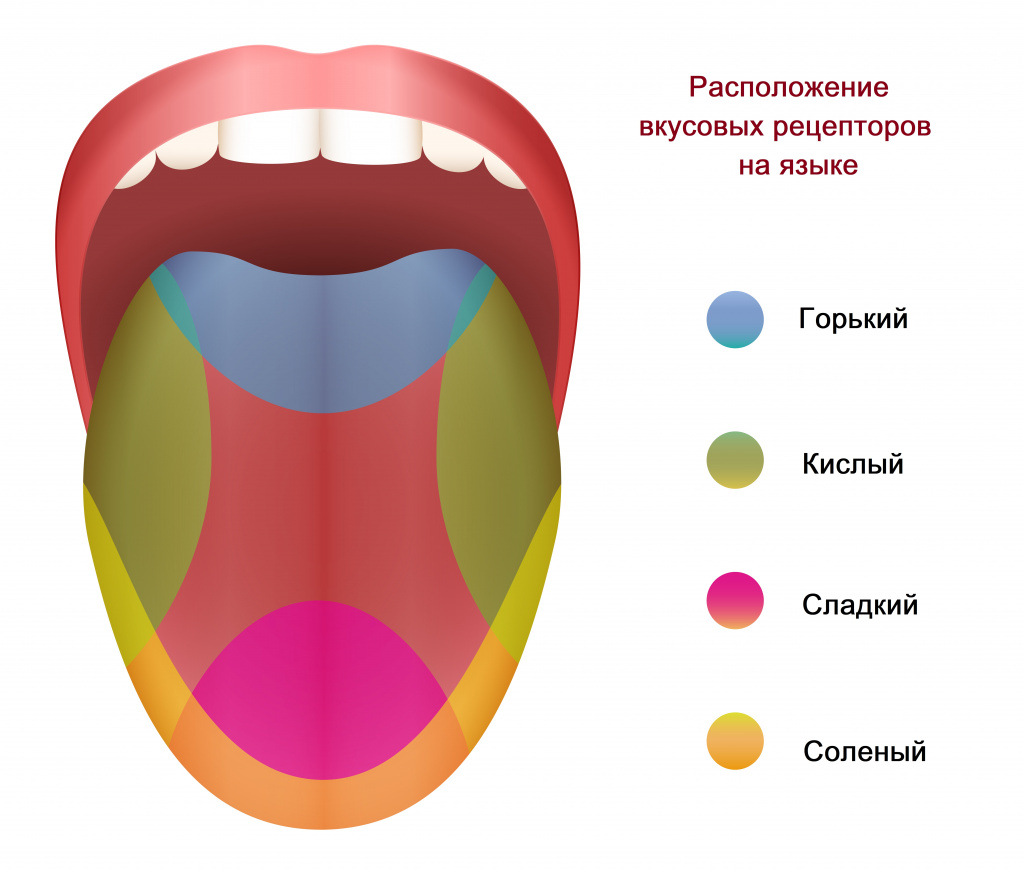
Импульсы от вкусовых сосочков передаются по нервным волокнам к клеткам подкорковых центров и коры головного мозга, где формируется то или иное вкусовое чувство. Система вкусовых рецепторов, нервов и участков головного мозга, в которых происходит обработка информации, полученной от рецепторов, называется вкусовым анализатором.
Разновидности нарушения вкуса
Нарушения вкуса имеют три основных типа.
Первый тип – обострение вкусового чувства (гипергевзия), для которого характерно возникновение вкусового ощущения высокой интенсивности, несоразмерной с обычным уровнем.
Второй тип – снижение остроты вкусового ощущения (гипогевзия). Данное состояние характеризуется возникновением вкусового ощущения малой интенсивности, вплоть до полного отсутствия вкуса, так называемой агевзии.
Третий тип – извращение вкусового ощущения, или дисгевзия. При этом, например, раздражение рецепторов, в норме отвечающих за развитие чувства сладкого, приводит к возникновению другого чувства - острого, горького, соленого.
Также стоит отметить, что нарушение вкуса может охватывать восприятие всех вкусовых модальностей, а может – избирательно отдельные из них.
Возможные причины нарушения вкуса
Причины развития нарушения вкуса могут быть связаны с повреждением вкусового анализатора на разных уровнях.
Достаточно часто причина нарушения вкуса кроется в изменении слизистой оболочки полости рта и языка, что приводит к непосредственному повреждению вкусовых сосочков или невозможности доставки химического вещества к ним.
Наиболее часто к изменениям слизистой приводят инфекционные процессы и последствия дефицита в организме тех или иных питательных веществ.
Для нормальной работы вкусовых сосочков необходимо растворение химических раздражителей в слюне. С этим связаны расстройства вкуса при нарушении выработки секрета слюнными железами.
Известно, что вкусовое ощущение тесно связано с ощущением запаха (обонянием). Именно поэтому при остром и хроническом рините (воспалении слизистой оболочки носовой полости) отмечается нарушение восприятия вкуса.
Вкусовые ощущения меняются или даже полностью исчезают при повреждении нервов и центров головного мозга, относящихся к вкусовому анализатору. Стоит сказать, что изменение вкусового восприятия может наблюдаться при психических расстройствах.
На нарушения вкуса жалуются беременные женщины, что связано со специфической перестройкой обмена веществ в этот период. Притупление вкуса также вызывает курение. Изменения вкусовых ощущений регистрируются после приема некоторых лекарственных средств, а также при употреблении отдельных продуктов питания, обладающих крайне интенсивным вкусом (например, лимона).
При каких заболеваниях развивается нарушение вкуса?
Круг заболеваний, для которых характерно нарушение вкуса, достаточно обширен. Ниже перечислим лишь основные из них:
- Воспалительные заболевания слизистой ротовой полости (стоматит) и языка (глоссит).
- Железодефицитная анемия, В12-дефицитная анемия.
- Невралгии черепных нервов, герпетическое поражение тройничного нерва.
- Острые респираторные инфекции.
- Новая коронавирусная инфекция COVID-19. (список анализов на коронавирус COVID-19: ПЦР мазок из ротоглотки и носоглотки, метод полимеразной цепной реакции с обратной транскрипцией ОТ-ПЦР, антитела IgM и IgG к коронавирусу)
- Поражение чувствительных нервов и рецепторов при сахарном диабете, гипотиреозе (недостаточности щитовидной железы).
- Инсульты и иные очаговые повреждения вещества головного мозга.
- Грибковые поражения во рту с вкусо-обонятельными расстройствами.
- Психические расстройства.
Диагностика и обследования при нарушении или потере вкуса
В ряде случаев в ходе первичного обращения к врачу может быть диагностировано то или иное заболевание, повлекшее за собой развитие нарушения вкуса, даже без применения дополнительных методов лабораторного и инструментального обследования. Тем не менее в ряде случаев необходимо дополнительное подтверждение диагноза. С этой целью могут быть использованы такие исследования, как:
-
тест методом ПЦР на коронавирус Covid-19, мазок из носа и зева на определение РНК вируса SARS-CoV-2;
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае получения положительного или сомнительного результата на COVID-19 и при необходимости проведения подтверждающего тестирования обра.
Читайте также:

