Институт лечения плоского лишая
Обновлено: 12.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Красный плоский лишай: причины появления, симптомы, диагностика и способы лечения.
Определение
Красный плоский лишай - хроническое воспалительное заболевание кожи и слизистых оболочек неизвестной этиологии. Встречается достаточно редко (по данным ВОЗ 0,5% всех кожных заболеваний) и, как правило, у людей в возрасте от 45 до 60 лет.
Причины появления красного плоского лишая
Причины возникновения красного плоского лишая до сих пор остаются невыясненными. Специалисты относят его к группе аутоиммунных заболеваний, когда организм начинает вырабатывать антитела, разрушающие собственные ткани.
Провоцирующими факторами могут служить стрессовые ситуации, прием некоторых лекарственных препаратов, возможно, вирусный гепатит С, снижение иммунитета.
Замечено, что больные красным плоским лишаем нередко отличаются повышенной возбудимостью, страдают бессонницей и склонны к частой смене настроения. Некоторые ученые считают, что красный плоский лишай является отсроченной реакций гиперчувствительности на различные химические вещества.
Приверженцы инфекционной природы заболевания говорят о случаях развития красного плоского лишая после различных травм.
Классификация заболевания
У больных красным плоским лишаем различают следующие наиболее часто встречающиеся формы поражения кожи:
- типичную (однотипные высыпания в виде папул),
- гипертрофическую (бородавчатые высыпания с углублениями),
- буллезную (волдыри, переходящие в бляшки),
- актиническую (крупные бляшки, светлые по краям и темные в центре),
- кольцевидную, или анулярную (высыпания в виде колец с возвышающимися краями),
- атрофическую (узелки, возвышающиеся над кожей и оставляющие после себя рубцы),
- пигментную (бурые высыпания, сливающиеся в очаги),
- эрозивно-язвенную (кроме папул присутствуют эрозии и реже - язвочки),
- фолликулярную (остроконечные папулы, покрытые плотными роговыми чешуйками).
При красном плоском лишае высыпания возникают на коже, локализуясь симметрично на сгибательных поверхностях конечностей, туловище, а также на слизистых оболочках полости рта, иногда пищевода, области промежности и ануса, реже поражаются ногти, волосы, ладони, подошвы и лицо.
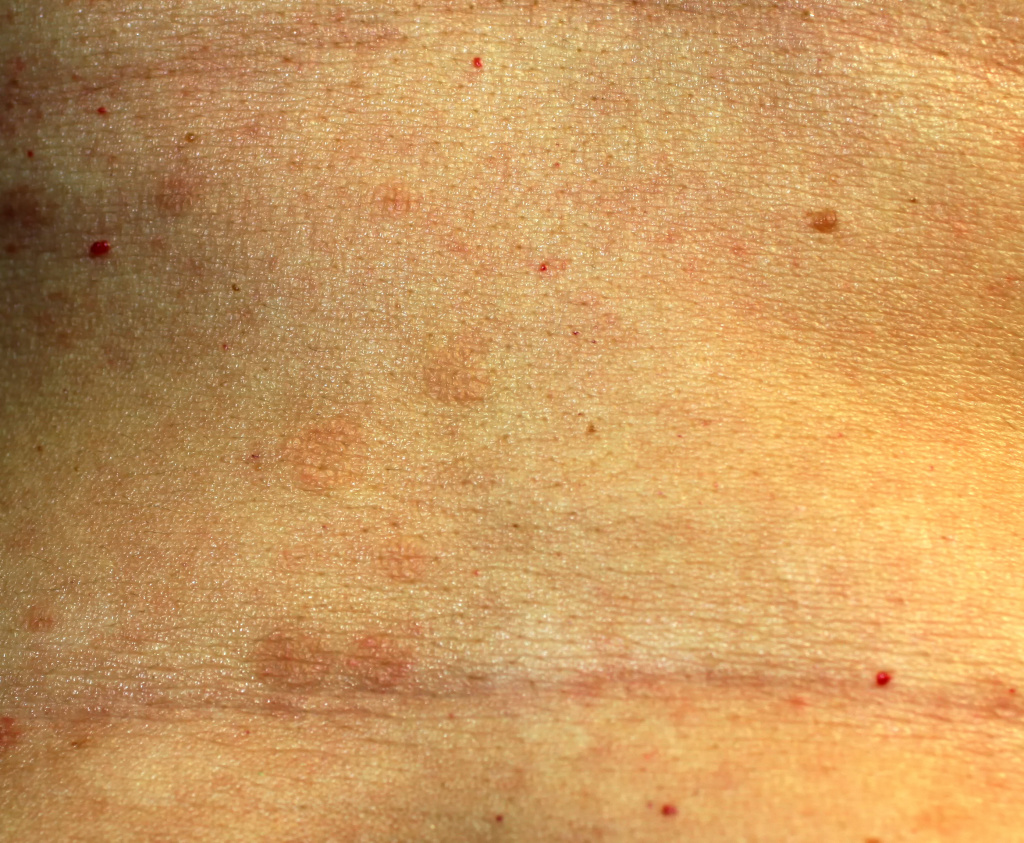
Больных беспокоит зуд, выраженность которого зависит от формы заболевания. Наличие папул на слизистой полости рта вызывает дискомфорт, при эрозивно-язвенной форме возможна кровоточивость десен, поступают жалобы на сухость во рту и боль при приеме горячей пищи. Язвенные поражения кожи при эрозивно-язвенной форме характеризуются болезненностью, усиливающейся во время движения, если расположены на нижних конечностях.
В редких случаях болезнь затрагивает ногти. Можно наблюдать истончение ногтевой пластины, продольные борозды, расслоение ногтя, изменение цвета ногтевой пластины и даже ее отторжение от ногтевого ложа.
Диагностика красного плоского лишая
Перед назначением лекарственной терапии необходимо проведение лабораторных исследований, включающих общий (клинический) анализ крови, общий анализ мочи, биохимический анализ крови: АСТ, АЛТ, общий билирубин, триглицериды, холестерин, общий белок.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Красный плоский лишай (КПЛ) – это хроническое поражение слизистой и кожных покровов, которое проявляется в виде зудящих высыпаний. Несмотря на то, что болезнь считается очень заразной, единого мнения на этот счет у специалистов пока еще нет.
В любом случае, если вы заметили накожные высыпания, обязательно обратитесь к дерматологу. Подобные проявления могут свидетельствовать о целом ряде совершенно различных заболеваний.

Причины возникновения
Существует несколько теорий, основанных на наблюдениях врачей и медицинских исследованиях:
- генетическая
- аутоимунная
- инфекционная или вирусная
- неврогенная
- интоксикационная (реакция на определенные лекарственные препараты или некоторые заболевания)
Если придерживаться теории об аутоимунном характере заболевания, КПЛ можно считать не заразным. Но в дерматологической практике известны случаи возникновения болезни у людей, состоящих в близких отношениях, и даже у врачей, бравших биопсию пораженных тканей у пациентов.
В любом случае, если у пациента обнаружили КПЛ, рекомендуется обследовать всех близких, проживающих с ним в одной квартире, и строго следовать правилам индивидуальной гигиены, чтобы снизить риск заражения – не пользоваться одним полотенцем, расческой и т.д.

Виды и симптомы
Основным признаком поражения кожи красным плоским лишаем считается образование зудящей сыпи на различных участках кожи и слизистой (преимущественно в ротовой полости и области гениталий). В зависимости от характера высыпания врачи выделяют следующие формы заболевания:
- Типичную – красноватые или белесые папулы от 2 до 5 мм в диаметре, на поверхности которых может наблюдаться небольшое шелушение или восковой блеск.
- Буллезную – образование на сыпи пузырей различного размера с прозрачным желтоватым наполнением, иногда с примесью крови.
- Гипертрофическую – крупные кожные образования фиолетового оттенка с бугорками и впадинами в окружении более мелких типичных высыпаний.
- Атрофическую – небольшое число пораженных зон лилового или желтовато-бурого цвета.
- Пигментную – многочисленные неровные образования бурого цвета.
- Эрозивно-язвенную – эрозия или язвочки розовато-синюшного цвета образуются в большинстве случаев на ногах (на внутренней стороне бедер, под коленями), вызывая при ходьбе болезненные ощущения. При возникновении на слизистой удаление верхнего слоя часто вызывает кровотечение.
- Гиперкератотическую – высыпание начинает покрываться ороговением, пациент может ощущать во рту сухость и боль при попадании горячей пищи.
Но вне зависимости от формы заболевания, не стоит надеяться, что оно пройдет само по себе. Тем более что при некоторых видах КПЛ спонтанные ремиссии невозможны в принципе.

Диагностика
Как правило, для диагностики достаточно осмотра. При осложненных формах врач может назначить дополнительные обследования:
- общий и биохимический анализ крови;
- анализ мочи;
- гистологическое исследование тканей пораженной области;
- цитологическое исследование (при поражении слизистой рта);
- консультацию и осмотр у других специалистов (эндокринолога, гинеколога, офтальмолога и др.)

Лечение красного плоского лишая
Лечение красного плоского лишая направлено на:
- устранение имеющихся проявлений
- предотвращение возникновения новых образований
Как правило, индивидуальный курс включает в себя:
- медикаментозную терапию (антигистаминные средства и глюкокортикостероиды для внутреннего и наружного применения)
- физиотерапевтические процедуры (средневолновую фототерапию, ПУВА-терапию с применением фотосенсибилизаторов – препаратов, которые помогают коже усвоить необходимое излучение)
Для ускоренного восстановления кожи также могут быть назначены косметические уходовые средства.
Важно не использовать самостоятельно никакие крема – особенно пользуясь информацией из интернета. Травмированная кожа крайне чувствительна к составу наружных препаратов. Поэтому только специалист может подобрать средства, которые будут одновременно безопасны и эффективны.
Помните – некоторые симптомы КПЛ схожи с проявлениями других кожных заболеваний, часто инфекционных. Самолечение может спровоцировать их обострение и усложнит не только диагностику, но и последующее лечение.
Берегите себя и обращайтесь только к квалифицированным специалистам.
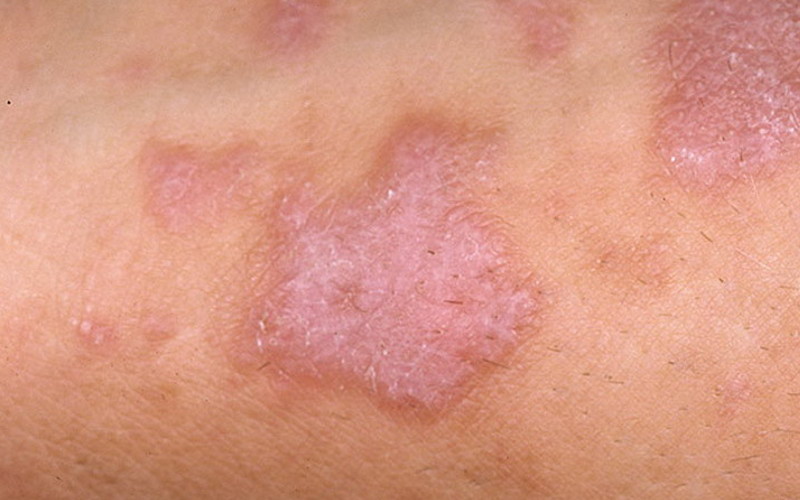
Красный плоский лишай — заболевание кожи, возникающее в связи с наличием хронических очагов инфекции, патологией нейро-эндокринной системы, заболеваниями желудочно-кишечного тракта, которыми занимается гастроэнтерология. Некоторые ученые связывают возникновение заболевания с интоксикацией на фоне различных бактериальных или вирусных инфекций. Достаточно часто отмечается сочетание с различными соматическими заболеваниями (сахарный диабет, гастрит, цирроз печени, язва желудка).
Протекает заболевание длительное время, периодически обостряясь. Если лечение недостаточное или неправильное, рецидивы случаются часто. После окончания острой фазы (то есть, когда высыпания исчезают) на месте пораженных участков возникают бурые пигментные пятна. По прошествии какого-то времени процесс регрессирует.
Характерные признаки красного плоского лишая: многочисленные плоские и блестящие папулы, красного цвета с сиреневым отливом, полигональной формы, образующиеся в основном группами. Область их локализации на теле — локтевые и коленные сгибы, половые органы, слизистая оболочка ротовой полости. Довольно редко встречается на лице, ладонях и подошвах. В основном, высыпания симметричны, однако может быть и одностороннее поражение кожных покровов. Иногда поражения захватывают значительную площадь поверхности тела.
Зачастую происходит изменение ногтевых пластин при множественном характере сыпи. В острый период заболевания отмечается феномен Кебнера — возникновение новых поражений в тех местах, где случались травмы кожного покрова.
- кольцевидная (lichen ruber annulatus) — выражается в круговом формировании папул, которые, сливаясь, образуют замкнутые кольца, кожа внутри которых не пораженная.
- бородавчатая (гипертрофическая) (lichen ruber verrucosus seu hypertrophicus) буро-серые бляшки, на поверхности которых присутствуют роговые массы.
- универсальная (эритематозная) (lichen ruber universalis) проявляется покраснением всего кожного покрова. Узелки немногочисленные, мягкие.
Эффективность лечения зависит от правильного выбора методик и средств при индивидуальном составлении курса. Обращайтесь только к опытным специалистам в проверенные медицинские центры, только это может дать вам гарантию того, что терапия будет грамотной и результативной.
Прежде всего проводится обследование с целью выявления причины заболевания. В острый период поможет антибактериальная терапия (антибиотики широкого спектра действия), антигистаминные препараты, а также седативные средства. Наружно прописывают противозудные и противовоспалительные препараты, содержащие кортикостероиды. Довольно широкое применение в лечении красного плоского лишая нашла селективная фототерапия. При красном плоском лишае, поражающем ногтевые пластины, назначают ретинол и витамин Е.
Красный плоский лишай – одно из распространенных заболеваний кожи, отличается от многих других дерматозов частым сочетанием с различными болезнями внутренних органов (хронический гастрит, язва желудка и двенадцатиперстной кишки, цирроз печени, сахарный диабет и др.).
В основе возникновения красного плоского лишая лежат нарушения иммунитета. Под влиянием провоцирующих факторов (психоэмоциональный стресс, травма в широком смысле слова – механичеcкая, химическая, лекарственная; гормональные и обменные нарушения) повышается чувствительность и восприимчивость клеток кожи к болезнетворному воздействию.
Известно, что иммунные нарушения контролируются генетическими механизмами. В настоящее время накоплены данные о наследственной предрасположенности к красному плоскому лишаю. Описаны случаи семейного заболевания этим дерматозом, болеют чаще родственники во втором и третьем поколении.
Из множества причин красного плоского лишая можно выделить три основные группы:
- инфекция
- химические, лекарственные вещества бытового и профессионального характера;
- собственные биологически активные вещества, возникающие при стрессовых ситуациях, заболеваниях внутренних органов.
- Типичная форма красного плоского лишая – многоугольные бляшки характерного розового цвета с лиловым оттенком;
- Гипертрофическая форма – крупные узелки и бляшки с бородавчатой поверхностью;
- Атрофическая форма – с гиперпигментацией или без нее;
- Буллезная форма красного плоского лишая представлена в виде подкожных пузырей;
- Эритематозная форма – распространенная форма с покраснением кожи.
По течению красный плоский лишай может быть острым (продолжается до 1 месяца) или подострым (продолжается до 6 месяцев) и длительно протекающим (более 6 месяцев).
Поражение слизистых оболочек (чаще полости рта) встречается у большинства больных с высыпаниями на коже или существует изолированно; внешним проявлением могут быть бляшки, покраснение, пузыри или язвочки.
Изменения ногтей отмечаются у 12–20% больных, они бывают при всех формах красного плоского лишая, но наиболее тяжелые поражения возникают при распространенных формах (буллезная и эрозивно-язвенная). Ногтевые пластинки при этом деформируются в виде продольных гребешков, канавок, бороздок, поверхность ногтя становится бугристой, появляется срединная трещина, пластинка истончается, вплоть до полного исчезновения.
Часто кожные высыпания сопровождаются интенсивным зудом.
Постановка диагноза красного плоского лишая осуществляется врачом-дерматологом и не представляет больших затруднений, так как почти всегда удается обнаружить типичные бляшки многоугольной формы с характерным цветом, гладкой поверхностью, пупкообразными вдавлением, поперечной исчерченностью.
Множественные высыпания склонны к группировке и локализуются в "излюбленных" местах: преимущественно на сгибательных поверхностях предплечий, в локтевых сгибах, подмышечных впадинах, нижней части живота, на пояснице, внутренней поверхности бедер, половых органах и голенях.
Для уточнения диагноза производят биопсию кожи.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
При лечении красного плоского лишая важно учитывать условия, способствующие появлению болезни. При этом необходимо устранить факторы риска – бытовые и профессиональные вредности, сопутствующие заболевания, очаги инфекции.
Проводят санацию полости рта, протезирование. Пищевые продукты не должны вызывать раздражение слизистых оболочек рта. Обращается внимание на предшествующее лечение и переносимость лекарственных веществ.
В качестве основной терапии лишая назначают гормоны в сочетании с производными 4-аминохинолина (гидроксихлорохин, хлорохин).
При наличии выраженного зуда показаны успокаивающие средства и антидепрессанты, способствующие нормализации сна и уменьшению зуда, а также антиаллергические препараты (тавегил, кларитин, телфаст и др.).
Витамин Е (aльфа-токоферола ацетат) позволяет при комплексном лечении гормонами снизить суточную дозу и сократить сроки гормональной терапии.
Наружное лечение красного плоского лишая аппликациями гормональных мазей, растворами и смесями с ментолом, анестезином, лимонной кислотой, антигистаминными средствами применяют при интенсивном зуде.
Крупные бляшки разрушают путем криодеструкции (замораживания) или электрокоагуляции (прижигания). Язвенные очаги лечат заживляющими средствами (солкосерил, облепиховое масло, масло шиповника).
Рациональный выбор лекарств, последовательное этапное (курсовое) применение с учетом индивидуальных особенностей больного и характера течения заболевания позволяет достичь положительных результатов.
Данная статья опирается на информацию РМЖ - Независимого издания практикующих врачей
Отделение патологии слизистой оболочки рта ФГБУ ЦНИИС и ЧЛХ Минздрава России, Москва
Отделение патологии слизистой оболочки рта ФГБУ ЦНИИС и ЧЛХ Минздрава России, Москва
Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии Минздрава РФ, Москва
Лечение пациентов с тяжелыми формами красного плоского лишая слизистой оболочки рта с применением фотодинамической терапии
Журнал: Стоматология. 2016;95(4): 27‑30
Отделение патологии слизистой оболочки рта ФГБУ ЦНИИС и ЧЛХ Минздрава России, Москва
Задачей исследования явилось обоснование применения фотодинамической терапии (ФДТ) в комплексном лечении пациентов с тяжелыми формами красного плоского лишая (КПЛ) слизистой оболочки рта (СОР). Проведено комплексное клинико-лабораторное обследование и лечение 54 пациентов. Пациенты были распределены на 3 группы. В 1-й группе применяли стандартную схему лечения, во 2-й на фоне стандартных методов лечения использовали ФДТ, а в 3-й группе - только ФДТ. Полученные нами данные убедительно доказывают необходимость применения ФДТ в сочетании с иммунокорригирующей терапией у пациентов с тяжелыми формами КПЛ СОР.
Отделение патологии слизистой оболочки рта ФГБУ ЦНИИС и ЧЛХ Минздрава России, Москва
Отделение патологии слизистой оболочки рта ФГБУ ЦНИИС и ЧЛХ Минздрава России, Москва
Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии Минздрава РФ, Москва
Красный плоский лишай (КПЛ) - один из наиболее часто встречающихся дерматозов слизистой оболочки рта (СОР) - это хроническое воспалительно-деструктивное заболевание, характеризующееся упорным течением и многообразием клинических форм [4, 13].
Гистологическая картина при КПЛ характеризуется наличием плотного лимфогистиоцитарного инфильтрата, разрушением базальных кератиноцитов, а также разрывом базальной мембраны эпителия, что клинически проявляется формированием пузырей при буллезной форме. Гистологически могут наблюдаться паракератоз, акантоз, апоптоз базальных кератиноцитов [11].
При иммуногистохимическом исследовании определяются повышенная концентрация антигенпрезентативных клеток Лангерганса, а также концентрация тучных клеток, активированные CD8+ и Т-клетки, концентрация IgG, а также C3d элементов комплемента внутри грануляционной ткани и сосудов [7].
Таким образом, формирование плотного лимфогистиоцитарного инфильтрата и изменение базальной мембраны эпителия, происходящие при КПЛ, могут быть результатом антигенспецифического взаимодействия между кератиноцитами и Т-клетками.
В связи с этим в настоящее время один из общепринятых методов лечения тяжелых форм КПЛ - применение иммуномодулирующих препаратов (ликопид, полиоксидоний и др.). Однако это, хотя и позволяет увеличить сроки ремиссии и ускорить процессы регенерации патологических элементов, может иметь побочные эффекты и даже противопоказания.
Поэтому актуален поиск новых методов лечения тяжелых форм КПЛ.
Цель исследования - разработать методику ФДТ с использованием фотосенсибилизатора (ФС) фотодитазин и оценить ее эффективность.
Материал и методы
Для достижения поставленной цели в отделении заболеваний слизистой оболочки полости рта ЦНИИС и ЧЛХ проведено комплексное клинико-лабораторное обследование 54 пациентов (41 женщина и 13 мужчин) в возрасте от 30 до 70 лет.
Эрозивно-язвенная форма КПЛ, при которой патологические элементы локализуются чаще на слизистой оболочке щек, характеризуется ярко выраженной гиперемией, на фоне которой имеются эрозии и язвы, окруженные папулезным рисунком. Чаще такую клиническую картину можно наблюдать на слизистой оболочке щек и преддверия полости рта (ПР). При локализации патологического процесса на красной кайме губ в окружении белесоватых папул наблюдаются эрозии с кровянистыми корочками. Пациентов беспокоят самопроизвольные боли, особенно во время еды, разговора, отмечаются слабость и отсутствие аппетита [3].
Отличительная особенность буллезной формы КПЛ - образование пузырей с плотной покрышкой, размером от булавочной головки до фасоли, с серозным или геморрагическим содержимым, на ярко гиперемированном фоне; пузыри окружены папулезным рисунком и вскрываются, образуя обширные эрозивные поверхности. Симптом Никольского отрицательный, что является основным отличительным признаком при сравнении с пузырчаткой.
Мы ставим диагноз, исходя из клинической картины, данных гистологического и иммуногистохимического исследований.
В целях объективного сравнительного исследования пациентов разделили на три группы в зависимости от используемых методов лечения. В 1-ю группу вошли 18 пациентов, из которых 13 человек страдали эрозивно-язвенной формой КПЛ, 5 - буллезной. Пациенты 1-й группы получали иммуномодулирующую и местную терапию. Во 2-ю группу включили 18 пациентов, 12 с эрозивно-язвенной формой КПЛ и 6 с буллезной. В этой группе применяли иммуномодулирующую, местную терапию и ФДТ. В 3-ю группу вошли 18 пациентов (13 - с эрозивно-язвенной формой КПЛ и 5 - с буллезной), получавших только ФДТ (табл. 1).

Таблица 1. Распределение пациентов по группам в зависимости от форм заболевания и методов лечения
Общее лечение предусматривало применение иммуномодулирующей терапии (ликопид, полиоксидоний и др.), витаминотерапию (витамины В, РР, А, Е, С). При определении микроорганизмов в очаге поражения методом полимеразной цепной реакции назначали противомикробные, микотические препараты (трихопол, дифлюкан, флюкостат и др.), а также пре- и пробиотики (лактофильтрум, бифидум бактерин и др.) для улучшения микробиоценоза П.Р. При местной терапии применяли кератопластические и антисептические препараты, в редких случаях при обширных поражениях СОР - кортикостероидные мази местно.
До настоящего времени ФДТ считали стандартным методом лечения злокачественных опухолей желудочно-кишечного тракта, женских половых органов, головы и шеи и т. д. [5]. Однако сейчас она стала широко применяться для лечения кариеса и его осложнений, а также эрозивно-язвенных поражений СОР [6].
ФДТ обладает физическими и биологическими свойствами, способными воздействовать на все фазы раневого процесса, оказывает антимикробное и противовоспалительное действие, корригирует местный иммунитет. Мы у пациентов 2-й группы применяли ФДТ в комбинации с уже известными методами лечения.
Основанием для применения отечественного ФС фотодитазин явилось разрешение фармакологического государственного комитета Минздрава Р.Ф. (Приказ от 04.12.03. № 8) и Комитета по этике при Федеральном органе контроля качества лекарственных средств (Приказ от 16.12.04. № 3). Фотодитазин - ФС с максимальным показателем поглощения 662 нм, что соответствует той части спектра, для которой характерна наибольшая приникающая способность излучения в тканях человека [2].
Доза облучения при проведении сеанса ФДТ - 280 Дж/см 2 , плотность энергии - 36 Дж/см 2 , плотность мощности - от 0,568 до 0,795 Вт/см 2 [1].
Была проведена сравнительная оценка светового свечения нормальной слизистой оболочки щеки, мягкого и твердого неба и языка. Нормальная слизистая оболочка щеки, мягкого и твердого неба имеет зеленое свечение, слизистая оболочка языка - темно-зеленое свечение, при этом поверхность языка почти у всех пациентов имеет яркую очаговую флуоресценцию вследствие бактериального налета.
В очагах воспаления наблюдается красно-коричневая флуоресценция.
Светодиодная диагностика проводилась сразу после нанесения ФС, через 3, 5, 10, 15 и 30 мин, а также после полного смывания Ф.С. Согласно данным исследования, в патологически измененной ткани происходит наибольшее накопление активного через 20 мин, что характеризуется ярко-красной флуоресценцией. После 30-минутной экспозиции флуоресценция сохранялась такой же, как после 15-минутной.
В связи с этим мы наносили ФС на эрозивные и язвенные поверхности на 20 мин, а затем его смывали водой. В качестве источника света использовали полупроводниковый лазерный аппарат Алод-01 с длиной волны 662 нм и выходной мощностью 210-280 мВт. Световая доза подводилась дистанционно с помощью кварцевых моноволоконных световодов. Облучение производили перпендикулярно к поверхности очага поражения. Число (1-5) и размер полей (0,5-2 см) определяли в зависимости от локализации и размера очага поражения (эрозии или язвы). Число сеансов ФДТ у 1 пациента варьировало от 3 до 5 в зависимости от клинической ситуации.
Результаты и обсуждение
Нами разработан алгоритм лечения тяжелых форм КПЛ: общая терапия - иммуномодулирующая (ликопид, полиоксидоний), антимикробная (трихопол, элефокс), витаминотерапия и местная терапия - обезболивающие и антисептические полоскания, кератопластические препараты, а также ФДТ, способствующая уменьшению воспалительного процесса, воздействуя на провоспалительные цитокины и микробный фактор, что ускоряло эпителизацию элементов поражения и увеличивало сроки ремиссии.
Критерием эффективности лечения пациентов в каждой из трех групп считали исчезновение неприятных субъективных ощущений (боль, чувство дискомфорта в СОР), жалоб, уменьшение или исчезновение очага поражения, ускорение сроков эпителизации и снижение числа рецидивов в течение года.
Для оценки эффективности комплексного лечения в каждой группе пациенты были разделены на четыре подгруппы: 1) полное выздоровление - отсутствие жалоб, исчезновение клинических симптомов, сокращение сроков эпителизации; 2) значительное улучшение - отсутствие жалоб, исчезновение клинических симптомов, увеличение длительности ремиссии; 3) улучшение - уменьшение жалоб, объективное улучшение клинической картины; 4) без эффекта - наличие жалоб, элементов поражения в ПР, уменьшение сроков ремиссии (табл. 2).

Таблица 2. Оценка эффективности комплексного лечения пациентов с тяжелыми формами КПЛ (n=54)
Как видно из представленной таблицы, наилучший эффект, полное выздоровление были достигнуты во 2-й группе, где проводились иммуномодулирующая, местная терапия и ФДТ (у 50% больных); значительное улучшение достигнуто у 38,8%, улучшение - у 11,2% пациентов. В 1-й группе (иммуномодулирующая и местная терапия) полное выздоровление отмечалось у 38,9% пациентов, значительное улучшение - у 27,8%, улучшение - у 27,7%, отсутствие эффекта - у 5,6%. В 3-й группе пациенты получали только ФДТ. Полное выздоровление и значительное улучшение наблюдались с равной частотой - у 33,3% пациентов, улучшение - у 22,2%, отсутствие эффекта - у 11,2%.
Анализ как непосредственных, так и отдаленных результатов лечения показал, что разработанная методика комплексного лечения: иммуномодулирующая терапия в сочетании с ФДТ с применением фотодитазина - наиболее эффективный метод лечения тяжелых форм КПЛ, хотя при небольшой локализации процесса и редких рецидивах (1-2 раза за год) применение только ФДТ обоснованно.
Читайте также:

