История болезни педиатрия псевдотуберкулез ангинозная форма
Обновлено: 11.05.2024
Эризипелоид - бактериальная инфекция из группы зоонозов с умеренными общетоксическими явлениями и преимущественным поражением кожи и суставов.
Эризипелоид распространен повсеместно и довольно часто носит черты профессиональной патологии. Чаще болеют мясники, повара, охотники, животноводы, рыбаки, домашние хозяйки. Обычно регистрируют спорадические случаи, хотя описаны и вспышки болезни.
Что провоцирует / Причины Эризипелоида:
Возбудитель эризипелоида - грамположительная неподвижная неспорообразующая палочка Erysipelothrix rhusiopathiae семейства Corynebacteriaceae. Известно два серовара возбудителя: свиной (suis) и мышиный (murisepticum), циркулирующих соответственно среди домашних или диких животных.
Резервуар и источники инфекции - многие виды животных (свиньи, овцы, крупный рогатый скот, собаки, куры, утки, грызуны, рыбы, раки и др.), сохраняющие возбудитель неопределённо долго. Наиболее частый источник - свиньи, переносящие заболевание в острой форме. Определённую роль в распространении инфекции могут играть мыши и крысы, загрязняющие мясные туши на мясокомбинатах и в процессе их хранения. Больной человек не представляет опасности для окружающих.
Механизм передачи - контактный. Человек заражается при попадании возбудителя на повреждённую кожу рук. Больные животные выделяют возбудитель с мочой и испражнениями, инфицируя окружающую среду и различные предметы. Факторами передачи служат шкура и мясо больных животных, контаминированные возбудителем сено, почва, вода. Естественная восприимчивость людей- невысокая. Отмечают подъём заболеваемости в летне-осенний сезон.
Патогенез (что происходит?) во время Эризипелоида:
Возбудитель проникает в организм человека через микротравмы кожи, чаще всего пальцев. В дерме формируется очаг инфекции, развивается местный воспалительный процесс с захватом межфаланговых суставов. Генерализованные формы наблюдают редко, при этом происходит диссеминирование бактерий по лимфатическим и кровеносным сосудам, ведущее к возникновению распространённых поражений кожи и формированию вторичных очагов инфекции во внутренних органах. В области поражённых участков кожи развивается серозное воспаление с периваскулярной лимфоцитарной инфильтрацией, нарушениями микроциркуляции и оттока лимфы. Механизмы хронизации эризипелоида изучены недостаточно.
Симптомы Эризипелоида:
Инкубационный период варьирует от 1 до 7 дней. Различают четыре клинические формы эризипелоида: кожную, кожно-суставную, генерализованную и ангинозную форму.
Кожная форма. Встречают наиболее часто. На фоне нормальной или субфебрильной температуры тела и слабых проявлений других признаков интоксикации в месте входных ворот инфекции возникают жжение и зуд, а затем появляется эритема. Наиболее часто она локализуется на коже пальцев или кистей рук. Постепенно увеличиваясь в размерах, эритема может захватить кожу всего пальца, на её фоне иногда появляются везикулы с серозным или серозно-геморрагическим содержимым. Температура кожи в области поражённого участка слегка повышена или нормальная. Нередко развиваются явления регионарного лимфангита и лимфаденита. В динамике заболевания эритема бледнеет, на её месте возникает шелушение кожи, исчезает периферический отёк. Кожная форма заболевания длится в среднем около 10 дней.
Кожно-суставная форма. Отличается одновременным развитием эритемы и артритов регионарных межфаланговых суставов. Последние проявляются веретенообразной припухлостью суставов, болезненностью, ограничением движений в них. Обычно заболевание длится около 2 нед, но в некоторых случаях может развиться хронический рецидивирующий артрит с деформацией сустава.
Генерализованная форма. Наблюдают редко. Характерны высокая лихорадка, выраженные симптомы интоксикации, развитие гепатолиенального синдрома и появление крупнопятнистой или эритематозной сыпи на различных участках кожи. Возможны артриты, поражения эндокарда, менингит, пневмония и другие вторичные очаговые проявления инфекции.
Ангинозная форма. Может встречаться при употреблении в пищу зараженных продуктов - клиника острого тонзиллита (ангина) с эритемой на коже. Диагноз подтверждается выделением возбудителя из биопсированной кожи.
Осложнения чаще регистрируют при генерализованной форме; возможны менингиты, пневмонии, эндокардиты, сепсис.
Диагностика Эризипелоида:
Заболевание следует отличать от рожи, артритов различной этиологии, панарициев, экссудативной полиморфной эритемы, различных дерматитов, в тяжёлых случаях - от сепсиса.
Лабораторная диагностика.
Возбудитель заболевания может быть выделен из крови при генерализованной инфекции или из везикул, образовавшихся при кожной форме на фоне эритемы. Применяют серологические методы (РА, РНГА), а также биологическую пробу на белых мышах. В большинстве случаев специальные методы исследования при эризипелоиде практически не применяют, а диагноз устанавливают на основе клинико-эпидемиологических данных.
Лечение Эризипелоида:
Основу составляют антибактериальные средства. Препарат I ряда - бензилпенициллин (6 млн ЕД/сут и более), препарат II ряда - доксициклин (в первые сутки 0,2 г, в последующем по 0,1 г/сут). В качестве альтернативных средств могут быть использованы макролиды, цефалоспорины I и II поколений. Курс антибактериальной терапии составляет 7-10 дней. По показаниям назначают дезинтоксикационные, антигистаминные, противовоспалительные средства и физиотерапевтические процедуры.
Профилактика Эризипелоида:
Для профилактики рецидивов проводят внутримышечные инъекции бензатин бензилпенициллина+бензилпеницииллина прокаина по 1,5 млн ЕД 1 раз в 3 нед курсом на 6–12 мес.
К каким докторам следует обращаться если у Вас Эризипелоид:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Эризипелоида, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Анамнез заболевания и жизни. Объективный статус и предварительный диагноз на основании жалоб больного и анамнеза. План обследования и диагностика. Результаты лабораторных анализов и установление клинического диагноза. Назначение лечения и его результаты.
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 11.03.2009 |
| Размер файла | 16,9 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Алтайский государственный медицинский университет
Кафедра педиатрии №1 с курсом детских инфекционных болезней
Профессор: Оберт А.С.
История болезни
Клинический диагноз: Псевдотуберкулез, скарлатиноподобная форма, среднетяжелой степени тяжести, гладкое течение
Куратор: Ширижик Е.Н.
Паспортная часть
1. Ф.И.О: ххххххххххххх
2. Возраст: ххххххххххххх
3. Домашний адрес: ххххххххххххххххх
4. Детский сад хххххххххххххххххххххх
5. Дата заболевания: хххххххххххххххх
6. Дата поступления в стационар: хххххххххххх
7. Дата начала курации: ххххххххххххххххххх.
Жалобы на день курации:
Сыпь на коже, повышение температуры тела до 39 0 С, подкашливание, насморк, боли в животе, слабость, недомогание.
Анамнез заболевания:
Заболел остро в ночь с 8 на 9 мая, рвота до 10 раз, боли в животе, температура тела 38,7 0 С. Давали парацетамол. 9 мая обратились к детскому врачу. Диагноз: гастроэнтероколит. Вызвали скорую помощь. Диагноз: Аппендицит. Доставили в ДХО 7 детской больницы. Температура тела 39 0 С, рвоты не было, боли в животе. С 9 на 10 мая находился в ДХО 7 детской больницы. 10 мая появилась сыпь. Диагноз: Аппендицит снят. Переведены в инфекционное отделение с диагнозом: псевдотуберкулез.
Анамнез жизни:
Ребенок от второй беременности, вторых родов. Беременность протекала благоприятно. Роды в срок, самостоятельные. Родился с массой 4600 г. Закричал сразу. К груди приложен через 2 часа. Сосал активно. Выписаны из роддома на 5 день, с массой 4400 г. Вскармливание естественное до года. Физическое и нервно-психическое развитие соответствует. Привит по календарю. Перенесенные заболевания: ОРЗ 3 раза в год. Аллергоанамнез не отягощен. Травмы, операции нет.
Эпидемиологический анамнез:
Вода не кипяченная, молоко не кипятят. Накануне заболевания ел: печенье без упаковок, семечки из магазина, орехи, колбаса вареная, яблоки. За пределы города не выезжали.
Контакт с инфекционными больными за последние 3 недели: 8.05.2008 г. Был в контакте с девочкой соседкой, больная ветряной оспой.
С 9-10 мая находился в ДХО, 2 палата в 7 детской больнице.
Объективный статус:
Состояние ребенка средней степени тяжести, самочувствие страдает, слабость. Положение тела естественное, свободное. Сознание ясное, стигм и приобретенных дефектов не обнаружено.
Нервная система: Температурная, болевая, тактильная, мышечно-суставная чувствительности сохранены. Брюшные ( верхние, средние и нижние ) и сухожильные ( ахиллов, коленный, лучезапястный ) сохранены.
Патологические рефлексы на верхних конечностях: верхний Россолимо, Бехтерева-Менделя, рефлекс Бабинского, Шофара, Оппенгейма ( на нижних конечностях ) отсутствуют. Рефлексы орального автоматизма отрицательны. Менингеальные симптомы ( Кернига, Брудзинского ( верхний, средний, нижний ) отсутствуют. Ригидность затылочных мышц отсутствуют, подбородок полностью касается к груди.
Вегетативная нервная система: местных изменений температуры кожных покровов нет.
Сальности, акроцианоза, гипер-, гипокератозов не обнаружены. Местный дермографизм - белый появляется через 5 секунд, а красный через 1,5 мин. Держится 1,55 мин.
Глоточный, корнеальный рефлексы сохранены. Реакция зрачков на свет прямая и содружественная адекватная, не изменены.
При проведении пробы Ромберга устойчив. Пальсеносовую, коленно-пяточную пробы выполняет. Нарушений в системе координаций не выявлено. Ребенок в контакт вступает хорошо, адекватно отвечает на вопросы. Речь на отдельные и близлежащие события сохранена. Речь осознанная, членораздельна. Эмоциональный фон без изменений.
Кожа и подкожно-жировая клетчатка, костно-мышечная система: Кожа бледно-розового цвета, умеренной влажности, эластичная. Температура тела 37,4 0 С.
Эндотелиальные пробы: симптомы жгута и щипка отрицательные. На коже мелкопапулезные высыпания, со спущением на боковые поверхности туловища, на лице в виде гиперемии, за ушами, на кистях, стопах. Чувствительность ( болевая, температурная, мышечно-суставная ) сохранены. Дермографизм белый, появляющая через 5 секунд и исчезает через 1,5 мин. Трофических изменений ногтей и волосяного покрова нет. Видимые слизистые полости рта, глаз розового цвета, умеренной влажности. Конъюнктивы глаз гиперемированы. На углах рта заеды.
Подкожно-жировой слой выражен умеренно, равномерно распределен. Тургор мягких тканей сохранен. Отеки и уплотнения не выявлены. Лимфатические узлы не пальпируются.
Мышечная система: Мускулатура развита нормально, нормотония.
Костно-суставная система: развита пропорционально, осанка правильная ( прямая ). Форма головы округлая. Деформаций и размягчений затылочной части нет.
Форма грудной клетки нормостеническая. Гаррисонова борозда, рахитические реберные четки отсутствуют. На верхних и нижних конечностях видимых искривлений, укорочений, утолщений в области эпифизов не наблюдаются.
Суставы безболезненны, объем пассивных и активных движений не ограничен, высыпаний в области суставов нет; цвет кожных покровов не изменен над суставами, температура в области суставов не наблюдается.
Органы дыхания: Слизистая рта розовая, влажная. Слизистые миндалин, небных дужек, задней стенки глотки ярко гиперемированы. Небные миндалины увеличены II степени, в лакунах гнойные наложения. Носовое дыхание затруднено, выделение из носа слизистые. Частота дыхания 22 в мин., правильного ритма. Характер кашля сухой.
Грудная клетка нормостеническая, симметрична с обеих сторон, обе половины грудной клетки участвуют в акте дыхания. Тип дыхания смешанный. Деформаций грудной клетки нет.
При пальпации грудная клетка эластична, безболезненна. Голосовое дрожание не изменено. При сравнительной перкуссии ясный легочной звук. Топографическая перкуссия: нижние границы легких.

Основной диагноз: псевдотуберкулез, смешанная форма, средняя степень тяжести.
Дата начала курации: 17.12.2002
Дата окончания курации: 20.12.2002
Куратор: студент 5 гр. V к. ЛФ
I. ПАСПОРТНАЯ ЧАСТЬ
2. Возраст: 26 лет
4. Место работы, должность: ДОУиК, программист.
5. Дата начала заболевания: 14.12.2002
6. Дата и время поступления в стационар: 16.12.2002, 19 10
7. Диагноз направившего учреждения: псевдотуберкулез, скарлатинозная форма.
8. Диагноз при поступлении в клинику: псевдотуберкулез, смешанная форма.
9. Клинический диагноз: псевдотуберкулез, смешанная форма, средняя степень тяжести.
II. ЖАЛОБЫ НА ДЕНЬ КУРАЦИИ
На чувство слабости, головокружение, отсутствие аппетита, появление обильной незудящей розовато-красной мелкоточечной сыпи на коже лица, шеи, груди, спины, живота, рук, ног, незначительную боль и резь в глазах.
III. АНАМНЕЗ ЗАБОЛЕВАНИЯ
Считает себя больным с 14.12.2002, когда появилось чувство слабости, недомогания, резь в глазах, покраснение склер. К врачам не обращался, принимал тавегил. 15.12.2002 появилась сыпь, боли в крупных суставах (коленных, тазобедренных, плечевых, локтевых), 16.12.2002 –температура тела поднялась до 37,5˚С, в связи с чем больной вызвал участкового врача, который направил его к инфекционисту в 7-ю поликлинику; из 7-й поликлиники больной был направлен на госпитализацию в 1-ю инфекционную больницу, куда и поступил 16.12.2002 в 19 10 с целью уточнения диагноза и прохождения курса лечения.
IV. ЭПИДЕМИОЛОГИЧЕСКИЙ АНАМНЕЗ
Контакт с больными животными/людьми отрицает. Профессиональное заражение маловероятно (работает программистом). В последнее время пределы г. Новосибирска не покидал. Условия работы и быта удовлетворительные, водоснабжение и канализация - централизованные. За последние полгода врачебным манипуляциям не подвергался, наркотикческие вещества не употребляет. Наиболее вероятный механизм заражения – фекально-оральный, путь передачи – пищевой, так как больной часто употребляет в пищу салат из сырой капусты.
V. ANAMNESIS VITAE
В физическом и умственном развитии от сверстников не отставал. Получил высшее техническое образование. Работает программистом в департаменте организации и управления, условия работы хорошие, профессиональные вредности – избыточная нагрузка на орган зрения, шейные отдел позвоночника, ЭМ-излучение от экрана компьютера. Холост, детей не имеет.
Живет в благоустроенной квартире, условия быта удовлетворительные.
Питание: специальных схем питания не придерживается, в рационе преобладает картофель, крупы, овощи и макаронные изделия.
В детстве перенес паротит, возраст назвать затрудняется. Несколько раз перенес ОРВИ, даты болезни назвать затрудняется, применял симптоматическое лечение.
Алкоголь употребляет в умеренных количествах – до 40 г в пересчете на чистый спирт в месяц. Не курит, наркотическими веществами не злоупотребляет.
Аллергологический анамнез отягощен на цитрусовые и орехи: после приема вышеуказанных продуктов в пищу наблюдается экзематозное поражение кожи ладонной поверхности кистей и подошвенной поверхности стоп.
Наследственной предрасположенности к какой-либо группе заболеваний не выявлено.
VI. ДАННЫЕ ОБЪЕКТИВНОГО ИССЛЕДОВАНИЯ БОЛЬНОГО НА ДЕНЬ КУРАЦИИ
Общее состояние больного – средней степени тяжести, сознание ясное, положение активное.
Имеется выраженая конъюктивальная инъецированность склер, конъюнктивы незначительно гиперемированны.
Кожные покровы телесного цвета, на коже груди, спины, шеи, рук, в меньшей степени ног имеется обильная мелкоточечная бледно-розовая сыпь. Тургор кожи не понижен, влажность кожи умеренная.
Слизистая ротоглотки гиперемирована. Миндалины не изменены. Отека в зеве нет. Слизистая языка гиперемирована, сосчки языка выражены хорошо, налета на языке нет.
Подкожная жировая клетчатка развита умеренно, распределена равномерно. Отеков нет.
Костно-мышечная система – без особенности
1. Направление на микробиологическое исследование – 17.12.2002
РНГА на pstbc иерсиниоз (I сыворотка)
РНГА pstbc I сыворотка – 1/50 +++
РНГА enteroc. – отрицательно;
Дата анализа: 18.12.2002
2. Общий анализ крови – 17.12.2002
Эритроциты: 4,28x10 12 ;
Гемоглобин по Сали: 141 г/л;
Лейкоциты: 4,1x10 9 ;
Эозинофилы: 4
Лимфоциты: 26
Моноциты: 9
СОЭ: 10 мм/ч;
3. Биохимический анализ крови – 17.12.2002
Билирубин общий: 15 мкм/л (N – 4,0-26,7)
Билирубин общий: 1,5 мкм/л (N – 0-5,1)
Билирубин общий: 13,5 мкм/л (N – 4-20)
АлАТ: 24 ед/л (N – 9-43)
АсАТ: 38 ед/л (N - 10-34)
Тимоловая проба: 2,2 ед (N – 0,1-4,0)
4. Общий анализ мочи – 17.12.2002
Количество: 100
Относительная плотность: 1020
pH: 5,0
Лейкоциты: 0-1-2
Эпителий плоский: 0-1
ЛИСТ ВРАЧЕБНЫХ НАЗНАЧЕНИЙ
• Активированный уголь – 2 таб. 3 раза в день.
• Диазолин – 1 таб. 3 раза в день
• Доксициклин - 0,2 (0,1 с 17.02.2002)
1. Режим постельный, диета – стол № 5, исключить из рациона орехи.
2. Обильное питье (1,5-2 л жидкости в сутки), исключить соки.
3. Этиотропная терапия: Доксициклина гидрохлорид (Doxycyсlini hydrochloridum)– по 1 капсуле 1 раз в день в течение 10 дней; после курса антибактериальной терапии – восстановление нормальной микрофлоры кишечника: Бифиформ (Bififormum) – по 1 капсуле в промежутках между приемами пищи 2 раза в день в течение 5 дней.
4. Тавегил (Tavegil) - по 1 таблетке (1 мг) 2 раза в день (утром и вечером).
5. Уголь активированный СКН (Carbo activatus SCN) – 10 г 3 раза в день в промежутках между приемами пищи.

Основной диагноз: Псевдотуберкулёз абдоминальная форма ?
Сопутствующий диагноз: Нейродермит,внутричерепная гипертензия
Дата начала курации: 25.04.2005г.
Дата окончания курации: 28.04.2005г.
Куратор: студентка 5 курса 1 группы
Сокуратор: Мелихова О.А.
I. ПАСПОРТНАЯ ЧАСТЬ
5. Дата начала заболевания: 21.04.2005г.
6. Дата и время поступления в стационар: 2005г.
7. Диагноз направившего учреждения: Псевдотуберкулёз?
8. Диагноз при поступлении в клинику: Псевдотеберкулёз,Лайм-боррелиоз,Клещевой энцефалит?
9. Клинический диагноз: Псевдотуберкулёз абдоминальная форма,цефалгия,регидность затылочных мышц.Оставлен на дообследование.
II. ЖАЛОБЫ НА ДЕНЬ КУРАЦИИ
На чувство слабости,сонливость,потливость,головная боль давящая на уши,температура 36,7*С,боль по всему позвоночному столбу,скованность движений в шейном отделе позвоночника,урчание в области сосцевидного отростка.
III. АНАМНЕЗ ЗАБОЛЕВАНИЯ
Считает себя больным с 21.04.2005г, когда внезапно появилась сильная слабость(ходить не мог),головная боль с головокружением,лихорадка 39,5*С,сонливость,диплопия и помутнение в глазах,обратил внимание на тёмный цвет мочи. Для снижения температуры принимал жаропонижающие,какие не помнит.На следующий день обратился с данными жалобами в 25 МСЧ,откуда был госпитализирован 23.04.2005г. в 1-ю инфекционную больницу.
IV. ЭПИДЕМИОЛОГИЧЕСКИЙ АНАМНЕЗ
Контакт с больными животными/людьми отрицает. Профессиональное заражение маловероятно (т.к. является студентом). 19-21 апреля был в Красном Яру на рыбалке.21 апреля был укушен клещём,удалил клеща сомостояткельно из подмышечной впадины.14-15 апреля употреблял в пищу семена подсолнечника,на рыбалке при приготовлении пищи ел сырые овощи. Условия быта удовлетворительные, водоснабжение и канализация централизованные, живет в квартире. За последние полгода врачебным манипуляциям не подвергалась, наркотические вещества не употребляет. Наиболее вероятный механизм заражения – алиментарный, путь передачи – пищевой, так как больной указывает на то, что накануне заболевания употреблял в пищу сырые овощи и семечки .
V. ANAMNESIS VITAE
Родилась в 1986г. в г. Новосибирске. Рос и развивался согласно возрастной норме. Образование незаконченное среднее. Детских инфекций не помнит. Холост. Учится на электромонтажника ,живёт с родителя
Живет в квартире, условия быта удовлетворительные.
Перенесённые заболевания:с детства-диатез,перешедший в нейродермит.2 ЧМТ,с последующей внутричерепной гипертензией.
Аллергологический анамнез отягощен на цитрусовые,красные продукты,спирт этиловый,пыльцу растений,тополиный пух,перцовый пласырь,бисептол-реакция по типу ГЗТ.
Наследственной предрасположенности к какой-либо группе заболеваний не выявлено. ТВ, геппатит, вен. заболевания отрицает.
VI. ДАННЫЕ ОБЪЕКТИВНОГО ИССЛЕДОВАНИЯ БОЛЬНОГО НА ДЕНЬ
Общее состояние больного – средней степени тяжести, сознание ясное, положение активное.
Слизистая ротоглотки гиперемирована. Миндалины гиперемированны,не увеличены. Отека в зеве нет. Язык малинового цвета, влажный, сосочки языка выражены хорошо,
Подкожная жировая клетчатка развита умеренно, распределена равномерно. Отеков нет. Пальпируются подчелюстные лимфоузлы – до 1 см в Ø, мягко эластической консистенции, безболезненные, подвижные, с окружающими тканями не спаяны.
Костно-мышечная система – без особенности.
Носовое дыхание свободное, смешанного типа, ритмичное, средней глубины с частотой 16 дыхательных экскурсий в минуту. Вспомогательная мускулатура в акте дыхания не участвует. Грудная клетка нормостенической формы, эластична, в акте дыхания участвует симметрично, при ориентировочной и точной пальпации безболезненна. При сравнительной перкуссии над всеми полями легких определяется
ясный легочный звук. Аускультация: дыхание везикулярное, хрипов нет.
При осмотре область сердца без видимых изменений, сердечный горб отсутствует, верхушечный толчок определяется в 5 межреберье слева по среднеключичной линии. При пальпации сердечный толчок не определяется. Перкуторно границы сердца в пределах нормы.
При пальпации лучевой артерии пульс синхронный на обеих руках, одинаковый по величине, ритмичный, с частотой 84 удара в минуту, хорошего наполнения и напряжения. Аускультативно: тоны сердца ясные, ритмичные, дополнительные тоны и шумы не выслушиваются. ЧСС 84 в минуту. Артериальное давление 120\70 мм рт.ст.
Система пищеварения и органы брюшной полости
Язык влажный, малинового цвета. Глотание свободное, безболезненное.
При осмотре области живота живот округлой формы, симметричный, не вздут, выпячиваний, западений, видимой пульсации, перистальтики нет. Расширений вен брюшной стенки и видимой на глаз пульсации в около пупочной области нет. Кожа живота чистая, рубцов нет. Живот участвует в акте дыхания. При поверхностной ориентировочной пальпации живот безболезненный в нижних отделах (правой и левой подвздошных областях),урчание в оьласти сосцевидного отростка. Расхождения прямых мышц живота нет, размеры печени по Курлову 10*9*8* . Размеры селезёнки в пределах нормы.
Что такое ангина? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
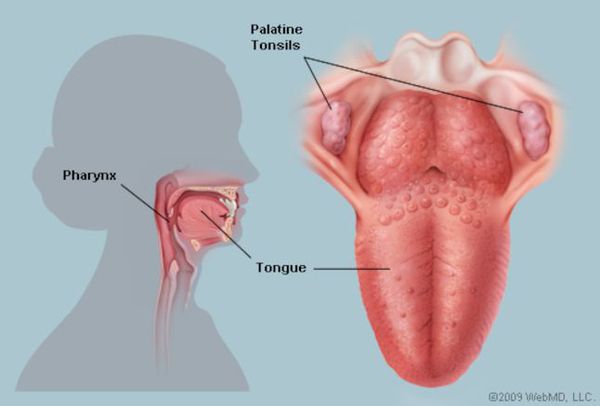
Этиология (причина ангины)
Впервые стрептококк был обнаружен т. Бильротом в 1874 году.
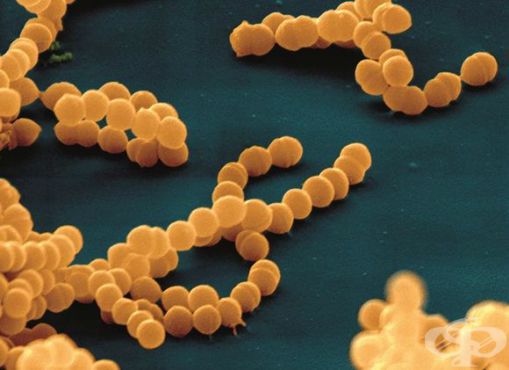
Стрептококки являются неподвижными грамположительными бактериями. Они располагаются парами, цепочками. Их таксономическое деление основано на различиях строения А-липополисахарида (обеспечивает сродство к соединительной ткани).
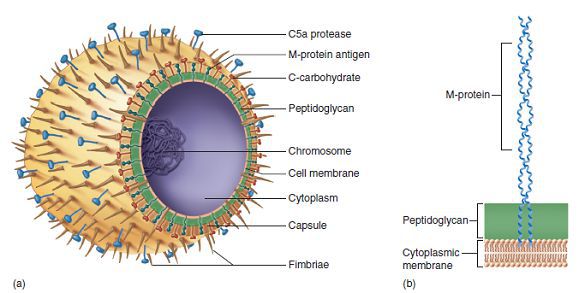
Строение стрептококка:
- Протеины клеточной стенки:
- М — подавляет фагоцитоз, имеет сродство к соединительной ткани сердца;
- Т — фактор типоспецифичности;
- R — нуклеопротеид;
- Протеиназа — вызывает набухание соединительной ткани сердца;
- Стрептокиназа — участвует в переводе плазмина в плазминоген, т. е. вызывает фибринолиз
- Липотейхоевая кислота — обладает сродством к эпителию лимфоидного аппарата глотки, обеспечивает фиксацию стрептококка, т. е. является рецептором;
- Гиалуроновая кислота — входит в состав капсулы, препятствует фагоцитозу возбудителя и расщепляет гликозаминогликаны;
- Стрептолизины:
- S (гемолиз эритроцитов, иммуносупрессия);
- О (кардиотоксичен — воздействует на митохондрии, блокирует тканевое дыхание в сердечной мышце и нарушает проведение сердечных импульсов);
- Эритрогенный экзотоксин — т. н. токсин Дика, вызывающий типичные проявления скарлатины, а в совокупности с другими факторами патогенности поражает капилляры, вызывая точечную сыпь. Первичная инфекция, как правило, протекает по типу скарлатины, а все повторные заражения — по типу ангины, так как к токсину Дика вырабатывается иммунитет. Однако следует помнить, что проявления жизни на Земле весьма обширны и многообразны, и не всегда подчиняются правилам — иногда скарлатина не проявляется, например, при субклинической форме, когда первичное заболевание протекает скрыто, а иммунитет к токсину формируется, или конкретный штамм стрептококка является нетоксигенным, т. е. не вырабатывает токсин, и первая встреча с возбудителем будет типичной ангиной. Также возможна повторная скарлатина, вызванная различными антигенными вариантами стрептококка).
При реакции организма на разные типы стрептококков выделяют однородный иммунитет (стойкий полииммунитет), который защищает от заражения, а также моноиммунитет (обусловленный бактериальными типоспецифичными М-антигенами), который не предохраняет от заболевания другими типами.
Возбудитель чувствителен к высыханию, погибает при нагревании до 60°C за 30 минут, высокочувствителен к антибиотикам пенициллинового и цефалоспоринового рядов. Стрептококки размножаются на кровяном агаре (вызывают гемолиз эритроцитов), могут расти в молочных продуктах, мясном фарше и салатах. [2] [3] [4]
Эпидемиология
Антропоноз. Источник инфекции — больные ангиной, скарлатиной и другими формами стрептококковой инфекции (бета-гемолитический стрептококк группы А) и носители стрептококка.
Механизм передачи: аэрозольный (путь передачи воздушно-капельный), возможен алиментарный (связанный с неполноценным питанием) и контактный пути передачи, особенно у детей раннего возраста.
Восприимчивость к инфекции высокая, сезонность осенне-зимняя. Значительную роль в распространении заболевания имеет повышенная скученность населения. [1] [3] [5]
Факторы риска
Чаще всего ангиной заболевают:
- дети от 5 до 15 лет;
- родители ребёнка школьного возраста;
- взрослые, часто контактирующие с детьми.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ангины
Инкубационный период — до 2-х суток. Начало острое.
- общей инфекционной интоксикации;
- тонзиллита (острый, гнойный);
- углочелюстного лимфаденита.
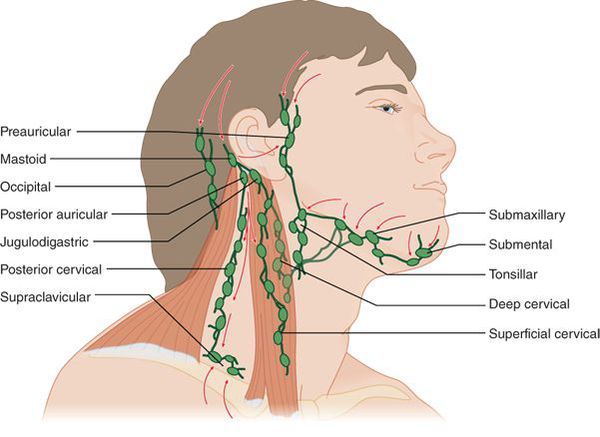
Повышение температуры, озноб и общая утомляемость
Головные боли и ломота в мышцах
При ангине появляется головная боль (тупая, без чёткой локализации) и выраженная ломота в мышцах и суставах.
Боли в горле
В первые сутки заболевания боли в горле проявляются при глотании, затем переходят в постоянное проявление и могут отдавать в ухо.
Увеличение и болезненность лимфатических узлов
Увеличиваются углочелюстные лимфоузлы, становятся очень болезненными, плотноэластической консистенции, не спаяны между собой и окружающими тканями.
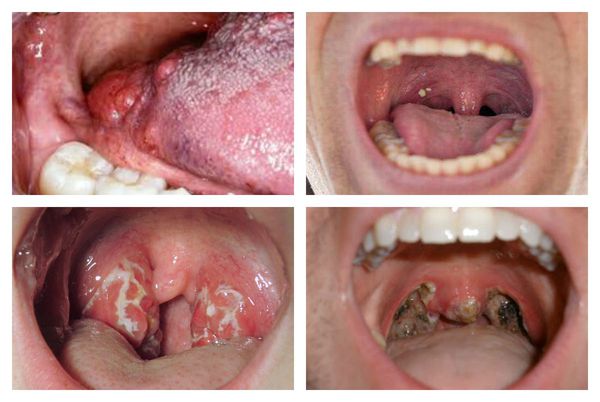
Очень характерными являются данные, получаемые при фарингоскопии:
- открывание рта свободное;
- нёбные дужки, язычок, миндалины и мягкое нёбо в первые дни ярко гиперемированы.
Основные проявления тонзиллитов
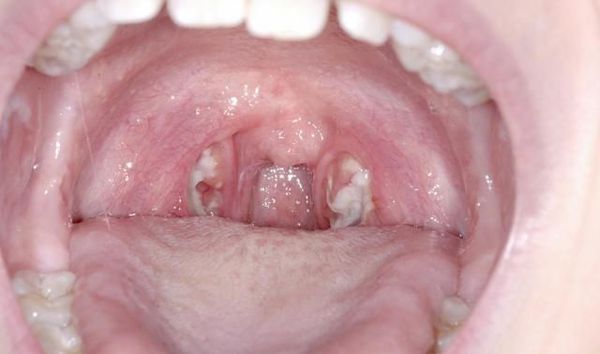
С третьего дня в лакунах появляется отделяемое жёлто-белого цвета (гной) — фолликулярно-лакунарный тонзиллит.
Как выглядит горло при ангине:
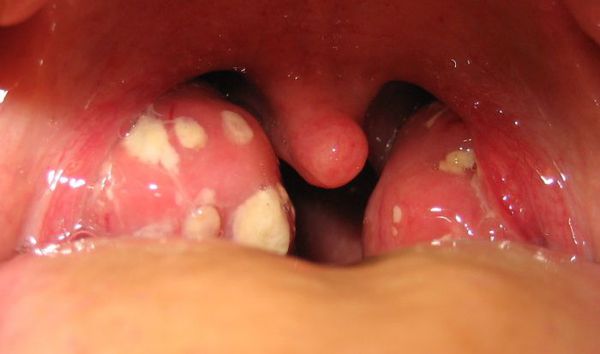
Далее при тяжёлых формах возникает некротический тонзиллит: тёмно-серый цвет миндалин, после отторжения гнойно-некротических масс остаются дефекты ткани.
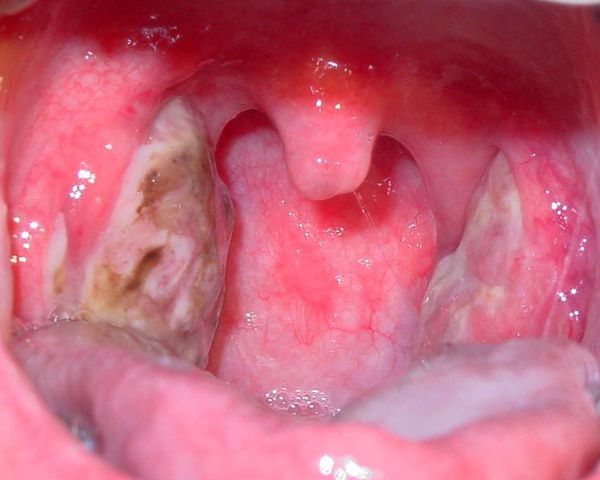
Необходимо помнить, что гнойный налёт при ангине не распространяется за пределы миндалин, легко снимается, не тонет в воде — появление каких-либо других вариантов течения является поводом для сомнения в диагнозе. [2] [3] [5] [6]
Флегмонозный тонзиллит
Флегмонозный тонзиллит — наиболее тяжёлая форма ангины. Характеризуется развитием в ткани миндалин чаще одностороннего гнойного очага без чётких границ. Резко усиливается интоксикация, возникает выраженная болезненность на стороне поражения и отёк, становится сложно открыть рот. Заболевание требует срочного хирургического лечения.
Язвенно-плёнчатая форма тонзиллита
При язвенно-плёнчатой форме ангины возникают изъязвления на поверхности ткани миндалин, сильная болезненность и налёт, который легко снимается шпателем.
Как протекает вирусная и герпесная ангина
"Вирусные ангины" не имеют ничего общего с классической стрептококковой ангиной. Они являются лишь отдельными синдромами при вирусных заболеваниях: аденовирусной, цитомегаловирусной и энтеровирусной (герпангина) инфекции и множестве других. Термин "ангина" применим только к заболеваниям, вызванным бета-гемолитическим стрептококком группы А. Все остальные воспаления ткани миндалины следует называть острым или хроническим тонзиллитом.
По этой причине выделять герпетическую ангину, ангину при дифтерии, гриппе, скарлатине и инфекционном мононуклеозе некорректно.
Как протекает ангина у детей
У детей симптомы ангины более выражены, чем у взрослых. Сильнее интоксикация, ребёнок вялый, отказывается от еды, возможны боли в животе, сильные головные боли, тошнота и рвота.
При каких симптомах ангины стоит бить тревогу
Когда обратиться к врачу:
- при подъёме температуры свыше 37,5 °C;
- сильной и мучительной боли в горле;
- выраженной интоксикации;
- болезненности углочелюстных лимфатических узлов.
Патогенез ангины
Ворота инфекции — лимфоидные образования кольца Пирогова — Лангханса. Происходит проникновение в них стрептококков, воспалительная реакция и дальнейшее распространение возбудителя, его токсинов и продуктов распада бактерий и клеток организма по лимфатическим путям в углочелюстные лимфоузлы (углочелюстной лимфаденит).
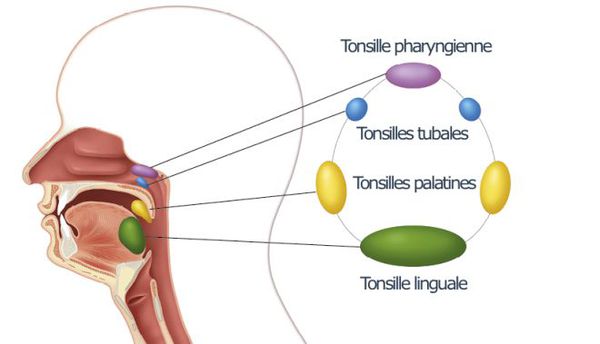
При благоприятном течении этим процесс ограничивается. При барьерной недостаточности стрептококки проникают в околоминдаликовую клетчатку (паратонзиллит, паратонзиллярный абсцесс), вызывают токсическое поражение всего организма. При проходе через слуховую трубу в среднее ухо возбудитель способен вызвать развитие отита и синусита. Достаточно редко при выраженном иммунодефиците развивается сепсис.
В ответ на проникновение бактериальных антигенов в организме больного образуются антитела, которые при взаимодействии с антигенами образуют циркулирующие иммунные комплексы антиген-антитело (АГ-АТ). В норме они разрушаются путём фагоцитоза, комплементом и не вызывают иммунопатологических реакций. Однако бывают ситуации, когда механизмы элиминации не срабатывают.
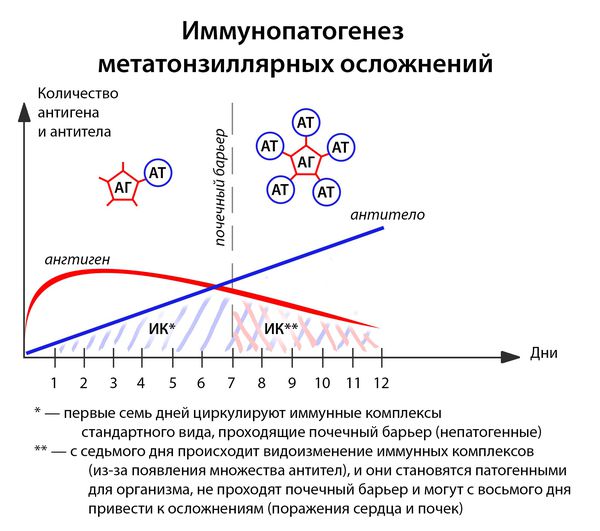
Иммунные комплексы оседают на базальной мембране сосудов (почек) и разрушают её. Далее происходит разрушение подлежащей соединительной ткани. Условиями для этого являются:
- большое количество образующихся иммунных комплексов (при сильном иммунитете, например, у подростков до 17 лет);
- массивная антигенемия (при несвоевременном лечении, высокой вирулентности возбудителя);
- частые повторные заболевания (2 года после перенесенной ангины — это период повышенного риска).
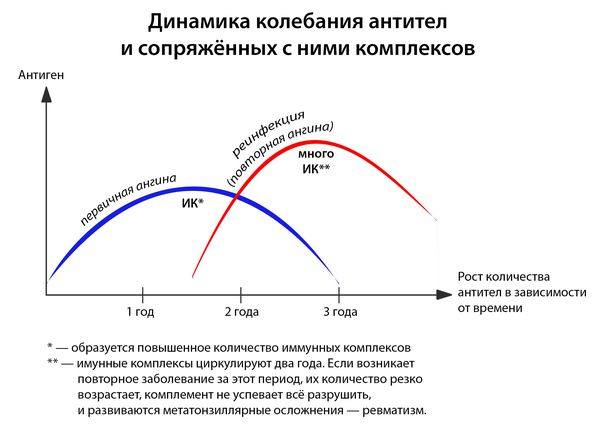
Иммунитет развивается с третьего дня: макрофаги подготавливают антигены, образуется суперантиген, и лишь затем передают его Т- и В-лимфоцитам, вырабатывающим специфические антитела. [1] [3] [4]
Классификация и стадии развития ангины
По степени тяжести ангина бывает:
- лёгкой;
- среднетяжёлой;
- тяжёлой.
По клинической форме:
- первичная — возникшая впервые или не раньше двух лет после ангины, перенесённой ранее);
- повторная — результат реинфицирования людей с повышенной восприимчивостью в течении двух лет от первичной ангины.
По характеру воспаления миндалин:
- катаральная ангина — покраснение и отёк миндалин;
- фолликулярная ангина — фолликулы белого цвета в ткани миндалин;
- лакунарная ангина — гнойное отделяемое из лакун миндалин;
- некротическая ангина — некроз ткани миндалин;
- гнойно-некротическая ангина — некроз и гнойное расплавление ткани миндалин.
- ангина язычной миндалины;
- ангина гортанных валиков;
- ангина нёбных миндалин;
- комбинированная ангина. [3][4]
Осложнения ангины
Осложнения ангины включают пара и метатонзиллярные процессы.
В острый период могут возникнуть:
- паратонзиллит, паратонзиллярный абсцесс (усиление лихорадки, односторонний характер болей, гиперсаливация, болезненность при открывании рта, асимметрия язычка, односторонний отёк, выраженная гиперемия мягкого нёба);
- инфекционно-токсический миокардит (боли в сердце, перебои в его работе, изменение размеров сердца, появление шумов, одышка, повышение ЛДГ на 1-2 нормы); (воспаление придаточных пазух носа);
- медиастенит (воспаление органов средостения — появление боли за грудиной, одышка);
- заглоточный абсцесс (нагноение лимфатических узлов и клетчатки заглоточного пространства — затруднение глотания, одышка, усиление инотоксикации);
- сепсис (полиорганное заражение, циркуляция возбудителя в крови).
В период выздоровления:
Диагностика ангины
Подготовка к посещению врача
При повышении температуры свыше 37,5 °С, сильной и мучительной боли в горле, болезненности углочелюстных лимфатических узлов и выраженной интоксикации нужно как можно скорее посетить терапевта. Специальная подготовка для этого не требуется.
Лабораторная диагностика
К методам лабораторной диагностики относятся:
- клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ);
- общий анализ мочи (мочевой синдром при осложнениях);
- ЭКГ (выполняется в день поступления и при выписке, могут быть признаки гипоксии, нарушения проводимости);
- бактериальный посев с миндалин (мазок) на бета-гемолитический стрептококк (и дифтерию);
- биохимия крови (АСЛО, РФ, СРБ). [3][4]
Дифференциальная диагностика
Боли в горле и повышение температуры тела являются достаточно частыми симптомами множества заболеваний, поэтому вопросы отличия ангины от других патологий являются основополагающими в практике любого врача:
Как отличить ангину от ОРЗ или фарингита
При остром респираторном заболевании поражается не паренхима миндалин, а в основном слизистая оболочка ротоглотки и других отделов респираторного тракта, отсутствует углочелюстной лимфаденит. При фарингите затрагиваются поверхностные слои гортани (слизистая оболочка).
Лечение ангины
Как долго лечится ангина
Режим и диета. Рекомендации и противопоказания для заболевших
Лечение осуществляется в домашних условиях, тяжёлые и осложнённые формы ангины лечатся в стационаре.
Режим палатный, диета — общий стол, при выраженном болевом синдроме показана механически и химически щадящая пища, обильное питьё.
Народные методы терапии. Лечение ангины народными способами и средствами недоказательной медицины недопустимо — это опасно для жизни и здоровья.
Антибиотики — лекарства для лечения ангины
Несмотря на длительное и широкое применение антибактериальных препаратов первого поколения бета-гемолитический стрептококк остаётся высокочувствителен к пенициллиновой и аминопенициллиновой группе антибиотиков, которые и являются препаратами первого выбора терапии — к концу вторых суток применения антибиотиков возбудитель уже погибает. При невозможности использования препаратов данных групп возможна замена на цефалоспориновый или макролидный ряд антибиотиков.
Уход на дому
При лечении ангины на дому первые три дня показано активное ежедневное наблюдение врача в целях своевременного выявления развития осложнений и исключения дифтерии зева.
В качестве патогенетической и симптоматической терапии широко используется:
- антисептические растворы — орошение ротоглотки и миндалин;
- полоскания горла;
- антигистаминные препараты;
- общеукрепляющие средства для повышения иммунитета;
- дезинтоксикационная парентеральная инфузионная терапия — при выраженном синдроме общей инфекционной интоксикации.
Основа лечения ангины — это высокоэффективная антибактериальная терапия. Поэтому применение трав, снимающих боль в горле, и ингаляций при болезни являются лишь вспомогательными. Противогрибковые препараты и компрессы при патологии не используются.
Выписка больных
Выписка пациентов осуществляется не ранее семи дней нормализации температуры тела при условии нормальных анализов крови, мочи и ЭКГ. [2] [3] [6]
Лечение гнойной ангины
В большинстве случаев ангина — это гнойно-воспалительное заболевание, которое требует скорейшего применения антибиотиков и при необходимости нестероидных противовоспалительных и противоаллергических средств.
Лечение простой и хронической ангины
Ангина — это острое заболевание без хронических форм. Однако есть термин "стрептококковое носительство" — отсутствие болезни как таковой, чаще на фоне хронической ЛОР-патологии. В этом случае проводят санирование очага, применяют антибиотики с учётом чувствительности к ним и аппаратно промывают миндалины.
Стоит ли удалять гланды
При ангине не удаляют миндалины. Хирургическое лечение возможно лишь при флегмонозной форме ангины и при редких случаях тяжёлого течения заболевания. При развитии осложнений, например, паратонзиллярного абсцесса производится вскрытие гнойника под местной анестезией и его санация.
Прогноз. Профилактика
Прогноз обычно благоприятный. У людей с тяжёлым иммунодефицитом повышенный риск развития осложнений в острый период болезни.
Поможет ли профилактика
Методы профилактики ангины не разработаны. Основное значение при возникновении очага заболевания имеют:
- изоляция больного и его лечение;
- обследование и санация контактных лиц (бактерионосителей);
- при частых повторных заболеваниях — бициллинопрофилактика, по показаниям — удаление миндалин (решение принимает ЛОР-врач);
- здоровый образ жизни, закаливание, приём витаминов.[reference:] [4]
Кормление грудью при болезни
Грудное вскармливание при ангине можно продолжить. Однако необходимо соблюдать меры профилактики заражения ребёнка:
- не дышать и не кашлять на него;
- чаще мыть руки;
- пользоваться защитной маской, не забывать постоянно менять её;
- регулярно проветривать помещение.
Также следует принимать индивидуально подобранный антибиотик, разрешённый при грудном вскармливании.
Читайте также:

