Как лечить микозы в домашних условиях
Обновлено: 25.04.2024
Онихолизис ногтей – дистрофическое поражение ногтевой пластины, проявляющееся в ее отделении от ложа при частичном или полном сохранении привычной формы. Патология с одинаковой частотой развивается на пальцах кистей или стоп. Около 60% выявляемых случаев заболевания становятся последствиями травм, до 30% формируются под воздействием дерматомикоза. Оставшиеся 10% приходятся на соматические заболевания, дерматозы или пиодермии. Заболевание может развиться у человека в любом возрасте, у женщин диагностируется чаще, чем у мужчин. При травматическом поражении ногтя патология не доставляет существенного дискомфорта носителю, лечение проводится из эстетических соображений.
Причины развития
Дерматологи выделяют три группы причин развития заболевания:
Механизм развития онихолизиса на пальцах определяется первопричиной патологии.
Травматические поражения рук или ног оказывают влияние на ногти и ногтевое ложе. Между ними формируется подногтевая гематома, сосуды в верхних слоях дермы сдавливаются, что приводит к нарушению питания ногтя, изменению его химического состава и потере эластичности. Пластинка деформируется, связь между ней и ложем ослабевает. Происходит отслоение со стороны свободного края. Нарушение прилегания усиливает риск возникновения очага инфекции и развития воспаления. Корень ногтя не утрачивает связи с матрицей. После рассасывания гематомы пластинка растет в прежнем режиме.
Инфекционный онихолизис на руках или ногах возникает из-за воспаления. Процесс включает три стадии:
- альтерацию – патологическое повреждение дермы, клетки иммунной системы вырабатывают цитокины и медиаторы воспаления;
- экссудацию – нарушение водно-электролитного баланса в тканях, набухание ногтя, развитие патогенной микрофлоры на ложе;
- пролиферацию – развитие гиперкератоза ногтевого ложа с его последующей деформацией.
Нормальный рост ногтевой пластинки начинается после полного купирования воспалительного процесса. Осложненный онихолизис ногтей на руках или ногах потребует от пациента не только выполнения всех медицинских предписаний дерматолога, но и соблюдения диеты.
Аллергический вариант патологии развивается по схожему с воспалительным сценарию. В стадии экссудации вырабатывается избыточное количество антител к патогенной микрофлоре. Это приводит к повышению чувствительности кожи, усилению процессов деформации пластины ногтя и прилежащей к ней дермы. Процесс регенерации существенно замедляется.
Дерматологи выделяют несколько основных типов патологии на основании клинической картины заболевания и причины поражения ногтевых пластин пациента. Наиболее часто встречаются следующие виды онихолизиса:
- травматический;
- дерматологический;
- эндокринный;
- системны;
- грибковый;
- бактериальный;
- аллергический.
Травматические поражения ногтей возникают после ранений или ожогов тканей пациента. Вероятными причинами остаются занозы, чрезмерные физические воздействия, влияние ядовитых или токсичных веществ. Пальцы ног могут пострадать при ношении тесной или плохо вентилируемой обуви.
Дерматологический тип патологии развивается под действием дерматозов, приводящих к нарушениям процессов клеточного питания в зоне поражения. Эндокринный онихолизис становится результатом гуморальных нарушений в организме человека или хронических расстройств желез внутренней секреции.

Системный онихолизис вызывают заболевания пищеварительного тракта человека и следующие за ними нарушения обменных процессов. Состояние тканей пациента существенно улучшается после устранения заболевания-первопричины отделения ногтей от ложа.
Грибковый тип патологии формируется после образования колоний микрогрибов в подногтевом пространстве. Следующее за этим изменение ногтевого ложа почти не затрагивает сам ноготь, который сохраняет неизменный вид. Заболевание развивается как итог длительной микотической инфекции.
Бактериальное течение онихолизиса – результат присоединения вторичной инфекции в любому типу патологии. Аллергические поражения тканей ногтей развиваются на фоне приема пациентом лекарственных препаратов, контактов с химическими веществами или направленным ультрафиолетовым излучением.
Симптомы на руках и ногах
Клиническая картина заболевания одинакова при всех типах патологии: ногтевая пластина отделяется от ложа со свободного края в дистальном или боковых отделах до луночки ногтя. Окраска пластинки меняется с телесной на серо-белую из-за попадания воздуха в подногтевой промежуток. При развитии в образовавшемся свободном пространстве патогенной микрофлоры возможно дальнейшее изменение цвета: желтый становится результатом бактериальных инфекций, коричневый – формирования колонии микрогрибов, зеленый – поражения синегнойной палочкой.
Бактериальные инфекции влияют на структуру и прочность ногтевой пластинки. Поверхность ногтей теряет блеск, становится шероховатой и постепенно деформируется. Подногтевое пространство наполняется грязью и кератином. Это приводит к развитию гиперкератоза, характеризующегося неприятным запахом. При запущенных стадиях патологии может развиться очаг вторичного воспаления. Отслоение части ногтя называется частичным онихолизисом, всей пластинки – тотальным.
Обращение к врачу
Обнаружение первых симптомов онихолизиса – весомая причина для визита в клинику. Любые стадии заболевания требуют консультации с дерматологом. Во время диагностики и лечения болезни пациенту могут потребоваться заключения других специалистов: эндокринолога, хирурга, терапевта.
Игнорирование симптомов патологии может привести к множественным повреждениям ногтевых пластин на руках и ногах пациента, формированию многочисленных очагов инфекции и поражению иных тканей и систем организма.
Диагностика на ногах и руках
Постановка диагноза осуществляется в ходе визуального осмотра пациента дерматологом. Развитию онихолизиса предшествует поражение ногтевых пластин линиями Бо, возникающими на фоне повреждения матрицы ногтей. Этот признак свидетельствует о систематических травмах или наличии соматических патологий.
Обязательным этапом клинических тестов становится получение соскобов с поврежденных тканей для проведения лабораторных исследований и исключения микотических поражений ногтя и ногтевого ложа. Дифференциальная диагностика онихолизиса проводится с микозами, псориазом, красным плоским лишаем, болезнью Боуэна и ониходистрофиями неясной этиологии.
Разные виды онихолизиса на пальцах рук или ног потребуют углубленных анализов для установления причин развития патологии с множественной клинической картиной. Поводом для того становится разнообразие цветов ногтевых пластин, видимые отличия в их структуре, прозрачности, площади гиперкератотического наслоения.
Лечение онихолизиса ногтей
Патология требует проведения комплексной терапии. Ключевой задачей становится лечение основного заболевания, на фоне которого развивается онихолизис ногтей. Аллергический тип поражения ногтевой пластины требует консультации пациента с диетологом или гастроэнтерологом для корректировки работы пищеварительной системы посредством диеты. Устранение дисбаланса минералов и витаминов снизит вероятность дальнейшего прогресса онихолизиса.
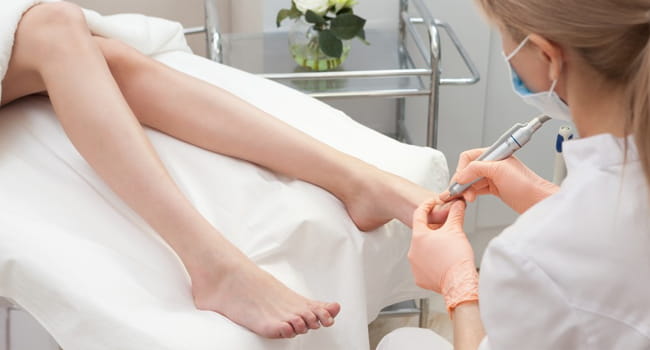
Травматический тип патологии предполагает ежедневного удаление отрастающих тканей отслоившегося участка с последующей дезинфекцией подногтевого пространства и защитой ложа антибактериальным пластырем.
Отслоения большой площади лечатся хирургическим путем. После удаления ногтевой пластинки на ложе накладываются антибактериальные и антисептические повязки. Операция позволяет хирургам удалить гиперкератотические наслоения, грязь и последствия развития гематом. Восстановление ногтя осуществляется с применением желатиновых растворов различной концентрации.
Бактериальные и микотические поражения ногтя лечатся с помощью спиртовых растворов анилиновых красок, антибактериальных и противогрибковых препаратов.
Запись на прием
Онихолизис ногтей – дистрофическое поражение ногтевой пластины, проявляющееся в ее отделении от ложа при частичном или полном сохранении привычной формы. Патология с одинаковой частотой развивается на пальцах кистей или стоп. Около 60% выявляемых случаев заболевания становятся последствиями травм, до 30% формируются под воздействием дерматомикоза. Оставшиеся 10% приходятся на соматические заболевания, дерматозы или пиодермии. Заболевание может развиться у человека в любом возрасте, у женщин диагностируется чаще, чем у мужчин. При травматическом поражении ногтя патология не доставляет существенного дискомфорта носителю, лечение проводится из эстетических соображений.
Причины развития
Дерматологи выделяют три группы причин развития заболевания:
Механизм развития онихолизиса на пальцах определяется первопричиной патологии.
Травматические поражения рук или ног оказывают влияние на ногти и ногтевое ложе. Между ними формируется подногтевая гематома, сосуды в верхних слоях дермы сдавливаются, что приводит к нарушению питания ногтя, изменению его химического состава и потере эластичности. Пластинка деформируется, связь между ней и ложем ослабевает. Происходит отслоение со стороны свободного края. Нарушение прилегания усиливает риск возникновения очага инфекции и развития воспаления. Корень ногтя не утрачивает связи с матрицей. После рассасывания гематомы пластинка растет в прежнем режиме.
Инфекционный онихолизис на руках или ногах возникает из-за воспаления. Процесс включает три стадии:
- альтерацию – патологическое повреждение дермы, клетки иммунной системы вырабатывают цитокины и медиаторы воспаления;
- экссудацию – нарушение водно-электролитного баланса в тканях, набухание ногтя, развитие патогенной микрофлоры на ложе;
- пролиферацию – развитие гиперкератоза ногтевого ложа с его последующей деформацией.
Нормальный рост ногтевой пластинки начинается после полного купирования воспалительного процесса. Осложненный онихолизис ногтей на руках или ногах потребует от пациента не только выполнения всех медицинских предписаний дерматолога, но и соблюдения диеты.
Аллергический вариант патологии развивается по схожему с воспалительным сценарию. В стадии экссудации вырабатывается избыточное количество антител к патогенной микрофлоре. Это приводит к повышению чувствительности кожи, усилению процессов деформации пластины ногтя и прилежащей к ней дермы. Процесс регенерации существенно замедляется.
Дерматологи выделяют несколько основных типов патологии на основании клинической картины заболевания и причины поражения ногтевых пластин пациента. Наиболее часто встречаются следующие виды онихолизиса:
- травматический;
- дерматологический;
- эндокринный;
- системны;
- грибковый;
- бактериальный;
- аллергический.
Травматические поражения ногтей возникают после ранений или ожогов тканей пациента. Вероятными причинами остаются занозы, чрезмерные физические воздействия, влияние ядовитых или токсичных веществ. Пальцы ног могут пострадать при ношении тесной или плохо вентилируемой обуви.
Дерматологический тип патологии развивается под действием дерматозов, приводящих к нарушениям процессов клеточного питания в зоне поражения. Эндокринный онихолизис становится результатом гуморальных нарушений в организме человека или хронических расстройств желез внутренней секреции.

Системный онихолизис вызывают заболевания пищеварительного тракта человека и следующие за ними нарушения обменных процессов. Состояние тканей пациента существенно улучшается после устранения заболевания-первопричины отделения ногтей от ложа.
Грибковый тип патологии формируется после образования колоний микрогрибов в подногтевом пространстве. Следующее за этим изменение ногтевого ложа почти не затрагивает сам ноготь, который сохраняет неизменный вид. Заболевание развивается как итог длительной микотической инфекции.
Бактериальное течение онихолизиса – результат присоединения вторичной инфекции в любому типу патологии. Аллергические поражения тканей ногтей развиваются на фоне приема пациентом лекарственных препаратов, контактов с химическими веществами или направленным ультрафиолетовым излучением.
Симптомы на руках и ногах
Клиническая картина заболевания одинакова при всех типах патологии: ногтевая пластина отделяется от ложа со свободного края в дистальном или боковых отделах до луночки ногтя. Окраска пластинки меняется с телесной на серо-белую из-за попадания воздуха в подногтевой промежуток. При развитии в образовавшемся свободном пространстве патогенной микрофлоры возможно дальнейшее изменение цвета: желтый становится результатом бактериальных инфекций, коричневый – формирования колонии микрогрибов, зеленый – поражения синегнойной палочкой.
Бактериальные инфекции влияют на структуру и прочность ногтевой пластинки. Поверхность ногтей теряет блеск, становится шероховатой и постепенно деформируется. Подногтевое пространство наполняется грязью и кератином. Это приводит к развитию гиперкератоза, характеризующегося неприятным запахом. При запущенных стадиях патологии может развиться очаг вторичного воспаления. Отслоение части ногтя называется частичным онихолизисом, всей пластинки – тотальным.
Обращение к врачу
Обнаружение первых симптомов онихолизиса – весомая причина для визита в клинику. Любые стадии заболевания требуют консультации с дерматологом. Во время диагностики и лечения болезни пациенту могут потребоваться заключения других специалистов: эндокринолога, хирурга, терапевта.
Игнорирование симптомов патологии может привести к множественным повреждениям ногтевых пластин на руках и ногах пациента, формированию многочисленных очагов инфекции и поражению иных тканей и систем организма.
Диагностика на ногах и руках
Постановка диагноза осуществляется в ходе визуального осмотра пациента дерматологом. Развитию онихолизиса предшествует поражение ногтевых пластин линиями Бо, возникающими на фоне повреждения матрицы ногтей. Этот признак свидетельствует о систематических травмах или наличии соматических патологий.
Обязательным этапом клинических тестов становится получение соскобов с поврежденных тканей для проведения лабораторных исследований и исключения микотических поражений ногтя и ногтевого ложа. Дифференциальная диагностика онихолизиса проводится с микозами, псориазом, красным плоским лишаем, болезнью Боуэна и ониходистрофиями неясной этиологии.
Разные виды онихолизиса на пальцах рук или ног потребуют углубленных анализов для установления причин развития патологии с множественной клинической картиной. Поводом для того становится разнообразие цветов ногтевых пластин, видимые отличия в их структуре, прозрачности, площади гиперкератотического наслоения.
Лечение онихолизиса ногтей
Патология требует проведения комплексной терапии. Ключевой задачей становится лечение основного заболевания, на фоне которого развивается онихолизис ногтей. Аллергический тип поражения ногтевой пластины требует консультации пациента с диетологом или гастроэнтерологом для корректировки работы пищеварительной системы посредством диеты. Устранение дисбаланса минералов и витаминов снизит вероятность дальнейшего прогресса онихолизиса.

Травматический тип патологии предполагает ежедневного удаление отрастающих тканей отслоившегося участка с последующей дезинфекцией подногтевого пространства и защитой ложа антибактериальным пластырем.
Отслоения большой площади лечатся хирургическим путем. После удаления ногтевой пластинки на ложе накладываются антибактериальные и антисептические повязки. Операция позволяет хирургам удалить гиперкератотические наслоения, грязь и последствия развития гематом. Восстановление ногтя осуществляется с применением желатиновых растворов различной концентрации.
Бактериальные и микотические поражения ногтя лечатся с помощью спиртовых растворов анилиновых красок, антибактериальных и противогрибковых препаратов.
Запись на прием
Грибок может поражать кожу кистей, стоп, туловища, ногти, волосистую часть головы. Наиболее распространен микоз (грибковое поражение) ног 1 . Если вас беспокоит зуд, шелушение, покраснение, незаживающие трещинки на коже или пузырьки, обязательно обратитесь к специалисту.
Что делать, если у вас на ногах или в других местах тела появился грибок кожи? В этом случае необходимо посетить дерматолога или миколога. Самолечение в данном случае может оказаться неэффективным. Специалист поставит диагноз и назначит терапию.
Чем и как лечить грибковую инфекцию?
Иногда люди пытаются самостоятельно избавиться от неприятных симптомов при помощи косметических средств. Такое лечение грибка кожи не приносит результатов, а сам человек продолжает оставаться источником инфекции 1 .
Что же делать, если на ногах или руках завелся грибок кожи? Существуют специальные средства, губительные для грибковой инфекции. Они различаются по химическому составу, механизму действия, противогрибковой активности. Общим для них является воздействие на болезнетворные грибы 2 .
Лечение грибка на коже может быть местным, системным и комбинированным 3 .
При местном лечении противогрибковый препарат наносится непосредственно на пораженный участок кожи ног, кистей, головы или туловища. Достоинством местных средств является глубина их проникновения с созданием высоких концентраций в очаге поражения, низкая вероятность развития побочных реакций 5 .
Формы выпуска местных противогрибковых средств разнообразны. Для лечения грибка на коже могут применяться кремы и мази 4 . Производные жирных кислот в их составе облегчают проникновение лекарства вглубь пораженного участка кожи, смягчают и увлажняют кожу 5,6 .
Одним из местных препаратов для лечения грибка на ногтях и коже является Экзодерил ®2 .
При грибковом поражении кожи целесообразно использовать Экзодерил ® в форме крема 6,10 . Экзодерил ® крем борется с грибком, а также действует против зуда, покраснения* и бактерий — возможной причиной неприятного запаха**. Экзодерил ® крем удобен в использовании — наносится всего один раз в день 11 на пораженную кожу рук и ног.
Системное лечение грибка на коже подразумевает прием противогрибковых лекарств в форме таблеток. Оно применяется в запущенных случаях, при длительном течении процесса, при распространенном поражении, частых обострениях или неэффективности местного лечения 4 .
Может ли лечение микоза быть неэффективным?
Если человеку назначено правильное противогрибковое средство, и он тщательно выполняет рекомендации, то шансы на успешный результат лечения повышаются 8 . К сожалению, иногда пациенты не считают проблему серьезной, не соблюдают режим назначений, не верят в успех терапии. Многие самостоятельно прекращают лечение при улучшении состояния 1 .
При лечении грибка кожи важно точно соблюдать рекомендации специалиста, проходить контрольные исследования после курса лечения.
Не стоит думать, что, однажды избавившись от грибка, вы никогда не заболеете микозом снова. Грибковая инфекция может возникать неоднократно. Особенно у людей из группы риска — пожилых, страдающих сахарным диабетом, имеющим нарушения кровообращения, ожирение, снижение иммунитета 1,2,5 . Болезнь легче предотвратить, чем лечить.
Для профилактики грибкового поражения необходимо держать кожу ног сухой и чистой, пользоваться индивидуальными предметами гигиены (мочалки, маникюрные принадлежности). Рекомендуется носить обувь из натуральных материалов, подходящего размера, а также проводить регулярную обработку обуви дезинфицирующими и противогрибковыми средствами 5,6 .
Почему важно лечить грибок на коже?
При отсутствии лечения грибковая инфекция может распространяться. У каждого четвертого больного при длительном течении грибковой инфекции отмечается поражение не только стоп, но также кожи и ногтей кистей 9 .
Человек, отказывающийся от лечения, может заразить членов своей семьи 6 , может создать угрозу заражения грибком ног для людей, посещающих вместе с ним бассейн, спортзал 5 и т.д.
Лечение грибковой инфекции поможет в борьбе с такими симптомами, как жжение, неприятный запах 4 , зуд и шелушение кожи ног или других областей тела, вернет хорошее самочувствие.
Помните, что только специалист может поставить точный диагноз и назначить оптимальное лечение грибка на коже.
* Покраснение — как признак воспаления при дерматомикозах.
** Запах — как признак присоединения вторичной бактериальной инфекции при микозе стоп.

Грибок может поражать кожу различных участков тела 1 , в некоторых случаях речь идет о микозе стоп — грибковом.
В последние годы микозы с их разнообразной локализацией и клиническими проявлениями углубленно изучаются врачами самых различных специальностей. Так, по данным ВОЗ, 20% населения всего мира, т.е. каждый пятый житель планеты, поражены грибковой инфекцией [Аравийский Р.А. и сотр., 2004; Pontes Z.B. et al., 2009]. Широкое распространение грибов в природе, их постоянное присутствие как в окружающей среде, так и в организме обусловливает неизбежность контактов и инфицированность ими человека.
В настоящее время отмечается увеличение числа больных с микотическим поражением ЛОР-органов и, в частности, наружного и среднего уха, включая послеоперационные полости среднего уха. Рост числа больных обусловлен как существенным увеличением факторов риска развития микоза, так и бессистемным неконтролируемым применением местных антибактериальных препаратов при лечении отита. Кроме того, отмечено повышение удельного веса хронического грибкового воспаления с частыми рецидивами, не поддающимися медикаментозной коррекции, что, в свою очередь, приводит к увеличению сроков нетрудоспособности и инвалидизации населения [Гацко Ю.С., 2007, 2008; Тарасова Г.Д., 2007; Лучихин Л.А., 2008]. Это обусловило необходимость проведения настоящего исследования.
С целью определения частоты заболеваемости отомикозом, повышения эффективности диагностики и лечения грибкового поражения уха нами проведено исследование среди жителей г. Москвы, обратившихся в консультативно-диагностическое отделение МНПЦ оториноларингологии ДЗМ. Объект исследования - 1762 больных с воспалительными заболеваниями ушей, которые наблюдались и проходили лечение в период с января 2003 г. по декабрь 2007 г. Проведен ретроспективный анализ отчетной документации ЛОР-кабинетов городских поликлиник за 2003-2007 гг., включающий 500 амбулаторных карт больных с хронической воспалительной патологией уха.
Методы исследования: клиническое, эндомикроскопическое, микробиологическое, микологическое, рентгенологическое (включая КТ, МРТ), эпидемиологическое, статистическое.
Микологические исследования у больных отомикозом проводили в два этапа. Сначала применяли экспресс-методы - отомикроскопию (осмотр уха под операционным микроскопом), исследование нативных и окрашенных препаратов в световом и люминесцентном микроскопе с использованием просветляющих растворов, метиленового синего, комплекса красителей Грама. Впервые для быстрого обнаружения грибов при отомикозе нами применен метод окрашивания калькофлюором белым, который связывается с полисахаридами клеточных стенок грибов. Преимущество метода состоит в его простоте, оперативности, низкой стоимости, хорошей специфичности и отсутствии ложноположительных результатов. На основании результатов микроскопии определяли род гриба. Параллельно отбирали материал для микологических исследований, в ходе которых проводился посев патологического отделяемого на жидкие или твердые питательные среды с последующим подсчетом колоний, оценкой интенсивности роста, видовой идентификации и чувствительности к антимикотическим препаратам. Видовую идентификацию дрожжеподобных грибов проводили с помощью тест-систем API 20 (bioMerieux, Франция), плесневых по протоколу MI 38.
Примененный комплексный подход к диагностике отомикоза позволил установить грибковую природу заболевания у 405 из 1762 больных (22,98%), в том числе у 228 женщин (56,3%) в возрасте от 16 до 85 лет (средний возраст - 54,6±2,04 года) и у 177 мужчин (43,7%) в возрасте от 17 до 82 лет (средний возраст - 51,2±3,45 года).
С целью выявления особенностей этиологии, патогенеза, клинической картины и разработки оптимального лечения все больные отомикозом были разделены на 3 группы в соответствии с локализацией воспалительного процесса: 1-я группа - пациенты с наружным грибковым отитом (280 человек), 2-я группа - пациенты с грибковым поражением среднего уха (72 человека) и 3-я группа - пациенты с микотическим поражением послеоперационной полости среднего уха (53 человека). У 157 больных процесс был двусторонним. Длительность заболевания составила от 2 месяцев до 45 лет.
Анализ результатов исследования патогенов при различной локализации микоза выявил следующее. Всего подтверждено поражение грибами 562 ушей (24,9%), при этом монокультура гриба выявлена в 470 случаях, а еще у 92 имелись грибково-грибковые или грибково-бактериальные ассоциации.
В зависимости от локализации процесса выявлены различия. Так, при наружном грибковом отите основными возбудителями являлись плесневые грибы, выявленные у 180 больных (64,3%), при этом на долю рода Aspergillus приходилось 162 наблюдения (57,85%). Дрожжеподобные грибы определены как этиологический фактор в 100 наблюдениях (35,7%), при этом наиболее патогенный вид грибов Candida albicans выделен только у 21 больного.
На втором месте по значимости стоит вид Candida tropicalis, выделенный у 17 больных наружным грибковым отитом. При обследовании 40 больных с помощью метода окрашивания калькофлюором белым и микроскопии мазков в УФ-спектре наличие грибов рода Candida было установлено в 100% случаев при первичном осмотре. У всех пациентов присутствие гриба этого рода было подтверждено при микроскопии окрашенного мазка и при посеве на селективные питательные смеси. Установлена этиопатогенетическая значимость и других видов грибов рода Candida: C. tropicalis, C. krusei, C. sake, C. parapsilosis, C. pseudotropicalis, C. glabrata, C. hellermanii, C. ciferrii, C. dubliniensis, C. famata, C. globosa, C. curvata, C. intermedia, Candida spp. Эти данные важно учитывать при диагностике и лечении отомикоза.
Установлено, что у больных со средним грибковым отитом преобладающими возбудителями являлись дрожжеподобные грибы рода Candidа (79,2%), а доля плесневых грибов составляла 20,8%, что является главным отличием от больных с грибковым поражением наружного уха и послеоперационных полостей среднего уха. Среди грибов рода Candida доля Candida albicans составляла лишь 24,5% от всех видов дрожжеподобных грибов, а доля штаммов Candida non-albicans - 75,5%.
У 15 больных возбудителем среднего отита были различные плесневые грибы: Aspergillus niger - 10 наблюдений, у 2 больных возбудителем воспалительного процесса были грибы Aspergillus fumigatus, и у 2 больных - другие виды аспергилл. У одного больного причиной заболевания являлся гриб рода Mucor.
У больных с грибковым поражением послеоперационных полостей среднего уха преобладающими возбудителями были плесневые грибы, доля которых составила 94,3% от общего числа больных с этой патологией. Доминировали грибы рода Aspergillus, выделенные в 88,67% случаев, тогда как на долю грибов рода Candida пришлось лишь 5,7%. Установленный нами факт, что при микозе послеоперационных полостей среднего уха доминируют плесневые грибы, необходимо учитывать при выборе препарата для лечения.
Объективное клиническое обследование 280 больных с грибковым наружным отитом помогло нам выявить наиболее характерные клинические проявления как при плесневых, так и при кандидозных поражениях. Основными клиническими проявлениями грибкового наружного отита являются боль и окрашенные выделения из уха. При осмотре выявляется патологическое отделяемое в виде казеознонекротических масс, окрашенных в зависимости от гриба-возбудителя. При клиническом обследовании больных с грибковым средним отитом и микозе послеоперационных полостей выявлено, что основными жалобами были ушная боль, шум, наличие выделений, головокружение. Частота характерных жалоб представлена в таблице 1.
Таблица 1. Частота жалоб при локализации микотического процесса в разных отделах уха
Тщательный сбор анамнеза позволил установить факторы, провоцирующие развитие отомикоза. Нами установлено, что в патогенезе заболевания важную роль играет снижение общей противоинфекционной резистентности организма, формирующееся на фоне соматической патологии, например сахарного диабета. Местные факторы представлены в таблице 2.
Таблица 2. Основные факторы, провоцирующие развитие отомикоза у обследованных больных по данным анамнеза
При терапии отомикоза мы придерживались определенных принципов: лечение должно быть направлено не только на грибковую инфекцию, но и на устранение различного рода факторов, играющих роль в патогенезе данного микоза. Нами применялась системная и местная терапия. В ходе лечения проводилась смена препаратов с учетом чувствительности возбудителя.
Анализ течения заболевания показал, что, по сравнению с бактериальным, при грибковом поражении уха длительное время сохраняются патологические выделения, имеющие как специфический, так и неспецифический для микоза характер.
При лечении наружного грибкового отита мы применяли только местные лекарственные формы противогрибковых препаратов групп аллиламинов, азолов и полиенов в виде растворов и кремов. При лечении больных с грибковым средним отитом и поражением послеоперационных полостей среднего уха помимо местных форм применялись системные противогрибковые препараты групп азолов и аллиламинов. Продолжительность лечения составила от 14 до 48 дней. У 355 больных (87,6%) после одного курса лечения достигнуто излечение, подтвержденное микологическими исследованиями. У 50 больных один курс лечения оказался неэффективным, что потребовало проведения повторных курсов противогрибковой терапии. В отдаленном периоде (сроки наблюдения составили от 4-х мес. до 4,5 года) заболевание рецидивировало у 76 больных (18,8%).
Серьезной проблемой при лечении наружного грибкового отита остается изменение состояния кожи, сохраняющееся и после лабораторного излечения, подтвержденного неоднократными результатами микологических исследований.
Согласно рекомендации дерматологов, при терапии экзематозного поражения кожи препаратами выбора являются топические кортикостероиды в виде мазей и кремов, что противоречит концепции лечения грибковых заболеваний, т.к. роль кортикостероидов в развитии поверхностного микоза велика.
В арсенале практического врача имеются комбинированные лекарственные средства, имеющие в своем составе антибактериальные, противогрибковые препараты, кортикостероиды, анестетики.
Примером таких комбинаций являются: клотримазол, гентамицин, бетаметазон (в виде крема и мази Тридерм, Акридерм); изоконазол и дифлукортолон (мазь Травокорт); пимафуцин, натамицин, гидрокортизон (крем и мазь Пимафукорт); клотримазол, хлорамфеникол, беклометазон и лигнокаин (капли Кандибиотик). Однако входящие в их состав азоловые и полиеновые антимикотики, согласно данным наших исследований, высокоэффективны лишь при лечении кандидозного поражения.
Лекарственные формы в виде мази неудобны для самостоятельного применения пациентом при лечении отита, т.к. провести тщательную обработку наружного слухового прохода и послеоперационной полости среднего уха можно лишь под контролем зрения, а самостоятельный туалет уха при поврежденной барабанной перепонке недопустим в связи с высоким риском повреждения структур внутреннего уха.
Таким образом, средством выбора при лечении больных с наружным грибковым отитом и микозом послеоперационной полости среднего уха, вызванным дрожжеподобными грибами, может стать препарат Кандибиотик.
Кандибиотик обладает выраженными местными анестезирующим, противовоспалительным, противоаллергическим, антимикотическим и антибактериальным свойствами. Выпускается в виде ушных капель во флаконах темного стекла по 5 мл в комплекте с пробкой-пипеткой.
В его состав входят: действующие вещества - клотримазол, хлорамфеникол, беклометазона дипропионат, лигнокаина гидрохлорид; вспомогательные вещества - пропиленгликоль и глицерин.
Клотримазол - противогрибковое средство для местного применения из группы производных имидазола. Нарушает синтез эргостерола (основной структурный компонент клеточной мембраны грибов), изменяет проницаемость мембраны гриба, способствует выходу из клетки калия, внутриклеточных соединений фосфора и распаду клеточных нуклеиновых кислот. Провоцирует лизис грибковой клетки. Ингибирует трансформацию бластоспор Candida albicans в инвазивную мицелиальную форму. Клотримазол действует главным образом на растущие и делящиеся микроорганизмы. Штаммы грибов, имеющих естественную резистентность к клотримазолу, встречаются редко.
Хлорамфеникол - бактериостатический антибиотик широкого спектра действия, которое связано с нарушением синтеза белка рибосомами. Активен в отношении грамположительных и грамотрицательных бактерий. Ототоксический эффект при его применении не описан.
Беклометазона дипропионат - глюкокортикостероид. Оказывает противовоспалительное и противоаллергическое действие.
Лигнокаина гидрохлорид — местноанестезирующее средство. Вызывает обратимую блокаду проведения импульса по нервным волокнам за счет блокирования прохождения ионов натрия через мембрану.
Показаниями к применению препарата Кандибиотик являются аллергические и воспалительные заболевания уха, в том числе: острый и хронический диффузный наружный отит, острый средний отит, состояние после хирургических вмешательств на ухе.
Применение препарата Кандибиотик противопоказано при перфорации барабанной перепонки, однако входящие в его состав мощный анестетик и кортикостероид делают его препаратом выбора (в комплексном лечении) при остром среднем отите. Результаты исследований подтверждают быстрый обезболивающий эффект при остром среднем отите. Пиковый эффект при применении лидокаина наступает уже на 4-5 минуте после закапывания капель в наружный слуховой проход. А через 10 минут после закапывания интенсивность боли снижается вдвое у всех больных.
Благодаря кортикостероиду, входящему в состав препарата Кандибиотик, удается в короткие сроки уменьшить явления воспаления со стороны кожи наружного слухового прохода.
Противопоказанием к применению препарата Кандибиотик является повышенная чувствительность к компонентам препарата. Вопрос о целесообразности назначения препарата во время беременности должен решаться индивидуально после консультации врача. Несмотря на то, что в клинических и экспериментальных исследованиях отрицательное влияние на здоровье женщины или плода не установлено, не следует использовать препарат в больших количествах и в течение длительного времени.
Нежелательные явления, связанные с применением препарата Кандибиотик, отмечаются редко.
Кандибиотик применяют местно, закапывая по 4-5 капель в наружный слуховой проход больного уха 3-4 раза в день. Улучшение состояния наступает в течение 3-5 дней, курс лечения - 7-10 дней.
Таким образом, при лечении больных с длительно текущим воспалением в наружном и среднем ухе необходимо проведение комплексного микологического обследования патологического отделяемого из уха, включающего микроскопическое и культуральное исследования. При лечении больных отомикозом, вызванным дрожжеподобными грибами, может быть применен препарат Кандибиотик. Применение только местных лекарственных форм допустимо при лечении больных с наружным грибковым отитом. При лечении больных со средним грибковым отитом и микозом послеоперационных полостей среднего уха необходимо применение системных препаратов. Больные, перенесшие отомикоз, нуждаются в диспансерном наблюдении.
Грибок — очень неприятное заболевание, им легко заразиться и непросто от него избавиться. Что нужно знать, чтобы не заболеть, как выявить заражение на ранней стадии и чем лечиться — отвечаем в нашей статье.
Причины заболевания грибковой инфекцией
Заражение грибковой инфекцией называется микозом. Наиболее часто инфекция поражает кожу ног, рук, ногти и волосы, иногда даже внутренние органы. Дети и люди пожилого возраста наиболее восприимчивы к болезни из-за сниженного или несформировавшегося иммунитета.
Микозы — одни из самых распространённых кожных заболеваний, по статистике ими болеет каждый пятый. Чаще всего грибок поражает кожу стоп и ногти. Заразиться грибками можно:
- Прямым путём, если ходить босиком по земле или траве, где могут находиться споры грибов, и при контакте с больным человеком или животным. Но только при условии нарушении целостности кожных покровов.
- Непрямым путём, при пользовании личными вещами заражённого человека: полотенцем, обувью, маникюрными приборами.
Грибки любят тёплую влажную среду, поэтому общественные бани, сауны, раздевалки, тренажёрные залы и бассейны являются источником инфекции. Очень часто грибок передаётся между членами одной семьи.
Споры грибков присутствуют на коже и в окружающей среде, но у здорового человека не вызывают болезней. Но если на коже есть травмы, потёртости или повреждения, натоптыши и мозоли, грибок легко проникнет внутрь. Ношение тесной обуви, а также повышенная потливость тоже провоцируют микоз.
Хронические болезни, ослабленный иммунитет, нарушения в работе эндокринной системы не позволяют организму хорошо защищать себя от инфекции.
Плохая личная гигиена — мощный предрасполагающий фактор для развития грибковой инфекции. Достаточно примерить чужую обувь, пройтись босиком по кафельному полу бассейна или воспользоваться маникюрными ножницами после больного человека, чтобы подхватить грибок.
Симптомы болезни и диагностика
Самые частые грибковые заболевания — микозы кожи ног. Они возникают между пальцами, затем распространяются по всей стопе, захватывают ногти.
Симптомы грибка стопы и ногтей:
- Покраснение, воспаление и шелушение кожи.
- Зуд, жжение и боль в поражённом месте.
- Появляются прозрачные пузырьки и язвочки.
- Лопаясь, язвочки вызывают повреждения кожи, трещины.
- Если через повреждённые участки может присоединяться вторичная инфекция.
- Изменение внешнего вида ногтя: утолщение или истончение, ноготь крошится или расслаивается, появляются пятна, цвет меняется на желтоватый, коричневый или чёрный.
Как только заметите у себя первые признаки болезни, обратитесь к дерматологу, потому что лечение лучше всего начинать на ранней стадии. Тяжесть болезни и её лечение зависит от вида грибка, который надо установить. Врач сделает соскоб с больного места — возьмёт частичку кожи или кусочек ногтя и отправит его на лабораторное исследование.
Лечение и профилактика грибка
Несмотря на то, что грибковые заболевания не опасны для жизни, они приносят много неудобств человекуЛечение грибка достаточно долгое, в среднем оно занимает 2–4 месяца. Лекарства может назначить только врач после выявления конкретного вида инфекции.
Обычно в курс лечения входят противогрибковые препараты для местного применения: кремы, мази, лаки, спреи или пластыри. В случае присоединения вторичной инфекции лечение может быть более сложным. Методы народной медицины можно использовать на ранней стадии болезни в дополнение к основной терапии: прополис, чистотел, ванночки с травами, раствор морской соли.
Во время лечения нужно тщательно дезинфицировать все предметы, которые касались больных мест, чтобы избежать повторного заражения. После душа мойте ванну с помощью специальных средств, тщательно обрабатывайте обувь, часто меняйте носки.
Грибок можно вылечить, главное, не допустить его возвращения. Избегайте контактов с инфекцией, соблюдайте правила гигиены, носите удобную обувь из натуральных материалов и вы забудете об этой неприятной болезни.
Читайте также:

