Как лечить вагинит при трихомониазе
Обновлено: 05.05.2024
Trichomonas vaginalis – одноклеточный анаэробный паразит, обнаруживаемый в урогенитальном тракте. Этот жгутиковый простейший – частая причина вагинита. В условиях нормального кислого pH он не может вызвать воспаление. Он проявляется при исчезновении лактобактерий и повышением pH выше 5.
Трихомониаз – это заболевание, передающееся половым путем. Оно может возникать само по себе или в сочетании с другими заболеваниями. Заражение новорожденного через родовые пути встречается редко. Заражение через унитаз, купание в бассейне или грязные полотенца маловероятно, так как активный вагинит требует внедрения от 5 до 10 тысяч возбудителей. Чаще всего поражаются женщины, с пораженным влагалищем и уретрой. Реже мужчины с инфицированной уретрой и простатой.
По оценкам ежегодно инфицируются более 160 миллионов человек.
После вируса и Chlamydia trachomatis Trichomonas vaginalis занимает третье место по распространенности как возбудитель вагинитов (около 25% всех вагинитов) и является очень частой причиной посещения гинеколога.
Группы риска
Как и другие заболевания, передающиеся половым путем, чаще всего поражаются молодые женщины и мужчины, практикующие незащищенный секс и часто меняющие половых партнеров.
Симптомы трихомониаза
У многих женщин с Trichomonas vaginalis симптомы со стороны влагалища отсутствуют, и только у половины из них наблюдаются повышенные выделения из влагалища. Симптомы обычно появляются через 5–28 дней после заражения. Пенистые выделения – ведущий симптом. Они обнаруживаются повсюду во влагалище, имеют желто-зеленый цвет и неприятный запах. Наблюдается отек, покраснение и царапины на вульве в результате зуда. Также могут возникнуть проблемы с мочеиспусканием (частое, болезненное мочеиспускание) и боль во время полового акта (диспареуния).
У мужчин обычно нет симптомов, редко может быть раздражение полового члена и легкое жжение при мочеиспускании или эякуляции.
Подсчитано, что от женщин трихомониаз передается 40 – 50% мужчин, тогда как мужчины передают инфекцию до 85% женщин.
Осложнения трихомониаза
Нелеченый трихомониаз сопряжен с повышенным риском других заболеваний, передающихся половым путем (особенно ВИЧ-инфекции), воспалительных заболеваний органов малого таза и последующего бесплодия, а также послеоперационных инфекций.
Это может вызвать преждевременные роды у беременных. У мужчин повышенный риск бесплодия.
Диагностика трихомониаза
Диагноз ставится на основании анамнеза, гинекологического осмотра и анализа выделений из влагалища.
Выделения из влагалища анализируются в виде нативного препарата под световым микроскопом. В нем наблюдаются многочисленные лейкоциты без лактобацилл, многочисленные эпителиальные клетки влагалища и Trichomonas vaginalis подвижная на теплом препарате и неподвижная на холоде.
Также могут быть выполнены испытания на культуре клеток (надежность от 90 до 93%) и тест на моноклональные антитела (надежность 90%).
Следует подчеркнуть, что наличие паразитов у мужчин установить сложнее, чем у женщин.
Лечение трихомониаза
Единственным эффективным средством лечения трихомониаза нижних половых органов и мочевыводящей системы является метронидазол. Его можно вводить системно, местно – вагинально или в комбинации. Партнерам всегда нужно лечиться одновременно. Терапию проходят как бессимптомные женщины, так и мужчины. Успех достигается в 90-95% случаев.
Противопоказаниями к лечению метронидазолом являются первый триместр беременности (при поздних сроках назначают только по серьезным показаниям), кормление грудью, повышенная чувствительность к метронидазолу и заболевания центральной нервной системы. В 5-10% случаев могут возникнуть такие побочные эффекты, как тошнота, рвота, крапивница и металлический привкус во рту. Во время терапии нельзя употреблять алкоголь.
Реже в терапии используются клиндамицин, ампициллин и цефалоспорины.
Не следует забывать, что Trichomonas vaginalis – частый спутник других заболеваний, передающихся половым путем.
Профилактика трихомониаза
Чтобы предотвратить заражение трихомонадой, следует использовать средства защиты (презерватив) во время каждого полового акта, иметь одного здорового полового партнера.
Одним из самых распространенных заболеваний мочеполовых органов с преимущественной передачей половым путем является трихомониаз (иначе урогенитальный трихомониаз).
Вызывает инфекцию влагалищная (урогенитальная) трихомонада Trichomonas vaginalis, которая представляет собой простейший жгутиковый микроорганизм-паразит.
Инфекция может протекать в разных формах в зависимости от того, какой орган поражен: трихомонадного вагинита, уретрита, вульвовагинита, простатита и др.
У мужчин болезнь в 80% случаев характеризуется асимптомным течением, что обусловило распространение мифа об отсутствии болезни у мужчин.
У женщин наиболее частым проявлением инфекции является трихомонадный вагинит.
Что такое трихомонадный вагинит?
Вагинитом, или кольпитом, называют воспалительное поражение слизистой влагалища.
Трихомонадный вагинит – воспаление влагалища, обусловленное трихомонадной инфекцией.
Паразитирующие у человека трихомонады бывают кишечными, ротовыми и урогенитальными.
Именно к последней группе и относится вагинальная трихомонада.
Микроорганизм приспособлен к проживанию в мочеполовой системе человека.
Быстро погибает на свету, при температуре, превышающей 40 градусов, высушивании, в дистиллированной воде, при действии антисептических препаратов.
У 85% больных трихомониазом выявляется также иная сопутствующая половая инфекция (бактериальный вагиноз, гонорея, хламидиоз, гонорея, мико- или уреаплазмоз, кандидоз).
Инфицирование трихомонадами облегчает заражение женщин ВИЧ, вирусом папилломы человека онкогенных групп (т.е. имеется связь между трихомониазом и раком шейки матки) и пр.
Также достоверно установлено, что трихомонадный вагинит у женщин при ВИЧ способствует передаче последней инфекции и здоровому половому партнеру.

Различают трихомониаз:
- свежий, с длительностью менее 2-х месяцев
- хронический
- трихомонадоносительство (как правило, такой вариант встречается у мужчин, когда на фоне отсутствия проявлений болезни микроб обнаруживается в анализах)
Как передается трихомонадный вагинит?
Причины, по которым может развиться трихомонадный вагинит, связаны с заражением вагинальной трихомонадой при половом контакте с инфицированным человеком.
Орально-генитальная передача трихомониаза на сегодняшний день не доказана, тогда как случаи заболевания в результате анального секса описаны.
Контактно-бытовое заражение встречается исключительно редко из-за неустойчивости возбудителя во внешней среде.
Так, описаны единичные эпизоды болезни у маленьких девочек после контакта с предметами, загрязненными выделениями больного человека, такими как мочалки, полотенца и пр.
После контакта с источником инфекции возбудитель попадает на слизистые урогенитальных органов.
Фиксируется на клетках эпителия, распространяясь в железы и лакуны с развитием воспалительного процесса.
Инкубационный период при таком состоянии, как трихомонадный вагинит, варьируется от 5-ти до 15-ти суток.
Каковы симптомы трихомонадного вагинита?
Первыми признаками трихомонадного вагинита являются острое начало с выраженным дискомфортом, сильный зуд и характерные выделения.
Могут также появляться боли при половом акте, мочеиспускании, болезненность и тяжесть внизу живота (хотя у четверти женщин симптомы вовсе отсутствуют).
Характеристика выделений при трихомонадном вагините:
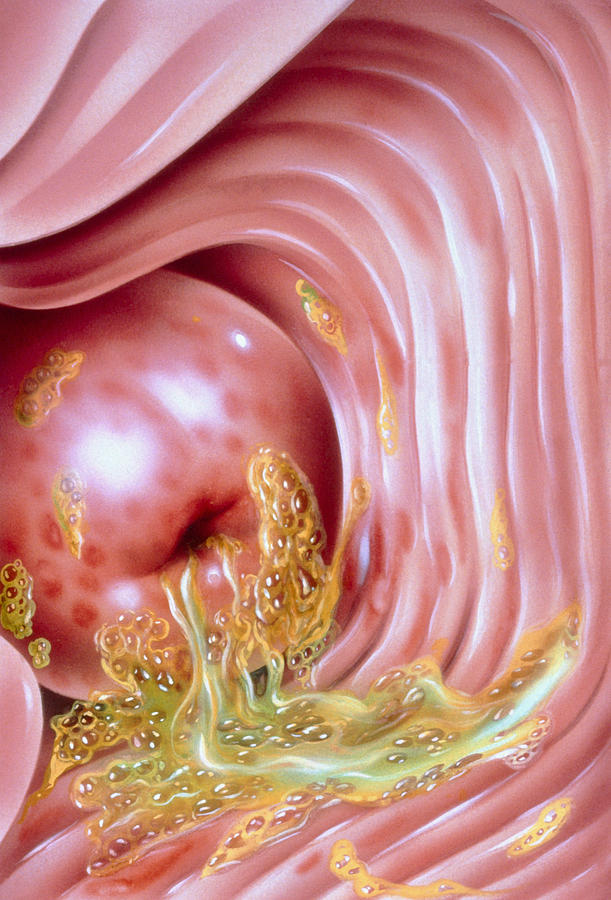
Объективно выявляется покраснение и отечность слизистой влагалища, появление склонных к кровоточивости язв и эрозий.
Специфическим проявлением трихомониаза у женщин является так называемый земляничный (клубничный, макулярный) цервикс – появление мелкоточечных кровоизлияний на шейке матки.
Подобный симптом выявляется у 10% заболевших с трихомонадным вагинитом, а при проведении кольпоскопии – у 45%.
Предполагается, что причина этого признака – токсическое воздействие продуктов жизнедеятельности возбудителя.
При беременности трихомониаз обычно проявляется как многоочаговая инфекция.
Поэтому основные признаки у беременных трихомонадного вагинита могут дополняться симптомами поражения мочеиспускательного канала, мочевого пузыря (цистит), вульвы (вульвовагинит), прямой кишки.
Риск поражения внутренних органов зависит от срока беременности, на котором произошло инфицирование женщины.

Это объясняется тем, что, с одной стороны, процессы в организме направлены на защиту плода от восходящей инфекции.
С 16-й недели закрывается маточный зев цервикального канала плодными оболочками.
Тогда как, с другой стороны, ослабевают собственные защитные механизмы организма, что особенно заметно к концу беременности.
Распространение инфекции может приводить к образованию язвенно-эрозивных поражений на внутренней стороне бедер, развитию вестибулита, скинеита, бартолинита.
При хроническом течении заболевания выраженные проявления зачастую отсутствуют.
Каковы осложнения трихомонадного вагинита?
Относительно редкими осложнениями трихомониаза являются воспалительные заболевания органов малого таза (эндометрит, сальпингоофорит), цистит.
Основные же проблемы связаны с неблагоприятными исходами беременности у инфицированных женщин.
Такими как преждевременный разрыв плодного пузыря, преждевременные роды, маловесность плода.
Существует опасность заражения при родах у женщин с трихомонадным вагинитом новорожденных девочек, развития у последних вульвитов, а также пневмоний у новорожденных обоих полов.
Как диагностируется трихомонадный вагинит?
Проведение диагностики трихомониаза рекомендуется:
Лабораторные анализы при подозрении на трихомонадный вагинит проводятся методами, включающими:
- микроскопическое исследование мазка
- культуральный посев на трихомонады
- анализ на иммуноглобулины, ПЦР анализ выделений и/или соскоба из влагалища (используются реже)
Для исследований с помощью аппликатора с ватным наконечником берется образец выделений из нижнего свода влагалища или соскоб с влагалищных стенок (в отсутствие менструации!).
У не вступавших в сексуальные отношения женщин и девочек взятие материала производится с задней ямки преддверия влагалища.
Некоторые исследователи указывают, что при заборе материала у женщин репродуктивного возраста в середине цикла вероятность выявления патогенного микроорганизма выше.
Что касается такого популярного в прошлом веке метода увеличения эффективности исследований, как пищевые, биологические, химические и иные провокации, то на сегодняшний день признана нецелесообразность их применения.
Важным условием является изучение препарата непосредственно после взятия биообразца (желательно в течение первых 10-ти минут).
Исследование эффективно при наличии симптоматики, в такой ситуации специфичность методики достигает 100%, а чувствительность – 70%.
Иногда проводится дополнительное окрашивание мазка простыми и сложными красителями (например, окраска метиленовым синим, по Грамму) с последующим сравнением результатов обоих исследований.
При таком анализе, как мазок на флору, показатели при трихомонадном вагините демонстрируют отсутствие или наличие, иногда и количество, трихомонад в поле зрения.
Культуральное исследование представляет собой самый оптимальный вариант диагностики заболевания.
При 100%-ной специфичности чувствительность достигает 98%.
Но он требует много времени и сложен в исполнении.
Существенным плюсом анализа оказывается возможность его применения при минимальном количестве трихомонад в биообразце, асимптомном течении и атипичных формах заболевания.
Также метод позволяет оценивать устойчивость микроорганизмов к действию лекарственных препаратов.
Полимеразная цепная реакция используется в Европе и России как альтернатива посеву, при этом не превосходя его по специфичности и чувствительности.
Положительным качеством анализа является его оперативность, недостатком – стоимость.
Это, в принципе, не имеет особого значения при назначении схемы лечения.
Иммунодиагностический метод, а именно реакция иммунофлюоресценции, также характеризуется высокой чувствительностью и специфичностью.
Но применяется редко из-за цены и зависимости оценки результата от квалификации персонала.
Антитела класса IgG при трихомонадном вагините могут обнаруживаться в крови уже через пару недель от момента заражения.
Важно понимать, что при данном заболевании не формируется выраженного иммунитета, поэтому после излечения вполне вероятно повторное инфицирование.
Выявление трихомонадного вагинита у детей требует осмотра на предмет исключения сексуального насилия.
Как лечить вагинит трихомонадный?
При такой патологии, как трихомонадный вагинит, лечение предполагает полное избавление от проявлений болезни, устранение патогенных микроорганизмов, предотвращение развития осложнений и заражения иных лиц.
Лечение партнера является обязательным.
В ходе терапии также следует воздерживаться от сексуальных отношений или использовать барьерные контрацептивные средства.
К какому врачу обратиться при трихомонадном вагините?
Помочь в борьбе с болезнью могут такие специалисты, как:
- дерматовенеролог
- инфекционист
- акушер-гинеколог
На сегодняшний день единственной эффективной группой лекарственных препаратов оказываются 5-нитроимидазолы.
Наиболее известен антибиотик этого ряда метронидазол.
Относительно недавно были синтезированы препараты с улучшенными фармакокинетическими параметрами: тинидазол, орнидазол, секнидазол, ниморазол и др.
Показано, что эти лекарства обладают лучшей переносимостью и удобством приема.
Какие таблетки выпить при трихомонадном вагините
Это определяет врач с учетом ряда факторов (наличие беременности, склонности к аллергическим реакциям, острой или хронической формы инфекции и т.д.).
Существуют разные схемы назначения препаратов.
Так, установлено, что даже однократный прием метронидазола приводит к излечению в 95% случаев.
Существенным моментом при лечении нитроимидазолами является требование полного отказа от употребления алкоголя в этот период, а также в течение 72-х часов (минимум 24-х часов) после завершения курса.
Нарушение этого правила чревато неприятными последствиями, симптомами так называемой дисульфирамподобной реакции: тошнотой, рвотой, головными болями, приливами, судорогами.
Также метронидазол может вызывать лейкопению, кандидозную суперинфекцию.
Все эти негативные проявления обуславливают отказ от применения препарата в период ранней беременности. Тинидазол во время беременности не назначается.
Если у пациента ранее обнаруживалась непереносимость таблеток с метронидазолом, то ему противопоказано применение и свечей с тем же активным компонентом.
Схемы лечения
Общие:
- метронидазол 0,25 г внутрь дважды в сутки неделю
- орнидазол 0,5 г внутрь в сутки 5 дней
- тинидазол 0,5 г внутрь в сутки 5 дней
Альтернативные:
- метронидазол 1 г однократно
- орнидазол 1 г однократно
- тинидазол 1 г однократно
Для рецидивирующих и осложненных форм:
- метронидазол 0,5 г внутрь дважды в сутки неделю или по 1.5 г раз в день 4 суток
- орнидазол 0,5 г внутрь дважды в сутки 5 дней
- тинидазол 1 г раз в сутки 3 дня
Лечение у беременных трихомонадного вагинита проводится со II триместра однократным приемом 2 г метронидазола.
Лечение детей осуществляется метронидазолом из расчета 10 мг/кг массы тела внутрь трижды в сутки 5 дней или орнидазолом из расчета 25 мг/кг массы тела внутрь раз в сутки 5 дней.
Возможности исключительно местного лечения трихомонадного вагинита, например, с помощью метронидазол геля, вызывают определенные сомнения.
Использование препаратов местного действия не позволяет достичь терапевтического уровня концентрации действующего вещества.
Поэтому и эффективность такого лечения значительно ниже, чем при приеме системных препаратов.
В то же время сочетанное лечение с использованием средств местного и системного действия бывает эффективнее терапии монопрепаратами.
Так, при лечении осложненных форм могут применяться дополнительно к таблеткам протистоцидные местнодействующие препараты метронидазола:
- в виде вагинальных таблеток (0,5 г раз в сутки 6 дней)
- в виде 0,75%-ного геля (во влагалище вводится 5г раз в сутки 5 дней)

Трихомониаз часто сочетается с иными половыми инфекциями.
Поэтому врач может назначить дополнительно прием иных лекарственных средств, в том числе комбинированных местного действия.
Именно специалист после проведенных исследований сможет посоветовать, какие свечи применять при трихомонадном вагините.
Часто рекомендуемым средством являются свечи Тержинан, в состав которых входит тернидазол, сульфат неомицина (антибиотик, активный в отношении грамотрицательных и грамположительных бактерий), нистатин (препарат противогрибкового действия), преднизолон (глюкокортикостероидный гормон, ослабляет воспалительный процесс).
В редких случаях при трихомонадном вагините тяжелого течения врачом назначаются капельницы Метрогила.
Проводимые исследования в отношении лечения и профилактики трихомониаза посредством вакцины Солкотриховак показали ограниченные возможности этого метода.
Отмечалось, что ее некоторая эффективность проявляется в случае продолжительных рецидивах инфекции и только в комбинации с протистоцидными препаратами.
Вакцину вводят в дозе 0,5 мл, тремя инъекциями с двухнедельными интервалами, а затем спустя год однократно.
Когда берутся контрольные анализы при лечении трихомонадного вагинита?
При проведении контрольной диагностики методами бактериологического посева, микроскопического исследования неокрашенного мазка необходимо выждать 2 недели после завершения терапевтического курса.
При анализе методом ПЦР – месяц.
Каковы причины рецидивов и тактика лечения в таких случаях?
Особый интерес представляет изучение причин рецидивирования инфекции. Возможно возобновление проявлений заболевания после лечения в связи с:
- повторным заражением от половых партнеров
- снижением эффективности препаратов имидазольного ряда некоторыми микроорганизмами, населяющими влагалище (например, b-гемолитическими стрептококками, способными захватывать активную нитрогруппу действующего вещества)
- развитием устойчивости трихомонад к имидазолам
В первом случае проводят повторный курс одновременно с лечением партнера.
Обращают внимание пациента на необходимость применяемых мер предосторожности (в том числе воздержание от незащищенных половых контактов).
В случае развития второй ситуации перед повторным применением метронидазола проводят лечение амоксициллином или эритромицином для снижения уровня кокковой флоры (устранение относительной резистентности к терапии).
При развитии проблемы по третьему варианту эффективного лечения не существует.
Как предупредить заболевание?
Использование презервативов снижает риск инфицирования трихомониазом.
Однако, поскольку трихомонада может поражать области вне покрытия материалом презерватива, полной защиты достигнуть не удается.
При подозрении на трихомонадный вагинит обращайтесь к опытному гинекологу нашего медицинского центра в Москве.
Что такое трихомониаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Урогенитальный трихомониаз — это передающаяся половым путём инфекция мочеполовой системы, вызванная влагалищной трихомонадой (Trichomonas vaginalis).
Насколько распространён трихомониаз
Что такое трихомониаз, трихомонады и их виды
Причиной заболевания является инфицирование мочеполовых органов влагалищной трихомонадой — одноклеточным жгутиковым простейшим организмом изменчивой формы, который в естественных условиях может существовать и размножаться только в организме человека. Помимо вагинальной трихомонады у человека могут паразитировать ещё два вида — кишечная трихомонада (Pentatrichomonas hominis) и ротовая (Trichomonas tenax), однако их роль в возникновении заболеваний мочеполовой системы не установлена.
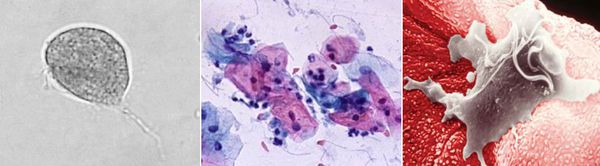
Трихомонада, так как не образует цист и других устойчивых форм, быстро погибает во внешней среде вследствие высыхания, легко разрушается при кипячении, воздействии антисептиков и этилового спирта. Однако может сохранять некоторое время жизнеспособность во влажной среде. Исследованиями установлено, что трихомонады могут выживать до 45 минут на сидениях унитазов, нижнем белье и в воде ванны. [3]
Как можно заразиться трихомониазом
Пути передачи инфекции:
Факторами риска являются:
- случайные половые связи;
- половой контакт, незащищённый барьерной контрацепцией (презервативом);
- злоупотребление алкоголем и наркомания; [7]
- атрофия шейки матки — вследствие снижения защитных свойств из-за уменьшения эстрогенов в тканях; [8]
- наличие других половых инфекций, таких как ВИЧ-инфекция, бактериальный вагиноз, вульвовагинальный кандидоз, генитальный герпес, хламидиоз. [9]
Защищает ли презерватив от трихомониаза
Использование презервативов снижает вероятность заражения. Однако микроорганизмы могут попасть на области, не закрытые ими, поэтому презервативы не могут полностью защитить от трихомониаза [52] .
Передаётся ли трихомониаз во время орального секса
Микроорганизмы способны поражать различные части тела, например, руки или рот. Оральный секс с инфицированным партнёром может привести к заражению трихомониазом ротовой полости [52] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трихомониаза
Чаще трихомониаз диагностируется у женщин, чем у мужчин. У 10-30 % женщин и у 45-50 % мужчин отмечается асимптомное течение заболевания . [10]
Симптомы трихомониаза у женщин
У женщин трихомонады преимущественно поражают влагалище, откуда они могут проникать в уретру, бартолиновы железы, мочевой пузырь и канал шейки матки. В редких случаях трихомонады паразитируют в полости матки, маточных трубах, почечных лоханках и прямой кишке. [11]
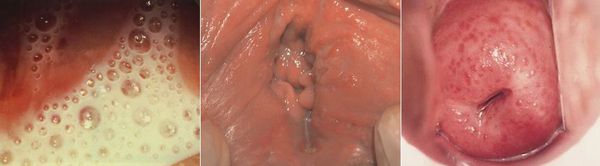
Основными симптомами трихомониаза у женщин являются:
Редкими проявлениями трихомониаза у женщин являются:
- макулярный кольпит (клубничный цервикс) — кровоизлияния в слизистую влагалища и шейку матки, напоминающее ягоду клубники; [12]
- эрозивно-язвенные поражения вульвы и преддверия влагалища. [13]
Симптомы трихомониаза у мужчин
У мужчин трихомонады поражают слизистую оболочку мочеиспускательного канала, нередко проникая в уретральные железы и лакуны. Ввиду неблагоприятных условий для существования в мужской уретре трихомонад, заболевание часто носит транзиторный (временный) характер. Этим же объясняется и большой процент асимптомных форм трихомониаза у мужчин. [14]
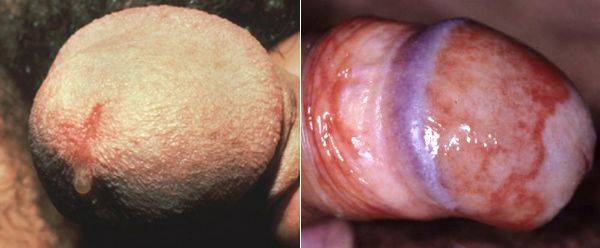
Основными симптомами трихомониаза у мужчин являются:
Редким проявлением трихомониаза у мужчин является баланопостит (воспаление головки и крайней плоти полового члена). Описаны его эрозивно-язвенные формы. [15]
Патогенез трихомониаза
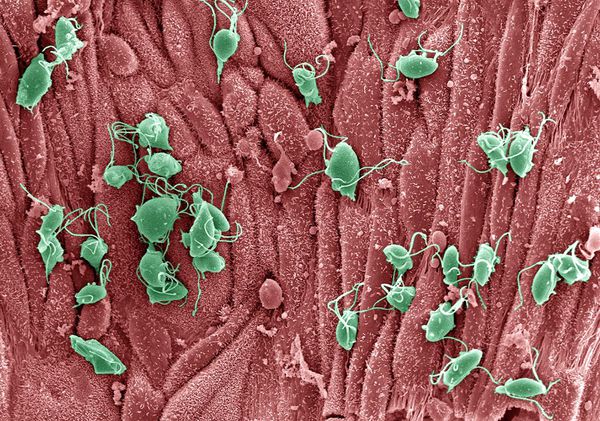
Проникая в урогенитальный тракт человека, трихомонады прикрепляются к эпителиальным клеткам, что приводит к повреждению и воспалительной реакции клеток эпителия. В этой реакции важное значение имеет адгезин — белок, продуцируемый паразитом. [16]
Трихомонады выделяют многочисленные протеолитические ферменты, которые участвуют в цитотоксичности, гемолизе (разрушении эритроцитов и выделении гемоглобина) и уклонении от иммунных реакций. Ферменты находятся во влагалищных выделениях инфицированных женщин вместе с антителами, которые их распознают. Важную роль играет фермент муциназа, который значительно облегчает проникновение трихомонад в слизистые оболочки. [17]
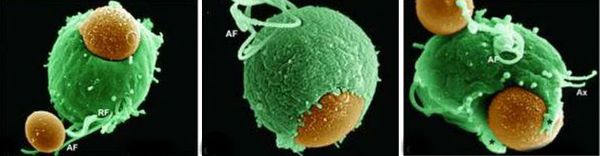
Трихомонадная инфекция вызывает клеточный, гуморальный и секреторный иммунные ответы. Однако эти реакции не способны защитить пациентов от реинфекции, поэтому повторное инфицирование встречается часто. Антитела и компоненты комплемента, присутствующие в сыворотке крови и секрете половых желез у некоторых больных, могут воздействовать на паразита путём стимуляции нейтрофилов, которые способствуют уничтожению трихомонад через классическую систему комплемента. Также антитела могут блокировать адгезию (прилипание) паразита к поверхности слизистой оболочки. [21]
Классификация и стадии развития трихомониаза
По Международной классификации болезней 10-го пересмотра трихомониаз разделяют на:
A59.0 Урогенитальный трихомониаз;
- Бели (вагинальные выделения), вызванные Trichomonas vaginalis; (N51.0), вызванный Trichomonas vaginalis;
A59.8 Трихомониаз других локализаций;
A59.9 Трихомониаз неуточнённый.
Стадии заболевания
После скрытого (инкубационного) периода, продолжающегося от 4 до 28 дней с момента заражения, приблизительно у 40-50% мужчин появляются признаки уретрита в виде слизистых выделений из уретры, а у 70-90% женщин — признаки вульвовагинита, характеризующегося зудом, жжением и наличием обильных мутных выделений из влагалища. [10] В остальных случаях болезнь протекает первоначально бессимптомно. В дальнейшем, если вовремя не получено лечение, развитие заболевания происходит по следующим сценариям:
- Длительное бессимптомное носительство, при котором нет никаких субъективных и объективных симптомов.
- Длительное рецидивирующее течение, при котором симптомы заболевания могут временно возобновляться и самопроизвольно исчезать.
- Ранее развитие осложнений может возникать как при течении заболевания с клиническими симптомами, так и при бессимптомном течении.
- Позднее развитие осложнений возникает при длительно текущем бессимптомном или хроническом рецидивирующем процессе.
Осложнения трихомониаза
В отличии от других половых инфекций – хламидийной и гонококковой — осложнения при трихомониазе встречаются гораздо реже.
Осложнения у мужчин
Эпидидимит — воспаление придатка яичка, очень редкое осложнение трихомонадной инфекции. Чаще всего это хронический процесс, хотя встречаются описания острых форм. [22]
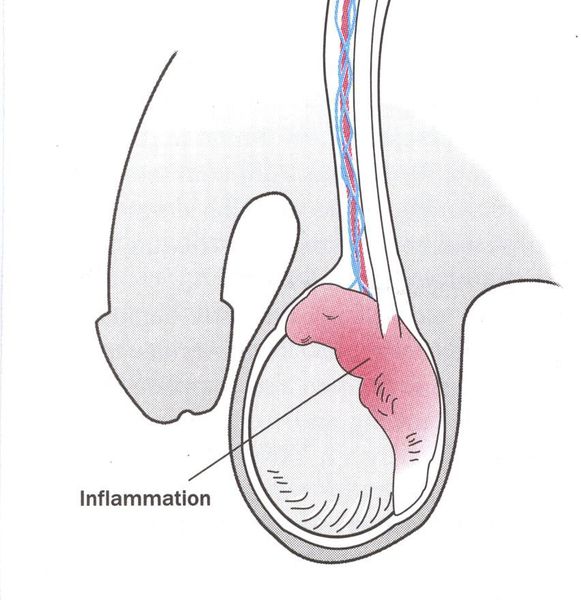
Редким осложнением трихомониаза является простатит. Сообщается о нескольких случаях хронического простатита, вызванного трихомонадной инфекцией. [23]
Нарушение фертильности. Проведенные исследования показывают негативное воздействие трихомонад на сперматозоиды мужчин в виде снижения их подвижности. [24]
Сообщается также о случае трихомонадного двухстороннего конъюнктивита. [31]
Осложнения у женщин
Воспалительные заболевания малого таза, вызванные вагинальной трихомонадной инфекцией, являющиеся причиной трубного бесплодия и синдрома хронической абдоминальной боли, описаны, в основном, у ВИЧ-позитивных женщин. [25]
Проведённые исследования указывают на повышенный риск преждевременных родов, рождения ребёнка с низким весом у инфицированных влагалищной трихомонадой женщин. [26]
Также трихомонадная инфекция в 2-3 раза увеличивает риск заражения ВИЧ. [32]
Очень редким осложнением трихомониаза является цистит. В медицинской литературе описано всего несколько случаев. [33]
Прочие осложнения
Сообщалось о паранефральном абсцессе [27] , абсцессе головного мозга [28] у новорождённого, абсцессе срединного шва полового члена [29] у мужчины, вызванных вагинальной трихомонадой.
Описаны случаи неонатальной трихомонадной пневмонии у новорождённых, успешно вылеченных метронидазолом. [30]
Диагностика трихомониаза
Для диагностики трихомониаза применяются микроскопические, цитологические, бактериологические, молекулярные лабораторные тесты и инструментальные методы обследования.
Показаниями для диагностики трихомониаза являются [2] :
- наличие признаков воспалительного процесса мочеполовых органов;
- беременность (при постановке на учёт по поводу беременности, при сроке беременности 27-30 недель и 36-40 недель, при поступлении на роды без документов о результатах обследования на половые инфекции);
- предстоящие оперативные вмешательства на половых органах и органах малого таза;
- бесплодие и выкидыши в анамнезе;
- половые контакты с больными половыми инфекциями;
- сексуальное насилие.
Микроскопическое исследование
Микроскопия окрашенного препарата (окраска по Романовскому, Папаниколау) не рекомендуется из-за субъективизма при интерпретации результатов исследования. [2]
Культуральное исследование
Молекулярно-биологические методы
Материалом для исследования методом ПЦР при диагностике трихомониаза являются:
- у женщин: выделения из уретры, канала шейки матки, влагалища, первая порция мочи);
- у мужчин: выделения или соскоб из уретры, первая порция мочи, секрет предстательной железы, в редких случаях — сперма. [2]
Требования для получения достоверных результатов исследования:
- Забор материала должен осуществляться не ранее чем через месяц после полученного лечения.
- При отсутствии или скудных выделениях из уретры забор материала должен проводиться через 2-3 часа после последнего мочеиспускания, а при наличии обильных выделений — через 10-15 минут после мочеиспускания.
- Во время менструации забор материала для исследования проводить запрещается.
- Должны быть соблюдены сроки и условия доставки образцов в лабораторию.
Серологическое исследование
Метод иммуноферментного анализа (ИФА) для обнаружения антител классов IgA, IgM и IgG к антигенам T. vaginalis применять не допустимо. [2]
Применение биологических (парентеральное введение пирогенала, гоновакцины), химических (внутриуретральное введение растворов серебра) и алиментарных провокаций (приём алкоголя и острой пищи) с целью повышения выявляемости трихомонад при проведении лабораторных тестов нецелесообразно, так как эффективность этого метода не доказана. [2]
Лечение трихомониаза
Многочисленными исследованиями и клиническими испытаниями было установлено, что наиболее эффективными препаратами для лечения трихомониаза являются препараты группы 5-нитроимидазолов, а среди них — метронидазол, тинидазол и орнидазол.
Современными отечественными и зарубежными руководствами предложены следующие схемы лечения этими препаратами.
Метронидазол (Трихопол, Метрогил, Флагил) — эффективность его применения составляет 90-95%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 7 дней [36] или 2,0 г перорально однократно. [37]
Для осложнённых форм: 500 мг перорально 3 раза в сутки в течение 7 дней или 2,0 г внутрь 1 раз в сутки в течение 5 дней. [38]
Для беременных: 2,0 г однократно (лечение проводится не ранее II триместра беременности). [39]
Для детей: 10 мг на кг массы тела перорально 3 раза в сутки в течение 5 дней. [40]
Тинидазол (Фазижин, Тиниба) — эффективность применения составляет 86-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней или 2,0 г перорально однократно. [35]
Для осложнённых форм: 2,0 г перорально 1 раз в сутки в течение 3 дней. [37]
Орнидазол (Тиберал, Гайро, Дазолик) — эффективность применения составляет 90-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней [41] или 1,5 г перорально однократно. [42]
Для осложнённых форм: 500 мг перорально 2 раза в сутки в течение 10 дней. [38]
Для детей: 25 мг на кг массы тела перорально 1 раз в сутки в течение 5 дней. [39]
Другие препараты из группы 5-нитроимидазолов — менее распространены и изучены, чем вышеизложенные препараты, однако применяются в клинической практике:
- Тенонитрозол (Атрикан) — 250 мг перорально 2 раза в день в течение 4 дней; [43]
- Ниморазол (Наксоджин) — схемы применения при неосложнённом трихомониазе: 2,0 г перорально однократно или 1,0 г перорально через каждые 12 часов – три приёма, или 250 мг перорально 2 раза в день в течение 6 дней. [44]
- Секнидазол (Тагера) — 2,0 г перорально однократно (эффективность 97%). [45]
Причины неудач в лечении
В 5 % случаев трихомонады устойчивы (резистентны) к перечисленным препаратам [46] . Центры по контролю за заболеваемостью (США) в таких случаях рекомендуют увеличить дозировку и длительность применения медикаментов [47] : Метронидазол — 2,0 г перорально однократно в сутки в течении 7 дней или Тинидазол 2,0 г перорально однократно в сутки в течении 7 дней.
Дисульфирам-подобная реакция на препараты
Нитроимидазолы блокируют и снижают выработку фермента алкоголь-дегидрогеназы, что приводит к повышению уровня и накапливанию токсического ацетальдегида в крови. При приёме алкоголя в любых концентрациях во время лечения препаратами, входящими в группу нитроимидазолов, через 10-20 минут возникает реакция в виде тошноты, рвоты, головной боли, затруднения дыхания, судорог. Длительность её составляет несколько часов. Реакция наблюдается при приёме метронидазола, тинидазола [48] и орнидазола [49] .
Помимо исключения алкоголя, рекомендаций по изменению привычек или особенностям питания при лечении трихомониаза нет.
Установление излеченности трихомонадной инфекции
Проводится через две недели после окончания лечения микроскопией и культуральным посевом и через 4 недели методом ПЦР. При отрицательных результатах лабораторных тестов пациенты дальнейшему наблюдению не подлежат. [2]
Можно ли заниматься сексом при трихомониазе
Заниматься сексом можно через 7-10 дней после завершения лечения трихомониаза. Примерно каждый пятый выздоровевший заражается вновь в течение трёх месяцев после окончания лечения. Чтобы избежать повторного заражения, лечение должны пройти все сексуальные партнеры. Если симптомы возникли снова, нужно пройти повторное обследование [52] .
Прогноз. Профилактика
Прогноз при раннем выявлении и вовремя начатом лечении благоприятный. При неосложнённых формах трихомонадной инфекции после однократного курса выздоровление составляет 95-100%. Лица с осложнёнными формами и метронидазол-устойчивыми формами заболевания после проведённого лечения должны находиться под динамическим наблюдением.
Половые партнёры больных трихомониазом должны быть пролечены независимо от результатов их обследования на наличие трихомонад.
Самой эффективной мерой профилактики является использование презервативов при случайных половых контактах.
Ввиду бессимптомного течения инфекции лицам, имеющим несколько половых партнёров в год или случайные половые связи, рекомендовано ежегодное обследование на наличие трихомонад.
В настоящее время вакцины, предотвращающей заражение трихомониазом, не создано. В 80-е годы прошлого века была создана коммерческая вакцина Солкотриховак, состоящая из лиофилизата Lactobacillus acidophilus, которая по утверждению фирмы-производителя оказывает положительный эффект при рецидивирующем трихомониазе и бактериальном вагинозе. [50] Однако последующими исследованиями предположение о том, что защитный механизм действия вакцины связан на антигенном сходстве применяемых штаммов лактобацилл и вагинальной трихомонады, было отвергнуто. [51]
Трихомониаз является одним из наиболее распространенных заболеваний мочеполового тракта и занимает первое место среди заболеваний, передающихся половым путем. В мире трихомониазом ежегодно заболевают 170 млн. человек.
Это заболевание одинаково часто поражает как женщин, так и мужчин. У девочек трихомонадная инвазия встречается крайне редко.
Возбудителем мочеполового трихомониаза является влагалищная трихомонада, она относится к простейшим, классу жгутиковых, роду трихомонад и представляет собой подвижный одноклеточный организм, приспособившийся в процессе эволюции к жизни в органах мочеполовой системы человека. Благодаря движениям жгутиков и колебанию ундулирующей мембраны, трихомонада совершает толчкообразные, вращательные и слабопоступательные движения. Размножение ее происходит путем простого поперечного деления; оптимальными условиями развития трихомонады является рН среды 5,5—6,5. Поэтому трихомонады интенсивно размножаются во время и после менструации, что связано с изменением кислотности содержимого влагалища в этот период.
В настоящее время известно более 50 разновидностей трихомонад, различаемых по величине, форме клетки, числу жгутиков и т.д.
У человека паразитируют только 3 вида трихомонад: урогенитальные, ротовые и кишечные.
Урогенитальные трихомонады являются самостоятельным видом, морфологически и культурально отличающимся от ротовых и кишечных трихомонад. В естественных условиях они обитают только в мочеполовых органах человека и не поражают животных.
У женщин местом обитания трихомонад является влагалище, у мужчин — предстательная железа и семенные пузырьки. Мочеиспускательный канал может поражаться как у мужчин, так и у женщин.
Мочеполовая трихомонада передается при половом контакте.
Без лечения эти простейшие не покидают организм хозяина и способны вызвать всевозможные осложнения.
Клиника
Трихомониаз — это многоочаговое заболевание.
Местом внедрения трихомонад у женщин является слизистая влагалища. На слизистые оболочки мочеполового тракта простейшие попадают при контакте с больным трихомониазом человеком или носителем трихомонад. Трихомонады фиксируются на клетках плоского эпителия слизистой оболочки, проникают в железы и лакуны. Затем постепенно патологический материал попадает в уретру и цервикальный канал, распространяется по поверхности слизистых оболочек. Вульвиты, вестибулиты, бартолиниты, цервициты редко бывают первичными, они возникают вторично и сочетаются с кольпитами. Встречается и восходящая инфекция мочеполовых органов. Внутренний зев шейки матки является своего рода границей распространения урогенитальных трихомонад вверх благодаря циркулярному сжатию мускулатуры шейки матки и резко щелочной реакции секрета эндометрия. Эти защитные барьеры теряют свою силу во время менструаций, абортов и родов. Кроме того, ритмические движения матки во время полового акта являются предрасполагающими факторами для всасывания урогенитальных трихомонад, находящихся в шейке матки, в ее полость. При проникновении трихомонад в трубы возникает трихомонадный сальпингит. Изолированного воспаления яичников, как правило, не бывает, обычно это поражение наблюдается совместно с поражением маточных труб. Урогенитальные Трихомонады проникают внутрь яичника через раневую поверхность лопнувшего граафова пузырька. Могут возникать тубоовариальные образования. Уретрит может быть как первичным, так и вторичным. Чаще всего поражается передняя часть уретры, однако, иногда инфекция распространяется в заднюю часть уретры и возникает тотальный уретрит, при длительном течении которого возможно образование множественных стриктур. Могут присоединиться парауретрит, цистит и даже пиелит.
В зависимости от длительности заболевания и интенсивности реакции организма на внедрение возбудителя различают следующие формы трихомониаза:
1. Свежий: острый, подострый и торпидный (малосимптомный).
2. Хронический (торпидное течение и давность заболевания свыше 2 месяцев или не установленная длительность заболевания): трихомонадоносительство (при наличие трихомонад в отделяемом из влагалища отсутствуют объективные и субъективные симптомы заболевания).
Ни один из клинических признаков трихомонадной инфекции не является строго специфичным.
При остром трихомониазе воспалительный процесс протекает бурно с обильными раздражающими кожу выделениями и сильным зудом наружных половых органов. Беспокоят жжение и болезненность при мочеиспускании.
Жалобы появляются вскоре после начала половой жизни или случайной половой связи. Инкубационный период при трихомониазе равен в среднем 5—15 дням. Клинические проявления воспалительного процесса усиливаются после менструации.
При осмотре выявляют воспалительные изменения от умеренной гиперемии свода влагалища и шейки матки до обширных эрозий, петехиальных геморрагий и опрелости в области промежности. Весьма характерным, но не постоянным симптомом является наличие гранулематозных, рыхлых поражений слизистой оболочки шейки матки красного цвета (малиновая шейка матки). В области заднего свода отмечается скопление жидких серовато-желтых, пенистых выделений, которые свободно вытекают из влагалища, раздражая кожу. В области преддверия влагалища могут образовываться остроконечные кондиломы. При вовлечении в воспалительный процесс уретры ее губки нередко отечны и гиперемированы, можно выдавить небольшое количество гнойных выделений при массаже. При пальпации уретры отмечаются ее болезненность и пастозность. Может иметь место гиперемия устьев протока большой вестибулярной железы.
При кольпоскопии на слизистой оболочке влагалища и влагалищной части шейки матки обнаруживают точечные кровоизлияния (симптом клубничной шейки). Очаги воспаления при окраске раствором Люголя йоднегативны.
При подостром процессе симптомы незначительны, выделения необильны.
Для торпидной формы трихомониаза характерно незначительное число объективных и субъективных симптомов или их полное отсутствие. У женщин слизистые оболочки влагалища и наружных половых органов имеют нормальную окраску или слегка гиперемированы, выделения из влагалища молочного цвета, их количество незначительно. Стертые признаки воспалительного процесса (нерезко выраженная очаговая или диффузная гиперемия, петехии) выявляются лишь при кольпоскопии.
Переход инфекции в хроническую стадию происходит путем постепенного стихания острых и подострых явлений. Однако могут возникать периодические обострения, которые чаще всего обусловлены половыми сношениями, употреблением алкоголя, снижением сопротивляемости организма, нарушением функции яичников и изменениями рН содержимого влагалища.
Хронический мочеполовой трихомониаз, как правило, представляет собой смешанный протозойно-бактериальный процесс, поскольку трихомонада является резервуаром для хламидий, уреаплазм, гонококков, стафилококков и другой флоры. Только у 10,5% больных трихомониаз протекает как моноинфекция, в 89,5% случаев выявляют смешанные трихомонадные инфекции в различных комбинациях. По нашим данным, наиболее часто влагалищная трихомонада встречается в ассоциации с микоплазмами (47,3%), гонококками (29,1%), гарднереллами (31,4%), уреаплазмами (20,9%), хламидиями (18,2%), грибами (15,7%).
Способность урогенитальных трихомонад к фагоцитозу гонококков, хламидий, микоплазм, грибов и вирусов способствует количественному уменьшению последних, что может привести к снижению антигенного и токсикогенного воздействия на организм женщины, а это приводит к уменьшению фагоцитарной реакции и снижению иммунного ответа организма на инфекционный фактор. В связи с этим часто наблюдается малосимптомное, вялое течение воспалительного процесса. Под влиянием протистоцидной терапии урогенитальные трихомонады, как правило, исчезают. Однако клиническое выздоровление наступает не всегда — остаются посттрихомонадные воспалительные процессы. Формированию их способствует то обстоятельство, что с гибелью урогенитальных трихомонад воспаление поддерживает обильная микрофлора, которая сопровождает трихомониаз. Посттрихомонадный воспалительный процесс после лечения диагностируется у 14,6—48,2% женщин.
Кроме того, лечение трихомониаза протистоцидными препаратами ведет к освобождению флоры, находящейся внутри трихомонады, и поддержанию процесса воспаления. При смешанных процессах осложнения у больных наблюдаются в 2 раза чаще и носят более глубокий характер. Значительные нарушения, развивающиеся в организме больных смешанными урогенитальными инфекциями, с трудом поддаются коррекции терапевтическими средствами, что обусловливает крайне упорное течение процесса, несмотря на применение этиотропной терапии и способствует появлению рецидивов. Рецидивы возникают в 20% случаев.
Под трихомонадоносительством следует понимать наличие трихомонад в организме человека при отсутствии клинических признаков заболевания. Частота трихомонадоносительства, по данным разных авторов, составляет от 2 до 41%. Истинное число трихомонадоносителей неизвестно. Трихомонадоносительство зависит как от штамма трихомонад, так и от особенностей организма хозяина. Сложное антигенное строение наружной поверхности урогенитальных трихомонад (как и разнообразие мозаики эритроцитов) способствует образованию антитрихомонадных антител (AT), выявляемых серологическими реакциями. Не исключено, что по антигенной детерминанте различные серологические штаммы урогенитальных трихомонад могут быть похожими на антигены эритроцитов, которые ответственны за выработку нормальных AT, постоянно циркулирующих в сыворотке крови с момента рождения индивида. У трихомонадоносителя естественный иммунный ответ на внедрение трихомонадных антигенов, родственных антигенам собственных эритроцитов, развивается в недостаточной степени. Играет свою роль и местный клеточный иммунитет. Трихомонадоносители, как и больные с вялотекущим воспалительным процессом, представляют серьезную опасность в эпидемиологическом отношении, являясь источником распространения трихомониаза.
Лечение
Лечение мочеполового трихомониаза является одной из актуальных и серьезных задач, стоящих перед врачами всех стран мира, что обусловлено высоким уровнем заболеваемости этой инфекцией, отсутствием гарантированного этиологического излечения трихомониаза и значительным удельным весом посттрихомонадных осложнений.
Для лечения трихомониаза используется множество протистоцидных средств, таких как Метронидазол, Трихопол, Тинидазол, Тиберал, Наксоджин и т.д. Местное лечение трихомониаза назначают при наличии противопоказаний к применению Метронидазола, а также больным с торпидным рецидивирующим течением заболевания. Для местного лечения при кольпитах применяют Клион-Д, Тержинан, Макмирор и т.д.
В научно-поликлиническом отделении Научного центра акушерства, гинекологии и перинатологии РАМН (директор — Кулаков В.И.) под наблюдением находилось 77 женщин, страдающих сахарным диабетом 1-го типа, у которых был диагностирован трихомонадный вульвовагинит.
Все женщины были разделены на 3 группы. В 1-ю группу вошло 25 пациенток, которым было назначено лечение Метронидазолом по 1 таблетке (0,5 мг) 3 раза в день на протяжении 10 дней. Из них 11 пациенткам был поставлен диагноз острой трихомонадной инфекции, 9 — обострение хронической и 5 — трихомонадоносительство.
В.В.Панкратов
Кафедра акушерства и гинекологии (зав. – проф. Л.Д.Белоцерковцева) Сургутского государственного университета
Трихомониаз является одним из широко распространенных заболеваний мочеполового тракта. По данным ВОЗ около 10% населения поражено трихомонадной инфекцией. Трихомонадная инфекция часто сочетается с бактериальной или вирусной, что требует комплексного обследования и лечения больных. Сочетание трихомониаза с бактериальным вагинозом достигает 32%, с генитальным кандидозом – 17%. По нашим данным трихомонадный вагинит в виде моноинфекции встречается у 12-28% женщин.
Инфекционным агентом при трихомониазе является Trichomonas vaginalis – одноклеточное жгутиковое простейшее, относящееся к высшим процистам Protozoa, классу жгутиковых Flagella, семейству Trichomonadidae, роду Trichomonas. Человек является носителем трех видов трихомонад: Trichomonas tenax (содержимое полости рта), Trichomonas hominis (комменсал толстого кишечника), Trichomonas vaginalis.
Ведущим звеном патогенеза трихомониаза является прикрепление T. vaginalis к клетке вагинального эпителия. При этом происходит амебовидная трансформация трихомонады, образование псевдоподий ее цитоплазматической мембраны, выработка белков-адгезинов и лиганд-рецепторное взаимодействие с клеткой хозяина.
Передача возбудителя происходит при половых контактах. Крайне редко заражение трихомониазом наблюдается контактно-бытовым путем. После прикрепления к вагинальным эпителиоцитам T. vaginalis потенцирует слущивание эпителия, разрыхляет его и проникает в межклеточные пространства, что способствует инвазии бактериальной флоры. Это объясняет преобладание смешанных инфекционных поражений при урогенитальном трихомониазе.
Под нашим наблюдением находились 46 женщин с острым трихомониазом. В клинической картине последнего преобладали цервицит, кольпит и уретрит, которые проявлялись обильными желто-зеленого цвета пенистыми белями, зудом, дизурическими расстройствами, диспареунией, гиперемией слизистой вульвы, влагалища и шейки матки, повышением рН выделений более 5,0.
Смешанная трихомонадная инфекция приводит к нарушениям микроценоза влагалища и необходимости выявления других ИППП. Выявление T. vaginalis проводилось с использованием микроскопического, культурального и генотипического методов исследования.
Материалом для исследования служили: отделяемое цервикального канала, влагалища, моча.
Первичную диагностику трихомониаза проводили на основании данных микроскопии нативного и окрашенного по Граму мазка. Причем микроскопию нативного мазка осуществляли сразу после взятия материала. Сочетание микроскопии нативного и окрашенного мазков было эффективным в диагностике трихомониаза в 87% наблюдений.
Традиционным методом диагностики трихомониаза является культивирование в бульонной культуре в среде Джонсона-Трасселя. Эффективность культурального метода диагностики составила 98%.
Определение специфических участков генома T. vaginalis с помощью ПЦР стали применять в конце 90-х гг. ХХ века. Анализ участков ДНК влагалищной трихомонады позволил добиться 97% чувствительности и 98% специфичности (рис. 1).
Рис. 1. Эффективность различных методов диагностики трихомониаза.
Учитывая многоочаговость поражения урогенитальным трихомониазом предпочтение следует отдавать системному назначению антипротозойных средств с обязательным использованием местной терапии.
Для лечения урогенитального трихомониаза широко используются препараты группы нитроимидазолов. При отсутствии микстинфекции назначение препаратов с выраженной анаэробной активностью (тинидазол и орнидазол), приводит к подавлению лактобациллярной флоры и способствует повреждению микроценоза влагалища. То же относится к препаратам с трихомонацидным действием для местного применения, так как они содержат метронидазол или тернидазол. Кроме того, местное лечение урогенитального трихомониаза в виде монотерапии достигает клинического и микробиологического эффекта всего в 40-73% .
В связи с этим, использование тенонитрозола (Атрикан) – антипротозойного препарата с высокой избирательностью воздействия на урогенитальные трихомонады является оправданным выбором патогенетической терапии. Атрикан-250 назначали по 0,25г (1 капсула) 2 раза в день в течение 4 дней.
Следует отметить, что практически все нитроимидазолы ингибируют алкогольдегидрогеназу. Поэтому пациенток перед началом лечения предупреждали, что прием алкоголя может привести к развитию тяжелых побочных реакций и снизить эффективность терапии.
Однако, у всех больных, находившихся под нашим наблюдением, на фоне трихомонадной инфекции выявлялась высокая бактериальная обсемененность влагалища и качественные изменения состава микрофлоры нижних половых органов. Для коррекции состава влагалищного биотопа был использован комбинированный препарат Полижинакс. Полижинакс является препаратом, представленным в форме капсул вагинальных, включающих:
- два антибиотика: неомицин и полимиксин В. Неомицин, являясь аминогликозидом широкого спектра действия, активен в отношении большинства Грам+ и Грам- кокков, Грам+ бацилл, таких как коринебактерии, стафилококки, энтерококки. А также – и Грам- бацилл, таких как Е. сoli, Enterobacteraerogenes, Haemophilusinfluencae, Klebsiellapneumoniae, Proteusvulgaris. Полимиксин В – антибиотик полипептидной группы является активным в основном в отношении Грам- бактерий, таких как Pseudomonasaeruginosa, исключая род Proteus u Neisseria.
-Нистатин – противогрибковый препарат, обладающий invitro и invivo фунгицидным и фунгистатическим действием является активным по отношению к дрожжеподобным грибам Candida, Histoplasma, Coccidioides, Cryptocoques.
Учитывая спектр действия препарата, Полижинакс эффективен для лечения вагинального кандидоза и неспецифических бактериальных вагинитов. Полижинакс рекомендовали применять дважды в сутки по 1 вагинальному шарику в течение 6 дней одновременно с приемом Атрикана.
Контроль за результатами исследования проводили на основании клинических данных, субъективной оценки излеченности больными, бактериоскопического исследования, культуральной идентификации микроорганизмов влагалищного биотопа и проведения полимеразной цепной реакции к фрагментам ДНК T.vaginalis через 3 месяца после проведенного лечения.
При контрольном гинекологическом обследовании и сборе жалоб на фоне комбинированной терапии Атриканом и Полижинаксом отмечено клинической улучшение и положительная динамика лабораторных показателей (рис. 2).
Рис. 2. Динамика клинических и субъективных симптомов на фоне комбинированной терапии.
Следует отметить, что большинство пациенток (31 – 84,8%) отмечали быстрое купирование белей и зуда на фоне проводимого лечения. При контрольном обследовании различия между субъективной оценкой и клиническими данными не превышали 14,3%.
При исследовании рН и общей бактериальной обсемененности влагалищной среды отмечено стойкое прогрессивное снижение этих показателей на фоне проводимой терапии (Рис. 3).
Использование в составе терапии Атрикана позволило добиться эрадикации T. vaginalis у 95,6% больных. У двух больных тенонитрозол оказался неэффективным. Им был назначен орнидазол по 1000мг в течение 5 дней в сочетании с нитроксолином, что привело к излечению трихомониаза.
Рис. 3. Динамика уровня рН и количества микроорганизмов в составе вагинального отделяемого на фоне лечения Атриканом и Полижинаксом.
Изменения микроценоза влагалища, регистрировавшиеся при первичном обследовании, постепенно регрессировали у всех больных. У подавляющего большинства женщин (69,6%) бактериальный состав вагинального отделяемого приближался к норме уже через 1-2 дня после окончания использования Полижинакса.
При контрольном обследовании через 3 месяца ни у одной больной не был выявлен трихомониаз. Нарушения микроценоза влагалища отмечены у 41,3% женщин.
Это говорит о стойкости нарушений микроценоза влагалища и предрасполагающих механизмов их развития. Адекватная коррекция микроценоза половых органов у женщин, перенесших трихомониаз, по-видимому, должна включать применение препаратов пробиотиков, неспецифическую терапию.
Определение этиологической роли сопутствующих T.vaginalis возбудителей представляет значительные трудности. Это связано с полимикробным составом патологических бактериальных ассоциаций и невозможностью выделить ведущего патогена в ассоциации. При трихомониазе невозможно сопоставление первичного обследования с результатами динамического лабораторного наблюдения, так как это требует значительного времени. Поэтому выбор терапии трихомониаза должен осуществляться не только на основании выделения трихомонад из половых путей женщины, но и с учетом бактериальных возбудителей, часто сопутствующих трихомонадам. Известно, что на фоне любой антибактериальной, антипротозойной терапии резко изменяется состав микрофлоры влагалища с увеличением количества дрожжевых грибов.
Полижинакс обладает широким спектром антибактериальной и антимикотической активности, что позволяет использовать его при различных нарушениях микроценоза влагалища.
Атрикан – высокоэффективный трихомонацидный препарат может использоваться в виде монотерапии при неосложненном трихомониазе (моноинфекции).
Применение Атрикана в сочетании с Полижинаксом позволяет не только провести эффективное трихомонацидное лечение, но и подавить рост патогенной бактериальной флоры и препятствовать развитию генитального кандидоза.
Читайте также:

