Как понять что у тебя ротавирусная инфекция
Обновлено: 25.04.2024
Ротавирусная инфекция вызывается одноименным вирусом.
Это заболевание еще называют ротавирозом, ротавирусным энтероколитом, желудочным или кишечным гриппом (последнее название обусловлено совпадением вспышек ротавирусной инфекции с эпидемиями гриппа).
Ротавирусная инфекция отличается сезонностью, наиболее часто она диагностируется в зимне-весенний период (с декабря по май). Вспышки болезни обусловлены плохим проветриванием помещений, редкой влажной уборкой и продолжительностью тесных контактов большого количества людей в помещении.
Этим заболеванием страдают как взрослые, так и дети, однако у последних оно протекает тяжелее. Считается, что в возрасте до 5 лет каждый ребенок перенес ротавирусную инфекцию. У взрослых на тяжесть течения заболевания влияет иммунитет, в случае его ослабления (СПИД, онкозаболевания, прием некоторых лекарств) болезнь протекает тяжелее.
Пути передачи
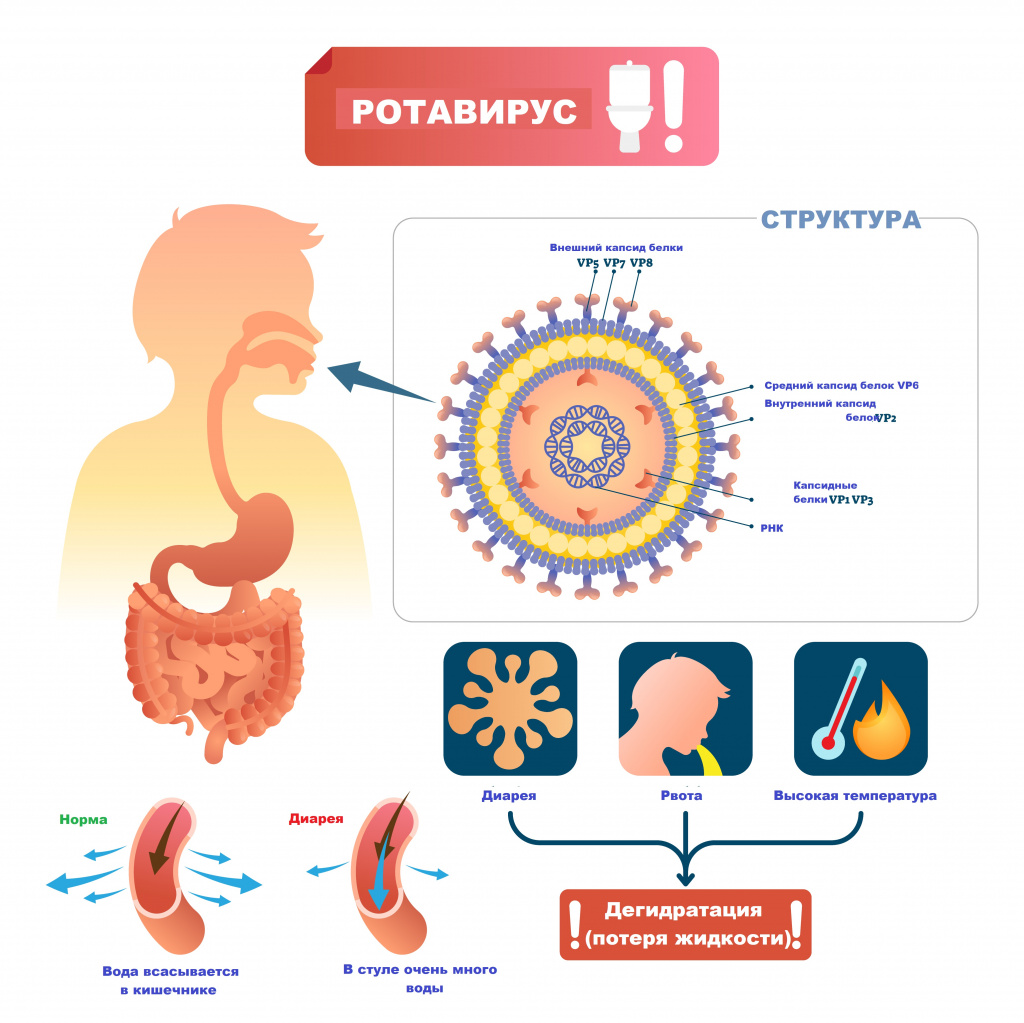
Главным механизмом передачи ротавирусной инфекции является фекально-оральный.
Чаще всего люди заражаются данным вирусом при употреблении загрязненной воды, что во многом обусловлено постоянным спуском неочищенных сточных вод в открытые водоемы.
Из пищевых продуктов наиболее опасны в плане передачи вируса молоко и молочные продукты, хотя возможно заражение и через немытые овощи и фрукты.
Контактно-бытовой механизм передачи инфекции чаще наблюдается внутри одной семьи или в местах коллективного проживания людей (общежития, коммунальные квартиры).
Не исключается и воздушно-капельный путь проникновения ротавируса в организм: при кашле, чихании, что особенно актуально для детских коллективов.
Инкубационный период составляет 1-5 суток, но чаще всего - 2-3 дня. Острый период продолжается 3-4 суток (начальная фаза 12-24 часа, фаза разгара 2-3 суток). Период выздоровления длится 4-5 дней. Окончательное выздоровление наступает через 7-10 суток.
Ротавирусная инфекция у детей
Стул во время болезни имеет отличительные особенности. В первые сутки он желтого цвета, водянистый, затем приобретает серо-желтый оттенок и глинообразный вид.
Также для ротавируса характерно поражение верхних дыхательных путей. Появляется насморк, отмечается гиперемия слизистых мягкого неба, небных дужек, язычка. У детей изменения слизистых наблюдаются чаще, чем у взрослых.
Аппетит снижен или отсутствует. Рвота возникает сразу после еды, но возможно ее появление и на голодный желудок (слизью).
Ребенок жалуется на боли в животе. На обезвоживание организма указывают характерные признаки:
- сонливость, вялость, заторможенное состояние;
- плач без слез;
- сухость губ и ротовой полости;
- дряблость кожных покровов;
- отказ от питья;
- рвота сразу после употребления жидкости.
Ротавирусная инфекция у взрослых
Как правило, у взрослых заболевание протекает без значительного повышения температуры, выраженной рвоты или поноса.
Больной отмечает слабость, отсутствие аппетита, но возможно и бессимптомное течение заболевания.
При тяжелом течении ротавирусной инфекции наблюдается:
- выраженная интоксикация;
- резкая слабость;
- адинамия;
- апатия;
- сниженное артериальное давление вследствие развития сердечно-сосудистой недостаточности:
- уменьшение количества выделяемой мочи, в которой выявляется белок и патологический осадок;
- стул водянистый, более 16 раз в сутки;
- рвота многократная.
Следует отличать ротавирусную инфекцию от пищевых токсикоинфекций, холеры, сальмонеллеза, иерсиниоза. Для этого проводится дифференциальная диагностика.
Диагноз ставится на основании клинических данных при положительных результатах лабораторных анализов.
В обязательном порядке делается копрограмма. При инфицировании ротавирусом в фекалиях обнаруживают антиген ротавирусной инфекции.
Также сдается кровь на общий анализ. В сыворотке крови находят антитела (но только после выздоровления).
Ротавирусная инфекция, которую так же называют ротавирусный гастроэнтерит, или в просторечии - желудочный или кишечный грипп) -острая кишечная инфекция, возбудителем которой является Ротавирус человека из рода Rotavirus.
Вероятность заболеть высока у людей любого возраста, однако чаще инфицируются дети раннего возраста- от полугода до двух лет.
Источником ротавирусной инфекции может быть как больной человек, так и здоровый вирусоноситель. Попадая в тело человека возбудитель активно размножается в клетках слизистой оболочки желудка и тонкого кишечника вызывая соответствующую клиническую картину гастроэнтерита, нарушается переваривание пищи, что приводит к развитию обезвоживания вследствие диареи ( поноса) и, уже с первого дня заболевания вирус выделяется в окружающую среду с калом.
Главный путь распространения ротавирусной инфекции - фекально-оральный: от человека к человеку, через зараженные предметы, немытые руки, пищу. Возбудитель долго сохраняет жизнеспособность в водной среде, как в открытых водоемах , так и в хлорированной воде ( бассейны). Так же вероятен и воздушно капельный путь передачи- при чихании, кашле.
Инкубационный период - от 1 до 5 дней.
Начало заболевания острое: повышается температура до 39 С, что сопровождается общим недомоганием, слабостью, появляются сильные, схваткообразные боли в животе, рвота. Довольно быстро к этим симптомам присоединяется диарея ( стул жидкий, частый, желтоватого цвета, с неприятным резким кислым запахом). Так же характерно покраснение глаз, слизистой задней стенки глотки и небных дужек, мягко выраженные катаральные явления.

Симптомы не являются строго специфичными, они могут сопровождать и другие опасные острые кишечные инфекции ( сальмонеллез, пищевое отравление, холера).
Главная опасность ротавирусной инфекции - в обезвоживании организма , развивающемся вследствие частой рвоты и обильного поноса .
Обычно болезнь заканчивается через 4-7 дней выздоровлением.
Заболевание представляет наибольшую опасность для малышей, обезвоживание у них развивается очень быстро, что может привести даже к смертельному исходу, если потери жидкости постоянно не восполнять. Взрослые же переносят инфекцию в мягкой, стертой форме ( послабление стула может быть однократным или кратковременным, на первый план в симптоматике могут выходить катаральные явления в носоглотке), сохраняется достаточная жизненная активность, но в этот период человек высоко заразен.
Специфического (противовирусного) лечения на данный момент не существует. Терапия только симптоматическая ( направленная на снижение выраженности основных симптомов: снижение температуры, восполнение потерь воды и восстановление водно- солевого баланса с помощью регидратирующих растворов, щадящая диета и применение мягких ферментных препаратов).
Самодиагностика недопустима, при появлении вышеперечисленных симптомов следует обратиться к врачу, для верификации диагноза.
Профилактика ротавирусной инфекции заключается в соблюдении мер личной гигиены ( прежде всего- тщательное и частое мытье рук, фруктов, овощей перед употреблением). Однако, следует понимать , что даже неукоснительное соблюдение гигиены не является гарантией отсутствия заражения.
С 2009 года существует возможность специфической вакцинопрофилактики. Однако, пока данная вакцина не включена в национальный календарь прививок, и, проводится по желанию.

Ротавирусная инфекция относится к числу широко распространенных инфекционных заболеваний.
Болеют в основном дети от 6 месяцев до 5 лет. Особенно подвержены заражению дети до 3 лет.
В Москве доля ротавирусной инфекции среди всех острых кишечных инфекций у детей до 5 лет достигает 46%.
Ротавирусная инфекция – острая антропонозная инфекционная болезнь с фекально-оральным механизмом передачи возбудителя, характеризующаяся умеренной интоксикацией, картиной гастроэнтерита и катаральными явлениями.
Возбудитель инфекции – ротавирус. Ротавирусы относительно стабильны в окружающей среде, не погибают при хлорировании воды, в водопроводной воде выживают до 60 дней, на различных объектах внешней среды – от 10 до 30 дней, устойчивы к многократному замораживанию, относительно устойчивы к дезинфектантам. В фекалиях ротавирусы сохраняются до 7 месяцев, на фруктах – от 5 до 30 дней, на тканях из хлопка и шерсти – от 12 до 45 дней, на различных поверхностях – до 10 дней, а с органическими загрязнениями – до 16 дней.
Сезонность – зимняя.
Основной источник инфекции – больной человек. Интенсивность выделения вируса снижается после 4-5 дней болезни, продолжительность выделения вируса до 2-3 недель. Также опасность заражения представляют здоровые вирусоносители – дети из организованных коллективов, персонал детских медицинских учреждений, детских домов, организованных коллективов.
Механизм передачи инфекции – фекально-оральный.
Чаще передача инфекции происходит через грязные руки, через предметы обихода. Из пищевых продуктов наиболее частым фактором передачи являются молоко и молочные продукты.
Клиническая картина.
Инкубационный период длится от 15 часов до 7 суток. Болезнь начинается остро, бурно.
Схваткообразные боли в средней части живота, урчание, водянистая диарея, рвота (появляется в первый день болезни, к концу этого же дня прекращается).
Аппетит снижен или отсутствует
Головная боль, головокружение, мышечная слабость
Лихорадка (чаще у детей) – около 2 суток.
катаральные явления (ринит, фарингит).
Максимального развития симптомы болезни достигают через 12-24 часа, общая продолжительность болезни от 3 до 10 дней, в зависимости от тяжести.
Течение болезни обычно благоприятное, однако описаны и тяжело протекающие вспышки.
Осложнения:
обезвоживание (у 75-85% госпитализированных детей)
присоединение вторичной бактериальной инфекции
Факторы, способствующие развитию тяжелой формы РВИ:
ранний возраст детей
сочетанное течение с бактериальной кишечной или респираторно-вирусной инфекцией.
Профилактика инфекции:
вакцинация от ротавирусной инфекции в рамках Национального календаря профилактических прививок по эпидемическим показаниям проводится по 1 дозе трехкратно перорально;
выявление и ранняя изоляция больных на 7 дней;
за лицами, подвергшимися риску заражения, устанавливается медицинское наблюдение в течение 7 дней;
в очаге проводится текущая и заключительная дезинфекция;
посуда и предметы ухода за больным подлежат кипячению;
особое внимание уделяется гигиене рук и использованию одноразовых полотенец и салфеток.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ротавирусная инфекция: причины появления, симптомы, диагностика и способы лечения.
Определение
Ротавирусная инфекция (ротавирус) – это острое инфекционное заболевание, вызываемое ротавирусом и характеризующееся поражением желудочно-кишечного тракта по типу гастроэнтерита с развитием синдрома дегидратации (обезвоживания).
Причины появления ротавирусной инфекции
Возбудителем заболевания выступает вирус семейства Reoviridae, рода Rotavirus. Ротавирусы устойчивы к воздействию факторов окружающей среды, в питьевой воде, открытых водоемах и сточных водах они сохраняют жизнеспособность до нескольких месяцев, на овощах и фруктах – до 30 дней.
Основной источник и резервуар ротавирусной инфекции – больной человек в конце инкубационного периода и в первые дни болезни, выделяющий с фекалиями вирус, а также вирусоносители. Механизм передачи возбудителя – фекально-оральный.
- контактно-бытовой (через грязные руки и предметы обихода);
- водный (при употреблении воды, в которой присутствуют вирусы);
- пищевой (чаще всего при употреблении молока, молочных продуктов);
- реже – воздушно-капельный путь.
Ротавирусным гастроэнтеритом болеют люди любого возраста, но максимальная заболеваемость отмечается у детей первых двух лет жизни, людей пожилого возраста и лиц с нарушением функционирования иммунной системы.
Наблюдается зимне-весенняя сезонность, спорадические случаи заболевания регистрируются в течение всего года.
Ротавирусы проникают внутрь эпителия слизистой оболочки двенадцатиперстной кишки и верхних отделов тощей кишки. Размножение и накопление вируса приводит к гибели зрелых эпителиоцитов кишки и их отторжению. В результате нарушается абсорбция углеводов и простых сахаров, и они накапливаются в избыточном количестве. В просвете кишечника повышается осмотическое давление, нарушается всасывание воды и электролитов. Возникает водянистая диарея. Образование большого количество органических кислот, водорода, углекислого газа в процессе ферментации нерасщепленных дисахаридов кишечной микрофлорой ведет к повышению газообразования в кишечнике.
У детей с иммунными нарушениями ротавирус может стать причиной развития гепатита, нефрита, пневмонии, экзантемы, энцефалита с высоким риском летального исхода.
Классификация заболевания
Формы ротавирусной инфекции:
- типичная (гастрит, гастроэнтерит, энтерит);
- атипичная (стертая, бессимптомная);
- вирусоносительство.
- легкое;
- среднетяжелое;
- тяжелое.
- гладкое;
- негладкое (с обострениями и рецидивами).
- острое (до 1 месяца);
- затяжное (до 3 месяцев);
- хроническое (более 3 месяцев).
Инкубационный период ротавирусной инфекции составляет от 14 часов до 7 дней (в среднем 1-4 дня). Заболевание чаще всего начинается остро с повышения температуры тела от субфебрильных до фебрильных значений, появляются симптомы интоксикации (вялость, слабость, снижение аппетита), диарея и повторная рвота.
Кишечная дисфункция характеризуется жидким, водянистым, пенистым стулом желтого цвета без патологических примесей. При обильном жидком стуле развивается обезвоживание.
В тяжелых случаях возможно уменьшение количества мочи вплоть до полного ее отсутствия, снижение артериального давления.
В течение 3–6 дней могут присутствовать умеренные или сильные схваткообразные или постоянные боли в верхней половине живота. У детей младшего возраста в начале заболевания могут наблюдаться катаральные явления, которые предшествуют дисфункции кишечника: покашливание, насморк или заложенность носа, редко – конъюнктивит, катаральный отит. У детей раннего возраста на фоне высокой температуры могут развиться генерализованные судороги, сопровождающиеся потерей сознания.
Для легких форм ротавирусной инфекции характерны следующие симптомы:
- температура тела 37,1-38,0°C;
- умеренная интоксикация в течение 1–2 дней;
- нечастая рвота;
- стул жидкой кашицей до 5-10 раз в сутки.
- температура тела 38,0-39,0°C;
- выраженная интоксикация;
- повторная рвота в течение 1,5-2 дней;
- обильный водянистый стул от 10 до 20 раз в сутки;
- обезвоживание I–II степени.
- бурным началом;
- значительными потерями жидкости (обезвоживание II–III степени),
- многократной рвотой;
- водянистым стулом более 20 раз в сутки;
- снижением артериального давления.
Типичный ротавирусный гастроэнтерит характеризуется доброкачественным циклическим течением, наличием специфических признаков заболевания, а также обнаружением возбудителя в фекалиях.
К атипичным формам ротавирусного гастроэнтерита относятся:
- стертая и субклиническая формы со слабо выраженными и быстро проходящими симптомами;
- бессимптомная форма с отсутствием клинических признаков болезни, но с нарастанием титров специфических антител в крови;
- носительство ротавирусов после перенесенного острого ротавирусного гастроэнтерита, у здоровых лиц в очагах с инфекционной диареей;
- хроническая форма, сохраняющаяся более 3 месяцев.
Сочетание поражения желудочно-кишечного тракта и симптомов интоксикации, развитие обезвоживания, наличие ротавирусной инфекцией у лиц, контактирующих с больным, имеют большое значение в диагностике заболевания.
Окончательный диагноз ротавирусной инфекции ставится только на основании лабораторного подтверждения. Используют:
- методы, основанные на обнаружении ротавируса и его антигенов в фекалиях (электронная и иммуноэлектронная микроскопия, РЛА, ИФА);
- методы обнаружения вирусной РНК в копрофильтратах (метод молекулярных зондов – ПЦР и гибридизации, электрофорез РНК в полиакриламидном геле или агарозе);
- методы обнаружения специфических антител к ротавирусам в сыворотке крови (ИФА, РСК, РТГА, РНГА).
Читайте также:

