Как сдать анализ на дисбактериоз если ребенок не какает
Обновлено: 26.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диcбактериоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Дисбактериоз, или дисбиоз – это качественное и количественное изменение микрофлоры в организме. Для него характерно увеличение или резкое уменьшение бактерий, снижение их разнообразия. Дисбактериоз может возникнуть на любом участке, где присутствуют бактерии, включая кожу, влагалище, ротовую полость и т.д.
Микрофлора играет важную роль в поддержании работы иммунной системы, но существует и обратная связь – при серьезном снижении иммунитета возникает дисбактериоз.
Причины появления дисбактериоза
В кишечнике человека присутствует от 70 до 80% клеток иммунной системы. Поэтому любая нестабильность кишечной микрофлоры может нарушить естественные защитные механизмы организма, настроенные против болезней и недомоганий.
Дисбактериоз кишечника связан не только с кишечными расстройствами, но и с множеством других состояний, на первый взгляд не относящихся к пищеварению, – кожными проблемами (акне, экзема), неврологическими расстройствами и т.д.
Среди причин развития дисбактериоза отмечают:
- Увеличение числа болезнетворных бактерий и дрожжевых грибов (например, кандида) и недостаток полезных микроорганизмов.
- Проникновение микроорганизмов, в норме находящихся в толстом отделе кишечника, в тонкий кишечник. Это происходит при хронических заболеваниях, характеризующихся поражением слизистой оболочки желудочно-кишечного тракта (болезнь Крона или неспецифический язвенный колит).
- К другим факторам врачи относят генетическую предрасположенность, несбалансированное питание с низким содержанием клетчатки, но с высоким содержанием сахара и обработанных продуктов, физический и психологический стресс, чрезмерное потребление алкоголя, частое применение антибактериальных препаратов и средств от изжоги, плохую гигиену полости рта.
- Дисбактериоз у практически здоровых лиц:
- возрастной дисбактериоз – изменения микрофлоры у людей пожилого возраста;
- сезонный дисбактериоз – изменения микрофлоры в холодное время года;
- нутритивный дисбактериоз – связанный с несбалансированным питанием;
- профессиональный дисбактериоз – при различных профессиональных вредностях.
- Дисбактериоз, сопровождающий различные заболевания органов пищеварения (желудка, поджелудочной железы, печени и желчевыводящих путей, кишечника, при синдроме мальабсорбции (нарушенном всасывании питательных веществ)).
- Дисбактериоз при других заболеваниях:
- инфекционных,
- иммунодефицитных,
- при гипо- и авитаминозах (уменьшенном поступлении в организм или плохой усвояемости необходимых витаминов),
- при интоксикациях и воздействии на организм человека радионуклидов (радиоактивных изотопов, которые можно встретить в местах с повышенным радиационным фоном, в ограниченном количестве и под строгим контролем они используются для диагностики и лечения некоторых заболеваний).
- Лекарственный дисбактериоз. Возникает вследствие приема антибиотиков, иммунодепрессантов, антацидов, антисекреторных, слабительных средств, химиотерапии и других лекарственных препаратов.
- Стрессорный дисбактериоз. Возникает как результат длительного эмоционального или физического стресса.
- Бессимптомная форма дисбактериоза.
- Локальная, или местная форма дисбактериоза. Наблюдается при развитии локального воспалительного процесса в кишечнике (у больного появляются симптомы колита или энтерита – воспалительных заболеваний толстого или тонкого кишечника).
- Распространенная форма дисбактериоза. Проявляется выраженными нарушениями пищеварения.
- 1-я степень тяжести;
- 2-я степень тяжести;
- 3-я степень тяжести;
- 4-я степень тяжести.
- Чтобы анализ показал верные результаты, нужно не допустить, чтобы в кал попали посторонние примеси. Подготовка к сбору материала для анализа должна быть направлена на исключение возможных лишних компонентов: Желательно не вводить в рацион ребенка новые продукты и блюда, как минимум за 5-7 дней до анализа.
- За сутки до сбора кала нельзя давать ребенку лекарства ни в каком виде (или если без них нельзя, то согласовать их прием с педиатром).
- Не ставить клизму для получения кала на анализ, чтобы простимулировать ребенка покакать – ни обычную, ни лекарственную микроклизму.
- Для сбора кала нужно приобрести аптечный контейнер со специальной ложкой.
- Ребенка до процедуры следует подмыть с детским мылом.
- Исключить прием слабительных, ферментативных препаратов, сорбентов, введение ректальных свечей, масел.
- По возможности сдавать общий анализ кала не ранее, чем через семь дней после окончания приема антибиотиков.
- Ограничить прием лекарственных препаратов и продуктов, способных изменить цвет кала за трое суток до сдачи анализа.
- Несоблюдение рекомендаций по питанию, применение клизмы, выполнение незадолго до сдачи анализа рентгеноскопического или эндоскопического исследования.
- Нарушение правил сбора кала, включающее использование нестерильного контейнера для сбора биоматериала или сбор непосредственно из унитаза, в результате чего в него попали чужеродные микроорганизмы из мочи, выделений половых органов, воды из унитаза и т. д.
- Несоблюдение условий хранения и транспортировки кала (биоматериал доставлен в лабораторию позже максимально установленного времени с момента сбора).
- Нейрогенная этиология — проявления нарушений вегетативной нервной системы и вертебральной иннервации, психоэмоциональные расстройства.
- Первичные запоры — обусловлены врождёнными аномалиями развития;
- Вторичные запоры — появившиеся в результате заболеваний, травм, действия лекарственных препаратов и т.д.;
- Идиопатические запоры — нарушения моторики кишечника вследствие разных причин, в том числе и алиментарных (в связи с неполноценным питанием). [1][4]
- гипертонические — являются следствием перенесённых инфекций или психологических перегрузок, а также возникают при неврозах, патологических нарушениях, способствующих сохранению тонуса сфинктеров заднего прохода, употреблении пищи, богатой целлюлозой;
- гипотонические — могут сопровождать такие состояния, как рахит, гипотрофия, эндокринная патология (гипотиреоз), а также малоподвижный образ жизни. [2][4]
- Компенсация — дефекация 1 раз в 2-3 дня, сохранение позывов, боли в животе не тревожат, отсутствует метеоризм, запоры легко корректируются питанием;
- Субкомпенсация — дефекация 1 раз в 3-7 дней (только после приёма слабительного), могут тревожить боли в животе и вздутие;
- Декомпенсация — запоры более недели, отсутствие позывов к дефекации, боли и вздутие живота, общие проявления каловой интоксикации, дефекация после клизмы.
- тошнота, рвота (проявление интоксикации);
- задержка мочи (сдавливание мочевыводящих путей каловыми массами);
- общая слабость, рвота, повышение температуры, тошнота, тахикардия — признаки непроходимости кишечника, перитонита, которые требуют незамедлительного хирургического вмешательства.
- стула нет дольше трёх дней, при этом болит живот;
- при дефекации выпадают прямая кишка и геморроидальные узлы; возникает трещина прямой кишки;
- с калом выделяется кровь и слизь;
- наблюдается вздутие живота, нарушено отхождение газов;
- температура тела повышена, болит живот, рвота;
- дефекация затруднена более трёх недель.
- Чем ребёнок питается, кушает ли овощи и фрукты, достаточно ли выпивает жидкости?
- Насколько ребёнок физически активен, играет ли в подвижные игры?
- Нет ли у ребёнка сопутствующих проблем с эндокринной или нервной системой?
- Как долго ребёнок страдает от запора, какие меры принимались до этого, были ли они эффективны?
- копрограмма;
- анализ кала на дисбактериоз;
- общий и биохимический анализ крови.
- смена образа жизни, поведения;
- диетические рекомендации;
- лечение медикаментозными препаратами;
- лечение травами;
- бальнеотерапия;
- БОС-терапия (биологически обратная связь);
- физиотерапия, ЛФК (лечебная физкультура).
Симптомы дисбактериоза зависят от формы и степени тяжести течения заболевания. Пациенты могут предъявлять жалобы на расстройство желудка, тошноту, диарею или запор, повышенное газообразование и вздутие живота, снижение аппетита, необъяснимую усталость и проблемы с концентрацией внимания, неприятный запах изо рта, высыпания на коже.
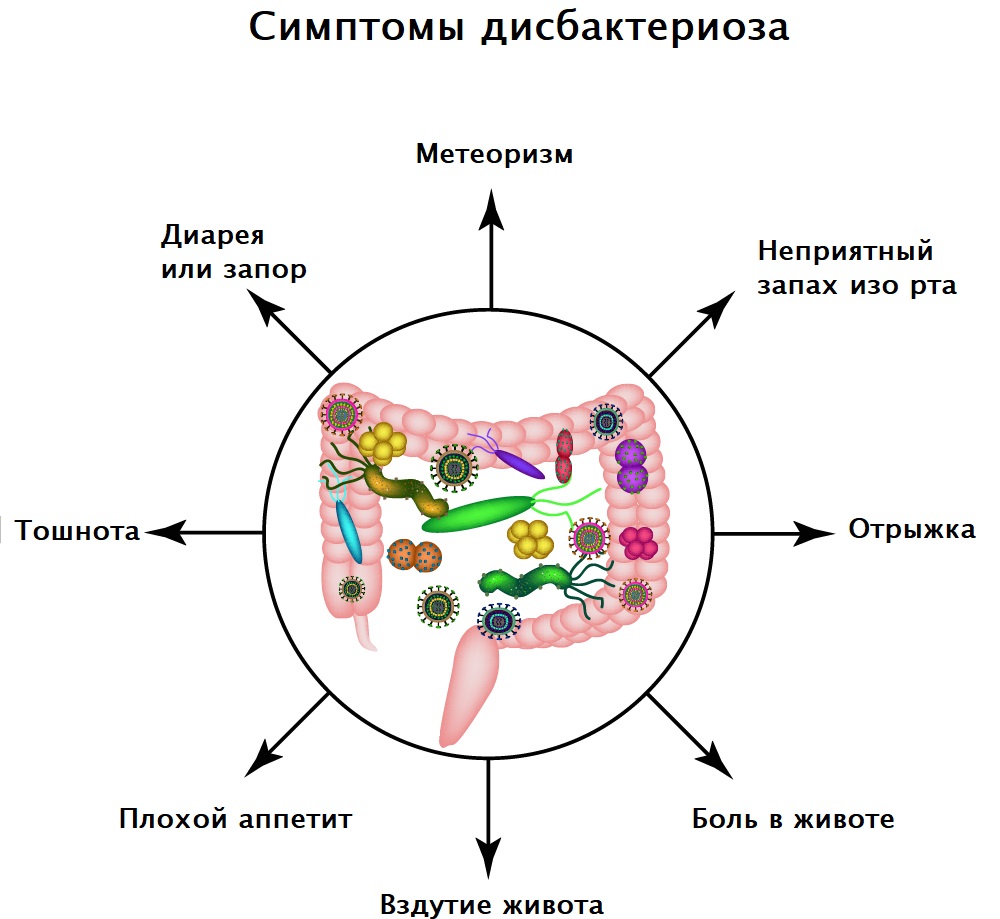
Диагностика заболевания
При постановке диагноза врач обращает внимание на жалобы, симптомы заболевания и результаты осмотра. Но для оценки степени тяжести дисбактериоза обычно требуются лабораторные и инструментальные обследования.
-
Клинический анализ крови с развернутой лейкоцитарной формулой.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
По анализу кала можно не только определить, есть ли у ребенка паразиты, но и оценить состояние его пищеварительной системы. В течение первого года жизни кал на исследование сдают только по показаниям, а также в некоторых случаях при оформлении в стационар. Впервые в рамках планового медицинского осмотра у ребенка берут кал в 12 месяцев – на общий анализ.

Подготовка к сдаче анализа кала
Как собрать кал ребенку

Если собирать мочу у девочки и мальчика приходится по-разному, то с калом такой проблемы нет. Разница будет лишь в заборе материала у младенцев и детей старше года, которые уже способны усидеть на горшке. Самый простой, казалось бы, способ собрать кал у ребенка до года – это взять содержимое подгузника. Но делать это нежелательно: в подгузнике чаще всего кал контактирует с мочой, а значит для анализа он уже не годится. Собирайте материал для анализа из подгузника только если будете уверены, что ребенок в него не писал. В этом случае не соскребайте его с поверхности, а старайтесь аккуратно взять тот слой, который не касался подгузника. Но правильнее будет снять подгузник, подмыть малыша и уложить на застеленную пеленкой клеенку. Сделайте ему легкий массаж животика, упражнение “велосипед”. Иногда этого бывает достаточно, чтобы ребенок опорожнил кишечник.
Это важно!
Если дело не двигается, оставьте его без подгузника полежать в кроватке, выложите на животик перед кормлением. Покормите: младенцы часто какают после еды. Когда дождетесь результата, соберите кал в стерильный контейнер, взяв 3-4 фрагмента из разных участков фекалий. Если ребенок уже умеет пользоваться горшком, задача упрощается. Промойте горшок и ополосните его кипятком. Когда ребенок покакает, собирайте кал из той части, которая не контактировала с поверхностью горшка, также с разных участков.
Можно ли собирать кал с вечера

Многие мамы беспокоятся, как сдавать кал на анализ ребенку, если утром заставить его покакать невозможно. Да, действительно, лучше всего доставить в лабораторию материал, с момента сбора которого прошло меньше 3 часов. Выполнить это условие сложно, поэтому допускается собрать кал с вечера. В этом случае хранить его до транспортировки в лабораторию придется в холодильнике. Замораживать биоматериал нельзя. Если с момента забора кала прошло больше 12 часов, то даже при условии хранения в холодильнике он будет уже непригоден для исследования.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Копрограмма, общий анализ кала: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания к назначению исследования
Копрограмма – это лабораторное исследование кала, с помощью которого оцениваются его различные характеристики и выявляются некоторые заболевания желудочно-кишечного тракта (ЖКТ), включая воспалительные процессы и дисбактериоз микрофлоры кишечника.
При отсутствии патологий ЖКТ вся пища, которую употребляет человек, проходя через желудочно-кишечный тракт, подвергается интенсивному воздействию желудочного сока, желчи, пищеварительных ферментов и т.д. В результате пищевые продукты расщепляются на простейшие вещества, которые всасываются через слизистую оболочку кишечника в кровь и лимфу. В толстый кишечник попадают непереваренные пищевые остатки, где из них частично всасывается вода. В норме в прямую кишку попадают каловые массы, примерно на 70% состоящие из воды и на 30% из сухих пищевых остатков.
Если нарушается какая-либо функция органов желудочно-кишечного тракта, начинаются сбои в процессе всасывания пищевых продуктов, что отражается на характеристиках кала.
Таким образом, общий анализ кала назначают для диагностики заболеваний органов желудочно-кишечного тракта (патологии печени, желудка, поджелудочной железы, двенадцатиперстной, тонкой и толстой кишки, желчного пузыря и желчевыводящих путей), при подозрении на кишечные инфекции, для оценки результатов терапии заболеваний ЖКТ, в ходе диагностики злокачественных новообразований и генетических патологий, а также для установления непереносимости различных продуктов.
Подготовка к процедуре
Подготовка к копрограмме требует соблюдения некоторых рекомендаций, которые позволяют получить корректный результат исследования.
Накануне исследования не проводить диагностические процедуры, оказывающие раздражающее действие на анальное отверстие и прямую кишку (клизмы, ректороманоскопию, колоноскопию).
Забор кала можно выполнить самостоятельно в домашних условиях после самостоятельного акта дефекации (а не после клизмы). Для этого лучше использовать медицинское судно или горшок, предварительно тщательно вымытые, или одноразовую пеленку.
Непосредственно после акта дефекации следует набрать шпателем каловые массы в контейнер, заполнив его примерно на 30%. Важно, чтобы в собираемый биоматериал не попали следы мочи, менструальных выделений или воды из унитаза.
Полученный биоматериал нужно доставить в лабораторию в день сбора, хранить контейнер можно в холодильнике при температуре от +4 до +8°С не более 6-8 часов.
Контейнер для сбора биоматериала
Срок исполнения
До 4 рабочих дней (не включая день взятия биоматериала).
Что может повлиять на результаты
Если результат копрограммы кажется вам некорректным, анализ лучше сдать еще раз, придерживаясь всех рекомендаций по подготовке и правилам сбора.
Копрограмма, общий анализ кала
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т. д.
Нормальные значения
| Показатель | Значение |
| Макроскопическое исследование | |
| Консистенция | Плотная |
| Форма | Оформленный |
| Цвет | Коричневый |
| Запах | каловый, нерезкий |
| pH | 6 – 8 |
| Слизь | Отсутствует |
| Кровь | Отсутствует |
| Остатки непереваренной пищи | Отсутствуют |
| Химическое исследование | |
| Реакция на скрытую кровь | Отрицательная |
| Реакция на белок | Отрицательная |
| Реакция на стеркобилин | Положительная |
| Реакция на билирубин | Отрицательная |
| Микроскопическое исследование | |
| Мышечные волокна с исчерченностью | Отсутствуют |
| Мышечные волокна без исчерченности | ед. в препарате |
| Соединительная ткань | Отсутствует |
| Жир нейтральный | Отсутствует |
| Жирные кислоты | Отсутствует |
| Соли жирных кислот | незначительное количество |
| Растительная клетчатка переваренная | ед. в препарате |
| Растительная клетчатка непереваренная | ед. в препарате |
| Крахмал внутриклеточный | Отсутствует |
| Крахмал внеклеточный | Отсутствует |
| Йодофильная флора нормальная | ед. в препарате |
| Йодофильная флора патологическая | Отсутствует |
| Кристаллы | Отсутствуют |
| Слизь | Отсутствует |
| Эпителий цилиндрический | Отсутствует |
| Эпителий плоский | Отсутствует |
| Лейкоциты | Отсутствуют |
| Эритроциты | Отсутствуют |
| Простейшие | Отсутствуют |
| Яйца глистов | Отсутствуют |
| Дрожжевые грибы | Отсутствуют |
Расшифровка показателей
Консистенция
Жидкие каловые массы могут говорить об излишне активной перистальтике кишечника, колите, наличии протозойной инвазии.
Слишком тугие каловые массы свидетельствует об избыточном всасывании жидкости в кишечнике, запорах, обезвоживании организма.
Пенистый кал возникает при недостаточности функции поджелудочной железы или нарушении секреторной функции желудка.
Кашицеобразный кал может говорить о диспепсии, колите или ускоренной эвакуации каловых масс из толстого отдела кишечника.
Горохообразный кал бывает при геморрое, трещинах ануса, язвах, голоданиях, микседеме (слизистом отеке).
Кал в виде тонкой ленты отмечается при стенозе тонкого отдела кишечника, а также при наличии в нем новообразований.
Черный цвет (цвет дегтя) каловым массам может придавать употребление в пищу некоторых продуктов (смородины, аронии, вишни), прием препаратов с висмутом или железом, а также кровотечение в желудке или двенадцатиперстной кишке, цирроз печени.
Красный оттенок появляется при кровотечении в толстом отделе кишечника.
Светло-коричневый цвет кала возникает при печеночной недостаточности или закупорке желчных протоков.
Светло-желтый цвет кала бывает при патологиях поджелудочной железы и вследствие чрезмерного употребления молочных продуктов.
Темно-коричневый цвет говорит об избытке мяса в рационе питания, а также о повышении секреторной функции в толстом отделе кишечника.
Зеленый кал – признак брюшного тифа.
Запах
Гнилостный запах возникает из-за образования в кишечнике сероводорода и говорит о наличии язвенного колита или о распаде тканей, туберкулезе, гнилостной диспепсии.
Кислый запах говорит об усилении процессов брожения.
Зловонный запах свидетельствует о нарушении в работе поджелудочной железы, недостатке желчи, поступающей в кишечник.
Кислотность
Повышение pH наблюдается у грудных детей на искусственном вскармливании, у взрослых - при гнилостной диспепсии, а также при высокой активности кишечной микрофлоры.
Снижение pH происходит в случае нарушения процесса всасывания в тонком отделе кишечника, при чрезмерном употреблении в пищу углеводов, при усилении процессов брожения.
Слизь может находиться как на поверхности кала, так и внутри него, обнаруживается при язвенном колите и запорах.
Кровь
Кровь в кале определяется при кровотечениях в ЖКТ, вызванных новообразованиями, полипами, язвами, геморроем, воспалительными процессами.
Избыточное количество бактерий и грибов может стать причиной ложноположительного ответа.
Остатки непереваренной пищи
Непереваренная пища в кале (лиенторея) свидетельствует о нарушении функции поджелудочной железы, хроническом гастрите, ускоренной перистальтике.
Непереваренные пищевые волокна в анализе кала
Белок
Наличие в кале белка говорит о патологиях двенадцатиперстной кишки или желудка, колите, энтерите, геморрое и некоторых других заболеваниях ЖКТ.
Отсутствие или значительное уменьшение стеркобилина в кале (реакция на стеркобилин отрицательная) указывает на закупорку желчного протока или резкое снижение функциональной активности печени. Увеличение количества стеркобилина в каловых массах наблюдается при усиленном желчеотделении, гемолитической желтухе.
Билирубин
Обнаружение в кале взрослого человека билирубина указывает на нарушение процесса его восстановления в кишечнике под действием микрофлоры. Это говорит о дисбактериозе кишечника, об усилении перистальтики или о приеме антибактериальных препаратов во время подготовки к сдаче анализа или незадолго до этого.
Соединительная ткань и мышечные волокна
Являются недопереваренными остатками мяса и встречаются при недостатке ферментов поджелудочной железы.
Жир
Жир в кале – один из признаков недостаточной функции поджелудочной железы или нарушения отделения желчи.
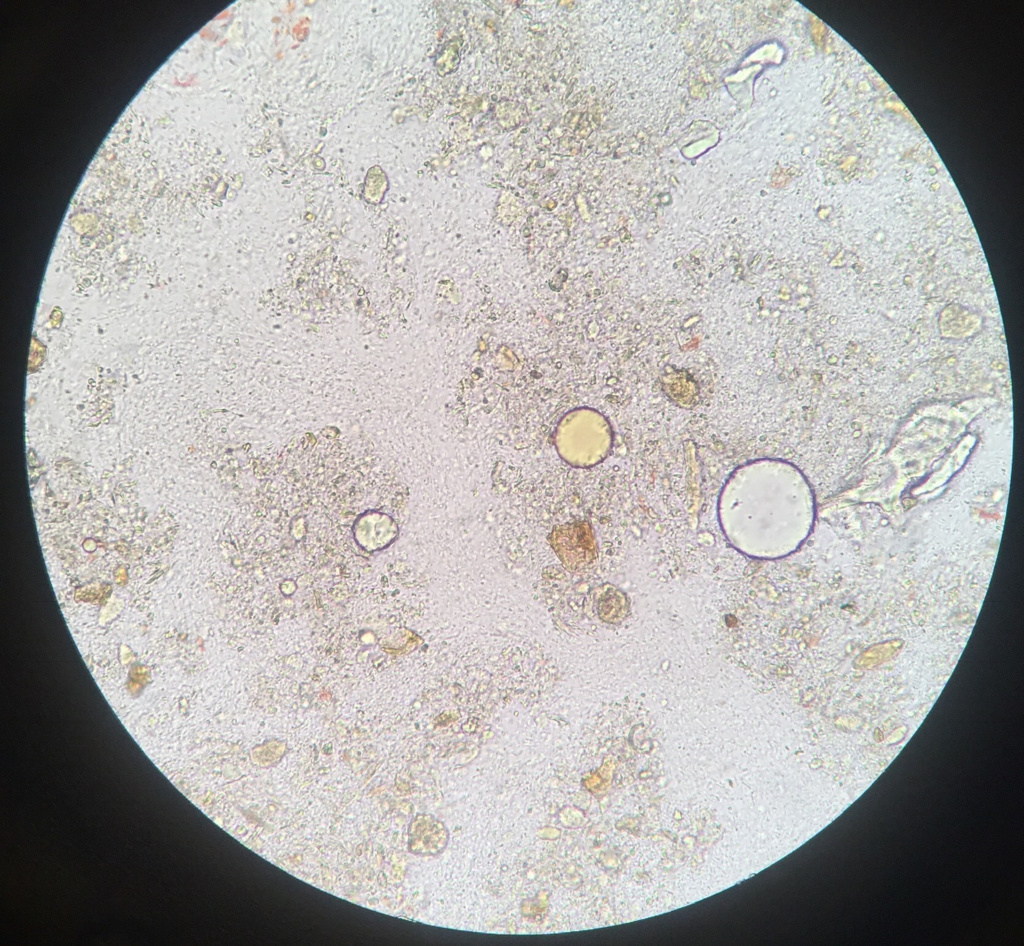
Избыточное количество жира в кале (стеаторея)
Растительная клетчатка
Большое количество переваренной растительной клетчатки в кале свидетельствует о быстром прохождении пищи через желудок из-за снижения его секреторной функции, отсутствия в нем соляной кислоты, а также об избыточном количестве бактерий в толстом кишечнике и их проникновении в отделы тонкого кишечника. Непереваренная клетчатка диагностического значения не имеет, так как в ЖКТ нет ферментов для ее расщепления.
Крахмал
Повышенное содержание крахмала в кале, появляющееся при недостатке процессов переваривания в желудке, тонкой кишке и нарушении функции поджелудочной железы, называется амилореей. Кроме того, много крахмала может обнаруживаться во время диареи.
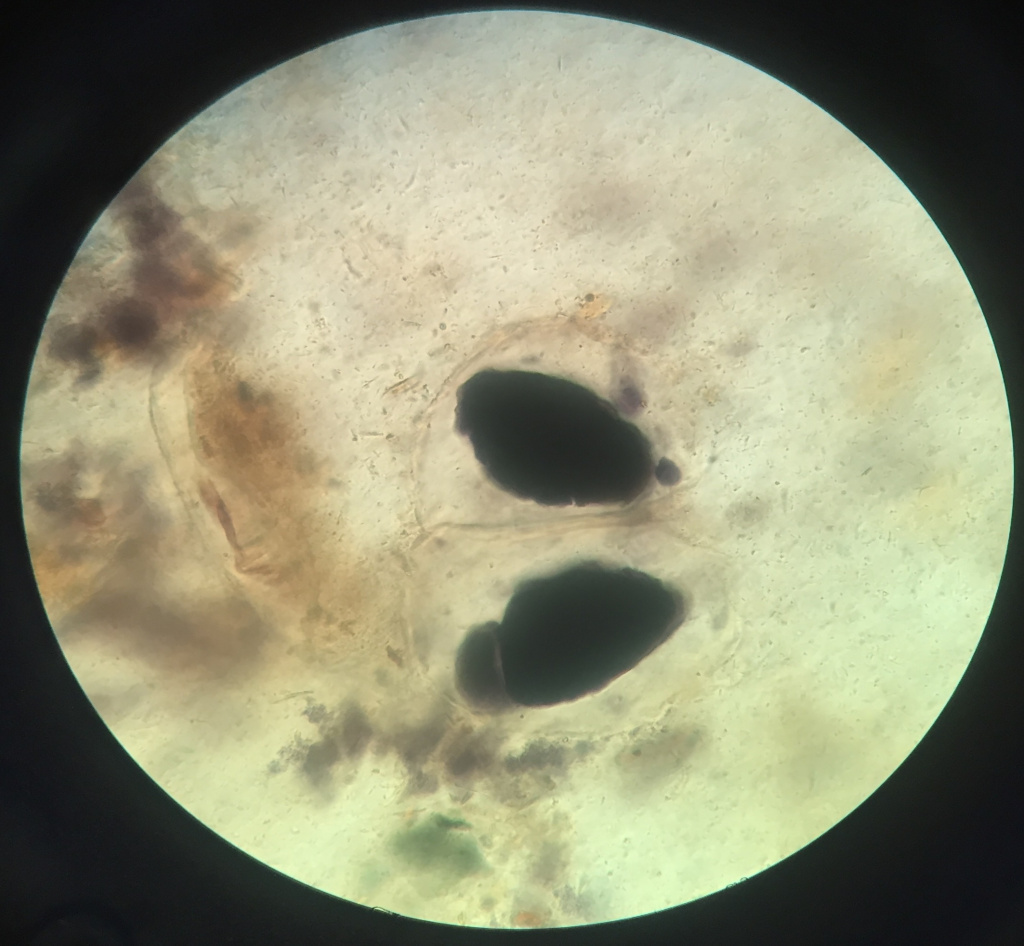
Внутриклеточные гранулы крахмала в анализе кала
Йодофильная флора (патологическая)
Присутствие патологической микрофлоры (стафилококков, энтерококков, кишечной палочки и пр.) свидетельствует об уменьшении количества полезных бактерий в кишечнике и, соответственно, о дисбактериозе. При потреблении большого количества углеводов начинают усиленно размножаться клостридии, вызывая бродильный дисбиоз.
Кристаллы оксалата кальция в кале говорят о недостаточности функции желудка, глистных инвазиях, аллергии.
Кристаллы триппельфосфатов свидетельствуют об усиленном гниении белков в толстой кишке.
Значительное количество цилиндрического эпителия в кале обнаруживается при острых и хронических колитах. Наличие клеток плоского эпителия диагностического значения не имеет.
Лейкоциты в каловых массах появляются при колитах и энтеритах кишечника, дизентерии, туберкулезе кишечника.
Эритроциты появляются в каловых массах при геморрое, трещинах прямой кишки, язвенных процессах в толстом отделе кишечника, при распаде опухолей.
Непатогенные простейшие присутствуют у здоровых людей. Патогенных можно обнаружить в каловых массах, доставленных в лабораторию не позднее двух часов после сбора биоматериала. Их наличие говорит об инвазии.
Яйца гельминтов в кале указывают на глистную инвазию.
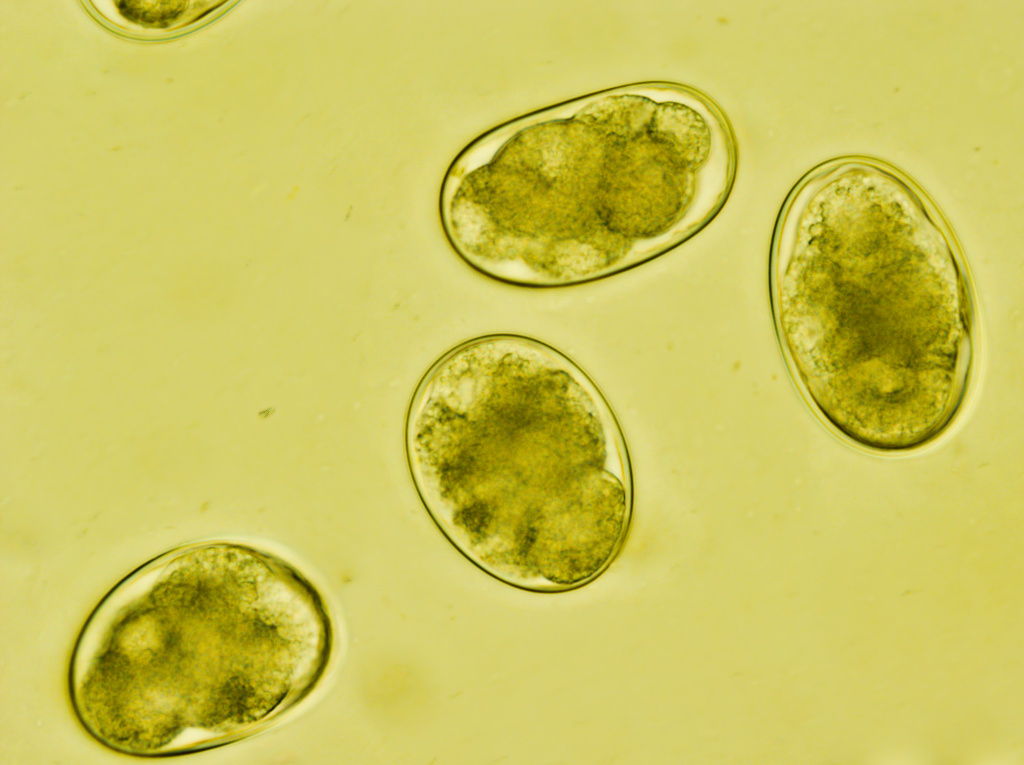
Личинки круглых червей рода Strongyloides в кале
Дрожжевые грибы
Могут присутствовать в кале при проведении терапии кортикостероидами или антибактериальными препаратами. Наличие грибка Candida albicans говорит о поражении кишечника.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Что такое запор у ребёнка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Данилейченко Н. А., педиатра со стажем в 33 года.
Над статьей доктора Данилейченко Н. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Всё чаще причиной обращения за помощью к детскому гастроэнтерологу становятся жалобы на задержку стула у детей.
Запор (копростаз) — это нарушение очищающей функции кишечника, при котором увеличиваются интервалы между актами дефекации, изменяется консистенция стула, возникает систематически неполное опорожнение кишечника.
У здорового малыша частота дефекаций может быть разнообразной. Она зависит от возраста малыша, качества питания, количества выпитой воды и других моментов. К примеру, у детишек на первых месяцах жизни, которые питаются только грудным молоком, частота дефекаций составляет от 1 до 6-7 раз в день. С введением прикормов частота дефекаций снижается, стул становится более густым. При искусственном вскармливании стул реже, чем при грудном. Если анализировать детей более старшего возраста, то норма частоты их стула может варьироваться от 3 раз в день до 3 раз в неделю.
Беспокоит то обстоятельство, что родители зачастую поздно начинают бить тревогу — ребёнок чувствует себя хорошо, играет, кушает, терпит. [3] [4] И если маленькие дети всё же находятся под контролем, то подростки часто могут стесняться рассказать о нарушении стула. [2] Зачастую это выясняется на приёме у гастроэнтеролога по поводу другой проблемы.
Причины запоров:
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы запора у ребёнка
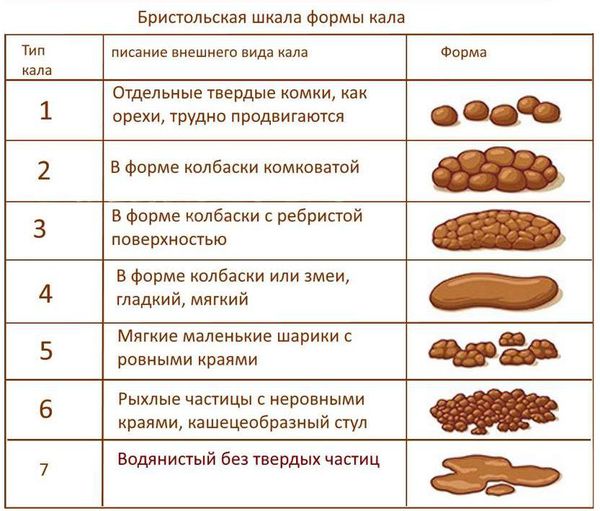
Частота дефекаций у детей разного возраста
Количество дефекаций в грудном возрасте зависит от вида вскармливания. На грудном вскармливании в первые месяцы жизни дефекация происходит 2-3 раза в сутки, на искусственном — 1-2 раза. После шестимесячного возраста — 1-2 раза в день, после 4-5 лет — один раз в день. Несмотря на вариабельность частоты стула у детей раннего возраста, отсутствие стула более суток должно насторожить родителей. При этом нужно учитывать, что стул один раз в 2-3 дня, если он мягкий и безболезненный, может быть вариантом нормы.
Запор может выражаться как кишечными проявлениями, так и общеклиническими симптомами.
При копростазе появляются разлитые боли в животе разной локализации, проходящие после опорожнения кишечника, вздутие, беспокойство и боль при дефекации.
Общеклинические проявления характеризуются утомляемостью, снижением аппетита, головной болью, капризностью (каловая интоксикация). На кожных покровах могут появиться высыпания, гнойнички, акне.
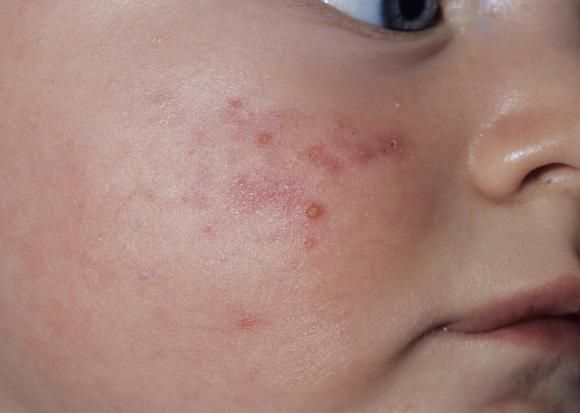
При осмотре отмечается увеличение объёма живота из-за скопившихся газов, при пальпации обнаруживаются плотные каловые массы в сигмовидной и прямой кишке.
Задержка стула может сопровождать и другие патологии желудочно-кишечного тракта — гастродуодениты, холециститы, панкреатиты, функциональные нарушения гепатобилиарной системы.
Основываясь только на клинических данных, не всегда возможно установить механизм запоров: гипер- или гипотонический. Однако гипотонические запоры отличаются большей тяжестью и упорством, имеют прогрессирующий характер, могут сопровождаться каломазанием и образованием каловых камней.
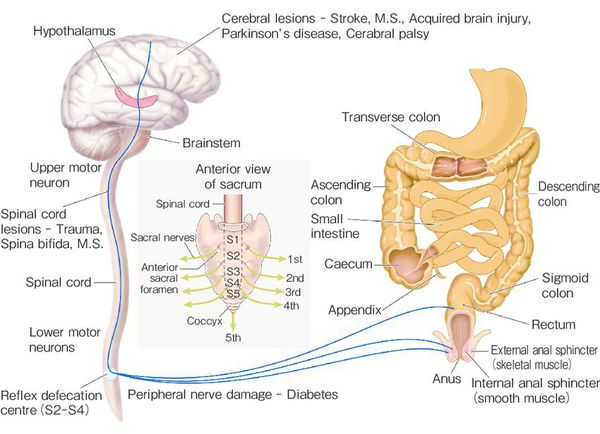
Патогенез запора у ребёнка
При длительном нахождении каловых масс в толстой кишке происходит повышенное всасывание их жидкой части и уплотнение, что приводит к повреждению слизистой и боли при дефекации. [8] [9] Это заставляет ребёнка принудительно сдерживать позыв к опорожнению.
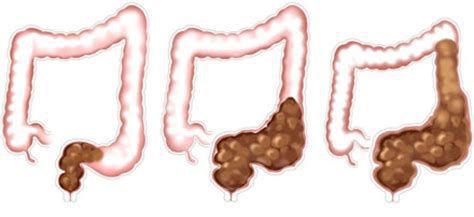
При частых задержках сигмовидная и прямая отделы толстой кишки дилатируются (расширяются), восприимчивость нервных окончаний снижается [8] [9] , что ведёт к прогрессированию запоров и их хронизации.
На фоне повышенного расширения прямой кишки тонус анального сфинктера понижается [1] [8] , в результате чего жидкость обтекает уплотнённый кал и без дефекации протекает через гипотоничный сфинктер (каломазание) [1] [8] .
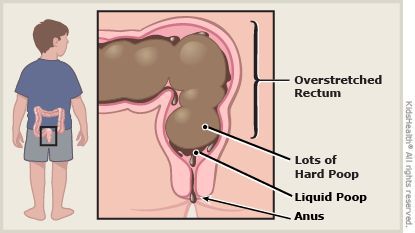
По мере увеличения частоты запоров развивается нарушение микробиоты кишечника, что усиливает патологическое состояние. [7] [10]
Классификация и стадии развития запора у ребёнка
В данное время нет единой общепринятой классификации запоров.
По происхождению выделяют:
По времени возникновения различают:
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), принято различать синдром раздражённой кишки и функциональные запоры разной этиологии. [2]
Кроме того, по типу нарушения двигательной функции запоры подразделяются на:
Функциональные запоры — более 90 % всех случаев запоров. [4] [6] [8] [9]
Очень важно различать запоры по степени компенсации:
Эта классификация по степени компенсации необходима врачу для определения тактики лечения или направления на консультацию к проктологу или хирургу. [1]
Осложнения запора у ребёнка
При частом натуживании может происходить выпадение прямой кишки.
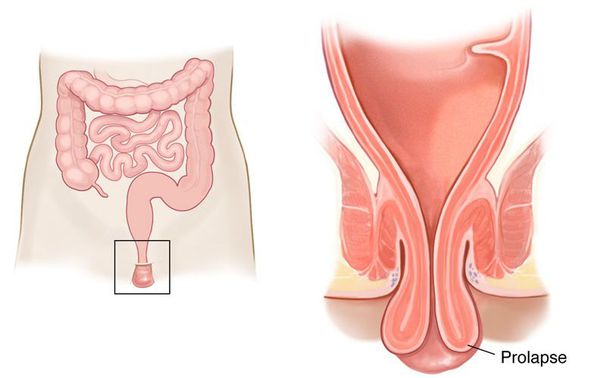
Запоры провоцируют и усиливают дисбаланс микробиоты кишечника, что выражается в изменении соотношения полезной и условно патогенной микрофлоры и проявляется у ребёнка снижением иммунитета, признаками недостаточности микроэлементов и витаминов, вздутием живота и плохим запахом изо рта.
Каловый застой приводит к усилению всасывания токсинов и продуктов метаболизма микрофлоры. Об этом свидетельствуют признаки интоксикации: утомляемость, снижение аппетита, нарушение сна, кожные проявления.
Заболевания других органов желудочно-кишечного тракта, такие как рефлюкс-энтерит, стоматиты, желчекаменная болезнь, гастрит и другие, тоже могут возникнуть в результате стойких запоров.
Когда запор угрожает жизни пациента
Угрожающие признаки при запоре:
Диагностика запора у ребёнка
Когда нужно обратиться к врачу
Сбор анамнеза
При сборе анамнеза врач задаст следующие вопросы:
Физикальное обследование
Обследование проводится с целью выяснения причины и механизма развития запора, а также исключения врождённой или приобретённой органической патологии.
Начинается осмотр с пальцевого обследования. При этом определяется заполненность ампулы прямой кишки, состояние тонуса сфинктера, наличие анатомических повреждений (трещин, стеноза), наличие кровянистых выделений. При болезни Гиршпрунга тонус сфинктера повышен, при хронических запорах, каломазании — снижен.
Эндоскопическое обследование (колоноскопия, ректороманоскопия) выполняется с целью оценки состояния слизистой оболочки кишечника и исключения воспалительных процессов.
С помощью рентгенографии органов брюшной полости и ирригографии можно увидеть структурные и функциональные особенности кишечника. Если при гипертоническом запоре просвет кишки сужен, гаустры усилены, опорожнение нормальное, то при гипотоническом наблюдается расширение сигмовидной и прямой кишки, опорожнение сильно замедлено.
Нарушения аноректальной зоны у детей выявляются с помощью манометрии и сфинктерометрии.
В комплексном исследовании применяется УЗИ-диагностика состояния кишечника, гепатобилиарной системы, поджелудочной железы и желудка. Учитывая неврологическую природу запоров, необходима консультация невропатолога.
Дифференциальный диагноз
При постановке диагноза очень важно провести сравнительный анализ заболеваний и состояний, схожих по клинике с запором.
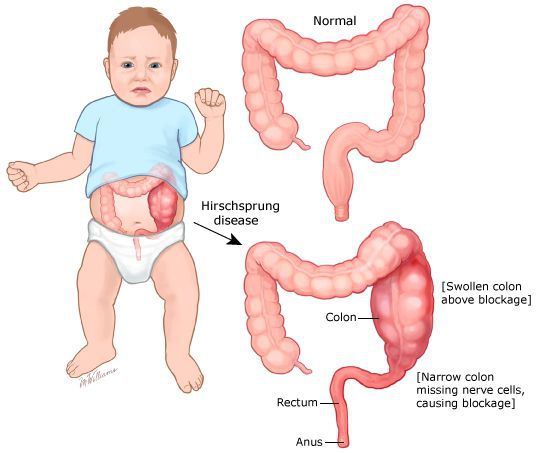
В первую очередь необходимо исключить заболевания, имеющие органическую патологию (болезнь Гиршпрунга или аганглиоз). При данном заболевании нарушена иннервация участка толстой кишки, что может быть врождённой или приобретённой патологией. Врождённый аганглиоз проявляется с первого года жизни, приобретённый может возникнуть после какого-либо инфекционного заболевания кишечника. Чем больше протяженность участка с нарушенной иннервацией, тем раньше и более тяжело протекает заболевание. При болезни Гиршпрунга консервативное лечение малоэффективно. Идёт прогрессирование запоров с образованием каловых камней, увеличением размеров живота, развитием колита. Лечение заболевания — оперативное.
Лечение запора у ребёнка
Увеличение двигательной активности
Основа лечения запоров — изменение образа жизни: прогулки, посещение спортивных мероприятий, активные игры на свежем воздухе. В особенности, это необходимо детям, длительно сидящим за компьютером или перед телевизором. Эти изменения должны стать привлекательной альтернативой их обыденному времяпрепровождению. [1] [7]
Диетические рекомендации
Увеличение объёма потребляемой жидкости
При лечении запоров важно контролировать водный режим. Вода необходима для формировании каловых масс и облегчения прохождения их по кишечнику. Если воды недостаточно, то кал становится более плотным. Пить жидкость лучше за полчаса до еды или через два часа после приёма пищи.
Препараты
При применении слабительных следует помнить о следующих правилах:
БОС-терапия заключается в обучении ребёнка сознательной регуляции тонуса мышц тазового дна.
К физиопроцедурам относятся электрофорез, СМТ (синусоидальные модулированные токи) и рефлексотерапия.
Что нельзя делать, когда у ребёнка запор
Когда у ребёнка запор, его нельзя ругать и заставлять насильно садиться на горшок. Нельзя давать некоторые продукты питания, тормозящие моторику кишечника: айву, грушу, хурму. Следует уменьшить количество мучной и мясной пищи.
Срочные меры
До обращения к врачу ребёнка можно дать слабительный препарат, поставить свечку или сделать микроклизму.
Как сделать ребёнку клизму
Очистительная клизма проводится для освобождения нижних отделов кишечника от каловых масс.
Техника выполнения клизмы не сложная, её можно сделать в домашних условиях. Но, желательно, чтобы в первый раз проведение процедуры контролировал медработник.
Помещение, где проводится процедура, не должно быть холодным. Нужно заранее приготовить грушу нужного объёма. Температура вводимой жидкости должна быть от 22 до 26 ℃ . Если ребёнок младше года, то его следует положить на спину. Старшие дети ложатся на левый бок. Грушу нужно наполнить жидкостью, выпустить воздух, наконечник смазать вазелином или детским кремом. Верхнюю ягодицу приподнять и ввести кончик груши в анальный проход на 3-5-7 см (в зависимости от возраста). Сжимая грушу, ввести содержимое. После изъятия груши, сжать ягодицы ребёнка на несколько минут.
Обучение опорожнению кишечника
При нарушенном функционирования мышц тазового дна эффективным методом является БОС-терапия. Цель терапии — научить пациента управлять мышцами малого таза и запирательного аппарата прямой кишки. Пациентами могут быть дети старшего возраста, способные понять поставленную задачу.
Позиция: лёжа на боку, в анальное отверстие вставляется датчик, соединённый с компьютером.
Задача ребёнка: усилить напряжение мышц для появления или увеличения какого-либо анимационного эффекта на экране.
Продолжительность терапии: один раз в неделю в течение пяти недель.
Народные средства
При запоре будет полезно употребление смесей сухофруктов (инжир, курага, чернослив), запечённых яблок, йодсодержащих фруктов (киви, фейхоа).
Прогноз. Профилактика
При устранении предрасполагающих причин и корректировке дефектов питания можно добиться беспроблемной дефекации и изменения характера испражнений. Самостоятельно проводить лечение, используя только послабляющие препараты и клизмы, нельзя, так как это может привести к усилению тяжести и хронизации состояния. [10] [11]
Для профилактики задержки стула необходима физическая активность, массаж, рациональное питание и благоприятная психологическая обстановка.
Читайте также:

