Какая сейчас ходит инфекция при которой болит горло
Обновлено: 25.04.2024
Фарингитом называется воспаление слизистой оболочки задней стенки зева (воспаление глотки). Глотка – это верхняя часть горла. Глотка состоит из трёх частей:
- носоглотка – начинается от задней части полости носа. При осмотре горла её не видно, так как она скрыта мягким нёбом;
- ротоглотка – это как раз тот отдел глотки, который мы наблюдаем при рассматривании горла;
- гортаноглотка – нижний отдел глотки.
В целом глотка принадлежит сразу двум системам организма. Она входит в состав как дыхательных, так и пищевых путей. Эта её особенность играет важную роль в развитии и проявлениях фарингита.
Причины фарингита
В норме человек дышит носом. Нос человека устроен таким образом, чтобы подготавливать вдыхаемый воздух к его дальнейшему перемещению внутри организма. Носовые ходы имеют достаточный объём, чтобы вдыхаемый воздух поступал далее с некоторой задержкой; это позволяет ему согреваться и увлажняться – за счёт взаимодействия со слизистой оболочкой носовой полости. В носу воздух также очищается от пыли, частички которой задерживаются на слизистой и растущих на ней ресничках.
Ротовое дыхание – это запасной вариант, заложенный в наш организм на случай, если дыхание через нос невозможно. При этом в горло поступает неподготовленный воздух, сохраняющий свойства внешней среды. Он может быть холодным, сухим, содержать пыль, возбудителей инфекции и т.д.

Поэтому основной фактор, способствующий развитию фарингита, это нарушение носового дыхания. Если у человека заложен нос (а это может произойти по многим причинам, – например, вследствие разрастания аденоидов, полипов в носу, насморка), то он вынужден дышать ртом. В этом случае слизистая оболочка ротоглотки, подвергшаяся прямому воздействию атмосферного воздуха, быстро пересыхает, легко переохлаждается и может быть инфицирована патогенными микроорганизмами, всегда присутствующими в воздухе.
Довольно часто фарингит возникает на фоне насморка, вызванного вирусной инфекцией (ОРВИ). Это происходит, потому что слизь, стекающая при насморке по носоглотке, содержит вирус – возбудитель заболевания, и способствует расширению очага воспаления.
Но одного ротового дыхания для возникновения фарингита не достаточно. Многое зависит от общего состояния организма. Если организм ослаблен в результате перенесённых заболеваний, переутомления, недостатка витаминов, плохого питания, он становится более уязвим для инфекции.
Также факторами, способствующими развитию фарингита, являются курение и злоупотребление алкоголем, авитаминоз, сахарный диабет, неблагоприятные условия внешней среды (длительное воздействие пыли, горячего и сухого воздуха, задымления, химических испарений и т.п.).
Наиболее часто встречается фарингит вирусного происхождения, более редко – бактериальный, грибковый, аллергический и травматический фарингиты.
Формы фарингита
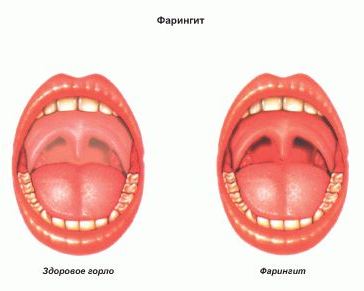
Различают острый и хронический фарингит.
Для острого фарингита характерны следующие симптомы:
Течение фарингита и его возможные осложнения
Острый фарингит, как правило, не представляет опасности. Однако лечение его должно быть соответствующим и своевременным. Если фарингит не лечить или лечить неправильно, он способен преподнести сюрпризы.
Поэтому очень важно своевременно обратиться к врачу для установления точного диагноза и назначения курса лечения. Ангина вызывается бактериями, и для её лечения могут быть назначены антибиотики. Фарингит же обычно имеет вирусную природу, и антибиотики при фарингите будут только вредны – полезную микрофлору они уничтожат, а развитие болезни не остановят. С другой стороны, встречаются фарингиты, вызванные, как и ангина, стрептококковой инфекцией. Осложнения, которые они могут вызвать, столь же опасны. Это – аутоиммунные реакции, в числе которых ревматизм суставов и клапанов сердца, а также поражение почек (гломерулонефрит).
Симптомы фарингита
Фарингит, как правило, проявляется следующими симптомами:
Ощущение кома в горле – довольно характерный для фарингита симптом. Сначала горло пересыхает, потом возникает ощущение дискомфорта, как будто что-то мешает сделать глоток.
Развитие заболевания приводит к тому, что ощущение дискомфорта в горле переходит в боль. При осмотре видно, что горло покраснело. Слизистая горла может быть покрыта пленкой или гнойными выделениями. Язык может быть обложен (покрыт белым налетом).
Кашель при фарингите обычно начинается с першения в горле. Хочется постоянно прокашляться. Развитие заболевания приводит к возникновению стойкого и долго сохраняющегося кашля. Кашель при фарингите может быть разным – сухим, горловым, бронхиальным. Довольно часто кашель усиливается ночью Самая распространённая форма кашля при фарингите – сухой кашель.
Повышение температуры типично при остром фарингите и может не наблюдаться при хронической форме заболевания. При остром фарингите температура может подниматься до 38°C.
Методы диагностики фарингита
С жалобами, соответствующими симптомам фарингита, Вы можете обратиться к врачу общей практики (семейному врачу или терапевту) или к профильному специалисту – отоларингологу (ЛОРу).
Детский приём ведут квалифицированные врачи-педиатры и детские ЛОР-врачи.
Для диагностики фарингита используются следующие методы:
Фарингоскопия – визуальное исследование слизистой оболочки горла. При фарингите проводится орофарингоскопия – осмотр ротовой части горла. С помощью фарингоскопии врач обнаруживает факт воспаления - покраснение горла и нёбных дужек; видны отдельные воспаленные лимфоидные гранулы. Для врача важно убедиться, что несмотря на воспалительный процесс в горле, нёбные миндалины не имеют признаков воспаления, характерных для ангины, то есть имеет место именно фарингит.
Мазок нужен для того, чтобы определить, какая инфекция вызвала воспаление – вирусная или бактериальная. На основании опроса больного и фарингоскопии это сделать нельзя.
Методы лечения фарингита

Выбор курса лечения фарингита зависит от того, какая причина вызвала заболевание. При инфекционной природе фарингита основой лечения становится подавление активности микроорганизмов-возбудителей.
Также важно устранить факторы, способствовавшие развитию фарингита (прежде всего, исключить курение на период лечения). Обязательно следует предпринять действия, направленные на укрепление иммунитета.
При хроническом фарингите важно убедиться, что выздоровление действительно состоялось. Поэтому по окончании курса лечения Вам могут быть назначена повторная сдача анализов. Если этого не сделать, есть вероятность, что активность возбудителя инфекции просто подавлена принимаемыми медикаментами, и после окончания приёма лекарств болезнь вернётся снова.
В лечении фарингита могут применяться антибиотики. Антибиотики при фарингите действенны только в случае бактериальной инфекции, поэтому применению антибиотиков должен предшествовать бактериологический анализ.
Как дополнительный вспомогательный метод лечения при фарингите может использоваться физиотерапия. С этой целью могут применяться электрофорез с применением антисептиков, УВЧ и дарсонвализация.
- следить, чтобы дыхание было по преимуществу носовым. При выявлении аденоидов, полипов в носу, искривлённой носовой перегородки причину ротового дыхания желательно устранить;
- укреплять иммунитет, закаливать организм;
- увлажнять воздух в помещении. Нормальная влажность составляет 50-60%;
- чаще менять зубную щётку. Зубная щётка может накапливать вредные микроорганизмы;
- при появлении насморка или других признаков ОРЗ, сразу же начинать лечение.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Вирусная инфекция - одна из основных причин появления боли в горле. Вирусные заболевания горла следует отличать от бактериальных, в первую очередь - стрептококковой ангины. Дело в том, что вирусная инфекция горла не поддается лечению антибиотиками. Как же понять, что причина болезни горла - именно вирусная инфекция?
Содержание статьи

Вирусные инфекции горла могут иметь легкое и тяжелое течение, беспокоить в течение 3х дней или 2х недель, вызывать боль при глотании, потерю голоса, кашель и другие симптомы. Такое разнообразие клинических проявлений обусловлено неоднородностью вирусных инфекций, способных вызвать болезни горла.
В данной статье мы подробно рассмотрим типы вирусных заболеваний горла, особенности их симптоматики, диагностики, а также расскажем о том, как правильно их лечить.
Что такое вирусная инфекция?
Вирусные заболевания - группа нарушений, связанных с внедрением в организм очень мелких, и при этом высоко контагиозных (т.е. заразных) инфекционных агентов. Действительно, вирусы в сотни раз меньше по размеру, чем самые мелкие бактерии и грибки. Вирусы могут проникать в клетки человека и брать под собственный контроль все молекулярные процессы, происходящие внутри нее. В результате этого клетка перестает выполнять присущую ей функцию, и занимается только тем, что помогает вирусу делиться, т.е. образовывать тысячи своих копий.
К счастью, большинство вирусов способно проникать только в определенный тип клеток. Например, респираторные вирусы нарушают работу только клеток слизистой оболочки дыхательного тракта.
В течение 3-7 дней иммунная система человека формирует иммунитет по отношению к вирусу в виде специфических антител. Благодаря этому респираторные вирусные инфекции беспокоят человека не дольше недели.
Опасность в том, что во время вирусного заболевания на слизистой оболочке образуется большое количество мокроты. Она является хорошей питательной средой для других инфекционных агентов - бактерий. Бактериальные осложнения вирусных инфекций могут иметь тяжелое течение и серьезные последствия. Именно поэтому так важно вовремя лечить вирусные заболевания горла.
Какие бывают вирусные болезни горла?
Так, по локализации инфекции вирусные болезни горла делят на:
Ларингит, фарингит и тонзиллит могут быть частью клинической картины различных заболеваний, вызванных внедрением в слизистую оболочку дыхательного тракта разных видов вирусов.
Известно, что болезни горла могут быть связаны с такими инфекциями, как:

- вирус гриппа;
- вирусы ОРВИ (острые респираторные вирусные инфекции), вызывающие простуду;
- вирус Коксаки, который вызывает очень болезненную инфекцию горла под названием герпетическая ангина;
- вирус Эпштейна-Барр, вызывающий инфекционный мононуклеоз.
Cимптомы
В зависимости от вида вируса-возбудителя симптомы заболеваний горла будут варьировать. Предлагаем ознакомиться с таблицей, в которой представлены основные симптомы, особенности и прогноз течения вирусных заболеваний, поражающих глотку, миндалины или гортань (см. Табл. 1).
Табл.1 Вирусные инфекции, способные вызвать болезни горла.
Как диагностируется заболевание?

Как мы уже знаем, горло может болеть по разным причинам. В зависимости от того, какое именно вирусное заболевание горла имеет место, подбирается соответствующая терапия.
Таким образом, лечение горла следует начинать из точного определения причин болезни, т.е. постановки диагноза.
Стоит отметить, что симптомы стрептококковой ангины во многом сходны с вирусным тонзиллитом.
Во многих случаях сдача анализов не требуется. Если у больного все симптомы ОРВИ (насморк, боль в горле, чихание), лечение начинают немедленно.
Дополнительные анализы могут потребоваться, если у больного произошло ухудшение самочувствия, или болезнь не проходит в течение 7 дней. В таком случае лечащий врач может заподозрить развитие бактериальной инфекции на фоне вирусной.
Лечение
Лечение вирусных инфекций в горле аналогично лечению простуды.
Если у больного развиваются симптомы гриппа - высокая температура тела, боль в горле, кашель, ломота в мышцах и суставах, необходимо вызвать врача. Лечение гриппа основывается на приеме противовирусных препаратов.
При ОРВИ к приему противовирусных прибегают не всегда. Они оказывают влияние на течение болезни только в том случае, если лечение начато в первый-второй день болезни. При герпангине и инфекционном мононуклеозе противовирусные малоэффективны.
Организм человека довольно быстро, в течение 3-5 дней, вырабатывает антитела к вирусу, и с этого момента больной идет на поправку. Таким образом, главное поддерживать организм во время острого периода (в первые 3 суток болезни). Острый период - наиболее опасный; именно в это время у больного может быть лихорадка, сильная боль в горле, чихание, насморк, нарушение пищеварения. В острый период следует контролировать температуру тела и бороться с обезвоживанием. Вспомогательную роль играет симптоматическое лечение препаратами местного действия. Очень важно во время острого периода придерживаться постельного режима, так как на борьбу с вирусом организм тратит много энергии.
Таким образом, в острый период болезни могут использоваться такие средства лечения:
- противовирусные препараты;
- жаропонижающие препараты (при повышении температуры до 38,5°С и более);
- обильное питье (отдайте предпочтение теплым травяным чаям, минеральной воде);
- сон и отдых;
- питание легкой витаминизированной пищей, переедать не следует;
- местное лечение - закапывание носа, полоскание горла, орошение миндалин лекарственными средствами и т.д.;
- при ларингите следует как можно меньше разговаривать, в том числе шепотом.
Начиная с 3-4 дня состояние больного должно значительно улучшиться. Общие симптомы, такие как головная боль и лихорадка, отступают на второй план и постепенно исчезают; остаются только местные симптомы - боль при глотании, насморк, кашель. В этот период главной задачей лечения является очищение дыхательного тракта от слизи и предотвращение развития бактериальных осложнений. С этой целью рекомендуются такие процедуры, как:
- полоскание горла водно-солевым раствором или раствором соды;
- полоскание отварами лекарственных растений (если вы уверены, что у вас нет аллергии);
- орошение горла антисептическими препаратами в форме спрея (подойдет любой антисептик для обработки миндалин и глотки - Ингалипт, Хепилор, Гексорал);
- рассасывание лекарственных леденцов (Стрепсилс, Фарингосепт, Лизобакт) - не только оказывает антисептическое действие, но и уменьшает боль;
- продолжает быть актуальным обильное питье, в рацион можно вводить привычные блюда.
Вирусные болезни, такие как тонзиллит, фарингит и ларингит, хорошо поддаются лечению и имеют благоприятный прогноз. Если домашнее лечение не дает эффекта в течение недели, проконсультируйтесь с лечащим врачом. Возможно, схему лечения придется пересмотреть.
О противовирусных препаратах
Повлиять на течение вирусной инфекции не так просто, как может показаться. Для многих вирусов до сих пор не разработаны препараты, эффективность которых подтверждалась бы исследованиями.
Например, вирус Эпштейна-Барр и вирус Коксаки практически не поддается влиянию каких-либо противовирусных средств. Лучшее лекарство против этих вирусов - антитела, вырабатываемые собственной иммунной системой заболевшего.
Таким образом, лечение мононуклеоза и герпангины в основном симптоматическое (отдых, антисептическая обработка горла, обильное питье и т.п.).
Тем не менее, существуют препараты, эффективные в отношении некоторых вирусов, например, вируса гриппа. Так как именно грипп несет серьезную угрозу жизни человека, его лечение следует начинать с приема противовирусного препарата.
Препараты, активно использующиеся в лечении гриппа, можно разделить на 3 группы:
- Вещества, нарушающие размножение вируса путем блокады фермента нейрамидаза (такие препараты как Занамивир, Осельтамивир).
- Препараты, влияющие на обмен белка М2, необходимого для деления вируса (Амантадин, Римантадин).
- Средства, стимулирующие выработку собственного противовирусного вещества - интерферона (препараты Арбидол, Амиксин, Гропринозин, Циклоферон).
Противовирусные средства, как и любые другие лекарства, могут иметь противопоказания и побочные эффекты, поэтому перед их применением необходимо внимательно прочитать инструкцию и проконсультироваться со специалистом.

Жалоба на боль в горле – одна из самых распространённых. Немногие из нас могут похвастаться, что у них никогда не болело горло. Боль в горле может быть сильной, резкой, стреляющей, а может проявляться умеренным жжением или дискомфортом, наблюдающемся постоянно или только при сглатывании или при разговоре. При жалобах на боль в горле на осмотре обычно выявляются покраснение горла и его отек.
Почему болит горло?
Бактерии и вирусы постоянно атакуют наш организм. Они попадают в нас с воздухом и пищей. Любая инфекция, проникшая этим путем, может стать возбудителем боли в горле.
При инфекционном характере заболевания боль в горле, как правило, является лишь одним из симптомов. Наряду с болью в горле могут наблюдаться:
-
; ; ; , озноб, повышенное потоотделение;
- увеличение лимфатических узлов;
- кожная сыпь; , потеря аппетита.
Чаще всего причиной боли в горле является вирусная инфекция. В этом случае воспаление развивается постепенно, и соответственно нарастает острота симптомов.
Боль в горле может быть вызвана следующими вирусными заболеваниями:
Если воспаление вызвано бактериями, боль в горле начинается внезапно и сразу же в сильной форме. Самой распространённой бактериальной инфекцией горла является стрептококковая инфекция.
Если у человека по какой-то причине нарушено носовое дыхание, и он вынужден дышать ртом, неприятные ощущения в горле могут быть вызваны прямым воздействием атмосферы. Воздух может быть слишком сухим или холодным, содержать дым, пылевые частицы, вредные химические соединения. В результате слизистая пересыхает, раздражается, появляется ощущение дискомфорта, боль, кашель. Многие вещества, иногда содержащиеся в воздухе, являются аллергенами. И в случае склонности к аллергическим заболеваниям, присутствие подобных веществ (например, пыльцы растений, мельчайших частиц шерсти животных и т.д.) во вдыхаемом воздухе может быть причиной воспаления горла.
Когда боль в горле – один из основных симптомов
(как правило, в этих случаях боль в горле сопровождается температурой)
Заболевания, при которых боль в горле является основным или типичным симптомом:
Другие возможные причины боли в горле
Почему может болеть горло, когда температуры нет
Существуют и другие возможные причины боли в горле:
- механические травмы;
- перенапряжение мышц гортани и глотки;
- языкоглоточная невралгия;
- попадание содержимого желудка в полость пищевода;
- опухолевые процессы;
- при заболеваниях щитовидной железы может ощущаться боль при глотании;
- боль в области горла может ощущаться при стенокардии и инфаркте миокарда, а также при остеохондрозе шейного отдела позвоночника (в этом случае усиления боли при глотании не наблюдается).
В этих случаях боль в горле обычно не сопровождается повышением температуры и другими характерными симптомами ОРЗ (пациенты жалуются на боль в горле без температуры).
Боль в горле: когда надо обращаться к врачу?
Категорически недопустимо прибегать к антибиотикам без соответствующего назначения врача. Если ваша болезнь вызвана вирусом (а обычная простуда, часто сопровождаемая фарингитом – это, как правило, вирусное заболевание), то антибиотики не помогут, а наоборот, только ослабят организм, истребив полезные бактерии.
В то же время на фоне вирусного поражения могут активизироваться и болезнетворные бактерии. И в этом случае может быть показано применение и антибактериальных препаратов. Только врач может правильно установить причину заболевания, поставить диагноз и подобрать эффективный курс лечения. Так же и становить тот факт, что горло здорово – в тех случаях, когда болевые ощущения в области горла вызваны заболеванием других органов, может только ЛОР-врач.
Обязательно следует обратиться к врачу, если:
- боль в горле не проходит в течение двух дней при домашнем лечении;
- боль очень сильная, трудно глотать или открывать рот;
- боль сопровождается резким повышением температуры;
- боли в горле сопровождаются сыпью на коже;
- дискомфорт в горле и болевые ощущения легко возвращаются. В этом случае пациенты обычно жалуются на то, что горло болит постоянно. Подобные жалобы, как правило, свидетельствуют о наличии хронической формы заболевания – хроническом тонзиллите или хроническом фарингите).
К какому врачу обращаться при боле в горле?
В случае острой боли на фоне температуры вызывайте врача на дом (выезжают терапевт или педиатр, если болен ребёнок). С жалобой на боль в горле Вы также можете записаться на приём к ЛОР-врачу в любой из поликлиник "Семейного доктора".
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.

В среднем, взрослый человек болеет ОРВИ от 1-го до 3-х раз в год. Дети до полугода, как правило, имеют иммунитет, полученный ещё от материнского организма, а вот дети постарше болеют чаще, чем взрослые. Средний дошкольник заболевает ОРВИ от 8 до 12 раз в году.
Понятие ОРВИ объединяет более 200 разновидностей заболеваний, самое известное из которых это – грипп. Кроме гриппа в ОРВИ включают вирус парагриппа, аденовирусную и риновиросную инфекции, а также ряд менее известных вирусов.
Причины ОРВИ
Как правило, ОРВИ проникает в организм вместе с вдыхаемым воздухом. Больной человек чихает и кашляет, рассеивая вокруг себя частицы слизи, содержащие вирус. И если мы оказываемся рядом и не предпринимаем простейших мер безопасности (например, не надеваем марлевую повязку), то рискуем заразиться.

В теплом, сухом, пыльном и неподвижном воздухе вирусы сохраняют свою активность в течение многих часов (в некоторых случаях – до нескольких суток). Поэтому возможен и бытовой способ заражения – через грязные руки. Само по себе нахождение возбудителя ОРВИ на коже не страшно, для того, чтобы вызвать болезнь, он должен попасть на слизистую оболочку, например, рта. Взрослый человек вряд ли будет облизывать руки, а вот малышам это свойственно. Дети и пальцы в рот кладут, и мир познают, пробуя окружающие их предметы на вкус. В результате дети до 3-х лет заболевают ОРВИ чаще других возрастных групп.
Факторами, также способствующими развитию ОРВИ, являются:
- ослабленный иммунитет;
- стрессы;
- значительные физические нагрузки; ;
- курение;
- нарушение обменных процессов (ожирение, сахарный диабет).
Симптомы ОРВИ
Инкубационный период ОРВИ, как правило, составляет 1-3 дня.
Обычно развитие заболевания начинается с насморка. В зависимости от того, какой участок дыхательных путей оказался наиболее подвержен инфекции (где сконцентрирован воспалительный процесс), ОРВИ может протекать в виде:
-
(поражается слизистая носа); (воспаляется слизистая оболочка глотки); (воспалительный процесс локализуется в гортани); (воспаляется слизистая трахеи).
Обычно не позднее чем через 7 дней больной чувствует значительное улучшение состояния. Большинство больных выздоравливают в течение 10 дней.
Больной максимально заразен в первые 2-3 дня, в дальнейшем активность вируса снижается. Однако угроза заразить окружающих сохраняется до последнего дня болезни.
Основными симптомами ОРВИ являются:
Насморк может проявляться в виде заложенности носа, чихания, выделения слизи из носа. Средняя продолжительность насморка при ОРВИ – 7 дней.
Кашель при ОРВИ сначала сухой. Переход к мокрому кашлю говорит о том, что больной пошёл на поправку.
При ОРВИ обычно наблюдается повышение температуры (в большинстве случаев незначительное – 37-37,5 или до 38° C; при гриппе температура может подниматься и выше).Повышенная температура, как правило, держится не дольше 3-х дней.
Методы лечения ОРВИ

Борьбе организма с вирусом можно помочь, а можно помешать. В последнем случае возможны осложнения и длительное протекание болезни. Поэтому врачи не рекомендуют больным самостоятельно применять медицинские препараты. Применение лекарств должно быть целевым и оправданным, и потому курс медикаментозного лечения должен назначаться врачом.
Не повредят такие домашние средства как обильное питье, полоскание горла (при боли в горле), постельный режим. Помещение, где находится больной, должно часто проветриваться. При проветривании больного желательно переводить в другое помещение – организм должен оставаться в тепле.
Обязательно следует обратиться к врачу, если:
- симптомы ОРВИ сохраняются более 7 дней;
- на фоне других симптомов замечена одышка (затрудненность дыхания);
- имеются сильно выраженные симптомы – высокая температура, острая боль в горле, сильный кашель, сыпь и т.д.
- есть подозрения на осложнения. Типичными осложнениями ОРВИ являются синусит (воспаление придаточных пазух носа), острый бронхит (впоследствии может перейти в пневмонию), средний отит (воспаление среднего уха).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Читайте также:

