Кишечная палочка и стрептококк во влагалище
Обновлено: 25.04.2024
Кто виноват в этом, и как побороть этот недуг?
Неприятности, доставляемые неспецифическими вагинитами (зуд, жжение, выделения из влагалища) лишают нас радостей интимной жизни. Кто виноват в этом, и как побороть этот недуг?
Неспецифический вагинит – это воспалительный процесс во влагалище, обусловленный нарушением баланса её микрофлоры. В нормальном состоянии во влагалище преобладают молочнокислые бактерии (лактобактерии и бифидобактерии), а условно-патогенные возбудители этого заболевания находятся в подавленном состоянии. Только при определенных обстоятельствах, при усиленном размножении, эти микроорганизмы вызывают воспаление.
Это заболевание, часто сопровождается такими симптомами, как: зуд, жжение, беловатые выделения из влагалища, боль при мочеиспускании.
Основной причиной развития неспецифического вагинита является общее ослабление защитных функций организма и нарушения в работе эндокринной системы.
Существует острая, подострая и хроническая (рецидивирующая) форма неспецифического вагинита, также различают серозно-гнойный вагинит и диффузный вагинит.
Чтобы выяснить, как бороться с этой проблемой, обратимся сначала к постановке диагноза, причин возникновения этого заболевания и симптомов, сопровождающих неспецифический вагинит. Затем рассмотрим рекомендации по методикам лечения.
Где поселился враг? Проблема кроется внутри нас.
Молочная кислота препятствует чрезмерному росту многочисленных микроорганизмов и бактерий, обитающих во влагалище здоровых женщин.
Но в результате снижения общего иммунитета, количество лактобактерий уменьшается, а возбудители неспецифического вагиноза, начинают свою паразитическую деятельность.
К возбудителям неспецифического вагинита относят:
- гарднерелла (бактериальный вагиноз);
- грибы рода Кандида (кандидоз, молочница) (существуют различные классификации, иногда кандидоз относят к специфике);
- кишечная палочка, синегнойная палочка и другие.
Возрастные особенности неспецифического вагинита
Как и вся группа вагинальных инфекций, неспецифический вагинит возникает в результате поражения микрофлоры влагалища и причины тому могут быть разные, в зависимости от возраста женщины.
Неспецифический вагинит достаточно часто встречается у девочек. В первую очередь возникновение данного заболевания является следствием несформированности женского организма, как единой системы, когда влагалище уже способно само бороться с инфекциями вследствие низкого уровня pH, при котором развитие болезнетворных бактерий угасает.
Причины заболевания, следующие:
- недостаточная насыщенность организма эстрогенами;
- воспалительные заболевания мочеполовых органов;
- нарушение правил общей и половой гигиены;
- общие заболевания, связанные с нарушением иммунитета и обмена веществ.
Девушки и женщины детородного возраста
Часто, причиной развития неспецифического вагинита у молодых женщин является:
- общее инфекционное заболевание;
- снижение функции яичников;
- снижение общего уровня иммунитета.
Женщины пожилого возраста
Основной причиной воспаление влагалища, вследствие развития неспецифического вагинита, у женщин пожилого возраста, является утрата одного из важнейших факторов защиты микрофлоры влагалища — образования молочной кислоты из гликогена (т.е. создание оптимальной среды для размножения молочнокислых бактерий).
Этот процесс регулируют женские половые гормоны – эстрогены. В пожилом возрасте их деятельность затихает, так как угасает их воспроизводство в яичниках.
Как распознать у себя неспецифический вагинит?
Выявить заболевание на начальной стадии практически невозможно, и в основном мы сталкиваемся с ним уже на этапе развития болезни, которая сопровождается следующими симптомами:
- Бели: жидкие, водянистые, гнойные, иногда пенистые выделения из влагалища (обильные – при остром процессе, умеренными – при подострой и хронической формой заболевания).
- Зуд и чувство жжения во влагалище.
- Боль при мочеиспускании и половом контакте.
При осмотре слизистой оболочки влагалища, можно заметить покраснения, отечность, иногда на слизистой оболочке видны мелкие язвочки и гнойно-серозные налеты (при острой форме протекания болезни. Иногда выделения сопровождает неприятный запах.
Для постановки диагноза настоятельно вам рекомендуем - обязательно пройдите обследование у своего врача-гинеколога, чтобы он правильно поставил вам диагноз.
Виды диагностики неспецифического вагинита
Диагностика неспецифического вагинита основывается на бактериоскопических и бактериологических методах исследования.
Бактериоскопический метод
Берется микроскопия мазка из влагалища и окрашивается специальным образом. В результате, удается совершенно отчетливо определить род микроорганизмов, которые вызвали развитие неспецифического вагинита. Чаще обнаруживается несколько видов микроорганизмов. При неспецифическом вагините всегда встречается большое количество лейкоцитов (от 30 до 60 и более).
Бактериологический метод
Материал, взятый при осмотре на анализ, помещается на питательную среду, на которой через несколько дней вырастает определенный вид возбудителя. Но, бактериологическая диагностика неспецифического вагинита малоинформативна, поскольку во влагалище, как в норме, так и при патологических состояниях, присутствует большое разнообразие микроорганизмов. Более значимые результаты можно получить при использовании количественных методов исследования микрофлоры влагалища (бактериоскопический метод).
Также, для постановки диагноза неспецифического вагинита, широко используется метод, основанный на осмотре в зеркалах, при котором становятся видны все поражения внутренних путей.
Стоит ли откладывать лечение?
Наиболее частыми осложнениями являются:
развитие воспалительных заболеваний репродуктивных органов малого таза;
проникновение инфекции в матку;
риск развития внематочной беременности;
Заразно ли это?
Заразиться бытовым путем через прикосновения - невозможно. Также неспецифический вагинит не передается половым путем. Неспецифический вагинит является следствием расстройства микрофлоры влагалища, связанного со снижением уровня лактобактерий, вследствие снижения иммунитета.
Мне поставили диагноз неспецифический вагинит, что мне делать? Я хочу лечиться сама. Мне нужно знать все о методах лечения неспецифического вагинита.
Лечение неспецифического вагинита должно быть комплексным и включать в себя:
применение этиотропных, противовоспалительных средств;
лечение сопутствующих заболеваний, нейроэндокринных, обменных и других функциональных нарушений;
прекращение половых контактов до полного выздоровления, обследование и лечение партнера.
При комплексной терапии неспецифического вагинита важная роль отводится санации влагалища и вульвы, так как они часто, тоже вовлекаются в воспалительный процесс.
Среди препаратов для лечения неспецифических вагинитов хорошо зарекомендовали себя вагинальные свечи Гексикон ® .
Гексикон ® не нарушает функциональную активность лактобактерий, а также не вызывает аллергических реакций. Бережно действует на слизистую оболочку; отсутствует влияние на другие органы и системы, а также сохраняет свою активность (хотя и несколько пониженную) в присутствии крови, гноя.
Гексикон ® оказывает местное действие, при котором отсутствует нежелательное воздействие на здоровые органы и ткани.
Свечи Гексикон ® многие гинекологи называют “свеча-ванночка”, так как полиэтиленоксид, входящий в его состав, активно выводит патологические выделения, усиливает действие хлоргексидина, уменьшает отечность в зоне воспаления.
Сроки избавления от неспецифического вагинита
Длительность лечения связана в первую очередь с характером заболевания (острая, подострая, хроническая), в среднем курс лечения 7-10 дней.
Профилактика неспецифического вагинита
Для предотвращения повторного развития у себя неспецифического вагинита, и в целях профилактики данного заболевания, следуйте следующим несложным правилам:
Разнообразить свой рацион кисломолочной продукцией.
Сократить прием сладостей.
Одежда и средства гигиены
Носите, по возможности, только хлопчатобумажное нижнее белье. Оно обеспечивает необходимый доступ воздуха к нежным тканям гениталий.
При случайных половых контактах пользуйтесь барьерными средствами контрацепции (презервативами).
Довольно часто при бактериальном исследовании выявляется кишечная палочка в мазке у женщин. Ее наличие в половых путях в небольших количествах допустимо, потому что совсем рядом расположена ее привычная среда обитания – прямая кишка. Иная ситуация, когда палочек очень много, обнаруживаются патогенные мутировавшие формы. В этих случаях возникает воспалительный процесс, при котором показано лечение.
Кишечная палочка – полезный или опасный микроб?
В организме здорового человека обитают миллионы различных микроорганизмов, которые являются сапрофитами. Они мирно сосуществуют с человеком, не причиняя вреда. Более того, многие из них приносят пользу, создавая защиту от болезнетворных микробов. К их числу относится и кишечная палочка - на латыни Escherichia coli.

Кишечная палочка в мазке у женщин является полезным обитателем кишечника
Являясь обитателем кишечника, она составляет 1% от всей полезной микрофлоры. Эшерихии принимают участие в важных биологических процессах:
Следует знать и о других причинах, по которым даже полезные эшерихии приобретают патогенные свойства. В организме существует иммунная регуляция бактериального равновесия, когда хороший иммунитет поддерживает его на оптимальном уровне, сдерживает развитие микроорганизмов.
Снижение иммунитета приводит к избыточному размножению кишечных палочек, они мутируют и превращаются из полезных бактерий во вредные. Концентрация их в половых путях увеличивается, возникает воспаление. Выходит, что эшерихии могут быть полезными для организма, а могут вести себя как энтеропатогенные микробы.
Воспалительный процесс возникает у тех, кто входит в группу риска, когда создаются благоприятные условия для развития кишечных палочек.
Это бывает у женщин, ослабленных различными заболеваниями, при диабете, аллергии, в период беременности, после длительного приема отдельных медикаментов, лучевой терапии, химиотерапии.
Откуда появляется кишечная палочка в мазке у женщин
Вероятность попадания микрофлоры прямой кишки в половые пути женщины очень высока. Это может произойти при несоблюдении правил личной гигиены, а также во время принятия ванны, купания в водоеме, бассейне, где в воде всегда присутствует кишечная палочка. Инфицированию способствует ношение женщиной неправильного нижнего белья – из не пропускающих воздух синтетических тканей, плохо закрывающих промежность стрингов.

Душ следует предпочесть ванне, она является одной из причин инфицирования энтеропатогенной палочкой.
Другой путь заражения – во время полового контакта, если микроб присутствует на половом органе партнера. Особенно если практикуется незащищенный секс с сочетанием анального и вагинального способов. Большую роль играет частая смена половых партнеров.
Занесение патогенной кишечной палочки во влагалище опасно при нарушении его нормальной микрофлоры. На 95% она состоит из лактобактерий, которые тормозят развитие болезнетворных микробов. Причинами дисбактериоза могут стать гормональные нарушения, недостаток питания, витаминов, частые инфекционные заболевания, длительный прием антибиотиков.
Гинекологические заболевания, вызываемые кишечной палочкой, и их симптомы
Попадая в просвет влагалища, эшерихия вызывает вульвит, вагинит. Если не проводится лечение, воспаление распространяется на канал шейки и в полость матки, развиваются эндоцервицит, эндометрит. Далее при попадании в трубы и яичники возникает оофорит, сальпингоофорит – воспаление придатков.
При распространении в уретру возникает цистит, который может осложниться восходящей инфекцией и пиелонефритом. Тяжелым последствием является попадание кишечной палочки по фаллопиевым трубам в брюшную полость и развитие воспаления брюшины – перитонита.
Особую опасность представляет кишечная палочка для беременных. Она может попасть в организм плода, спровоцировать выкидыш.
Чтобы избежать осложнений, следует насторожиться уже при первых симптомах инфицирования. Обычно они ограничиваются лишь желтоватого цвета выделениями с неприятным запахом и чувством легкого жжения, зуда во влагалище. С прогрессированием заболевания и развитием осложнений появляются такие признаки:
- гнойные выделения;
- боли внизу живота, в паховой и поясничной областях;
- учащенные болезненные мочеиспускания;
- отхождение мутной мочи с хлопьями;
- повышение температуры тела;
- ухудшение общего состояния.
Перечисленные проявления говорят о выраженном воспалении и требуют немедленного обращения к врачу.
Диагностика патологии
Главным критерием в диагностике является бактериологическое исследование мазков. В идеале кишечной палочки в них не должно быть. Общепринятыми являются три варианта нормы:
- не обнаружена;
- выявлена в единичном количестве;
- обнаружена в небольшом количестве при содержании лейкоцитов не более 15 в поле зрения.
Второй и третий варианты анализа говорят о том, что палочка присутствует как условно-патогенный микроб, не вызывая воспаления. При этом учитывается и отсутствие клинических проявлений у женщины.
Методы лечения и профилактики
Медикаментозная терапия при положительных результатах мазка всегда назначается комплексно. В нее входят антибактериальные, иммунные препараты, витамины и минералы, средства местного действия.
Антибиотики показаны широкого спектра действия, к которым определена хорошая чувствительность кишечной палочки из взятого конкретного мазка. Подбор вида антибиотика делает врач, он же определяет дозу и длительность приема.
Обязателен прием комплексов витаминов с минералами, повышающих защитные свойства организма – Алфавит, Мультитабс, Центрум и аналоги.

Значительную роль в лечении от кишечной палочки играет прием витаминов
Предупредить поражение кишечной палочкой мочеполовой сферы можно путем соблюдения правил личной гигиены, применения средств барьерной защиты при сексе, регулярных визитов к врачу с обследованием и своевременным лечением.
Другие виды микрофлоры, которые могут быть выявлены в мазках
При контакте с внешней средой в половые пути женщины может быть занесена самая разнообразная флора. Необходимо знать, насколько опасны различные ее виды при обнаружении в мазках.
Цианобактерии
Хламидомонада
Также относится к одноклеточным водорослям, обитает в реках, озерах, аквариумах, содержится в почве. Для человека безобидна, не вызывает заболеваний. Не следует путать с хламидией – возбудителем половых инфекций.
Золотистый стафилококк
Очень распространенная патогенная бактерия округлой формы, которая может вызвать гнойно-некротическое воспаление любой ткани организма. Во влагалище развивается при его дисбактериозе, образуя изъязвления, некротические корки, гнойные выделения. Выявление в мазке требует санации.
Синегнойная палочка
Опасный гноеродный микроб, поражающий любой орган. В мочеполовой системе развивается часто на фоне дисбактериоза и хронических заболеваний. Характерно выделение гноя серо-голубого цвета с неприятным запахом. При обнаружении в мазке необходима санация.
Дифтерийная палочка
Является возбудителем дифтерии, в том числе половых органов. Заражение происходит при бытовом контакте от больного или носителя бактерии, заболевают люди, не привитые против дифтерии. Палочка выделяет сильный токсин, вызывающий некроз слизистых оболочек, повреждение их сосудов, отек, рубцовые сужения. Выявление в мазке требует комплексной терапии.
При обнаружении кишечной палочки в мазке у женщин необходимо выяснить источник ее появления, пройти дополнительное обследование и необходимую медикаментозную терапию. При отсутствии признаков заболевания достаточно устранить причины попадания микроба, следуя советам врача.
Подробно о мазках на флору информирует специалист в видео:
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Я бы Вам посоветовала обратить внимание на бактериофаги, сдать посев на чувствительность к ним и пройти лечение именно так, месячные идут, на этом фоне защита слизистой уже должна быть отличная, после лечения пробовать закислять влагалище гелями с молочной кислотой, если девочка будет хорошо переносить. Обязательно исключить запоры, неправильную гигиену



Значит, действительно есть воспалительный процесс. Купите капсулы подижинакс вирго - они со специальным носиком. И вводите по 1 капсуле во влагалище на ночь в течение 6 дней. После лечения пропить курс вагилака по 1 капсуле в день в течение 10 дней

Добрый день.
Орнидазолом она не лечится.
Необходимо антибактериальное лечение с учётом чувствительности к антибиотикам.
Местно Полиженакс вирго, если не живёт половой жизнью.

Алексей, антибиотики широкого спектра действия принимали 4 раза за 9 месяцев. После лечения бакпосев мочи всякий раз был стерильным, а в мазке из половых путей кишечная палочка сохранялась. Она, по версии уролога, затем проникала в мочевой пузырь и вызывала рецидив цистита, который мы снова лечили антибиотиками. так по замкнутому кругу мы ходим 9 месяцев!

Алексей, все курсы антибиотиков принимались по результатам определения чувствительности к антибиотикам. Принимали супракс.

Здравствуйте, Юлия
Вам изначально не нужно было лечить кишечную палочку - потому что кишечная палочка - это норма во влагалище - и лечить вагинально ничего было не нужно
Теперь - на этапе становления флоры - когда девочка в пубертатном периоде - хорошая флора влагалища - напрочь уничтожена приемом антибиотиков - абсолютно необоснованным - отсюда жалобы
Посевы - вообще НЕ несут никакой нужной информации - особенно у девочек.
Ребенку нужно отменить все антибиотики, восстановить иммунитет и флору в кишечнике, все жалобы пройдут
Адэль, кишечную палочку лечили, потому что по мнению уролога, рецидивы цистита случались потому, что кишечная палочка попадала из половых путей в уретру и мочевой пузырь. Ну и ребенок на жжение жалуется.
Адэль, а почему посевы НЕ несут никакой нужной информации - особенно у девочек, и как восстановить иммунитет и флору в кишечнике?

Посеву не несут никакой нужной информации по той причине, что:
Влагалище - не стерильная зона - ни у девочки, ни у женщины - огромное количество разных микроорганизмов там живет.
В том числе кишечная палочка.
Среды - на которые делают посев - все разные - нет такой среды - на которой бы росли все микроорганизмы - которые есть во влагалище - одни аэробы, другие анаэробы - кому то нужен кислород, кому то нет.
Кишечная палочка - самый непривередливый микроорганизм - поэтоу он и растет периодами в посевах - но это вообще не говорит о том, что именно кишечную палочку нужно лечить - да еще и введением вагинальных препаратов.
Поэтому по данным клинических исследований, доказательной базе - посевы берутся в редких ситуациях - у беременных на стрептококк группы Б в 35 недель -и когда нужно высеять конкретного возбудителя (трихомонаду например) - все. Для диагностики вульвитов, вагинитов - не используется посев.
Если проблема была в рецидивирующем цистите - то лечить нужно его - у девочки, которая половой жизнью не живет - в очень малой вероятности может быть связь циститов с вагинитами - так как я поняла - девочку до лечения ничего не бескопоило - а после лечения - начались жалобы на жжение.
соответстввенно каждый последующий курс антибиотиков - убивал флору еще больше - и теперь жалобы сильнее + побочные эффекты на антибиотики
Сдать анализы - общий анализ крови, ферритин, глюкозу крови, витамин Д, ТТГ, магний, фолиевую кислоту
Все дефициты, что есть в организме восполнить
Подмываться отваром ромашки, антибактериальные препарыт не использовать.
Продолжать лечение у уролога
Посмотреть мочу на наличие солей -жжение могут вызвывать они - если есть в моче - после мочеиспускания - остатки мочи, которые попали на вульву - будут вызывать жжение и раздражение.
Алёна, сдала пока кровь. Прикрепила новый анализ, посмотрите пожалуйста. Терапевт сказал, что какой-то фермент повышен


Здравствуйте. Зачему Вы сдавали бакпосев? Если жалоб нет, то лечить не нужно.
Условно-патогенная флора есть всегда. Лечить ее надо только, если она вызывает жалобы.
Дарья, потому что до этого лечила стрептококки агалактия почти полгода, вылечила, спустя время решила удостовериться, что они точно ушли

Всё понятно. Но Стрептококки и энтерококки имеют право жить во влагалище, как и многие другие представители флоры, такие как Гарнереллы. Атопобиум, Кандиды и т.д. Помимо лактобактерий во влагалище очень много представителей, и их не искоренить полностью.
А флору Вы восстанавливали после лечения предыдущего?
Дарья, да, проставляла 2 курса лактагеля после месячных, но лактоморфотипы как были скудные, так и остались. Для кишечника также пила риофлору, бифилар.
До этой ситуации использовала Гинофлор-э после антибиотиков, лактобактерии стали с отсутствующих умеренными, но в составе препарата оказывается есть гормон, а у меня миома, поэтому к нему не рискну возвращаться, хоть и для восстановление микрофлоры хорошо помогал


Дарья, я правильно понимаю, что Вагилак пьешь в таблетках, а воздействует он на микрофлору влагалища? Чудеса


Добрый день! Специально лечить антибиотиками не стоит, но данное состояние явялется признаком бессимптомного дисбактериоза. В идеале при таком состояние сдать мазок на фемофлор 16 из влагалища, для определения состава микрофлоры и решения вопроса о местном лечение. Так же с целью профилактики дисбактериоза хорошо пользоваться гелем с молочной кислотой (как вариант вагилак гель). Вагилак гель использовать для интимной гигиены на ночь – выдавить на чистый палец 2 см геля и обрабатывать вход во влагалище, так же хорошо использовать при половом акте (наносить на вход во влагалище или половой член, на презерватив) как профилактика дисбактериоза и как лубрикант ( при сухости во влагалище, вызванной разными причинами)!
Так как это состояние (дисбактериоз) может периодически повторяться, то в таких случаях можно использовать вагилак гель с использование аппликатора (он есть в упаковке). Вводить 2 см геля во влагалище на ночь в течение 5-7 дней после менструации на протяжение 3-6 менструальных циклов.
У некоторых женщин и мужчин определяется кишечная палочка в мазке.
Поговорим о том, насколько опасен этот микроорганизм, и что делать при его обнаружении.
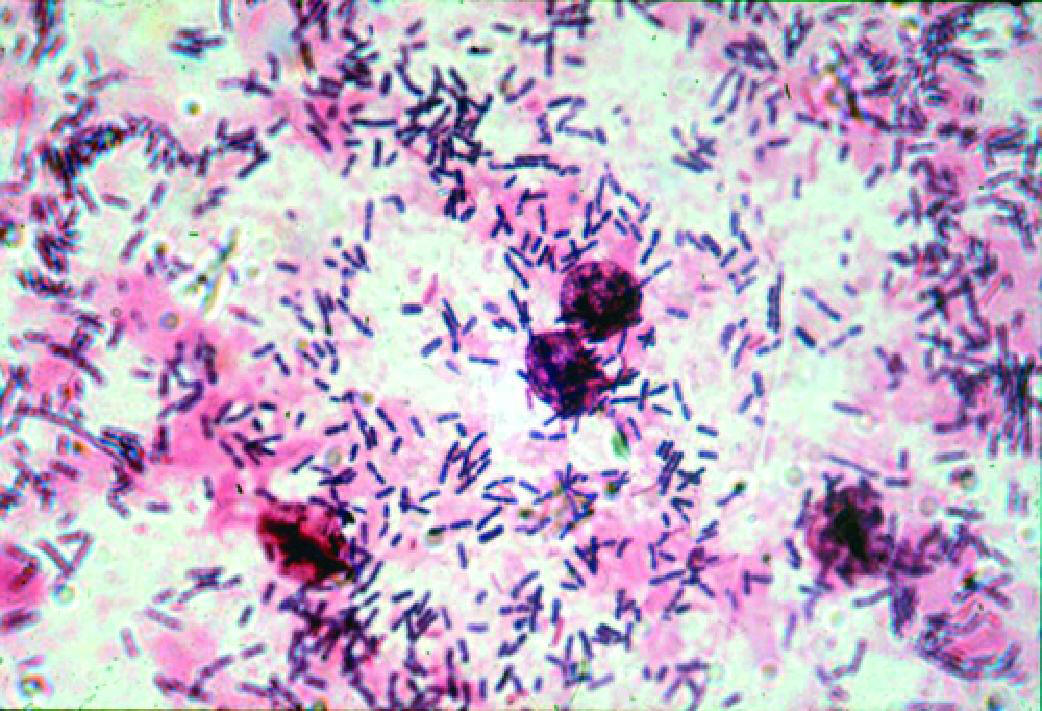
Что такое эшерихия коли?
Эшерихия коли (кишечная палочка) – это бактерия из семейства энтеробактерий.
Она в норме обитает в организме человека, в основном в кишечнике.
Так как выход из него (анальное отверстие) находится совсем рядом с мочеполовыми органами, бактерии могут колонизировать их.
Обычно это не сопровождается симптомами.
Но иногда эшерихия коли способна вызывать воспалительные процессы:
- уретры;
- влагалища;
- внутренних половых органов;
- мочевого пузыря;
- почек.
При наличии эшерихий во влагалище или уретре они могут определяться в мазке.
Кишечная палочка в мазке: причины
Причиной обнаружения кишечной палочки в мазке является чрезмерное увеличение количества этого микроорганизма в структурах мочеполовой системы.
В норме их должно быть очень мало.
В малых концентрациях они в мазке не обнаруживаются.
Причины, по которой может определяться кишечная палочка в мазке у женщин:
- несоблюдение гигиены;
- ношение обтягивающего нижнего белья или стрингов;
- анальный секс (половой член мужчины заносит бактерий из кишечника во влагалище);
- неправильное подмывание (сзади наперед).
Причины, по которой может определяться кишечная палочка в мазке у мужчин:
- пренебрежение правилами гигиены;
- не слишком частая смена белья;
- анальный секс (кишечная палочка попадает в уретру из прямой кишки женщины);
- частая смена половых партнеров.

Кишечная палочка в мазке у женщин: симптомы
В большинстве случаев кишечная палочка в мазке симптомы не вызывает.
Она становится случайной находкой при плановом обследовании женщины.
Но при избыточном росте кишечной палочки могут воспаляться органы мочевыделительной или половой системы.
Эта бактерия – самый частый возбудитель цистита у женщин.
В таком случае она определяется в моче и уретре.
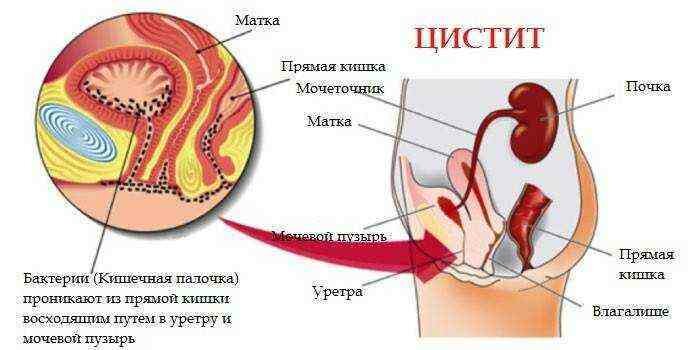
Симптомы острого цистита:
- частые походы в туалет;
- сильные позывы к мочеиспусканию при небольшом количестве мочи в мочевом пузыре;
- слабость, высокая температура тела, ломота в мышцах и другие общие симптомы.
Во влагалище кишечная палочка может вызывать вагинит.
Он проявляется такими симптомами:
-
;
- зуд, боль, раздражение, жжение во влагалище;
- болезненность полового акта;
- отечность половых органов.
Может наблюдаться выделение крови из влагалища после полового акта.
Вследствие воспалительного процесса слизистая оболочка разрыхляется и легко травмируется.
Кишечная палочка может стать возбудителем неспецифических воспалительных процессов в малом тазу.
- сальпингоофорит;
- эндометрит;
- цервицит.
Эти заболевания проявляются:
- болью в животе;
- повышением температуры тела;
- выделениями;
- межменструальными кровотечениями;
- нарушением менструального цикла;
- бесплодием.

В самых тяжелых случаях такие патологии сопровождаются гнойным процессом и требуют хирургического лечения.
Кроме того, кишечная палочка – это самый частый возбудитель пиелонефрита.
Пиелонефрит – это воспаление канальцевой системы почки.
Он несет угрозу для жизни женщины и иногда требует хирургического лечения.

Кишечная палочка в мазке у мужчин: симптомы
У мужчин кишечная палочка чаще всего вызывает уретрит.
- выделения из уретры;
- боль при мочеиспускании;
- боль при половом акте;
- покраснение в области меатуса (наружного отверстия уретры).
У мужчин уретра имеют большую длину, чем у женщин.
Поэтому на мочевой пузырь инфекция обычно не распространяется.
Но в редких случаях это возможно.
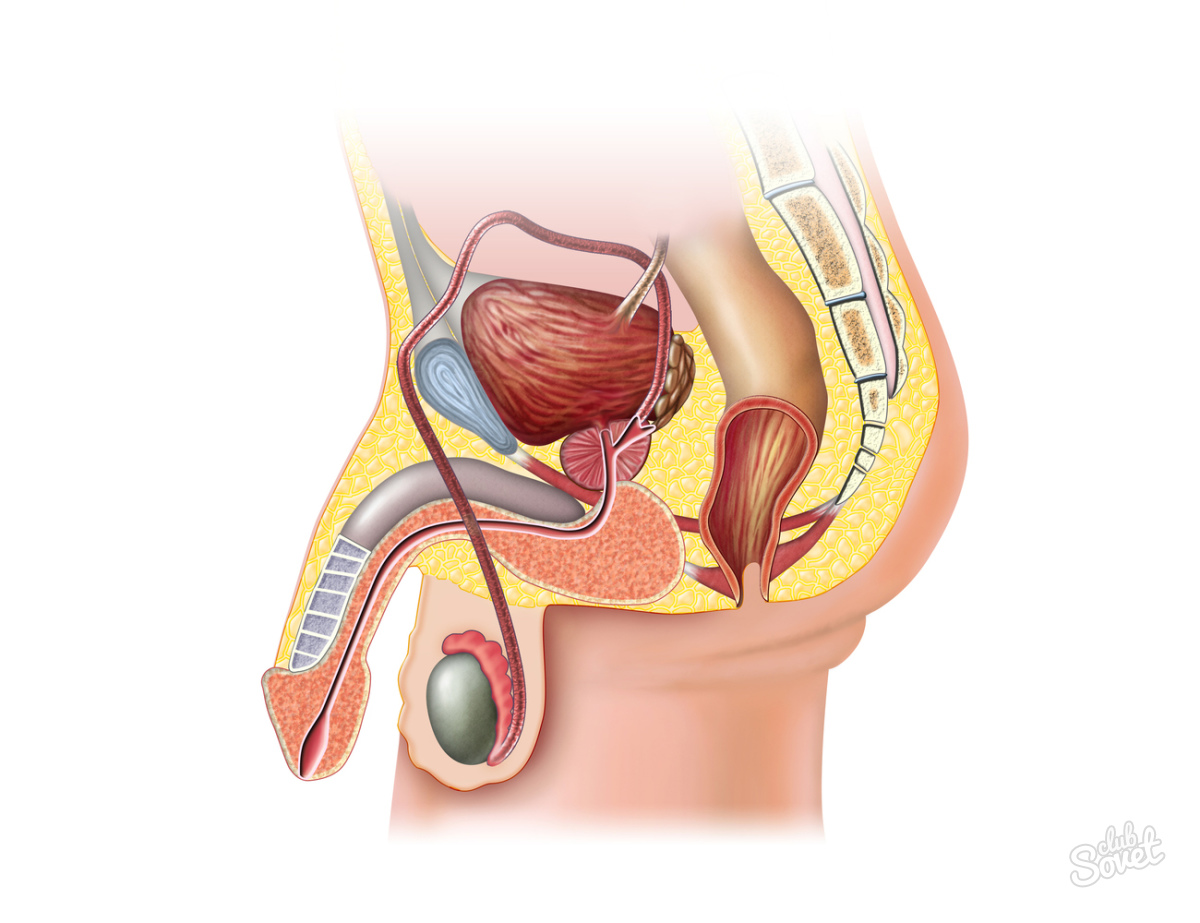
Симптомы цистита у мужчин такие же, как у женщин.

Кишечная палочка в мазке рассказывает подполковник медицинской службы, врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием уролога | 900.00 руб. | |
| Посев на флору с определением чувствительности к основному спектру антибиотиков | 7 д. | 940.00 руб. |
Что делать, если нашли кишечную палочку в мазке?
Если обнаружена кишечная палочка в мазке, врач может назначить дополнительные исследования.
Это может быть ПЦР или бак посев мазка на кишечную палочку.
Данные методы диагностики позволяют определить концентрацию возбудителя в клиническом материале.
Если высеялась кишечная палочка в мазке, норма её составляет до 10 4 КОЕ/мл.

В зависимости от клинической ситуации, врач может назначить и другие исследования:
- I. посев на бак вагиноз;
- II. анализы на половые инфекции (кишечная палочка часто осложняет течение других воспалительных заболеваний);
- III. УЗИ органов малого таза.
Кишечная палочка в мазке у женщин: лечение
При большой концентрации бактерий в мазке лечить кишечную палочку приходится антибактериальными препаратами.
Они также требуются в случае наличия клинической симптоматики воспалительного процесса, даже если концентрация микроорганизмов в пределах нормы.
Женщинам могут назначаться:
- препараты для приема внутрь;
- свечи от кишечной палочки в мазке;
- редко – антибиотики в инъекциях (при поражении внутренних половых органов или почек).
Антибиотики могут назначаться разные.
Препарат врач выбирает на основании антибиотикограммы.
Она составляется в процессе культуральной диагностики инфекции.
После бак посева определяется чувствительность кишечной палочки к разным антибиотикам.
Женщине назначаются препараты, к которым эшерихия наиболее чувствительна.
Обычно это цефалоспорины третьего поколения или защищенные полусинтетические пенициллины.
Могут применяться и фторхинолоны.
Они наиболее предпочтительны при поражении мочевыделительной системы (цистит, пиелонефрит).
Прием таблеток внутрь может дополняться использованием препаратов локального действия.
Им отдают предпочтение при вагините.
Часто воспалительный процесс в половых органах вызывают одновременно несколько возбудителей.
Поэтому весьма популярными лекарствами среди врачей и пациентов остаются свечи или вагинальные таблетки, которые содержат в составе одновременно:
- антибиотик;
- противогрибковое средство;
- антипротозойный препарат;
- противовоспалительное средство.
Кроме антибактериальной терапии, лечение кишечной палочки в мазке может включать:
- иммуномодуляторы;
- противогрибковые препараты;
- лактобактерии (для восстановления состава нормальной микрофлоры влагалища).
Кишечная палочка в мазке при беременности
Выявление кишечной палочке в мазке при беременности не всегда требует лечения.
Необходимость и целесообразность проведения терапии определяется врачом-гинекологом.

- концентрации возбудителя;
- наличия и тяжести симптоматики;
- срока беременности;
- особенностей её течения.
- Оцениваются риски для матери и плода.
Если риск, который несет в себе кишечная палочка, превышает риск назначения антибиотиков, то лечение проводится.
Оно позволяет предотвратить осложнения (распространение инфекции) и инфицирование плода во время родов.
Выраженный воспалительный процесс непосредственно перед родоразрешением может стать показанием к проведению кесарева сечения.
Если у вас обнаружена кишечная палочка в мазке, обращайтесь в нашу клинику.
Опытный врач проведет расшифровку анализов и назначит лечение.
При выявлении кишечной палочки в мазке обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
Читайте также:

