Когда проходят симптомы молочницы после залаина
Обновлено: 25.04.2024
Для цитирования: Ванке Е.С., Ванке Н.С. Вульвовагинальный кандидоз. Применение Залаина в клинической практике. РМЖ. 2015;9:500.
Внедрение в клиническую микробиологию современных методов исследования позволило существенно расширить наши представления об отрицательном воздействии факторов внешней среды на микрофлору макроорганизма, что ведет к развитию разнообразных патологических процессов как воспалительного, так и невоспалительного генеза.
Речь, в частности, идет о дисбактериозе влагалища. Несмотря на появление новых методов диагностики, терапии и профилактики этого состояния, частота дисбактериоза влагалища продолжает оставаться высокой, что влияет на здоровье и психоэмоциональную сферу огромного числа женщин [1–4]. Одной из основных причин развития данного состояния является рост числа иммунодефицитных состояний, наблюдаемый на фоне ухудшения экологической обстановки, неправильного питания, частых стрессов, фармакологического бума с бесконтрольным применением лекарственных средств, в первую очередь антибиотиков [5].
Чаще всего генитальная инфекция, вызывающая дисбактериоз влагалища, обусловлена несколькими патогенными факторами — вирусами, бактериями, грибами, простейшими, которые вызывают схожие по клиническому течению, но различные по патогенезу и методам лечения заболевания [1, 6, 7].
Вульвовагинальный кандидоз является превалирующим инфекционным заболеванием, поражающим слизистую вульвы и влагалища у женщин репродуктивного возраста. В последние годы распространенность кандидоза неуклонно растет, удельный вес этого заболевания в структуре инфекционных поражений вульвы и влагалища составляет 30–45%. Вульвовагинальный кандидоз занимает второе место среди всех инфекций влагалища и является одной из наиболее распространенных причин обращения женщин к гинекологу. В США и Европе ежегодно регистрируется 13 млн случаев этого заболевания [8, 9].
Этиология
Анализ медицинской литературы последних лет свидетельствует о возросшем интересе к проблеме микозов в целом и вульвовагинального кандидоза в частности. Микозы — широко распространенная группа инфекций, которые вызываются большим числом различных видов патогенных и грибов [3, 10–13].
Грибы' (лат. Fungi или Mycota) — царство живой природы, объединяющее эукариотические организмы, сочетающие в себе некоторые признаки как растений, так и животных.
Дрожжеподобные грибы рода Candida принадлежат к семейству Cryptococcaceae. В настоящее время известно до 200 видов грибов рода Candida. Из них лишь C. albicans, С. glabrata, C. pseudotropicalis, C. tropicalis, C. krusei, C. parapsilosis, C. quillermondii и некоторые другие могут вызвать заболевания. Candida spp. — одноклеточные дрожжевые микроорганизмы размером 6–10 мкм.
Многие Candida spp. диморфны, образуют псевдомицелий или мицелий. Повсеместно некоторые Candida spp. выявляют при посевах со слизистой оболочки полости рта и ЖКТ у 30–50% здоровых людей, со слизистой оболочки гениталий — у 20–30% здоровых женщин. Поэтому важно различать заболевание (кандидоз) и колонизацию слизистых оболочек или кожи, при которой применения антимикотиков обычно не требуется.
Источник возбудителя инвазивного кандидоза обычно эндогенный, поскольку Candida spp. — естественные обитатели слизистых оболочек и кожи человека [15].
Основная роль в возникновении вагинального кандидоза принадлежит грибам рода Candida albicans, которые выделяются в 95% случаев этого заболевания. Они являются наиболее патогенными вследствие высокой адгезивной способности и выработки литических ферментов, обеспечивающих их пенетрацию в эпителиоциты влагалища [16].
Факторами риска развития вагинального кандидоза являются:
- длительный и/или бессистемный прием антибиотиков [17];
- беременность;
- использование оральных контрацептивов (особенно с высоким содержанием эстрогенов);
- применение кортикостероидов, цитостатиков, лучевой терапии;
- эндокринные заболевания (сахарный диабет, дисфункция яичников);
- развитие иммунодефицита (тяжелые инфекционные заболевания, травмы, операции).
Предрасполагающими к развитию заболевания факторами могут быть:
- ношение синтетической облегающей одежды;
- ожирение;
- несоблюдение гигиенических условий;
- жаркий климат;
- использование гигиенических средств;
- употребление йогуртов и продуктов с повышенным содержанием лактобацилл [18].
В то же время подчеркивается противоречивость полученных данных в отношении перечисленных факторов риска развития вульвовагинального кандидоза, что обусловливает необходимость проведения дополнительных исследований [19].
Особенности инфекции
В развитии кандидозной инфекции различают следующие этапы:
1. Адгезия грибов к поверхности и колонизация грибами слизистой оболочки.
2. Инвазия в эпителий, преодоление эпителиального барьера слизистой оболочки, попадание в соединительную ткань собственной пластинки, преодоление тканевых и клеточных защитных механизмов.
3. Проникновение в сосуды и гематогенная диссеминация с поражением различных органов и систем.
Значительное увеличение числа случаев вульвовагинального кандидоза обусловлено действием предрасполагающих факторов, описанных выше. При назначении антибиотиков широкого спектра действия необходимо учитывать, что они подавляют не только патогенные бактерии, но и находящиеся во влагалище лактобациллы, являющиеся физиологическими антагонистами дрожжеподобных грибов (лактобациллы подавляют прикрепление Candida к клеткам эпителия и их размножение). В результате сдвига рН в щелочную среду влагалищного содержимого процесс самоочищения влагалища нарушается. Кроме того, Candida обладают способностью использовать антибиотики в качестве источников питания. При этом создаются благоприятные условия для активного размножения Candida в половых органах женщины [20].
Принято различать 3 клинические формы вагинального кандидоза:
- кандидоносительство;
- острая форма вульвовагинального кандидоза;
- хронический (рецидивирующий) вульвовагинальный кандидоз.
Кандидоносительство характеризуется отсутствием симптомов заболевания, но в микробиологическом исследовании в отделяемом влагалища дрожжеподобные грибы рода Candida присутствуют в небольшом количестве (
Терминология острого и хронического вульвовагинального кандидоза, подразумевающая только частоту рецидивов, упрощает постановку диагноза, но в то же время выделение в классификацию осложненной и неосложненной форм заболевания подразумевает вид возбудителя, тяжесть течения заболевания, а также состояние макроорганизма, что влияет на выбор способа терапии [20].
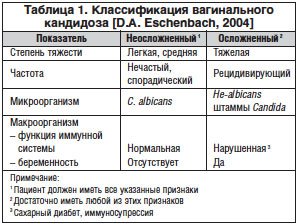
В настоящее время наиболее современная классификация вагинального кандидоза предложена (табл. 1) [22].
Одной из основных особенностей течения вульвовагинального кандидоза является его частое сочетание с бактериальной микрофлорой, обладающей высокой ферментативной и литической активностью, что создает благоприятные условия для внедрения грибов в ткани [23].
Клиническими проявлениями вульвовагинального кандидоза являются: интенсивно выраженное раздражение и зуд во влагалища; типичные белые творожистые выделения и жжение в области наружных половых органов при мочеиспускании и болезненность при половом акте.
При хроническом рецидивирующем заболевании часто наблюдают обострение перед началом менструации [24].
Диагностика острого вульвовагинального кандидоза не представляет сложностей — это микроскопия патологического материала (соскобы со слизистых оболочек пораженных участков) и обнаружение в нативных или окрашенных по Граму препаратах дрожжевых почкующихся клеток и/или псевдомицелия и мицелия Candida spp. Во всех случаях необходимо исключить инфекции, передаваемые половым путем. Можно использовать . Если при цитологическом методе исследования Candida spp. не обнаружены (чувствительность метода составляет 65–70%), при наличии характерных клинических проявлений следует выполнить культуральное исследование (посев материала на специализированные среды) с целью обнаружения колоний Candida spp. В случае острого кандидоза указанных диагностических мероприятий вполне достаточно для постановки этиологического диагноза. При хроническом рецидивирующем вульвовагинальном кандидозе необходимы видовая идентификация возбудителя (при этой форме заболевания частота обнаружения грибов Candida, не относящихся к виду С. albicans, составляет до 20–25%) и определение чувствительности выделенной культуры грибов к антимикотическим препаратам [25–28].
Также можно использовать методы исследования (полимеразная цепная реакция) — выявление ДНК определенного вида дрожжеподобных грибов, серологические реакции — реакция агглютинации (РА), реакция связывания комплемента (РСК), реакция преципитации, реакция пассивной гемагглютинации. Из комплекса серологических исследований наиболее существенное значение имеет РСК с дрожжевыми антигенами (1:10, 1:16). Диагностическим титром РА при кандидозах считается разведение сыворотки более чем 1:100 и иммуноферментный анализ — определение против C. albicans во влагалищных смывах. Наиболее высоким является титр к серотипу, А, который составляет 83% всех штаммов C. аlbicans [29].
Около 20–25% женщин с отрицательным результатом бактериологического исследования имеют положительные результаты посева на Candida уже через 30 дней после лечения. Это означает, что незначительное число микроорганизмов остается персистировать во влагалище, причем этого количества недостаточно для возникновения симптомного вагинита, но достаточно для того, чтобы при воздействии перечисленных триггерных факторов, стимулирующих избыточный рост грибов, привести к рецидиву заболевания [30].
Установлена прямая связь между сроком гестации и частотой возникновения вагинального кандидоза, для которого во время беременности характерны бессимптомное течение и частые рецидивы. Если грибы рода Candida обнаруживаются во влагалище 10–17% небеременных женщин, то вагинальный кандидоз у беременных встречается, по различным данным, в 30–40% случаев, достигая перед родами 44,4% [31]. Такие высокие показатели обусловлены изменениями гормонального баланса во время беременности [8].
Лечение
Современная фармакология предоставляет большой выбор препаратов антимикотического действия, но вопрос эффективности лечения на сегодняшний день остается до конца не решенными и не теряет своей актуальности. Требуется доработка старых и разработка новых схем лечения вульвовагинального кандидоза.
Терапия зависит от клинической формы заболевания. Основной целью назначения препаратов, обладающих адекватным спектром действия, является одновременное воздействие непосредственно на возбудителя и возможные системные резервуары дрожжеподобных грибов для эрадикации возбудителя и исключения возможных рецидивов [20].
Улучшению терапии вульвовагинального кандидоза способствуют сексуальное воздержание, объяснение врачом природы инфекции и способов лечения, понимание пациенткой, что исчезновению симптомов заболевания должна сопутствовать микробиологическая санация [32].
Для лечения вульвовагинального кандидоза в настоящее время используют следующие основные антимикотические препараты:
- полиенового ряда (натамицин, нистатин, леворин, амфотерицин В);
- имидазолового ряда (клотримазол, кетоконазол, омоконазол, миконазол, бифоназол и др.);
- триазолового ряда (флуконазол, итраконазол);
- прочие препараты (гризеофульвин, флуцитозин, хлорнитрофенол, деквалиния хлорид, препараты йода и др.).
Различают следующие пути введения противогрибковых средств:
Залаин вызывает лизис клеток грибов. Также механизм действия данного препарата связан с конкурентным антагонизмом с другим компонентом оболочки клеток — триптофаном. В терапевтических дозах препарат обладает фунгицидным и фунгистатическим действием. При интравагинальном введении высокие уровни Залаина сохраняются во влагалище продолжительное время и значительно превышают и минимальные ингибирующие, и фунгицидные концентрации против C. albicans, C. glabrata и прочих грибов, которые не относятся к роду Candida. Системное всасывание отсутствует при интравагинальном использовании. Залаин в неизмененном виде не обнаруживается ни в моче, ни в плазме крови.
В состав Залаина введен принципиально новый компонент — бензотиофен, который провоцирует разрыв плазматической мембраны клетки гриба, что и приводит к ее гибели, обеспечивается фунгицидное действие препарата. Бензотиофен обладает высокой липофильностью, чем усиливает проникновение препарата в кожу и ее придатки. Благодаря такому двойному механизму действия риск развития рецидивов является минимальным. Побочных эффектов и аллергических реакций при применении Залаина не отмечено ни у одной женщины.
Проведенные исследования показали, что Залаин — производное имидазола и бензотиофена, является эффективным и безопасным средством для лечения острого вульвовагинального кандидоза. Кроме выраженного антимикотического эффекта препарат обладает широким спектром действия ( влияет и на неспецифическую флору: Streptococcus spp., Staphylococcus spp., Proteus spp., Bacteroides spp., E. сoli). Высокая клиническая эффективность Залаина (97,8%), короткий курс лечения, удобство применения, низкая частота побочных эффектов, незначимое системное воздействие, широкий спектр действия позволяют считать этот препарат перспективным в лечении острого вульвовагинального кандидоза, в сочетании с неспецифическим вагинитом, у небеременных и некормящих женщин [33].
При исследовании штаммов грибов, выделенных из влагалищного содержимого, были проведены тесты на чувствительность к различным азолам, нистатину, амфотерицину B и флуцитозину. Оказалось, что чувствительность к Залаину превосходила таковую к другим антимикотикам, свидетельствуя о большей активности Залаина [35].
Учитывая, что беременность является основным предрасполагающим фактором для развития вульвовагинального кандидоза, особую проблему представляет его лечение при данном состоянии [36].
К препаратам, применяемым у беременных, предъявляют особые требования. Наряду с высокой эффективностью и минимальной способностью индуцировать развитие резистентности у возбудителей, они должны характеризоваться низкой эмбриотоксичностью и хорошей переносимостью для матери. Некоторые противогрибковые препараты противопоказаны при беременности в связи с наличием у них тератогенного эффекта. С целью снижения риска развития нежелательных системных эффектов у матери и плода наиболее безопасным в период беременности является интравагинальный путь введения антимикотиков. Кроме того, при таком способе введения быстрее наступают редукция клинической симптоматики и выздоровление [12].
В связи с этим проведено исследование, в котором было выявлено, что Залаин высокоэффективен при однократном режиме лечения у беременных женщин. При этом его переносимость и удобство в применении позволяют считать данный препарат одним из перспективных в антифунгальной терапии острого вульвовагинального кандидоза у женщин во время беременности [37].
В заключение можно сказать, что Залаин можно использовать для лечения как острой формы вульвовагинального кандидоза, так и рецидивирующей, а также у беременных женщин.

Молочница — распространенное инфекционное заболевание. Его основные проявления — зуд, жжение и творожистые выделения из половых путей. Женщины часто считают молочницу неопасной и лечат ее самостоятельно разрекламированными лекарствами или народными методами. Читайте нашу статью, чтобы узнать, можно ли так делать, а также о других связанных с молочницей мифах.
Почему молочницу не следует лечить самостоятельно?
По мнению специалистов, эксперименты с самолечением молочницы (кандидоза) очень часто приводят к развитию осложнений, включая бесплодие, распространение инфекции на другие органы и ухудшение общего состояния здоровья.
Опасность самолечения состоит еще и в том, что женщины нередко принимают за молочницу совсем другие заболевания. Бактериальный вагиноз, трихомониаз и герпес они лечат препаратами от кандидоза, не задумываясь о последствиях. Что же необходимо знать, чтобы как можно быстрее избавиться от молочницы и избежать ее рецидивов? Для начала необходимо разобраться в причинах ее появления.
Что такое молочница и откуда она берется?
Молочница (кандидоз) — это грибковое поражение слизистой оболочки влагалища. Кандидозом она называется по той причине, что его возбудителями являются грибы рода Candida. Эти дрожжеподобные грибки входят в нормальный состав флоры влагалища и постоянно обитают в женских половых органах.
Проблемы начинаются, когда ослабевает иммунитет, и грибы начинают активно размножаться, подавляя деятельность полезных бактерий. В результате пациентки ощущают сильный зуд, дискомфорт в области половых органов, а ежедневные прокладки перестают справляться с большим количеством беловатых выделений.
Причины развития молочницы
Среди главных причин, которые приводят к развитию молочницы, — соматические заболевания, которые на первый взгляд имеют мало общего с деятельностью грибов Candida. Это хронический бронхит и пиелонефрит, тонзиллит, заболевания печени и других органов желудочно-кишечного тракта.
Среди основных факторов риска — снижение иммунитета. Иммунитет может снижаться после тяжелых инфекций, лечения некоторыми препаратами (например, кортикостероидами), из-за ВИЧ-инфекции и по другим причинам. Молочница также может появляться из-за приема антибиотиков широкого спектра действия. При лечении они уничтожают бактерии, регулирующие размножение грибов Candida. Другой возможной причиной считают высокий уровень эстрогена. Он может быть, например, у женщин, принимающих противозачаточные таблетки, содержащие этот гормон. Уровень эстрогена также повышается при беременности и при некоторых видах гормональной терапии. Если при сахарном диабете уровень сахара в крови постоянно повышен, риск развития дрожжевых инфекций становится больше (рис. 1). [1]
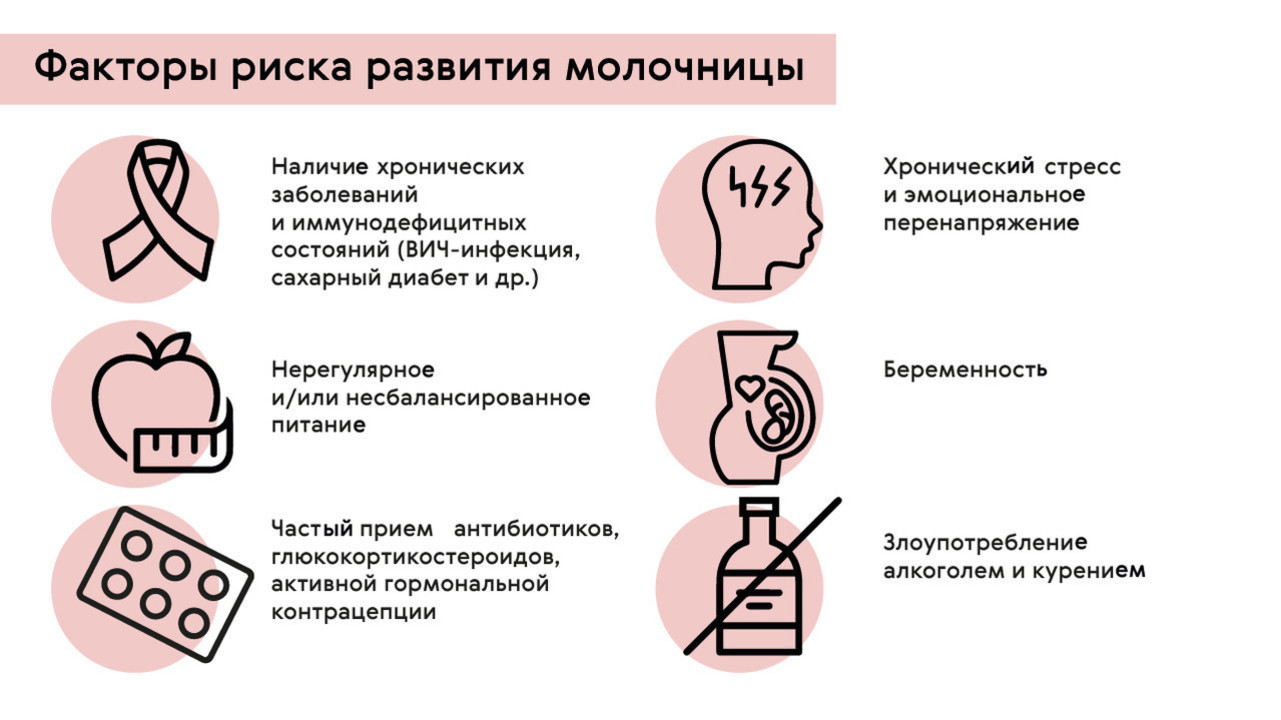
Рисунок 1. Факторы риска развития молочницы. Источник: МедПортал
Не все знают, но к кандидозу может привести ношение нижнего белья из синтетических тканей, использование ароматизированных прокладок и разноцветной туалетной бумаги.
Дело в том, что ароматизаторы и красители неблагоприятно воздействуют на флору влагалища. Резкое похудение, частые стрессы и даже чрезмерное употребление конфет и сладкой выпечки тоже могут стать причиной появления кандидоза.
Симптомы, требующие внимания
Среди самых распространенных симптомов молочницы (рис. 2):
- выраженное жжение и зуд в зоне вульвы;
- беловатые выделения, по консистенции напоминающие жидкий творог;
- покраснение и отечность половых губ;
- дискомфорт во время мочеиспускания.
Признаки кандидоза могут усиливаться после полового акта, плавания в бассейне и при смене климата. Перед менструацией симптомы обычно ослабевают, но после нее молочница вновь дает о себе знать.
Нередко кандидоз сочетается с такими заболеваниями, как хламидиоз, уреаплазмоз и герпес. Поставить правильный диагноз и точно определить вид возбудителя может только врач, не стоит ориентироваться на статьи в сети и заниматься самодиагностикой.
Может ли быть молочница без выделений?
При вульвовагинальном кандидозе творожистые выделения появляются не всегда. Они могут отсутствовать или являться скудными, появляться редко, в небольшом объеме. При этом сохраняются остальные симптомы молочницы: дискомфорт, зуд или жжение, покраснение кожи и слизистых половых органов.[2]
Вульвовагинальный кандидоз — одна из форм слизисто-кожного кандидоза. При этом заболевании размножение грибов Candida также может вызывать другие состояния:
- Интертригинозная инфекция: проявляется зудящими покраснениями на коже.
- Перианальный кандидоз: в области заднего прохода появляются зудящие участки мацерированной кожи.
- Инфекции ногтей: с поражением ногтевой пластины или тканей под ней.
- Орофарингеальный кандидоз: поражает слизистую оболочку полости рта.
- Заеды: участки пораженной, растрескавшейся кожи в уголках рта.
- Эти формы заболевания не сопровождаются выделениями из половых органов (рис. 3).[3]
Диагностика молочницы без выделений
Даже если при молочнице нет выделений, диагностика проводится стандартным способом, в два этапа: осмотр и анализы. Для этого нужно обращаться к гинекологу, дерматологу или венерологу. Во время осмотра врачу нужно рассказать об имеющихся симптомах. Если человек принимает антибиотики, недавно перенес тяжелую инфекцию, имеет хронические заболевания, об этом нужно сообщить. Эти данные важны, чтобы определить причину молочницы, а также исключить другие заболевания.
Анализ (соскоб или мазок из влагалища) проводится для идентификации возбудителя болезни. Врач возьмет их во время осмотра. При вагинальном кандидозе мазок из влагалища берут, даже если выделений нет. Если кандидоз поражает участки кожи или слизистых в других местах, делают соскоб и проводят его микроскопическое исследование. Иногда при подозрении на бактериальную инфекцию дополнительно может выполняться бактериологический посев.[3]
Лечение молочницы без выделений
Для лечения вульвовагинального кандидоза, в том числе когда молочница протекает без выделений, применяются противогрибковые и противовоспалительные препараты. Врач назначит лекарства, которые уничтожат дрожжевые грибы, помогут убрать зуд, жжение, покраснение, другие неприятные симптомы. Подробнее о том, как выполняется такое лечение — в нашей статье.
Если выделений при молочнице нет, врач может назначить прием противогрибковых препаратов в виде таблеток, суспензий или других форм для приема внутрь. При этом для местной терапии могут использоваться только подсушивающие, снимающие воспаление средства.[3]
Меры для предотвращения появления молочницы без выделений
Надежного способа защититься от молочницы нет, но существует несколько способов снизить риск ее появления:
- Принимать любые и в особенности антибактериальные препараты только по назначению врача.
- Носить достаточно свободное, дышащее белье и одежду.
- Следить за интимной гигиеной, но не использовать гели, спреи или мыло с антибактериальным действием (рис. 4).
- Не делать спринцевания с антисептическим действием без медицинских показаний.
- Не носить мокрую или влажную одежду (например, купальные костюмы).
- Придерживаться правильного питания, контролировать потребление углеводов.
- Контролировать общее состояние здоровья, избегать снижения иммунитета.[4]
13 распространенных мифов о молочнице
Молочница часто встречается, и с ней связано много мифов. Часть из них безвредные, но другие опасны и могут приводить к развитию хронического кандидоза или к другим тяжелым последствиям для здоровья.
Любые выделения — это молочница
Выделения из влагалища появляются не только при кандидозе, но и при многих других болезнях. Это частый симптом передающихся половым путем заболеваний, например, трихомониаза. Поэтому так важна диагностика молочницы. Если появляются выделения, нужно убедиться, что они связаны с кандидозом, а не с другой инфекцией. Выделения, а также зуд, жжение, покраснение кожи могут появляться и по другим причинам: из-за аллергии, снижения уровня эстрогена, геморроя, некоторых кожных заболеваний [5].
Важно! Некоторые выделения нормальны, не связаны ни с молочницей, ни с другими заболеваниями. Они появляются в небольшом количестве, выглядят как бесцветная, белая или молочная слизь, почти не пахнут. Если в таких выделениях нет следов крови или сгустков, у них нет неприятного запаха, а зуд или любой другой дискомфорт отсутствует, значит, признаков молочницы нет.
Молочница — это норма. Все само пройдет
Нормой является присутствие грибов Candida в организме, но не молочница и не другие формы кандидоза. Заболевание появляется, когда грибы начинают активно размножаться. Это часто связано со снижением иммунитета или изменением микрофлоры во влагалище. Такие симптомы ненормальны, они требуют диагностики или лечения. Даже если они на время исчезают, без лечения есть риск, что болезнь вернется и перейдет в хроническую форму. Игнорировать или пытаться лечить молочницу самостоятельно опасно [6].
Молочница лечится приемом одной таблетки
Гель для интимной гигиены — лучшее лекарство от молочницы
Лекарственные средства убивают не только грибок, но и полезные микроорганизмы
Для лечения молочницы используются противогрибковые препараты. Они влияют только на грибок и не вредят бактериям, не ухудшают состояние микрофлоры. Также врач может назначить противовоспалительные средства, чтобы снять симптомы кандидоза.
При ежедневной интимной гигиене нельзя использовать спринцевания, а также любые средства с антибактериальным или антисептическим действием без назначения врача. Вместо этого достаточно промывать только внешние области половых органов чистой проточной водой и мягким мылом [7].
Кисломолочные продукты полезны для профилактики молочницы
Рацион — один из факторов, влияющих на риск заболеть молочницей, но при этом нет никаких подтвержденных данных о том, что йогурт или другие кисломолочные продукты эффективны для профилактики кандидоза. Общие рекомендации по питанию направлены на улучшение пищеварения и снижение уровня сахара в крови. Для этого нужно исключить или ограничить употребление сахара, алкоголя и глютена. Особенно важно отказаться от употребления сахара: если иммунитет ослаблен, он может провоцировать размножение грибков и усиливать молочницу.
Нежелательным считается употребление следующих продуктов:
- бананы, виноград, финики, другие содержащие много сахара продукты;
- рафинированные масла и жиры;
- соусы (соевый, кетчуп, майонез и другие);
- молочные продукты (молоко, сливки, сыр);
- искусственные подсластители;
- арахис, фисташки, пекан, кешью;
- алкогольные и сладкие напитки.
Основу рациона должны составлять следующие продукты:
- несладкие фрукты и ягоды;
- овощи с низким содержанием крахмала (капуста, огурцы, шпинат, кабачки, помидоры и другие);
- овсяные отруби, гречка, пшено, киноа, другие зерновые продукты с низким содержанием глютена;
- белковые продукты (яйца, курица, индейка, лососевая рыба);
- нерафинированные масла;
- сливочное и топленое масло, йогурт или кефир без искусственных добавок и подсластителей;
- миндаль, семена подсолнечника и льна;
- не содержащие сахар подсластители (стевия, эритрит, ксилит);
Считается, что такой рацион помогает улучшить пищеварение, восстановить иммунитет и снизить риск кандидоза [8].
Важно комплексно выстраивать режим питания. Только употребления кисломолочных продуктов, скорее всего, окажется недостаточно. Лучше проконсультироваться с врачом (например, с терапевтом, врачом общей практики или диетологом) и получить у него точные рекомендации по питанию.
Бороться с хронической молочницей невозможно
Молочница может возвращаться снова и снова — например, каждый раз, когда снижается иммунитет. Даже при хронической форме ее нужно лечить. Это поможет уменьшить симптомы заболевания, контролировать его, а со временем — окончательно от него избавиться при соблюдении правил профилактики.
При хроническом кандидозе важно пройти диагностику и определить причину обострений. После этого врач назначит лечение или даст направления к другим специалистам (например, к эндокринологу или венерологу). Если не лечить хроническую молочницу, появляется риск инвазивного кандидоза, при котором грибы Candida поражают внутренние органы (чаще всего пищевод) [9].
Заниматься сексом во время молочницы нельзя
При молочнице можно заниматься сексом, но при этом есть некоторые ограничения:
- Следует пользоваться презервативом.
- Некоторые противогрибковые свечи или кремы могут повреждать презерватив. Предупреждение об этом должно быть в инструкции к препарату.
- Трение во время полового акта может усиливать дискомфорт, дополнительно травмировать воспаленные слизистые [10].
- Причиной проблемы может стать синтетическое белье
Чтобы снизить риск появления молочницы, действительно рекомендуют носить достаточно свободное белье из натуральных тканей. Оно не будет сдавливать кожу или накапливать влагу. Грибы размножаются быстрее при высокой влажности, и поэтому важно, чтобы белье хорошо просыхало. Но для этого оно необязательно должно быть хлопковым. Можно использовать белье из синтетических тканей, кружева, сетки — главное, чтобы белье не удерживало влагу и было удобным, комфортным [7].
Ежедневные гигиенические прокладки вредны

Лучше выбирать ежедневные прокладки без ароматизаторов. Фото автора Karolina Grabowska: Pexels
Если выбирать и использовать гигиенические прокладки правильно, вреда от них не будет, и они не увеличат риска появления молочницы. Существует несколько рекомендаций:
- Лучше использовать прокладки с минимальной впитывающей способностью.
- В составе прокладки не должно быть слоя из влагонепроницаемой пленки.
- Пользоваться прокладками с добавлением отдушек или любых других средств нельзя.
- Ежедневные прокладки нужно менять каждые несколько часов, чтобы они не накапливали слишком много жидкости [11].
Молочница у беременных — это опасно
Молочница часто появляется при беременности из-за изменения гормонального фона. Это неопасно, если начать ее лечение как можно раньше. Лучше обратиться к лечащему гинекологу и проконсультироваться с ним. Врач назначит лекарства, которые будут достаточно эффективными и при этом безопасными для матери и ребенка [12].
Важно! При беременности нельзя пытаться лечить молочницу самостоятельно. Многие из рекламируемых препаратов и народных средств могут быть опасными для плода.
Кандидоз может передаваться младенцу, даже если он появился на свет с помощью кесарева сечения
Заразиться кандидозом ребенок может еще при внутриутробном развитии либо при прохождении через родовые пути. Если проводится кесарево сечение, младенец не может заразиться в родах, но это не исключает внутриутробного заражения [13].
Чтобы снизить риск кандидоза новорожденных, возникающую при беременности молочницу нужно лечить как можно быстрее.
У мужчин не бывает молочницы
На самом деле грибы Candida прекрасно себя чувствуюет как в организме женщин, так и мужчин и даже детей. Мужчины могут передавать молочницу половым путем, но при этом у них симптомы заболевания могут отсутствовать. Если вы подозреваете, что ваша пара столкнулась с кандидозом, — не откладывая, записывайтесь на прием к гинекологу и урологу.
Заключение
Молочница — неприятное заболевание, но оно легко лечится, если следовать рекомендациям врача, и не возникает снова, если позаботиться о его профилактике. При появлении ее признаков важно пройти обследование у гинеколога, чтобы исключить другие опасные заболевания, определить причину кандидоза и получить назначения для его лечения.
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!



Здравствуйте, Наталья! В инструкции указано, что повторную свечу использовать через неделю. Вы конечно можете применить повторную свечу через сутки, ничего негативного не будет, но я бы рекомендовала использовать другой препарат, например, Клотримазол 6 штук по 1 во влагалище на ночь. При лечении кандидоза самое важное нормализовать микрофлору в кишечнике, исключить из рациона мучное и сладкое.

Добрый день! Использовать на следующий день не надо (он рассчитан на однократное применение). Следующая свеча вводится через 7 дней, если необходимо! Сейчас можете выпить флуканазол 150 мг однократно и еще раз через 72 часа повторно, если необходимо. Или поставить свечи ливарол по 1 на ночь 5 дней. При отсутствие эффекта или недостаточном эффекте надо сдать анализ на фемофлор 16 !

Наталья, подскажите пожалуйста, после залаина эффект наступает через какое время? Может быть я просто не дождалась ещё нужного эффекта. У меня присут зуд и небольшое жжение, свечку вставила вчера на ночь. Я ожидала на утро какого-то результата, как пишут многие, он уже должен быть, но у меня не было облегчения. Это значит, что уже не подействует препарат или просто мало времени прошло?

Здравствуйте я по инструкции через неделю. Если не видите эффекта, примите флюконазол 150мг однократно внутрь
Александра, подскажите пожалуйста, после залаина эффект наступает через какое время? Может быть я просто не дождалась ещё нужного эффекта. У меня присут зуд и небольшое жжение, свечку вставила вчера на ночь. Я ожидала на утро какого-то результата, как пишут многие, он уже должен быть, но у меня не было облегчения. Это значит, что уже не подействует препарат или просто мало времени прошло?

Наталья, добрый день! Вам так делать не надо, только через неделю повторное использование. Если хотите получить консультацию адекватную по лечению, приложите результаты анализов

Не нужно усиливать лечение ещё одной такой же свечой ! Поскольку эффекта на произошло , есть смысл сменить свечи скажем на клотримазол номером 6 или внутрь принять 150мг флуконазола !
Эльвира, подскажите пожалуйста, после залаина эффект наступает через какое время? Может быть я просто не дождалась ещё нужного эффекта. У меня присут зуд и небольшое жжение, свечку вставила вчера на ночь. Я ожидала на утро какого-то результата, как пишут многие, он уже должен быть, но у меня не было облегчения. Это значит, что уже не подействует препарат или просто мало времени прошло?

Эффекта сейчас если нет, то и не будет. Выпейте дифлюкан однократно. Возможно именно ваш вид кандид не чувствителен к залаину

Наталья, здравствуйте !
Повторно использовать свечу не нужно как потому ,что нельзя по инструкции, так и потому, что эффекта если не было от одной , не будет и от второй ! Нужно искать причину проблемы ! Вполне возможно, что причиной является не грибок или не только грибок ! Необходимо проведение анализа мазка из влагалища на ЗППП (заболевания передающиеся половым путём ) и по его результату принять решение !
Удачи Вам !
Возникнут вопросы, - напишите !

Здравствуйте, а каким методом вы выявили кандидоз, лечение назначено по мазку? Или самостоятельно по симптомам?
Вульвовагиниты, обусловленные грибковой инфекцией, составляют 24–36% в структуре инфекционных заболеваний вульвы и влагалища [1].
Большое значение в возникновении и росте частоты случаев вульвовагинального кандидоза имеет ряд предрасполагающих факторов, таких как длительный, нередко бесконтрольный прием антибиотиков, терапия кортикостероидами, цитостатиками, использование оральных контрацептивов, наличие тяжелых инфекционных заболеваний, эндокринных нарушений, иммунодефицитных состояний и др. Кроме того, развитию вульвовагинального кандидоза могут способствовать современные "блага" цивилизации, к каким можно отнести ношение тесного синтетического белья, плотно облегающего тело и создающего микроклимат с повышенной влажностью и температурой [2], что способствует снижению защитных возможностей нормальной микрофлоры влагалища, возникновению дисбактериоза, который усиливает размножение и патогенность грибов.
В настоящее время вульвовагинальный кандидоз подразделяют на следующие клинические формы:
- кандидоносительство (отсутствие клинических проявлений заболевания, дрожжеподобные грибы выявляются в низком титре – менее 10 4 КОЕ/мл, а в составе микробных ассоциантов вагинального микроценоза абсолютно доминируют лактобациллы в количестве 6-8 lg КОЕ/мл);
- острый вульвовагинальный кандидоз (ярко выраженные воспалительные изменения слизистых оболочек, сопровождающиеся обильными характерными творожистыми белями, при длительности заболевания не более 2 мес). При этом в случае истинного кандидоза в вагинальном микроценозе в высоком титре присутствуют грибы Candida (более 10 4 КОЕ/мл) наряду с высоким титром лактобацилл (более 10 6 КОЕ/мл) при отсутствии диагностически значимых титров каких-либо других условно-патогенных микроорганизмов. В случае сочетания вагинального кандидоза и бактериального вагиноза дрожжеподобные грибы участвуют в полимикробных ассоциациях с облигатно-анаэробными бактериями и гарднереллами, при резком снижении концентрации или отсутствии лактобацилл.
- хронический рецидивирующий вульвовагинальный кандидоз (характеризуется длительностью заболевания более 2 мес, когда в течение года регистрируется 4 клинически выраженных эпизода и более). Хроническому вульвовагинальному кандидозу присущи слабая гиперемия и инфильтрация слизистых оболочек, скудные беловатые пленки в виде вкраплений и островков, сухие без четких границ эрозии, лихенизации, экскориации, трещины, атрофичность тканей. Изменения наружных половых органов иногда могут напоминать крауроз.
Следует учитывать, что кандидоносительство в определенных условиях может переходить в клинически очерченную форму. Нередко заболевание приобретает упорное, хроническое и рецидивирующее течение, резистентное к проводимой терапии. Это объясняется глубоким проникновением грибов в клетки многослойного эпителия и образование фагосом, в которых морфологически не измененная кандида может персистировать длительное время и даже размножаться, будучи защищенной от действия лекарственных средств. В последние десятилетия выявляется определенная закономерность к повышению носительства грибов рода кандида, увеличивается частота развития кандидоза у беременных женщин, что в свою очередь повышает угрозу внутриутробного (интранатального и антенатального) инфицирования плода и постнатального инфицирования новорожденных. По данным различных авторов, за последние 20 лет частота кандидоза среди доношенных новорожденных возросла с 1,9 до 15% (Г.А.Самсыгина и соавт., 1996; Е.В.Пронина, 1996), а кандидозные вульвовагиниты во время беременности в 35 раз чаще приводят к колонизации микроорганизмами в ротовой полости детей, чем при их отсутствии. Особенностью данной инфекции является возможность распространения на другие органы и системы с развитием генерализованных форм кандидоза.
Несмотря на сохранение ведущей роли в этиологии кандидоза C. albicans (85–90%), за последние 10 лет распространенность вульвовагинального кандидоза, вызванного прочими видами Candida (C. glabrata, C. tropicalis, C. guillermondi, C. parapsilosis, C. krusei, C. pseudotropicalis и др.), увеличилась почти вдвое [3]. В настоящее время кандидоз, обусловленный видами Candida, отличными от C. albicans, многие авторы выделяют особо как не-albicans-кандидоз, подчеркивая значение проблемы [4].
Наряду с моноинфекцией вульвовагинальный кандидоз может сочетаться с другой инфекционной патологией. За последнее время значительно увеличилась частота смешанных вульвовагинитов. По данным литературы, 80% больных обращаются в женскую консультацию с симптомами вульвовагинита, имеющего смешанную бактериально-грибково-трихомонадную этиологию, что осложняет диагностику и течение заболевания.
Терапия вульвовагинального кандидоза представляет достаточно трудную задачу и зависит от клинической формы заболевания, состояния макроорганизма. Основной целью лечения является прежде всего эрадикация возбудителя инфекции при отсутствии отрицательного воздействия препаратов на организм человека. Принципы терапии различных клинических форм заболевания имеют существенные различия в способе введения лекарственных веществ, дозировке и продолжительности лечения. В соответствии с классификацией Л.С.Страчунского и соавт. [5] для лечения вульвовагинального кандидоза в настоящее время используют следующие основные антимикотические препараты:
- полиенового ряда (натамицин, нистатин, леворин, амфотерицин В);
- имидазолового ряда (клотримазол, кетоконазол, омоконазол, миконазол, бифоназол, гинезол и др.);
- триазолового ряда (флуконазол, итраконазол);
- прочие препараты (гризеофульвин, флуцитозин, нитрофунгин, декамин, препараты йода и др.).
Различают следующие пути введения противогрибковых средств:
- системный (пероральный, внутривенный и др.);
- местный (вагинальные суппозитории, таблетки и глобули, кремы, растворы).
Для лечения острых форм заболевания обычно бывает достаточно применения антимикотических средств местного действия. При выраженных клинических симптомах заболевания и хронических формах вульвовагинального кандидоза наиболее целесообразна комбинированная терапия антимикотиками системного и местного действия.
Несмотря на то что в настоящее время акушеры-гинекологи имеют в своем арсенале широкий спектр различных антимикотических препаратов, четкая тенденция увеличения числа заболеваемости кандидозной инфекцией служит поводом для поиска новых методов лечения и новых эффективных фармакологических препаратов. На сегодняшний день существует потребность в фармакологических средствах с отличным от других механизмом действия, оказывающих не только фунгистатический эффект, как подавляющее большинство противогрибковых средств (зачастую приводящий к развитию устойчивости различного характера), но и фунгицидный.
Оправдан поиск антимикотиков с максимально широким спектром действия, воздействующим на все виды грибов рода Candida и другие патогенные дрожжевые грибы: Torulopsis, Trichosporon, Malassezia (Pityrosporym orbiculare), дерматофиты Trichophyton, Microsporum, Epidermophiton, филаментные грибы-оппортунисты Scopulariopsis, Altermania, Acremonium, Aspergillus, Fusarium, грамотрицательные и грамположительные микроорганизмы, включая анаэробные, а также простейшие, особенно рода Trichomonas. Такой широкий спектр воздействия необходим, так как в последнее время значительно увеличилась частота смешанных вульвовагинитов, а также кандидозных вульвовагинитов, протекающих в виде стертых и атипических форм заболевания, обусловленных не-albicans-этиологией и грибами других родов [1].
Необходимо отметить новый антимикотик сертаконазол, представляющего собой производное бензотиофена и имидазола, выпускаемый в виде вагинальных суппозиториев. По механизму действия сертаконазол оказывает не только фунгистатическое, но и фунгицидное воздействие на возбудителя.
Двойной механизм действия обусловлен наличием в структуре традиционного для имидазолов азолового кольца и принципиально нового соединения – бензотиофена.
Азоловая структура препятствует синтезу эргостерина (эргостерол), одного из основных компонентов мембраны грибковой клетки, обусловливая тем самым фунгистатический эффект. Непосредственной мишенью для действия азолов является фермент С-14a-деметилаза ланостерола, участвующий в синтезе эргостерола (ему соответствует холестерин человека). Для того чтобы ингибиторы эргостеролового синтеза оказывали свое действие, необходимо их проникновение внутрь грибковой клетки, накопление в достаточной концентрации, перемещение к микросомам, на которых расположен фермент-мишень и связь с этим ферментом. Соответственно в развитии устойчивости могут быть задействованы механизмы снижения концентрации препарата в клетке за счет сокращения его поступления или, наоборот, усиленного выведения из клетки, разрушение или химическая модификация препарата на его пути к мишени, нарушенное взаимодействие с мишенью за счет ее видоизменения или исчезновения. Кроме того, существуют адаптационные механизмы, при которых количество ферментов-мишеней возрастает до такой степени, что препарата для связи с ними не хватает, а также запасные пути метаболизма [4].
С учетом всех описанных механизмов в состав сертаконазола был введен принципиально новый компонент – бензотиофен, который провоцирует разрыв плазматической мембраны грибковой клетки, что и приводит к ее гибели, т.е. оказывает фунгицидное действие. Бензотиофен обладает высокой липофильностью, чем усиливает проникновение сертаконазола в кожу и ее придатки. Благодаря такому двойному механизму действия риск развития рецидивов является минимальным.
Цель исследования: оценить клиническую эффективность сертаконазола в лечении острого вульвовагинального кандидоза у небеременных и некормящих женщин.
Материалы и методы
Под наблюдением находились 45 женщин в возрасте от 17 до 48 лет (средний возраст составил 27,8 года), обратившихся по поводу острого вульвовагинального кандидоза.
Клинический диагноз подтвержден микроскопическим исследованием и культивированием на питательных средах фирм "БиоРад" и "БиоМерье".
В посевах определен рост грибов рода Candida и неспецифической флоры (Streptococcus spp., Stahpillococcus spp., Proteus spp., Bacteroides spp., E. сoli и др.). Диагноз острого вульвовагинального кан-дидоза устанавливали на основании наличия клинических проявлений и обнаружения в вагинальном отделяемом более 10 4 КОЕ/мл.
Критериями исключения являлись: беременность и лактация, отсутствие надежных средств контрацепции, наличие других инфекций влагалища, таких как гонорея, микоплазмоз, уреаплазмоз, хламидиоз, вирусные инфекции (исключение проводилось методом полимеразной цепной реакции), а также применение других противогрибковых препаратов и местных влагалищных средств в течение последнего месяца.
Результаты и обсуждение
Симптомы, отмеченные при каждом клиническом обследовании, включали гиперемию, отек, обильные или умеренные творожистые выделения из половых путей, высыпания в виде везикул на коже и слизистых оболочках вульвы и влагалища. Оценку основных жалоб и клинических симптомов проводили по 3-балльной шкале: 0 баллов – отсутствие симптомов, 1 балл – легкая степень выраженности, 2 балла – умеренные проявления и 3 балла – тяжелая степень заболевания.
При первичном обследовании практически у всех 45 (100%) больных отмечены жалобы на обильные или умеренные бели, которые у 30 женщин (66,7%) оценены 2 баллами, 15 (33,3%) женщин отмечали выраженные выделения, соответствующие 3 баллам. Умеренные зуд, жжение, раздражение наружных половых органов (2 балла) отметила 21 (46,7%) пациентка, сильные (3 балла) – 24 (53,3%) пациентки.
У всех 45 (100%) пациенток возбудителем вульвовагинального кандидоза являлся вид C. albicans. Кроме того, в посевах определялся рост следующих неспецифических возбудителей: стрептококки группы D у 9 (20%) больных в количестве 10 3 –10 8 КОЕ/мл; стрептококки группы В у 3 (6,6%) в количестве 10 5 КОЕ/мл; эпидермальный стафилококк у 6 (13%) в количестве 10 5 и 10 3 КОЕ/мл; бактероиды у 12 (26%) в количестве 10 3 –10 4 КОЕ/мл; протей у 3 (6,6%) в количестве 10 4 КОЕ/мл; кишечная палочка у 3 больных (6,6%) в количестве 10 5 КОЕ/мл.
Диапазон продолжительности заболевания составил от 1 до 5 нед. Средняя продолжительность заболевания составила 2,3 нед.
У каждой третьей женщины манифестация заболевания была связана с приемом антибиотиков по тем или иным показаниям, у 12 (26,7%) женщин вульвовагинальный кандидоз возник на фоне приема гормональных контрацептивов. В анамнезе у 24 (53,3%) больных отмечены перенесенные инфекции, передаваемые половым путем: хламидиоз у 3 (6,6%), трихомоноз у 6 (13%), уреаплазмоз у 12 (26%), микоплазмоз у 9 (20%), бактериальный вагиноз у 9 (20%), гонорея у 3 (6,6%).
У 27 (60%) больных ранее уже отмечены эпизоды острого вульвовагинального кандидоза, у 12 (26,7%) из них – неоднократно, по поводу которых женщины принимали курсы различных антимико-тических средств местного действия: натамицин – 6 (22,2%), кетоконазол – 3 (11,1%), клотримазол – 15 (55,5%), миконазол – 3 (11,1%), эконазол – 6 (22,2%), нистатин в свечах – 6 (22,2%). Регулярный менструальный цикл имели 36 (80%) женщин. Дисфункцией яичников репродуктивного периода страдали 6 (13%), у 3 (6,7%) пациенток в анамнезе имела место надвлагалищная ампутация матки без придатков по поводу множественной миомы матки. У 15 (33,3%) женщин в анамнезе были одни роды и более. Тяжелых экстрагенитальных и инфекционных заболеваний у обследованных больных не было.
При кольпоскопии у 33 (73,3%) больных выявлены изменения, характерные для воспалительного процесса: выраженный сосудистый рисунок, после нанесения раствора Люголя – йодоперистая картина диффузного кольпита.
Клинические исследования показали, что 36 (80%) пациенток отметили исчезновение или значительное уменьшение симптомов заболевания уже на следующий день после применения препарата. Слабовыраженный зуд во влагалище (1 балл) и умеренные бели (2 балла) беспокоили лишь 9 (20%) женщин. Слабые клинические проявления вульвовагинального кандидоза (1 балл) через 7 дней при контрольном осмотре беспокоили 6 (13%) женщин, что потребовало назначения повторного курса терапии.
Побочных эффектов и аллергических реакций при применении залаина не отмечено ни у одной женщины.
При микроскопическом и культуральном исследовании отделяемого из влагалища через 7 дней у 39 (87%) и через 14 дней у 6 (13%) женщин, получивших повторную терапию, после проведенного лечения дрожжеподобные грибы в незначительных количествах обнаружены лишь у 1 (2,2%) пациентки. Рост неспецифических возбудителей при повторных обследованиях не был выявлен. Клинических проявлений вульвовагинального кандидоза не наблюдали ни у одной из пациенток (см. рисунок).
При очередном контрольном обследовании через 1 мес после проведенного лечения у всех пациенток наблюдали полное клиническое излечение и только у 1 (2,2%) женщины при культуральном исследовании обнаружены дрожжеподобные грибы в клинически незначимом количестве 5 на 10 2 КОЕ/мл, что было расценено как бессимптомное кандидоносительство. Неспецифическая флора не выявлена ни у одной из женщин.
Полного клинического излечения и микологической санации при однократном интравагинальном введении 300 мг сертаконазола (1 свеча) на ночь и в случае необходимости при повторном введении через 7 дней мы добились у 97,8% больных женщин.
Выводы
Исследования показали, что сертаконазол, производное имидазола и бензотиофена, является эффективным и безопасным средством для лечения острого вульвовагинального кандидоза. Кроме выраженного антимикотического эффекта сертаконазол обладает широким спектром действия (в том числе действует и на неспецифическую флору: Streptococcus spp., Stahpillococcus spp., Proteus spp., Bacteroides spp., E. сoli). Высокая клиническая эффективность сертаконазола (97,8%), короткий курс лечения, удобство применения, отсутствие каких-либо побочных эффектов и системного воздействия, широкий спектр действия позволяют считать этот препарат наиболее перспективным в лечении острого вульвовагинального кандидоза, в том числе в сочетании с неспецифическим вагинитом, у небеременных и не-кормящих женщин.
В некоторых случаях кроме консультации гинеколога необходимо проконсультироваться с гинекологом-эндокринологом. Рекомендуем ознакомиться, чем отличается гинеколог эндокринолог от гинеколога

Светлана, здравствуйте. Прикрепила результаты анализов. Они были сделаны, когда я обращалась к врачу (несколько месяцев назад).

Эти два анализа это не анализы на фемофлор, Вам необходимо сдать анализ на фемофлор 16 - именно он показывает соотношение между нормально и условно-патогенной микрофлорой



Здравствуйте. Есть длительная схема лечения молочницы. Но для нее при обострении нужно сдать бакпосев на флору и чувствительность к антимикотикам, чтобы понимать, какой препарат подходит.

Здравствуйте. Вам необходимо сдать бак.посев с определением чувствительности к антиМИкотикам
Для профилактики развития воспалительного процесса достаточно поддерживать нормобиоценоз во влагалище - для этого необходимо соблюдать простые правила:
1. Не использовать ежедневные прокладки для профилактики развития парникового эффекта и создания хорошего микроклимата для роста патологической микрофлоры
2. Не носить синтетического белья. Также отказаться от ношения стринг - они приводят к миграции кишечной микрофлоры во влагалище
3. Достаточный питьевой режим. Также употреблять в сутки не менее 1 стакана кисломолочных продуктов
4. Наличие физической активности для профилактики застоя крови в малом тазу и скопления там медиаторов воспаления
Валерия, спасибо за ответ.
Ежедневные прокладки и синтетическое бельё я не ношу, а вот воды пью действительно мало. В основном это чай, что-то газированное, кофе.
Работа у меня сидячая, спорта в жизни не очень много и правда. :(
Цикл в основном регулярный. Если бывают сбои, то это достаточно длительные задержки (5-10 дней). И не знаю, важно это или нет, но продолжительность цикла у меня тоже большая, в среднем 38 дней.

До 10 дней задержки является нормой. Так что проблема не в гормонах.
Скажите пожалуйста, какой рост и вес?

Смотрите, вам сейчас надо сдать фемофлор-16 - так как похожие симптомы могут быть и при бактериальном вагинозе. Если выявится кандидоз, то необходимо сдавать посев, чтобы назначили лечение по чувствительности
Валерия, подскажите, пожалуйста, а как быть с тем, что у меня сейчас месячные? Я хочу дождаться их окончания и уже потом сходить к врачу и сдать этот фемофлор, но меня беспокоит зуд. Получается, что мне надо потерпеть и ничего не принимать до визита к врачу, чтобы анализ был как можно более точным?


Здравствуйте!
Рекомендую :
1. Микосист 1день - 150мг
4 день - 150мг
7 день - 150мг
2. Мазь Клотримазол 2-3раза в день
3. Подмыватся ромашкой 2-3раза в день.
Будьте здоровы!

Здравствуйте. Рекомендую вам оценить функцию щитовидной железы, а именно сдать следующие гормоны - ТТГ и Т4 свободный независимо от дня менструального цикла. Сдать ферритин крови для оценки уровня запаса железа, витамин Д. Не лишним будет сдать глюкозу крови натощак.
Для диагностики кандидозного вульвовагинита (молочница) желательно сдать мазок из влагалища - Фемофлор 16. Этот анализ оценивает микрофлору влагалища, титр микроорганизмов.
При подтверждении кандидозного вульвовагинита рекомендую обсудить с Вашим лечащим врачом следующую схему лечения : Макмирор Комплекс по 1 вагинальной капсуле ежедневно на ночь в течение 8 дней, вводить глубоко во влагалище. Этот препарат активен в отношении грибов вида кандида, которые и вызывают молочницу, не воздействует на собственные лактобактерии. Часто назначается именно при рецидивирующей молочнице.
Читайте также:

