Кто открыл гнойную инфекцию
Обновлено: 25.04.2024
Гнойные заболевания являются достаточно широко распространенными.
Такие заболевания опасны тем, что при несвоевременно начатом лечении очень велика вероятность возникновения осложнений, среди которых может быть даже частичное, а в редких тяжелых случаях – и полная потеря трудоспособности.
СИМПТОМЫ РАЗВИТИЯ ГНОЙНЫХ ЗАБОЛЕВАНИЙ
При данной патологии возникает воспалительная реакция с развитием общих и местных изменений.
Степень выраженности болезни зависит от обширности воспалительного процесса и общей реактивности организма.
При этом существует универсальное правило, согласно которому показанием к проведению хирургического лечения заболевания является любой гнойный процесс.
Повышение температуры тела (иногда до фебрильных значений),
Симптомы гнойной интоксикации – головная боль, слабость, ухудшение работоспособности, апатия, адинамия, снижение аппетита, сонливость или, напротив, нарушение сна.
Боль в месте воспаления.
Гиперемия кожного покрова в зоне воспаления
Местное повышение температуры над очагом воспаления, сглаженность контуров борозд и линий
Кроме того, отмечаются специфические признаки для каждого в отдельности заболевания.
В зависимости от расположения можно определить вовлечение в патологический процесс определенных областей и вероятность развития осложнений.
Фурункул - это острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей подкожной клетчатки.
Панариций - скопление отделяемого преимущественно гнойного характера под кожей в области фаланги. При этом могут отмечаться общие симптомы заболевания, однако чаще всего они выражены незначительно. При осмотре на одной из фаланг пальцев, преимущественно проксимальной, определяется зона припухлости, гиперемии.
Фурункулез – это наличие нескольких фурункулов в различных областях, имеющих рецидивирующее течение. При фурункулезе больных необходимо обследовать для выявления нарушений обмена веществ (сахарный диабет, авитаминоз). Лечение проводится комплексное, включая и иммунотерапию.
Карбункул – это острое разлитое гнойно-некротическое воспаление нескольких близлежащих волосяных фолликулов и сальных желез с образованием некроза кожи и подкожной клетчатки, сопровождающееся признаками гнойной интоксикации. Локализация карбункулов чаще всего наблюдается на задней поверхности шеи, межлопаточной области. Обычно карбункул сопровождается лимфаденитом, а при локализации на конечностях – лимфангитом.
Флегмона – это острое гнойное разлитое воспаление клеточных пространств, не имеющие тенденцию к отграничению. Вызывается это заболевание чаще всего стафилококком, а также любой другой гноеродной микрофлорой. Инфекция может проникать в ткани через повреждения кожи и слизистых, после различных инъекций (так называемые постинъекционные флегмоны), лимфогенным и гематогенным путем, при переходе воспаления с лимфатических узлов, карбункула, фурункула и т.д. на окружающую их клетчатку.
Абсцесс – это ограниченное скопление гноя в различных тканях или органах, окруженное пиогенной капсулой. Возбудители и пути проникновения инфекции в ткани такие же как при флегмонах, хотя процент анаэробных возбудителей значительно выше.
Гидраденит- это гнойное воспаление потовых желез. Инфекция попадает при несоблюдении правил гигиены и повышенной потливости.
Мастит - это острое воспаление молочной железы. Мастит в основном развивается в послеродовом периоде во время лактации (лактационный мастит). Инфекция проникает в ткань железы через микротрещины в соске, а также и через молочные ходы при лактостазе.
Рожа. Рожей называют острое серозно-эксудативное воспаление кожи или слизистой. Инфекция попадает через микротрещины, ранки на кожном покрове.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ГНОЙНЫХ ЗАБОЛЕВАНИЙ.
Местная терапия болезни включает в себя консервативные и оперативные методы.
Консервативные методы лечения применяются на ранних стадиях заболевания до образования гнойника, а также в сочетании с оперативным лечением с целью более быстрого и эффективного лечения.
Местное лечение в стадии инфильтрата включает в себя воздействие на него с помощью физиотерапевтических методик.
Обязательно необходимо применение мазей, в состав которых входят антибиотик и противомикробные вещества.
В зависимости от размера гнойного очага при лечении возможно использование обезболивания.
После вскрытия гнойника в ходе хирургического лечения заболевания производят его очищение от гнойного экссудата.
Затем его промывают антисептическим веществом, растворами антибиотиков.
После окончания операции рану никогда не зашивают наглухо, для наилучшего дренирования.
Перевязки заключаются в удалении дренажей и замене их новыми, промывании раны раствором антисептика, заполнении раны мазью, содержащей антибиотик, наложении повязки для предотвращения инфицирования раны.
Профилактика гнойных заболеваний:
В профилактике многих гнойных заболеваний большое значение имеет оздоровление внешней среды, в которой живет и работает человек, т. е. улучшение условий труда и быта.
Так, например, в профилактике целого ряда гнойных заболеваний (фурункулез, пиодермиты и т. п.) большую роль играют мероприятия общегигиенического характера и уход за кожей (особенно рук) и др.
Морозов А.М. 1 Сергеев А.Н. 1 Кадыков В.А. 1 Аскеров Э.М. 1 Жуков С.В. 1 Беляк М.А. 1 Пельтихина О.В. 1 Пашкова А.Л. 1

2. Коскин В.С. Совершенствование системы профилактики раневой инфекции у раненых на этапах медицинской эвакуации: дис. … канд. мед. наук. Санкт-Петербург, 2016. 148 с.
6. Hollands M., Macintyre I., Richardson A. George Hogarth Pringle and the mystery of the first antiseptic operation in Australia. ANZ Journal of Surgery, 2019. vol. 89. No 12. P. 1545-1548.
7. Wellcome H.S The Evolution of Antiseptic Surgery, an Historical Sketch of the Use of Antiseptics from the Earliest Times. Charleston SC, United States: Nabu Press, 2011. P. 290.
8. Анестезиология и реаниматология: руководство для мед. сестер-анестезистов / [Александрович Ю.С. и др.] ; под ред. Ю.С. Подушина. М.: СИМ К, 2016. 784 с.
9. Бойко С.С., Чебыкина В.И., Шлепотина Н.М. Инфекции в хирургии: эволюция представлений от времен Н.И. Пирогова до современности // Вестник Совета молодых учёных и специалистов Челябинской области. 2016. №4 (15). С. 4-6.
13. Никульшина Л.Л., Фоменкова Д.Д. Борьба с гнойными осложнениями в хирургии в эпоху Пирогова Н.И. и на современном этапе // Вестник Совета молодых учёных и специалистов Челябинской области. 2016. №4 (15). С. 50-52.
14. Фицхаррис Л. Ужасная медицина. Как всего один хирург Викторианской эпохи кардинально изменил медицину. М.: Эксмо, 2018. 304 с.
15. Цвелев Ю.В., Попов А.С. Игнац Земмельвейс или Оливер Холмс? // Журнал акушерства и женских болезней. 2008. №57 (1). С. 130-135.
16. Моргошия Т.Ш., Сыроежин Н.А. У истоков антисептики: жизненный путь легендарного профессора Игнаца Земмельвейса (1818—1865). К 200-летию со дня рождения // Российский вестник акушера-гинеколога. 2018. №18 (3). С. 104-108.
17. Лян Н.А. Исторический экскурс Луи Пастер // Аллергология и иммунология в педиатрии. 2014. №4 (39). с. 6-8.
18. Опимах И.В. История антисептики - борьба идей, честолюбия, амбиций. // Медицинские технологии. Оценка и выбор. 2010. №2. С. 74-80.
20. Кейжу Д. Открытия, которые изменили мир. Как 10 величайших открытий в медицине спасли миллионы жизней / Пер. с англ. А. Плюснина, В. Степанова, под науч. ред. К.Бетц. М.: Манн, Иванов и Фербер, 2016. 368 с.
21. Worboys M. Joseph Lister and the performance of antiseptic surgery. Notes Rec. R. Soc.. 2013. vol. 67. P. 199-209.
22. Черняков А.В. Современные антисептики и хирургические аспекты их применения // Русский Медицинский Журнал. 2017. №28. С. 2059-2062.
23. Байжаркинова А.Б. Джозеф Листер - отец антисептики // Медицинский журнал Западного Казахстана. 2011. №2 (30). С. 124-126.
26. Bowler P.G., Duerden B.I., Armstrong D.G. Wound Microbiology and Associated Approaches to Wound Management. Clin. Microbiol. Rev. 2001. vol. 14 (2). P. 244-269.
27. Sen C.K., Gordillo G.M., Roy S., Kirsner R., Lambert L., Hunt T.K., Gottrup F., Gurtner G.C., Longaker M.T. Human Skin Wounds: A Major and Snowballing Threat to Public Health and the Economy. Wound Repair Regen. 2010. vol. 17 (6). P. 763-771.
28. Drosou A., Falabella A., Kirsner R. Antiseptics on Wounds: An Area of Controversy (Part one). Wounds. 2003. vol. 15 (5). P. 149-166.
29. Gerba C. Quaternary Ammonium Biocides: Efficacy in Application. Applied and Environmental Microbiology. 2014. Vol. 81 (2). P. 149-166.
30. Bigliardi P.L., Alsagoff S.L., El-KafrawieJ H.Y., Pyon J.-K., Cheuk Wa C.T., Villah M.A. Povidone iodine in wound healing: A review of current concepts and practices. International Journal of Surgery. 2017. vol. 44. P. 260-268.
Основным препятствием для развития хирургии до середины XIX в. была раневая инфекция. Отсутствовали самые элементарные понятия о дезинфекции белья и помещений, а руки и хирургические инструменты обрабатывали не перед, а только после операций. Для перевязки ран применяли корпию, которую после высушивали и перекладывали от одного больного к другому, тем самым распространяя госпитальную инфекцию [1]. Ни один хирург не мог быть уверен в том, что его пациент выживет после операции. Смертность от крупных хирургических операций или ампутации конечностей была достаточно высокой [2], а более простые операции несли в себе повышенный риск смерти от инфекции.
До начала бактериологической эры (1878 г.) почти половина больных, перенесших оперативное вмешательство, погибала от рожистого воспаления, пиемии, газовой гангрены.
Цель исследования: изучить историю развития методов антисептики в разные периоды становления хирургии.
Материал и методы исследования. В ходе исследования был проведен анализ зарубежной и отечественной литературы на тему истории развития антисептики. При составлении работы применялся биографический метод исторического исследования. В качестве материалов также были использованы статьи и исторические очерки периода описываемых событий.
К середине XIX в. хирурги все еще оставляли раны больных незащищенными, повторно использовали бинты и редко мыли руки и хирургическое оборудование перед операцией, а скорость ценилась выше качества их проведения [9]. Так, пациенты умирали от значительных кровопотерь, болевого шока и инфицирования. Концепция о том, что причиной послеоперационных инфекций являются невидимые взгляду микроорганизмы, была отвергнута многими хирургами и практически не рассматривалась.
Во время войн XIX–XX вв. санитарные потери войск, которые обусловливались главным образом инфекциями (в основном раневыми), всегда были огромными и многократно превосходили потери во время сражений.
Хирурги тогда не располагали информацией об эффективных способах профилактики нагноения и лечения инфицированных ран. Передовые хирурги эпохи были убеждены в том, что в рану заносились некие заразные начала извне. Согласно господствовавшей в то время теории раневые инфекции были приписаны газам (главным образом кислороду), которые попадали в рану, тем самым вызывая разрушение тканей [11]. Ни один хирург не решался вскрывать брюшную полость, абсцессы оставляли нераскрытыми, редко дренировали или лечили, делая надрезы с клапанными отверстиями, которые препятствовали бы поступлению кислорода.
Еще тогда, за три года до совершения открытия Дж. Листером, Н.И. Пирогов, основываясь на собственном опыте и наблюдениях, пришел к выводу, что источником инфицирования ран является гной, попадающий в них контактным путем через хирургический инструментарий, перевязочный материал и руки врачей и медсестер [12].
Н.И. Пирогов пытался решить проблему профилактики инфекционных заболеваний, требуя создания отделения для заразных больных, сам изолировал людей с госпитальной гангреной в отдельные помещения. Он также считал необходимым отделить медицинский персонал гангренозного отделения, выдавать им особые перевязочные средства и хирургические инструменты. Кроме того, Н.И. Пирогов при лечении ран еще до Дж. Листера применял для дезинфекции ляпис, спирт и йод [13].
Между тем особенно жестокая инфекция, называемая послеродовой лихорадкой (стрептококковая инфекция матки), распространенная в те времена, повышала уровень материнской смертности. Попытки понять ее природу и остановить привели к некоторым ранним достижениям в области антисептики. Шотландский врач Александр Гордон заявил, что акушеры должны мыть руки и одежду перед непосредственным лечением пациентов [14]. Американский врач и писатель Оливер Уэнделл Холмс в 1843 г. представил свои выводы о распространении послеродовой лихорадки по причине того, что врачи, осматривающие рожениц, переносят болезнь от одной женщины к другой, то есть впервые им было упомянуто заразное начало родильной горячки [15]. Еще один большой прорыв в области антисептики был сделан в 1847 г., когда венгерский врач Игнац Земмельвейс, будучи ассистентом, приказал своим студентам в Венской общей больнице мыть руки в антисептическом хлоридном растворе хлорированной извести (гипохлорит кальция) перед обследованием пациентов. Земмельвейс считал, что крошечные частицы могут передаваться от тела к телу и вызывать заболевания [16].
До тех пор, пока не была обнаружена связь между бактериями и болезнями, врачи уделяли мало внимания поддержанию хирургической чистоты.
Английский хирург Джозеф Листер был убежден в важности дезинфекции ран до и после операции, и, когда благодаря исследованиям Л. Пастера он понял, что образование гноя происходит из-за деятельности бактерий, то приступил к созданию собственного антисептического метода. Изучая, как заживают раны и размножаются бактерии, Джозеф Листер разработал первые антисептические методы при проведении хирургических процедур с использованием карболовой кислоты [18]. Некоторое время применялись также антисептики на основе ртути, однако вместо того, чтобы убивать бактерии, они просто замедляли их размножение и распространение.
Ф. Рунге в 1834 г. обнаружил извлеченный (в нечистом виде) из каменноугольной смолы фенол, в ходе изучения которого была открыта карболовая кислота. В дальнейшем она использовалась в Англии для бальзамирования трупов, а в 1860 г. в Париже Жюль Лемер опубликовал статью об ее использовании при лечении ран, однако известность это исследование не получило [19].
Первым пациентом, рана которого была обработана антисептиком, был семилетний мальчик с открытым переломом бедра. Доктор Дж. Листер смочил бинты в феноле и закрыл рану, чтобы предотвратить нагноение нижней конечности. Применение антисептика оказалось успешным – рана зажила, а инфицирования не произошло [20].
Таким образом, идея доктора Дж. Листера положила начало тенденции, которая привела к развитию антисептических методов, что спасло миллионы жизней.
Метод Дж. Листера просуществовал достаточно долгое время, после чего многие врачи отказались от применения спрея, многослойной листеровской повязки и введения сильных антисептиков в рану.
Антисептики значительно эволюционировали в XX в., поскольку их способность бороться с инфекциями была во многом усилена введением антибиотиков (пенициллина), йода и борной кислоты, а также использованием асептических методов, таких как стерилизация, которая препятствует жизнедеятельности бактерий.
Последним препятствием для хирургической антисептики были руки хирургов и медсестер, которые можно было обрабатывать только с помощью антисептиков. Американский врач Уильям Холстед решил эту проблему в 1890 г. Став главным хирургом в медицинской школе Джона Хопкинса, он впервые в истории хирургии использовал резиновые перчатки, чтобы защитить кожу рук старшей медсестры Кэролайн Хэмптон от антисептика, который оказывал раздражающее действие [25]. Уже к 1898 г. было распространено применение резиновых перчаток, а руки хирурги предварительно отмывали. Сегодня же стерильные перчатки необходимы при проведении всех хирургических процедур.
После многочисленных исследований и открытий в области антисептики нельзя сказать, что поиск оптимального способа лечения хронических и инфицированных ран закончился, напротив, он все еще является одной из основных задач для медицинских работников. Хирурги постоянно сталкиваются с проблемой лечения трудно заживающих ран, таких как хронические язвы, раны, появляющиеся после травм, и глубокие ожоги. Открытые раны, особенно у больных диабетом и у людей, страдающих иммунодефицитом, чувствительны к проникновению патогенных микроорганизмов. Хронические раны представляют собой наиболее привлекательную среду для возникновения бактериальной инфекции [26]. Более 80% язв на ногах колонизируются бактериями, что способствует замедленному заживлению ран, это вызывает тяжелый сепсис. В США длительно заживающие раны и прогрессирующая бактериальная инфекция, вызванные диабетом, являются основными причинами нетравматических ампутаций [27].
Наиболее часто используемые сегодня в клинической практике препараты включают Повидон-йод, хлоргексидин, спирт, ацетат, перекись водорода, борную кислоту, нитрат серебра, сульфадиазин серебра и гипохлорит натрия [28]. Показания к применению антисептиков и эффект от того или иного антисептического средства различны. Некоторые антисептические препараты в основном направлены на очищение неповрежденной кожи и используются для предоперационной подготовки пациентов, перед внутримышечными инъекциями или венозными пункциями, а также для пред- и послеоперационной чистки самой операционной и для дезинфекции рук медицинского персонала.
Известно, что кожа и слизистые оболочки обладают более высокой устойчивостью к повреждающему воздействию химических веществ и лекарственных препаратов по сравнению с тканями организма. Благодаря этим свойствам для их обработки возможно применение антисептических препаратов более высоких концентраций.
Особое значение приобретают антисептики, обладающие широким спектром антибактериального, противогрибкового, противовирусного действия, эффективно уничтожающие резистентных возбудителей инфекционных заболеваний. Моющие средства занимают важное место в антисептике среди широко известного ассортимента антисептических средств различных групп. Особого внимания заслуживают четвертичные аммониевые соединения, которые в течение последнего столетия характеризовались высокой антимикробной эффективностью в борьбе с возбудителями инфекционных осложнений [29]. Высокий показатель индекса биосовместимости антисептиков, содержащих в своем составе четвертичный азот, открывает новые перспективы для их более углубленного комплексного изучения.
Для повышения эффективности обеззараживания необходимы антисептические средства, наиболее близкие к понятию идеального антисептика и имеющие широкий антимикробный спектр действия. В данном аспекте перспективно применение доказавших свою результативность препаратов йода в виде комплексных соединений.
Из многих доступных противомикробных средств такие препараты, как Повидон-йод, остаются наиболее популярными после десятилетий их использования с целью получения антисептического и ранозаживляющего эффекта. Повидон-йод обладает широким спектром действия, способностью проникать через биопленки, противовоспалительными свойствами, низкой цитотоксичностью и хорошей переносимостью, а также отсутствием негативного влияния на заживление ран в клинической практике [30].
В настоящее время средства, которое бы обладало длительным антисептическим действием, стойкостью при долгом хранении, широким противомикробным воздействием на известные микроорганизмы, не существует. Это связано не только со свойствами препаратов, но и с особенностями современных патогенных микроорганизмов (появляется резистентность ко многим антисептическим средствам, а также наблюдается сочетание аэробных и анаэробных штаммов микроорганизмов).
На данный момент можно сказать, что антисептики с течением времени стали самым бесценным оружием в борьбе с инфекциями.
Заключение. Многое еще предстоит узнать о способе действия антисептиков и дезинфицирующих средств. Несмотря на то что достигнут значительный прогресс в области бактериологических исследований, более глубокое понимание механизмов действия явно отсутствует в отношении других неисследованных инфекционных агентов. Изучение механизмов действия и устойчивости микроорганизмов к антисептикам и дезинфектантам имеет не только научное значение. Оно обусловлено более эффективным использованием в клинической практике этих микроорганизмов и потенциальной разработкой новых, более эффективных соединений, резистентность к которым у групп штаммов вырабатываться с течением времени не будет. На данный момент продолжать исследования необходимо, так как распространенность внутрибольничных инфекций все еще присутствует, осложняя течение заболеваний и тем самым удлиняя срок пребывания больных в стационаре. Так как антисептика является одним из основных разделов хирургии как предпосылка к любой хирургической манипуляции и главной мерой профилактики и лечения гнойно-воспалительных заболеваний хирургических больных, то знание способов антисептики требуется врачам всех специальностей.
Современные методы профилактики инфекции сильно отличаются от техник, используемых Дж. Листером и др. Антибиотики и сульфаниламидные препараты борются с инфекцией внутри организма, а асептические методы, такие как стерилизация, предотвращают существование бактерий в конкретной области. Тем не менее антисептики по-прежнему важны и являются одним из главных открытий медицины.
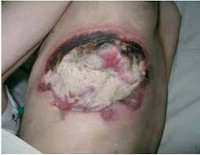
Гнойные раны – это повреждения кожных покровов и подлежащих тканей с формированием гнойного очага. Патология проявляется значительным отеком, гиперемией окружающих тканей и интенсивным болевым синдромом. Боли могут быть дергающими, распирающими, лишающими сна. В ране видны омертвевшие ткани и скопления гноя. Наблюдается общая интоксикация, сопровождающаяся повышением температуры, ознобами, головной болью, слабостью и тошнотой. Лечение комплексное, включает в себя промывание и дренирование ран (при необходимости производится вскрытие гнойных затеков), лечебные повязки, антибиотикотерапию, дезинтоксикационную терапию, иммунокорригирующую терапию и стимуляцию восстановительных процессов.
МКБ-10
Общие сведения
Гнойная рана – дефект тканей, в просвете которого содержится гнойный экссудат, а по краям определяются признаки воспаления. Гнойные раны являются самым распространенным осложнением чистых ран, как случайных, так и хирургических. По различным данным, несмотря на строгое соблюдение стерильности в ходе операций, количество нагноений в послеоперационном периоде колеблется от 2-3 до 30%. Возбудителями гнойного процесса в случайных и хирургических ранах чаще всего становятся так называемые гноеродные микробы (стафилококки, стрептококки и т. д.). Лечением ранее необработанных гнойных ран занимаются хирурги, лечение случайных ран, нагноившихся после ПХО, осуществляют травматологи-ортопеды. Лечение нагноившихся хирургических ран находится в ведении специалистов, проводивших операцию: хирургов, травматологов, сосудистых хирургов, торакальных хирургов, нейрохирургов и т. д.

Причины
В настоящее время как в травматологии и ортопедии, так и в хирургии принято считать, что любая случайная рана является инфицированной, то есть, содержит определенное количество бактерий. Однако бактериальное загрязнение не обязательно влечет за собой нагноение. Для развития инфекции необходимо сочетание следующих факторов: достаточное повреждение тканей; наличие в полости раны нежизнеспособных тканей, инородных тел и излившейся крови; достаточная концентрация патогенных микроорганизмов. Чаще всего в гнойных ранах обнаруживаются гноеродные бактерии (стрептококки, стафилококки, клебсиеллы, протей, кишечная палочка, псевдомонады и т. д.). Вместе с тем, в ряде случаев гнойный процесс может быть вызван пневмококками, шигеллами, сальмонеллами, микобактериями и т. д.
В числе других факторов, увеличивающих вероятность развития гнойного процесса, - локализация и вид раны, общее состояние организма, наличие соматических заболеваний, сахарного диабета и сосудистых нарушений, возраст, конституция и даже время года. Гнойные раны - частое осложнение случайных колотых, рвано-ушибленных ран и ран, сопровождающихся размозжением мягких тканей. Причиной нагноения колотых ран является затруднение оттока вследствие небольшого отверстия на коже, тонкого и длинного раневого канала. Высокая вероятность нагноения рвано-ушибленных ран и ран с размозжением мягких тканей обусловлена наличием обильных загрязнений и/или большого количества нежизнеспособных тканей. Реже всего, благодаря неглубокому раневому каналу и незначительному повреждению краев, нагнаиваются резаные раны.
Лучше всего заживают раны в области головы и шеи. Несколько чаще нагноение возникает при ранах ягодичной области, спины, груди и живота, еще чаще – при повреждении верхних и нижних конечностей. Хуже всего заживают раны стоп. Хороший иммунитет снижает вероятность развития гнойных ран при незначительном бактериальном осеменении. При значительном осеменении и удовлетворительном состоянии иммунной системы нагноение протекает более бурно, но процесс обычно носит локализованный характер и быстрее завершается выздоровлением. Иммунные нарушения становятся причиной более вялого и длительного заживления гнойных ран. Увеличивается вероятность распространения инфекции и развития осложнений.
Тяжелые соматические заболевания влияют на общее состояние организма и, как следствие – на вероятность нагноения и скорость заживления ран. Однако особенно сильное негативное влияние в силу сосудистых и обменных нарушений оказывает сахарный диабет. У пациентов, страдающих этим заболеванием, гнойные раны могут возникать даже при небольших травмах и незначительном бактериальном осеменении. У таких больных наблюдается плохое заживление и выраженная тенденция к распространению процесса. У здоровых молодых людей раны, в среднем, нагнаиваются реже, чем у пожилых, у худых – реже, чем у полных. Вероятность нагноения раны увеличивается летом, особенно в жаркую и влажную погоду, поэтому плановые операции рекомендуют проводить в холодное время года.
Симптомы гнойных ран
Выделяют местные и общие симптомы патологии. К местным симптомам относится дефект тканей с наличием гнойного экссудата, а также классические признаки воспаления: боль, местное повышение температуры, местная гиперемия, отек окружающих тканей и нарушение функции. Боль при гнойной ране может быть давящей или распирающей. При затруднении оттока (вследствие образования корки, формирования затеков, распространении гнойного процесса), скоплении гноя и повышении давления в воспаленной области боль становится очень интенсивной, дергающей и нередко лишает пациентов сна. Кожа вокруг раны горячая. На начальных стадиях, в период образования гноя, наблюдается покраснение кожных покровов. При длительном существовании раны краснота может сменяться багровой или багрово-синюшной окраской кожи.
В месте поражения можно выделить два типа отека. В краях раны – теплый воспалительный. Совпадает с зоной гиперемии, обусловлен нарушением кровотока. Дистальнее раны – холодный реактивный. Гиперемия в этой зоне отсутствует, а отечность мягких тканей вызвана нарушением оттока лимфы из-за сдавления лимфатических узлов в области воспаления. Нарушение функции пораженного отдела связано с отеком и болью, выраженность нарушения зависит от размеров и локализации гнойной раны, а также от объема и фазы воспаления.
Основным признаком гнойной раны является гной – жидкость, содержащая бактерии, тканевый детрит, глобулины, альбумины, ферменты лейкоцитарного и микробного происхождения, жиры, холестерин, примесь ДНК и погибшие лейкоциты. Цвет и консистенция гноя зависят от вида возбудителя. Для стафилококка характерен густой желтый или белый гной, для стрептококка – жидкий зеленоватый или желтоватый, для кишечной палочки – жидкий буро-желтый, для анаэробных микробов – бурый зловонный, для синегнойной инфекции – желтоватый, отливающий сине-зеленым на повязке (этот оттенок гной приобретает при контакте с кислородом во внешней среде). Количество гноя может существенно различаться. Под гноем могут обнаруживаться участки некротической ткани и грануляции.
Из раны в организм пациента поступают токсины, что обуславливает появление симптомов общей интоксикации. Характерно повышение температуры, потеря аппетита, потливость, слабость, ознобы, головная боль. В анализах крови выявляется ускорение СОЭ и лейкоцитоз со сдвигом влево. В анализе мочи обнаруживается белок. В тяжелых случаях возможно повышение уровня мочевины, креатинина и билирубина в крови, анемия, лейкопения, диспротеинемия и гипопротеинемия. Клинически при тяжелой интоксикации может наблюдаться резкая слабость и нарушения сознания вплоть до комы.
В зависимости от преобладающего процесса выделяют следующие стадии гнойного процесса: формирование гнойного очага, очищение и регенерация, заживление. Все гнойные раны заживают вторичным натяжением.
Осложнения
При гнойных ранах возможен целый ряд осложнений. Лимфангит (воспаление лимфатических сосудов, расположенных проксимальнее раны) проявляется красными полосами, направленными от раны к регионарным лимфатическим узлам. При лимфадените (воспалении лимфатических узлов) регионарные лимфоузлы увеличиваются и становятся болезненными. Тромбофлебит (воспаление вен) сопровождается появлением болезненных красных тяжей по ходу подкожных вен. При контактном распространении гноя возможно развитие гнойных затеков, периостита, остеомиелита, гнойного артрита, абсцесса и флегмоны. Самым тяжелым осложнением гнойных ран является сепсис.
Если заживления не происходит, гнойная рана может перейти в хроническую форму. Зарубежные специалисты рассматривают раны без тенденции к заживлению в течение 4 и более недель, как хронические. К числу таких ран относят пролежни, трофические язвы, случайные или операционные длительно незаживающие раны.
Диагностика
Из-за наличия явных местных признаков диагностика гнойных ран не представляет затруднений. Для исключения вовлеченности подлежащих анатомических структур может выполняться рентгенография, МРТ или КТ пораженного сегмента. В общем анализе крови определяются признаки воспаления. Для определения вида и чувствительности возбудителя производится посев отделяемого на питательные среды.
Лечение гнойных ран
Тактика лечения зависит от фазы раневого процесса. На стадии формирования гнойного очага основной задачей хирургов является очищение раны, ограничение воспаления, борьба с патогенными микроорганизмами и детоксикация (при наличии показаний). На второй стадии проводятся мероприятия по стимуляции регенерации, возможно наложение ранних вторичных швов или проведение кожной пластики. На стадии закрытия раны осуществляется стимуляция образования эпителия.
При наличии гноя проводится хирургическая обработка, включающая в себя рассечение краев раны или кожи над очагом, удаление гноя, исследование раны для выявления затеков и, при необходимости – вскрытие этих затеков, удаление некротических тканей (некрэктомию), остановку кровотечения, промывание и дренирование раны. Швы на гнойные раны не накладывают, наложение редких швов допускается только при организации проточно-промывного дренирования. Наряду с традиционными методами лечения гнойных ран применяются современные методики: вакуум-терапия, местная озонотерапия, гипербарическая оксигенация, обработка с использованием лазера, ультразвуковая обработка, криовоздействие, обработка пульсирующей струей антисептика, введение в рану сорбентов и т. д.
По показаниям осуществляется детоксикация: форсированный диурез, инфузионная терапия, экстракорпоральная гемокоррекция и т. п. Все перечисленные мероприятия, как традиционные, так и современные, проводятся на фоне рациональной антибиотикотерапии и иммунокоррекции. В зависимости от тяжести процесса антибиотики могут назначаться перорально, внутримышечно или внутривенно. В первые дни используются препараты широкого спектра действия. После определения возбудителя антибиотик заменяют с учетом чувствительности микроорганизмов.
После очищения гнойной раны предпринимаются меры для восстановления анатомических взаимоотношений и закрытия раны (ранние и поздние вторичные швы, кожная пластика). Наложение вторичных швов показано при отсутствии гноя, некротических тканей и выраженного воспаления окружающих тканей. При этом необходимо, чтобы края раны можно было сопоставить без натяжения. При наличии дефекта тканей и невозможности сопоставить края раны выполняется кожная пластика с использованием островкового и марочного способов, пластика встречными лоскутами, пластика свободным кожным лоскутом или пластика кожным лоскутом на сосудистой ножке.
Раневая инфекция – это комплекс общих и местных патологических проявлений, возникающих при развитии инфекции в случайных или операционных ранах. Патология проявляется болью, ознобом, лихорадкой, увеличением регионарных лимфатических узлов и лейкоцитозом. Края раны отечные, гиперемированные. Наблюдается выделение серозного или гнойного отделяемого, в отдельных случаях образуются участки некроза. Диагноз выставляется на основании анамнеза, клинических признаков и результатов анализов. Лечение комплексное: вскрытие, перевязки, антибиотикотерапия.
МКБ-10

Общие сведения
Раневая инфекция – осложнение раневого процесса, обусловленное развитием патогенной микрофлоры в полости раны. Все раны, в том числе и операционные, как в гнойной хирургии, так и в травматологии считаются первично загрязненными, поскольку какое-то количество микробов попадает на раневую поверхность из воздуха даже при безукоризненном соблюдении правил асептики и антисептики. Случайные раны загрязнены сильнее, поэтому в таких случаях источником инфекции обычно является первичное микробное загрязнение. При операционных ранах на первый план выступает эндогенное (из внутренней среды организма) или внутригоспитальное (вторичное) инфицирование.

Причины
В большинстве случаев возбудителем инфекции в случайных ранах становится стафилококк. Редко в качестве основного возбудителя выступает протей, кишечная и синегнойная палочка. В 0,1% случаев встречается анаэробная инфекция. Через несколько дней пребывания в стационаре флора меняется, в ране начинают преобладать устойчивые к антибактериальной терапии грамотрицательные бактерии, которые обычно становятся причиной развития раневой инфекции при вторичном инфицировании как случайных, так и операционных ран.
Раневая инфекция развивается в случае, когда количество микробов в ране превышает некий критический уровень. При свежих травматических повреждениях у ранее здорового человека этот уровень составляет 100 тыс. микроорганизмов на 1 г ткани. При ухудшении общего состояния организма и определенных особенностях раны этот порог может существенно снижаться.
К числу местных факторов, повышающих вероятность развития раневой инфекции, относится присутствие в ране инородных тел, сгустков крови и некротических тканей. Также имеет значение плохая иммобилизация при транспортировке (становится причиной дополнительной травмы мягких тканей, вызывает ухудшение микроциркуляции, увеличение гематом и расширение зоны некроза), недостаточное кровоснабжение поврежденных тканей, большая глубина раны при малом диаметре раневого канала, наличие слепых карманов и боковых ходов.
Общее состояние организма может провоцировать развитие раневой инфекции при грубых расстройствах микроциркуляции (централизация кровообращения при травматическом шоке, гиповолемические расстройства), нарушениях иммунитета вследствие недостаточного питания, нервного истощения, химических и радиационных поражений, а также хронических соматических заболеваний. Особенно значимы в таких случаях злокачественные новообразования, лейкемия, уремия, цирроз, сахарный диабет и ожирение. Кроме того, снижение сопротивляемости инфекции наблюдается при проведении лучевой терапии и при приеме ряда лекарственных средств, в том числе – иммунодепрессантов, стероидов и больших доз антибиотиков.
Классификация
В зависимости от преобладания тех или иных клинических проявлений гнойные хирурги выделяют две общие формы раневой инфекции (сепсис без метастазов и сепсис с метастазами) и несколько местных. Общие формы протекают тяжелее местных, вероятность летального исхода при них повышается. Самой тяжелой формой раневой инфекции является сепсис с метастазами, который обычно развивается при резком снижении сопротивляемости организма и раневом истощении вследствие потери больших количеств белка.
К числу местных форм относятся:
- Инфекция раны. Является локализованным процессом, развивается в поврежденных тканях с пониженной сопротивляемостью. Зона инфицирования ограничена стенками раневого канала, между ней и нормальными живыми тканями есть четкая демаркационная линия.
- Околораневой абсцесс. Обычно соединен с раневым каналом, окружен соединительнотканной капсулой, отделяющей участок инфекции от здоровых тканей.
- Раневая флегмона. Возникает в случаях, когда инфекция выходит за пределы раны. Демаркационная линия исчезает, процесс захватывает прилежащие здоровые ткани и проявляет выраженную тенденцию к распространению.
- Гнойный затек. Развивается при недостаточном оттоке гноя вследствие неадекватного дренирования или зашивании раны наглухо без использования дренажа. В подобных случаях гной не может выйти наружу и начинает пассивно распространяться в ткани, образуя полости в межмышечных, межфасциальных и околокостных пространствах, а также в пространствах вокруг сосудов и нервов.
- Свищ. Образуется на поздних стадиях раневого процесса, в случаях, когда на поверхности рана закрывается грануляциями, а в глубине сохраняется очаг инфекции.
- Тромбофлебит. Развивается через 1-2 мес. после повреждения. Является опасным осложнением, обусловлен инфицированием тромба с последующим распространением инфекции по стенке вены.
- Лимфангит и лимфаденит. Возникают вследствие других раневых осложнений, исчезают после адекватной санации основного гнойного очага.
Симптомы раневой инфекции
Как правило, патология развивается спустя 3-7 дней с момента ранения. К числу общих признаков относится повышение температуры тела, учащение пульса, ознобы и признаки общей интоксикации (слабость, разбитость, головная боль, тошнота). В числе местных признаков – пять классических симптомов, которые были описаны еще во времена Древнего Рима врачом Аулусом Корнелиусом Сельсусом: боль (dolor), местное повышение температуры (calor), местное покраснение (rubor), отек, припухлость (tumor) и нарушение функции (functio laesa).
Характерной особенностью болей является их распирающий, пульсирующий характер. Края раны отечны, гиперемированы, в полости раны иногда имеются фибринозно-гнойные сгустки. Пальпация пораженной области болезненна. В остальном симптоматика может варьироваться в зависимости от формы раневой инфекции. При околораневом абсцессе отделяемое из раны нередко незначительное, наблюдается выраженная гиперемия краев раны, резкое напряжение тканей и увеличение окружности конечности. Образование абсцесса сопровождается снижением аппетита и гектической лихорадкой.
При раневых флегмонах выявляется существенное повышение местной температуры и резкое ухудшение состояния больного, однако рана выглядит относительно благополучно. Формирование гнойного затека также сопровождается значительным ухудшением состояния пациента при относительном благополучии в области раны. Температура повышается до 40 градусов и более, отмечаются ознобы, вялость, адинамия и снижение аппетита. Гнойное отделяемое отсутствует или незначительное, гной выделяется только при надавливании на окружающие ткани, иногда – удаленные от основного очага инфекции. При свищах общее состояние остается удовлетворительным или близким к удовлетворительному, на коже формируется свищевой ход, по которому оттекает гнойное отделяемое.
Осложнения
Осложнения обусловлены распространением инфекции. При гнойных тромбофлебитах общее состояние ухудшается, в зоне поражения определяются умеренные признаки воспаления, при расплавлении стенки вены возможно формирование флегмоны или абсцесса. Лимфангит и лимфаденит проявляются болезненностью, отечностью мягких тканей и гиперемией кожи в проекции лимфатических узлов и по ходу лимфатических сосудов. Отмечается ухудшение общего состояния, ознобы, гипертермия и повышенное потоотделение. При сепсисе состояние тяжелое, кожа бледная, наблюдается снижение АД, выраженная тахикардия, бессонница и нарастающая анемия.
Лечение раневой инфекции
Лечение заключается в широком вскрытии и дренировании гнойных очагов, а также промывании раны антисептиками. В последующем при перевязках используются сорбенты и протеолитические ферменты. В фазе регенерации основное внимание уделяется стимуляции иммунитета и защите нежных грануляций от случайного повреждения. В фазе эпителизации и рубцевания при больших, длительно незаживающих ранах выполняют кожную пластику.
Прогноз и профилактика
Прогноз определяется тяжестью патологии. При небольших ранах исход благоприятный, наблюдается полное заживление. При обширных глубоких ранах, развитии осложнений требуется длительное лечение, в ряде случаев возникает угроза для жизни. Профилактика раневой инфекции включает в себя раннее наложение асептической повязки и строгое соблюдение правил асептики и антисептики в ходе операций и перевязок. Необходима тщательная санация раневой полости с иссечением нежизнеспособных тканей, адекватным промыванием и дренированием. Пациентам назначают антибиотики, проводят борьбу с шоком, алиментарными нарушениями и белково-электролитными сдвигами.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сепсис: причины появления, симптомы, диагностика и способы лечения.
Определение
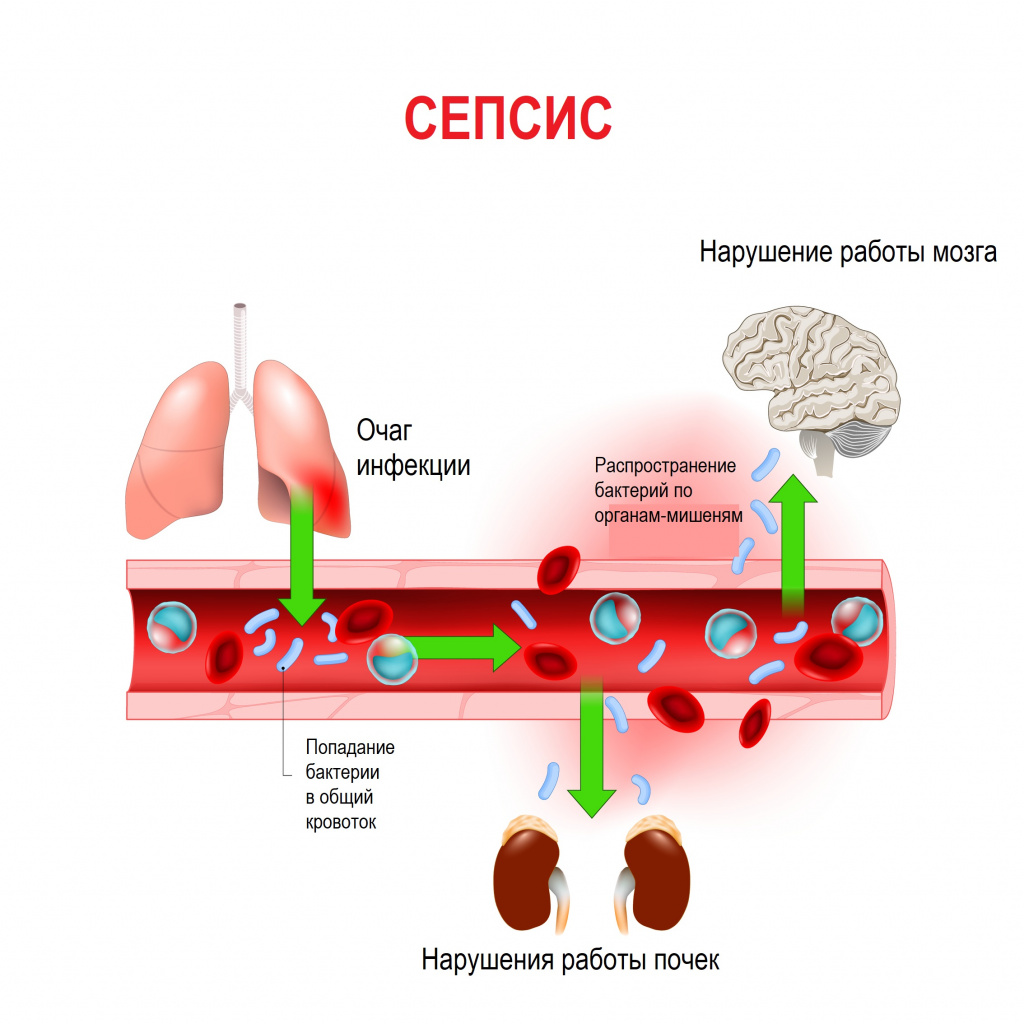
Сепсис – это патологический процесс, в основе которого лежит реакция организма в виде генерализованного воспаления на инфекцию различной природы. При сепсисе бактерии преодолевают иммунную защиту человека и распространяются из очага воспаления по всему организму. Местное воспаление, сепсис, тяжелый сепсис и септический шок – это различные формы выраженности воспалительной реакции организма на инфекционный процесс.
Истинная частота возникновения случаев сепсиса остается неизвестной, однако по оценкам исследователей, во всем мире сепсис является лидирующей причиной летальности у пациентов в критическом состоянии. Согласно результатам большого европейского исследования SOAP, включившего 3147 пациентов из 198 европейских медицинских центров, сепсис развился в 37,4% случаев, а госпитальная летальность от него колебалась от 14% случаев в Швейцарии до 41% в Португалии, в среднем составив 24,1%. Данные другого крупного исследования PROGRES (12 881 больной тяжелым сепсисом в 37 странах) показали, что госпитальная летальность в среднем составила 49,6%.
Причины возникновения сепсиса
Возбудителями сепсиса могут быть бактерии, вирусы или грибы. Но чаще сепсис имеет бактериальную природу - его причиной становятся стафилококки, стрептококки, пневмококки, менингококки, сальмонеллы, синегнойная палочка и др.
В большинстве случаев патологический процесс вызывают условно-патогенные микроорганизмы, которые присутствуют на коже, слизистых оболочках дыхательного и пищеварительного трактов, мочевыводящих путей и половых органов. Иногда при сепсисе выделяют сразу 2-3 микроорганизма.
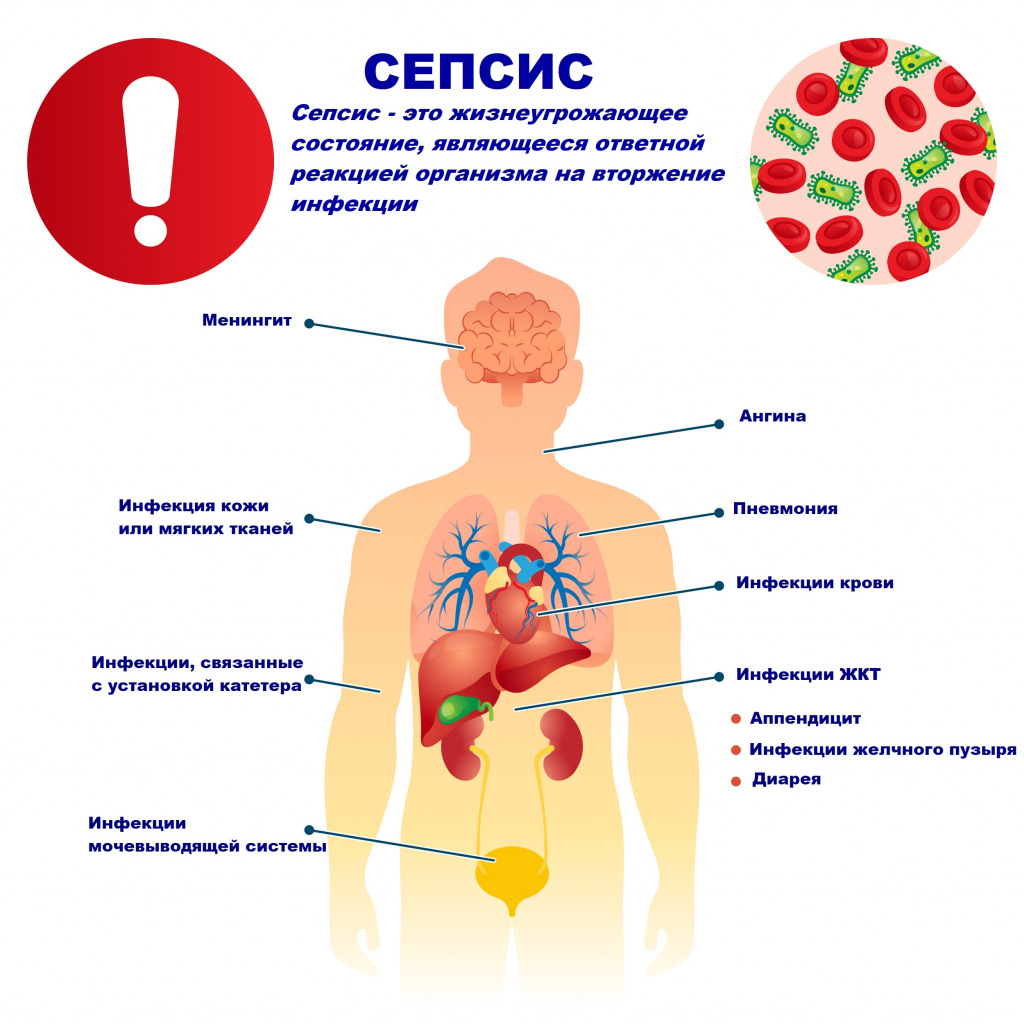
Причиной сепсиса могут стать гнойно-воспалительные заболевания кожи (абсцессы, фурункулы, флегмоны), обширные травмы, ожоги, инфекционно-воспалительные заболевания мочевыводящей системы (пиелонефрит), живота (например, гнойно-некротический деструктивный панкреатит), тяжелая ангина, гнойный отит, пневмония, инфицирование во время родов или абортов и др.
Возможность возникновения сепсиса зависит не только от свойств возбудителя, но и от состояния иммунной системы человека - нарушения в ее работе предрасполагают к распространению инфекции. Причинами таких нарушений могут быть врожденные дефекты иммунитета, хронические инфекционные болезни (ВИЧ, гнойные процессы), эндокринные заболевания (сахарный диабет), онкологические болезни, хронические интоксикации (алкоголизм, наркомания), проникающая радиация, прием иммуносупрессоров (кортикостероидов, цитостатиков) и др.
В ответ на внедрение возбудителя вырабатываются цитокины – особые белковые молекулы, которые выполняют защитные функции сначала на местном уровне, а затем, попадая в системный кровоток, продолжают работать уже на уровне всего организма. Цитокины бывают провоспалительными и противовоспалительными. В самом начале инфекционного процесса их количество находится в равновесии. Если регулирующие системы организма не способны поддерживать это равновесие, то цитокины накапливаются в кровотоке в сверхвысоких объемах, начинают доминировать их деструктивные, разрушающие эффекты, в результате повреждается сосудистая стенка, запускается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром) и полиорганная дисфункция. Вследствие полиорганной дисфункции печени, почек, кишечника появляются новые повреждающие факторы (лактат, мочевина, билирубин и др.), которые усиливают деструктивные процессы. При ДВС-синдроме в сосудах микроциркуляторного русла образуются множественные тромбы в сочетании с несвёртываемостью крови, приводящей к множественным кровоизлияниям.
Классификация заболевания
В зависимости от локализации входных ворот и первичного очага сепсис подразделяют на:
- перкутанный (чрескожный) – развивается при попадании возбудителя в организм через поврежденный кожный покров (ранки, царапины, фурункулы и др.);
- акушерско-гинекологический – развивается после родов и абортов;
- оральный (одонтогенный и тонзиллогенный) – развивается в результате первичной инфекции в полости рта;
- оториногенный – развивается в результате распространения инфекции из полости уха и/или носа;
- пневмогенный – при наличии инфекционного очага в нижних дыхательных путях;
- хирургический;
- урологический;
- пупочный – развивается у новорожденных вследствие проникновения инфекционных агентов в кровь через пупочную ранку;
- криптогенный (идиопатический, эссенциальный, генуинный) – сепсис неизвестного происхождения: первичный очаг гнойного воспаления неизвестен.
- молниеносный сепсис,
- острый сепсис,
- подострый сепсис,
- хронический сепсис (хрониосепсис).
По клиническим признакам:
1. Синдром системного воспалительного ответа (ССВО) – системная реакция организма на воздействие различных сильных раздражителей (инфекции, травмы, операции и др.) характеризуется двумя или более признаками:
- температура тела ≥ 38°С или ≤ 36°С;
- частота сердечных сокращений (ЧСС) ≥ 90 ударов в минуту;
- частота дыхания (ЧД) > 20 в минуту или гипервентиляция (РаСО2 ≤ 32 мм рт. ст.);
- лейкоциты крови > 12х109 /л или < 4х109 /л, или незрелых форм >10%.
По виду и характеру возбудителя:
- аэробный сепсис,
- анаэробный сепсис,
- смешанный сепсис,
- грибковый сепсис,
- вирусный сепсис.
Клинические проявления сепсиса могут варьировать от незначительных до критических. При молниеносном течении патологическое состояние развивается бурно - за несколько часов или суток. При остром сепсисе симптомы развиваются за несколько дней. Для хрониосепсиса характерно вялое течение и наличие малозаметных изменений, формирующихся месяцами. Рецидивирующий сепсис протекает с эпизодами обострений и затуханий.
Инкубационный период после выявления ворот инфекции или первичного очага составляет от 1 до 3-5 суток. Начало сепсиса, как правило, острое, хотя иногда может быть подострым или постепенным. Интоксикация проявляется резкой слабостью, адинамией, анорексией, нарушением сна, головной болью, расстройством сознания, менингеальным синдромом (поражением оболочек головного и спинного мозга), тахикардией, артериальной гипотензией. Температура тела держится высокой, со скачками утром и вечером. Признаки интоксикации особенно выражены на высоте лихорадки. На коже у трети больных появляется геморрагическая сыпь.
Со стороны дыхательной системы наблюдаются одышка и хрипы в легких. При нарушении функции почек снижается количество выделяемой мочи (олигурия) вплоть до полного прекращения мочеиспускания (анурия), в моче появляются следы крови, гноя. Наблюдается ухудшение функции печени с развитием желтухи и явлениями гепатита, увеличивается селезенка. Повреждение органов ЖКТ проявляется нарушением пищеварения, отсутствием аппетита, язык сухой, обложенный, нередко наблюдаются упорные септические поносы, тошнота и рвота. Метастазирование возбудителя из первичного очага с образованием вторичных очагов инфекции может приводить к инфаркту легкого, гангрене легкого, гнойному плевриту, эндокардиту (поражению внутренней оболочки сердца), воспалению сердечной мышцы (миокардиту), воспалению околосердечной сумки (перикардиту), гнойному циститу, абсцессам мозга и воспалению оболочек мозга (гнойному менингиту), гнойным артритам, флегмонам и абсцессам в мышцах.
Недостаточность функции одного органа длительностью более суток сопровождается летальностью до 35%, при недостаточности двух органов – 55%, при недостаточности функции трех и более органов летальность к четвертому дню возрастает до 85%.
Производят посевы крови, мочи, ликвора, мокроты, гнойного экссудата из элементов сыпи, абсцессов, пунктатов плевры, суставов и других септических очагов. Посевы делают многократно, чтобы определить чувствительность к максимальному количеству антибиотиков. Используется также обнаружение антигенов в крови методом ИФА и определение генома возбудителя методом ПЦР.
Одним из наиболее специфичных и чувствительных маркеров бактериальной инфекции служит прокальцитониновый тест. Прокальцитонин – один из основных маркёров системного воспаления, вызванного бактериями.
Синонимы: Анализ крови на прокальцитонин; ПКТ. Procalcitonin; PCT. Краткая характеристика определяемого вещества Прокальцитонин Прокальцитонин является прогормоном кальцитонина, состоящим из 116 аминокислот с молекулярной массой 14,5 кDa. Биосинтез прокальцитонина в физиологических условиях прои.
Читайте также:

