Лечение чешуйчатого лишая у детей
Обновлено: 25.04.2024
Лишай – это термин, которым называют группу дерматологических патологий, вызывающих похожие между собой элементы сыпи в виде мелких узелков и пятен. Не все виды лишая у человека заразны, поскольку вызывать эти заболевания могут как вирусные и грибковые агенты, так и эндокринные, неврологические или генетические нарушения. Внешние проявления этих патологий бывают настолько похожими, что поставить правильный диагноз, определить, чем лечить лишай, и как исключить его заразность может только врач после полного обследования.
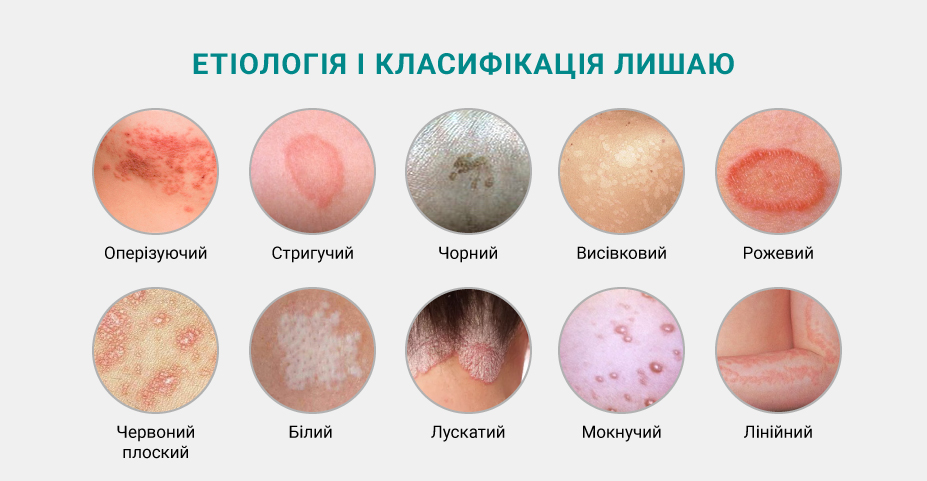
Этиология и классификация лишая
В зависимости от причин развития выделяют несколько видов лишая:
- Опоясывающий.
Является заразным, вызывается возбудителем ветряной оспы (вирусом семейства Herpesviridae – Varicella zoster). Чаще развивается у людей старшего или среднего возраста, дети при контакте с такими больными заболевают ветрянкой. - Стригущий (трихофития, микроспория).
Относится к заразным, провоцируется грибками рода Trichophyton или Microsporum canis, ferrugineum или audoin, которые часто разносятся бездомными животными: кошками, собаками, кроликами, обезьянами и др. Риск заражения возрастает при частом контакте с источником инфекции: при работе в ветеринарных клиниках, кормлении бродячих кошек и собак, работе на животноводческих фермах и пр. - Черный (кладоспориоз эпидермальный, микроспороз черный).
Относится к заразным микозам, вызывается Cladosporium wemeckii и Stenella arguata, которые более распространены в зонах с жарким и влажным климатом: Юго-Восточной Азии, Африке, странах тропического пояса Америки. - Отрубевидный (разноцветный).
Относится к малозаразным кератомикозам, поскольку заражение вероятно только на фоне предрасполагающих факторов при продолжительном и тесном контакте с больным. Вызывается грибками Malassezia furfur, Pityrpsporum orbiculare или ovale. - Розовый (питириаз, болезнь Жибера).
Не считается заразным. Точные причины лишая пока неизвестны, предполагается его инфекционно-аллергическая природа. - Красный плоский (кожи и полости рта).
Является незаразным, точные причины развития пока неизвестны. Часто наблюдается при стрессе, патологиях пищеварительного тракта, печени и поджелудочной железы, сахарном диабете, гипертонической болезни, токсико-аллергических реакциях, например, при длительном приеме тетрациклина и препаратов золота, у людей, чья работа заключается в проявке цветной кинопленки или связана с контактом с парафенилдиамином. - Белый (солнечный).
Не относится к заразным, причины развития пока точно не известны. Но, скорее всего, связаны с деятельностью грибков Malassezia, выделяющих компонент, который прекращает поступление ультрафиолета на кожу и замедляет доставку меланина. - Чешуйчатый (псориаз).
Не является заразным, предположительно вызывается мультифакторными причинами: наследственность, невротические реакции, перенесенные инфекции. - Мокнущий (экзема).
Не относится к заразным, может провоцироваться множеством причин или сразу несколькими: нарушениями иммунной системы, аллергией, эндокринными патологиями, нарушениями в работе ЖКТ, стрессом, работой на вредных производствах, нарушениями трофики при запущенной варикозной болезни и др. - Склероатрофический (болезнь белых пятен, крауроз вульвы/пениса, каплевидная склеродермия).
Является незаразным, причины пока изучены недостаточно, обычно возникает на фоне наследственной предрасположенности, аутоиммунных нарушений, гормонального дисбаланса, эндокринных патологий или частых психоэмоциональных стрессов. - Линейный (полосовидный).
Не относится к заразным, причины развития пока точно не известны, вероятнее всего, они связаны с врожденными изменениями в развитии нервных и кожных тканей или заболевание развивается как нейродермит, чаще возникает в 2–3 года. - Блестящий лишай.
Не является заразным, предполагается инфекционно-аллергическая природа заболевания.
Пути заражения лишаем
Лишай у людей может быть заразным и незаразным. При незаразных формах причины или предрасполагающие факторы являются толчком к появлению высыпаний. Заразные виды лишая возникают при контакте с больными людьми или животными. Вероятность их развития увеличивает несоблюдение правил гигиены, травмирование кожи и сниженный иммунитет.
Возбудитель опоясывающего лишая передается воздушно-капельным, контактным или трансплацентарным путем. До момента появления первых проявлений проходит от 11 до 21 дня (в среднем 2 недели).
Грибковые возбудители лишая передаются контактно. Такие высоко контагиозные микозы как микроспория и трихофития часто появляются после контакта с больными животными. Они быстро распространяются в коллективе или семье через обсемененные спорами грибков предметы быта или при прямом контакте с пораженной кожей. Пик заболеваемости приходится на май-сентябрь. Инкубационный период составляет около недели.
Клинические проявления лишая
Признаки лишая зависят от его разновидности. Основным проявлением этих заболеваний является сыпь в виде мелких пузырьков, которые обычно зудят, сливаются в пятна, имеют ровные очертания и шелушатся. Симптомы лишая доставляют больному и физические, и психологические неудобства из-за появления косметического дефекта.
Опоясывающий лишай
Проявления могут варьировать от легких до тяжелых форм. Примерно за 3–4 дня до появления сыпи больной ощущает болезненность по ходу нервов. Затем на теле, обычно в межреберной области, появляются пузырьки с жидкостью, которые сливаются в розоватые зудящие пятна. После вскрытия элементов сыпи появляется корочка, иногда — шелушение.
Кроме внешних проявлений, признаки опоясывающего лишая дополнятся ухудшением самочувствия. В легких случаях наблюдаются только симптомы общей интоксикации (лихорадка, слабость и пр.), при осложненном течении — проявления поражения ЦНС.
Стригущий лишай (трихофития, микроспория)
Этот лишай у человека может появляться на любом участке гладкой кожи или волосистой части головы, реже — на ногтях. На пораженном участке возникают розоватые пятна с ровными очертаниями, которые состоят из мелких пузырьков. На начальном этапе они не вызывают зуд, и он иногда появляется только со временем.
Черный лишай
Очаги темного цвета и небольшого размера появляются на ладонях, стопах и пальцах или на предплечьях и туловище. Со временем они растут, светлеют в центре, срастаются между собой и формируют полициклические участки. Внешне могут напоминать меланому. При рассмотрении через лупу на поверхности заметны небольшие чешуйки.
Отрубевидный (разноцветный) лишай
Симптомами лишая этой разновидности являются множественные слегка выступающие над кожей округлые пятна диаметром до 1 см. Цвет высыпаний варьирует и может быть кофейным, желтым, розово-коричневым или бурым. Края лишая неровные. Со временем пятна шелушатся и немного чешутся. Под воздействием солнца высыпания часто регрессируют. После их устранения пораженный участок не загорает и остается белым.
Розовый лишай (болезнь Жибера)
Примерно у 50–80 % больных вначале появляется только одна (иногда 2–3) материнская бляшка ярко-розового цвета с признаками шелушения и размером около 3–5 см. Чаще она локализуется на груди.
Спустя 7–10 дней на коже рук, ног и туловища возникают новые очаги в виде более мелких розовых пятен округлой или овальной формы. На протяжении 2 дней пятна увеличиваются до 2 см и более. Они не склонны к сливанию.
Со временем центр пятен желтеет, покрывается мелкими чешуйками и шелушится. Внешний вид пятна напоминает медальон. Зуд присутствует у половины больных, у 25 % он сильный. Через 6–8 недель высыпания устраняются. На коже остаются пигментированные или депигментированные участки, которые со временем устраняются. Рецидивов обычно не бывает.
Красный плоский лишай (кожи и полости рта)
На коже высыпания выглядят как множественные красно-фиолетовые или малиновые папулы (2–5 мм) со втянутой серединой и восковидным блеском. Шелушение обычно незначительное, иногда схоже с псориазом. Сыпь располагается группами в виде колец, гирлянд или линий. Проявления зуда могут быть выражены в разной степени. После устранения сыпи остается стойкая гиперпигментация.
При поражении полости рта лишай протекает в разных формах:
- типичная — на слизистой появляются серо-белые узелки (до 2 мм), при слиянии напоминают узор кружева;
- экссудативно-гиперемическая — на покрасневшей и отечной слизистой возникают сероватые папулы;
- гиперкератолитическая — появляются серые бляшки, которые со временем грубеют, возвышаются и вызывают ощущение шероховатости и сухости во рту;
- эрозивно-язвенная — слизистая покрывается кровоточащими язвами и эрозиями с фибринозным налетом;
- буллезная — возникают буллезные пузыри (до 1,5 см) с кровянистым экссудатом, которые вскрываются и формируют эрозии с фибринозным налетом;
- атипичная — сыпь возникает на деснах и верхней губе.
Один пациент может иметь признаки нескольких форм. У 1 % больных (обычно пожилых) высыпания малигнизируются.
Чешуйчатый лишай (псориаз)
Сыпь обычно располагается на разгибательной (реже — на сгибательной) поверхности конечностей. Иногда появляется на волосистой части головы, подошвах, ладонях и гениталиях. Элементы сыпи представлены папулами в виде округлого пятна с четкими контурами. Они покрываются плотными серебристо-белыми чешуйками. После регресса пятна остаются участки депигментации.
Белый (солнечный) лишай
Проявляется в виде небольших белых округлых пятен, которые возникают весной и летом. Они выступают над поверхностью кожи, зудят, воспаляются и шелушатся. В них не поступает меланин и при воздействии ультрафиолета возникают ожоги. Белый лишай может становиться хроническим.
Мокнущий лишай (экзема)
Заболевание протекает хронически. Проявляется высыпаниями в виде скоплений пузырьков на участке покраснения кожи. После выделения экссудата формируются эрозии с мягкой корочкой. Сыпь сильно зудит и постоянный зуд может вызывать бессонницу.
Склероатрофический лишай
Высыпания располагаются возле подмышек, на груди, шее, бедрах, лобке и гениталиях. Чаще возникают у женщин 35–50 лет. Элементы выглядят как белые папулы, которые трансформируются в приподнимающиеся над кожей светлые или розовые бляшки. Они шелушатся и сильно чешутся. Со временем бляшки атрофируются и могут приводить к раку кожи и половых органов.
Линейный лишай
Сыпь появляется очень быстро и выглядит как выступающие над кожей папулезно-сквамотозные элементы (около 2–3 мм) розового или ярко-красного цвета. Они располагаются прямыми, волнистыми или завиткообразными полосами с шириной 1–2 см и длинной 5–30 см. Сыпь обычно не зудит, постепенно светлеет и оставляет самоустраняющиеся очаги депигментации.
Блестящий лишай
Чаще возникает у мальчиков до 6 лет. Высыпания почти никогда не поражают лицо, голову, ладони и подошвы. Обычно располагаются на головке пениса, коже низа живота, коленей и локтей. Сыпь выглядит как блестящие плотные перламутровые плоские узелки, которые находятся близко друг от друга, но не сливаются и не шелушатся. Через несколько недель или лет сыпь самоустраняется.
Особенности течения лишая при беременности
Вероятность развития или обострения лишая при беременности повышается, поскольку в организме происходит мощная гормональная перестройка и снижается иммунитет. Опасность для гестации и плода определяется разновидностью лишая. Лечение должно проводиться с учетом срока гестации.
Особенности лишая у детей
Лишай у детей выявляется чаще, чем у взрослых. Риск инфицирования его заразными видами выше, поскольку дети часто не соблюдают правила личной гигиены и кожа более восприимчива к инфекциям.
Осложнения лишая
Характер и тяжесть последствий лишая определяются его разновидностью. Неэстетичные симптомы этих заболеваний часто становятся причиной психологических проблем и неврозов. Опоясывающий лишай может приводить к тяжелым поражениям:
- ЦНС — менингиту, энцефалиту, миелиту;
- органов зрения — невриту зрительного или глазодвигательного нервов, кератиту и пр.
Псориатический лишай провоцирует артриты, склероатрофический и красный плоский – малигнизацию.
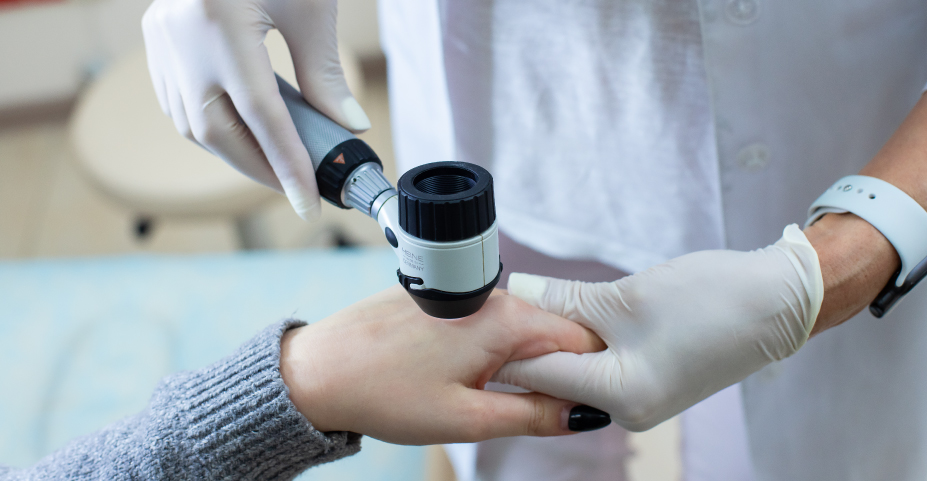
Диагностика лишая
Узнать, как лечить лишай, можно после детального обследования, которое для каждого пациента проводится индивидуально.
При появлении признаков лишая необходимо обратиться к дерматологу. После внимательного изучения всех жалоб и осмотра врач может назначить ряд дополнительных исследований:
- дерматоскопию;
- осмотр с лампой Вуда;
- пробы Бальцера и др.;
- микроскопию соскоба кожи;
- биопсию кожи;
- общий анализ крови и мочи;
При необходимости пациенту назначают дополнительные исследования или консультации трихолога, иммунолога, эндокринолога и других профильных специалистов. Обязательно проводится дифференциальная диагностика с другими дерматологическими патологиями.

Лечение лишая
Тактика лечения лишая определяется его разновидностью. При заразных формах рекомендуется изоляция больного. Необходимость госпитализации определяется индивидуально. Врач может рекомендовать ограничение водных процедур, контакт с солнцем, применение косметических средств, обработку одежды и белья кипячением. Всем пациентам нужно носить удобную одежду из натуральных тканей.
Для лечения лишаев, которые вызываются вирусами и грибками, могут назначаться противовирусные и противогрибковые препараты. При необходимости применяют симптоматическую терапию: жаропонижающие, антигистаминные, седативные, транквилизаторы и пр. В тяжелых случаях врач может выписать системные глюкокортикоиды. Для усиления иммунного ответа используются витаминные, общеукрепляющие и иммуномодулирующие препараты.
Местное лечение лишая может включать применение различных средств:
- антисептические растворы;
- средства для подсушивания кожи;
- противогрибковые мази;
- противовирусные мази;
- глюкокортикоидные местные препараты;
- ранозаживляющие средства.
Медикаментозная терапия может дополняться физиотерапевтическими процедурами: электрофорезом, УФО, ПУВА-терапией, бальнеотерапией, грязелечением и пр. В некоторых случаях рекомендуется санаторно-курортное лечение.
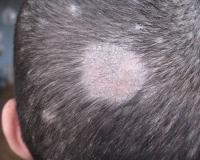
Микроспория у детей — это микотическая инфекция кожного покрова, волосистой части головы, ногтевых пластин, вызванная грибками рода Микроспорум. Заболевание проявляется округлыми макулезными элементами на коже, которые окружены папулами и пустулами. На голове формируются очаги обламывания волос, покрытые серебристыми чешуйками. Ногти под действием грибка крошатся и слоятся. Для диагностики микоза назначается осмотр под лампой Вуда, микроскопическое и культуральное исследование биоматериала. Лечение предполагает применение местных и системных антимикотиков. Для контактных детей устанавливают карантин на 30 суток.
МКБ-10
Общие сведения

Причины
Проявления микроспории развиваются при заражении детей грибками, относящимися к роду Microsporum, семейству Monillaceae, классу Deyteromycetes. Науке известно более 20 вариантов микотической инфекции, распространенность которых зависит от географической зоны. В зависимости от среды обитания все грибки подразделяются на 3 категории:
В 85% заражение детей происходит после контакта с кошками, которые являются основными носителями микозов. У животного частицы грибкового возбудителя находятся на шерсти и усах. Преобладает прямой путь инфицирования, когда грибок попадает на кожу пациента в ходе непосредственного контакта с кошачьей шерстью. Реже бывает непрямой путь, когда ребенок прикасается к предметам, загрязненным частицами микроспор.
Патогенез
Инкубационный период для микроспории составляет от 5-7 дней при зоофильном возбудителе, до 4 недель — при антропофильной инфекции. Микоз отличается сезонностью заболеваемости и имеет 2 пика. Первый приходится на май-июнь, когда дети отправляются на дачи, в деревни и летние лагеря, где контактируют с большим количеством животных. Второй пик наблюдается в августе-сентябре во время ежегодных профилактических осмотров перед школой.
Попадая на поверхность кожи, возбудитель начинает активно размножаться и быстро распространяется на неповрежденные участки тела. При расположении вблизи устьев волосяных фолликулов споры прорастают в глубину и вызывают повреждение волос. Мицелий разрушает структуру кутикулы и внедряется в толщу волоса между его чешуйками. Таким образом гриб полностью окружает волосяную луковицу, формируя своеобразный чехол.
Симптомы микроспории у детей
Клинические проявления грибкового заболевания у детей определяются локализацией процесса. При микроспории гладкой кожи родители замечают на теле ребенка розовые пятна округлой формы, которые имеют четкие края и размер до 2-3 см. Постепенно центр элемента светлеет и покрывается мелкими шелушениями. Края пятна немного приподнимаются над поверхностью кожи, там образуются мелкие узелки, гнойнички и корки. Поражение, как правило, локализуется на открытых зонах тела.
При микроспории, вызванной антропофильным возбудителем, поражение локализуется в основном на границе волосистой части и гладкой кожи головы. Очаги отличаются тем, что обламывание волос происходит на уровне 6-8 мм и больше, а также остается небольшая часть неповрежденных волосков. Как и при других формах патологии, субъективные проявления отсутствуют. При развитии активной воспалительной реакции беспокоит сильный зуд, из-за которого ребенок постоянно чешет голову.
Ногтевые пластины при инфицировании микроспорами поражаются в крайне редких случаях. Они утолщаются и приобретают желтоватый оттенок, часто ломаются и крошатся. Характерно распространение микроспории от свободного края ногтя к его ложу, но иногда повреждение начинается в центре пластины. Нетипичная локализация инфекции зачастую возникает на фоне травм дистальных фаланг пальцев.
Осложнения
При нарушении иммунного статуса ребенка микроспория из простой формы может переходить к инфильтративную и нагноительную. Лечение этих разновидностей микоза длительное, а после терапии существует риск появления рубцов. Инфильтративный вариант заболевания проявляется интенсивным воспалением в очаге, что характеризуется отечностью и гиперемией кожного покрова, зудом и дискомфортом в пораженной зоне.
Наиболее тяжело у детей протекает нагноительная форма, при которой в толще кожи и подкожной клетчатки образуются глубокие абсцессы. При этом увеличиваются регионарные лимфатические узлы, возникает общий интоксикационный синдром. После вскрытия и заживления гнойников остаются шрамы. Если лечение микроспории головы проводилось несвоевременно, существует вероятность очагового облысения.
Диагностика
Заподозрить инфекцию педиатр может при физикальном обследовании, когда детально осматривает волосистую зону головы и всю поверхность тела. Учитывая широкую распространенность болезни в педиатрии, постановка предварительного диагноза не составляет труда. Чтобы подтвердить микроспорию, требующую помещения ребенка на карантин, назначаются инструментальные и лабораторные методы диагностики:
- Люминисцентное исследование. При осмотре головы ребенка с помощью лампы Вуда в очагах микроспории появляется изумрудно-зеленое свечение, которое является патогномоничным признаком патологии. При недавнем инфицировании симптом может отсутствовать, поэтому для подтверждения диагноза несколько волосков эпилируют и тщательно сканируют лампой их фолликулы.
- Микроскопия. Проводится специфическая реакция с гидроокисью калия, для которой используют чешуйки с пораженных участков кожи или обломки волос. Под микроскопом видны нити септицированного мицелия, множественные мелкие споры, которые располагаются хаотично, напоминая мозаику.
- Культуральный метод. Адекватное лечение и профилактика микозов невозможна без определения вида возбудителя, для чего выполняется посев на питательную среду Сабуро. Диагностически значимые грибковые колонии вырастают на 10-й день. Они покрыты беловатым нежным пушком, расположенным в виде лучей. Обратная сторона колонии имеет желтый цвет.
Лечение микроспории у детей
На время лечения пациента с микроспорией помещают на карантин, который проходит в микологическом стационаре или дома. Если у ребенка поражена только гладкая кожа, лечение ограничивается местными противогрибковыми препаратами. Рекомендованы фунгицидные мази и кремы прямого действия, которые уничтожают возбудителя и способствуют регрессу клинической симптоматики. При активном воспалении показаны комбинированные средства с кортикостероидами.
При поражении грибком волос на голове обязательно используется системная антимикотическая терапия. Детям, страдающим микроспорией, назначают современные противогрибковые антибиотики в форме суспензии, которая удобна в применении. Лечение длительное: до первого отрицательного результата соскоба на грибы проводят интенсивный курс, а затем переходят на поддерживающую терапию. Волосы в пораженных участках сбривают еженедельно, голову моют раз в 3-4 дня.
Прогноз
Для пациентов с нормальной работой иммунной системы микроспория не представляет опасности. Лечение заболевания происходит успешно при условии его своевременной диагностики. Менее оптимистичный прогноз для детей с иммунодефицитными состояниями, у которых наблюдаются осложненные формы микотической инфекции. В таком случае могут остаться рубцы или очаги алопеции на всю жизнь.
Профилактика
Микроспория относится к эпидемиологически значимым заболеваниям, поэтому при выявлении у детей микоза группа детского сада или класс школы отправляется на карантин. Длительность изоляции составляет 30 дней — максимальный период инкубации болезни. Если за это время ни у кого не проявились симптомы грибкового процесса, дети могут возвращаться к занятиям. Карантин — основной метод первичной профилактики микроспории.
Когда больной ребенок соблюдает карантин дома, есть риск заразить других членов семьи. Чтобы этого не произошло, необходимо соблюдать гигиенические требования. У ребенка должна быть отдельная расческа, его постельное и нательное белье стирается отдельно, тщательно проглаживается с паром. Если инфицирование микроспорией произошло антропофильным грибком, нужно ограничить личные контакты с родителями (объятия, поцелуи).
1. Заболеваемость микроспорией: эпидемиологические аспекты, современные особенности течения/ С.Б. Антонова, М.А. Уфимцева// Педиатрия, №2. — 2016.
2. Современные особенности эпидемиологии микроспории и трихофитии у детей/ Е.И. Ерзина, О.Н. Позднякова// Медицинские и фармацевтические науки. — 2012. - №1.
3. Современные особенности эпидемиологии, клиники и лечения микроспории. Н.П. Малишевская, С.Н. Нестеров// Лечащий врач. — 2006. - №1.
Чешуйчатый лишай или псориаз – это хроническое, рецидивирующее воспалительное заболевание кожи, характеризующееся усиленным отложением в коже кератина и развитием соответствующих патологических процессов. Псориаз может поражать любой участок кожи и ногти, суставы.
Классификация
Выделяют 2 типа псориаза:
- псориаз 1 типа связан с наследственностью и антигенами HLA, он рано проявляется и пик заболеваемости приходится на 16-21 год, ему характерно вялое течение, значительная площадь поражения и частые рецидивы;
- псориаз 2 типа характеризуется поздним проявлением болезни, пик заболеваемости приходится на 50 лет, связь с наследственностью встречается крайне редко.
Различают зимнюю, летнюю и внесезонную формы псориаза.
По клиническим проявлениям выделяют следующие типы псориаза:
- Вульгарный (обычный псориаз)
- Экссудативный
- Псориатический артрит
- Псориатическая эритродермия
- Пустулезный псориаз
Пустулезный псориаз подразделяется на генерализованный (псориаз типа Цумбуша) и пустулезный псориаз ладоней и подошв (псориаз типа Барбера). При псориазе типа Цумбуша прогноз неблагоприятный, заболевание может закончиться смертью.
Формы псориаза:
- точечная форма – мелкие одиночные высыпания;
- каплевидная или монетовидная – элементы сыпи имеют форму и величину капли или монеты;
- кольцевидная – элементы сыпи в центре бледнеют, а по периферии продолжают увеличиваться, образуя кольцевидные образования.
Этиология и патогенез
Причины псориаза до сегодняшнего дня остаются до конца невыясненными. Существует несколько теорий этиопатогенеза псориаза: неврогенная, эндокринная, метаболическая, инфекционная и т.д. Однако большинство исследователей сходятся во мнении, что псориаз вирусной или иммуногенетической природы.
В развитии псориаза важная роль отводится таким факторам как:
- иммунные нарушения;
- изменения ферментного, липидного, белкового или углеводного обмена;
- нарушения аминокислотного метаболизма;
- эндокринные дисфункции (болезни щитовидной железы, сахарный диабет);
- инфекционно-аллергические заболевания стрепто-стафилококковой и вирусной природы, хронические очаги инфекции (гайморит, тонзиллит и др.);
- механическое повреждение кожи;
- прием некоторых лекарственных препаратов;
- нервно-психические травмы и др.
Пусковым механизмом в развитии псориаза у детей могут стать психоэмоциональное напряжение, выраженные вегето-невротические реакции в результате испуга.
У больных псориазом отмечена врожденная предрасположенность к нарушению процесса пролиферации (размножения) клеток, которая при определенных условиях характеризуется переходом транзитных клеток в разряд делящихся. При этом нарушаются процессы дифференциации и кератинизации клеток. Вновь образующиеся клетки не имеют друг с другом нормального сцепления и образуют легко отделяемые чешуйки. Эти клетки продуцируют аутоантитела, которые привлекают лейкоциты и вызывают развитие воспалительной реакции с образованием эпидермально-дермальной папулы.
Клинические проявления
Основные признаки псориаза – наличие мономорфной папулезной сыпи.
Сыпь располагается, как правило, на теле симметрично, главным образом на разгибательных поверхностях конечностей (локти и колени), на волосистой части головы. У некоторых больных псориатическая сыпь имеет нетипичное расположение – на сгибательных поверхностях конечностей. Очень редко высыпания наблюдаются на волосистой части головы в краевой зоне (“псориатическая корона”), на ладонях, подошвах, половых органах.
При первичном высыпании папула имеет вид ограниченного пятна округлой формы, розового цвета, с резкими границами. Поверхность пятна целиком или большей частью покрыта серебристо-белыми чешуйками, плотно прилегающими друг к другу и постоянно шелушащимися.
Псориатическая триада включает 3 симптома псориаза:
- симптом стеаринового пятна – при поскабливании папулы количество чешуек увеличивается и поверхность начинает напоминать каплю застывшего стеарина;
- феномен псориатической пленки – при дальнейшем поскабливании стеаринового пятна появляется пленка;
- симптом точечного кровотечения (“кровяная роса”) – после удаления пленки открывается воспаленный участок, на котором выступают мельчайшие капельки крови.
Стадии псориаза
В развитии чешуйчатого лишая выделяют 3 стадии, для которых характерны специфические симптомы псориаза:
Прогрессирующая стадия.
На коже появляются новые элементы высыпаний (чаще всего, мелкие), периферический рост уже существующих высыпаний, умеренный зуд, характерна изоморфная реакция Koebner (склонность отвечать новыми высыпаниями на месте раздражения кожи).
Стационарная стадия.
Прекращается высыпание новых элементов, останавливается периферический рост, поверхность высыпаний полностью покрыта чешуйками, для этой стадии характерен симптом Воронова (“псевдоатрофический ободок”) – вокруг не растущих элементов сыпи появляется более бледная полоска кожи шириной 2-5 мм.
Регрессивная стадия.
Элементы сыпи постепенно рассасываются и исчезают, уменьшается количество чешуек на их поверхности.
После регресса высыпаний на их месте остаются депигментированные пятна – “постпсориатическая лейкодерма”.
У больных псориазом сравнительно часто наблюдается поражение ногтей. На поверхности ногтей появляются точечные вдавливания, ноготь начинает напоминать наперсток. Иногда ногти утолщаются, становятся тусклыми и неровными, изменяется их форма. Поражение ногтей может наблюдаться при наличии других симптомов псориаза или протекать изолированно.
Пустулезный и экссудативный псориаз являются тяжелыми формами заболевания. В области псориатических высыпаний появляется примесь экссудата, образуются корки-чешуйки серовато-желтого цвета. При пустулезном чешуйчатом лишае на ладонях и подошвах появляются симметричные, сгруппированные пузырьки, которые быстро превращаются в пустулы.
Осложнения
Псориаз может привести к развитию крайне неблагоприятных последствий и осложнений. При условии отсутствия лечения с течением времени патологический процесс может распространиться на большие участки кожи, на суставы и внутренние органы. Многие процессы при этом являются необратимыми.
Осложнения и неблагоприятные последствия псориаза:
- нарушения в работе сердечно-сосудистой, пищеварительной, эндокринной, нервной систем;
- паховый псориаз, ведущий к сексуальным нарушениям и дискомфорту;
- псориаз у беременной женщины может значительно ухудшить кровоснабжение плаценты, повысить вероятность замедления или остановки внутриутробного развития плода.
Очень тяжелым последствием чешуйчатого лишая является псориатическая эритродермия.
Симптомы псориатической эритродермии:
- кожа инфильтрированная, насыщенно красная, горячая на ощупь, сухая;
- чувство жжения и стягивания кожи, болезненность;
- шелушение и зуд кожи;
- лихорадка;
- зябкость;
- нарушение сна;
- отсутствие аппетита;
- увеличенные лимфатические узлы.
Развитие эритродермии ведет к выпадению волос, поражению ногтей, значительно ухудшает течение псориаза.
Артропатический псориаз относится к тяжелым и осложненным формам заболевания. Степень поражения суставов различна и варьирует от болей ревматоидного типа до деформирующего полиартрита с анкилозами.
Тяжелый артропатический псориаз в наиболее сложных проявлениях может привести к деформирующему полиартриту с последующим развитием инвалидности.
Диагностика
Диагностика псориаза помогает дерматологу правильно поставить диагноз, верно дифференцировать заболевание с другими патологиями. Помимо визуального осмотра, анализа клинических проявлений, наличия псориатической триады симптомов, врач назначает лабораторные анализы.
Лабораторные исследования помогают выяснить причины появления псориаза, определить стадию развития болезни и правильно подобрать лечение.
Лабораторная диагностика псориаза:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- анализ кала на яйца глист;
- гистологический анализ биопсии кожи;
- микрореакция преципитации.
Дополнительные методы диагностики: определение общего белка, глюкозы, билирубина, холестерина, мочевины; ревматологические тесты; иммунограмма и т.д.
Лечение
Лечение псориаза дерматолог подбирает с учетом симптоматики заболевания, стадии болезни, сопутствующих заболеваний и сезонности. Схема лечения включает патогенетическую, симптоматическую и наружную терапию, медикаментозное и немедикаментозное лечение.
Лечение псориаза включает нормализацию функций нервной и эндокринной систем, проведение санации очагов инфекции, коррекцию иммунного статуса, устранение выявленных нарушений метаболизма.
Методы лечения псориаза:
- фармакотерапия (седативные препараты, гепатопротекторы, индукторы интерферона, цитостатики, кортикостероиды, НПВС, синтетические ретиноиды, гормональные препараты, фотосенсибилизаторы);
- наружная терапия;
- витаминотерапия (ретинол, токоферол, рутин, аскорбиновая кислота, витамины группы В, биотин и др.);
- ультрафиолетовое облучение;
- ПУВА-терапия;
- фотохимиотерапия;
- импульсная фототерапия;
- фонофорез;
- глинотерапия;
- бальнеотерапия (лечебные ванны); ; .
Стоит отметить успешное применение в Клинике МЕДИКОМ фототерапии для борьбы с псориазом. Это — современная методика лечения кожных заболеваний, основывающаяся на использовании ультрафиолетового излучения. Позитивный эффект достигается за счет действия направленного лучевого потока, который угнетает рост патогенных клеток и значительно ускоряет заживление болезненных зон. При этом в нашей клинике используется новейшее оборудование для фототерапии кожи — лампы Philips TL- 01 c длиной волн 311 нм, а процедуру выполняют квалифицированные врачи с высшей категорией. Терапию ультрафиолетовыми лучами безопасно назначать детям, беременным и кормящим мамам.
Для наружного лечения псориаза применяют: средства, содержащие кератолитические и кератопластические вещества, смягчающие средства; противовирусные, противовоспалительные мази; кремы, мази, шампуни, гели, лосьоны с содержанием глюкокортикоидов, дегтя, нафталана, гидроксиантронтов; препараты с содержанием активированного цинк-пиритионата, салициловую кислоту и др.
Диета при псориазе назначается индивидуально, исходя из общего состояния организма и особенностей обмена веществ. Необходимо ограничить употребление животных жиров (говяжьего и бараньего жира, сала и др.), быстрых углеводов (сахара, конфет, белого хлеба, выпечки). Целесообразно 1-2 раза в неделю проводить разгрузочные дни. В рацион нужно включать достаточное количество кисломолочных продуктов, растительного масла, фруктов и овощей.
Профилактика псориаза
Псориаз – это заболевание, склонное к рецидивам. Но при регулярном лечении, соблюдении диеты, проведения противорецидивирующей терапии и курортном лечении можно значительно удлинить периоды ремиссии.
Большое значение в профилактике псориаза является санаторно-курортное лечение, во время которого по показаниям назначаются: бальнеотерапия (водолечение, йодобромные, сульфидные ванны, радоновые источники); пелоидотерапия (терапия лечебными грязями); озокеритотерапия (лечение озокеритом); талассотерапия (терапия “морем”); солнечные ванны.
Для профилактики рецидивов псориаза большую роль играет нормализация нервно-психического состояния больного, “закрепляющая” терапия с использованием биогенных стимуляторов, адаптогенов (женьшень, аралия, лимонник, родиола, элеутерококк и др.), витаминов.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Кожные заболевания доставляют массу неудобств: что-то все время воспаляется, болит, чешется. Даже самые стойкие взрослые порой пасуют перед проблемой. А что делать, если заболел ребенок и болезнь фактически неизлечима?

Что такое псориаз?
- Псориаз часто встречается у детей
В целом, псориаз у детей встречается реже, чем у взрослых. Это объясняется его низким учетом. Педиатры все еще редко отличают его в этом возрасте от других дерматозов.
Главный фактор появления псориаза у ребенка — наследственность
До сих пор до конца не выяснены причины возникновения псориаза. Основная теория действительно говорит о наследственности. Она подтверждается случаями семейного заболевания у родственников даже непрямого родства.
Но генетически передается не само заболевание,
а предрасположенность к нему.
Также в детском и подростковом возрасте псориаз может развиться после перенесенного инфекционного заболевания (грипп, ангина и др.), тяжелых нервных потрясений, индивидуальной лекарственной непереносимости.

Родителям сложно самостоятельно заметить псориаз у ребенка и отличить его от других кожных заболеваний
Начало псориаза у детей проявляется неодинаково. Чаще в начале заболевания высыпаний немного. Они длительное время могут сохраняться на одних и тех же местах, постепенно прогрессируя под влиянием каких-либо факторов (травматизация, нарушение диеты, стресс). На стадии единичных высыпаний родителям и даже врачу-дерматологу бывает непросто диагностировать заболевание у детей.
Псориаз чаще всего повреждает ладони и кожу головы
Сыпь может усеивать весь кожный покров, особенно туловище, конечности и иногда даже лицо. Длительное время высыпания могут сохраняться на волосистой части головы и в области крупных суставов. Нередко псориатические бляшки появляются на ладонях и подошвах. Заболевание может сопровождаться зудом, а может протекать и без него.
Образ жизни ребенка непосредственно влияет на течение болезни
Состояние организма в целом и образ жизни ребенка (соблюдение режима труда и отдыха, полноценное питание, достаточная двигательная активность, адекватность нервных нагрузок) являются залогом успешной борьбы с этим заболеванием.
Часто псориаз дает стойкую ремиссию на многие месяцы и годы после полноценного отдыха ребенка, особенно если это отдых на море в солнечной стране.

Псориаз всегда лечится одинаково
Выбор методов лечения псориаза зависит от его распространенности на коже и сопутствующих заболеваний. Огромное значение у детей придается устранению очагов фокальной инфекции, таких, как ЛОР-органы, зубы, желудочно-кишечный тракт. Лечение включает витаминотерапию, иммуномодулирующую терапию, физиотерапевтические методы терапии.
При псориазе обязательно лечение гормональными препаратами
Кортикостероидные гормональные препараты и сейчас продолжают широко использоваться при псориазе, в том числе и у детей. Необходима осторожность при назначении стероидных мазей. Они должны использоваться лишь для ограниченных участков кожи с наибольшей остротой воспаления и кратковременно.
Но современная дерматология располагает большим арсеналом наружных средств негормонального происхождения.
Они помогают избежать распространения заболевания, его осложнений и улучшить качество жизни пациентов с этой патологией.
Если детский псориаз не лечить, это чревато осложнениями
Это миф. Ограниченная форма псориаза редко осложняется.

Аппаратные методики не применяются для лечения псориаза
Для лечения псориаза применяется ПУВА-терапия. ПУВА-терапия – это комбинированная методика фототерапии. Ее суть – в потреблении фотоактивных веществ псораленов, которые повышают чувствительность кожи тела к ультрафиолетовым лучам, и освещении кожи длинноволновыми лучами UVA.
UVA-лучи проникают в более глубокие слои кожи,
чем UVB-лучи.

Лечение грязями и солями дает сомнительный эффект
В стационарно-регрессирующей стадии такое лечение дает хороший эффект. Лечебная грязь улучшает кровоснабжение кожи, повышает ее трофику, то есть совокупность всех процессов клеточного питания.
Зимой грязелечение рекомендуют комбинировать с ПУВА-терапией, летом — с солнечными ваннами и купанием в море.
В лечении псориаза важное место занимает психотерапия
Психотерапия — важный этап лечения псориаза, который зачастую оказывается очень эффективным. Псориаз обостряется во время стрессов и потрясений, при этом сам по себе тоже может стать причиной переживаний ребенка по поводу своего внешнего вида. Поэтому душевное спокойствие — один из ключей к улучшению состояния больного.
Читайте также:

