Лихорадка и боль в грудной клетке
Обновлено: 25.04.2024
Боль в груди слева — это болевые ощущения сжимающего, колющего, давящего характера, которые локализованы в левой половине грудной клетки. Чаще всего симптом обусловлен коронарогенными и некоронарогенными заболеваниями сердца, боли наблюдаются при воспалении левого легкого и плевры, коллагенозах, патологии ЖКТ. Для установления причины болевого синдрома проводят ЭКГ, УЗИ сердца, рентгенографию грудной клетки, клинические и бактериологические исследования, используют инвазивные методы диагностики. Для купирования болей применяют нитроглицерин и НПВС, этиотропные препараты подбирают после выявления основного заболевания.
Причины боли в груди слева
Ишемическая болезнь сердца
В настоящее время ИБС является распространенной причиной болей данной локализации. При стабильной форме болевой синдром начинается во время физической активности, быстрой ходьбы. По длительности пройденного расстояния, после которого развивается симптоматика, определяют функциональный класс стабильной стенокардии. Неприятные ощущения вызваны недостаточностью кровоснабжения миокарда. Боль в левой части грудной клетки имеет сжимающий, давящий характер, вынуждает пациента прекратить ходьбу или другую физическую работу. Симптом сопровождается стеснением в груди, невозможностью сделать глубокий вдох. Характерна иррадиация болей в лопатку, левую руку.
При осложненном течении ИБС и нестабильной стенокардии приступы боли слева за грудиной отмечаются чаще, не всегда обусловлены физической активностью. В тяжелых ситуациях болевой синдром наблюдается в состоянии покоя, ему сопутствует цианоз, одышка. Приступы стенокардии длятся от 5 до 30 минут и хорошо купируются приемом нитроглицерина. Длительность боли в груди более получаса на фоне быстро ухудшающегося состояния является грозным симптомом, требует немедленной медицинской помощи.
Инфаркт миокарда
Болезненность в левой стороне грудной клетки напоминает типичный приступ стенокардии, но продолжается 30 и более минут. Боль при инфаркте миокарда не купируется нитроглицерином, больному с каждой минутой становится хуже. Заметна резкая бледность кожи и цианоз носогубного треугольника, на лбу выступает холодный липкий пот. Боль настолько сильная, что становится трудно дышать, часто развивается обморок. Если человек остается в сознании, он может испытывать сильнейшее чувство страха и панику. При несвоевременном оказании помощи патология может закончиться летально.
Воспалительные болезни сердца
Некоронарогенные причины вызывают острые колющие или постоянные тянущие боли слева от грудины, интенсивность которых зависит от степени распространенности воспалительного процесса. При инфекционном эндокардите боли развиваются на фоне общей слабости и потливости, повышения температуры тела до фебрильной. Сердце болит постоянно, дискомфорт усиливается при глубоких вдохах, но не изменяется во время физических нагрузок. У пожилых людей и пациентов с иммунодефицитом симптоматика носит стертый характер, болезненные ощущения сопровождаются одышкой и тяжестью в груди.
Сходная клиника встречается при миокардитах. При инфекционно-аллергическом воспалении сердечной мышцы симптомы проявляются спустя 2-3 недели после перенесенного тонзиллита или ангины. Беспокоят умеренные боли в грудной клетке слева, ощущение сердцебиения и перебоев в работе сердца. При остром миокардите болезненность возникает одновременно с повышением температуры, слабостью, ночным гипергидрозом. Для хронического процесса характерен умеренный дискомфорт с области сердца, одышка и повышенная утомляемость.
Кардиомиопатия
Выраженность болевого синдрома зависит от формы заболевания. При гипертрофической кардиомиопатии возле грудины слева наблюдаются периодические колющие или сжимающие боли, появление которых не зависит от внешних факторов. При дилатационной кардиомиопатии возникает ноющая боль в сердце, усиливающаяся во время привычной физической активности. Человек периодически ощущает одышку и нехватку воздуха, по утрам беспокоят слабость и головокружение. По мере усиления болей нарастают признаки сердечной недостаточности — отеки на голенях, асцит.
Аритмия
Нарушения сердечного ритма проявляются периодическими колющими или сжимающими болевыми ощущениями в груди слева, которые обычно начинаются без предвестников и экзогенных воздействий. Боли при аритмии резкие и сильные, пациент на короткое время замирает в одной позе, хватается рукой за область сердца. Одновременно определяется тахикардия, сердцебиение. В результате неэффективности кровообращения возникает резкая слабость и потемнение в глазах, бледность кожных покровов, предобморочное состояние. Зачастую симптомы самостоятельно исчезают через несколько минут.
Пороки сердца
Анатомические дефекты строения сердца и выносящих сосудов обуславливают ангинальные боли в груди — сжимающие или давящие, с иррадиацией в область ключицы, плохо купируемые нитроглицерином. Помимо болевого синдрома выявляются признаки недостаточности кровообращения: одышка при физической нагрузке, сухой кашель, набухание шейных вен. У детей боль в груди слева может быть вызвана врожденными аномалиями развития, которые проявляются по мере роста ребенка. Причины, провоцирующие кардиальный болевой синдром:

Гипертоническая болезнь
Расслаивающая аневризма аорты
Выраженность симптоматики при расслаивающей аневризме коррелирует со степенью повреждения аорты. При разрыве только внутренней оболочки сосуда пациенты испытывает резкую боль в груди слева и предобморочное состояние. В случае продолжающегося разрыва и расслоения оболочек аорты возникают сильнейшие боли в полости грудной клетки, которые иррадиируют в спину, область надплечья. Болевой синдром настолько интенсивный, что человек часто теряет сознание из-за шока. Продолжающееся кровотечение вызывает падение артериального давления, коллапс и глубокий обморок.
При массивной тромбоэмболии крупных стволов легочной артерии внезапно появляется резкая колющая боль в груди без четкой локализации. Болевому синдрому при ТЭЛА сопутствует чувство нехватки воздуха, одышка, цианоз кожи. При неоказании помощи наступает потеря сознания и остановка сердца. Закупорка мелких сосудов и очаговая ишемия легкого — причины умеренных болей в груди, которые усиливаются и достигают своего максимума через несколько дней. Болезненность при инфаркте легкого сочетается с кровохарканьем, сильным кашлем, что свидетельствует о развитии инфаркт-пневмонии.
Системные болезни соединительной ткани
Многие ревматические процессы протекают с поражением сердца, что и вызывает появление болей слева грудной клетки. Болезненные ощущения при коллагенозах возникают периодически, имеют давящий, колющий или сжимающий характер. Иррадиация болевого синдрома нехарактерна. Симптом не связан с нагрузками или другими внешними факторами. Боли сопровождаются сердцебиением, одышкой, утомляемостью. Чаще всего подобная клиническая картина встречается при ревматизме. Реже аналогичную симптоматику вызывают системная красная волчанка, дерматомиозит, васкулиты.
Заболевания дыхательных органов
Висцеральные боли зачастую связны с воспалительным поражением левого легкого, плевры и бронхиального древа. В таком случае типична постоянная болезненность, которая усугубляется во время приступов кашля, глубокого дыхания. Типичны и другие признаки инфекционного процесса — выделение мокроты, фебрильная температура тела. Наиболее распространенные причины, вызывающие чувство болезненности в груди слева:
- Бронхит. При гнойном воспалении беспокоят несильные боли в груди, сопровождающиеся дискомфортом за грудиной и першением в горле. Болевые ощущения возникают на фоне глубокого кашля с выделением скудной мокроты.
- Пневмония. При очаговой форме заболевания в груди слева ощущаются умеренные тупые боли, которые усиливаются при кашле. Крупозная пневмония характеризуется сильными разлитыми болями в груди, которым сопутствуют высокая лихорадка, затруднения дыхания.
- Плеврит. Для воспаления плевры типичен болевой синдром с локализацией в нижнебоковой поверхности грудной клетки слева. Болезненность усиливается при кашле и движениях туловища, пациенты занимают вынужденное положение на больном боку.
- Туберкулез. Болевые ощущения средней интенсивности, разлитые. При вовлечении в патологический процесс плевры боль усиливается и приобретает четкую локализацию. Симптом сочетается с одышкой, кашлем, скудной мокротой, характерна обильная ночная потливость.
Грыжа пищеводного отверстия диафрагмы
При небольших размерах грыжевого выпячивания возникает периодический дискомфорт посередине грудины и слева от нее. По мере увеличения размеров грыжи появляются резкие боли в груди и эпигастрии, которые развиваются после приема пищи, поднятия тяжестей, на фоне стрессов. Длительность симптома — от минут до нескольких часов. Одновременно с болевыми ощущениями нарастает дисфагия, затрудняется даже проглатывание воды. Постоянные интенсивные боли слева типичны для ущемления грыжи, что требует неотложной медицинской помощи.
Патология органов живота
Близость нервных окончаний и сегментов спинного мозга, отвечающих за висцеральную иннервацию, объясняет, почему болит в области груди слева при поражении пищеварительной системы. Подобная боль может беспокоить при острых панкреатитах и спленитах, поскольку эти органы расположены в брюшной полости слева, непосредственно под диафрагмой. Симптомы иногда возникают при гематомах и разрывах селезенки. Болевой синдром обуславливают и органические причины – воспалительный процесс распространяется с органов живота на грудную клетку через диафрагму.
Депрессия
Редкие причины
- Патология нервных структур: межреберная невралгия, опоясывающий лишай.
- Заболевания костно-мышечной системы: миалгии и миозиты, воспаление реберных хрящей слева, травмы грудной клетки.
- Левосторонний пневмоторакс.
- Поражение желудка и пищевода: ГЭРБ, гиперацидный гастрит, язвенная болезнь.
Диагностика
Если у пациента начинает болеть в грудной клетке слева, ему необходима консультация терапевта. В первую очередь, независимо от возраста больного, специалист исключает все кардиальные причины появления болевого синдрома, после чего выполняются инструментальные исследования других органов грудной полости. Для уточнения этиологического фактора заболевания показаны расширенные лабораторные анализы. В диагностическом плане наиболее ценными являются:

Лечение
Помощь до постановки диагноза
Человека с болевым синдромом нужно усадить, освободить от стесняющей одежды, обеспечить доступ свежего воздуха. Если больной страдает от сердечно-сосудистой патологии, и ему назначено лечение, в случае обострения необходимо принять нитроглицерин или другие препараты по рекомендации врача. Во всех ситуациях, когда болит слева в груди, требуется консультация специалиста, который сможет исключить или подтвердить серьезные кардиальные и респираторные заболевания.
Консервативная терапия
При сильных болях, обусловленных инфарктом миокарда или ТЭЛА, показаны наркотические анальгетики, которые помогают предотвратить развитие болевого шока. Дальнейшая терапия зависит от поставленного диагноза. При кардиальной патологии важно время начала лечения, промедление на несколько часов может вызвать серьезные осложнения. Для этиотропной терапии болезней, которые проявляются болевым синдромом в левых участках груди, используются такие лекарственные препараты, как:
- Антиангинальные средства. В качестве первой помощи при болевом приступе стенокардии назначается нитроглицерин под язык или внутривенно. Бета-блокаторы, антагонисты кальция, миотропные спазмолитики усиливают кровоснабжение миокарда и снижают его потребность в кислороде.
- Антикоагулянты. Препараты улучшают реологические свойства крови и угнетают активность системы гемостаза, благодаря чему снижается риск развития тромбозов и инфаркта миокарда. Используют гепарин и его низкомолекулярные фракции, длительно принимают ацетилсалициловую кислоту в низких дозах.
- Тромболитики. Показание к их применению — боль в грудной клетке слева вследствие инфаркта в первые 6 часов после возникновения симптомов. Средства повышают активность фибринолитической системы и стимулируют лизис тромба. Они способствуют полному восстановлению кровотока в пораженном сосуде.
- Гиполипидемические средства. Препараты нормализуют концентрацию холестерина и липопротеидов низкой плотности, которые обуславливают появление атеросклеротических отложений в сосудах. Назначаются длительными курсами в комбинации со специальной диетой, предусматривающей ограничение животных жиров.
- Антибиотики. При воспалении легких и экссудативном плеврите эффективны антибактериальные средства из группы цефалоспоринов, макролидов. При тяжелой крупозной пневмонии показаны комбинации из двух медикаментов. Для лечения инфекционного эндокардита вводят препараты пенициллина курсом минимум 4 недели.
- Антидепрессанты. Для устранения психогенной причины дискомфорта в груди слева рекомендованы селективные агонисты серотониновых рецепторов. Лекарства нормализуют настроение, устраняют апатию. При необходимости средства комбинируют со слабыми психостимуляторами, транквилизаторами.
Хирургическое лечение
Для восстановления проходимости артерий при ИБС и инфаркте миокарда применяются эндоваскулярные технологии — ангиопластика и стентирование под контролем селективной ангиографии. При обширных изменениях в интиме сосудистой стенки выполняют аортокоронарное шунтирование, которое улучшает кровоснабжение сердца. При диафрагмальных грыжах используют следующие оперативные вмешательства: ушивание грыжевых ворот и укрепление связочного аппарата (крурорафия), фиксация желудка в полости живота (гастропексия), ликвидация гастроэзофагеального рефлюкса.
3. Синдром боли в грудной клетке. Учебное пособие/ Загидуллин Н.Ш., Загидуллин Ш.З., Фархутдинов У.Р. — 2016.
Что такое межреберная невралгия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кричевцов В. Л., невролога со стажем в 32 года.
Над статьей доктора Кричевцов В. Л. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Межреберная невралгия (МРН) — совокупность болевых симптомов, возникающая в результате повреждения межреберных нервов.
Межреберный нерв составляют вегетативные, чувствительные, двигательные волокна. Травматические, компрессионные, воспалительные воздействия оказывают на межреберный нерв раздражающее влияние, в итоге происходит болевой рефлекторный ответ по ходу межреберных промежутков. [1]
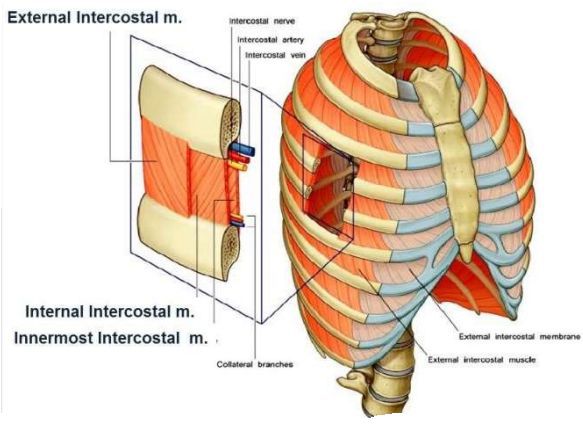
Сегодня в научной среде выделяется целый ряд причин межреберной невралгии:
- защемление нервов;
- травматическая или ятрогенная нейрома;
- постоянное раздражение нервов или опоясывающий лишай;
- дегенеративно-дистрофические заболевания позвоночника (остеохондроз, грыжи дисков, протрузии дисков, спондилолистез, травмы, остеопороз с коллапсом позвонков, артрит реберного сустава); [2]
- деформации позвоночника (сколиоз);
- локальное переохлаждение межреберных мышц или нервов;
- рассеянный склероз;
- опухоли;
- врожденные пороки развития, наследственные заболевания;
- токсические поражения;
- хронические воспаления легких, плевриты;
- ВИЧ-инфекция;
- тораколюмбарные периневральные кисты.
Существует и межреберная невралгия посттравматического характера, возникающая вследствие:
б) физической активности;
в) длительного, сильного кашля;
г) хирургических операций, которые фиксируют пациента в определенных положениях в течение длительных периодов времени;
е) травм грудной клетки и спины.
В некоторых случаях МРН возникает в результате медицинских манипуляций. Сообщается о случаях межреберной невралгии, возникающей как осложнение внутренностной радиочастотной абляции (RFA), из-за нарушения целостности изолирующей оболочки иглы RFA. [11]
Боль при МРН является результатом повреждения или воспаления межреберных нервов и локализуется в одном или нескольких местах межреберного пространства. Хотя зачастую заболевание возникает после торакотомии, сообщалось о межреберной невралгии у пациентов после грудной и абдоминальной хирургии, травм и инфекций. МРН из-за хирургического повреждения межреберного нерва традиционно трудно поддается лечению.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы межреберной невралгии
Если по ходу нерва возникает гиперемия, бледность кожи или гипергидроз, парестезии, значит поражены вегетативные волокна, входящие в состав нерва. Описанная симптоматика нередко сопровождается паническими атаками.
Герпетическая инфекция при МРН провоцирует кожные высыпания, которые возникают на второй-четвертый день, локализуясь на коже между ребрами.
Патогенез межреберной невралгии
В классическом варианте механизм острой межреберной невралгии связан с активацией болевых рецепторов (периферических ноцицепторов) цитокинами, выделившимися из поврежденной ткани. В результате механического действия костных структур на нерв происходит массивный выброс медиаторов воспаления (цитокинов), которые провоцируют отек и воспалительный процесс в окружающих нерв тканях. Межпозвоночные и межреберные мышцы рефлекторно спазмируются по механизму биологической обратной связи и тем самым усиливают воспаление и боль.
Но при воздействии на нерв токсических веществ, физических факторов, вирусов и бактерий, опухолей, остеобластоме, [4] глиозе спинного мозга, ВИЧ-инфекции, лучевой болезни, плеврита или пневмонии возникают схожие симптомы.
Межреберная невралгия может быть проявлением функционального заболевания нервной системы, истерии, неврастении. В исключительных случаях может возникать как следствие оперативного вмешательства на грудной клетке. [5]
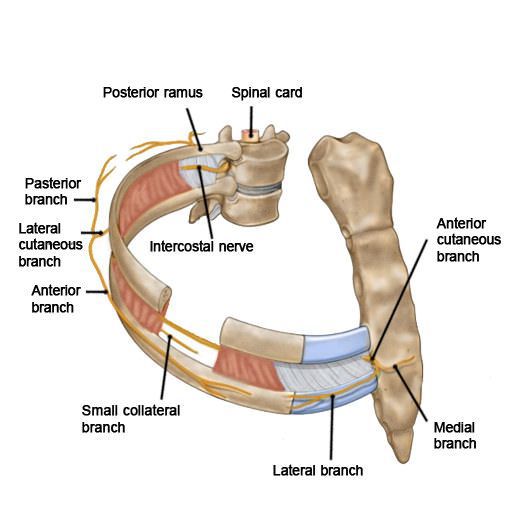
Основные проявления МРН — резкие интенсивные стреляющие боли, часто — жжение. Боль носит постоянный характер и может включать любой из межреберных нервов и нерв 12-го ребра. Болевые ощущения обычно начинаются у задней подмышечной линии и иррадируют вперед в область пораженного межреберья. Это обычно боль костно-мышечного происхождения (например, боль в суставах или перелом ребра). [1] [2] Глубокий вдох или движения грудной клетки усиливают болевые ощущения.
При МРН в грудной клетке ощущается сильная, острая, стреляющая боль, которая излучается спереди назад (или наоборот). Кожа может быть болезненной на ощупь, чувствительна к прикосновениям или наоборот — может иметь пониженную чувствительность.
Классификация и стадии развития межреберной невралгии
Специальной классификации межреберной невралгии не существует, различают отдельные формы в зависимости от причины заболевания, а также первичные и вторичные поражения.
В МКБ - 10 и выглядит как М79.2.
Осложнения межреберной невралгии
Когда говорят об осложнениях межреберной невралгии, как правило, упоминают о наиболее распространенном — постпроцедурной боли в результате интервенционного лечения. Местная боль возникает в течение нескольких дней после почти всех видов процедур. 20% пациентов, которые получали радиочастотную терапию, сообщили, что послепроцедурная боль продолжалось несколько недель. [10]
Основные осложнения межреберной блокады нерва — пневмоторакс и внутрисосудистые инъекции местных анестетиков. Для обнаружения этих осложнений необходим тщательный постпроцедурный мониторинг.
Другие редкие осложнения, связанные сблокадой межреберного нерва:
- инфекции;
- гемоторакс;
- кровохарканье;
- гематомы;
- некроз тканей;
- неврит;
- респираторная недостаточность;
- субарахноидальный блок;
- аллергическая реакция на местные анестетики. [11]
Диагностика межреберной невралгии
Физический осмотр обычно дает минимальные результаты, если только у пациента есть в анамнезе операции на грудной клетке (грудная или подреберная хирургия) или опоясывающий герпес. Предпочтительно проводить осмотр грудного отдела позвоночника с пациентом в сидячем положении и включать осмотр в покое и пальпацию позвонков и паравертебральных структур. Провокация боли путем проведения пассивных поворотов вперед, сгибание, обратное сгибание и боковые сгибания, в частности, могут указывать на то, что боль имеет спинальное происхождение. [9]
Как правило, на осмотре пациент наклоняет туловище в здоровую сторону, уменьшая таким образом давление на пораженный межреберный нерв. Если повреждено несколько нервов, невролог при осмотре может определить зону понижения или выпадения чувствительности определенных участков кожи туловища.
Если поражены нижние межреберные нервы, болевой синдром имеет сходства с заболеваниями желудочно-кишечного тракта (гастрит, язва желудка, острый панкреатит). Следует отметить, что при заболеваниях желудка боль обычно носит более длительный и менее интенсивный характер и, как правило, связана с приемом пищи. Панкреатит характеризуется опоясывающими болями двустороннего характера.
Чтобы исключить патологию органов ЖКТ, целесообразно провести дополнительные обследования: анализ панкреатических ферментов в крови, гастроскопия и пр. Если межреберная невралгия возникает как симптом грудного радикулита, то болевые пароксизмы протекают на фоне постоянных тупых болей в спине, уменьшающихся при разгрузке позвоночника в горизонтальном положении.
Для анализа состояния позвоночника проводится рентгенография грудного отдела, при подозрении на межпозвоночную грыжу — МРТ позвоночника.
МРН встречается при некоторых заболеваниях легких (атипичной пневмонии, плеврите, раке легкого).
При диагностике межреберной невралгии следует иметь в виду сирингомиелию, менингорадикулиты, интрадуральные опухоли, а также отраженные боли от внутренних органов – зоны Геда. [2]
Лечение межреберной невралгии
В остром периоде заболевания прежде всего необходимо исключить вирусную этиологию межреберной невралгии, если условия не позволяют выполнить подтверждающие исследования, противогерпетические препараты (ацикловир) следует назначить в профилактических целях.
Для купирования воспалительного процесса и боли назначают:
- глюкокортикоиды (преднизолон);
- нестероидные противовоспалительные средства (вольтарен);
- обезболивающие (прегабалин, карбамазепин);
- успокоительные (реланиум);
- витамины.
При дискогенной причине МРН показана мануальная терапия: новокаиновые блокады; физиотерапевтические процедуры.
Сама межреберная невралгия сегодня не вызывает трудностей при лечении. Проблемы случаются при герпетическом процессе, если противовирусная терапия не проводилась. В этом случае формируются поражение рецепторного аппарата кожи и вегетативных ганглиев, что дает каузалгические боли, для снятия которых применяют противосудорожные средства, [7] а в крайних случаях и наркотические.
Если межреберная невралгия не поддается лечению и носит стойкий характер, нужно пересмотреть ее происхождение и дополнительно обследовать пациента относительно наличия межпозвоночных грыж, опухолевых процессов и возможного оперативного вмешательства. [8]
Эпидуральная аналгезия рассматривается как золотой метод борьбы с болью после торакотомии. Криоанальгезия межреберного нерва может также приводить к удовлетворительным анальгетическим эффектам, но, как предполагается, увеличивает частоту хронической боли. [10] Если для межреберной блокады нерва применялись местные анестетики, то могут возникнуть осложнения: пневмоторакс, гемоторакс, кровохарканье, гематома, некроз тканей, респираторная недостаточность, субарахноидальный блок, аллергическая реакция на местные анестетики. [9]
Боль за грудиной — это болевые ощущения, которые локализуются посередине грудной клетки. Симптом сопровождается затруднением дыхания, перебоями в работе сердца. Болезненность возникает при заболеваниях органов дыхательной и сердечно-сосудистой системы, гиперацидных состояниях, опухолях средостения. Для установления причины загрудинных болей выполняют ЭКГ, УЗИ сердца, рентгенографию, лабораторные анализы. Чтобы купировать неприятные симптомы, назначают антиангинальные препараты, антациды, противовоспалительные средства.
Причины боли за грудиной
Стенокардия
Болевой приступ при стенокардии начинается внезапно во время быстрой ходьбы, подъема по лестнице или другой физической нагрузки. Сильная давящая боль в грудине посередине заставляет человека остановиться и схватиться за сердце. Зачастую неприятные симптомы иррадиируют в левую руку или область ключиц. Болезненные ощущения сдавливают грудную клетку, мешают сделать глубокий вдох. Кожные покровы бледнеют, появляется резкая слабость.
Боль исчезает спустя 5-20 минут после отдыха или приема таблеток нитроглицерина. Частота пароксизмов колеблется от пары раз в месяц до нескольких раз в день, все они похожи по длительности и характеру болевого синдрома. Острые пронизывающие боли за грудиной, которым сопутствует холодный пот, предобморочное состояние, более характерны для инфаркта миокарда. В такой ситуации необходимо вызвать скорую помощь.
Воспалительные заболевания сердца
Поражение сердечной мышцы проявляется умеренным болевым синдромом, который локализуется за грудиной посередине. Ощущения имеют колющий или сжимающий характер, возникают в любое время суток независимо от уровня физической активности. При эндокардите грудина болит довольно часто. Болезненность сочетается с одышкой, сердцебиением. Усиление болей происходит при обострении воспалительного процесса, о чем свидетельствует лихорадка и озноб.
Для миокардита типичны тупые боли в центре грудины и по левой поверхности грудной клетки. Также пациенты жалуются на повышенную утомляемость, чувство нехватки воздуха, головокружения. При перикардите беспокоят сильная боль и ощущение распирания в груди, приводящие к затруднению дыхания. Вследствие неэффективной работы сердца симптомы усиливаются при минимальной физической активности.
Болезни дыхательных путей
Когда болит грудина по центру, это может указывать на поражение воздухоносных путей от трахеи до средних бронхов. Вирусные и бактериальные причины вызывают воспаление эпителиальных оболочек, что сочетается с раздражением нервных окончаний и чувством дискомфорта. При трахеитах и ларинготрахеитах боль в грудной клетке легкая или умеренная, больше беспокоят царапанье и першение в горле.
Для бронхитов характерен болевой синдром посередине груди, возникающий в разгар заболевания. Отмечается тупая давящая боль, которая усиливается во время приступов кашля и значительно ослабевает в покое. Начало неприятных ощущений провоцируется вдыханием холодного воздуха, попаданием пыли в дыхательные пути. Болезненность сохраняется весь период бронхита — в течение 1-2 недель.
Существуют и аллергические причины появления болей в грудине. Чаще всего болезненность вызвана приступом бронхиальной астмы, когда на фоне спазма бронхов и удушья ощущаются дискомфорт и чувство сжатия посередине груди. Боли умеренной интенсивности за грудиной сохраняются в течение нескольких часов после перенесенного пароксизма. Подобные клинические проявления также встречаются при хронических обструктивных заболеваниях легких.

Гастроэзофагеальный рефлюкс
При ГЭРБ грудина начинает болеть через 15-20 минут по окончании еды, что обусловлено забросом в пищевод соляной кислоты. Болезненность усиливается при наклонах туловища вперед, ношении тугих поясов, которые способствуют передавливанию желудка и рефлекторному открытию нижнего пищеводного сфинктера. Дискомфорт локализован точно по центру грудной клетки, помимо болевого синдрома отмечаются интенсивное загрудинное жжение и изжога в горле.
Болезненные ощущения провоцируются погрешностями в диете — злоупотреблением газированными напитками, жареной пищей, крепкими мясными бульонами. Для ГЭРБ типичны утренние боли за грудиной сразу после пробуждения, поскольку в горизонтальном положении кислота пассивно затекает в пищевод. Если симптомы сопровождаются многократной рвотой с примесями желчи или крови, необходима экстренная медицинская помощь.
Патология пищевода
Постоянные интенсивные болевые ощущения по центру грудины обычно связаны с эзофагеальными причинами. При острых и хронических эзофагитах наблюдается умеренная режущая или жгучая боль в средней части груди, которая усиливается после приема пищи. Для дискинезии пищевода и эзофагоспазма типичны приступообразные нестерпимые боли в грудине точно посередине, которые обычно длятся от 10 до 20 минут.
Резкая кинжальная боль в одной точке возникает в случае грозного заболевания — разрыва пищевода. На фоне мучительного болевого приступа открывается рвота содержимым желудка и кровью, которая не приносит облегчения. В дальнейшем боли локализуются не только за грудиной, но и по всей грудной клетке, в эпигастрии. Больной пребывает в состоянии шока, на лбу выступает холодный пот, резко падает давление.
Новообразования средостения
В средостении расположено несколько органов: лимфатические узлы, вилочковая железа, грудной проток, венозные и артериальные сосуды. Чаще всего грудина болит при увеличении лимфоузлов, которое вызывают опухолевые причины — лимфогранулематоз и неходжкинские лимфомы. Беспокоят умеренная тупая болезненность и чувство стеснения в груди, в дальнейшем симптомы усиливаются из-за компрессии органов дыхания.
Тимома вначале проявляется дискомфортом в области груди, периодическим рефлекторным кашлем. По мере увеличения объемного образования боли становятся сильнее, иррадиируют в область шеи и лопаток. Пациенты также жалуются на боль в горле и осиплость голоса, вызванную сдавлением возвратного нерва. Сходная симптоматика встречается при туберкулезе внутригрудных лимфоузлов.
Осложнения фармакотерапии
Редкие причины
- Гранулематозные заболевания: саркоидоз, силикоз.
- Остеогенные процессы: реберный хондрит, остеосаркома грудины, возрастные изменения костной ткани.
- Пороки сердца: митральная болезнь, стеноз или недостаточность аортального клапана.
- Грыжа пищеводного отверстия диафрагмы.
- Патология ЖКТ: гиперацидный гастрит, язвенная болезнь, синдром Золлингера-Эллисона.
- Межреберная невралгия.
Диагностика
Жалобы на боли в области грудины служат основанием для посещения врача-терапевта. Специалист занимается первичным обследованием для выяснения причины загрудинной боли: сбором данных о времени появления и динамике развития расстройства, проведением стандартных лабораторных и уточняющих инструментальных методов. Наибольшую диагностическую ценность имеют:
- Электрокардиография. Снятие ЭКГ необходимо для подтверждения или исключения ишемической причины болей в грудине. О нарушениях работы сердца свидетельствует расширение и деформация желудочковых комплексов, изменение длины интервалов, их сдвиг относительно изоэлектрической оси. Для исключения патологии клапанного аппарата сердца назначается эхокардиография.
- Рентгенография. На стандартной рентгенограмме ОГК ищут признаки расширения средостения и смещения органов от центра грудины. Косвенным признаком бронхита является усиление бронхиального рисунка и деформация корней легких. Для детального изучения выявленной опухоли или гранулематозного новообразования прибегают к спиральной КТ грудной полости.
- Гастроскопия. Боли, которые ощущаются в грудине прямо посередине после еды, являются показанием к эндоскопическому исследованию пищевода и желудка. В случае ГЭРБ специалист при осмотре замечает гиперемию и отечность эзофагеальной слизистой, эрозии или язвы пищевода. Метод ЭГДС информативен для диагностики деструктивных процессов и разрывов пищевода.
- Лабораторныеанализы. Для исключения инфаркта миокарда рекомендован тропониновый тест, определяется уровень креатинфосфокиназы. Многократный бактериологический посев мокроты необходим при подозрении на туберкулезное поражение органов средостения. В стандартном клиническом анализе крови можно обнаружить лейкоцитоз и наличие незрелых клеток.

Лечение
Помощь до постановки диагноза
В случае приступа стенокардии человека нужно усадить, расстегнуть ему воротник и освободить от одежды, сдавливающей грудную клетку. Важно обеспечить приток свежего воздуха. Грудина при ИБС прекращает болеть после приема нитроглицерина, который больные должны всегда носить с собой. Если болевой синдром не стихает в течение получаса, следует вызвать неотложную помощь.
Чтобы уменьшить боль при ГЭРБ, рекомендовано есть часто и маленькими порциями, избегать физических нагрузок и наклонов сразу после еды. Спать советуют на высокой подушке. При респираторных заболеваниях нежелательно находиться в пыльных помещениях или комнатах с низкой влажностью воздуха, чтобы не провоцировать кашель и боль за грудиной. При сильных болевых ощущениях по центру груди необходимо обратиться к специалисту для выяснения и устранения причины.
Консервативная терапия
Врачебная тактика зависит от патологии, на фоне которой возник болевой синдром. При болях за грудиной преимущественно назначают этиотропные препараты, специфические анальгетики показаны при нестерпимых ощущениях с угрозой развития болевого шока. Для устранения этиологического фактора неприятных симптомов используются следующие медикаменты:
- Антиангинальные препараты. В комплексной терапии стенокардии применяют антагонисты кальциевых каналов, бета-блокаторы, вазодилататоры. Лекарства расширяют коронарные сосуды и снижают потребность миокарда в кислороде. Их комбинируют с гиполипидемическими препаратами.
- Нестероидные противовоспалительные средства. Резкие боли за грудиной, вызванные невралгией или воспалением хряща, хорошо купируются с помощью селективных ингибиторов ЦОГ-2. Препараты принимаются короткими курсами в остром периоде воспаления, чтобы избежать побочных эффектов.
- Антациды. Средства снижают кислотность желудочного сока и уменьшают его агрессивное действие на слизистую оболочку пищевода. Если грудина сильно болит, дополнительно рекомендуют антисекреторные медикаменты, которые обеспечивают длительный эффект.
- Отхаркивающие препараты. Эффективны при лечении бронхитов и трахеитов. Обеспечивают разжижение мокроты и удаление ее вместе с патогенными микроорганизмами, что уменьшает кашель и болевые ощущения в груди, ускоряет выздоровление.
Хирургическое лечение
Для устранения болей за грудиной, вызванных инфарктом, может потребоваться оперативное вмешательство для реваскуляризации сердечной мышцы. Проводят баллонную ангиопластику и стентирование участка пораженного сосуда. Крупные опухоли средостения являются показанием для торакотомии и удаления патологически измененной ткани. При злокачественных образованиях метод дополняют лучевой терапией и химиотерапией.
1. Синдром боли в грудной клетке. Учебное пособие/ Загидуллин Н.Ш., Загидуллин Ш.З., Фархутдинов У.Р. — 2016.
Боль в грудной клетке (торакалгия) — это болевые ощущения в груди различного характера и интенсивности. Болезненность часто отдает в руку, лопатку, ключицу. Симптом возникает при патологических процессах в легких, органах средостения, при поражении сердца, нервно-мышечного аппарата. Иногда грудная клетка болит при заболеваниях брюшных органов. Для установления причины торакалгии проводят УЗИ и рентгенографию органов грудной клетки, ЭГДС, обследуют полость живота, назначают лабораторные исследования. Для купирования болей применяют анальгетики, НПВС, физиотерапевтические методы.
Общая характеристика
Дискомфорт и боли в грудной клетке встречаются при разных патологиях опорно-двигательного аппарата, внутренних органов и кожных покровов, поэтому болезненные ощущения очень вариабельны. По характеру боль бывает тупой, давящей, колющей, сжимающей. Некоторые пациенты описывают свои ощущения как интенсивное жжение в области грудины. Длительность болевого синдрома колеблется от нескольких минут до нескольких недель, при этом боли остаются постоянными или нарастают с течением времени. Часто наблюдается иррадиация в руку, ключицу, лопатку.
Неприятные симптомы усиливаются при выполнении резких движений туловищем, глубоких вдохах, физической нагрузке. В случае повреждения нервных стволов грудная клетка сильнее болит при пальпации, случайных прикосновениях, боли стихают в положении лежа неподвижно. Для воспалительных процессов плевры характерно снижение дискомфорта в положении на больном боку. Постоянные боли умеренной интенсивности и внезапные сильнейшие болевые приступы являются показанием для обращения за медицинской помощью.
Причины боли в грудной клетке
Причины боли в груди слева
В левой половине грудной полости расположено сердце с магистральными сосудами, поэтому болевой синдром зачастую обусловлен кардиальной патологией. Ощущения варьируются от умеренного дискомфорта, развивающегося при физической активности, до сильных болей в грудной клетке, вынуждающих больного сохранять неподвижность. Чаще всего боль в груди слева вызывают:
- Коронарный синдром: стабильная и нестабильная стенокардия, инфаркт миокарда.
- Воспалительные заболевания сердца: инфекционный эндокардит, ревматизм, миокардит.
- Нарушения проводящей системы сердца: аритмии, экстрасистолия, пароксизмальная тахикардия.
- Повышение артериального давления.
- Кардиальные проявления коллагенозов: системной красной волчанки, дерматомиозита, васкулитов.
- Расслаивающая аневризма аорты.
- Болезни органов дыхания: левосторонняя крупозная или очаговая пневмония, левосторонний плеврит, туберкулез.
- Диафрагмальная грыжа.
- Поражение органов брюшной полости: спленомегалия, острый и хронический панкреатит, травма селезенки.
- Редкие причины: опухоли (легкого, бронхов, плевры), язвенная болезнь желудка.
Причины боли в груди справа
Симптом чаще всего связан с поражением органов дыхания. Болевой синдром постоянный, интенсивный, иногда пациентам приходится занимать вынужденное положение на боку. Грудная клетка начинает болеть сильнее при глубоких вдохах, резких поворотах туловища, приступах кашля. Частые причины развития болей в груди справа:
- Инфекционные процессы: правосторонняя бактериальная или вирусная пневмония, гнойный бронхит.
- Плеврит: сухой, экссудативный.
- Травмы: ушибы грудной клетки, гемоторакс и пневмоторакс, ушиб легкого.
- Патологии билиарной системы: холецистит, дискинезия желчевыводящих путей, желчнокаменная болезнь.
- Поражение печени: вирусные гепатиты, новообразования, эхинококковые кисты.
Причины боли за грудиной
Когда болит грудная клетка посередине, а дискомфортные ощущения иррадиируют вверх по ходу пищевода, это чаще указывает на патологию верхних отделов пищеварительной системы, но может быть признаком других заболеваний. Пациенты отмечают усиление симптомов при наклонах туловища, резких движениях. Основные причины появления болей за грудиной:
- Гастроэзофагеальный рефлюкс.
- Поражение грудного отдела пищевода: эзофагит, дискинезия пищеводного сфинктера, эзофагоспазм.
- Патология желудка: гиперацидный гастрит, язвенная болезнь.
- Дисфункции дыхательной системы: трахеит, бронхит, бронхиальная астма.
- Болезни сердца: эндокардит, миокардит, перикардит.
- Объемные образования средостения: патология тимуса (гиперплазия, киста, тимома), лимфопролиферативные синдромы (лимфогранулематоз, неходжкинские лимфомы), гранулематозные процессы (саркоидоз, туберкулез, силикоз).
- Осложнения фармакотерапии: длительный прием НПВС, кортикостероидов, всасывающихся антацидов.
- Редкие причины: синдром Золлингера-Эллисона, остеохондроз, межреберная невралгия.

Причины боли в молочной железе
Существует два типа болей в грудной железе: циклические, связанные с менструальным циклом, и нециклические, свидетельствующие о развитии заболевания. Болевой синдром при гормональных изменениях возникает симметрично с двух сторон, а локальные патологические процессы обычно вызывают односторонние неприятные ощущения. Выделяют такие причины болей в молочных железах, как:
- Внешние факторы: неправильно подобранный бюстгальтер, тесная в груди одежда.
- Физиологические состояния: за несколько дней до начала менструальных кровотечений, при беременности и лактации.
- Воспаления грудной железы: лактационный мастит, гнойный мастит, абсцесс груди.
- Фиброзно-кистозная мастопатия: узловые и диффузные формы.
- Поражение сосков: воспаление, экзема, рак Педжета.
- Доброкачественные опухоли: фибролипома, внутрипротоковая папиллома, аденома.
- Злокачественные новообразования: внутрипротоковый рак, тубулярная карцинома, папиллярный рак.
- Осложнения фармакотерапии: боли после приема оральных контрацептивов, антипсихотиков и антидепрессантов.
Причины боли в ребрах
В таких случаях боль в грудной клетке возникает с одной или с обеих сторон, болевые ощущения чаще резкие, стреляющие. Болезненность усиливается при малейшем движении, неосторожных прикосновениях, ношении тесной одежды. Некоторым пациентам становится трудно дышать. Наиболее распространенными причинами болей в ребрах являются:
- Межреберная невралгия.
- Опоясывающий лишай.
- Травмы: сильные ушибы груди, переломы ребер.
- Реберный хондрит (синдром Титце).
- Заболевания позвонков: остеохондроз, межпозвоночные грыжи, кифосколиоз.
- Поражение мышц: фибромиалгия, растяжение мышц, физическое перенапряжение.
- Остеосаркома ребер.
Диагностика
Выяснением причины возникновения болей в грудной клетке занимается врач-терапевт или семейный врач. Для верификации диагноза обследуют костно-мышечный аппарат и внутренние органы. Основными являются инструментальные методы визуализации анатомических структур, для уточнения причины торакалгии выполняют лабораторную диагностику. Наиболее информативные методы:
- Электрокардиография. Чтобы исключить или подтвердить кардиальную этиологию боли в левой части грудной клетки, регистрируют ЭКГ в стандартных отведениях. Расширения и деформация комплексов, подъем интервала ST указывают на ишемию миокарда. Для диагностики аритмий проводят мониторинг по Холтеру.
- Ультразвуковые исследования. Эхокардиография (ЭхоКГ) необходима, если болит грудная клетка с левой стороны. Оценивают сократительную функцию сердечной мышцы, фракцию выброса, признаки деструктивных поражений клапанного аппарата. УЗИ брюшной полости используется для выявления болезней селезенки, поджелудочной железы или желчного пузыря, вызывающих торакалгию.
- Рентгенография. На рентгенограммах ОГК можно обнаружить очаговые процессы в легочной ткани, объемные образования легких и средостения, которые обычно являются этиологическим фактором болей в грудной клетке. Женщинам назначают маммографию. Обзорная рентгенография ЖКТ рекомендована для обнаружения диафрагмальной грыжи, язвенных дефектов.
- Эндоскопические методы. Для диагностики повреждений пищевода, провоцирующих боль в грудной клетке, выполняют ЭГДС. Во время исследования изучают состояние слизистой оболочки, сократительную способность кардиального сфинктера. При тяжелом поражении дыхательной системы показана бронхоскопия для осмотра слизистой и взятия материала для бакпосева.
В общем и биохимическом анализах крови обнаруживают признаки воспалительных процессов, патологий печени и желчевыводящей системы. Бактериологический посев мокроты и промывных вод бронхов необходим для установления вида возбудителя. У женщин определяют концентрацию половых гормонов. При ощущении невыносимых болей в грудной клетке и подозрении на онкологическое заболевание проводят биопсию подозрительного образования для цитологического анализа.
Лечение
Помощь до постановки диагноза
В случае незначительных дискомфортных ощущений достаточно несколько дней соблюдать покой, избегать физических нагрузок и переутомления. При болях в грудных железах перед менструацией пациенткам рекомендуют носить мягкие удобные бюстгальтеры, принимать НПВС. При интенсивном болевом синдроме или присоединении других патологических симптомов необходима консультация врача, который выяснит, почему болит грудная клетка. Если боли сопровождаются потерей сознания, цианозом кожи и холодным потом, человеку требуется экстренная медицинская помощь.

Консервативная терапия
Врачебная тактика зависит от причины развития торакалгии, в случае заболеваний внутренних органов проводят этиотропное лечение, при невыносимых болях его дополняют анальгетиками. Грудная клетка меньше болит после применения теплых компрессов, электрофореза с противовоспалительными и обезболивающими препаратами. Для устранения причины, вызвавшей болевой синдром, используют медикаменты следующих групп:
- Нестероидные противовоспалительные средства. НПВС являются препаратами выбора при ревматических процессах, позволяют купировать симптоматику и поддерживать стойкую ремиссию. При бронхитах и пневмониях они снижают продукцию воспалительных медиаторов и купируют болевой синдром.
- Антиангинальные препараты. Если болит в околосердечном участке грудной клетки, лекарства улучшают кровоснабжение миокарда, повышают доставку кислорода в клетке. Средства также нормализуют сердечный ритм, снижают риск инфаркта. Применяют блокаторы кальциевых каналов, бета-блокаторы.
- Антибиотики. Этиотропные препараты показаны при пневмониях, гнойных бронхитах и плевритах. Их подбирают эмпирически, в дальнейшем назначения корректируют после результатов бакпосева. Антибиотики снижают активность воспалительного процесса, за счет чего боль в грудной клетке стихает.
- Антациды. Средства понижают кислотность желудочного сока, поэтому эффективны при гастродуоденальном рефлюксе и гиперацидных состояниях. При приеме антацидов уменьшается раздражающее действие соляной кислоты на слизистую пищевода, устраняются болевые ощущения.
- Гормональные препараты. Эстрогенные лекарственные средства используют для терапии сильной боли в обеих молочных железах в предменструальном периоде. Гормоны коры надпочечников рекомендованы в случае тяжелых ревматических заболеваний, при которых болит грудная клетка, так и сердце.
- Цитостатики. Препараты применяются при различных онкологических патологиях. Их действие направлено на уничтожение раковых клеток и замедление роста опухолевой ткани. Наиболее эффективны комбинации из 2-3 лекарств, длительность приема зависит от стадии и степени ответа на химиотерапию.
Хирургическое лечение
Боль в области грудной клетки, связанная с осложненными переломами ребер или позвоночника, требует оперативного вмешательства — открытой репозиции отломков с фиксацией методом накостного остеосинтеза. При гнойных маститах показано вскрытие и дренирование, промывание раны антисептиками. Онкологические причины болевого синдрома служат основанием для радикальных операций. Чтобы предотвратить рецидивы, проводят удаление пораженного органа, прилежащей к нему клетчатки и регионарных лимфоузлов.
1. Синдром боли в грудной клетке. Учебное пособие/ Загидуллин Н.Ш., Загидуллин Ш.З., Фархутдинов У.Р. — 2016.
3. Дифференциальная диагностика внутренних болезней/ Щекотов В.В., Голубев А.Д., Спасский А.А. — 2018.

В практике врача-клинициста достаточно часто встречаются пациенты с жалобами на боль в грудной клетке. Данный симтом всегда должен настораживать врача. Запоздалая диагностика таких грозных заболеваний как инфаркт миокарда или расслаивающая аневризма аорты может привести к гибели пациента, с другой стороны гипердиагностика может приводить к необоснованной госпитализации, проведению ненужного дорогостоящего обследования и как итог приводить к негативным социально-экономическим и психологическим последствиям. Основные причины болей в области сердца, разнообразны и, кроме заболеваний сердца и сосудов, включают патологию других органов: грудной клетки (легких, плевры, средостения, диафрагмы), пищеварительного тракта, костно-мышечных и нервных структур грудной стенки, а также психогенные состояния. Очевидно, что такое многообразие причин болей обуславливает трудности, с которыми может сталкиваться врач при проведении дифференциальной диагностики.
I. Принципиально важно своевременно поставить диагноз при острой, нестерпимой боли в области сердца, которая возникла впервые или резко изменила свой характер и заставила больного обратиться за медицинской помощью спустя несколько минут или часов после ее появления.
Основными причинами такой боли могут являться инфаркт миокарда, нестабильная стенокардия, ТЭВЛА и расслаивающая аневризма грудной части аорты. Все эти заболевания имеют острое начало и в типичных случаях характеризуются жгучей загрудинной болью длительностью более 30 мин. , не поддающейся действию нитроглицерина и купирующейся только наркотическими анальгетиками. Боль часто сопровождается одышкой, цианозом и артериальной гипотензией вплоть до развития шока.
При инфаркте миокарда боль имеет характерную для стенокардии иррадиацию. Длится больше 15-20 минут, не проходит от нитроглицерина. Moгyт наблюдаться бледность, холодный липкий пот, тошнота, рвота, артериальная гипотония. В случаях осложнения острой левожелудочковой недостаточностью характерно ортопноэ с признаками застоя в легких. Диагноз устанавливают на основании характерной динамики ЭКГ, иррадиации боли и содержания в крови кардиоспецифических ферментов, тропонинов T и I. Чем обширнее инфаркт, тем выше активность ферментов. Исследование активности ферментов в динамике также позволяет оценить давность инфаркта миокарда. Эхокардиография при инфаркте миокарда выявляет нарушения локальной сократимости миокарда, позволяет определить фракцию выброса левого желудочка, выявить такие осложнения, как разрыв межжелудочковой перегородки и острую митральную недостаточность. Эти данные позволяют дифференцировать инфаркт миокарда от нестабильной стенокардии, которой несвойственна острая сердечная недостаточность.
При массивной ТЭЛА как и при инфаркте миокарда, боль, обусловленная легочной гипертензией и растяжением легочной артерии, локализуется за грудиной однако не имеет типичной иррадиации. В случаях окклюзии мелких ветвей легочной артерии с развитием инфаркта сегмента легкого она связана с раздражением плевры и появляется, спустя несколько часов и даже дней от начала заболевания. Отличительными клиническими признаками являются сочетание боли с цианозом и одышкой, повышение ЦВД при отсутствии ортопноэ и признаков венозного застоя в легких. Часто артериальная гипотония, иногда одышка сопровождается кровохарканьем, хотя его отсутствие ни в коей мере не исключает диагноз ТЭВЛА. В анамнезе часто предшествует тромбофлебит, перенесенное хирургическое вмешательство, пребывание на постельном режиме. Подтвердить диагноз позволяют повышение с первых суток заболевания уровня ЛДГ, особенно ЛДГ-3, при нормальном уровне КФК, а также характерные электрокардиографические и рентгенологические изменения, которые, однако, в части случаев могут отсутствовать. Для верификации диагноза можно использовать сканирование легких и ангипульмонографию.
При расслоении грудной части аорты боль обусловлена раздражением нервных окончаний в адвентиции при образовании гематомы под интимой в результате её надрыва или кровотечения из vasa vasorum. Локализация этой боли и некоторые сопутствующие ей симптомы определяются распространением гематомы с возможным сдавлением ветвей аорты и разрушением кольца аортального клапана. Для болевого синдрома характерна загрудинная локализация с иррадиацией в спину, иногда шею, голову, живот и ноги. По своей интенсивности она, как правило, превосходит боль при инфаркте и ТЭЛА и для её устранения требуется введение больших доз сильнодействующих анальгетиков. В отличие от этих заболеваний, при расслоении аорты боль не сопровождается сердечной или дыхательной недостаточностью. Важный диагностический признак – неодинаковый пульс на сонных, лучевых и бедренных артериях. АД часто повышено и, как и пульс, не одинаково на обеих руках. Важное дифференциально-диагностическое значение имеют признаки аортальной недостаточности, прежде всего аускультативные. Кроме того, дисфагия, ухудшение зрения, очаговая неврологическая симптоматика, гематурия, которые, однако, могут отсутствовать. Изменения на ЭКГ и активности ферментов не характерны. Диагноз устанавливают при выявлении расширения аорты на рентгенограмме и при визуализации её расслоения на ЭхоКГ, лучше чреспищеводной. В неясных случаях подтвердить диагноз позволяют магниторезонансная томография.
Необходимо подчеркнуть, что отсутствие жгучей нестерпимой боли не исключает возможности наличия рассматриваемых выше заболеваний. Боль может быть кратковременной, повторяющейся и иметь меньшую интенсивность, а при инфаркте миокарда иногда вообще отсутствовать (так называемый безболевой инфаркт миокарда)
II. Остро или подостро (давностью примерно до 1 мес) возникающей повторяющейся боли в области сердца меньшей выраженности, могут быть: впервые возникшая стенокардия или стенокардия Принцметала, острый перикардит, миокардит (реже), пневмоторакс, сухой плеврит (или острая пневмония с вовлечением плевры), медиастинит, трахеобронхит, а также травмы ребер и их хрящей слева и Herpes zoster.
При дифференциальной диагностике прежде всего необходимо разграничить коронарогенную боль, т. е. стенокардию и некоронорогенную – кардиалгию, и уточнить ее генез. Стенокардия обусловлена ишемией миокарда и отличается четко очерченными и довольно постоянными клиническими признаками.
В отличие от неё кардиалгия имеет значительно более разнообразные проявления. Боль ноющая, длительная, либо колющая (длится часами или даже несколько дней), возникает без видимой причины в покое либо связана с дыханием, кашлем, определенным движением или положением тела, приемом пищи, и, как правило, не купируется нитроглицерином. В части случаев боль сопровождается неспецифическими изменениями на ЭКГ, в том числе сегмента ST и зубца Т, которые связаны с основным заболеванием. Исключение ишемического генеза кардиалгии и возможности сочетания её с ИБС осуществляется с учетом динамики при клиническом наблюдении и данных холтеровского мониторирования ЭКГ, нагрузочных тестов и других дополнительных методов исследования.
При остром перикардите болевой синдром обусловлен главным образом воспалением соседней париетальной плевры. В связи с этим он обычно ярко выражен при инфекционных перикардитах, имеет значительно меньшую интенсивность или вообще отсутствует – при асептических. Его отличительными особенностями являются локализация боли за грудиной в нижней её части, иногда также пульсирующая боль в области надчревья и левого плеча вследствие раздражения небольшого цепторов диафрагмального нерва, и отсутствие иррадиации. Боль тупая, монотонная и, в отличие от ангинозной, длится часами и даже днями. Вследствие своего плевритического компонента она усиливается при глубоком дыхании, глотании, кашле, движениях и положении лежа, уменьшаясь в положении сидя с наклоном туловища кпереди. При объективном обследовании: - одышка;- подтянутые к груди колени, наклон туловища вперед;- увеличение около сердечной сумки, вследствие чего выбухание грудной клетки спереди, сглаживание межреберных промежутков;- перестаёт прощупываться верхушечный толчок (при наклоне – может прощупываться) ;- увеличение площади сердечной тупости;- резко ослаблены сердечные тоны (пульсации в области тупости обычно нет) ;- эхокардиография – ослабление пульсаторных движений сердца;- ЭКГ – снижение вольтажа;- набухание венозных стволов на шее (при вдохе они не спадаются как в норме, а набухают ещё больше) ;- происходит сдавление нижней полой вены, вследствие чего – увеличение печени;- резко повышено венозное давление;- при бурном развитии выпота могут быть явления коллапса.
Дифференциально-диагностическое значение имеют признаки основного заболевания, осложнением которого является перикардит, иногда – температурная реакция. Характерны шум трения плевры и, иногда – перикарда, конкордантные подъёмы сегмента ST дугой книзу на ЭКГ, а при накоплении экссудата – соответствующие признаки, особенно эхокардиографические. Необходимо иметь в виду, что асептический перикардит может быть ранним или поздним осложнением инфаркта миокарда.
ОБСЛЕДОВАНИЕ ПРИ ПОСТОЯННОЙ БОЛИ В ГРУДИ
Анамнез и физикальное исследование
В зависимости от полученных результатов: · ЭКГ· Рентгенография грудной клетки· КТ грудной клетки· Исследование ЖКТ· Рентгенография позвоночника, плечевых суставов, ребер· ЭхоКГ
Для кардиалгии при миокардитах различного генеза характерны локализация боли в области сердца, тупого ноющего или, наоборот, колющего характера, длительность (часами), отсутствие связи с физической нагрузкой и эффекта от прекращения движений и приема нитроглицерина. Дифференциально-диагностическое значение имеет связь заболевания с инфекцией или воздействием токсического вещества с соответствующими лабораторными изменениями в этот период. При наличии неспецифических изменений сегмента ST и зубца Т характерно их постепенное формирование и обратная динамика в течение нескольких дней, в отличие от проходящих в течение 2-10 минут ишемических эпизодов. Отрицательные результаты дают и другие методы выявления ишемии.
При острых заболеваниях органов дыхания боль обусловлена главным образом вовлечением в патологический процесс париетальной плевры, трахеи или крупных бронхов, тогда как легочная паренхима, висцеральная плевра лишены болевых рецепторов. Её отличительными особенностями являются локализация в проекции очага поражения или, при раздражении диафрагмального нерва, за грудиной в её нижней части, острый, колющий характер и связь с дыханием, движением, кашлем. При плеврите и плевропневмонии боль может усиливаться во время пальпации, сопровождается одышкой, повышением температуры тела и у ряда больных – признаками интоксикации. Характерны шум трения плевры и при пневмонии – соответствующие физикальные и рентгенологические изменения, а также сдвиги воспалительного характера в крови.
При медиастините боль также носит плевритический характер, однако её загрудинная локализация и испытываемое частью больных чувство стеснения или давления в груди требуют дифференциальной диагностики с инфарктом миокарда.
Спонтанный пневмоторакс часто можно заподозрить у больных бронхиальной астмой и эмфиземой легких. Однако он иногда развивается в отсутствии какого-либо заболевания легких. Это особенно характерно для молодых худощавых мужчин. При спонтанном пневмотораксе связь боли с дыханием и кашлем отмечается обычно только в начале заболевания. В дальнейшем смещение органов средостения может вызывать тупую постоянную боль в области грудины и шеи. Болевой синдром сопровождается одышкой, которая обычно беспокоит больше, чем боль, иногда сухим кашлем. Характерен выраженный цианоз;- бледное лицо, покрытое холодным потом;- пульс мягкий, нитевидный;- АД – низкое;- пораженная половина отстает в акте дыхания, выбухает;- сглаженные межреберные промежутки;- дыхание ослаблено или совсем не прослушивается;- при R-исследовании – отсутствие легочного рисунка, определяется край спавшего легкого, тень сердца и сосудов отклонена в противоположную сторону;- усиление одышки и боли свидетельствует о напряженном пневмотораксе, при нём показана экстренная плевральная пункция.
При остром трахеобронхите может отмечаться чувство жжения за грудиной, которое связано с кашлем и проходит при его купировании.
При Herpes zoster боль может за несколько дней предшествовать появлению сыпи, что затрудняет раннее установление её причины. Чаще она односторонняя и располагается в зоне иннервации межреберных нервов.
III. При хронической повторяющейся боли в области сердца, как и при острой, дифференциальную диагностику начинают с разграничения стенокардии и кардиалгии различного генеза. Склонившись в пользу диагноза стенокардии, переходят к уточнению её причины.
При пролапсе митрального клапана кардиалгия имеет такой же характер и, вероятно, генез, как и при нейроциркуляторной дистонии. Возможны также неспецифические изменения зубца Т и сегмента ST. Диагноз подтверждают данные эхокардиографии, а сопутствующую ИБС исключают по данным нагрузочных тестов.
Кардиалгия при ревмокардите имеет такой же характер, как при миокардите или нейроциркуляторной дистонии. Подтвердить диагноз позволяют связь развития или рецидива заболевания со стрептококковым фарингитом или тонзиллитом, температурная реакция, суставной синдром, признаки поражения эндокарда.
Системный васкулит. В пользу васкулита свидетельствуют признаки системного поражения сосудов нескольких бассейнов, особенности которого зависят от нозологической формы. Часто – клинические и лабораторные признаки воспаления.
Для кардиалгии при заболеваниях костно-мышечной системы и нервных структур характерны связь с определенными движениями плечевого пояса и туловища и усиление при пальпации отдельных точек грудной стенки. Боль чаще всего локализуется в местах сочленения хрящей ребер с грудиной и костными ребрами. Больных беспокоит острая колющая либо тупая ноющая боль, которая длится часами и даже днями. Возможно также чувство стеснения в груди вследствие спазма мышц. При осмотре характерна локальная пальпаторная болезненность грудной клетки в проекции этих сочленений, которая изредка сопровождается выраженными местными признаками асептического воспаления реберных хрящей в местах их прикрепления к грудине – припуханием, покраснением кожи и гипертермией. Этот симптомокомплекс носит название синдрома Титце.
IV. Заболевания пищеварительного тракта.
1) Жгучая загрудинная боль возникает при спазме пищевода, пептическом эзофагите и рефлюкс-эзофагите вследствие раздражения слизистой оболочки пищевода кислым желудочным соком. Она напоминает ангинозную боль, располагается за грудиной и в эпигастрии, иррадиирует в нижнюю челюсть, может купироваться нитроглицерином. Распознать эти заболевания позволяет связь боли с приемом пищи и её уменьшение после нескольких глотков воды или приема антацидов, а также наличие дисфагии.
При синдроме Меллори-Вейса (разрыв слизистой в месте перехода пищевода в желудок вследствие рвоты) интенсивная загрудинная боль возникает сразу после натуживания при длительной рвоте и сопровождается появлением в рвотных массах крови. Часто бывает при алкоголизме.
Жгучая боль за грудиной и в надчревной области может иметь место и при язвенной болезни желудка. Её особенностями являются появление примерно через 1 ч. после еды и купирование приемом молока или антацидов. Подтвердить диагноз болезней пищевода и желудка позволяет фиброгастроскопия.
Реже затруднения возникают при оценке боли в нижней части
грудины и надчревной области, появляющейся через 1-2 ч. после еды, что характерно для холецистита и холангита.
При грыже пищеводного отверстия диафрагмы боль или ощущение дискомфорта за грудиной возникает или усиливается сразу после еды, особенно при переходе в горизонтальное положение, ослабевая в положении стоя, при ходьбе, после отрыжки, рвоты, приема антацидов. Рентгенологическое исследование пищевода в горизонтальном положении подтверждает диагноз.
Неопределенная боль или ощущение дискомфорта за грудиной в её нижней части отмечается при кардиоспазме и подчас вызывает трудности при дифференциальной диагностике со стенокардией, так как хорошо купируется нитроглицерином. Заподозрить это заболевание позволяет связь боли с актом глотания (особенно если пища очень горячая или холодная) волнением и наличие дисфагии, которая является его раним признаком. Диагноз ставят после тщательного рентгенологического исследования.
V. Одной из причин кардиалгии являются психогенные состояния. Они в ряде случаев сопровождаются ощущением комка или стеснения за грудиной. Болевой синдром не имеет чёткой локализации, может быть очень интенсивным. Обычно сопровождается сердцебиением, одышкой, слабостью, тремором, возбуждением или тревогой. Боль обычно связана с эмоциональным напряжением, но не с физической нагрузкой, длится свыше 30 мин, волнообразно меняя свою интенсивность. Убежденность таких больных в наличии у них заболеваний сердца, несмотря на отсутствие объективных признаков, подчас приводит к их инвалидизации.
В заключении необходимо отметить, что правильная предварительная оценка болевого синдрома определяет в дальнейшем лечебную тактику и прогноз заболевания. Важнейшими для дифференциальной диагностики характеристикой боли в грудной клетке можно считать оценку длительности, глубины этого симптома, анализ провоцирующих факторов, обстоятельства купирования боли, локализацию и некоторые другие специфические признаки.
Необходимо помнить, что для подтверждения диагноза должен быть использован современный арсенал лабораторных, лучевых, функциональных, инструментальных и других методов исследования с учётом клинической ситуации.
Таким образом, своевременная дифференциальная диагностика болей в грудной клетке требует от врача достаточных теоретических знаний и владения методиками обследования больных.
Читайте также:

