Мицетома легких на кт
Обновлено: 10.05.2024
Мицетома (мадурская стопа, мадуромикоз, фикомицетома) - очаговое, хроническое, медленно прогрессирующее, часто безболезненное деструктивное заболевание, которое начинается в подкожной клетчатке и распространяется на соседние участки тела.
Что провоцирует / Причины Мицетомы:
Термин актиномицетома произошел от их возбудителя - актимицетов – бактерий, образующих ветвящийся мицелий. Когда причинными агентами являются грибы, то такой процесс называется эумицетома. Возбудители эумицетомы включают: Pseudoallescheria boydii, Madurella mycetomatis, Madurella griea, Exophiala jeanselnaei, Pyrenodueta romeroi, Leptosphaeria senegalensis, Neotestudine rosetee, Arthrographis kalrae, Fusarium spp., Corynespora, Polycitella, Cylindracapron, Curvularis и Acremonium. Возбудители актиномицетомы включают следующие аэробные актиномицеты: Actinomadura madurae, Actinomadura pelletierii, Streptomyces somaliensis, Nocardia brasiliensis, Nocardia asteroides, Nocardia otitis-caviarum, Nocardia transvalensis и Nocardia dassonvillei. Микроорганизмы, вызывающие мицетомы, отличаются географическим распространением, цветом друз и, возможны различия в клинических проявлениях, вызываемых ими патологических процессов.
Факторы риска - травматизация нижних конечностей при хождении босиком или в мало защищающей кожу обуви.
Патогенез (что происходит?) во время Мицетомы:
Мицетома возникает после проникновения в рану или ссадину почвы или прочего инфицированного субстрата (обычно разлагающиеся растительные остатки).
Характерны локальные поражения с отёками и множественные абсцессы со свищами.
Для ингаляционных поражений характерны поражения респираторного тракта.
Наиболее часты поражения стоп, возможно инфицирование ран любой части тела.
Иногда наблюдают вторичные поражения костей и бактериальные суперинфекции, часто заканчивающиеся летально.
Симптомы Мицетомы:
Ранние проявления – маленькие безболезненные папулы и узлы на подошве или тыле стопы, прогрессирующие в размере. Процесс быстрее развивается при актиномицетомах, чем при эумицетомах. Кожные проявления в виде отека, нарыва и формирования свищей. Когда процесс распространяется, подобные очаги наблюдают и в соседних частях. Старые свищевые ходы постепенно заживают и закрываются, но в других местах открываются новые. Таким образом, старые длительно протекающие мицетомы характеризуются множественными зажившими рубцами и свищами. После многих месяцев и лет течения возникает деструкция глубоких тканей, включая кости, что представлено как генерализованный отек, который, однако, в большинстве случаев остается безболезненным, исключая примерно 15% больных, обращающихся из-за болевого синдрома.
Заболевание прогрессирует как очаговые тканевые образования с формированием опухоли, участков нагноения и рубцов. Иногда формируется множество свищевых ходов, из которых выделяется гной с зернами. Инфекция никогда не распространяется гематогенно, однако может происходить распространение по лимфатическим путям - к региональным лимфатическим узлам и с последующим нагноением. Такие случаи требуют повторных хирургических вмешательств. Вовлеченные ткани могут также вторично загрязняться бактериями. Распространенность поражения мягких тканей лучше всего определять на магнитно-резонансной томографии (МРТ).
В костях через надкостницу масса зерен постепенно может переходить в костную ткань и костный мозг, и иногда в таких случается спонтанный патологический перелом. Рентгенологическое исследование определяет множественные остеомиелитические поражения, которое можно описать как полости и периостальные образования новой костной ткани. Также иногда наблюдают остеопороз, вызываемый давлением окружающих отечных тканей и атрофию. Вследствие хронического периостального фиброза суставы иногда тугоподвижны. При мицетомах черепа наблюдали диффузное истончение костей, вызванное давлением кожных образований и иногда трабекулы, в некоторых местах, хотя и очень редко, могут быть и небольшие области остеолиза.
Диагностика Мицетомы:
В типичных случаях предполагать наличие мицетомы позволяет следующая триада симптомов:
1. Плотные отеки.
2. Множественные свищевые ходы с гноем, содержащим зерна (друзы).
3. Типичная локализация на стопе.
Характерные зерна, выделяющиеся из свищей, имеют диаметр 0,2-3,0 мм и могут быть черные, белые, желтые, розовые и красные – в зависимости от возбудителя. Например, зерна видов Actinomyces, Nocardia, а также P. boydii – белые или желтоватые, тогда как Madurella образует черные зерна. Зерна бывает трудно рассмотреть прямо на стекле и требуется их фиксация в парафине и рассечение во многих местах. Окраска гематоксилином-эозином адекватно определяет зерна и хорошо подходит для диагностики. Окраска по Граму хорошо обнаруживает ветвящийся мицелий в актиномикотических друзах, а окраска по Гомори-Грокотт и Шифф-реакция определяет более широкий мицелий при эумицетомах. Образцы часто различаются по цвету, размерам, плотности и содержанию гематоксилина в зернах.
Более точный диагноз зависит от выделения культуры причинного микроорганизма – посева зерен. Зерна грибов насколько это возможно должны быть свободны от посторонних бактерий и. Клиновидная глубокая биопсия мицетомы позволяет получать хороший материал как для гистологического, так и культурального исследования. Перед помещением на питательную среду, зерна должны быть промыты в 70% спирте и несколько раз - в стерильном физиологическом растворе. Исследование биоптата предпочтительнее посева выделений из свищей, поскольку те могут содержать поверхностные микроорганизмы или быть мертвыми. Для первичного выделения актиномикотические зерна выращивают на среде Lowenstein-Jensen, а грибные – на кровяном агаре. Среда Сабуро без антибиотиков подходит для субкультур.
Обычно готовят две чашки: одна помещается при 37°С, а другая при 26°С. Характерные колонии должны развиваться в течение 10 дней.
Бактериальные колонии обычно гранулярные или как головки. В то же время грибковые колонии или бархатистые или пушистые. Дальнейшую идентификацию проводят при микроскопии грибов в лактофеноле синем и бактерий в окраске по Граму и Цилю-Нильсену. Серологическая диагностика доступна только в специализированных центрах.
Дифференциальная диагностика.
В эндемических районах безболезненные типичные подкожные уплотнения должны рассматриваться как вероятная мицетома с последующим исследованием даже при отсутствии свищей. В случаях, когда мицетома вовлекает кости, ее могут спутать с хроническим бактериальным остеомиелитом. Ботриомикоз – хроническая бактериальная инфекция, проявляющаяся как плотные фиброзные подкожные образования со свищами, и тоже напоминает мицетому, поскольку даже зерна обнаруживают в виде гноя в тканевых образцах. Ботриомикоз встречается более часто, чем мицетома, и при нем иногда в процесс вовлекаются и внутренние органы. Этиологическим агентом ботриомикоза являются различные грам-положительные кокки (стафилококки, стрептококки) и грам-отрицательные бактерии (E. coli, Pseudomonas spp., Proteus sp.). При отсутствии свищей мицетома должна быть дифференцирована от доброкачественных и злокачественных опухолей, холодных абсцессов или от гранулем, возникающих в области уколов.
Лечение Мицетомы:
Нужна образовательная программа, чтобы были обращения к врачу как можно раньше. Хирургические лечение, которое все еще предпочитают некоторые врачи, обычно ведет к немедленному рецидиву или искаженным результатам относительно безопасности жизни. Мицетома во всех ее стадиях может поддаваться только консервативной терапии или в комбинации с локальным хирургическим вмешательством. В хирургических вмешательствах проводят только операции по уменьшению объема, а ампутации и дизартикуляции должны быть исключены. Успех терапии зависит не только от разницы между актиномицетомами и эумицетомами, но и также от видов возбудителя.
Во всех случаях актиномицетомы используют комбинации двух препаратов. Одни из них всегда стрептомицина сульфат в дозе 14 мг/кг ежедневно в течение одного месяца и через день в дальнейшем. У больных с мицетомой, вызванной A. madurae, применяют дапсон перорально в дозе 1,5 мг/кг утром и вечером. При мицетомах, обусловленных S. somaliensis тоже проводят лечение сначала дапсоном, но при отсутствии результата после 1 месяца меняют на ко-тримоксазол (бисептол) в таблетках 23 мг/кг/день за два приема. Мицетомы, обусловленные A. pelletierii лучше отвечает на стрептомицин и ко-тримоксазол, то же относится к N. brasiliensis. Тем не менее, некоторые мицетомы, вызываемые Nocardia, в Америке лечат ко-тримоксазолом и дапсоном. Амикацин является препаратом второй линии, что связано с имеющимися побочными эффектами. Лечение состоит в введении 15 мг/кг/день за два приема – 3 недели и бисептол 35 мг/кг/день – 5 недель. Цикл повторяют дважды, и редко когда требуется проведение третьего курса. Эумицетома, вызванная M. mycetomatis часто отвечают на кетоконазол 200 мг 2 раза в день и оперативные местные очистки. Имеются данные об успешном применении итраконазола 200 мг 2 раза в день. Редкие случаи мицетом, вызванные Acremonium fasciforme, Aspergillus flavus или Fusarium хорошо отвечают на итраконазол в дозе 200 мг 2 раза в день. Внутривенное введение липосомального амфотерицина В использовали при мицетомах, обусловленных M. grisea и Fusarium spp. В общей дозе 3,5 г и c максимальной дневной дозой 3 мг/кг. В описанном случае была получена только временная ремиссия.
Во всех случаях медикаментозной терапии лечение продолжали не менее 10 мес. Хотя побочные эффекты и редки, больным в зависимости от выбора лекарственного препарата надо регулярно делать общие клинические анализы крови, мочи, определять биохимические показатели функции печени.
Течение и прогноз
Определяются локализацией и распространённостью процесса. Течение хроническое, длится 10–20 лет.
Поражения стопы или кисти часто приводят к ампутации. Смерть наступает от сепсиса или интеркуррентного заболевания.
Профилактика Мицетомы:
Ношение обуви, надёжно защищающей стопы от мелких травм. Своевременная обработка мелких травм 5% спиртовым р-ром йода или другими дезинфицирующими препаратами.
К каким докторам следует обращаться если у Вас Мицетома:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Мицетомы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
а) Терминология:
1. Аббревиатура:
• Аллергический бронхолегочный аспергиллез (АБЛА)
2. Определение:
• АБЛА: хроническое воспаление и повреждение дыхательных путей у пациентов с гиперчувствительностью к антигенам Aspergillus:
о Аллергический ответ на вдыхание спор аспергилл
о Обычно страдают пациенты с бронхиальной астмой и муковисцидозом
• Аллергические бронхолегочные микозы: хроническое воспаление/повреждение вследствие гиперчувствительности к другим грибам
• Серологический АБЛА (АБЛА-С): легкая форма заболевания с позитивными серологическими проявлениями и другими критериями, но без бронхоэктазов
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический признак:
о Центральные бронхоэктазы и слизистые пробки у пациента с астмой
• Локализация:
о Центральные бронхоэктазы без изменений со стороны периферических дыхательных путей
о Преимущественное поражение верхних долей
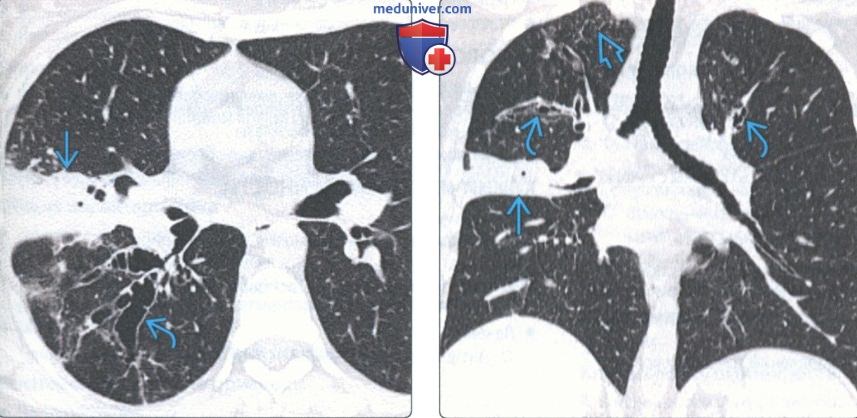
(Слева) На аксиальной КТВР у женщины 38 лет с аллергическим бронхолегочным аспергил-лезом определяются выраженные центральные бронхоэкта-зы в нижней доле правого легкого на фоне субсегментарнопо ателектаза верхней доли правого легкого.
(Справа) На корональной КТ без КУ у этой же пациентки определяются центральные бронхоэктазы в верхних долях обоих легких в сочетании с утолщением стенок бронхов, субсегментарным ателектазом верхней доли правого легкого и минимальным правосторонним апикальным бронхиолитом. Поражение легких может проявпяться ателектазом, консолидацией, или слизистыми пробками.
4. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТ/КТВР: метод выбора
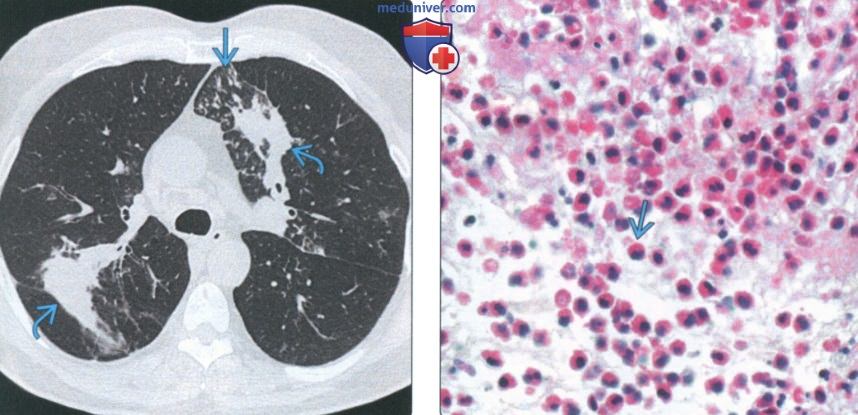
(Слева) На аксиальной КТВР у пациента с аллергическим бронхолегочным аспергиллезом в верхних долях обоих легких визуализируются участки консолидации неправильной формы, окруженные центрилобулярными микроузелками.
(Справа) На микрофотографии с большим увеличением (окраска гематоксилин-эозином) образца тканей, полученного у пациента с бронхолегочным аспергиллезом, определяются множественные эозинофилы в легочной ткани, цитоплазма которых окрашена в характерный красный цвет.
в) Дифференциальная диагностика аллергического бронхолегочного аспергиллеза:
1. Муковисцидоз:
• АБЛА обнаруживается у (вплоть до) 15% пациентов с муковисцидозом
• Положительная потовая кожная проба на хлориды
• Аналогичное распределение бронхоэктазов
2. Первичная дискинезия ресничек:
• Нарушение мукоцилиарного клиренса предрасполагает к рецидивирующим инфекциям и формированию бронхоэктазов
• Синдром Картагенера: у 50% пациентов
• Бронхоэктазы преимущественно в базальных отделах легких
3. Врожденная атрезия бронхов:
• Сосудистое нарушение со стороны дыхательных путей в раннем внутриутробном периоде
• Очаговая непротяженная атрезия дыхательных путей
• Мукоцеле дистальнее атрезии:
о Округлые, овоидные, или вытянутые ветвящиеся затемнения
• Зоны повышенной пневматизации легочной ткани вокруг патологических очагов
4. Постинфекционные бронхоэктазы:
• Рецидивирующие легочные инфекции
о Бактериальные, микобактериальные, вирусные
• Преходящая дисфункция ресничек и нарушение выведения слизи с последующим повреждением дыхательных путей
5. Иммунодефицит:
• Вирус иммунодефицита человека (ВИЧ)/синдром приобретенного иммунного дефицита (СПИД)
• Выраженность иммунодефицита варьирует
• Рецидивирующие легочные инфекции, приводящие к появлению бронхоэктазов
6. Синдром Вильямса-Кэмпбелла:
• Редкое врожденное заболевание, характеризующееся недостаточностью хрящевой ткани субсегментарных бронхов
• Бронхоэктазы ограничены бронхами 4, 5, и 6 уровня
7. Бронхоцентрический гранулематоз:
• Воспалительная реакция, характеризующаяся формированием некротических гранулем по ходу бронхов и бронхиол
• Может наблюдаться у пациентов с АБЛА или как реакция на инфекцию
• Напоминает АБЛА, но преимущественно поражает дистальные дыхательные пути
• Может проявляться объемным образованием, консолидацией, или ателектазом
9. Эндобронхиальное новообразование:
• Слизистая пробка дистальнее медленно растущей опухоли:
о Карциноид, гамартома, рак легкого
• Опухоль обычно односторонняя и поражает один долевой или сегментарный бронх
10. Обструкция дыхательных путей инородным телом:
• Большинство инородных тел рентгенонегативны
о Ищите рентгеноконтрастное инородное тело или бронхолит
• Поражение сегментарного или долевого бронха с одной стороны
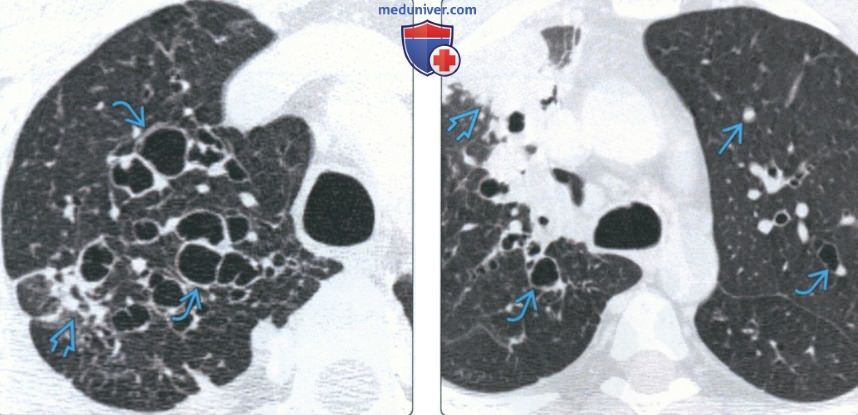
(Слева) На аксиальной КТВР у пациента с бронхолегочным аспергиллезом определяются варикозные бронхоэктазы в верхней доле правого легкого с вовлечением сегментарных и субсегментарных бронхов, на фоне нарушения архитектоники прилежащей легочной ткани, обусловленного хроническим заболеванием легких.
(Справа) На аксиальной КТВР у пациента с аллергическим бронхолегочным аспергиллезомвизуализируются центральные бронхоэктазыв верхних долях обоих легких с небольшими слизистыми пробками. Определяется плотный участок консолидации в передних отделах верхней доли правого легкого (пневмония).
г) Патология:
1. Общая характеристика:
• Этиология:
о Стимуляция антигенами Aspergillus fumlgatus:
- Реакция гиперчувствительности 1 типа, обусловленная IgE:
↑ уровень IgE, A. Fumigatus-IgE, и A. Fumigatus-IgG
- Реакция 3 типа (lg-обусловленная) и 4 типа (клеточно-обусловленная)
о Другие грибы: аллергический бронхолегочный микоз
• Генетика:
о Высокая частота генотипов HLA-DR2 и HLA-DR5
• Эпидемиология:
о До 6% пациентов с бронхиальной астмой страдают АБЛА о АБЛА имеется у 2-15% пациентов с муковисцидозом
2. Стадирование, градации, классификация аллергического бронхолегочного аспергиллеза:
• Существует несколько диагностических критериев, постоянно дорабатываемых
• Критерии Международного Общества Микологии Человека и Животных (ISHAM) требуют валидации и дальнейшего усовершенствования:
о Обязательные: обязательно должны присутствовать оба критерия:
- Положительная немедленная кожная гиперчувствительность на антигены Aspergillus или ↑ уровни IgE к A. Fumigatus
- ↑ общий уровень IgE >1000 МЕ/мл
о Другие: должны присутствовать как минимум два:
- Положительная реакция на преципитирующие сывороточные антитела IgG к A. Fumigatus
- Затемнения в легких, сопоставимые с АБЛА
- Общий уровень эозинофилов > 500 клеток/мкл
• Клинические стадии:
о Стадия I: острая
о Стадия II: ремиссия
о Стадия III: обострение
о Стадия IV: кортикостероид-зависимая астма
о Стадия V: пневмофиброз
• Рентгенологические стадии:
о Стадия I: АБЛА-С
о Стадия II: АБЛА с бронхоэктазами
о Стадия III: АБЛА с высокоплотной слизью
о Стадия IV: АБЛА с хроническим плевропульмональным фиброзом
3. Микроскопия:
• Уплотненные слизистые бляшки, содержащие грибки рода Aspergillus и эозинофилы:
о Грибки Aspergillus: ветвящиеся под углом 45° гифы
• Отсутствие инвазии эпителия бронхов
• Эозинофильная пневмония
• Бронхоцентрический гранулематоз: некротизирующее гранулематозное воспаление с деструкцией стенок мелких бронхов и бронхиол
• Другие варианты: гранулематозный и экссудативный бронхиолит, липоидная пневмония, лимфоидная интерстициальная пневмония, васкулит, облитерирующий бронхиолит
д) Клинические особенности:
2. Течение и прогноз:
• Рецидивирующий АБЛА может приводить к обширным бронхоэктазам и пневмофиброзу:
о В 35% случаях АБЛА протекает бессимптомно, но может приводить к повреждению легких
• Биопсия легкого обычно не требуется для установления диагноза
• АБЛА может рецидивировать у пациентов с муковисцидозом после трансплантации легкого
3. Лечение:
• Оральные кортикостероиды остаются основой терапии; может потребоваться длительное лечение
• Противогрибковые препараты: снижение количества грибков и антигенной нагрузки с целью уменьшения воспалительного ответа
• Лечение моноклональными антителами (к IgE) может потенциально приводить к положительному эффекту
• Аллергический грибковый синусит: вначале хирургическое лечение, затем лечение оральными кортикостероидами, поддерживающая терапия
е) Диагностическая памятка. Следует учесть:
• АБЛА у пациентов с астмой и центральными верхнедолевыми бронхоэктазами, особенно в сочетании с мягкоткаными и высокоплотными слизистыми бляшками
Видео изменения на рентгенограмме и КТ при аспергиллезе, пневмоцистной пневмонии при ВИЧ (СПИД)
Редактор: Искандер Милевски. Дата обновления публикации: 30.12.2021
Аспергиллома и туберкулома легкого. Признаки аспергилломы легкого.
Туберкулома рентгенологически иногда напоминает грибковое заболевание легких — аспергиллому. Поводом для ошибочного диагноза в этих случаях является сравнительно частое развитие данного вида висцерального микоза на фоне туберкулезных изменений в легких. Как известно, плесневые грибы чаще всего принадлежат к семейству Aspergillus. Обычно они поселяются и развиваются в санированных кавернах, бронхоэктазах, в зоне пневмосклероза, образующихся часто после длительной антибактериальной терапии.
При изучении анамнеза 72 больных аспергиллезом, наблюдавшихся в нашей клинике и других лечебных учреждениях, оказалось, что почти у 2/3 из них этот процесс возник в остаточных посттуберкулезных кавернах в легких, а в остальных случаях ему предшествовали неспецифические воспалительные изменения, рак и другие заболевания органов дыхания.
Рентгенологически аспергиллома действительно напоминает туберкулому, так как имеет вид большей частью солитарного шаровидного или овальной формы образования диаметром от 1,5 до 5—9 см, располагающегося преимущественно в верхушечно-задних сегментах легких. Дифференциальный диагноз особенно затрудняется при сочетании аспергилломы и активного туберкулеза легких. В таких случаях патологические процессы могут локализоваться в одном и том же легком, по в разных его долях, по их можно обнаружить и в разных легких.
Вместе с тем ряд признаков отличает аспергиллому от туберкуломы. К ним относятся прежде всего некоторые клинические симптомы, скорее наблюдаемые при аспергилломе: хроническое, порой волнообразное течение, кашель с выделением слизисто-гнойной или гнойной мокроты, иногда с примесью крошковидных или пушистых комочков коричневого или темно-зеленого цвета с запахом плесени, субфебрильная или фебрильная температура. Весьма характерным признаком являются, кроме того, упорные кровохарканья, а иногда и легочные кровотечения, которые на нашем материале встречались более чем в 60% случаев. Между тем при туберкуломе они наблюдаются значительно реже.
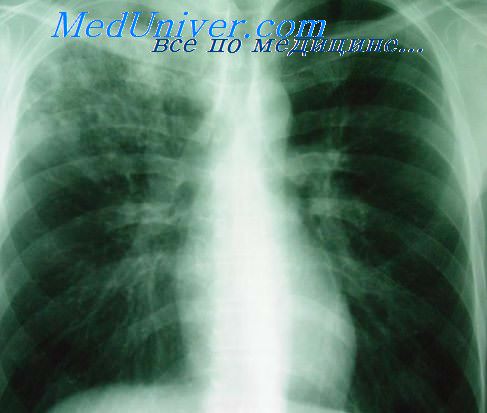
Такое осложнение при аспергилломе, обусловленное образованием плесневыми грибами фибринолитической киназы и повышенной проницаемостью сосудов в аспергиллезнои гранулеме, не сопровождается в отличие от туберкуломы бацилловыделением, появлением зоны перифокалыюго воспаления и новых очагов в легких.
Весьма характерна и рентгенологическая картина аспергилломы, представляющаяся на рентгенограмме, а еще более отчетливо на томограмме в виде шаровидного или овального негомогенпого образования пористой или губчатой структуры, иногда с элементами обызвествления. Между аспергилломой, представляющей собой более или менее компактный клубок разветвленных волокон, состоящих из нитей мицелия гриба, т. е. биссусом и стенкой полости, в которой он располагается, определяется полоска воздуха различной ширины и протяженности в виде нимба, венчика, серпа, полумесяца и т. д.
Нередко такой грибковый шар окружен воздухом со всех сторон и тогда он перемещается при изменении положения тела больного (симптом погремушки). При свободной проходимости бронха, дренирующего аспергиллому, во время бронхографии удается заполнить ее контрастным веществом, которое при этом обволакивает грибковый шар, а при небольшой его величине располагается в нижней части полости, оттесняя грибковые массы вверх (симптом поплавка).
Весьма важное диагностическое значение приобретает повторное обнаружение аспергилл в мокроте, в смывах из бронхов или в аспирате, полученном непосредственно из очага поражения. При этом грибы могут быть выявлены в нативных и окрашенных по Граму или метиленовым синим препаратах, а также при посеве на среды Сабуро и Чапека. Полученная при этом культура грибов позволяет определить их принадлежность к тому или иному их виду (Aspergillus fumigatus, niger и др.).
У больных аспергилломой определяются также положительные серологические реакции со специфическими антигенами из аспергиллов (реакции преципитации по Ouchterlony, связывания комплемента, пассивной гемагглютинации). При паличии всех этих или большинства признаков диагноз аспергилломы становится убедительным даже при сопутствующем активном деструктивном туберкулезе легких и бацилловыделении. Следует также учесть, что специфическая антибактериальная терапия, оказывающая благоприятное воздействие на изменения туберкулезного характера, не влияет на аспергиллому. Между тем при применении противогрибкового антибиотика — амфотерицина В — или при ингаляции аэрозолей натриевой соли нистатина или леворина удается, правда, лишь в отдельных случаях, наблюдать уменьшение размеров аспергилломы или даже ее исчезновение.
- Вернуться в оглавление раздела "Пульмонология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Аспергиллома лёгкого – это шаровидное образование, сформированное разрастающимся и переплетающимся мицелием плесневых грибов аспергилл, который заполняет бронхоэктазы и полости лёгочной паренхимы. Проявляется кашлем с кровохарканьем, незначительной одышкой, общей интоксикацией. Нередко патология протекает скрыто. Выявляется с помощью рентгенографии, КТ лёгких, лабораторных методов диагностики, патоморфологического исследования биопсийного и резецированного материала. Аспергиллома удаляется оперативным путём, после операции применяется консервативная антифунгальная терапия.
МКБ-10
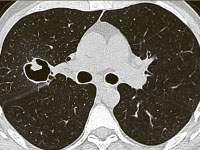

Общие сведения
Аспергиллома (мицетома) лёгкого характеризуется сапрофитным неинвазивным внутриполостным ростом колонии микромицетов. В ряде случаев наличие грибного шара причиняет существенный вред здоровью носителя. У половины больных патология протекает бессимптомно и является случайной находкой при рентгеновском исследовании. 50-70% пациентов беспокоит кровохарканье, приблизительно у трети из них развиваются жизнеугрожающие лёгочные кровотечения. Чаще всего (в 40-90% случаев) аспергиллома формируется на фоне посттуберкулёзных изменений органов дыхания, реже – (1-15%) в интактной ткани лёгкого. Мужчины болеют чаще женщин. У детей такая форма аспергиллёза не встречается.

Причины
Аспергиллома развивается в результате жизнедеятельности плесневых грибов рода Aspergillus. Эти микромицеты распространены повсеместно. Они обитают в почве, играют определённую роль в порче некоторых продуктов питания, используются в пищевой и фармацевтической промышленности. Аспергиллы присутствуют в помещениях и во внешней среде и попадают в дыхательную систему аэрогенным путём. Они являются условно-патогенными возбудителями и вызывают заболевание при определённых обстоятельствах. Развитию патологического процесса способствует снижение функции иммунитета, возникающее при длительном лечении кортикостероидами, цитостатиками, лучевой терапии.
Предпосылкой для формирования мицетомы аспергиллёзной этиологии является наличие полостей любого генеза в ткани лёгкого размером не менее 2 см в диаметре. Грибы колонизируют санированные туберкулёзные каверны, легочные кисты и бронхоэктазии, занимают остаточные полости у больных саркоидозом, гистиоцитозом, некоторыми пневмокониозами. Авторы научных статей в области практической пульмонологии и инфектологии описывают немногочисленные случаи роста аспергиллом в распадающихся раковых опухолях, а также в просвете здорового бронха.
Патогенез
При вдыхании в респираторный тракт человека попадают частицы пыли, содержащие споры аспергилл. Они оседают в бронхоэктазах, бронхиальных кистах или кавернах и прорастают. Микромицеты выделяют протеолитические ферменты, частично разрушающие клетки эпителия, выстилающего полость изнутри. Развивается слабый воспалительный процесс. Плесневые грибы питаются клеточным детритом, растут и размножаются. Аспергиллома постепенно увеличивается в размерах. Разрастаясь, патологическое образование может повредить кровеносный сосуд и явиться причиной лёгочного кровотечения.
Мицетоме обычно свойственен внутриполостной рост без повреждения окружающих паренхиматозных тканей. Разрастание массы гриба может привести к полной обтурации бронха и гибели аспергилл из-за дефицита кислорода. При значительном снижении иммунитета активное размножение патогенов нередко провоцирует развитие инвазивного лёгочного аспергиллёза.
Морфологически аспергиллома лёгкого представляет собой крупное шаровидное или несколько вытянутое овальной формы образование, просвет которого неоднородно заполнен рыхлой крошащейся коричневой массой, представленной мицелием грибов и клеточным детритом.
Классификация
Встречаются одиночные и множественные аспергиллёзные мицетомы. Процесс может быть односторонним или распространяться на оба лёгких. В больших полостях и крупных бронхах могут локализоваться один или несколько грибных шаров. В литературе часто встречается разделение образований на простые и сложные, но современные медицинские руководства рекомендуют классифицировать патологию следующим образом:
- Простая аспергиллома. Заполняет тонкостенную кисту и характеризуется минимальной воспалительной реакцией прилежащей паренхимы лёгкого.
- Хронический кавитарный аспергиллёз лёгких. Стенки полостного образования, содержащего гифы грибов, неравномерно утолщены, присутствуют явные признаки воспаления и реакция плевры. Процесс носит множественный характер. Происходит увеличение количества и размеров инфильтратов.
Симптомы аспергилломы лёгкого
В течение длительного периода времени локализованная в лёгком аспергиллома протекает бессимптомно. Она выявляется случайно при профилактическом осмотре. По мере роста образования присоединяется упорный кашель с зеленоватой хлопьевидной мокротой и прожилками крови в ней. Нередко возникает лёгочное кровотечение. Симптомы общей интоксикации выражены слабо. Температура тела может эпизодически подниматься до субфебрильных значений, присутствуют умеренная слабость и незначительное постепенное снижение массы тела.
Вторичное инфицирование мицетомы бактериальной микрофлорой сопровождается фебрильной лихорадкой с ознобами, потливостью. Учащается кашель, мокрота приобретает грязно-бурый оттенок. Появляются усиливающиеся на вдохе боли в груди, одышка при небольшой физической нагрузке, нарастают признаки интоксикации. Аналогичная клиническая картина характерна для многих первичных лёгочных процессов. Симптомы аспергилломы часто сложно отличить от проявлений фоновых заболеваний.
Осложнения
Иногда (примерно в 10% случаев) аспергиллома регрессирует спонтанно. Однако выжидательная тактика ведения пациентов с данной патологией не применяется из-за высокого риска развития опасных осложнений. Стенка мицетомы хорошо кровоснабжается, и мицелий гриба в процессе роста повреждает сосуды.
У большинства больных с такого рода лёгочными образованиями со временем появляется кровохарканье. Массивное лёгочное кровотечение возникает приблизительно у одной трети пациентов и нередко приводит к летальному исходу. Другим грозным осложнением патологического процесса является прогрессирование аспергиллёза, развитие инвазивной формы болезни с высокой (до 90%) летальностью.
Диагностика
Аспергиллома обычно возникает на фоне другой персистирующей лёгочной патологии или её последствий. Диагностический поиск осуществляют пульмонологи совместно с инфекционистами. Иногда данную форму аспергиллёза сложно отдифференцировать от туберкуломы или новообразования лёгкого, и в диагностике принимают участие фтизиатры и онкологи. При сборе анамнеза учитывается профессиональная деятельность пациента и наличие хронических пульмонологических болезней. При осмотре и физикальном обследовании выявляются признаки фонового заболевания. Окончательный диагноз устанавливается на основании:
- Лучевых методов. На рентгенограммах и КТ легких определяются одиночные или множественные шаровидные тени, расположенные чаще в верхних долях с одной или обеих сторон. Патогномоничным признаком мицетомы является симптом полумесяца – наличие полоски воздуха, отделяющей большую часть грибной массы от стенки полости. При перемене положения тела больного наблюдается внутриполостное перемещение образованного аспергиллами шара – симптом погремушки.
- Иммунологических тестов. Антитела к аспергиллам – иммуноглобулины G ‒ выявляются в сыворотке крови большинства пациентов с аспергилломой лёгкого. Исключение составляют больные, длительно получающие лечение кортикостероидными гормонами. У них сывороточные антитела часто не обнаруживаются.
- Микроскопии и культуральной диагностики. Являются точными, но не всегда информативными методами диагностики. При микроскопическом исследовании мокроты и (или) промывных вод бронхов иногда обнаруживаются фрагменты гифов аспергилл. Посев биологического материала на питательные среды только в половине случаев даёт рост колоний микромицетов.
- Гистологического исследования. Забор биопсийного материала осуществляется во время бронхоскопии или трансторакальным доступом. Резецированные участки лёгкого с шаровидными образованиями также подвергаются морфологическому исследованию. Микроскопически обнаруживаются скопления грибов с характерным ветвящимся под острым углом мицелием.

КТ ОГК. Полостное объемное образование в нижней доле правого легкого, частично заполненное грибковыми массами.
Лечение аспергилломы лёгкого
Из-за риска возникновения лёгочного кровотечения аспергиллома подлежит хирургическому удалению. Объём оперативного вмешательства зависит от размеров и количества образований, характера фонового процесса. Обычно вместе с мицетомой удаляется поражённая доля лёгкого. Односторонний процесс с наличием множественных аспергиллом, с выраженными клиническими проявлениями, рецидивирующим кровохарканьем является показанием для пульмонэктомии.
В последние годы всё чаще выполняются органосохраняющие краевые резекции лёгкого, сегментэктомии, лобэктомии. Проводятся щадящие видеоторакоскопические операции. В послеоперационном периоде назначаются фунгицидные препараты и иммуномодуляторы.
Прогноз и профилактика
Прогноз во многом зависит от тяжести течения основного заболевания и состояния иммунитета. Здоровые иммунокомпетентные лица после щадящего хирургического лечения полностью выздоравливают. Большой объём операции (лобэктомия, пульмонэктомия) на фоне сниженного лёгочного резерва приводят к появлению дыхательной недостаточности и инвалидизации пациента. Смерть от массивного лёгочного кровотечения наступает у больных с нелеченой аспергилломой в 2-14% случаев.
Профилактические меры сводятся к регулярному рентгенологическому обследованию пациентов, страдающих хроническими заболеваниями дыхательной системы, и своевременному лечению фоновых процессов.
1. Лискина И.В. Аспергиллома легкого / И.В. Лискина, С.Д. Кузовкова // Международный медицинский журнал. – 2011 - №4.
2. Клинико-иммунологические особенности неинвазивного аспергиллеза легких: Автореферат диссертации/ Павленко Т.Г. – 2008.
3. Аспергиллез легких: клинические формы, диагностика, лечение/ Гаврисюк В.К., Кривец В.А.//Украинский пульмонологический журнал. – 2015 - №4..
Читайте также:

