Микотический дерматит у ребенка
Обновлено: 25.04.2024
Грибковый дерматит — инфекционное дерматологическое заболевание. Возбудитель болезни — патогенные или условно-патогенные грибки, которые часто активизируются при ослаблении иммунитета. Инфекция встречается и у детей, и у взрослых [1] .
Классификация заболевания
Болезнь в зависимости от этапа присоединения инфекции может быть первичной или вторичной [2] :
- Первичный дерматит — дерматомикоз. В эту группу входят разноцветный лишай, кандидоз, дерматофитии.
- Вторичный дерматит. Развивается как осложнение любой другой формы, когда к дерматиту присоединяется грибковая инфекция.
Симптоматика обеих форм сходна, но подход к лечению может отличаться. Если грибковый дерматит первичен, необходимо воздействовать прицельно на грибок. При вторичном инфицировании важно устранить все типы возбудителей.
Для подавления неприятных симптомов используются универсальные средства на основе глюкокортикостероидов.
Признаки грибкового дерматита
Болезнетворные грибки могут поражать поверхность кожи, слизистые оболочки, волосистую часть головы. Инфекция сопровождается специфическими симптомами [2] .
Основные среди них:
- кожный зуд;
- болезненность при прикосновении;
- шелушение кожи;
- отечность.
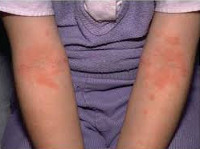
На пораженных участках формируются очаги воспаления. Они, как правило, круглой или овальной формы с четко очерченными краями [1] . Очаги могут быть покрыты пузырьками, серо-желтыми корочками. Возможно образование трещин. Кровоточащих ран нет.
Методы лечения грибкового дерматита
Основная задача при терапии дерматомикозов и вторичного грибкового дерматита — устранение возбудителя. Для прицельной борьбы с патогенными грибками используются средства местного действия. При осложнениях необходима комплексная терапия. Пациенту назначаются антимикотические антибиотики системного действия [4] . При комплексном подходе риск рецидивов болезни сводится к минимуму. В дальнейшем для профилактики повторного заражения потребуется придерживаться превентивных мер.
Акридерм ГК при грибковом дерматите
Мазь и крем для наружного применения Акридерм ГК способствуют снятию от симптомов грибковой инфекции [5] , [6] . В препаратах сразу три действующих компонента [5] , [6] :
- бетаметазон — синтетический глюкокортикостероид;
- гентамицин — антибиотик аминогликозидного ряда;
- клотримазол — синтетическое противогрибковое средство.
- омбинированный состав мази и крема обеспечивает комплексное действие:
- предотвращает размножение патогенных грибков и бактерий;
- бережно снижает зуд и жжение;
- подавляет воспалительные процессы;
- уменьшает отечность.
Акридерм ГК одновременно воздействует на причину как первичных, так и вторичных грибковых дерматитов, а также способствует устранению неприятных симптомов. Препарат в форме мази используется при хроническом воспалении, а в форме крема – при остром и подостром [7] .
Для лечения грибкового дерматита препарат Акридерм ГК наносится на чистую кожу тонким слоем два раза в день — утром и вечером. Минимальная продолжительность терапии при дерматомикозе стоп — 2 недели, максимальная — 4 недели. Препарат разрешен к применению с 18 лет. С осторожностью и под строгим контролем возможно использование с двухлетнего возраста. [5] , [6]
Как ухаживать за кожей при грибковом дерматите
Для профилактики рецидивов болезни специалисты рекомендуют избегать гипергидроза — повышенной потливости и чрезмерной сухости кожи. Важно соблюдать правила личной гигиены и использовать средства с щадящими составами. При склонности к грибковым инфекциям требуется скорректировать рацион питания, сведя к минимуму потребление простых углеводов. [8] Соблюдение этих правил способствует сохранению красоты и здоровья кожи.
Информация о препаратах, представленная на сайте, не должна использоваться для самостоятельной диагностики и лечения заболеваний и не может служить заменой очной консультации врача.
© 2022 "АКРИХИН". Все права защищены. Использование любых материалов и данных сайта разрешается только с письменного согласия администрации сайта.
Атопический дерматит у детей – это воспалительное заболевание кожи хронического рецидивирующего течения, возникающее в раннем детском возрасте вследствие повышенной чувствительности к пищевым и контактным аллергенам. Атопический дерматит у детей проявляется высыпаниями на коже, сопровождающимися зудом, мокнутием, образованием эрозий, корок, участков шелушения и лихенизации. Диагноз атопического дерматита у детей основан на данных анамнеза, кожных проб, исследования уровня общего и специфических IgE. При атопическом дерматите у детей показаны диета, местная и системная медикаментозная терапия, физиолечение, психологическая помощь, санаторно-курортное лечение.
МКБ-10
Общие сведения
Атопический дерматит является самым ранним и наиболее частым проявлением реакции гиперчувствительности организма на действие аллергенов окружающей среды: на его долю приходится 80-85% случаев аллергии у детей раннего возраста. Как правило, атопический дерматит у ребенка проявляется уже в течение первого года жизни; может протекать с периодическими обострениями и временным стиханием кожных проявлений до пубертатного периода и даже сохраняться в зрелом возрасте.
Проблема атопического дерматита у детей, в виду своей актуальности, нуждается в пристальном внимании со стороны педиатрии, детской дерматологии, аллергологии-иммунологии, детской гастроэнтерологии, диетологии.

Причины
Возникновение атопического дерматита у детей обусловлено комплексным взаимодействием различных факторов окружающей среды и генетической предрасположенности к аллергическим реакциям. Атопическое поражение кожи обычно возникает у детей с наследственной склонностью к развитию аллергических реакций. Доказано, что риск развития атопического дерматита у детей составляет 75-80% при наличии гиперчувствительности у обоих родителей и 40-50% - при атопии у одного из родителей.
К более частому развитию атопического дерматита у детей приводит гипоксия плода, перенесенная во внутриутробном периоде или во время родов. В первые месяцы жизни ребенка симптомы атопического дерматита могут быть вызваны пищевой аллергией вследствие раннего перевода на искусственные смеси, неправильного введения прикорма, перекармливания, имеющихся нарушений процесса пищеварения и частых инфекционно-вирусных заболеваний. Атопический дерматит чаще возникает у детей с гастритом, энтероколитом, дисбактериозом, гельминтозами.
Нередко к развитию атопического дерматита у детей приводит чрезмерное потребление высокоаллергенных продуктов матерью в период беременности и лактации. Пищевая сенсибилизация, связанная с физиологической незрелостью пищеварительной системы и особенностями иммунного ответа новорожденного, оказывает значительное влияние на формирование и последующее развитие всех аллергических заболеваний у ребенка.
Причинно-значимыми аллергенами могут выступать пыльца, продукты жизнедеятельности домашних клещей, пылевой фактор, бытовая химия, лекарственные средства и др. Спровоцировать обострение атопического дерматита у детей могут психоэмоциональное перенапряжение, перевозбуждение, ухудшение экологической ситуации, пассивное курение, сезонные изменения погоды, снижение иммунной защиты.
Классификация
В развитии атопического дерматита у детей различают несколько стадий: начальную, стадию выраженных изменений, стадию ремиссии и стадию клинического выздоровления. В зависимости от возраста манифестации и клинико-морфологических особенностей кожных проявлений выделяют три формы атопического дерматита у детей:
- младенческую (с периода новорожденности до 3 лет)
- детскую – (с 3 до 12 лет)
- подростковую (с 12 до 18 лет)
Эти формы могут переходить в одна в другую или заканчиваться ремиссией с уменьшением симптомов. Различают легкое, средней степени и тяжелое течение атопического дерматита у детей. Клинико-этиологические варианты атопического дерматита по причинно-значимому аллергену включают кожную сенсибилизацию с преобладанием пищевой, клещевой, грибковой, пыльцевой и другой аллергии. По степени распространенности процесса атопический дерматит у детей может быть:
- ограниченным (очаги локализуются в одной из областей тела, площадь поражения не >5% поверхности тела)
- распространенным/диссеминированным (поражение - от 5 до 15% поверхности тела в двух и более областях)
- диффузным (с поражением практически всей кожной поверхности).
Симптомы
Клиническая картина атопического дерматита у детей достаточно многообразна, зависит от возраста ребенка, остроты и распространенности процесса, тяжести течения патологии.
Типичная локализация очагов – симметрично в области лица (на поверхности щек, лба, подбородка); волосистой части головы; на разгибательных поверхностях конечностей; реже в локтевых сгибах, подколенных ямках и в области ягодиц. Для начальных проявлений атопического дерматита у детей характерны: гнейс - себорейные чешуйки с усиленным салоотделением в зоне родничка, у бровей и за ушами; молочный струп - эритема щек с желтовато-коричневыми корочками. Кожные изменения сопровождаются интенсивным зудом и жжением, расчесами (экскориацией), возможно гнойничковое поражение кожи (пиодермия).
Проявления атопического дерматита у детей подросткового возраста характеризуются резко выраженной лихенизацией, наличием сухих шелушащихся папул и бляшек, локализующихся преимущественно на коже лица (вокруг глаз и рта), шеи, верхней части туловища, локтевых сгибах, вокруг запястий, на тыльной стороне кистей и ступней, пальцах рук и ног. Для этой формы атопического дерматита у детей характерно обострение симптомов в холодное время года.
Диагностика
Диагностика атопического дерматита у ребенка проводится детским дерматологом и детским аллергологом-иммунологом. Во время осмотра специалисты оценивают общее состояние ребенка; состояние кожных покровов (степень влажности, сухости, тургор, дермографизм); морфологию, характер и локализацию высыпаний; площадь поражения кожи, выраженность проявлений. Диагноз атопического дерматита подтверждается при наличии у детей 3-х и более обязательных и дополнительных диагностических критериев.
Вне обострения атопического дерматита у детей применяют постановку кожных проб с аллергенами методом скарификации или прик-теста для выявления IgE-опосредованных аллергических реакций. Определение содержания общего и специфических IgE в сыворотке крови методами ИФА, РИСТ, РАСТ предпочтительно при обострении, тяжелом течении и постоянных рецидивах атопического дерматита у детей.
Атопический дерматит у детей необходимо дифференцировать с себорейным дерматитом, чесоткой, микробной экземой, ихтиозом, псориазом, розовым лишаем, иммунодефицитными заболеваниями.
Лечение атопического дерматита у детей
Лечение направленно на уменьшение выраженности аллергического воспаления кожи, исключение провоцирующих факторов, десенсибилизацию организма, предотвращение и снижение частоты обострений и инфекционных осложнений. Комплексное лечение включает диету, гипоаллергенный режим, системную и местную фармакотерапию, физиотерапию, реабилитацию и психологическую помощь.
- Диета. Помогает облегчить течение атопического дерматита и улучшить общее состояние, особенно у детей грудного и раннего возраста. Рацион питания подбирается индивидуально, исходя из анамнеза и аллергологического статуса ребенка, каждый новый продукт вводится под строгим контролем педиатра. При элиминационной диете из рациона убирают все возможные пищевые аллергены; при гипоаллергенной диете исключают крепкие бульоны, жареные, острые, копченые блюда, шоколад, мед, цитрусовые, консервы и др.
- Медикаментозное лечение. Включает прием антигистаминных, противовоспалительных, мембраностабилизирующих, иммунотропных, седативных препаратов, витаминов и применение местных наружных средств. Антигистаминные препараты 1-го поколения (клемастин, хлоропирамин, хифенадин, диметинден) применяют только короткими курсами при обострении атопического дерматита у детей, не отягощенного бронхиальной астмой или аллергическим ринитом. Антигистаминные препараты 2-го поколения (лоратадин, дезлоратадин, эбастин, цетиризин) показаны при лечении атопического дерматита у детей в сочетании с респираторными формами аллергии. Для купирования тяжелых обострений атопического дерматита у детей используют короткие курсы системных глюкокортикоидов, иммуносупрессивную терапию.
- Местное лечение. Помогает устранить зуд и воспаление кожи, восстановить ее водно-липидный слой и барьерную функцию. При обострениях атопического дерматита у детей среднетяжелой и тяжелой степени применяют аппликации местных глюкокортикоидов, при инфекционном осложнении - в комбинации с антибиотиками и противогрибковыми средствами.
В лечении атопического дерматита у детей используют фототерапию (УФA и УФB облучение, ПУВА-терапию), рефлексотерапию, гипербарическую оксигенацию, курорто- и климатотерапию. Детям с атопическим дерматитом нередко требуется помощь детского психолога.
Прогноз и профилактика
Наиболее выраженные в раннем возрасте проявления атопического дерматита могут уменьшаться или полностью исчезать по мере роста и развития детей. У большинства пациентов симптомы атопического дерматита сохраняются и рецидивируют в течение всей жизни.
Неблагоприятными прогностическими факторами являются: ранний дебют заболевания в возрасте до 2-3 мес., отягощенная наследственность, тяжелое течение, сочетание атопического дерматита у детей с другой аллергической патологией и персистирующей инфекцией.
Цель первичной профилактики атопического дерматита – предотвращение сенсибилизации детей из групп риска путем максимального ограничения высоких антигенных нагрузок на организм беременной и кормящей матери и ее ребенка. Исключительно грудное вскармливание в первые 3 месяца жизни ребенка, обогащение рациона матери и ребенка лактобактериями снижает риск раннего развития атопического дерматита у предрасположенных к нему детей.
Вторичная профилактика заключается в предупреждении обострений атопического дерматита у детей за счет соблюдения диеты, исключения контакта с провоцирующими факторами, коррекции хронической патологии, десенсибилизирущей терапии, санаторно-курортного лечения.
При атопическом дерматите важен правильный ежедневный уход за кожей детей, включающий очищение (непродолжительные прохладные ванны, теплый душ), смягчение и увлажнение специальными средствами лечебной дерматологической косметики; выбор одежды и белья из натуральных материалов.
2. Атопический дерматит у детей: современные клинические рекомендации по диагностике и терапии/ Намазова-Баранова Л.С. и соавт.// Вопросы современной педиатрии. - 2016.
3. Лечение атопического дерматита у подростков и взрослых: проблемы и пути их решения/ Камашева Г.Р., Надеева Р.А., Амиров Н.Б.// Вестник современной клинической медицины. - 2016.
В. Р. Чистякова, доктор медицинских наук, профессор И. В. Наумова РДКБ, Москва Частота инфекционно-воспалительных заболеваний, обусловленных грибами, в последнее время неуклонно увеличивается. При этом резко возросло микотическое поражение ЛОР-органов
В. Р. Чистякова, доктор медицинских наук, профессор
И. В. Наумова РДКБ, Москва
Частота инфекционно-воспалительных заболеваний, обусловленных грибами, в последнее время неуклонно увеличивается. При этом резко возросло микотическое поражение ЛОР-органов у детей, особенно увеличилась частота орофарингеального кандидоза и отомикоза
Грибковые заболевания ЛОР-органов чаще встречаются у детей, чем у взрослых, что в значительной степени обусловлено дисбактериозами детского возраста, а также различными факторами, ослабляющими реактивность детского организма. Удельный вес микотической (условно-патогенной) инфекции в хронической патологии у детей достаточно высок и в последние годы прогрессивно возрастает.
По данным E. S. Beneke, A. J. Rogere (1970), Р. Н. Ребровой (1970), отомикозы составляют 10% всех воспалительных заболеваний ушей; по данным О. К. Хмельницкого (1973) — 18%, В. Я. Кунельской (1976) — 18,9%, Н. Д. Челидзе (1984) — 26,3%, Мохаммада Шафуила Алама (1986) — 18%, С. А. Павленко (1989) — 37,8%, Е. В. Прониной (1996) — 15%.
 |
Г. А. Самсыгина и соавторы (1996) за 20 лет наблюдений отмечают возрастание кандидозов у новорожденных и грудных детей с 1,9% до 15,1%. Причем в 40-60% случаев заболевание остается нераспознанным, поздно диагностированным и неадекватно леченным, что значительно усугубляет его прогноз.
Рост заболеваемости микозами, инфицирование и суперинфицирование грибами нередко способствуют переходу острых процессов в хронические, возникновению рецидивов и более тяжелому течению заболевания. Нерациональное лечение может привести к генерализации грибковой инфекции, протекающей особенно тяжело.
В течение 1993-1997 годов в ЛОР-отделении Республиканской детской клинической больницы находилось на лечении 305 детей с воспалительными заболеваниями уха. Из них с отомикозами было 85 человек (27,9%). Наряду с этим амбулаторно проведено лечение 32 детей: 16 — с микотическим дерматитом наружного слухового прохода и 16 — с вторичным отомикозом, осложнившим течение рецидивирующего среднего отита. Таким образом, под нашим наблюдением находилось 117 больных отомикозами из различных регионов России. Наибольшее количество детей (52) было из Москвы и Московской области, что обусловлено более высоким уровнем диагностики и верификации микотической инфекции.
У всех детей отомикоз возникал вторично, осложняя течение заболевания наружного и среднего уха. Основными формами микотического поражения уха являлись: дерматит наружного слухового прохода, рецидивирующий и хронический средний отит, поражение послеоперационных полостей среднего уха.
Возникновению отомикозов у детей предшествовало многократное длительное применение антибиотиков широкого спектра действия (часто последнего поколения), местное использование глюкокортикоидных препаратов, особенно у детей раннего возраста с рецидивирующими средними отитами (частое использование софрадекса, трансмеатотимпанальное нагнетание антибиотиков с глюкокортикоидами), цитостатическая и лучевая терапия.
 |
| Рисунок 1. Тотальное грибковое поражение наружного и среднего уха на фоне системного кандидоза и микотического поражения волосистой части головы у ребенка 6 месяцев |
Также имеют значение такие факторы, как недоношенность, незрелость, ранний перевод на искусственное вскармливание, дисбактериоз кишечника, иммуносупрессивная терапия, длительные реанимационные мероприятия. Отмечена роль аллергического фона, патологии желудочно-кишечного тракта и эндокринной системы, особенно сахарного диабета, болезней крови, иммунодефицитного состояния. У всех детей установлено глубокое нарушение микробиоценоза кишечника.
Стойкая, не поддающаяся консервативной терапии оторея свидетельствовала об активности и выраженности гнойно-воспалительного процесса в среднем ухе, что было основанием для проведения тщательного специального микробиологического исследования.
Нами проводилось комплексное обследование, в том числе целенаправленное микологическое исследование патологического отделяемого, включающее микроскопию нативного и окрашенного по Романовскому-Гимзе препаратов и культуральную диагностику с посевом на среду Сабуро и Чанека. При микроскопии неокрашенного препарата грибы выявлены у 78% больных, а окрашенного — у 100%. Видовая идентификация грибов рода Candida определялась на основании биохимических признаков. При посевах на питательные среды однородный рост грибов во всех точках отмечен у всех больных.
Сравнительные данные по частоте различных форм отомикоза в возрастном аспекте приведены в табл. 1. Наибольшее количество больных было с микотическим средним отитом, у 12 из них имел место мастоидит. Причем преобладал вторичный отомикоз, осложнивший течение хронического отита (15,4%), реже он возникал при рецидивирующем среднем отите у детей раннего возраста (12%). Микоз послеоперационной полости среднего уха наблюдался у 35 детей. Микотическое поражение наружного слухового прохода диагностировано в 27,4% случаев. Преобладали дети школьного возраста. У подавляющего большинства из них имел место хронический средний отит, в том числе микотическое поражение послеоперационной полости среднего уха у 42 больных. Наружный отит в этой возрастной группе наблюдался у 22 детей. У детей ясельного возраста отомикоз осложнял в основном течение рецидивирующего среднего отита.
Таблица 1. Сравнительные данные различных форм отомикоза в возрастном аспекте
Анализ клинических и анамнестических данных позволил выявить некоторые особенности развития и течения патологического процесса у детей.
Все дети поступали в состоянии средней тяжести или тяжелом после длительного и безуспешного лечения по месту жительства. Тяжесть состояния определялась возрастом ребенка, степенью распространения микотического процесса, генерализацией, глубиной деструктивных изменений височной кости и характером осложнений. В 12 случаях поводом для срочной госпитализации был мастоидит, осложнивший течение отомикоза.
При микологическом обследовании наиболее часто выявлялся кандидоз (64,8%); аспергиллез имел место в 21%, пенициллиоз — в 12,5%. У двух детей при операции обнаружен мукороз (1,7%).
У большинства детей (52%) установлен хронический диссеминированный кандидоз с одновременным поражением миндалин, глотки, языка, наружного и среднего уха, околоносовых пазух: орофарингеальный кандидоз у 22 больных, микотический стоматит — у пяти, кандидозный глоссит с некрозом эпителия языка до базального слоя эпидермиса — у трех детей, микотический синусит — у трех больных.
Системный кандидоз с одновременным поражением мочеполовой системы и пищеварительного тракта отмечался у подавляющего большинства детей и имел характер дисбактериоза кишечника, дискинезии желчевыводящих путей, обменной нефропатии, рецидивирующих уретритов и циститов у мальчиков и вульвовагинитов у девочек. Из сопутствующих заболеваний у пяти детей был сахарный диабет, у 13 — болезни крови, у двух — генетические синдромы (Фокса–Форсайта, Лайела), у 15 — вегето-сосудистая дистония и другая неврологическая патология. У всех детей выявлены глубокие дисбиотические нарушения кишечника, обусловленные дефицитом бифидобактерий и наличием ассоциаций условно-патогенных микроорганизмов (гемолизирующие эшерихии, стафилококки, гемолитические стрептококки, клебсиеллы, протей, кандиды). Дефицит бифидо- и других молочнокислых бактерий приводит к беспрепятственному заселению условно-патогенной микрофлорой, в первую очередь грибами, не только кишечника, но и других соприкасающихся с внешней средой полостей организма (рот, нос, уши). Это требует включения в комплекс терапии биологически активных препаратов, нормализующих микрофлору кишечника.
| Своевременное микологическое исследование с индивидуальным подбором атифунгальных препаратов общего и местного воздействия наряду с восстановлением микробиоценоза кишечника и коррекцией интерферонового статуса повышает эффективность лечебных мероприятий при отомикозах у детей |
Подавляющее большинство больных обращалось в поздние сроки развития заболевания. В наших наблюдениях у 66 больных давность заболевания отомикозом превышала три года, при этом вначале заболевание у них протекало бессимптомно. Несмотря на продолжительное амбулаторное лечение, лишь 37 детей наблюдались у отоларинголога постоянно.
Особенностью течения заболевания у них было упорно рецидивирующее гноетечение из уха, дерматит наружного слухового прохода, резистентность к традиционным методам лечения. Микотическое поражение ушей в этих наблюдениях было вторичным и возникало на фоне рецидивирующего или хронического воспаления.
Среди основных симптомов заболевания у этих детей были рецидивирующее гноетечение, зуд в слуховом проходе, чувство полноты и заложенности уха, головная боль, повышение температуры (гипертермия при мастоидитах). Даже при тотальном остеомиелитическом поражении среднего уха не было типичных клинических черт, за исключением торпидности течения и неэффективности обычной антибактериальной терапии. Также общим для всех форм отомикоза была определенная цикличность обострения процесса в ухе, постоянная ноющая тупая боль, усиливающаяся при обострении и увеличении отделяемого, мацерация кожи слуховых проходов.
Наряду с этим имелись некоторые особенности отоскопической картины, вызванные микотическим процессом. Для аспергиллеза характерны явления грануляционного мирингита, резко выраженная мацерация кожи и сужение слухового прохода, выделения в виде пленок и пробок черного, коричневого или белого цвета (напоминающие свернутую бумагу), более выраженное снижение слуха кондуктивного характера с повышением воздушных порогов по всему диапазону частот до 20-25 дБ.
Пенициллиноз протекал наиболее легко и проявлялся скудным слизистым отделяемым, образованием корочек, сохранным слухом.
| Для всех форм отомикоза характерны цикличность обострения процесса, постоянная тупая ноющая боль в ухе, мацерация кожи слуховых проходов |
При кандидозе наиболее резко выражена реакция кожи наружного слухового прохода с переходом на ушную раковину и развитием экземоподобного поражения и даже хондроперехондрита ушной раковины с проследующей ее грубой деформацией; отделяемое творожистого вида или жидкое, образование множественных перфораций барабанной перепонки, небольшое (до 10 дБ) снижение слуха.
Очень опасен мукороз, так как он сопровождается лимфангоитом и тромбозом окружающих сосудов с распространением воспаления в полость черепа и высокой летальностью.
Показаниями к операции явились: мастоидит, осложнивший течение отита на фоне микоза; хронический холестеатомный процесс у больных с вторичным отомикозом; не поддающийся лечению отомикоз послеоперационной полости среднего уха.
При операции, как правило, выявлялись грубые микотические изменения в области сосцевидного отростка (преимущественно в области его верхушки и угла Чителли) в виде округлой формы участков роста грибов черно-зеленого цвета, тотальный остеопериостит всей ячеистой структуры сосцевидного отростка, избыточный рост грануляций и полипов, казеоз.
Послеоперационные полости велись открытым методом с использованием антифунгальных средств общего и местного воздействия и пленок МАГ (материал адсорбирующий гидрофильный полимерный) с диоксидином и прополисом. Ушивание послеоперационного свища в заушной области проводили не ранее чем через год после оперативного лечения при троекратном отрицательном микотическом исследовании.
Выявленные при операции микотические изменения в среднем ухе позволяют нам рекомендовать расширение показаний к оперативному вмешательству у детей при длительном, часто рецидивирующем микотическом поражении.
В настоящее время существенно изменилась тактика лечения отомикоза: основной принцип — дифференцированный выбор комплексного лечения на основе полученной микограммы, включающего антифунгальные препараты общего и местного действия, коррекцию интерферонового статуса и дисметаболических нарушений, коррекцию биоценоза кишечника.
Среди противогрибковых средств наиболее целесообразно использование триазольных соединений кетоназолового, флюконазолового и интраконазолового ряда. Эти препараты блокируют синтез эргостерола оболочки грибов, оказывая активное фунгицидное действие. К ним относятся: дифлюкан, орутал, низорал, амфоглюкамин, амфотерицин, амфоморонал, микогептин. При назначении препаратов кетоназолового ряда мы обязательно учитывали их несовместимость с ингибиторами периферических Н1-гистаминовых рецепторов второго поколения и антибиотиками класса макролидов. Данное сочетание вызывает удлинение интервала QT на ЭКГ с возможным развитием нарушений ритма и проводимости. Применение нистатина и леворина внутрь нецелесообразно, так как они не всасываются через кишечную стенку и малоэффективны при местном применении.
Местное лечение отомикоза включает тщательный туалет уха, так как даже при незначительном количестве микотических масс терапия будет неэффективна. Существует много препаратов для местного лечения (резорцин, хинозол, таннин в глицерине). Мы рекомендуем использование триазольных соединений в форме мазей и лосьона, таких как травоген, певарил, низорал, байкутен, — на турундах в течение месяца с учетом микограммы.
В терапевтический комплекс обязательно включаются биологически активные препараты, восстанавливающие микробиоценоз кишечника, продолжительностью от трех недель до трех месяцев: аципол, бактисубтил, бифидумбактерин, бификол, лактобактерин, колибактерин, протейный фаг, хилак форте, приматофилюс, линекс. При 4-й степени дисбактериоза назначают антибиотики для подавления кишечной инфекции.
Наряду с антифунгальными препаратами у оперированных больных также использовали средства, ускоряющие процессы регенерации, и индукторы местного интерферона.
У 20 больных нами проведено исследование интерферонового статуса, так как в процессе течения микоза в организме ребенка возникают изменения общей и местной иммунологической реактивности, в том числе ее интерферонового звена. У всех обследованных детей выявлена дефектность системы интерферона, что явилось обоснованием включения в лечебный комплекс заместительной интерферонотерапии. Лечение осуществлялось по следующей схеме: виферон-250 у детей до 7 лет и виферон-500 у детей старше 7 лет по две свечи через 12 часов в течение 10 дней и затем по одной свече два раза в день три раза в неделю в течение трех месяцев. Для местного лечения применяли природный индуктор интерферона — мегасин на мазевой основе.
В результате проведенного мониторинга доказана целесообразность и подтверждена высокая эффективность использования в комплексе лечения отомикозов у детей индукторов интерферона (генно-интерферонового препарата виферон) для коррекции интерферонового статуса.
Использование препаратов, оптимизирующих энергетический обмен, таких как липоевая кислота, пантотеновая кислота, лимонтар, вобензим, витамины группы В, опосредованно помогало корригировать нарушенный иммунный статус.
У всех наблюдаемых нами больных удалось добиться положительного эффекта. Критериями излечения являлись полное прекращение гноетечения из уха и отсутствие рецидивов в течение года, достижение полной эпидермизации послеоперационной полости.
Литература
1. Мохаммед Шафуил Алам. Клиника, диагностика и лечение отомикозов в условиях Бангладеш. Автореф., канд. дис. М., 1986.
2. Павленко С. А. Отомикозы в Кузбассе и организация специализированной помощи. Автореф., канд. дис. М., 1989.
3. Кунельская В. Я. Отомикозы. М., 1976.
4. Пронина Е. В. Висцеральные и ситемные формы кандидоза у детей раннего возраста. Автореф., докт. дис. СПб., 1996.
5. Реброва Р. Н. Грибы рода кандида. М., 1970.
6. Самсыгина Г. А., Буслаева Г. Н., Корнюшин М. А. Дифлюкан в лечении и профилактике кандидоза. Педиатрия им. Сперанского. Приложение, 1996.
7. Хмельницкий О. К. Гистологическая диагностика поверхностных и глубоких микозов. Л., 1973.
8. Челидзе Н. Д. Отомикозы в детском возрасте. Автореф. канд. дис. 1984.
9. Beneke E. S., Rogere A. J. Tropical Otomycosis, J. Laryng. 1970, 81, 9, 487-999.
Атопический дерматит - воспалительное заболевание кожи, имеющее хроническое течение и аллергическую природу развития. Многие считают атопический дерматит детским заболеванием, однако, это не так. Довольно часто заболевание проявляется и во взрослом возрасте.
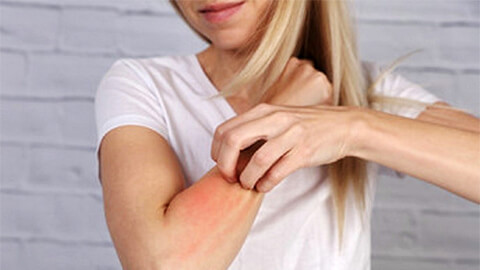
Дерматит – общее название для воспалительных кожных заболеваний разного происхождения. Патология способна поражать разные участки тела, но чаще всего затрагивает кожу рук, ног и лица. Дерматит – это синдром, выражающийся в развитии воспаления при столкновении с раздражителем. Заболевание проявляется жжением, зудом, патологическими изменениями кожного покрова. Выяснить причину дерматита и получить эффективное лечение вы можете в Поликлинике Отрадное. Запишитесь по телефону или через форму на сайте в удобное для вас время!
Классификация
Все дерматиты можно условно разделить на 2 большие группы:
- Простой дерматит (также его называют искусственный или артефициальный) возникает как реакция на облигатные раздражители – вещества или явления, которые способны вызвать поражение кожи у любого человека. К ним относят химические вещества, трение, вещества, ядовитые растения и т.д. Воспалительная реакция развивается из-за непосредственного повреждения кожного покрова.
- Аллергический дерматит возникает из-за воздействия факультативных раздражителей. Такие вещества являются раздражителями не для всех, а лишь для лиц, имеющих к ним индивидуальную повышенную чувствительность. Это могут быть парфюмерия, косметика, бытовая химия и т.д. Когда такие раздражители попадают на кожу и соединяются с ее белками, возникает реакция иммунной системы и, как следствие, кожные проявления.
По характеру возникновения дерматит бывает двух видов:
При контактном дерматите кожная реакция возникает при непосредственном соприкосновении кожи с раздражителем. Контактным путем способен развиваться как простой, так и аллергический дерматит.
Токсидермия – это токсико-аллергический дерматит, при котором раздражитель сначала попадает внутрь организма через пищеварительный тракт, инъекции или дыхательные пути (продукты питания, химические вещества, лекарственные препараты), а затем возникает аллергическая кожная реакция. Кожные проявления способны развиваться как через несколько часов после попадания вещества внутрь, так и через несколько месяцев.
Причины возникновения дерматитов
Простой контактный дерматит может быть вызван физическими и химическими факторами:
Физические факторы бывают:
- Механические: трение или давление.
- Термические: воздействие слишком высоких или низких температур, вследствие которых возникают ожоги или обморожения.
- Связанные с излучением: инфракрасные, ультрафиолетовые, радиоактивные лучи.
К химическим раздражителям относят:
Аллергический контактный дерматит тоже вызывается химическими раздражителями, но, как уже говорилось, эти вещества вызывают патологическую кожную реакцию не у всех пациентов. К таким факторам можно отнести:
Токсидермия развивается при попадании в организм следующих веществ:
- Лекарственных препаратов: барбитуратов, антибиотиков, фурацилина, анальгетиков, сульфаниламидов.
- Продуктов питания: пищи с консервантами, яиц, орехов, фруктов (особенно экзотических), шоколада, грибов, кофе.
- Химических веществ: никеля, хрома, ртути, кобальта.
Общие симптомы
- Покраснение кожи.
- Повышение местной температуры на участках поражения, отеки.
- Зуд, жжение, умеренные боли.
- Высыпания на коже (как правило, небольшие или крупные пузыри).
- Корочки или чешуйки на местах заживших высыпаний.
Особенности течения разных видов дерматитов
Выделяют следующие виды контактного простого дерматита:
- Острый контактный дерматит возникает стремительно, сопровождается жжением, болью, зудом и развивается в 3 стадии:
- Эритрематозная – возникают отеки и покраснения.
- Везикулезная – помимо отеков, формируются пузырьки или большие пузыри, которые затем подсыхают с образованием корочек или вскрываются, сменяясь мокнущими эрозиями.
- Некротическая – ткани распадаются, возникают язвы, после заживления которых остаются рубцы.
- Хронический контактный дерматит развивается под постоянным слабым воздействием раздражителей. Для этой формы характерны длительное покраснение кожных покровов, возникновение инфильтратов, трещин, ороговение и в некоторых случаях атрофия кожи.
- Аллергический контактный дерматит характеризуется возникновением на коже эритемы (специфическим покраснением кожи, развивающимся вследствие расширения капилляров в дермальном слое, а также пузырьков, которые, вскрываясь, превращаются в мокнущие эрозии, а затем засыхают чешуйками и корочками. Когда корочки отпадают, на их месте остаются розово-синие пятна, проходящие через какое-то время.
К тяжелым видам дерматита относится токсидермия. Болезнь развивается в 3 стадии:
- Легкая – общее состояние пациента не страдает или меняется незначительно, патология проявляется одиночными очагами воспаления, несильной крапивницей, зудом.
- Средняя – часто сопровождается повышением температуры тела, может возникнуть отек Квинке, иногда развиваются поражения внутренних органов, на коже проявляется крапивница с множественными волдырями.
- Тяжелая – сильные высыпания, часто возникают осложнения в виде системной красной волчанки, сывороточной болезни, узелкового периартериита. Иногда, если пациент не получает медицинской помощи, тяжелая степень токсидермии приводит к летальному исходу.
Часто токсидермия развивается как реакция организма на медикаментозные препараты. Существует несколько видов лекарственной патологии:
- Фиксированная – в период обострений развивается на одних и тех же участках кожи, проявляется также зудом и жжением, вызывается, как правило, приемом сульфаниламидов, ремиссия наступает примерно через 3 недели.
- Крапивница – на коже возникают пузыри разных размеров, распространяются на лицо и все тело. Раздражителями могут выступать новокаин, пенициллин, анальгетики, тетрациклин, эритромицин.
- Синдром Лайела – развивается после приема медикаментов (чаще всего сульфаниламидов), проявляется сначала кожной сыпью, как при кори, затем сменяется крупными плоскими пузырями с серозным или серозно-геморрагическим содержимым. Сопровождается повышением температуры тела, головной болью, слабостью и ухудшением общего самочувствия.
- Бромодерма – возникает после длительного приема препаратов брома, характеризуется высыпаниями разного характера: угреподобными, везикулезными, бородавчатыми, эритрематозными и т.д.
- Йододерма – обусловлена непереносимостью препаратов йода, представляет собой опухолевидное образование, развивается из узелка небольших размеров.
Существуют также виды дерматитов, возникающие вследствие воздействия внешних и внутренних факторов. К ним относятся себорейный и атопический дерматит. Первый возникает вследствие нарушения процесса выработки кожного сала и размножения в этом секрете бактерий. Второй обусловлен генетической предрасположенностью, нарушениями местного и системного иммунитета, воздействием аллергенов.
Диагностика дерматита
Для диагностики заболевания нужно обратиться к дерматологу, может также возникнуть потребность в помощи аллерголога. Сначала врач собирает анамнез, проводит осмотр. В некоторых случаях поставить диагноз и назначить лечение можно уже на данном этапе. Если же информации недостаточно, назначаются следующие диагностические процедуры:
- Общие анализы крови и мочи.
- Анализ крови на аллергены.
- Иммунологическое исследование.
- Серологический анализ.
- Гистологическое исследование.
- Аллергологические пробы.
Лечение дерматитов
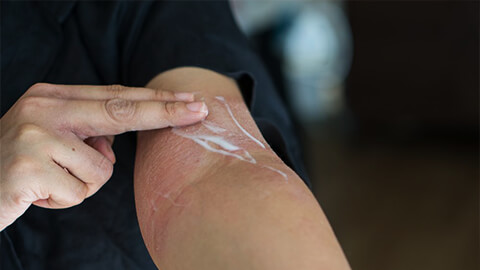
Лечение любой разновидности дерматита начинается с выявления и устранения раздражителя, так как в противном случае терапия будет иметь мало смысла: приступы заболевания будут повторяться. Если полностью ликвидировать провоцирующий фактор невозможно, то контакты с ним сводят к минимуму.
Для снятия острых проявлений и облегчения состояния назначают местные препараты (мази, гели или кремы):
- Противовоспалительные.
- Увлажняющие, питающие.
- Противозудные.
- Антисептические.
- Противоотечные.
- Эпителизирующие.
- Ранозаживляющие.
А качестве местных средств также используются присыпки и аппликации. В некоторых сложных случаях могут понадобиться гормоносодержащие средства.
Также комплексная терапия включает в себя:
- Прием сорбентов (особенно при токсидермиях) – для детоксикации организма и повышения эффективности лечения.
- Применение специальных косметических средств, не раздражающих кожу.
- Антигистаминные препараты (при наличии аллергии).
- Седативные средства (если кожная реакция была спровоцирована стрессом).
- Диету.
Диета при дерматите преследует 2 основных цели:
- Ускорение регенерации кожных покровов.
- Исключение потенциальных раздражителей.
Необходимо отказаться от следующих видов пищи:
- Сладостей и сдобной выпечки.
- Жареных, острых, копченых, маринованных, соленых продуктов.
- Фаст-фуда.
- Сои.
- Яиц.
- Шоколада и кофе.
- Меда.
- Орехов.
- Красных ягод.
- Цитрусовых.
- Грибов.
- Свеклы.
- Моркови.
- Помидоров.
С осторожностью, в ограниченных количествах употреблять:
- Крахмалистые овощи (картофель, кукурузу).
- Персики и абрикосы.
- Гречку.
- Баранину.
- Зеленый перец.
Основой рациона должны стать:
- Нежирное мясо: индейка, кролик, говядина, постная свинина.
- Овощи: кабачки, капуста, патиссоны, репа.
- Каши на воде: рисовая, пшенная, гречневая, кукурузная, перловая, овсяная.
- Фрукты и ягоды, богатые клетчаткой: зеленые яблоки, крыжовник, арбуз, смородина, сливы, груши.
- Рыба с высоким содержанием жирных кислот омега-3: лосось, сельдь, сардины, анчоусы.
- Козье молоко.
- Кисломолочные продукты без ароматизаторов и прочих синтетических добавок.
- До 30 г растительного масла в день (оливкового, подсолнечного).
Также в список разрешенных продуктов входит морская капуста, если вы ее любите, то можно себя не ограничивать. Пить рекомендуется натуральный чай, свежевыжатые фруктовые и овощные соки (в умеренных количествах), морсы, много чистой воды.
Пациентов с тяжелыми формами дерматита желательно госпитализировать. Назначают кортикостероиды местно и перорально, лечебные аппликации. Также осуществляют вскрытие волдырей в стерильных условиях.
Профилактика
В качестве профилактики рекомендуется исключить из рациона потенциальные аллергены, устранить из своей жизни раздражители (как облигатные, так и факультативные). Если вы вынуждены контактировать с ними по роду деятельности, важно тщательно соблюдать технику безопасности.
Необходимо своевременно устранять инфекции. Принимать антибиотики и другие препараты, способные вызвать дерматит, следует только по назначению врача, строго соблюдая дозировки.
Читайте также:

