Микробиологический мониторинг внутрибольничных инфекций
Обновлено: 25.04.2024
АННОТАЦИЯ
Проблема внутрибольничных инфекций в последние годы приобрела исключительно большое значение для всех стран мира. Для борьбы с внутрибольничной инфекцией применяется антибиотикопрофилактика. Для адекватного выбора вида антибиотиков нами в условиях Бишкекского научно-исследовательского центра травматологии и ортопедии предложена методика: внутрибольничный режим антибиотиков. Со всех потенциальных источников инфекции берутся смывы, мазки, и микробиологическим исследованием определяется вид возбудителя и чувствительность к антибиотикам. Путём анализа совокупности результатов выявляется наиболее частый, преобладающий вид микроорганизмов. Подсчётом соотношения чувствительности и резистентности к антибиотикам определяется группа антибиотиков, наиболее эффективных к этой группе микробов. В последующем во всех хирургических отделениям рекомендуется применять данные виды антибиотиков для профилактики воспалительного процесса (госпитальный режим антибиотиков). Периодичность смены режима зависит от материально-технического состояния клиники (ежеквартальная смена режима). Выявление частоты и характера групп возбудителей госпитальной инфекции позволило эффективно организовать работу клинических структур для лечения и профилактики гнойно-воспалительных осложнений. Знание количественного и качественного состава микрофлоры госпиталя позволяет эффективно проводить противовоспалительную антибиотикопрофилактику осложнений, прогнозировать развитие и характер госпитальной инфекции, определять адекватные меры медикаментозного воздействия.
ABSTRACT
In recent years the problem of hospital-acquired infections has the great significance for all countries of the world. To struggle against the hospital-acquired infection, antibiotic prophylaxis is used. In order to select the type of antibiotics adequately, we have proposed methodology of intrahospital antibiotic regime in conditions of Bishkek Scientific Research Center of Traumatology and Orthopedics. Swabs and smears are taken from all potential sources of infection, and the type of pathogen and antibiotic sensitivity is determined by the microbiological investigation. The most frequent and prevailing type of microorganisms is revealed through the analysis of aggregate results. Due to ratio calculation of sensitivity and resistance to antibiotics, the group of antibiotics which are the most effective for this group of microbes is identified. Subsequently, it is recommended to apply these types of antibiotics to prevent inflammation (hospital antibiotic regime) in all surgical departments. The frequency of the regime change depends on the material and technical state of the hospital (quarterly change of the regime). Frequency and nature determination of pathogens groups of the hospital infection allows organize effectively the work of clinical structures for the treatment and prevention of pyoinflammatory complications. Knowledge of quantitative and qualitative microflora composition of the hospital helps to carry out anti-inflammatory antibiotic prophylaxis of complications effectively, to predict the development and character of the hospital infection and to determine appropriate measures of medically induced manipulation.
Актуальность: Проблема внутрибольничных инфекций (ВБИ) в последние годы приобрела исключительно большое значение для всех стран мира. Бурные темпы роста лечебных учреждений, создание новых видов медицинского (терапевтического и диагностического) оборудования, применение новейших препаратов, обладающих иммунодепрессивными свойствами, искусственное подавление иммунитета при пересадке органов и тканей – эти, а также многие другие факторы усиливают угрозу распространения инфекций среди пациентов и персонала лечебных учреждений [1, 2, 3 ,4, 5].
Современные научные факты, приводимые в работах зарубежными и отечественными исследователями, позволяют утверждать, что ВБИ возникают по меньшей мере у 5–12% больных, поступающих в лечебные учреждения. Так, в США ежегодно регистрируется до 2000000 заболеваний в стационарах, в Германии – 500000-700000, что составляет примерно 1% населения этих стран. В США из 120000 и более больных, зараженных ВБИ, погибают около 25% заболевших и, по оценкам экспертов, ВБИ представляют собой основную причину летальных исходов. Полученные в последние годы данные свидетельствуют о том, что ВБИ значительно удлиняют срок пребывания больных в стационарах, а наносимый ими ущерб ежегодно составляет в США от 5
до 10 млрд. долларов [6, 7].
Эффективность борьбы с ВБИ определяется тем, соответствует ли конструктивное решение здания ЛПУ последним научным достижениям, а также современным оснащением ЛПУ и строгим выполнением требований противоэпидемического режима на всех этапах предоставления медицинской помощи. В ЛПУ независимо от профиля должны выполняться три важнейших требования:
- сведение к минимуму возможности заноса инфекции;
- исключение внутригоспитальных заражений;
- исключение выноса инфекции за пределы лечебного учреждения.
Для выполнения второго пункта данных требований в хирургии применяется антибиотикопрофилактика воспаления послеоперационной раны.
Материалы и методы исследования: Для успешной профилактики госпитальной инфекции нами в условиях Бишкекского научно-исследовательского центра травматологии и ортопедии предложена следующая методика – внутрибольничный режим антибиотиков. Суть его заключается в следующем.
Выявляем основные источники внутрибольничной инфекции в хирургических стационарах:
Со всех этих потенциальных источников инфекции берутся смывы, мазки и определяется микробиологическим исследованием вид возбудителя и чувствительность к антибиотикам. Далее анализируем результаты, выявляем наиболее частый, преобладающий вид микроорганизмов. Простым подсчётом соотношения чувствительности и резистентности к антибиотикам определяем группу антибиотиков, наиболее эффективных к этим микробам. В последующем во всех хирургических отделениям рекомендуем применять данные виды антибиотиков для профилактики воспалительного процесса (госпитальный режим антибиотиков). Периодичность смены режима зависит от материально-технического состояния клиники, однако нами используются сроки 1 раз в квартал (ежеквартальная смена режима).
Пример. При изучении результатов первичных бактериологических исследований 259 случаев смыва, мазка установлено, что в подавляющем большинстве случаев (98,07%) возбудитель был представлен монокультурой, у 5 пациентов (1,93%) выделены ассоциации из двух микроорганизмов и более.
Наиболее часто встречалась культура Staphylococcusаureus (в 204 случаях – 78,76 %) (таблица 1).
АННОТАЦИЯ
Проблема внутрибольничных инфекций в последние годы приобрела исключительно большое значение для всех стран мира. Для борьбы с внутрибольничной инфекцией применяется антибиотикопрофилактика. Для адекватного выбора вида антибиотиков нами в условиях Бишкекского научно-исследовательского центра травматологии и ортопедии предложена методика: внутрибольничный режим антибиотиков. Со всех потенциальных источников инфекции берутся смывы, мазки, и микробиологическим исследованием определяется вид возбудителя и чувствительность к антибиотикам. Путём анализа совокупности результатов выявляется наиболее частый, преобладающий вид микроорганизмов. Подсчётом соотношения чувствительности и резистентности к антибиотикам определяется группа антибиотиков, наиболее эффективных к этой группе микробов. В последующем во всех хирургических отделениям рекомендуется применять данные виды антибиотиков для профилактики воспалительного процесса (госпитальный режим антибиотиков). Периодичность смены режима зависит от материально-технического состояния клиники (ежеквартальная смена режима). Выявление частоты и характера групп возбудителей госпитальной инфекции позволило эффективно организовать работу клинических структур для лечения и профилактики гнойно-воспалительных осложнений. Знание количественного и качественного состава микрофлоры госпиталя позволяет эффективно проводить противовоспалительную антибиотикопрофилактику осложнений, прогнозировать развитие и характер госпитальной инфекции, определять адекватные меры медикаментозного воздействия.
ABSTRACT
In recent years the problem of hospital-acquired infections has the great significance for all countries of the world. To struggle against the hospital-acquired infection, antibiotic prophylaxis is used. In order to select the type of antibiotics adequately, we have proposed methodology of intrahospital antibiotic regime in conditions of Bishkek Scientific Research Center of Traumatology and Orthopedics. Swabs and smears are taken from all potential sources of infection, and the type of pathogen and antibiotic sensitivity is determined by the microbiological investigation. The most frequent and prevailing type of microorganisms is revealed through the analysis of aggregate results. Due to ratio calculation of sensitivity and resistance to antibiotics, the group of antibiotics which are the most effective for this group of microbes is identified. Subsequently, it is recommended to apply these types of antibiotics to prevent inflammation (hospital antibiotic regime) in all surgical departments. The frequency of the regime change depends on the material and technical state of the hospital (quarterly change of the regime). Frequency and nature determination of pathogens groups of the hospital infection allows organize effectively the work of clinical structures for the treatment and prevention of pyoinflammatory complications. Knowledge of quantitative and qualitative microflora composition of the hospital helps to carry out anti-inflammatory antibiotic prophylaxis of complications effectively, to predict the development and character of the hospital infection and to determine appropriate measures of medically induced manipulation.
Актуальность: Проблема внутрибольничных инфекций (ВБИ) в последние годы приобрела исключительно большое значение для всех стран мира. Бурные темпы роста лечебных учреждений, создание новых видов медицинского (терапевтического и диагностического) оборудования, применение новейших препаратов, обладающих иммунодепрессивными свойствами, искусственное подавление иммунитета при пересадке органов и тканей – эти, а также многие другие факторы усиливают угрозу распространения инфекций среди пациентов и персонала лечебных учреждений [1, 2, 3 ,4, 5].
Современные научные факты, приводимые в работах зарубежными и отечественными исследователями, позволяют утверждать, что ВБИ возникают по меньшей мере у 5–12% больных, поступающих в лечебные учреждения. Так, в США ежегодно регистрируется до 2000000 заболеваний в стационарах, в Германии – 500000-700000, что составляет примерно 1% населения этих стран. В США из 120000 и более больных, зараженных ВБИ, погибают около 25% заболевших и, по оценкам экспертов, ВБИ представляют собой основную причину летальных исходов. Полученные в последние годы данные свидетельствуют о том, что ВБИ значительно удлиняют срок пребывания больных в стационарах, а наносимый ими ущерб ежегодно составляет в США от 5
до 10 млрд. долларов [6, 7].
Эффективность борьбы с ВБИ определяется тем, соответствует ли конструктивное решение здания ЛПУ последним научным достижениям, а также современным оснащением ЛПУ и строгим выполнением требований противоэпидемического режима на всех этапах предоставления медицинской помощи. В ЛПУ независимо от профиля должны выполняться три важнейших требования:
- сведение к минимуму возможности заноса инфекции;
- исключение внутригоспитальных заражений;
- исключение выноса инфекции за пределы лечебного учреждения.
Для выполнения второго пункта данных требований в хирургии применяется антибиотикопрофилактика воспаления послеоперационной раны.
Материалы и методы исследования: Для успешной профилактики госпитальной инфекции нами в условиях Бишкекского научно-исследовательского центра травматологии и ортопедии предложена следующая методика – внутрибольничный режим антибиотиков. Суть его заключается в следующем.
Выявляем основные источники внутрибольничной инфекции в хирургических стационарах:
Со всех этих потенциальных источников инфекции берутся смывы, мазки и определяется микробиологическим исследованием вид возбудителя и чувствительность к антибиотикам. Далее анализируем результаты, выявляем наиболее частый, преобладающий вид микроорганизмов. Простым подсчётом соотношения чувствительности и резистентности к антибиотикам определяем группу антибиотиков, наиболее эффективных к этим микробам. В последующем во всех хирургических отделениям рекомендуем применять данные виды антибиотиков для профилактики воспалительного процесса (госпитальный режим антибиотиков). Периодичность смены режима зависит от материально-технического состояния клиники, однако нами используются сроки 1 раз в квартал (ежеквартальная смена режима).
Пример. При изучении результатов первичных бактериологических исследований 259 случаев смыва, мазка установлено, что в подавляющем большинстве случаев (98,07%) возбудитель был представлен монокультурой, у 5 пациентов (1,93%) выделены ассоциации из двух микроорганизмов и более.
Наиболее часто встречалась культура Staphylococcusаureus (в 204 случаях – 78,76 %) (таблица 1).
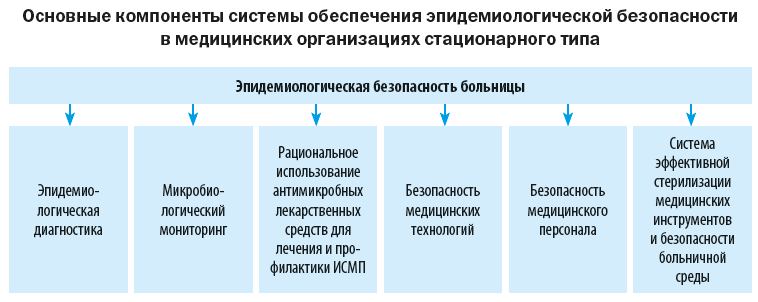
Высококвалифицированная и безопасная медицинская помощь — приоритетная задача современного здравоохранения. Одним из критериев качества медицинских услуг является эпидемиологическая безопасность пациентов и профилактика инфекций, связанных с оказанием медицинской помощи (ИСМП). Данный раздел работы должен контролироваться главными врачами или их заместителями, а также главными медицинскими сестрами в ходе реализации программы внутреннего контроля и аудита.
Эпидемиологическая безопасность медицинской помощи – это условия, при которых отсутствует недопустимый риск возникновения у пациентов и медицинского персонала инфекций, связанных с оказанием медицинской помощи.
Ключевая роль в реализации требований по эпидбезопасности принадлежит госпитальному эпидемиологу, а также администрации медицинской организации.
Рассмотрим их подробно.
1. Эпидемиологическая диагностика
Включает в себя совокупность приемов и способов, направленных на выявление причин и факторов риска возникновения ИСМП.
И чтобы эпидемиологическая диагностика была эффективной, в стационаре должна функционировать система активного выявления, учета, регистрации и анализа ИСМП.
Методы выявления инфекций делятся на пассивные и активные.
Пассивные методы предполагают, что врачи и медицинские сестры сами сообщают госпитальному эпидемиологу о случаях ИСМП. Однако такой подход малоэффективен и позволяет выявить не более 35 % всех инфекций.
Поэтому более предпочтительны активные методы, которые подразумевают постоянное наблюдение за пациентами, цель которого — выявить случаи ИСМП.
Активное эпидемиологическое наблюдение может быть тотальным или целенаправленным. В первом случае наблюдение организуют за всеми пациентами стационара и исходами их заболеваний. Во втором случае наблюдение может проводиться в отношении:
- конкретных видов ИСМП (например, инфекции в области хирургического вмешательства, внутрибольничные пневмонии, катетер-ассоциированные инфекции кровотока, внутрибольничные инфекции мочевыводящих путей);
- определенных групп пациентов (хирургические пациенты, пациенты, находящиеся на искусственной вентиляции легких, пациенты с центральными сосудистыми катетерами);
- отделений повышенного риска (отделения реанимации, ожоговые отделения, хирургические отделения).
С целью выявления случаев ИСМП в медицинской организации разрабатывают перечень стандартных определений случаев ИСМП, т. е. набор критериев, позволяющих определить, есть или нет у пациента инфекционного заболевания или состояния, связанного с лечебно-диагностическим процессом. Данные критерии используют лечащие врачи и врачи-эпидемиологи для постановки клинического или эпидемиологического диагноза.
Если у пациента выявлены признаки ИСМП, заполняется карта эпидемиологического наблюдения. В ней указываются:
- общие данные о пациенте;
- сведения о факторах риска возникновения ИСМП;
- критерии, на основании которых был поставлен диагноз ИСМП.
К сведению
В стационаре должны быть разработаны карты эпидемиологического наблюдения для различных видов ИСМП, актуальных для данной медицинской организации.
Выявленные ИСМП регистрируются в установленном порядке. На каждый случай заполняется экстренное извещение об инфекционном заболевании по форме 058/у, которое направляется в органы, уполномоченные осуществлять государственный санитарно-эпидемиологический надзор, информация вносится в журнал учета инфекционной заболеваемости (форма 060/у).
Ретроспективный анализ заболеваемости ИСМП у пациентов позволяет выявить фоновый уровень заболеваемости, основные источники инфекции, ведущие факторы передачи. На его основе разрабатываются профилактические и противоэпидемические мероприятия, адекватные конкретной эпидемиологической обстановке как в медицинской организации в целом, так и в конкретных отделениях.
Ретроспективный анализ заболеваемости медицинского персонала позволяет выявить источники инфекции и провести мероприятия, ограничивающие их роль в распространении ИСМП.
Сведения об ИСМП вносятся в электронные таблицы. Это позволяет накапливать, систематизировать и анализировать информацию.
К сведению
Используя базы данных, врач-эпидемиолог может рассчитать относительные частотные показатели заболеваемости, чтобы сравнивать и сопоставлять заболеваемость ИСМП в различные временные промежутки, а также в разных группах пациентов, выявлять факторы, влияющие на эпидпроцесс.
Чтобы рассчитать относительные частотные показатели заболеваемости, необходима информация об основных действующих факторах риска, таких как:
- количество дней искусственной вентиляции легких;
- количество дней катетеризации сосудов;
- количество дней катетеризации мочевого пузыря и т. д.
Данные собираются обо всех пациентах, подвергающихся фактору риска, вне зависимости от того, развивается у них ИСМП или нет.
Собирать данные должен персонал, который непосредственно осуществляет уход за пациентами, например медицинские сестры.
2. Микробиологический мониторинг
Программа микробиологического мониторинга разрабатывается для анализа микроорганизмов, циркулирующих в медицинской организации, выделенных от пациентов, персонала и с объектов внешней среды, а также для раннего выявления формирования госпитальных штаммов и вспышек ИСМП.
Мониторинг должен включать:
- бактериологические исследования биологического материала пациентов отделений стационара при наличии клинических или эпидемиологических показаний;
- санитарно-бактериологические исследования объектов больничной среды в плановом порядке и при наличии эпидемиологических показаний;
- анализ чувствительности/резистентности выделенных микроорганизмов с целью раннего выявления госпитальных штаммов и вспышек ИСМП;
- внесение данных, полученных в ходе проведения бактериологических исследований, в электронную базу данных аналитической компьютерной программы;
- анализ микробиологического пейзажа отделений стационара;
- разработку и корректировку протоколов определения чувствительности микроорганизмов к антимикробным препаратам, дезсредствам, бактериофагам;
- оценку и корректировку проводимой антимикробной терапии, коррекция лекарственного формуляра;
- оценку и корректировку дезинфекционных мероприятий в стационаре.
Микробиологический мониторинг — важнейший компонент системы эпидемиологической безопасности любой медицинской организации, неотъемлемое звено в обеспечении эпидемиологического наблюдения за инфекциями, связанными с оказанием медицинской помощи (ИСМП). Это комплексное и динамическое наблюдение за патогенными и условно-патогенными микроорганизмами, выделенными от пациентов, персонала и с объектов больничной среды, их свойствами и особенностями циркуляции.
Реализация мониторинга позволяет:
• изучить этиологическую структуру ИСМП;
• своевременно обнаружить циркуляцию госпитальных штаммов, оценить качество дезинфекционно-стерилизационного режима;
• вовремя выявить предвестники эпидемиологического неблагополучия, чтобы целенаправленно и эффективно провести необходимые профилактические и противоэпидемические мероприятия.
Расскажем, как это сделать.
ЗАДАЧИ МИКРОБИОЛОГИЧЕСКОГО МОНИТОРИНГА
Основная функция микробиологического мониторинга — оценка этиологических факторов возникновения ИСМП. Помимо этого реализация мониторинга позволяет решать и другие важные задачи:
• оценивать частоту колонизации пациентов и контаминации объектов внешней среды различными микроорганизмами, в том числе имеющими эпидемиологическое значение;
• изучать свойства микроорганизмов, циркулирующих в больничной среде, такие как вирулентность, антибиотикорезистентность, устойчивость к дезсредствам и антисептикам;
• выявлять штаммы, получившие приоритетное распространение в конкретной медицинской организации, оценивать микробный пейзаж учреждения в целом и его подразделений;
• прогнозировать развитие эпидемиологической ситуации по ИСМП;
• принимать управленческие решения по лечению и профилактике ИСМП, разработке лекарственного формуляра антибиотиков, протоколов периоперационной антибиотикопрофилактики и терапии.
ПЛАНОВЫЙ И ВНЕПЛАНОВЫЙ МИКРОБИОЛОГИЧЕСКИЙ МОНИТОРИНГ
Плановый микробиологический мониторинг проводится, если нет предпосылок для неблагоприятной эпидемиологической ситуации, и включает обследования пациентов с признаками инфекционно-воспалительных заболеваний, пациентов, имеющих предпосылки развития ИСМП, плановые микробиологические исследования объектов больничной среды, цель которых — оценить качество текущей и заключительной дезинфекции.
Внеплановый микробиологический мониторинг (по эпидемиологическим показаниям) проводится по результатам эпидемиологической диагностики, если по данным ретроспективного анализа и результатам текущего наблюдения выяснилось, что эпидемиологическая ситуация ухудшилась.
Как проводят внеплановый мониторинг?
1. Проводят сплошные обследования пациентов (не менее 10–15 чел.) независимо от наличия клинических показаний в отделениях, где сформировалась неблагоприятная эпидемиологическая ситуация.
2. Выполняют забор проб с поверхностей объектов внешней среды, имеющих высокое эпидемиологическое значение (берут пробы с рук медицинского персонала, блоков управления медицинским оборудованием, составных частей сложной медицинской техники и инвазивных устройств, объектов, находящихся в непосредственном контакте с пациентами).
Как определить количество проб?
Объем проб и перечень объектов, подлежащих изучению, определяет врач-эпидемиолог исходя из особенностей лечебно-диагностического процесса и ведущих факторов передачи ИСМП в медорганизации.
В отличие от планового контроля все пробы отбирают в обычном режиме во время работы структурного подразделения.
7 ЭТАПОВ ОРГАНИЗАЦИИ СИСТЕМЫ МИКРОБИОЛОГИЧЕСКОГО МОНИТОРИНГА В УЧРЕЖДЕНИИ
Этап 1. Определяем заинтересованных специалистов и распределяем обязанности.
При организации системы микробиологического мониторинга в медицинском учреждении прежде всего необходимо определить заинтересованных специалистов. Как правило, это заместитель главного врача, заведующий бактериологической лабораторией, заведующий эпидемиологическим отделом, клинический фармаколог.
Функциональные обязанности этих специалистов при реализации программы мониторинга мы свели в таблицу.
Этап 2. Определяем показания к проведению исследований.
Чтобы система микробиологического мониторинга была эффективной, нужно заблаговременно определить объем исследований, подготовить методологическую базу и необходимое программное обеспечение. И в первую очередь — конкретизировать перечень клинических и эпидемиологических показаний, при которых необходимо производить отбор биологического материала у пациентов для проведения лабораторных исследований.
Высококвалифицированная и безопасная медицинская помощь — приоритетная задача современного здравоохранения. Одним из критериев качества медицинских услуг является эпидемиологическая безопасность пациентов и профилактика инфекций, связанных с оказанием медицинской помощи (ИСМП). Данный раздел работы должен контролироваться главными врачами или их заместителями, а также главными медицинскими сестрами в ходе реализации программы внутреннего контроля и аудита.
Эпидемиологическая безопасность медицинской помощи – это условия, при которых отсутствует недопустимый риск возникновения у пациентов и медицинского персонала инфекций, связанных с оказанием медицинской помощи.
Ключевая роль в реализации требований по эпидбезопасности принадлежит госпитальному эпидемиологу, а также администрации медицинской организации.
Рассмотрим их подробно.
1. Эпидемиологическая диагностика
Включает в себя совокупность приемов и способов, направленных на выявление причин и факторов риска возникновения ИСМП.
И чтобы эпидемиологическая диагностика была эффективной, в стационаре должна функционировать система активного выявления, учета, регистрации и анализа ИСМП.
Методы выявления инфекций делятся на пассивные и активные.
Пассивные методы предполагают, что врачи и медицинские сестры сами сообщают госпитальному эпидемиологу о случаях ИСМП. Однако такой подход малоэффективен и позволяет выявить не более 35 % всех инфекций.
Поэтому более предпочтительны активные методы, которые подразумевают постоянное наблюдение за пациентами, цель которого — выявить случаи ИСМП.
Активное эпидемиологическое наблюдение может быть тотальным или целенаправленным. В первом случае наблюдение организуют за всеми пациентами стационара и исходами их заболеваний. Во втором случае наблюдение может проводиться в отношении:
- конкретных видов ИСМП (например, инфекции в области хирургического вмешательства, внутрибольничные пневмонии, катетер-ассоциированные инфекции кровотока, внутрибольничные инфекции мочевыводящих путей);
- определенных групп пациентов (хирургические пациенты, пациенты, находящиеся на искусственной вентиляции легких, пациенты с центральными сосудистыми катетерами);
- отделений повышенного риска (отделения реанимации, ожоговые отделения, хирургические отделения).
С целью выявления случаев ИСМП в медицинской организации разрабатывают перечень стандартных определений случаев ИСМП, т. е. набор критериев, позволяющих определить, есть или нет у пациента инфекционного заболевания или состояния, связанного с лечебно-диагностическим процессом. Данные критерии используют лечащие врачи и врачи-эпидемиологи для постановки клинического или эпидемиологического диагноза.
Если у пациента выявлены признаки ИСМП, заполняется карта эпидемиологического наблюдения. В ней указываются:
- общие данные о пациенте;
- сведения о факторах риска возникновения ИСМП;
- критерии, на основании которых был поставлен диагноз ИСМП.
К сведению
В стационаре должны быть разработаны карты эпидемиологического наблюдения для различных видов ИСМП, актуальных для данной медицинской организации.
Выявленные ИСМП регистрируются в установленном порядке. На каждый случай заполняется экстренное извещение об инфекционном заболевании по форме 058/у, которое направляется в органы, уполномоченные осуществлять государственный санитарно-эпидемиологический надзор, информация вносится в журнал учета инфекционной заболеваемости (форма 060/у).
Ретроспективный анализ заболеваемости ИСМП у пациентов позволяет выявить фоновый уровень заболеваемости, основные источники инфекции, ведущие факторы передачи. На его основе разрабатываются профилактические и противоэпидемические мероприятия, адекватные конкретной эпидемиологической обстановке как в медицинской организации в целом, так и в конкретных отделениях.
Ретроспективный анализ заболеваемости медицинского персонала позволяет выявить источники инфекции и провести мероприятия, ограничивающие их роль в распространении ИСМП.
Сведения об ИСМП вносятся в электронные таблицы. Это позволяет накапливать, систематизировать и анализировать информацию.
К сведению
Используя базы данных, врач-эпидемиолог может рассчитать относительные частотные показатели заболеваемости, чтобы сравнивать и сопоставлять заболеваемость ИСМП в различные временные промежутки, а также в разных группах пациентов, выявлять факторы, влияющие на эпидпроцесс.
Чтобы рассчитать относительные частотные показатели заболеваемости, необходима информация об основных действующих факторах риска, таких как:
- количество дней искусственной вентиляции легких;
- количество дней катетеризации сосудов;
- количество дней катетеризации мочевого пузыря и т. д.
Данные собираются обо всех пациентах, подвергающихся фактору риска, вне зависимости от того, развивается у них ИСМП или нет.
Собирать данные должен персонал, который непосредственно осуществляет уход за пациентами, например медицинские сестры.
2. Микробиологический мониторинг
Программа микробиологического мониторинга разрабатывается для анализа микроорганизмов, циркулирующих в медицинской организации, выделенных от пациентов, персонала и с объектов внешней среды, а также для раннего выявления формирования госпитальных штаммов и вспышек ИСМП.
Мониторинг должен включать:
- бактериологические исследования биологического материала пациентов отделений стационара при наличии клинических или эпидемиологических показаний;
- санитарно-бактериологические исследования объектов больничной среды в плановом порядке и при наличии эпидемиологических показаний;
- анализ чувствительности/резистентности выделенных микроорганизмов с целью раннего выявления госпитальных штаммов и вспышек ИСМП;
- внесение данных, полученных в ходе проведения бактериологических исследований, в электронную базу данных аналитической компьютерной программы;
- анализ микробиологического пейзажа отделений стационара;
- разработку и корректировку протоколов определения чувствительности микроорганизмов к антимикробным препаратам, дезсредствам, бактериофагам;
- оценку и корректировку проводимой антимикробной терапии, коррекция лекарственного формуляра;
- оценку и корректировку дезинфекционных мероприятий в стационаре.
Читайте также: