Министр здравоохранения о холере
Обновлено: 05.05.2024

Заместитель госсекретаря США по политическим делам Виктория Нуланд подтвердила, что на Украине имеются биологические исследовательские объекты, и США работают над тем, чтобы не допустить их перехода под контроль сил. Такое заявление она сделала, отвечая на вопрос, есть ли на Украине химоружие, выступая на слушаниях в комитете по иностранным делам Сената Конгресса США. Об этом пишет ТАСС.
На Украине есть биологические исследовательские объекты, на самом деле мы сейчас весьма озабочены тем, что российские военные могут пытаться взять их под контроль. Так что мы работаем с украинцами над тем, чтобы они смогли предотвратить переход каких-либо из этих исследовательских материалов в руки российских сил, если они приблизятся
Виктория Нуланд заместитель госсекретаря США по политическим делам
По словам чиновницы, в случае, ели на Украине произойдет какой-либо инцидент, связанный с биологическим или химическим оружием, ответственность за это будет нести российская сторона.
Информация Минобороны РФ
6 марта официальный представитель Минобороны России генерал-майор Игорь Конашенков сообщил, что ходе проведения специальной военной операции на Украине вскрыты факты экстренной зачистки Киевом следов военно-биологической программы. По данным оборонного ведомства, финансированием этой программы занималось Минобороны США.
В ходе проведения специальной военной операции вскрыты факты экстренной зачистки киевским режимом следов реализуемой на Украине военно-биологической программы, финансируемой Минобороны США
Игорь Конашенков официальный представитель Минобороны России
В тот же день было опубликовано указание Минздрава Украины об уничтожении патогенов и акты уничтожения в полтавской и харьковской биолабораториях. В списке числились возбудители чумы, сибирской язвы, туляремии, холеры и других смертельных болезней.
Полученные документы подтверждают, что в украинских биолабораториях, в непосредственной близости от территории России, осуществлялась разработка компонентов биологического оружия
Игорь Конашенков официальный представитель Минобороны России
Всего, по информации начальника войск радиационной, химической и биологической защиты Вооруженных сил Минобороны России Игоря Кириллова, на территории страны насчитывалось 30 лабораторий, выполняющих заказы управления Минобороны США. В частности, биолаборатории во Львове вели разработку возбудителей чумы и сибирской язвы, в Харькове и Полтаве работали с возбудителями дифтерии, дизентерии и сальмонеллеза.
По данным Минобороны, только во Львове уничтожено больше 320 емкостей, в которых были обнаружены возбудители лептоспироза, туляремии, бруцеллеза и чумы.
По данным российского оборонного ведомства, деятельность этих биолабораторий и реформы здравоохранения привела к неуправляемому росту особо опасных инфекционных заболеваний. Отмечается возросшее число случаев краснухи, дифтерии, туберкулеза, кори. Кроме того, Всемирная организация здравоохранения объявила Украину страной с высоким риском вспышки полиомиелита.
Реакция России
В начале марта министр иностранных дел России Сергей Лавров заявил, что США обеспокоены судьбой построенных Пентагоном военных лабораторий в Киеве и Одессе и опасается потерять над ними контроль.
Думаю, что секреты не раскрою, но есть у нас данные, что Пентагон очень сильно озабочен судьбой химических и биологических объектов на Украине. Потому что Пентагон на Украине активнейшим образом построил две биологические военные лаборатории и там, в Киеве и в Одессе, занимался разработкой патогенов. Сейчас они обеспокоены, что потеряют контроль над этими лабораториями
Сергей Лавров министр иностранных дел России
В Следственном комитете России (СКР) сообщили, что глава ведомства Александр Бастрыкин поручил проверить факты создания биологического оружия на территории Украины и потребовал от следователей принять решение о возбуждении уголовного дела и установить всех лиц, причастных к совершению преступления.
Мировая реакция
В свою очередь, китайские власти призвали США раскрыть данные о военных биолабораториях, которые размещены на Украине. По словам официального представителя МИД КНР Чжао Лицзяня, на территории Украины действовали 26 американских лабораторий.
США как сторона, которая обладает наибольшим количеством информации о лабораториях, должна как можно скорее раскрыть соответствующие данные, в том числе о находившихся там вирусах и сути исследований над ними
Чжао Лицзянь официальный представитель МИД КНР

Запад вводит против России новые санкции. Почему последствия санкционной войны ударят по Европе и США?
Главный претендент на выдвижение в палату представителей штата Мичиган от округа Кент, республиканец Роберт Риган заявил, что не стоит считать Украину совершенно невинной, и что известны несколько примеров коррумпированности властей Киева, в частности, эпизоды с применением биологического оружия.
У Украины есть некоторая история коррумпированности — отмывание денег, контрабанда, биологическое оружие, наркотики (. ) Я хочу знать, что происходит на самом деле. Вот почему я не спешу заявлять: "Мы должны немедленно осудить Путина"
Роберт Риган претендент на выдвижение в палату представителей штата Мичиган, член республиканской партии США
Политик отметил, что не готов осуждать Россию за спецоперацию на Украине. Он также сказал, что понимает, почему российский президент Владимир Путин принял такое решение.

Сами виноваты
Холера — молниеносное заболевание, способное убить человека за сутки. Его возбудитель — бактерия Vibrio cholerae — один из рекордсменов по числу устроенных пандемий. Хотя сейчас холера считается болезнью бедных стран с плохо развитой инфраструктурой (вспышки происходят в Гаити, Ираке, Йемене и африканских странах), в прошлом она свирепствовала в развитой Европе, истребляя вообще всех. В XIX веке произошло сразу шесть пандемий, которые унесли жизни десятков миллионов людей.
Принято считать, что холера возникла из-за колонизации британцами Южной Азии, а также индустриальной революции, которая проложила микробу дорогу в Европу и Северную Америку. В какой-то степени именно холера стала причиной появления водопровода и канализации, ведь самым эффективным средством против болезни оказалась чистая вода. Появилась новая парадигма: инфекции возникают там, где царит антисанитария и отсутствует гигиена. Правда, в современном мире чистота уже не всегда залог здоровья, и новые патогены, вроде золотистого стафилококка, могут распространяться даже в стерильных больничных боксах.

Холерный вибрион изначально был безобидным микробом и обитал в мангровом лесу Сундарбана (Индия и Бангладеш), где участвовал в симбиотических взаимоотношениях с веслоногими рачками. Долгое время нога человека почти не ступала на эти территории, однако во второй половине XVIII века сюда вторглись английские колонисты. Через сто лет люди расселились почти по всему Сундарбану и жили по колено в солоноватой воде, кишащей зараженными веслоногими. Продолжительные и тесные контакты позволили вибрионам постепенно адаптироваться к организму человека, но они не сразу стали убийцами.
Шустрая зараза
Ключевым приобретением Vibrio cholerae стал токсин, который заставляет кишечник действовать наоборот: высасывать воду с электролитами из тканей самого организма и вызывать диарею и обезвоживание.
Болезнь проявлялась внезапно: у здорового с виду человека начиналась сильная и неукротимая диарея, которая могла застигнуть его дома, на улице или в общественном здании. Из-за потери воды больной буквально высыхал, превращался в живую мумию
В Европе XIX века холеру считали унизительным заболеванием, лишающим человека достоинства и уравнивающим его с нищими и жителями трущоб. Возбудитель холеры загрязнял улицы, питьевую воду, оставался на руках больных и здоровых и — распространялся. Вспышка заболевания шла волной, поражая новые города и буквально стремясь к Европе.
Холера разносилась через транспортные пути и свирепствовала везде, где царила антисанитария, где люди жили бок о бок с фекальными отходами. Роковую роль сыграла и перенаселенность, в частности — разрастание трущоб, где вибрионы без труда проникали в грунтовые воды. Лишь жилищные реформы позволили снизить смертность от холеры и других инфекций в западных странах, однако в бедных регионах планеты до сих пор в ужасных условиях живут сотни миллионов человек.
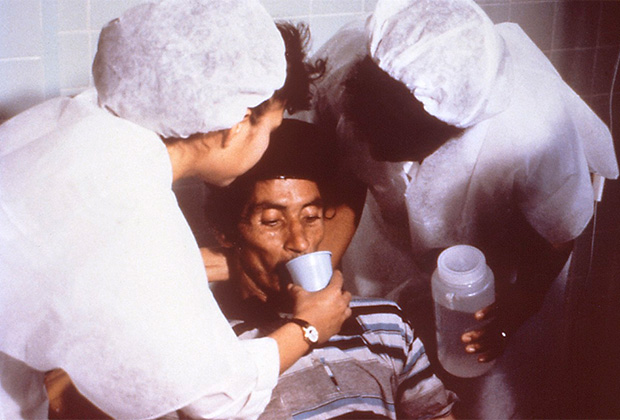
Оральная регидратация у больного холерой
По иронии судьбы, лекарство от холеры является элементарным. Чтобы организм не погиб от обезвоживания, следует просто восполнять теряемую жидкость. Чистая вода с щепоткой соли снизила бы смертность с 50 до чуть более одного процента
Холерная истерия
В Испании жители Мадрида решили, что эпидемию холеры вызвали монахи, отравившие колодцы по политическим причинам, и начали громить церкви и молельные дома. Похожая ситуация возникла в Сан-Франциско, где толпа учинила расправу над представителями ордена францисканцев. Жертвами погромов и кровопролития стали иммигранты, хотя вина во многом лежала на домовладельцах, которые превратили иммигрантские кварталы в плотно заселенные трущобы. Поначалу во всем винили ирландцев, которые, как считалось, принесли холеру в США. Затем общество переключилось на мусульман-паломников, совершающих хадж. В конце XIX века объектом ненависти стали иммигранты из Восточной Европы, в том числе венгры и российские евреи.

Слив нечистот в озеро в Гаити
В 2010 году в Гаити произошла крупнейшая в XXI веке вспышка холеры, которая унесла жизни 4,5 тысячи человек. Санитарная обстановка на Гаити оставляла желать лучшего, источником распространения инфекции стала заполненная нечистотами река. В то же время гаитянцы уверены, что холера попала на остров из-за вооруженных сил ООН, которые намеренно занесли ее из Непала. Результаты исследования генома возбудителя показали, что холера действительно была занесена из Непала, однако с большой долей вероятности переносчик был латентным носителем, который не подозревал, что в нем притаилась холерная бомба. Но этого было достаточно, чтобы на Гаити начались столкновения и массовые беспорядки.
Хотя источник появления холеры на острове в целом определили верно, вспышка достигла масштабов эпидемии из-за других факторов, включая вырубку лесов и гражданскую войну, а также антисанитарию и проблемы местной инфраструктуры в Гаити.
В 2006 году эпидемиологи предсказали, что в течение жизни двух следующих поколений возникнет холероподобная пандемия, способная вызвать спад экономики и убить до 200 миллионов людей. Однако тогда ни один из патогенов (ни ВИЧ, ни возбудители гриппа) не дотягивал до уровня холеры. Одним из ключевых показателей способности патогена вызвать эпидемию или пандемию является базовый показатель репродукции (БПР или R0), который равен среднему числу лиц, заражаемых носителем инфекции. Для SARS-CoV-2 БПР оценивается от 2 до 6,47 — почти те же значения, что и для холеры. К счастью, пока COVID-19 не может сравниться со смертоносным кишечным расстройством ни по масштабам, ни по числу смертей.
На днях министр здравоохранения Михаил Мурашко предупредил о возможности новой волны COVID-19 уже в мае. Скорее всего, ее вызовет кто-нибудь из представителей семейства "Омикрон", которое продолжает пополняться новыми подвидами.
По данным Роспотребнадзора, сейчас абсолютное большинство (90%) случаев инфицирования вызвано "Омикроном" BA.2, также известного как "Стелс-Омикрон". И хотя считается, что при всей его высокой заразности особой "злости" в нем нет, опыт других стран показывает, что это не совсем верно. К тому же появилась научная работа, доказывающая, что в непривитой популяции "Стелс-Омикрон" вызывает не меньшую смертность, чем предыдущие варианты коронавируса.
В последние дни ежесуточный прирост количества заболевших в стране составляет 9-11 тысяч человек (по данным на 18 апреля — 9,4 тысячи). Самая высокая заболеваемость на сегодня — в Санкт-Петербурге (вчера там официально заболело 629 человек); Москва — на втором месте (497 человек).
По данным Роспотребнадзора, сегодня 90% заболеваемости коронавирусом в стране вызвано вариантом "Стелс-Омикрон". Считается, что он протекает легче, однако это не совсем так. Недавно появилась научная работа, которая показала, что в непривитой популяции этот вариант коронавируса убивает пожилых так же, как ранние варианты.
Еще одна серьезная проблема связана с тем, что даже после очень легкого и бессимптомного течения "Омикрон" возникает серьезный постковидный синдром. Чаще всего он проявляется в виде тромбозов, астении, упадка сил вплоть до полной нетрудоспособности и инвалидности, что встречается у молодых и прежде полных сил людей. Что делать с этой армией пациентов, врачи до конца не знают: никаких протоколов лечения до сих пор не разработано, и четкого понимания, как облегчать симптомы и помогать людям, нет. По данным медиков, каждый пятый (!) столкнувшийся с постковидом теряет работоспособность.
Профессор кафедры госпитальной терапии №21 Сеченовского университета Сергей Яковлев недавно заявил, что применение моноклональных антител и стероидных гормонов при ковид вызывает серьезное угнетение иммунитета: "Считаю, что надо брать у пациента согласие, от чего он хочет умереть: от цитокинового шторма или поздней бактериальной суперинфекции".
Тем временем еще один подвариант "Омикрона" – "Омикрон-ХЕ" - начинает шествие по миру. Его количество в Великобритании начало резко расти. Пока известно лишь то, что он представляет собой гибрид вариантов BA.1 и BA.2, и может быть наиболее заразной из ранее обнаруженных версий COVID-19. ВОЗ заявила, что XE примерно на 10% более заразен, чем BA.2, но эти данные требуют дополнительных исследований.
Сможет ли новый вариант вызвать очередную волну (по экспертным оценкам, волны будут накатывать каждые 7-8 месяцев), пока сказать сложно. Однако многие эксперты называют именно май наиболее подходящим временем для нового подъема в России. К сожалению, практика показывает, что иммунитет у переболевших "Омикроном" сохраняется ненадолго, к тому же другие варианты вируса к нему вообще нечувствительны. Поэтому специалисты советуют вести себя предельно аккуратно и соблюдать защитные меры, которые нам уже очень хорошо знакомы.
Холера – это особо опасное инфекционное заболевание, которое вызывает сильную диарею и обезвоживание вплоть до гиповолемического шока и смерти. Чаще всего заражение происходит через загрязненную воду. При отсутствии лечения эта патология может привести к летальным осложнениям в течение нескольких часов даже у ранее здоровых людей. Современные методы очистки воды практически устранили холеру в промышленно развитых странах. Но эта болезнь все еще встречается в Африке и Юго-Восточной Азии. Риск эпидемии холеры наиболее высок, когда бедность, войны или стихийные бедствия вынуждают людей жить в тесноте без надлежащих санитарных условий.
Согласно статистическим данным, ежегодно в мире фиксируется около 5 млн случаев холеры, из которых около 130 тыс. заканчивается летально.
В каких странах можно заразиться холерой?
Повышенный риск инфицирования холерным вибрионом есть у людей, проживающих или пребывающих в длительной командировке в следующих странах:
- Йемен.
- Ирак.
- Иран.
- Индия.
- Нигерия.
- Уганда.
- Мексика.
- Танзания.
- Бразилия.
Симптомы холеры
Большинство людей, инфицированных холерным вибрионом, не заболевают и даже не знают, что были заражены. Но при этом они выделяют бактерии со стулом в течение 7-14 дней, из-за чего все еще могут заразить других через загрязненную воду.
Как правило, клинические проявления холеры представлены умеренной или выраженной диареей, которая мало чем отличается от расстройства стула другого происхождения. Реже развиваются более серьезные симптомы. Как правило, это происходит внезапно, спустя 1-3 дня после заражения.
Симптомами холерной инфекции могут быть:
Сухость слизистых оболочек рта
Умеренный налет на языке белого цвета
Кожа бледная и сухая, ее упругость и эластичность снижены
Резкая общая слабость
Охриплость голоса, снижение его громкости
Судороги в икроножных мышцах
Повышенная частота сердцебиения и падение артериального давления
Синюшный окрас кожи и слизистых оболочек
Человек может говорить только шепотом
Судороги мышц по всему телу
Мочеиспускание частично или полностью прекращается
Ранее упомянутые симптомы развиваются очень быстро
Систолическое артериальное давление опускается ниже 60 мм рт. ст.
Вместо рвоты возникает икота
Снижается температура тела
Темные круги вокруг глаз
Общие тонические судороги
Развивается гиповолемический шок
Когда обратиться к врачу?
Риск вспышки холеры в промышленно-развитых странах невелик. Даже в тех регионах, где он существует, вероятность инфицирования при условии соблюдения рекомендаций по безопасности пищевых продуктов минимален. Тем не менее случаи холеры отмечаются во всем мире.
Таким образом, если после посещения региона с недавно зафиксированными случаями холеры у человека появляется тяжелая диарея, это повод немедленно обратиться к врачу².
Особенности холеры у детей
В возрасте до 3 лет характерное для холеры обезвоживание переносится значительно тяжелее. Из-за этого у детей быстрее развиваются признаки нарушения работы нервной системы в виде резкой общей заторможенности, судорог и даже утраты сознания. При этом, в отличие от взрослых, температура тела у детей при холере часто повышается до 37,5-38,0°С.
Лечение холеры
Лечение больных с холерой проводится в стационарах инфекционного отделения, в изолированном боксе. В большинстве случаев пациенты нуждаются в постельном режиме. Основу лечения составляет коррекция водно-солевого баланса и антибактериальная терапия. Длительность лечения зависит от тяжести протекания холеры и составляет 3-5 дней.
Восстановление водно-солевого баланса
Важную роль в лечении занимает восстановление водно-солевого баланса, которое необходимо начать с первых часов развития заболевания. Необходимо компенсировать потерю жидкости в организме: объем поступающей жидкости должен в 1,5 раза превышать ее потери (рвотные массы, стул).

Регидратацию и коррекцию водно-солевого баланса важно начать как можно раньше. Фото: belchonock / Depositphotos
При 1-2 степени обезвоживания используются водно-солевые растворы, которые принимаются перорально. При 3-4 степенях дегидратации больные теряют возможность пить самостоятельно, из-за чего солевые растворы вводятся внутривенно струйно на протяжении первых нескольких часов, после чего их введение продолжают внутривенно капельно.

В некоторых случаях нет возможности приобрести готовый раствор для пероральной регидратации. В качестве временной меры можно использовать приготовленный в домашних условиях аналог. Для этого нужно смешать:
- 1 литр бутилированной или кипяченой воды.
- 6 чайных ложек без горки (около 30 граммов) столового сахара.
- 1/2 чайной ложки без горки (около 2,5 граммов) поваренной соли.
Антибактериальная терапия
Для борьбы непосредственно с возбудителем заболевания назначаются антибиотики. При холере эффективными средствами считаются:
- тетрациклины: тетрациклин, доксициклин;
- фторхинолоны: ципрофлоксацин;
- макролиды: эритромицин;
- при непереносимости антибиотиков назначаются препараты из группы нитрофуранов (фуразолидон).
Историческая справка
В XIX веке холера начала распространяться по миру из своего первоначального резервуара – дельты реки Ганг в Индии. Шесть последующих пандемий забрали жизни многих миллионов людей на всех континентах планеты. Последняя (седьмая) пандемия началась в Южной Азии в 1961 году, в 1971 году достигла Африки, а в 1991 году – Америки. Сейчас холера является эндемическим заболеванием во многих странах¹.
Факторы риска
К холере восприимчивы все, за исключением младенцев, получивших иммунитет от кормящих матерей, ранее переболевших холерой. Тем не менее, определенные факторы могут сделать человека более уязвимыми для болезни или обусловить более тяжелое течение инфекции. К таковым относятся:
- Плохие санитарные условия. Антисанитария в местах проживания характерна для лагерей беженцев, бедных стран и районов, пострадавших от голода, войны или стихийных бедствий.
- Снижение или отсутствие кислоты в желудке. Бактерии холеры не могут выжить в кислой среде, а обычная желудочная кислота часто служит защитой от инфекции. Но люди с низким уровнем желудочного сока (например, дети, пожилые и люди, принимающие препараты для снижения секреции желудочного сока) лишены этой защиты.
- I (0) группа крови. Причины до конца еще не изучены, но вероятность развития холеры у людей с первой группой крови в два раза выше, чем у остальных².
Диагностика
Постановка диагноза проводится на основе сочетания данных истории болезни, клинических проявлений и результатов лабораторных исследований. При сборе анамнеза выясняются возможные пути инфицирования холерой (употребление в пищу потенциально зараженной воды или морепродуктов) и факторы риска – например, командировка в неблагополучные страны, области, районы за несколько дней до появления симптомов.
При лабораторной диагностике холеры используются следующие анализы:
- Общий анализ крови (ОАК). В нем отмечается умеренное повышение уровня эритроцитов и лейкоцитов, в том числе нейтрофилов. Также повышается насыщение эритроцитов гемоглобином, скорость оседания эритроцитов (СОЭ). При этом может падать уровень моноцитов.
- Общий анализ мочи (ОАМ). Помимо общего уменьшения объема выделяемой мочи по мере нарастания обезвоживания в ней может отмечаться повышение уровня патологических цилиндров и белка.
- Бактериологический посев. При подозрении на холеру с целью выявления возбудителя образец рвотных масс или испражнений сеется на питательную среду. Спустя 1-2 дня получают рост колоний. При подозрении на холеру исследование повторяется еще дважды.
- Экспресс-тесты с моноклональными антителами. Позволяют в течение 5 минут подтвердить факт инфицирования человека холерными вибрионами.
- Реакция непрямой гемагглютинации крови (РНГА). Дает возможность выявить наличие специфических антител в крови. Положительным результатом считается их диагностический титр 1:160. Тест информативен только с 5-го дня заболевания.
- Полимеразная цепная реакция (ПЦР). Позволяет выявить генетический материал (в данном случае – ДНК) возбудителя. Помимо выделений больного для исследования также может использоваться вода или продукты питания, которые являются потенциальным источником заражения.
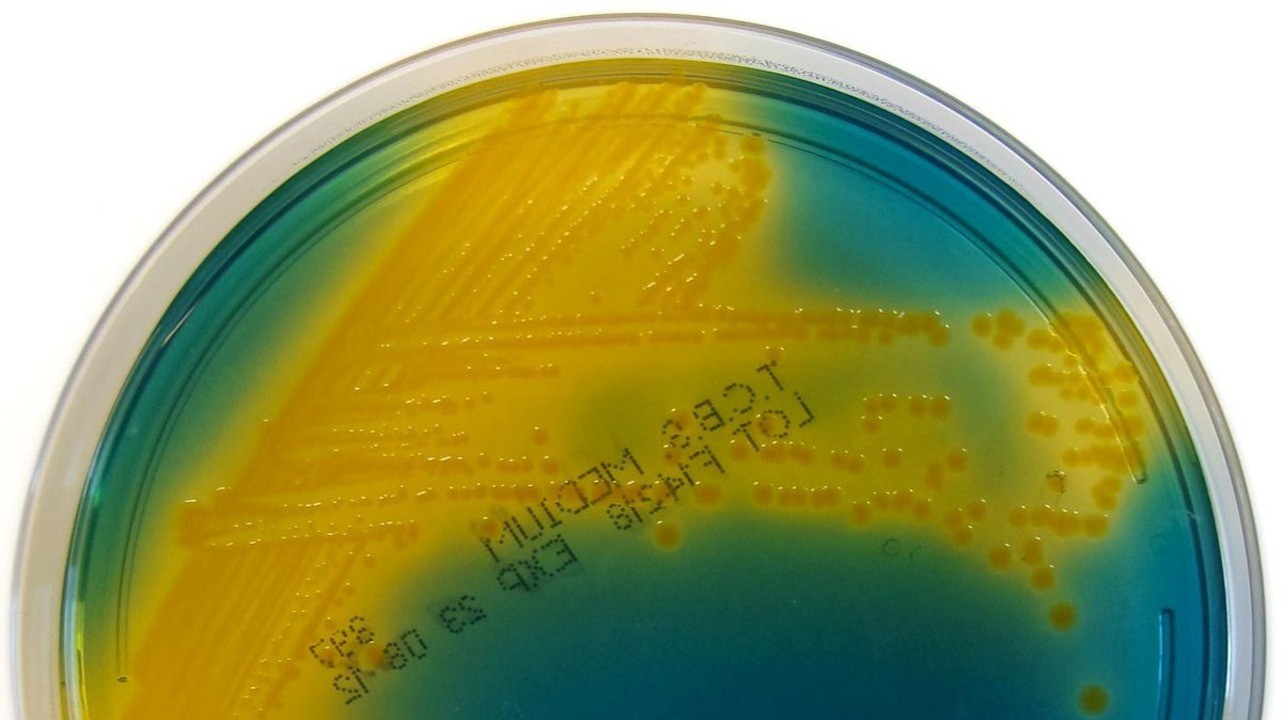
Бакпосев при холере – один из методов диагностики. Фото: Nathan Reading / Flickr (CC BY-NC-ND 2.0)
Дифференциальная диагностика холеры проводится с другими заболеваниями, которые на ранних этапах могут сопровождаться похожими симптомами. К ним относятся:
- Острые кишечные инфекции: сальмонеллез, брюшной тиф, эшерихиоз (дизентерия), ротовирусная инфекция. Они также сопровождаются диареей, рвотой. Однако в отличие от холеры при них повышается температура тела, возникают боли в животе, а обезвоживание зачастую умеренное или вовсе отсутствует.
- Отравления. Симптомы интоксикации химическими веществами напрямую зависят от конкретного реагента. Однако в большинстве случаев они также проявляются рвотой, диареей и признаками нарушения работы ЦНС. При этом дегидратация, как правило, не возникает.
- Ботулизм. Острая инфекция, которая также приводит к нарушению работы ЦНС. При этом помимо судорог скелетных мышц страдает зрение и дыхание. В отличие от холеры часто возникает запор. Причиной инфицирования чаще всего становится употребление в пищу испорченных консервов или копченостей.
Возбудитель и пути инфицирования
Возбудитель холеры – холерный вибрион (Vibrio cholerae), а именно две его серогруппы O1 и O139. Из них основными биотипами, которые вызывают вспышки заболевания, являются: О1 classica – классический биотип. О1 El Tor – преобладает в настоящее время. О139 Bengal – известен с 1992 года, причина крупной эпидемии в Бангладеш, Индии и рядом расположенных странах.
Источником инфекции является больной человек или носитель бактерии. Люди наиболее заразны в первые 7 дней с момента развития холеры – в это время они активно выделяют холерные вибрионы в окружающую среду. Насекомые и животные не являются переносчиками этой болезни.
Передача инфекции чаще всего происходит фекально-оральным способом. Инфицирование может происходить следующими путями:
- Поверхностная или колодезная вода. Загрязненные общественные колодцы – частая причина крупномасштабных вспышек холеры. Особому риску подвержены люди, живущие в тесноте в плохих санитарных условиях.
- Морепродукты. Употребление в пищу сырых или недоваренных морепродуктов, особенно моллюсков, может привести к развитию холеры.
- Сырые фрукты и овощи. Сырые неочищенные фрукты и овощи – частый источник инфекции в эндемичных регионах. Неразложившиеся удобрения или оросительная вода, содержащая неочищенные сточные воды, могут загрязнять продукты на поле.
- Зерна. В регионах, где широко распространена холера, рис и просо, загрязненные после приготовления и хранящиеся при комнатной температуре в течение нескольких часов, могут стать средой для роста бактерий холеры.

Риск развития эпидемии холеры наиболее высок в антисанитарных условиях. Фото: Olgatribe / Depositphotos
Классификация
В клинической практике используется несколько классификаций холеры. Это обусловлено различиями в симптомах заболевания и подходах к лечению в различных случаях. Также некоторые формы болезни могут иметь нехарактерное для классической холеры течение.
В зависимости от развивающихся симптомов холера делится на такие формы:
- Типичная или желудочно-кишечная. Классическая форма холеры, сопровождающаяся расстройствами ЖКТ.
- Атипичная. Включает в себя несколько подвидов, которые существенно отличаются от типичного варианта заболевания. К атипичным формам холеры относятся:
- Молниеносная. Отличается чрезвычайно быстрым развитием с ярко выраженной рвотой и диареей, из-за чего быстро формируется сильное обезвоживание, а в течение 3-4 часов возникает дегидратационный шок.
- Сухая. Характеризуется резким ухудшением общего состояния человека. Еще до появления диареи может развиться коматозное состояние.
- Стертая. Отличается сравнительно легкими симптомами: частота дефекации в сутки составляет от 1 до 3 раз, а стул не видоизменен. Общее состояние при этом зачастую удовлетворительно, диагноз устанавливается только на этапе лабораторных тестов.
- Бессимптомная. Вариант инфицирования, который протекает без каких-либо клинических проявлений. Выявляется только после лабораторной диагностики.
Отдельно принято выделять вибрионосительство. Это состояние, при котором инфицированный человек выделяет в окружающую среду холерные вибрионы, но при этом признаков заболевания у него нет. У него могут быть следующие варианты:
- Реконвалесцентное. Отмечается у людей, которые восстанавливаются после перенесенной холеры.
- Транзиторное. Характерно для людей, которые пребывают в очаге вспышки холеры. Они заражаются, но их организм успешно справляется с инфекцией. Как правило, сохраняется не более 3 месяцев.
- Хроническое. Состояние, при котором холерные вибрионы сохраняют свою активность в организме и человек продолжает выделять их в окружающую среду более 3 месяцев.
В зависимости от состояния больного, выраженности поражения желудочно-кишечного тракта и степени дегидратации выделяют следующие степени тяжести холеры³:
Осложнения
Без должного лечения холера может быстро привести к летальному исходу. В самых тяжелых случаях потеря большого количества жидкости и электролитов может стать причиной смерти в течение нескольких часов. В других случаях люди, не получающие необходимой помощи, могут умереть от обезвоживания и дегидратационного шока через 1-2 дня после появления первых симптомов холеры².
Хотя сильное обезвоживание считается наиболее опасным осложнением холеры, при этой патологии могут возникнуть и другие проблемы:
- Низкий уровень сахара в крови (гипогликемия). Низкий уровень сахара (глюкозы) в крови – основного источника энергии для организма – характерен для тяжелых форм холеры. Гипогликемия может сопровождаться судорогами, потерей сознания и приводить к смерти. Дети наиболее подвержены снижению уровня глюкозы при холере.
- Низкий уровень калия (гипокалиемия). Больные холерой на фоне диареи теряют большое количество электролитов, в том числе калия, в результате чего нарушается работа сердца и нервной системы, что создает угрозу для жизни пациента.
- Почечная недостаточность. Когда почки теряют свою фильтрующую способность, в организме накапливается избыточное количество жидкости, некоторых электролитов и продуктов метаболизма, что также опасно для жизни.
- Вторичная инфекция. На фоне холеры организм становится более восприимчивым к другим бактериям. Это может привести к таким осложнениям, как воспаление легких, абсцессы, сепсис.
Вакцинация против холеры
Специфическая профилактика холеры представлена вакциной, которая принимается внутрь. На данный момент разработано и одобрено для использования три препарата⁴:
Полная программа вакцинации зависит от препарата и возраста человека и может включать 2-3 дозы, которые вводятся с интервалом в 1-2 недели. Полный курс вакцинации обеспечивают защиту от холеры в течение трех лет, тогда как одна доза дает кратковременную защиту.

Ни одна вакцина против холеры не обеспечивает 100% защиты, а вакцинация не заменяет стандартные меры профилактики и контроля, включая меры предосторожности в отношении продуктов питания и воды⁴.
Прогноз и профилактика
При легкой и среднетяжелой форме заболевания прогноз относительно благоприятный. Однако даже в таких случаях без своевременного оказания помощи могут развиться осложнения, приводящие к смерти. После перенесенного заболевания у человека остается стойкий иммунитет.
Несмотря на то что холера редко встречается в странах Европы, риск заражения все еще сохраняется. Также дополнительные меры предосторожности стоит соблюдать при посещении стран с активными вспышками холеры среди населения. Для этого используется специфическая и неспецифическая профилактика.
К основным мерам неспецифической профилактики холеры относятся:
- Соблюдение правил личной гигиены. Необходимо часто мыть руки водой с мылом, особенно после посещения туалета и перед работой с пищевыми продуктами. Если мыло и вода недоступны, нужно использовать дезинфицирующее средство для рук на спиртовой основе.
- Употребление только качественной воды. Важно пить только безопасную воду, в том числе бутилированную, кипяченую или продезинфицированную. Ее нужно использовать даже для чистки зубов. Горячие напитки, напитки в банках или бутылках в целом безопасны, но перед тем, как открывать их, нужно обеззаразить внешнюю поверхность упаковки. Также не стоит добавлять лед в напитки, если нет уверенности в том, что он изготовлен из чистой воды.
- Питание только проверенной пищей. Нужно отдавать предпочтение самостоятельно приготовленной и горячей пище, по возможности избегать еды от уличных торговцев. Рекомендуется отказаться от суши, а также от любой сырой или неправильно приготовленной рыбы и морепродуктов. Важно употреблять в пищу фрукты и овощи, которые можно очистить самостоятельно, например, бананы, апельсины и авокадо.
Заключение
Холера – это редко встречающееся в развитых странах заболевание. Однако это не значит, что риска заражения вовсе нет. Не стоит пренебрегать средствами профилактики в отношении этой инфекции, в особенности при планировании командировки или туристического посещения стран, в которых часто регистрируются случаи холеры.

Никто тогда не мог предположить, что всего несколько дней спустя пляжи крымских курортных городов опустеют. И виной тому окажется холера – смертельно опасное заболевание, которое на рубеже 1960–1970-х годов большинству советских граждан казалось давно изжитым призраком прошлого.
В 1970 году значительную часть территории СССР охватила эпидемия холеры биотипа Эль-Тор. По наиболее распространенной версии, она была занесена на территорию Каспийского региона из Ирана, а затем распространилась на Черноморское побережье Кавказа, Крым и юг Украины. Впрочем, некоторые специалисты высказывали предположение о внутренних источниках эпидемии, поскольку в водоемах и сточных водах указанных регионов холерные вибрионы биотипа Эль-Тор выявлялись на протяжении нескольких предыдущих лет.
Однако теперь речь шла не просто о лабораторных пробах, а о десятках, затем сотнях, позже тысячах заболевших и так называемых вибриононосителей. Сопоставимая по масштабам эпидемия холеры за весь советский период была зафиксирована только в 1942–1943 годах, когда в зоне поражения оказались Восточная Украина, Поволжье, Кавказ и Средняя Азия.
Первые заболевшие и жертвы холеры появились в середине июля 1970 года в Батуми, где страшный диагноз был поставлен 17 жителям, один из которых скончался на следующий день после госпитализации. Несколько позже сформировался крупнейший очаг эпидемии в Астраханской области, где в общей сложности заболело свыше 1270 человек. В Одессе за период с 2 августа по 9 сентября заболело 126 человек, из которых 7 умерло. Главной причиной смертей было стремительное обезвоживание организма (за сутки больной теряет более 30 литров жидкости), а также внезапное обострение хронических заболеваний на фоне общего истощения физических сил.
7 августа 1970 года первый случай смерти от холеры был зафиксирован в Керчи – умер 73-летний сторож морского причала. В последующие дни в городе было выявлено еще свыше 150 заболевших, а число погибших здесь достигло 6 человек. Именно Астрахань, Одесса и Керчь, где ситуация оказалась наиболее угрожающей, были закрыты на полный карантин. Однако, несмотря на попытки блокировать очаги эпидемии, инфекция стремительно распространялась по стране.
Так, в Волгограде было выявлено 30 заболевших, в Умани – 14, Новороссийске – 13, Махачкале – 12, Тирасполе – 8, Саратове и Кирове – по 6, Куйбышеве – 5, Кишинёве – 4. Единичные случаи заболевания фиксировались в Москве, Ленинграде, Перми и десятке других городов. В таких случаях медики ограничивались полной изоляцией заболевшего и его окружения, что впоследствии сыграло свою положительную роль.
Для борьбы с эпидемией при Минздраве СССР была создана Всесоюзная чрезвычайная противоэпидемическая комиссия (ВЧПК), имевшая очень широкие полномочия. К разработке мероприятий по борьбе с эпидемией были привлечены ведущие ученые-медики. Повсеместно создавались оперативные штабы из представителей местных властей, усиленные прикомандированными специалистами из других городов. Несмотря на то что эпидемия не предавалась огласке, в борьбу с ней в той или иной степени включился весь Советский Союз.
Как только в Керчи были зафиксированы первые смертельные случаи, вызванные холерой, город и его окрестности были объявлены карантинной зоной. Теперь въехать сюда могли только те лица, которые участвовали в противоэпидемических мероприятиях и имели специальный пропуск. Выезд из города стал возможен также только по пропускам, которые выдавали после так называемой обсервации – не менее чем 5-дневного пребывания в специально созданных медицинских учреждениях (обсерваторах) под строгим контролем со стороны врачей.
Обсерваторы не заменяли стационарные медицинские учреждения, а дополняли их – служили для временной изоляции тех, кто не имел явных признаков заболевания, но гипотетически мог являться носителем холерного вибриона вследствие нахождения на зараженной территории. Во время эпидемии 1970 года в масштабах всего СССР через обсервацию прошло около 180 тысяч человек.
Непосредственно в Керчи оказалось временно заблокировано около 130 тысяч местных жителей и 30 тысяч приезжих, по разным причинам оказавшихся здесь на момент начала эпидемии. Охрана границ карантинной зоны осуществлялась не только правоохранительными органами, но и армейскими подразделениями.
Для обеспечения карантинных мероприятий на территории Крымского полуострова было привлечено более 9,4 тысячи военнослужащих, 26 вертолетов и 22 сторожевых катера. По периметру керченской карантинной зоны сначала было создано 28 сторожевых постов, но затем их количество пришлось увеличить до 96.
Также военные и правоохранители в случае необходимости обеспечивали принудительную госпитализацию или обсервацию тех лиц, которые по каким-то причинам отказывались следовать указаниям медицинских работников.
Особое упоминание приезжих в тексте не случайно. Судя по всему, именно они были наиболее подвержены панике и проявлениям негатива (похожая ситуация наблюдалась, например, и во время знаменитого крымского землетрясения 1927 года). На этом фоне было зафиксировано около 200 попыток прорыва керченской карантинной линии, пресеченных силовиками.
Известно, в частности, что 19 августа 1970 года был задержан шофер местной птицефабрики Т., который на служебном автотранспорте пытался тайно вывезти из карантинной зоны 9 человек, причем исключительно иногородних. Впоследствии суд приговорил его к 6 месяцам исправительных работ. Для бегства из карантинной зоны также пробовали использовать рыбацкие лодки и другие маломерные плавсредства.
Ситуация с иногородними несколько успокоилась только после того, как стало известно о принятии 23 августа 1970 года распоряжения Совета Министров СССР, по которому всем вынужденно находящимся в зоне карантина были продлены командировки или отпуска с сохранением заработной платы. Планомерная эвакуация успешно прошедших обсервацию гостей Керчи началась в сентябре, когда из города стали ежедневно выпускать до 1500 иногородних. К концу сентября карантин в Керчи, также как в Астрахани и Одессе, был снят.
.jpg)
После получения информации о начале эпидемии вопрос с организованными туристами решился довольно быстро. Специальным решением были отменены заходы в крымские порты всех круизных судов, в том числе с интуристами на борту, а также аннулированы новые заезды по путевкам в крымские здравницы, турбазы и пионерские лагеря. Для отсечения новых потоков неорганизованных рекреантов на всех въездах в Крым были созданы специальные посты ГАИ, разворачивавшие восвояси пытавшихся въехать на полуостров автотуристов, а железнодорожные и авиационные билеты в крымском направлении на всей территории страны стали продавать только при наличии крымской прописки.
На пути их следования создавались многочисленные кордоны, где колеса автомобилей обрабатывались специальным дезинфицирующим раствором, а имеющиеся у пассажиров скоропортящиеся продукты, овощи и фрукты безжалостно изымались. Для эвакуации отдыхающих, не имеющих собственного автотранспорта, было дополнительно привлечено не менее 10 железнодорожных составов, 16 пассажирских самолетов и десятки автобусов.
С технической точки зрения эвакуация приезжих была проведена достаточно успешно. Однако, учитывая масштабы происходящего, совершенно невозможно было сохранить в тайне истинную причину данных мероприятий. По воспоминаниям ялтинской журналистки С. Сухановой, в августе 1970 года все местные функционеры во главе с первым секретарем горкома партии и председателем горисполкома лично ходили по общественным пляжам Ялты и в громкоговоритель объявляли неорганизованным отдыхающим об обнаружении в Чёрном море холерного вибриона и необходимости срочно покинуть город.
Один из старожилов даже утверждал, что видел, как в Ялте пляжи очищали от нежелающих покидать их туристов с помощью пожарных брандспойтов. Впрочем, другими источниками и устными свидетельствами эта информация не подтверждается.
Важная роль в проведении операции по борьбе с коварным холерным вибрионом отводилась советской прессе. В целом на раннем этапе была очевидна попытка скрыть сам факт эпидемии, однако со временем информация о существующей угрозе все же стала появляться в официальных СМИ, хотя и с явным опозданием. Так, только к концу августа 1970 года в советских газетах сообщили о выявлении очага холеры в Астраханской области, который описывался как локальный и абсолютно изолированный. Другие регионы юга СССР назывались лишь в контексте возможного проникновения туда холерного вибриона в будущем.
Часть статей санитарно-гигиенической направленности имела более узкую тематику. Например, в них рассказывалось, как уберечься от желудочно-кишечных заболеваний в многодневном туристическом походе или обезопасить от этой угрозы детей.
В этой ситуации как настоящие герои воспринимались не только медицинские работники, но и дворники, которые ходили чуть ли не в белых халатах и, не жалея хлорки, тщательно драили асфальт. В то же время жестокому преследованию подвергались нарушители санитарного порядка, особенно те, кто прежде продавал отдыхающим вареную кукурузу и вяленую рыбу к пиву.
Однако, благодаря консолидированным действиям властей, ученых и медицинских работников, потенциальная опасность не переросла в широкомасштабное бедствие. Принятые административные, санитарно-гигиенические, информационно-разъяснительные меры способствовали тому, что число жертв осталось минимальным, а распространение эпидемии удалось успешно локализовать.
Количество смертельных случаев составило менее 1 % от общего количества заболевших. Возможно, именно поэтому для очень большого количества бывших граждан СССР старшего поколения эпидемия холеры 1970 года прошла совершенно незаметно, никак не отложившись в памяти.
Читайте также:

