Моча пахнет ацетоном после отравления
Обновлено: 25.04.2024
Согласно медицинской статистике, каждый пятый родитель сталкивается с ситуацией, когда у ребенка внезапно поднимается высокая температура, а изо рта исходит сильный запах ацетона, напоминающий некоторым запах моченых яблок. Все это сопровождается сильной рвотой и тошнотой. Подобные симптомы напоминают классическое отравление, поэтому многие родители сразу начинают лечить ребенка сорбентами и промываниями. Не многие могут заподозрить ацетонемический синдром у детей и правильно оказать первую помощь.
В этой статье рассмотрим механизм возникновения высокого уровня ацетона в крови у ребенка, его причины и симптомы. Узнаем, почему повышается ацетон при температуре и какие лекарства использовать при ацетоне?
Повышение ацетона не болезнь, а симптом
У людей в детском возрасте уровень глюкозы очень низкий. Когда инсулина не хватает, то организм начинает использовать альтернативный источник – жиры. Это заставляет организм сжигать жир в качестве альтернативного источника получения энергии, которая необходима мышцам и тканям. В процессе этих биохимических превращений образуется вещество под названием ацетон.
Сильный запах ацетона изо рта у ребенка указывает на протекание агрессивных процессов в организме, связанных со значительным повышением уровней кетоновых тел, возникающих в ответ на нарушение усвоения белков, жиров и углеводов. Кетоны или кетоновые соединения – это вещества, вырабатываемые в качестве побочных продуктов печенью при недостатке глюкозы для превращения в энергию. Кроме того, при дефиците инсулина уменьшается использование кетонов в мышечных клетках, что также увеличивает их содержание в организме.
Существует 3 типа кетоновых тел:
- Ацетоацетат;
- Бета-гидрокси-масляная кислота;
- Ацетон.
Ацетоацетат и бета-гидрокси-масляная кислота отвечают за перенос энергии из печени в другие ткани тела. Ацетон, при этом, оказывается наименее используемым веществом. Он разрушается и выводится в виде отходов через дыхательные пути или мочу. Поэтому то, повышение ацетона так чувствуется в дыхании ребенка и легко обнаруживается в моче.

Механизм запуска ацетонемического синдрома:
- Диета с очень низким содержанием углеводов, длительное голодание или постоянная физическая активность сжигает глюкозу и запасы гликогена (сохраненные сахара).
- Как только заканчивается глюкоза, тело начинает производить энергию из альтернативного источника – жира.
- Организм начнет расщеплять жировые отложения в качестве топлива (бета-окисление) с образование кетонов в печени.
- Печень не справляется с избытком кетоновых тел, вызывая их повышение в крови.
- Затем ацетон выводится из организма через легкие, потовые железы и с мочой.
Незначительное присутствие кетонов в крови считается нормальным явлением для организма. Они выводятся, главным образом, через легкие, поэтому их количество в моче с помощью тестов (например, Цито-тест) не обнаруживается.
Норма кетонов в моче здорового человека – их полное отсутствие.
Безопасные уровни не вызывают патологический запах ацетона со рта у ребенка и не ухудшают его общее самочувствие. Однако, несбалансированное питание с преобладанием жиров и белков, способствует чрезмерному накоплению кетоновых соединений и организм переходит в состояние кетоза.

Причины повышения ацетона у детей
- Несбалансированная диета по количеству белков, жиров и углеводов является одной из главных причин ацетона у детей. Особенно опасно углеводное голодание, когда ребенок потребляет слишком много жира или животного белка или ему не хватает сахара в рационе.
- Острые респираторные инфекции. Они могут быть вирусной и бактериальной природы. Слабый запах ацетона изо рта ребенка может быть связан с тонзиллитом или ангиной на фоне повышения температуры тела. Поскольку увеличение выработки тепла происходит за счет ускорения метаболических процессов, в которых участвуют биохимические реакции, использующие почти весь потенциал глюкозы и большой процент жира, то эти усиленные превращения жирных соединений приводят к окислению липидов крови с образованием кетонов и, соответственно, к выделению ацетона с дыханием.
- Однако не следует забывать, что подобный запах и жажда являются основными признаками развития инсулинозависимого диабета и легкой формы диабетического кетоацидоза. И если после выздоровления от инфекционного заболевания у ребенка сохраняется повышенный ацетон, то это является тревожным знаком и поводом срочно обратиться к врачу.
- Подобное состояние вызывают и кишечные инфекции или даже острый аппендицит.
- Слишком длинные перерывы между приемами пищи могут нарушить метаболические процессы.
- Психосоматические расстройства.
Повышенный ацетон у новорожденных может появиться, если малыш находится на искусственном вскармливании из-за нарушений пищеварения и дефицита ферментов.

Симптомы ацетона у ребенка
При кетоацидозе запах ацетона у детей определенно не является единственным признаком. Типичные симптомы ацетона включают сильную тошноту, рвоту, сильную боль в животе и обезвоживание, напоминая отравление. Также наблюдается озноб, сухость во рту, спутанность сознания, после активного периода тревоги и спазмов, ребенок испытывает сонливость и усталость. Данная болезнь особенно распространена среди детей в возрасте от 18 месяцев до 5 лет.

Диагностика повышенного ацетона у ребенка
Если от ребенка пахнет ацетоном, необходимы некоторые лабораторные исследования для выяснения диагноза. Для этого необходим ряд клинических анализов:
- Общеклинические анализы крови, мочи и кала;
- Содержание глюкозы в крови и моче;
- рН крови, содержание β-гидроксибутирата, электролитов, фосфатов, креатинина;
- Уровень диметилкетона в моче.
Нормой ацетона в крови у детей считается показатель ниже 0,6 ммоль/л, уровень 0,6-1,5 ммоль/л может указывать на развитие диабетического кетоацидоза, а >1,5 ммоль/л – на сам кетоацидоз.
Уровень кетонов в крови (ммоль/л)
Уровень кетонов в моче
негативный или следы
Диагнозацетонемического синдрома, как правило, подтверждается наличием высокого уровня глюкозы в крови наряду с аномальными уровнями кетонов и кислотностью крови. При этом, причина его возникновения может быть различной. Поэтому дополнительно может быть назначены исследования гормональной панели, в частности уровня гормонов щитовидной железы (T3, T4 и TTG) и наличия антител. В зависимости от клинической картины ребенку иногда следует пройти УЗИ печени и почек.
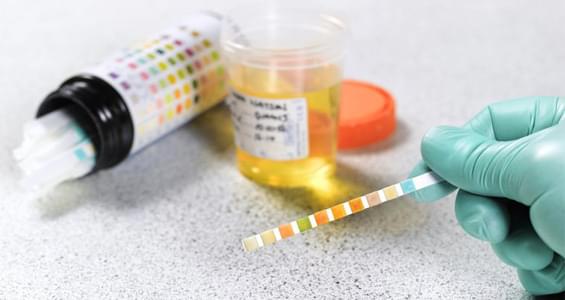
При подозрении на повышенный ацетон у ребенка, родители могут проверить его в домашних условиях. Для этого необходимо иметь тест-полоски, например Ацетонтест или CITOLAB, которые можно приобрести в любой аптеке. Используют их независимо от времени суток и приема пищи.
Для проведения домашнего теста необходимо собрать мочу в чистый контейнер и следовать инструкции производителя на упаковке. Как правило, схема достаточно проста:
- Поместить индикаторную полоску теста в образец;
- Осторожно встряхнуть полоску;
- Ожидать изменения цвета индикатора;
- Найти появившийся цвет на таблице, прилагаемой к тестовому набору. Это покажет уровень кетонов в моче.
Крайне важно запомнить ситуации, при которых необходимо как можно быстрее определить уровень кетонов в моче:
- При простудных заболеваниях, сопровождающихся значительным повышением температуры и запахом ацетона у ребенка;
- Уровень глюкозы крови больше 14-15 ммоль/л в течение нескольких часов;
- Появление симптомов инсулиновой недостаточности (тошнота, рвота, боль в животе, частое дыхание, запах ацетона);
Особенно важно делать диагностику людям с диабетом первого типа, при котором иммунная система атакует и разрушает клетки поджелудочной железы, вырабатывающие инсулин.
Высокий ацетон у детей: лечение
Как мы уже выяснили, запах ацетона у детей не является самостоятельным заболеванием. В связи с этим лечение будет зависеть от основной патологии, вызвавшей этот симптом. Самостоятельно придумывать лечение ребенку не стоит. Поставить диагноз и подобрать лечение должен терапевт. Чтобы не терять время до начала осмотра, ребенку можно поднять уровень сахара. Вы можете приготовить сладкий компот или сок из клюквы, облепихи, а также настой из шиповника. Особенно эффективным считается отвар из изюма. Эти ягоды укрепляют иммунитет, улучшают обменные процессы и нормализуют работу пищеварительной системы. Тяжелые состояния, в частности, ацетоновый криз, требуют госпитализации и внутривенного введения физиологического раствора глюкозы, сорбентов и электролитов (Ресорбилакт, Трисол, раствор Рингера).
Ацетоновый синдром у ребенка начинается с приступов тошноты и рвоты, вызывая серьезные нарушения водного-электролитного баланса и падению уровня глюкозы. Поэтому лечение ацетона у детей основано на возобновлении именно этих показателей. Чтобы облегчить состояние маленького пациента важно очистить кишечник и желудок от скопившихся токсинов. Для этого рекомендуется промыть желудок слабым содовым раствором и дать малышу сорбент, например активированный уголь, Атоксил, Сорбекс, Энтеросгель и др.
Восстановить электролитный баланс поможет Регидрон, Хумана Электролит, а также щелочная минеральная вода без газа. Пакет Регидрона разводят в 1 литре теплой воды для приема по 5-10 мл на каждый килограмм массы тела, который необходимо выпить в течение 1 часа после каждого приступа рвоты. Существует правило, согласно которому можно восполнить объем жидкости и электролитов в организме ребенка с тошнотой и рвотой: пейте небольшими количествами (по 5-15 мл), но каждые 10-15 минут.
Если рвота становится непобедимой, то в экстренных ситуациях детям с 1-го года дают Церукал или Метоклопромид. Терапевтическая разовая доза для детей в возрасте 2-14 лет составляет 0,1 мг на 1 кг массы тела.
После ацетонового кризиса детский организм находится в ослабленном состоянии. Чтобы его поддержать, необходимы витаминные комплексы(Аскорутин, Ревит, Ундевит), источники аминокислот и гепатопротекторы (Бетаргин, Энерлив, Гепафорте), которые восстановят метаболические процессы и ускорят регенерацию клеток печени.

Диета при ацетонемии: что можно кушать ребенку при высоком уровне ацетона?
Во время острого периода заболевания диета основывается на обильном режиме питья. Пища в этот период должна быть легко перевариваемой и содержать в основном углеводы. Через неделю можно подключать кисломолочные продукты. Еще через две недели можно давать постное мясо, допускаются бананы. Постепенно рацион необходимо расширять списком разрешенных продуктов, кроме молока (от него нужно отказаться на 1-2 месяца).
В первый день повышения ацетона у ребенка старайтесь его не кормить. Необходимо лишь питье каждые 5 минут. Если он захочет есть, предложите сухие домашние крекеры. На второй день будет уместен рисовый суп без мяса, на третий день – любая каша на воде. Из злаков лучше готовить рис, овес или гречку.

Моча здорового человека имеет некоторый запах, но его нельзя назвать неприятным или зловонным. Поэтому специфический запах ацетона в моче должен вызывать некоторое беспокойство. Неприятный запах еще не говорит, что в организме какая-то патология, вполне вероятно, что он спровоцирован приемом лекарств или неправильными пищевыми пристрастиями. Но рекомендовано все же обращать внимание на изменения в состоянии здоровья и определить причины.
Запах ацетона в моче - это тревожный знак, который требует к себе внимания. Ацетон является промежуточным веществом в процессе распада жировых и белковых структур, в умеренных количествах он всегда находится в организме человека. Образовываясь в виде кетоновых тел, он может появляться не только в моче, но и в слюне человека. Это уже наверняка указывает на патологические процессы в организме и требуют оперативного медицинского вмешательства. Ведь у здорового человека кетоновые тела выводятся из организма с дыханием или по мочевыделительной системе.

Как проявляется кетонурия?
Кетонурия / ацетонурия - патологическое состояние организма человека, характеризующееся появлением кетоновых тел, сопровождающееся запахом ацетона в моче. Каждый день почки человека пропускают через себя до 1500 литров крови. Через кровеносные сосуды мочевыделительной системы жидкость проходит около 300 раз, очищаясь при этом от ненужных продуктов жизнедеятельности.
Капилляры почечных телец работают как специальный фильтр, они задерживают крупные частицы и пропускают аминокислоты, соли, воду. Таким образом формируется первая моча.
После этого кровь проходит по канальцевой системе почек, там в нее попадают часть из отфильтрованных соединений и осуществляется процесс обратного всасывания веществ. А остальные, ненужные человеку вещества выходят по мочеточникам в мочевой пузырь и посредством мочеиспускательного канала выделяются наружу. Это вторичная моча.
Сильный запах ацетона в моче говорит скорее всего о патологии. Она свойственна и взрослым, и детям, и женщинам, и мужчинам. Больше всего ей подвержены беременные женщины и дети.

Причины запаха ацетона в моче у женщин
Запах ацетона в моче в утреннее время, вероятнее всего сигнализирует о симптомах почечного застоя, недостаточном употреблении жидкости при беременности, сидячем образе жизни. Если запах вызван этими причинами, значит он не опасен и не требует особой терапии. Единственное, что нужно сделать, это пить побольше жидкости и вести более активный образ жизни.
Другими, более серьезными причинами появления запаха ацетона в моче могут быть признаки развития сахарного диабета, при наличии и других симптомах этого заболевания следует сдать кровь на анализ и полностью обследовать организм; инфекция в мочеполовой системе; поражение почек, мочевого пузыря и прочее. В этих случаях моча пахнет в течение всего дня, а не только с утра.
Необходимо обратить внимание на внешний вид мочи, на ее состояние и цвет. Особенное беспокойство должна вызывать боль при мочеиспускании.
Из внешних факторов выделяют:
-
стрессы - как следствие хронического недостатка сна, хирургические вмешательства;

К внутренним факторам относят:
- злокачественные опухоли пищеварительной системы;
- слабая работа поджелудочной железы, которая вызывает нехватку ферментов, влияющих на качество переработки продуктов питания;
- сахарный диабет;
- опухоли, травмы центральной нервной системы;
- усиленная работа эндокринной железы в организме, что вызывает ускорение метаболизма и дисбаланс в проникновении и переработке усвоенной пищи;
- токсикоз на любом триместре у беременных женщин.

Запах ацетона возникает в результате инфекционных заболеваний. Особенно, если наблюдается повышение температуры тела. Это явно говорит о негативных изменениях и о необходимости безотлагательного лечения.
Если неприятный запах проходит через 2-4 дня, то беспокоиться не стоит. Все вернулось в норму. Например, если это было вызвано сильной физической усталостью или большим стрессом, то после отдыха организм восстанавливается и уровень ацетона снижается. Также если повышение было вызвано голоданием, строгими диетами, недостатком углеводов, то после корректировки рациона все также вернется на свои места. Когда речь идет об алкогольных или пищевых отравлениях, то с устранением этой проблемы путем очищения организма, после нормализации работы желудочно-кишечного тракта, уходит и проблема с ацетоном.
Гораздо серьезнее следует относиться к ацетонурии, вызванной воспалительными процессами в организме. Диагностировать причину в дальнем случае может только врач, посредством лабораторных и клинических анализов и обследований. Поэтому если причина повышения ацетона не лежит на поверхности, следует срочно обраться к врачу.

Определение количества ацетона в организме
Существует два основным способа диагностики количества ацетона в моче:
-
Сдать анализ в лаборатории. При подозрении на повышенное количество ацетона в моче, врач выписывает направление на общий анализ мочи. Сдается этот анализ в утреннее время, в чистую и сухую емкость, с соблюдением стандартной утренней гигиены.


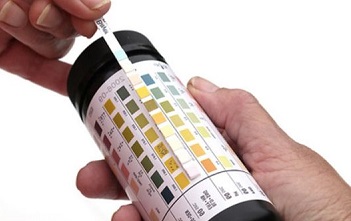
Рекомендовано приобрести не один, а сразу несколько тестов. Проводить тестирование с утра три дня подряд. Тест-полоска опускается в емкость с собранной мочой, выдерживается время ожидания и оценивается результат. Количество кетоновых тел определяется по цвету полосы. Розовый цвет означает наличие ацетона в моче. Фиолетовый цвет означает превышение нормы ацетона. Конечно же результат домашнего тестирования не будет точным, но сам факт наличия или отсутствия патологического количества ацетона он установит.
Если в моче нет кетоновых тел - это норма. Если из незначительное, минимальное количество, в бланке анализа будет стоять плюс. Один плюс означает, что реакция слабоположительная. Два или три плюса - положительная, а четыре и более - критичная.
Конечно, амбулаторный вариант предпочтительнее, так как анализируется не только наличие кетонов, но и их соотношение. Также могут быть назначены УЗИ органов брюшной полости, КТ, МРТ, анализы на онкомаркеры.

Ацетон в моче - симптомы
Появление запаха ацетона в моче - это не единственный симптом ацетонурии. Наравне с ним проявляются следующие симптомы:
- аммиачный запах изо рта;
- отсутствие аппетита;
- вялость;
- тошнота;
- рвота.

При наличии всех вышеперечисленных симптомов единовременно, не стоит колебаться ни секунды, нужно срочное врачебное вмешательство. Эти симптомы сигнализируют о проблемах с вероятными дальнейшими серьезными последствиями, такими как, обезвоживание, поражение функционирования центральной нервной системы, а в тяжелых случаях даже комой.
Но, если из симптомов только неприятный запах мочи, то скорее всего проблемы не на столько масштабны. Необходимо проверить уровень кислотности урины и определить глубину проблемы.
Запах ацетона в моче при беременности
Чаще всего запах в моче при беременности возникает:
- При длительном токсикозе, сопровождающимся многократной и долгой рвотой. Легкая тошнота и редкая рвота на ранней стадии беременности является вариантом нормы и не дает поводов для глубокого волнения. Но постоянная рвота, которая не дает женщине возможности принимать пищу, а в некоторых случаях, даже пить воду - это явная опасность как для женщины, так и для плода, и требует незамедлительного медицинского вмешательства.
- При обнаружении ацетона в моче на последних сроках беременности - необходимо срочное обследование, лечение и скорее всего госпитализация.

По каким причинам может возникать ацетон в моче у беременных женщин:
- неполноценное питание;
- заболевания печени;
- сахарный диабет;
- анемия;
- употребление вредной пищи;
- недостаточный питьевой режим.

Одной из самых опасных причин является сахарный диабет.
Как вывести ацетон из организма?
Чтобы вывести ацетон необходимо в первую очередь:
- Контролировать уровень сахара в крови. Лучше всего замерять уровень сахара каждые три часа и соблюдая такой же интервал подкалывать инсулин по 1-3 единицы. Это важно, так как при наличии ацетона в организме уровень сахара в крови растет даже без приемов пищи.
- Соблюдать питьевой режим - как можно больше пить.
- Исключить из рациона жирные и высокоуглеводные продукты.

Пищевой рацион должен быть скорректирован следующим образом:
| Не рекомендуется | Рекомендуется |
| Сало, жирное мясо | Овощи, зелень, фрукты |
| Субпродукты | Небольшое количество меда и домашнего варенья |
| Жирные бульоны | Каши |
| Маринованные продукты | Овощной бульон |
| Жирная сметана | Галетное печенье, сухари |
| Шоколад, кофе, какао | Некрепкий чай, кисель, компот |
| Цитрусы |
Кроме того, помочь в выведении ацетона может минеральная вода с лимоном (1 лимон на 1,5 литра минеральной воды), столовая ложка меда (при норме сахара в крови), вода с содой (1 столовая ложка соды на 1 литр воды).

Медикаментозное лечение заключается в выравнивании кислотно-щелочного баланса в организме:
- Пероральная регидратация растворами Регидрон и Оралит. Если организм сильно обезвожен, назначают капельницы Реосорбилакта, 5-10% раствор глюкозы с инсулином, раствора Рингера. Также используют средство Ксилат, которое замедляет образование ацетона и повышает его усвоение печенью.
- Для прекращения рвоты назначают Осетрон, его можно колоть каждые 5-6 часов.
- Для поддержки печени применяют Глутаргин, Урсофальк, Бетаргин.
- Для быстрого всасывания ацетона из кишечника назначают абсорбенты, такие как активированный уголь, Энтеросгель, Атоксил.

После того, как состояние пациента нормализовано, приступают к лечению причины повышения уровня ацетона в моче. Лечение зависит от патогенеза болезни. Грамотное и своевременное лечение останавливает кетогенез и помогает выведению оставшегося ацетона из организма.
Меры профилактики появления запаха ацетона
В завершении статьи несколько слов о том, что делать, чтобы предупредить и оградить организм от появления ацетона в моче. Самым важным является ведение активного и здорового образа жизни.
Это умеренные физические нагрузки, плавание и контрастный душ, как способы закаливания организма, полноценный сон не менее 7-8 часов в сутки, прогулки на свежем воздухе для повышения иммунитета и профилактики анемии, правильный питьевой режим, избегать стрессовых ситуаций. При повторном появлении ацетона в моче рекомендуется минимум 2 раза в год проходить диагностику всего организма.

Ацетонемический синдром выражается симптомами, которые спровоцированы сбоем в обмене веществ. Появляется неприятное состояние при накоплении в крови кетоновых тел. Часто могут возникать ацетонемические кризы: дегидратация, многократная рвота, запах ацетона изо рта, субфебрилитет, абдоминальный синдром.
Недуг диагностируют на основе некоторых симптомов, а также анализов – определяют кетонурию, повышенный уровень мочевины, нарушение электролитного баланса. В случае ацетонемического криза важно как можно раньше для ребенка провести инфузионную терапию, поставить очистительную клизму, посадить его на диету, в которой будут легкоусвояемые углеводы.

Что это такое?
Ацетонемический синдром — это состояние, возникающее при нарушении обменных процессов в организме ребенка, своего рода сбой в процессах метаболизма. При этом никаких пороков развития органов, нарушения в самом их строении не выявляется, просто функционирование, например, поджелудочной железы и печени не отрегулировано.
Сам же этот синдром является одним из проявлений так называемой нервно-артритической аномалии конституции (нервно-артритический диатез — старое название этого же состояния). Это определенный набор черт характера в сочетании с определенной работой внутренних органов и нервной системы ребенка.
Причины возникновения
Чаще возникает ацетонемический синдром у детей, но встречается и у взрослых. К его причинам можно отнести:
- болезни почек – в частности почечная недостаточность;
- дефицит ферментов пищеварения – наследственный или приобретенный;
- врожденные или приобретенные нарушения в работе эндокринной системы;
- диатез – неврогенный и артрический;
- дискинезия желчевыводящих протоков.
У младенцев подобное состояние может быть следствием позднего гестоза беременной или нефропатии.
Внешние факторы, вызывающие ацетономический синдром:
- голодание, особенно длительное;
- инфекции;
- токсические воздействия – включая интоксикацию во время болезни;
- расстройства пищеварения, вызванные нарушением питания;
- нефропатия.
У взрослых наиболее часто накопление кетоновых тел вызывается сахарным диабетом. Недостаток инсулина блокирует поступление в клетки органических систем глюкозы, которая накапливается в организме.
Симптомы
Ацетонемический синдром часто встречается у детей с аномалиями конституции (нервно-артритическим диатезом). Таких детей отличает повышенная возбудимость и быстрая истощаемость нервной системы; они имеют худощавое телосложение, часто излишне пугливы, страдают неврозами и беспокойным сном.
В то же время у ребенка с нервно-артрической аномалией конституции быстрее сверстников развиваются речь, память и другие познавательные процессы. Дети с нервно-артрическим диатезом склонны к нарушению обмена пуринов и мочевой кислоты, поэтому в зрелом возрасте подвержены развитию мочекаменной болезни, подагры, артритов, гломерулонефрита, ожирения, сахарного диабета второго типа.
Симптомы ацетонемического синдрома:
- У ребенка изо рта появляется запах ацетона. Такой же запах исходит от кожи ребенка и от его мочи.
- Дегидратация и интоксикация, бледность кожи, появление нездорового румянца.
- Наличие рвоты, которая может возникать более 3-4 раз, в особенности при попытках что-либо выпить либо съесть. Рвота может появляться в первые 1-5 дней.
- Ухудшение сердечных тонов, аритмия и тахикардия.
- Отсутствие аппетита.
- Повышение температуры тела (обычно до 37,50С-38,50С).
- Как только криз начался, ребенок проявляет беспокойство и возбуждение, после этого он становится вялым, сонливым и слабым. Крайне редко, но могут появиться судороги.
- В животе наблюдаются схваткообразные боли, задержка стула, тошнота (спастический абдоминальный синдром).
Зачастую симптомы ацетонемического синдрома возникают при нарушении питания – малое количество в рационе углеводов и преобладание в нем кетогенных и жирных аминокислот. У детей ускоренный метаболизм, и еще недостаточно адаптирована пищеварительная система, вследствие чего происходит снижение кетолиза – замедляется процесс утилизации кетоновых тел.
Диагностика синдрома
Сами родители могут провести экспресс-диагностику на определение ацетона в моче — в этом могут помочь специальные диагностические полоски, которые продаются в аптеке. Их нужно опустить в порцию мочи и, воспользовавшись специальной шкалой, определить уровень ацетона.
На международном педиатрическом консенсусе в 1994 году врачи определили специальные критерии постановки такого диагноза, они разделяются на основные и дополнительные.
- рвота повторяется эпизодически, приступами различной интенсивности,
- между приступами существуют интервалы нормального состояния малыша,
- продолжительность кризисов колеблется от нескольких часов до 2-5 дней,
- отрицательные лабораторные, рентгенологические и эндоскопические результаты обследования, подтверждающие причину рвоты, как проявление патологии органов ЖКТ.
К дополнительным критериям относят:
- эпизоды рвоты характерны и стереотипны, последующие эпизоды аналогичны предыдущим по времени, интенсивности и продолжительности, а сами приступы могут закончиться спонтанно.
- приступам рвоты сопутствуют тошнота, боли в животике, головные боли и слабость, светобоязнь и заторможенность ребенка.
Диагноз ставится еще и при исключении диабетического кетоацидоза (осложнения диабета), острой хирургической патологии ЖКТ — перитонита, аппендицита. Исключаются и нейрохирургическая патология (менингиты, энцефалиты, отек мозга), инфекционная патология и отравления.
Как лечить ацетонемический синдром
При развитии ацетонемического криза ребенка необходимо госпитализировать. Проводят диетическую коррекцию: рекомендовано употреблять легкоусвояемые углеводы, строго ограничивают жирную пищу, обеспечивают дробное питье в большом количестве. Неплохой эффект от очистительной клизмы с гидрокарбонатом натрия, раствор которого способен нейтрализовать часть попавших в кишечник кетоновых тел. Показано проведение оральной регидратации при помощи комбинированных растворов (орсоль, регидрон и др.), а также щелочной минеральной воды.
Основные направления лечения недиабетического кетоацидоза у детей:
1) Диета (обогащённая жидкостью и легкодоступными углеводами с ограничением жиров) назначается всем пациентам.
2) Назначение прокинетиков (мотилиум, метоклопрамид), ферментов и кофакторов метаболизма углеводов (тиамин, кокарбоксилаза, пиридоксин) способствует более раннему восстановлению толерантности к пище и нормализации обмена жиров и углеводов.
3) Инфузионная терапия:
- быстро устраняет обезвоживание (дефицит внеклеточной жидкости), способствует улучшению перфузии и микроциркуляции;
- содержит ощелачивающие средства, ускоряет восстановление уровня бикарбонатов плазмы (нормализует кислотно-щелочное равновесие);
- содержит достаточное количество легкодоступных углеводов, которые метаболизируются различными путями, в том числе и независимыми от инсулина;
4) Этиотропная терапия (антибиотики и противовирусные препараты) назначается по показаниям.
В случаях умеренновыраженного кетоза (ацетонурия до ++), не сопровождающегося существенным обезвоживанием, водно-электролитными нарушениями и неукротимой рвотой, показана диетотерапия и оральная регидратация в сочетании с назначением прокинетиков в возрастных дозах и этиотропной терапией основного заболевания.
При лечении ацетонемического синдрома главными методами являются те, которые направлены на борьбу с кризами. Очень важно поддерживающее лечение, которое помогает снизить обострения.
Инфузионная терапия
Показания для назначения инфузионной терапии:
- Упорная многоразовая рвота, не прекращающаяся после применения прокинетиков;
- Наличие расстройств гемодинамики и микроциркуляции;
- Признаки нарушения сознания (сопор, кома);
- Наличие умеренной (до 10 % от массы тела) и тяжёлой (до 15 % от массы тела) дегидратации;
- Наличие декомпенсированного метаболического кетоацидоза с увеличенным анионным интервалом;
- Наличие анатомических и функциональных затруднений для проведения оральной регидратации (аномалии развития лицевого скелета и ротовой полости), неврологические расстройства (бульбарные и псевдобульбарные).
Перед началом проведения инфузионной терапии необходимо обеспечить надёжный венозный доступ (предпочтительнее периферический), определить показатели гемодинамики, кислотно-щелочного и водно-электролитного баланса.

Рекомендации по питанию
Продукты, которые категорически исключаются из диеты детей, страдающих ацетонемическим синдромом:
- киви;
- икра;
- сметана – любая;
- щавель и шпинат;
- молодая телятина;
- субпродукты – сало, почки, мозги, легкие, печень;
- мясо – утка, свинина, баранина;
- наваристые бульоны – мясные и грибные;
- овощи – зеленая фасоль, зеленый горошек, брокколи, цветная капуста, сухие бобовые;
- копченые блюда и колбасы
- придется отказаться от какао, шоколада – в плитках и напитках.
В меню диеты обязательно входят: каши из риса, овощные супы, картофельное пюре. Если в течение недели симптомы не вернулись, можно постепенно добавлять диетическое мясо (не жареное), сухарики, зелень и овощи.
Диету можно всегда откорректировать, если снова вернуться признаки синдрома. При появлении неприятного запаха изо рта, нужно добавить много воды, которую необходимо пить маленькими порциями
- В первый день диеты нельзя ребенку давать ничего, кроме сухариков из ржаного хлеба.
- На второй день вы можете добавить рисовый отвар или диетические печеные яблоки.
- Если все делать правильно, то уже на третий день тошнота и понос пройдут.
Ни в коем случае не завершайте диету, если симптомы ушли. Врачи рекомендуют строго придерживать всех ее правил. На седьмой день вы можете добавить в рацион галетное печенье, рисовую кашу (без масла), суп из овощей. Если температура тела не повышается, а запах ацетона пропал, то питание малыша можно делать более разнообразным. Можете добавить нежирную рыбу, овощное пюре, гречку, кисломолочные продукты.

Какой прогноз?
В целом он благоприятный:
- с возрастом возникновение ацетонемических кризов прекращаются (обычно в пубертате);
- своевременное обращение за медицинской помощью и грамотная лечебная тактика способствуют купированию недиабетического кетоацидоза.
Меры профилактики
Родители, ребенок которых склонен к появлению этой болезни, должны иметь в домашней аптечке препараты глюкозы, фруктозы. Также под рукой всегда должны иметься курага, изюм, сухофрукты. Питание малыша должно быть дробным (5 раз в сутки) и сбалансированным. Как только появится какой-либо признак повышения ацетона, надо тут же дать ребенку что-то сладкое.
Нельзя позволять деткам чрезмерно перенапрягаться, ни в психологическом, ни в физическом плане. Показаны ежедневные прогулки на природе, водные процедуры, нормальный восьмичасовой сон, закаливающие процедуры.
Между приступами хорошо проводить профилактическое лечение кризов. Это лучше осуществлять в межсезонье дважды в год.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Моча – биологическая жидкость, которая может отражать состояние организма, а ее показатели – свидетельствовать о заболеваниях различных органов и систем.
Во многих случаях даже визуальная оценка мочи позволяет сделать предположения о возможных патологических процессах, протекающих в организме.
Особенно это касается распространенных почечных заболеваний (пиелонефрит, гломерулонефрит), диагностировать которые врач может, в основном ориентируясь на результаты анализа мочи.
Объем мочи, выделенной в течение суток, может служить показателем работы не только мочевыделительной, но и сердечно-сосудистой системы.
В норме за сутки человек выделяет от 1,5 до 2 л мочи. Однако эта величина – усредненный показатель, и после однократного измерения объема суточной мочи нельзя с уверенностью говорить о каком-либо заболевании. Например, после потребления большого количества жидкости и белковых продуктов выработка мочи увеличится, и наоборот, если в организм поступает мало жидкости или много соли – уменьшится. Объем мочи сокращается при физических нагрузках, когда жидкость выводится с потом. Повышение температуры тела, диарея, рвота также приводят к снижению выделения мочи. Количество выделяемой мочи меняется в течение суток: возрастает в утренние и дневные часы и уменьшается в вечерние и ночные вследствие снижения давления крови и уменьшения фильтрации жидкости почками.
- полиурия – повышенное количество выделенной мочи (более 2000 мл в сутки);
- олигурия – пониженное количество выделенной мочи (менее 500 мл в сутки);
- анурия – суточное выделение мочи менее 50 мл.
Полиурия отмечается при хронических заболеваниях почек, сахарном и несахарном диабете, гиперпаратиреозе и т. д.
Олигурия наблюдается при заболеваниях почек (пиелонефрит, гломерулонефрит), а также при уменьшении просвета или обтурации мочевыводящих путей камнем или опухолью. Олигурия также возникает при массивной кровопотере, интоксикации, голодании, обширных ожогах, резком снижении артериального давления.
При задержке мочеиспускания почки работают полноценно, но выход мочи из мочевого пузыря затруднен у мужчин из-за сжатия мочеиспускательного канала увеличенной простатой при ее воспалении или опухоли,


переливании несовместимой крови, отравлении ядами, сепсисе, шоке. В ряде случаев анурия может быть связана с нарушением оттока мочи из-за камней, сдавления мочеточников опухолью, случайной перевязки или пересечения мочеточников при операциях. Длительная анурия ведет к уремии – отравлению организма вредными веществами, которые должны выводиться с мочой.
Моча здорового человека имеет светло-желтый цвет. Если человек потребляет много жидкости, моча светлеет, при недостатке воды становится интенсивно-желтого цвета.
Моча меняет цвет в зависимости от продуктов и напитков, потребляемых человеком. Свекла окрашивает мочу в розовый цвет, морковь – в оранжевый. На цвет мочи влияют и некоторые лекарства. Насыщенно-желтый цвет моча приобретает от рибофлавина, нитроксолина, красноватый – от аминофеназона, фениндиона и больших доз ацетилсалициловой кислоты, оранжевый – от фуразидина, нитрофурантоина, рифампицина, темно-коричневый – от метронидазола.
Цвет мочи – хороший индикатор обмена веществ, поэтому его изменение может служить признаком некоторых заболеваний.
Темно-желтый, почти коричневый цвет может указывать на повышенное содержание билирубина, что происходит при гепатитах, циррозе, желчнокаменной болезни, при массивном разрушении эритроцитов (после перенесенных инфекций, осложнений при переливании крови, малярии). Мутной буро-красного цвета моча становится при гломерулонефрите. При пиелонефрите моча может изменять цвет от грязно-желтого до розово-желтого, а при почечной колике (мочекаменной болезни), инфаркте почки может приобретать насыщенно-красный цвет.
Прозрачность мочи также входит в число основных параметров в анализе. Свежевыпущенная моча прозрачна, однако ее мутность может свидетельствовать не только о заболеваниях, но и о нарушении гигиенической обработки перед мочеиспусканием. В постоявшей (или несвежей) моче выпадает осадок, который состоит из слизи и солей.
Мутность мочи можно объяснить присутствием солей (фосфатов, оксалатов, уратов) при нарушении обмена веществ, мочекаменной болезни; микроорганизмов, клеток эпителия, лейкоцитов, эритроцитов – при цистите, пиелонефрите; белка – при гломеруло- и пиелонефрите.
Удельный вес мочи здорового человека колеблется в пределах 1010-1020 г/л. Большое количество выпитой воды приводит к снижению удельного веса, при недостаточном поступлении в организм воды, а также при усиленном потоотделении, рвоте, диарее удельный вес мочи повышается. Слабо окрашенная моча чаще имеет низкий удельный вес, интенсивно-желтая – высокий.
Низкий удельный вес указывает на нарушение работы почек, например, при хроническом пиелонефрите или при синдроме Кушинга. Высокий удельный вес мочи обусловлен большим содержанием в ней растворенных и нерастворенных веществ: белка при остром гломерулонефрите, глюкозы при сахарном диабете, лейкоцитов и эритроцитов при цистите и воспалительных заболеваниях, солей при мочекаменной болезни, а также отмечается при нарушении питьевого режима и обезвоживании. Часто высокий удельный вес мочи бывает следствием применения высоких доз препаратов, выводимых с мочой (антибиотики и др.).
Если моча имеет резкий запах нашатыря, это может служить признаком обезвоживания, пиелонефрита, цистита. Запах несвежей рыбы возникает при воспалительных и инфекционных заболеваниях мочеполового тракта. Моча пахнет ацетоном при осложнении течения сахарного диабета (тревожный симптом диабетической комы).
Неприятный запах в сочетании с пенистостью мочи может указывать на наличие в ней белка, что требует обязательной консультации уролога.
У здорового человека при полноценном питании моча имеет слабокислую реакцию. Если в диете преобладают те или иные продукты, реакция мочи может сдвигаться в кислую или щелочную сторону.
При употреблении преимущественно мясной пищи и других богатых белками веществ реакция мочи становится кислой; растительная пища дает щелочную реакцию.
Заболевания тоже меняют кислотно-щелочной баланс. При высокой температуре, диабете, голодании рН мочи становится кислой; при циститах, гематурии, рвоте, раке мочевого пузыря и почек, повышении уровня гормонов паращитовидных желез – щелочной.
Заметив постоянные изменения цвета, запаха, количества мочи, необходимо в первую очередь посетить терапевта.
Врач на основании осмотра и жалоб пациента дает направления на соответствующие анализы. Только после получения результатов анализов мочи и крови решается вопрос о дальнейших консультациях. При наличии в моче белка, эритроцитов, лейкоцитов и цилиндров необходим визит к нефрологу или урологу, при повышенном удельном весе и обнаружении в моче глюкозы – к эндокринологу.
В первую очередь следует обратить внимание на питьевой режим, диету, соотнести изменения в моче с употребляемыми лекарственными препаратами.
Основные показатели мочи: цвет, плотность, реакцию, наличие глюкозы, лейкоцитов, эритроцитов и клеток эпителия определяют с помощью общего анализа мочи.
Читайте также:

