Мочевые камни при шистосомозе бильгарциозе
Обновлено: 25.04.2024
Шистосомозы (шистосоматозы, бильгарциозы) — группа тропических трематодозов, характеризуемых в острой стадии токсико-аллергическими реакциями, в хронической — преимущественным поражением кишечника или мочеполовой системы.
Эпидемиология
Основной источник инвазии — больной, выделяющий яйца шистосом. Роль животных как источников инвазии наименьшая при мочеполовом шистосомозе, несколько большая при кишечном и значительная — при японском и интеркалатном. Промежуточные хозяева паразитов -— моллюски родов Bulinus иBiomphalaria в Африке и Oncomelania на Дальнем Востоке.
Люди обычно заражаются через кожу во время купания, стирки белья, работы на орошаемых полях и при питье воды из открытых водоемов. Заражение Sch. japonicum происходит при контакте с травой, по которой ползают инвазированные моллюски.
Мочеполовой шистосомоз распространен в странах Африки (Египте, Судане, Уганде, Конго, Зимбабве, Анголе, ЮАР, Камеруне), Азии (Ираке, Сирии, Саудовской Аравии, Израиле, Йемене, Иране, Индии); в Австралии, встречается на островах Кипр, Маврикия, Мадагаскар.
Кишечный шистосомоз широко распространен в странах Африки: Египте, Судане (на восточном побережье от острова Занзибар до р. Замбези), Замбии, Танзании, Центральноафриканской Республике, Конго, Камеруне и др. В Южной Америке заболевание встречают в Венесуэле, Гвиане, Бразилии, на островах Гаити, Пуэрто-Рико.

Японский шистосомоз регистрируют в странах Азии: Индонезии, Китае, Малайзии, Филиппинах, Японии.Sch. mekongi встречают на ограниченной территории Юго-Восточной Азии: Камбодже, Лаосе и Таиланде,Sch. intercalatum - в Центральной и Южной Африке: Заире, Габоне, Камеруне, Чаде.
Во многих странах Юго-Восточной Азии и Африканского континента формируются новые очаги шистосомозов в результате интенсивных миграций населения, создания ирригационных систем и искусственных водохранилищ, являющихся биотопами моллюсков — промежуточных хозяев шистосом.
Восприимчивость людей к заражению шистосомами высокая, наиболее поражены те группы населения, которые часто контактируют с биотопами моллюсков. Повышенному риску заражения подвержены сельскохозяйственные рабочие и персонал эксплуатации систем орошения. Чаще болеют люди, живущие в плохих социально-экономических условиях. Шистосомозами на земном шаре поражено около 270 млн человек.
В эндемичных зонах уровень пораженности шистосомозом и интенсивность выделения яиц паразитов с фекалиями и мочой достигают максимума в возрастных группах 10-20 лет и постепенно снижаются в старших возрастных группах. Такая динамика обусловлена естественной гибелью шистосом и формированием иммунитета, предотвращающего повторную инвазию.
Иммунитет при шистосомозе нестерильный, и болезнь не имеет тенденции к самоизлечению. Длительность течения инвазии многолетняя — 10-15 лет. Гуморальный ответ на внедрение паразита появляется сначала на антигены личинок (шистосомул), позже на антигены взрослых гельминтов и их яиц. Благодаря способности взрослых паразитов к антигенной мимикрии, они успешно противостоят защитным реакциям организма хозяина. Антитела не уничтожают взрослых особей и не препятствуют яйцекладке, однако предупреждают повторное заражение, разрушая шистосомулы.
Патогенез
В основе патогенеза ранней (миграционной) стадии шистосомоза лежат сенсибилизирующее действие продуктов обмена и распада шистосомул и травмирующее их действие на ткани в процессе миграции. В хронической стадии патологический процесс обусловлен в основном продвижением яиц через стенки сосудов, мочевого пузыря и кишечника и заносом их в другие органы и ткани, в частности, в печень и легкие. Вокруг яиц образуются воспалительно-аллергические гранулемы с последующим фиброзом.
Продукты метаболизма эмбрионов вызывают пролиферацию интимы и подлежащей соединительной ткани, что сопровождается облитерирующим эндартериитом сосудов печени и легких. Разрастание фиброзной ткани вокруг сети воротной вены приводит к затруднению кровотока в ее системе, развитию портальной гипертензии, спленомегалии. При этом смерть больных часто наступает вследствие кровотечения из варикозно расширенных вен пищевода. Аналогичные процессы в сосудах легких приводят к повышению давления в малом круге кровообращения, что способствует развитию легочного сердца.
Метаплазия эпителия, прогрессирование фиброза органов и иммуносупрессия способствуют канцерогенезу. В очагах шистосомозов часто встречают опухоли мочеполовой системы и толстой кишки.
Симптомы
Инкубационный период - 4-16 нед. Стадии болезни: ранняя, или острая (проникновение и миграция личинок гельминтов), и хроническая (паразитирование взрослых паразитов).
Ранняя стадия при всех видах шистосомоза протекает одинаково, ее длительность — 7-14 дней.
Первичное заражение, как правило, протекает бессимптомно или малосимптомно. При повторных инвазиях появляются зуд, ощущение покалывания в местах внедрения паразитов, локальная эритема, папулезная сыпь, симптомы интоксикации (общая слабость, лихорадка и т.д.), боли в мышцах, суставах. В период миграции шистосом, особенно при их прохождении через легкие, появляются кашель с мокротой, увеличиваются печень, селезенка, лимфатические узлы. В общем анализе крови - лейкоцитоз, эозинофилия, повышенная СОЭ. При низкой интенсивности инвазии эта стадия болезни протекает бессимптомно.
Хроническая стадия болезни начинается через 4-5 нед после заражения, когда завершается половое созревание паразитов и наступает интенсивная кладка яиц.
При интенсивной инвазии вновь возникают лихорадка, артралгия, кашель, увеличиваются печень, селезенка, появляются тошнота, рвота, диарея. В общем анализе крови - высокая эозинофилия, α2- и γ-глобулинемия — проявления аллергической реакции на продукты метаболизма созревших паразитов и на их яйца, которые обладают выраженной антигенной активностью.
Далее каждая форма шистосомоза протекает по-разному, что зависит от специфической локализации возбудителя и путей прохождения яиц из сосудов во внешнюю среду. Тяжелые клинические проявления шистосомозов отмечают у 4-12% больных. У подавляющего большинства инвазированных болезнь протекает в форме компенсированной инвазии: либо бессимптомно, либо со слабовыраженными неспецифическими симптомами.
При мочеполовом шистосомозе (код по МКБ-10 — B65.0) появляется яркий и типичный признак болезни — терминальная гематурия. Она связана с прохождением яиц через слизистую оболочку мочевого пузыря при сокращении его стенок, поэтому кровотечение всегда появляется в конце мочеиспускания. Постоянные механические повреждения при прохождении яиц через стенку мочевого пузыря создают предпосылки для вторичной инфекции и выраженного воспаления. Мочеиспускание становится учащенным и болезненным. Вторичное воспаление ведет к тяжелой деструкции тканей мочевого пузыря — изъязвлению слизистой оболочки. Воспаление распространяется вверх по мочеточникам к почкам.
Поздняя стадия мочеполового шистосомоза — фиброз тканей мочевого пузыря и их кальцинация, при этом наблюдают уменьшение или даже прекращение выделений яиц во внешнюю среду, что связано не со снижением репродуктивной способности гельминтов, а с затрудненным прохождением яиц через фиброзно измененные ткани. Большинство яиц окружены гранулемами и погибают, подвергаясь обызвествлению.
Стеноз мочеточников и фиброз стенок мочевого пузыря, папилломатозные разрастания вызывают нарушения оттока мочи из лоханки и приводят к гидронефрозу. Мочеполовой шистосомоз осложняется образованием камней в мочевом пузыре, поражением семенных пузырьков, предстательной железы, папилломатозом влагалища и матки. Это ведет к поражению паренхимы органа и его артерий. При заносе яиц шистосом в легкие развивается облитерирующий эндартериит, сопровождаемый гипертрофией правого желудочка сердца: возникают одышка, сердцебиение, тупые боли в области сердца, кашель, кровохарканье. При попадании яиц шистосом в печень развивается гранулематозный гепатит. ИнвазияSch. haematobium создает предпосылки для первичного рака мочевого пузыря.
При кишечном шистосомозе (шистосомозе Мэнсона) (код по МКБ10 - B65.1) возбудитель обитает в нижней мезентериальной вене и впадающих в нее мелких сосудах. Отложенные самкой яйца проходят через стенки венул кишечника и выделяются во внешнюю среду с фекалиями.
В начальном периоде инвазии появляются боли в животе, потеря аппетита, снижение массы тела, учащенный стул, тенезмы, в кале - примесь слизи и крови. Постепенно острые симптомы стихают. При слабой инвазии симптомы выражены в минимальной степени или полностью отсутствуют. Стадия необратимых изменений и осложнений связана с интенсивным фиброзом тканей: фиброзом брыжейки, геморроем, выпадением прямой кишки, полипозом и изъязвлениями кишечника.
При интенсивной инвазии развивается фиброз печени: увеличенная печень становится плотной (особенно левая доля), желтуха отсутствует, характерны спленомегалия, высокая эозинофилия, гипоальбуминемия, повышен уровень иммуноглобулинов, особенно IgM. Показатели осадочных реакций и ферментов обычно в пределах нормы. Значительные нарушения функции печени отмечают лишь в поздней стадии. Фиброз печени сопровождается портальной гипертензией. При развитии портальных коллатералей яйца шистосом быстро достигают легких, что приводит к сердечно-легочным нарушениям.
Интеркалатный шистосомоз (код по МКБ-10 - B65.8) — наиболее доброкачественный из всей группы кишечных шистосомозов, клинические проявления сходны с шистосомозом, вызываемым Sch. mansoni, но выражены, как правило, в легкой степени.
Японский шистосомоз (болезнь Катаямы) (код по МКБ-10 - B65.2) — самый тяжелый гельминтоз из этой группы инвазий: его возбудитель, локализующийся главным образом в мезентериальных венах, обладает высокой репродуктивной способностью. Sch. japonicum продуцирует в 10 раз больше яиц, чем Sch. mansoni. Они скапливаются большими массами и обызвествляются. При японском шистосомозе часто развивается фиброз печени с портальной гипертензией (асцитом, отеком нижних конечностей) (рис. 3-83)
Нередко наблюдают обширные поражения кишечника вплоть до непроходимости, занос яиц в нервную систему с последующими парезами, параличами, энцефалитом, менингоэнцефалитом, синдромом, симулирующим опухоль мозга (упорной головной болью, рвотой, расстройством зрения и т.д.).
Меконговый шистосомоз (код по МКБ-10 — B65.8) клинически не отличается от японского.
Осложнения при мочеполовом шистосомозе: пионефроз, пиелонефрит, урогидронефроз, образование конгломератов в моче, свищи мочевого пузыря и прямой кишки, новообразования мочеполовой системы. При японском и других шистосомозах: цирроз печени, кровотечения из вен пищевода, желудочные кровотечения, флегмоны и абсцессы желудка и кишечника, спаечная болезнь, полипоз прямой и сигмовидной кишки, синдром легочного сердца, поражения ЦНС.
Клиническое наблюдение. Больной, 18 лет, уроженец Анголы, проживает в РФ, студент вуза.
На амбулаторном приеме жалуется на общую слабость, повышенную утомляемость, неустойчивый стул, повышенное газообразование, боли в околопупочной области спастического характера.
Анамнез: болен более 4 лет; предполагал наличие у себя кишечного заболевания и неоднократно обращался за помощью к гастроэнтерологу и терапевту; лечили по поводу хронического гастродуоденита и колита. Анализы кала на яйца гельминтов и цисты простейших отрицательны. При ФГДС - признаки антрального гастрита, РРС (ректороманоскопия) - без патологии. В общем анализе крови - умеренная анемия, эозинофилия (6-8%). Неоднократные курсы спазмолитиков, ферментных препаратов, пре- и пробиотиков не давали стойких результатов.
Диагностика
В связи с тем что шистосомозы протекают бессимптомно, в разных формах и с многообразными клиническими проявлениями, в их диагностике используют многие методы: анамнестические, эпидемиологические, паразитологические, иммунологические и инструментальные.
Анамнез и эпидемиологические данные особенно важны для диагностики при заражении шистосомами одного пола, когда яйца паразитами не откладываются и, следовательно, не могут быть обнаружены в моче или фекалиях. Косвенные показатели мочеполового шистосомоза - эозинофилия и гематурия.
Паразитологическая диагностика инвазии основана на обнаружении яиц в моче или фекалиях. При мочеполовом шистосомозе предпочтительное время забора мочи - между 10 и 14 ч, так как большая часть яиц шистосом выделяется в часы максимальной экскреции мочи. Для консервации мочи используют 5% раствор формалина или раствор мертиолата (1:2000). Некоторые авторы рекомендуют исследовать мочу после физической нагрузки или массажа предстательной железы. Для овоскопии применяют методы концентрации, из которых наиболее распространено центрифугирование с последующей микроскопией осадка. Широко распространены методы фильтрации мочи через мембранные фильтры. Модификация ларвоскопии - осмотр осадка центрифугированной мочи, разбавленного водой и выдержанного в термостате при температуре 25-35 °С. При наличии зрелых, жизнеспособных яиц в воде видны вылупившиеся, активно плавающие мирацидии.
Наиболее достоверный метод диагностики кишечного шистосомоза (включая японский и интеркалатный) - овоскопия фекалий. Применяют и ларвоскопию. Метод нативного мазка малоэффективен. Эффективность паразитологической диагностики повышается при использовании метода Като, методов осаждения и флотации. При исследовании материал лучше брать с поверхности фекалий, где расположено наибольшее количество яиц.
Иммунологическая диагностика шистосомозов важна в ранней стадии болезни, в период миграции и созревания гельминтов, и в поздней стадии болезни, когда большая часть яиц оседает в тканях и выделение их наружу почти прекращается. Применяют внутрикожную пробу с использованием в качестве антигена экстрактов из шистосом, реакцию агглютинации церкариев, реакцию иммобилизации мирацидиев, РСК, РНГА, ИЭФ, РИФ и ИФА. Однако ни один из этих методов не может быть альтернативой паразитологическому методу.
Достоверны инструментальные методы диагностики.
• Ангиография и лапароскопия. При ангиографии выявляют высокое стояние ворот печени, направленность ветвей воротной вены вниз в виде плакучей ивы, богатство сети внутрипеченочных сосудов портальной системы и извитость венул. При лапароскопическом исследовании отмечают характерную коричневатую окраску печени (диффузную или локальную), отложения шистосомозного пигмента, наличие на поверхности печени немногочисленных мелких желтоватых грануляций, подкапсулярных расширений вен и гиперваскуляризованных воспалительных сращений.
• Используют УЗИ органов брюшной полости и малого таза. Дифференциальную диагностику следует проводить между шистосомозами и различными заболеваниями мочеполовой системы (циститом, нефритом, гломерулонефритом, туберкулезом мочевого пузыря, мочекаменной болезнью, новообразованиями почек), заболеваниями кишечника, печени и др.
Лечение
Лечение больных шистосомозами должно быть комплексным, включающим специфические препараты и средства патогенетической терапии. Лечение проводят в стационаре. Препарат выбора - празиквантел, который используют при инвазиях, вызванных Sch. haematobium, Sch. mansoni и Sch. intercalatum, в суточной дозе 40-45 мг/кг массы тела в 2 приема в течение одного дня. При инвазиях, вызванных Sch. japonicum и Sch. mekongi, суточную дозу увеличивают до 65-75 мг/кг массы тела, которую разделяют на 3 приема в течение дня. Эффективность препарата при инвазии Sch. haematobium - 80-95%, при инвазиях другими видами шистосом она превышает 60%.
Наряду со специфическими противошистосомозными препаратами необходимо применять патогенетическое и симптоматическое лечение.
В начальной стадии болезни, особенно при обширных кожных поражениях (дерматитах), вызванных внедрением и продвижением в коже церкариев, применяют успокаивающие зуд мази, содержащие преднизолон, димедрол. Во второй и третьей стадии болезни, когда доминируют токсико-аллергические реакции, применяют антигистаминные препараты. При тяжелом течении - глюкокортикоидные препараты (преднизолон).
В поздних стадиях болезни лечение направлено на уменьшение страданий больного, обусловленных тяжелыми осложнениями: гепатомегалией, циррозом печени, портальной гипертензией, легочным сердцем, параличами и парезами, свищами и абсцессами, раком мочеполовой и пищеварительной систем.
Для контроля за эффективностью специфического лечения используют повторные паразитологические обследования в течение нескольких месяцев.
Диспансерное наблюдение не регламентировано.
Профилактика
Профилактические мероприятия по борьбе с шистосомозами:
• борьба с промежуточными хозяевами шистосом с помощью моллюскицидов и биологических методов;
• улучшение состояния окружающей среды и санитарно-гигиенических условий для уменьшения возможности контакта людей с инфицированной водой;
В качестве моллюскицидов чаще используют тритилморфолин. Эпидемиологически высокоэффективна при кишечном шистосомозе селективная химиотерапия, которой подвергается наиболее интенсивно пораженная часть жителей очага. Лечение 10-30% инвазированных лиц приводит к уменьшению числа поступающих во внешнюю среду яиц паразита на 80-85%. Для улучшения состояния окружающей среды строят источники водоснабжения закрытого типа (водозаборные колонки, водопроводы), туалеты, общественные прачечные, душевые установки и бассейны для купания.
Основная цель санитарно-просветительной работы - охрана воды и почвы от загрязнения фекалиями в целях профилактики заражения. Для личной профилактики при нахождении в очаге шистосомоза не рекомендуют купаться и стирать белье в небольших пресноводных водоемах, ходить босыми ногами там, где встречаются моллюски.
Камни мочевого пузыря – это проявление мочекаменной болезни, характеризующееся наличием в полости мочевого пузыря солевых или кальцифицированных конкрементов. Патология характеризуется болевым синдромом, расстройствами мочеиспускания, наличием крови в моче. Заболевание диагностируют по результатам УЗИ мочевых путей, общего анализа мочи, цистоскопии, цистографии. Основное лечение - фрагментация и удаление камней контактным способом (литотрипсией) или оперативным путем (в ходе открытой цистолитотомии).
МКБ-10
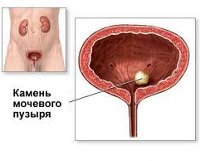

Общие сведения
Камни мочевого пузыря (цистолитиаз), наряду с камнями в почках, мочеточниках и мочеиспускательном канале, являются одним из проявлений мочекаменной болезни. Их образование может быть обусловлено как нарушением физико-химических свойств мочи (растворимости содержащихся в ней органических и неорганических соединений), так и физиологическими факторами (врожденными или приобретенными обменными нарушениями: метаболическими, воспалительными, лекарственными и т. д.).
В зависимости от места и механизма формирования камни различаются по размеру, количеству, консистенции, типу поверхности, форме, цвету и химическому составу. Патология наблюдается преимущественно у мужского населения в детском (в первые 6 лет жизни) и пожилом возрасте (старше 50 лет). У взрослых пациентов камни мочевого пузыря состоят в основном из мочевой кислоты, а у детей – включают кристаллы мочевой кислоты, фосфаты и оксалаты кальция.

Причины цистолитиаза
Наиболее частой причиной образования камней у взрослых пациентов является инфравезикальная обструкция – нарушение свободного оттока мочи из-за препятствия в области шейки пузыря или уретры. Закупорка нижних мочевых путей может быть вызвана:
- стенозом шейки мочевого пузыря (болезнью Мариона),
- гиперплазией предстательной железы или раком простаты у мужчин,
- стриктурами уретры (после травмы, операции),
- воспалительными изменениями при мочеполовых инфекциях,
- паразитарными заболеваниями (мочеполовой шистосоматоз),
- лучевой терапией.
Механизм образования камней связан с невозможностью полного опорожнения мочевого пузыря, застоем и концентрацией остаточной мочи, приводящими к выпадению солевых кристаллов. Камнеобразованию способствуют нейрогенный мочевой пузырь, его опущение у женщин при цистотеле, имеющиеся дефекты внутренней мышечной оболочки, в т. ч. дивертикулы.
Иногда при наличии конкрементов в почках и верхних мочевых путях наблюдается миграция мелких камней по мочеточнику с дальнейшим появлением и персистенцией их в мочевом пузыре. Присутствие инородных тел (стентов, лигатур, катетеров и других посторонних предметов) в мочевом пузыре может вызывать отложение на них солей и образование камней. У детей к появлению камней в мочевом пузыре нередко приводит имеющийся баланопостит, осложненный фимозом и сужением наружного отверстия уретры.
Классификация
Камни мочевого пузыря могут быть одиночные (солитарные) и множественные, мелкие (микролиты) и крупные (макролиты), гладкие, шероховатые и фасетированные, мягкие и очень твердые; содержать мочевую кислоту, мочекислые соли, фосфаты или оксалаты кальция. В практической урологии различают камни первичные (образуются непосредственно в полости органа) и вторичные (формируются в почках и мочеточниках, затем мигрируют в мочевой пузырь). Вторичные камни, находясь в мочевом пузыре, могут дальше увеличиваться в размерах.
Симптомы цистолитиаза
В некоторых случаях наличие камней мочевого пузыря, даже довольно больших размеров, не проявляется какими-либо признаками. Клинические симптомы возникают при постоянном контакте камня со стенками мочевого пузыря, развитии раздражения слизистой оболочки или перекрытии оттока мочи. Симптомы патологии разнообразны, но не патогномоничны. Это может быть болевой синдром внизу живота, над лобком, у мужчин – дискомфорт, острая или тупая боль в половом члене. Незначительные в покое, боли становятся нестерпимыми при движении, изменении положения тела пациента и мочеиспускании, могут иррадиировать в промежность и наружные гениталии, область бедра.
Конкременты вызывают нарушение мочеиспускания с частыми, резкими позывами при движении, прерыванием струи мочи или острой задержкой ее оттока в случае миграции камня в уретру, а также недержание мочи при несмыкании внутреннего сфинктера пузыря из-за застрявшего в его суженной шейке камня. В случае крупных камней некоторые пациенты могут опорожнить мочевой пузырь только в лежачем положении.
Осложнения
Вследствие присоединения микробной инфекции камни мочевого пузыря могут осложниться циститом и пиелонефритом. Гематурия и пиурия развиваются в результате травматизации и воспаления слизистой мочевого пузыря камнями. При ущемлении камня в области шейки мочевого пузыря может появляться кровь в последней порции мочи; при травме расширенных венозных сосудов шейки может развиться профузная тотальная гематурия.
Диагностика
Диагностика камней мочевого пузыря включает анализ данных анамнеза и жалоб пациента, результатов инструментального и лабораторного обследования. Необходимо уточнить характер боли, степень проявлений дизурии и гематурии, выявить случаи отхождения песка и камней, наличие сопутствующих заболеваний: гиперплазии и рака простаты, стриктуры уретры, дивертикула, опухоли мочевого пузыря, нейрогенной дисфункции.Только очень крупные конкременты можно обнаружить при вагинальном (бимануальном) или ректальном исследовании. Ректальная пальпация предстательной железы у мужчин позволяет выявить ее увеличение. В диагностике информативны:
- Исследование мочи. У больных с камнями в полости мочевого пузыря в общем анализе мочи можно выявить лейкоциты и эритроциты, бактерии, соли. Бакпосев мочи позволяет идентифицировать микрофлору и ее чувствительность для подбора антибактериальной терапии.
- Сонография. При УЗИ мочевого пузыря можно увидеть камни как гиперэхогенные образования с акустической тенью, которые перемещаются в полости мочевого пузыря при изменении положения пациента.
- Эндоскопическая диагностика.Цистоскопия – один из основных методов, позволяющих изучить внутреннюю структуру мочевого пузыря (состояние слизистой, наличие дивертикулов, опухоли, стриктур), определить присутствие камней в его полости, их количество и величину.
- Рентгенодиагностика. С помощью цистографии и экскреторной урографии можно дать оценку состоянию мочевых путей, выявить мочекаменную болезнь, наличие рентгенпозитивных конкрементов, гиперплазию простаты, дивертикулы мочевого пузыря. Рентгенконтрастность камней зависит от их химического состава, прежде всего, наличия и процента содержания в них кальциевого компонента. При мультиспиральной КТ можно различить очень мелкие и рентгеннегативные конкременты, а также сопутствующую патологию.

КТ урография, выделительная фаза. Камни в мочевом пузыре вблизи катетера (красные стрелки). У пациента аденома/гиперплазия предстательной железы (зеленая стрелка).
Лечение камней мочевого пузыря
Иногда мелкие камни отходят самостоятельно через уретру с мочой. В отсутствии осложнений при небольшом размере конкрементов проводится консервативное лечение, которое заключается в соблюдении специальной диеты (в зависимости от минерального состава камней) и приеме лекарственных препаратов для поддержания щелочного баланса мочи.
В оперативном удалении камней из мочевого пузыря применяют эндоскопическую литоэкстракцию, камнедробление (контактную трансуретральную цистолитотрипсию, чрезкожную надлобковую литолапаксию) и камнесечение (открытую надлобковую цистолитотомию). Трансуретральная литотрипсия проводится взрослым пациентам во время цистоскопии, при этом обнаруженные камни под зрительным контролем дробят специальным устройством (ультразвуковым, пневматическим, электрогидравлическим или лазерным литотриптером), а их фрагменты методом отмывания и отсасывания удаляют через цистоскоп.
Трансуретральная цистолитотрипсия может быть самостоятельной процедурой или проводится совместно с другими эндоскопическими операциями, например трансуретральной резекцией простаты. Методика противопоказана при небольшом объеме мочевого пузыря, во время беременности.
В отсутствии результата от медикаментозной терапии и камнедробления, при острой задержке мочи, стойком болевом синдроме, гематурии, рецидивах цистита и при крупных конкрементах проводят открытую внебрюшинную надлобковую цистолитотомию. На послеоперационный период в мочевой пузырь устанавливают катетер, назначают антибактериальные препараты. В дальнейшем необходимо наблюдение врача-уролога, метаболическое обследование и УЗИ почек и мочевого пузыря один раз в полгода.
Прогноз и профилактика
При ликвидации фонового заболевания прогноз после лечения камней мочевого пузыря благоприятный. При неустраненных причинах камнеобразования возможен рецидив формирования конкрементов в мочевом пузыре и почках. Осложнениями оперативного лечения могут быть инфекция мочевых путей, лихорадка, травма стенок мочевого пузыря, гипонатриемия, кровотечение. Профилактика включает своевременную диагностику и лечение заболеваний, провоцирующих образование камней в мочевом пузыре.
Шистосомоз - гельминтное заболевание, вызываемое кровяными сосальщиками-шистосомами; протекающее с токсико-аллергическими реакциями, поражением ЖКТ или мочеполовых органов. Острый период шистосомоза характеризуется лихорадкой, папулезными высыпаниями и зудом кожных покровов; в хроническую стадию может развиваться цистит, пиелонефрит, гидронефроз, кольпит, простатит, эпидидимит либо колит, гепатоспленомегалия, асцит. Диагностируется шистосомоз благодаря обнаружению яиц гельминтов в образцах мочи или кала, проведению цистоскопии, урографии. Для лечения шистосомоза используются противогельминтные средства; по показаниям проводится хирургическое лечение.
Общие сведения
Шистосомоз (бильгарциоз) – трематодозы, вызываемые гельминтами рода Schistosoma и включающие мочеполовой, кишечный и японский шистосомозы. Гельминтоз широко распространен в странах Азии, Африки, Латинской Америки. По статистике ВОЗ, шистосомозами страдает 300 млн. человек; ежегодно от этого заболевания и его осложнений погибает 500 тыс. жителей эндемичных стран. Мужчины заражаются шистосомозом в 5 раз чаще женщин. Хроническое течение шистосомоза приводит к инвалидизации трудоспособного населения, а у детей вызывает анемию, замедление физического и умственного развития. Ввиду специфики заболевания, изучением шистосомоза, кроме инфекционных болезней, занимается урология и гастроэнтерология.

Причины шистосомоза
Кровяные сосальщики, вызывающие шистосомозы, принадлежат к классу Trematoda, роду Schistosoma. Это плоские раздельнополые гельминты длиной 4-20 мм, шириной 0,25 мм. На теле гельминта имеются 2 присоски - ротовая и брюшная, расположенные близко друг к другу. Самки шистосом длиннее и тоньше самцов. На теле самца имеется продольный желобок (гинекоформный канал), с помощью которого он удерживает самку. Яйца шистосом имеют диаметр 0,1 мм, овальную форму и большой шип на одном из полюсов. В организме человека могут паразитировать несколько видов шистосом: S.haematobium (возбудитель мочеполового шистосомоза), S.mansoni (возбудитель кишечного шистосомоза), S.japonicum (возбудитель японского шистосомоза) и др.
Окончательным хозяином половозрелых шистосом и резервуаром инфекции является человек и млекопитающие. В их организме шистосомы паразитируют в мелких венах толстого кишечника, брюшной полости, малого таза, матки, мочевого пузыря. Гельминты питаются кровью, а также частично адсорбируют через кутикулу питательные вещества. Отложенные шистосомами яйца мигрируют в мочевой пузырь или кишечник, где дозревают и откуда выводятся с мочой и калом из организма. При попадании в пресноводные водоемы из яйца выходит личиночная форма гельминта – мирацидий, дальнейшее развитие которого требует присутствия промежуточного хозяина – пресноводных моллюсков. Внедрившись в тело моллюска, мирацидии находятся в нем 4-8 недель; за это время они претерпевают цикл бесполого размножения, в результате которого образуются хвостатые личинки шистосом – церкарии.
Инвазионные личинки вновь выходят в воду, откуда могут проникнуть в организм человека через неповрежденные кожные покровы или слизистые оболочки. Заражение человека шистосомозом может происходить во время купания, забора воды, стирки белья, полива земли, религиозных обрядов и пр. С помощью выделяемых литических ферментов и активного движения личинки внедряются в капилляры кожи, венулы, достигают правых отделов сердца и легочных капилляров. Через 5 дней от начала миграции метацеркарии достигают портальной вены и ее печеночных ветвей, а еще через 3 недели окончательно оседают в дуоденальных, мезентериальных венозных сплетениях, сосудах мочевого пузыря. Спустя 2,5-3 месяца личинки превращаются в половозрелых шистосом и начинают откладывать яйца. Особенностью паразитирования возбудителей шистосомоза является способность яиц проникать через сосудистую стенку, выходить в окружающие ткани и просвет полых органов (кишечника и мочевого пузыря) и уже оттуда выделяться во внешнюю среду.
В период миграционной фазы личинок проявления шистосомоза связаны с разрушением мелких кровеносных сосудов, геморрагическими реакциями. Отложение яиц в подслизистом, слизистом или мышечном слое мочевого пузыря и стенках мочеточника вызывает специфический воспалительный процесс с образованием шистосомозных гранулем и язв, развитием фиброза и сморщивания мочевого пузыря, обызвествлением яиц. Длительное наличие язвенных дефектов может привести к развитию рака мочевого пузыря. Кишечный шистосомоз сопровождается шистосомозным колитом с исходом в склероз стенки кишки; возможно развитие шистосомозного аппендицита.
Симптомы шистосомоза
В течении мочеполового шистосомоза выделяют острую, хроническую стадии и стадию исхода. Острый период заболевания по времени совпадает с фазой миграции личинки по кровяному руслу. На ранней стадии шистосомоза пациентов беспокоят аллергические реакции по типу крапивницы, локальный отек кожи. Возможно появление кашля, кровохарканья, гепатоспленомегалии, лимфаденопатии. Общетоксические симптомы включают лихорадку, озноб, потливость, боль в мышцах и суставах, головную боль.
Спустя несколько месяцев после инвазии шистосомоз переходит в хроническую форму, которая может иметь легкое, среднетяжелое и тяжелое течение. При легкой форме шистосомоза самочувствие не нарушается, работоспособность сохраняется, дизурические расстройства незначительны. Шистосомоз средней тяжести протекает с отчетливо выраженной дизурией, терминальной (иногда тотальной) гематурией, увеличением печени и селезенки, развитием анемии. Тяжелое течение шистосомоза сопровождается частыми обострениями цистита, пиелонефрита, образованием камней в мочеточниках и мочевом пузыре. Возможно развитие кольпита, вагинального кровотечения у женщин, эпидидимита и простатита у мужчин. Поздними осложнениями шистосомоза являются бесплодие, стриктуры мочеточника, гидронефроз, цирроз печени, ХПН. Тяжелые формы инвазии приводят к потере больными трудоспособности и могут закончиться летально.
Ранняя фаза кишечного шистосомоза протекает с теми же клиническими признаками, что и его мочеполовая форма (лихорадка, недомогание, артралгии и миалгии и т. д.). Характерны плохой аппетит, боли в области живота ноющего или схваткообразного характера, тенезмы, диарея с примесью крови, чередующаяся с запорами. В поздней стадии развивается увеличение печени, портальная гипертензия, асцит, желудочно-кишечные кровотечения, легочная гипертензия и легочное сердце. Клиника японского шистосомоза напоминает кишечную форму (аллергия, колит, гепатит, цирроз печени), однако симптомы выражены значительнее.
Диагностика шистосомоза
Основные диагностические данные получают при сборе эпидемиологического анамнеза, анализе клинических проявлений, проведении лабораторных и инструментальных исследований. Кроме инфекционистов, в диагностике шистосомоза могут быть задействованы урологи и гастроэнтерологи. Настороженность специалистов должен вызывать факт пребывания пациента в эндемическом очаге, сочетание токсико-аллергических симптомов с дизурией, гематурией, колитом.
Решающая роль в диагностике шистосомоза принадлежит обнаружению яиц шистосом при исследовании мочи и кала. Стандартными методиками для выявления мочеполового шистосомоза являются методы отстаивания, центрифугирования или фильтрации мочи; кишечного - методы Като, Ритчи, осаждения. В общем анализе мочи выявляется гематурия, протеинурия, лейкоцитурия. Информативно проведение цистоскопии, во время которой удается обнаружить шистосомозные гранулемы и язвы, полипоидные разрастания, скопления яиц шистосом, а также провести биопсию патологически измененного участка мочевого пузыря. Обзорная и экскреторная урография позволяют увидеть очаги обызвествления в стенке мочевого пузыря или мочеточника, камни в почках, стриктуры мочеточников, гидронефротическую трансформацию почки и пр. При кишечном шистосомозе дополнительно может выполняться лапароскопия, биопсия печени.
Для предварительной диагностики шистосомоза используются иммунологические тесты - РСК, РНГА, ИФА. При массовых обследованиях населения в эндемических районах проводятся внутрикожные аллергопробы с шистосомозным антигеном. Мочеполовой шистосомоз требует дифференциации с мочекаменной болезнью, туберкулезом мочевого пузыря; кишечный шистосомоз – с амебиазом, брюшным тифом, дизентерией, раком толстой кишки.
Лечение и профилактика шистосомоза
Медикаментозная терапия шистосомоза эффективна в ранних стадиях, при отсутствии осложнений; в последних случаях нередко приходится прибегать к хирургическому лечению. При всех формах шистосомоза могут быть использованы антигельминтные средства: празиквантел, тинидазол, метрифонат. Успешность проведенной терапии оценивается на основании повторных гельминтологических исследований и серологических реакций. Хирургическая тактика обычно требуется при осложнениях мочеполового шистосомоза и может включать в себя операции на мочеточниках (при развитии стриктуры), удаление камней из мочевого пузыря и почек.
При своевременном назначении специфической терапии прогноз неосложненного шистосомоза благоприятный. Длительное хроническое течение гельминтоза может привести к инвалидности и гибели пациента от развившихся осложнений. Комплекс мер по профилактике шистосомоза включает обработку водоемов с целью уничтожения брюхоногих моллюсков, активную санитарно-просветительную работу, своевременное выявление и лечение больных. Населению эндемичных очагов рекомендуется кипятить или фильтровать воду для питья и хозяйственных нужд, использовать защитную одежду (резиновые перчатки и сапоги) при контакте с водой.
Шистосомоз (бильгарциоз) - хронический гельминтоз, вызываемый трематодами рода Schistosoma, с преимущественным поражением мочеполовой системы и кишечника.
Во всем мире инфицировано более 207 миллионов человек, а риску инфицирования подвергается, по оценкам, 700 миллионов человек в 74 эндемичных странах.
Шистосомоз оказывает значительное воздействие на экономику и здоровье. У детей шистосомоз может приводить к анемии, остановке в росте и пониженным способностям к обучению, несмотря на то, что, как правило, при проведении лечения последствия болезни обратимы. Хронический шистосомоз может сказываться на способности людей работать, а в некоторых случаях приводить к смерти. В Африке к югу от Сахары от шистосомоза ежегодно умирает более 200 000 человек.
Что провоцирует / Причины Шистосомоза (бильгарциоза):
Возбудителем шистосомоза у человека являются Schistosoma haematobium (мочеполовой шистосомоз), Schistosoma mansoni (кишечный шистосомоз) и Schistosoma japonicum (японский шистосомоз с явлениями аллергии, развитием колита, гепатита, цирроза печени). Шистосомоз мочеполовой системы, который впервые был обнаружен Бильгарцом, получил название бильгарциоза.
Шистосомоз поражает, в основном, людей, занимающихся сельским хозяйством и рыболовством. Женщины, использующие в домашней работе зараженную паразитами воду, например для стирки белья, также подвергаются риску. Особо уязвимы перед инфекцией дети из-за их привычек, связанных с гигиеной и играми.
На северо-востоке Бразилии и в Африке передвижения беженцев и миграция населения в городские районы способствуют проникновению болезни в новые районы. Рост численности населения и, соответственно, потребностей в энергии и воде часто приводит к таким схемам развития и изменениям в окружающей среде, которые также способствуют передаче инфекции.
По мере развития экотуризма и поездок в "неизбитые места" все большее число туристов заражается шистосомозом, иногда в форме тяжелой острой инфекции и с развитием необычных симптомов, включая паралич.
Патогенез (что происходит?) во время Шистосомоза (бильгарциоза):
Инфицирование людей происходит во время их контакта с зараженной паразитами водой при проникновении личинок паразита, выделяемых пресноводными брюхоногими моллюсками, через кожу.
В основе патогенеза шистосомоза лежат токсико-аллергические реакции, обусловленные секретами желез при внедрении паразитов и продуктами жизнедеятельности и распада гельминтов. В эпидермисе вокруг мест внедрения церкариев развиваются отеки с лизисом клеток эпидермиса. По ходу миграции личинок в коже возникают инфильтраты из лейкоцитов и лимфоцитов.
Яйца паразита проделывают свой цикл развития в организме пресноводных моллюсков до стадии церкариев, которые и внедряются через кожу в организм человека. Церкарии очень быстро созревают и превращаются в шистосомулы, проникающие в периферические вены, где и образуются половозрелые особи. Отсюда оплодотворенные самки направляются к месту излюбленного обитания: вены таза, мезентериальные и геморроидальные вены, а также в стенку толстой кишки. Здесь самки откладывают яйца, что вызывает повреждение ткани. Часть яиц выделяется с мочой и калом во внешнюю среду, являясь источником распространения гельминтоза. Очаги уринарного шистосомоза находятся главным образом в Африке; кишечного - в Южной и Центральной Америке, Африке, японского - в Японии и странах Юго-Восточной Азии.
Период заразительности источника. Зараженные люди и животные выделяют яйца шистосомид через 40-60 дней после заражения или через 1-2 нед после появления клинических признаков заболевания и далее до 1-2 лет, хотя известны случаи обитания половозрелых червей в организме человека до 30 лет. В инфицированных моллюсках до выхода в воду церкарии развиваются в течение 4-5 нед.
Естественная восприимчивость людей высокая. Перенесенное заболевание не обеспечивает устойчивость к реинфекции.
Патологическая анатомия. Наиболее часто встречается уринарный шистосомоз, при котором поражается мочевой пузырь. В ранний период болезни в поверхностных слоях слизистой оболочки мочевого пузыря развиваются воспаление, кровоизлияния, слущивание эпителиального покрова. Затем изменения распространяются на более глубокие слои стенки. В подслизистом слое вокруг яиц шистосом появляются лейкоцитарные инфильтраты, они охватывают всю толщину слизистой оболочки, в которой образуются язвы. Со временем экссудативная тканевая реакция сменяется продуктивной, вокруг яиц формируется грануляционная ткань с большим числом эпителиоидных клеток, образуется шистосомная гранулема. Процесс приобретает хроническое течение, исходом которого являются склероз и деформация стенки пузыря. Погибшие яйца обызвествляются. Распространение паразита в вены малого таза ведет к возникновению очагов поражения в предстательной железе, придатке яичка.
При медленном заживлении язв мочевого пузыря возможно развитие в нем рака. При кишечном шистосомозе в толстой кишке развиваются те же воспалительные изменения (шистосомозный колит), завершающиеся склерозом стенки кишки. Встречаются случаи шистосомозного аппендицита.
Возможно гематогенное распространение процесса: паразиты заносятся в печень, легкие, головной мозг и на месте их внедрения возникают воспалительные инфильтраты, образуется грануляционная ткань (гранулемы), развивается склероз.
Симптомы Шистосомоза (бильгарциоза):
Причиной симптомов шистосомоза является реакция организма на яйца червей, а не на самих червей.
На ранней стадии заболевания могут появиться зуд, локальная эритема, папулезные высыпания. В период миграции шистосомул в организме, особенно при прохождении их через легкие, может развиться кашель с густой мокротой, увеличиваются печень, селезенка, лимфатические узлы. Период полового созревания гельминтов и начала яйцекладки характеризуется совокупностью хронических воспалительных явлений. В поздней стадии заболевания возможны хронический колит, эмболии вен печени и легких, псевдоэлефантиаз половых органов, облитерирующий эндоартериит, миокардит и др.
Через 5-8 дней после заражения развивается острая форма шистосомоза. На месте проникновения паразита возникает аллергическая реакция в виде крапивницы. Больные жалуются на общее недомогание, головную боль, озноб, боль в суставах, мышцах. Отмечаются лейкоцитоз, эозинофилия, повышенная СОЭ.
Спустя 6-8 нед. после заражения заболевание переходит в латентную стадию, которая продолжается 3-4 нед., иногда - до 3 мес.
Кишечный шистосомоз может вызывать боли в области живота, диарею и появление крови в фекалиях. В запущенных случаях наблюдается увеличение печени, что часто связано с накоплением жидкости в брюшной полости и гипертензией абдоминальных кровяных сосудов. В таких случаях может также наблюдаться увеличение селезенки.
Различные поражения мочеполовой системы отмечаются спустя 4-6 мес. после заражения.
Классическим признаком мочеполового шистосомоза является гематурия (наличие крови в моче). В запущенных случаях часто развивается фиброз мочевого пузыря и мочеточников и поражаются почки.
С присоединением вторичной инфекции мочеиспускание становится учащенным и болезненным. При стриктурах мочеточников появляются ноющие боли в поясничной области, иногда приступы почечной колики, что обусловлено закупоркой суженного отдела сгустками крови, слизисто-гнойным отделяемым.
Возможным осложнением на последних стадиях является рак мочевого пузыря. У женщин мочеполовой шистосомоз может приводить к поражениям гениталий, вагинальному кровотечению, боли во время полового акта и образованию узлов на наружных половых органах, кольпитам, полипам на слизистой оболочке влагалища и шейке матки. У мужчин мочеполовой шистосомоз может приводить к развитию патологии семенных пузырьков, простаты и других органов. Эта болезнь может иметь и другие длительные необратимые последствия, включая бесплодие.
Пациенты жалуются на слабость, плохой аппетит, быструю утомляемость, расстройство сна, головные боли. Иногда при хроническом течении мочеполового шистосомоза пациенты не предъявляют жалоб; заболевание обнаруживается во время диспансерного обследования.
Мочеполовой шистосомоз считается также фактором риска ВИЧ-инфицирования, особенно среди женщин.
Диагностика Шистосомоза (бильгарциоза):
Шистосомоз диагностируется путем выявления яиц паразитов в образцах кала или мочи.
Для диагностирования мочеполового шистосомоза стандартной является методика фильтрации с использованием нейлоновых, бумажных или поликарбонатных фильтров. Дети с S. haematobium почти всегда имеют кровь в моче, видимую в микроскоп. Ее можно обнаружить с помощью полосок с химическими реактивами. Для выявления сообществ, подвергающихся высокому риску инфицирования, и, таким образом, определения приоритетных районов для принятия мер можно также проводить опрос детей на предмет наличия крови в их моче.
Для выявления яиц кишечного шистосомоза в образцах фекалий можно применять методику с использованием окрашенного метиленовой синью целлофана, пропитанного глицерином, или предметных стекол.
Лечение Шистосомоза (бильгарциоза):
Стратегия ВОЗ по борьбе против шистосомоза направлена на уменьшение заболеваемости с помощью периодического, целенаправленного лечения празиквантелом. Такое лечение подразумевает регулярное лечение всех людей из групп риска.
Целевыми группами для лечения являются:
• дети школьного возраста в эндемичных районах;
• взрослые из групп риска в эндемичных районах, например беременные женщины и кормящие матери, люди, по роду деятельности контактирующие с зараженной паразитами водой, такие как рыбаки, фермеры и ирригационные работники, а также женщины, контактирующие с зараженной паразитами водой во время домашней работы.
• целые общины, живущие в эндемичных районах.
Празиквантел для лечения шистосомоза можно без угрозы для здоровья назначать одновременно с альбендазолом, применяемым для лечения инфекций, вызываемых кишечными геогельминтами, такими как круглые глисты, власоглавы и анкилостомы.
Повторное инфицирование шистосомами весьма вероятно, поэтому курс лечения следует повторить через год, если ребенок снова инфицировался. Курс лечения проводится врачом или медико-санитарным работником, а также учителями, обученными лечению детей в школе.
Кого нельзя лечить?
• Если дети уже чувствуют недомогание по какой-либо иной причине, например, имеют повышенную температуру, курс лечения следует отложить до улучшения самочувствия.
• Если девочки беременны, не следует назначать им курс лечения в течение первых трех месяцев беременности.
• Детей с хроническим заболеванием, таким как серповидноклеточная анемия.
• Детей в возрасте до одного года.
Какую пользу приносит лечение?
Шистосомоз может приводить к очень тяжелому состоянию больного, и поэтому важно, во избежание некоторых описанных выше последствий инфекции, лечить детей. После лечения у детей улучшается общее самочувствие, они значительно меньше пропускают школу из-за болезней, у них улучшается способность концентрироваться и они активнее работают во время школьных занятий.
Профилактика Шистосомоза (бильгарциоза):
Профилактика шистосомоза и борьба против него основаны на профилактическом лечении, борьбе с брюхоногими моллюсками, улучшении санитарии и санитарном просвещении.
К каким докторам следует обращаться если у Вас Шистосомоз (бильгарциоз):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Шистосомоза (бильгарциоза), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

