Могут ли удерживать в отделении острых отравлений
Обновлено: 12.05.2024
Степень тяжести отравления - шкала
Критерии для оценки тяжести отравлений предложены членами Европейской ассоциации клинических токсикологических центров и токсикологов-клиницистов. Предварительные исследования показывают, что эта шкала позволяет эффективно сравнивать данные, полученные в разных центрах по борьбе с отравлениями. Сходную шкалу для детских отравлений предложили March и соавт..
Определяя степени тяжести, нужно учитывать развитие общей клинической картины и ориентироваться на самые тяжелые симптомы. Таким образом, это процесс ретроспективный, требующий наблюдения за больным. Если степень тяжести определена в любой другой момент (например, при поступлении больного в стационар), следует четко указать это при представлении данных.
При определении степени тяжести нужно учитывать только реальные клинические симптомы, не проводя оценку риска на основе таких параметров, как количество проглоченного яда и концентрация веществ в сыворотке (плазме).
Проводимые лечебные мероприятия не классифицируются по степени тяжести отравления, но тип симптоматической и/или поддерживающей терапии (например, вспомогательная вентиляция легких, применение инотропных средств, гемодиализ по поводу почечной недостаточности) иногда помогает ее оценить. Профилактическое применение антидотов при определении состояния больного учитываться не должно, однако в представляемых данных упомянуть о нем следует.
Эта схема в принципе разработана для острых стадий отравления, но если наблюдаются инвалидизирующие последствия и физические недостатки, можно говорить о том, что случай был тяжелым.
Если есть основания полагать, что анамнез больного способен повлиять на тяжесть отравления, необходимо дать соответствующие комментарии.
Степени тяжести отравления:
Отсутствует (0) — симптомов нет; нечеткие симптомы считаются не связанными с отравлением.
Легкое (1) — слабые, скоротечные, спонтанно исчезающие симптомы.
Среднее (2) — выраженные или стойкие симптомы.
Тяжелое (3) — тяжелая или угрожающая жизни симптоматика.
Приводимые в таблице симптомы служат лишь ориентировочными примерами. Цифровые данные относятся к взрослым пациентам.
При легком отравлении симптоматическое и поддерживающее лечение обычно не нужны, при среднем они являются правилом, а при тяжелом обязательны и должны проводиться очень интенсивно.
Схему следует применять гибко: в отдельных случаях тяжесть отравления можно оценить уже по одному-единственному признаку, но обычно необходим общий анализ субъективной и объективной симптоматики. Используя простую схему типа приводимой ниже, не обязательно строго следовать всем перечисленным критериям: многое при оценке зависит от опыта и квалификации специалиста, наблюдающего больного.
Критерии шкалы степени тяжести отравлений у взрослых
| Орган | Отсутствует 0 Симптомов нет | Легкое 1 Симптомы слабые, быстро и спонтанно проходящие | Среднее 2 Выраженные или стойкие симптомы | Тяжелое 3 Тяжелые или угрожающие жизни симптомы |
| 1. Мышечная система | - | Слабая боль, болезненность при дотрагивании или давлении Креатинфосфокиназа (КФК) 250—1500 МЕ/л | Боль, ригидность, судороги, фасцикуляция Острый некроз скелетных мышц, КФК= 1500—10 000 МЕ/л | Острая боль, крайняя ригидность, обширные судороги и фасцикуляция Острый некроз скелетных мышц с осложнениями, КФК > 10 000 МЕ/л Повышение внутреннего давления |
| 2. Местное воздействие на кожу | - | Раздражение, ожоги первой степени (покраснение) или ожоги второй степени < 10 % поверхности тела | Ожоги второй степени 10— 50 % поверхности тела (у детей: 10—30 %) или ожоги третьей степени < 2 % поверхности тела | Ожоги второй степени > 50 % поверхности тела (у детей: >30 %) или ожоги третьей степени > 2 % поверхности тела |
| 3. Местное воздействие на глаза | - | Раздражение, краснота, слезотечение, слабый отек век | Сильное раздражение, эрозия роговицы Мелкие (точечные) изъязвления роговицы | Изъязвление (неточечное) роговицы, прободение Необратимое повреждение |
| 4. Местные эффекты укусов и ужалений | - | Местное опухание, зуд Слабая боль | Регионарное опухание всей конечности Умеренная боль | Обширное опухание всей конечности и значительной части прилежащих областей Критическая локализация опухания, угрожающая дыхательным путям Очень сильная боль |
| 5. Сердечно-сосудистая система | - | Отдельные экстрасистолы Слабая, быстро проходящая гипо/гипертензия | Синусовая брадикардия (частота сердечных сокращений [ЧСС] = 50—60) Синусовая тахикардия (ЧСС 140—180) Частые экстрасистолы, фибрилляция/трепетание предсердий, предсердно-желудочковая блокада I—II степени, удлинение интервалов QRS и QTc, аномалии реполяризации Ишемия миокарда Гипо/гипертензия | Тяжелая синусовая брадикардия (ЧСС < 40) Тяжелая синусовая тахикардия (ЧСС = >180) Угрожающие жизни желудочковые аритмии,предсердно-желудочковая блокада III степени, асистолия Инфаркт миокарда Шок, гипертензивный криз |
| 6. Метаболический баланс | - | Слабые нарушения кислотно-щелочного равновесия (НСО3 15—20 или 30—40 ммоль/л, рН 7,25—7,32 или 7,50—7,59) Слабые нарушения электролитного и жидкостного баланса (К + 3,0—3,4 или 5,2—5,9 ммоль/л) Слабая гипогликемия (50—70 мг/100 мл или 2,8—3,9 ммоль/л) Кратковременная гипертермия | Нарушения кислотно-щелочного равновесия (НСО3 10—14 или >40 ммоль/л, рН = 7,15—7,24 или 7,60—7,69) Нарушения баланса электролитов и жидкостей (К + 2,5— 2,9 или 6,0—6,9 ммоль/л) Гипогликемия (30—50 мг/ 100 мл или 1,7—2,8 ммоль/л) Более длительная гипертермия | Тяжелые нарушения кислотно-щелочного равновесия (НСО3 < 10 ммоль/л, рН < 7,15 или >7,7) Тяжелые нарушения баланса электролитов и жидкостей (К + 7,0 ммоль/л) Тяжелая гипогликемия (< 30 мг/100 мл или 1,7 ммоль/л) Опасная гипо/гипертермия |
| 7. Печень | - | Минимальный подъем уровня сывороточных ферментов (аспартатаминотрансфераза [ACT], аланинаминотрансфераза [АЛТ] = 2—5 норм) | Подъем уровня сывороточных ферментов (ACT, АЛТ = 5—50 норм), но без диагностируемых биохимических (аммоний, факторы свертывания) или клинических признаков дисфункции печени | Подъем уровня сывороточных ферментов (> 50 норм) или биохимические (аммоний, факторы свертывания) или клинические признаки печеночной недостаточности |
| 8. Почки | - | Минимальная протеинурия/гематурия | Массивная протеинурия/гематурия Дисфункция почек (олигурия, полиурия, сывороточный креатинин ~ 200—500 мкмоль/л) | Почечная недостаточность (например, анурия, сывороточный креатинин > 500 мкмоль/л) |
| 9. Кровь | - | Слабый гемолиз Слабая метгемоглобинемия (metHb 10—30%) | Гемолиз Метгемоглобинемия (metHb 30—50 %) Нарушения свертывания без кровотечений Анемия, лейкопения, тромбоцитопения | Массивный гемолиз Тяжелая метгемоглобинемия (metHb ~ 50 %) Нарушения свертывания с кровотечением Тяжелые анемия, лейкопения, тром-боцитопения |
| 10. Желудочно-кишечный тракт | - | Рвота, понос, боль Раздражение, ожоги первой степени, минимальное изъязвление в полости рта Эндоскопия: эритема, отек | Сильная или упорная рвота, понос, боль Ожоги первой степени критической локализации или второй и третьей степени на ограниченных участках Дисфагия Эндоскопия: чрезслизистые язвенные поражения | Массивное кровотечение, прободение Более обширные ожоги второй и третьей степени Тяжелая дисфагия Эндоскопия: трансмуральные язвы, опоясывающие повреждения, прободения |
| 11. Дыхательная система | - | Раздражение, кашель, слабая одышка, слабый бронхоспазм Рентгенограмма грудной клетки: аномальная, со слабыми симптомами или без них | Упорный кашель, бронхоспазм, одышка, стридор; гипоксемия, требующая оксигенотерапии Рентгенограмма грудной клетки: аномальная с умеренной симптоматикой | Выраженная дыхательная недостаточность (из-за тяжелого бронхоспазма, обструкции дыхательных путей, отека, отека легких, респираторного дистресс-синдрома взрослых, пневмонита, пневмонии, пневмоторакса) Рентгенограмма грудной клетки: аномальная, с тяжелыми симптомами |
| 12. Нервная система | - | Сонливость, головокружение, шум в ушах, атаксия Беспокойство Слабые экстрапирамидные симптомы Слабые холинергические/антихолинергические симптомы Парестезия Слабые расстройства зрения и слуха | Обморок с адекватной реакцией на боль Короткое апноэ, брадипноэ Спутанность сознания, возбуждение, галлюцинации, делирий Нечастые генерализованные или парциальные эпилептические припадки Выраженные экстрапирамидные симптомы Выраженные холинергические/антихолинергические симптомы Местный паралич, не затрагивающий жизненно важных функций Расстройства зрения и слуха | Глубокая кома с неадекватной или отсутствующей реакцией на боль Угнетение и недостаточность дыхания Крайнее возбуждение Частые генерализованные припадки, эпилептический статус, опистотонус Генерализованный паралич, затрагивающий жизненно важные функции Слепота, глухота |
Оценка степени тяжести отравлений у детей
| Локализация | Степень I (легкое) | Степень II (среднее) | Степень III (тяжелое) | Степень IV (очень тяжелое) |
| 1. Желудочно-кишечный тракт | Тошнота, спонтанная рвота и/или понос < 2 раз, дисфагия, слюнотечение, жжение во рту | Рвота и/или понос > 2 раз, стойкая боль в животе | - | - |
| 2. Центральная нервная система | Головная боль, утомляемость, головокружение, атаксия, беспокойство/возбуждение | Сонливость, кома с реакцией на боль, сильное возбуждение, галлюцинации, отдельные эпилептические припадки, экстрапирамидные реакции | Кома без реакции на боль, делирий, рецидивирующие эпилептические припадки, длительные, тяжелые дистонические реакции | Кома с подавлением дыхания, отек мозга, эпилептический статус |
| 3. Периферическая нервная система | Тремор, парестезия | Мышечные подергивания, вегетативные нарушения: антихолинергические, холинергические, адренергические и т. п. (не требующие лечения или легкоизлечимые) | - | - |
| 4. Дыхательная система | Раздражающий кашель, слабый цианоз | Бронхоспазм, одышка, кратковременное апноэ, цианоз | Отек легких, пневмония, брадипноэ | Дыхательная недостаточность, требующая искусственной вентиляции, РДСВ (респираторный дистресс-синдром у взрослых |
| 5. Система кровообращения | Слабая тахикардия (75—95-й процентиль) | Выраженная тахикардия (>95-го процентиля) или брадикардия ( < 5-го процентиля), отдельные экстрасистолы, значительная гипертензия), желудочково-предсердная блокада первой степени | Гипотензия с клиническими симптомами, тяжелая гипертензия, ЭКГ: серьезные аритмии (частая, мультифокальная ЭАЖ), широкие комплексы, ПЖ-блокада второй степени | Недостаточность, шок, злокачественные аритмии (желудочковая тахикардия, желудочковая фибрилляция, асистолия) |
| 6. Почки | - | Протеинурия (150—300 мг в сутки), микрогематурия, объем мочи 0,5—1,0 мл/кг/ч, сывороточный креатинин 100—179 мкмоль/л; клиренс креатинина 51—80 мл/мин/1,73 м 2 | Протеинурия >300 мг в сутки, макрогематурия, объем мочи | Почечная недостаточность (необходимость диализа), анурия, сывороточный креатинин >910 мкмоль/л, клиренс креатинина |
| 7. Печень | - | С-АЛТ, С-АСТ | С-АЛТ, С-АСТ 300—3000 Е/л; билирубин умеренно повышен, коагулопатия с минимальным кровотечением (без анемии) | С-АЛТ, С-АСТ >3000 Е/л, печеночная недостаточность, печеночная энцефалопатия, коагулопатия с тяжелым кровотечением и анемией |
| 8. Прочее | Метаболический ацидоз с ИО (избытком оснований) -5 и ниже, MetHb | Гипотермия 6 ммоль/л, этанол крови >22 ммоль/л, MetHb 10—30 %, сывороточный салицилат по номограмме Дона "умеренный" | Метаболический ацидоз с ИО от -16 до -25, сывороточный калий 7,0 ммоль/л, гипертермия >40 °С; MetHb 31—70 %, этанол крови 22—66 ммоль/л, острый некроз скелетных мышц, сывороточный салицилат, по номограмме Дона "тяжелый" | Гипертермия >41 "С; MetHb >70 %, метаболический ацидоз с ИО более -26, сывороточный калий 8,0 ммоль/л |
| Едкие вещества 9. Кожа | Ожоги первой степени | Ожоги второй степени | Ожоги второй степени 10—20 % поверхности тела (5— 10 % у младенцев), ожоги третьей степени 2—10 % поверхности тела ( | Ожоги второй степени >20 % поверхности тела (>10 % у младенцев, ожоги третьей степени > 10 % поверхности тела (>2 % у младенцев) |
| 10. Слизистые оболочки | Гиперемия полости рта, ЖК-эндоскопия: повреждения первой степени | Эрозии и язвы (мелкие и редкие) полости рта, ЖК-эндоскопия: повреждения второй степени | Глубокие и широкие язвы в полости рта, ЖК-эндоскопия: повреждения III степени | Прободение пищевода или желудка, некроз ЖК-стенки с утратой нормального внешнего вида слизистой |
| 11. Глаза | Гиперемия конъюнктивы, эрозия роговицы | Начало некроза (обратимая ишемия) | Полный некроз, необратимая ишемия | Прободение |
С-АСТ — сывороточная аспартатаминотрансфераза; ПЖ — предсердно-желудочковый;
ЭКГ — электрокардиограмма; РДСВ — респираторный дистресс-синдром взрослых;
ИО — избыток оснований; ЭАЖ — эктопическая активность желудочков.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Острые отравления. Общие принципы лечения острых отравлений.
Показаниями для госпитализации пациентов с острыми отравлениями в ОРИТ являются отсутствие сознания, тяжелый судорожный синдром, ОДН (РаСО2 более 45 мм рт. ст., РаО2 менее 50 мм рт. ст. на фоне спонтанного дыхания атмосферным воздухом), артериальная гипотензия (систолическое артериальное давление ниже 80-90 мм рт. ст.), тахикардия более 125 в минуту, удлинение комплекса QRS до 0,12 с.
Общие принципы лечения острых отравлений.
Промывание желудка. После введения зонда в желудок (у больных в бессознательном состоянии обязательна интубация трахеи) промьюают желудок путем фракционного введения 300-400 мл теплой воды до тех пор, пока вытекающая из зонда жидкость не становится чистой. Обычно требуется 6-10 л воды. Промывание желудка в первые сутки после тяжелых отравлений осуществляется 3-4 раза.
Вызов рвоты. Вызов рвоты путем раздражения задней стенки глотки или энтерального приема больным максимально возможного количества воды допустим только у пациентов, находящихся в сознании. В случае отравления едкими веществами и выраженной артериальной гипертензии этот метод противопоказан.
После промывания желудка для уменьшения всасывания и ускорения пассажа токсического вещества по кишечнику рекомендуется использование адсорбирующих веществ и слабительных средств.
В качестве адсорбирующего вещества, наиболее эффективного в течение первого часа отравления, используется активированный уголь, который вводится через зонд в начальной дозе 1 г/кг массы тела, а затем по 50 г каждые 4 часа до его появления в экскрементах. Активированный уголь хорошо адсорбирует бензодиазепины, снотворные, сердечные гликозиды, антигистаминные препараты, антидепрессанты. При отравлении алкоголем, кислотами, щелочами, препаратами железа, фосфорорганическими соединениями эффективность угля значительно ниже.

К слабительным средствам, используемым при отравлениях, относится 25% раствор сульфата магния, применяемый в объеме 100-150 мл и вазелиновое масло (150 мл), которое, не всасываясь в ЖКТ, активно связывает жирорастворимые токсические вещества.
Наряду со слабительными средствами при отравлениях используют сифонные клизмы.
Эффективным, но значительно более трудоемким является очрпцение ЖКТ методом кишечного лаважа. Для выполнения этой процедуры под контролем фиброгастроскопа на 50 см за связку Трейца вводится двухпросветный зонд. В один просвет зонда вводится подогретый до 40 °С солевой раствор, содержащрш 2,5 г однозамещенного фосфата натрия, 3,4 г хлорида натрия, 2,9 г ацетата натрры, и 2 г хлорида калия на 1000 мл воды, а также 150 мл 25% раствора сульфата магния. Инфузия раствора осуществляется со скоростью 100 мл в мршуту. Через некоторое время от начала инфузии по второму просвету зонда начинает отходить кишечное содержимое, а спустя 60—90 минут у больного появляется жидкий стул. Для полного очищения кишечника трубуется введение 25-30 л солевого раствора (400-450 мл/кг).
Для усиления элиминации яда из организма, особенно при отравлении водорастворимыми лекарственными веществами, весьма эффективен метод форсированного диуреза. Методика выполнения форсированного диуреза описана в главе IV. Метод применяется почти при всех видах отравлений, но особенно эффективен при экзогенной интоксикации барбитуратами, опиоидами, фосфорорганическими соединениями, солями тяжелых металлов.
В ряде случаев достаточно эффективной является проведение антидотной терапии. Токсические вещества и антидоты к ним представлены на таблице.
Наиболее распространенными методами эфферентной терапии острых отравлений являются гемодиализ и гемосорбция.
Гемодиализ показан при отравлениях лекарственными веществами с небольшой молекулярной массой, низкими белковым связыванием и жирорастворримостью: барбитуратами, солями тяжелых металлов, мышьяка, фосфороорганическими соединениями, хинином, метанолом, салицилатами. Хорошую эффективность гемодиализ показал при отравлениях анилином, атропином, противотуберкулезными препаратами, уксусной эссенцией.
Гемосорбция (1,5-2,0 ОЦК), выполненная в первые 10 часов от отравления, эффективно купирует экзогенную интоксикацию барбитуратами, пахикарпином, хинином, фосфорорганическими соединениями, эуфиллином.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Показания, противопоказания и методика промывания желудка при отравлении
Судя по данным проведенного Merigian и соавт. долгосрочного контролируемого исследования больных с острым самоотравлением, если бессимптомным пациентам не проводить опорожнения желудка, на их клиническом состоянии это почти не отражается. Опорожнение желудка у больных с симптомами интоксикации не влияет существенно на продолжительность их пребывания в отделении неотложной помощи, среднее время проведения интубации и средний период лечения в отделении интенсивной терапии.
Фактически промывание желудка сочетается с повышенным процентом направления пациентов на интенсивную терапию и развития аспирационной пневмонии. Исследования на добровольцах показывают, что промывание желудка эффективнее сиропа ипекакуаны непосредственно после проглатывания токсина, однако через час после этого статистически значимой разницы между промыванием и рвотой с точки зрения снижения всасывания метки не наблюдается.
Эффективность промывания желудка зависит от времени, истекшего с момента проглатывания токсина, от его количества, токсичности и скорости всасывания. Большие количества невсосавшегося вещества после его передозировки удается удалить лишь у малой части пациентов, поступивших в отделение неотложной помощи. К сожалению, определить, кому из них промывание желудка полезнее всего, затруднительно.
Показания для промывания желудка при отравлении
Возможно, промывание желудка показано в первую очередь пациентам, проглотившим опасную для жизни дозу токсина, находящимся в плохом состоянии и поступившим в течение 1—2 ч после приема вредного агента. По истечении этого срока на эффективную очистку желудка логично надеяться при отравлении средствами, замедляющими всасывание, приеме больших количеств токсина и отсутствии кишечных шумов при физикальном обследовании.
Действительно ли промывание поможет таким больным через 4—6 ч после проглатывания вредного вещества, точно не известно. Имеющиеся данные наводят на мысль, что по истечении такого периода из желудка удается извлечь лишь небольшую часть токсина. В случае проглатывания низких или средних доз вещества, адсорбируемого активированным углем, применение последнего, вероятно, предпочтительнее промывания.
Американская академия клинической токсикологии и Европейская ассоциация центров борьбы с отравлениями и клинической токсикологии подготовили проект документа, регулирующего проведение промывания желудка. Документ предстояло закончить в 1996 г. Автором рекомендаций выступил Vale, по мнению которого эта процедура не должна рассматриваться в качестве рутинного метода лечения больных с пероральной интоксикацией.
Убедительных данных в пользу того, что она положительно влияет на исход лечения, нет, а вот существенное ухудшение состояния вполне возможно. Промывание следует рекомендовать, только если опасное для жизни количество токсина проглочено больным в течение предшествовавшего часа. Впрочем, даже в этом случае клиническая польза процедуры не подтверждена в контролируемых исследованиях. Такая точка зрения, безусловно, будет уточнена в последующих публикациях, но она достаточно четко отражает современные взгляды по данному вопросу.
Относительно применения сиропа ипекакуаны, активированного угля (одной или нескольких доз), слабительных средств и полного промывания кишечника подобных документов на сегодняшний день не подготовлено.
Промывание желудка с последующей инстилляцией активированного угля при адекватной защите трахеи может быть полезно пациентам с измененным психическим состоянием в течение 1—2 ч после проглатывания токсина. По истечении данного периода эта процедура, по-видимому, имеет смысл в присутствии желудочных осаждений, при задержке содержимого желудка и передозировке препаратов пролонгированного действия.
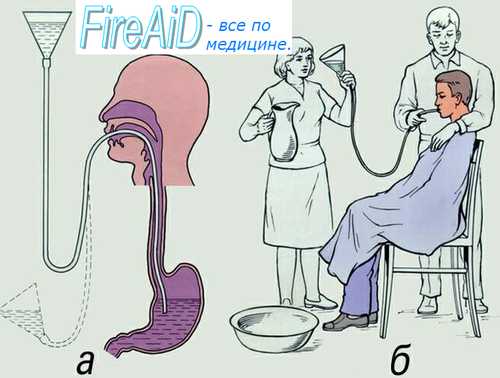
Советы при промывании желудка:
1. В целом смертность от острых отравлений не достигает и 1 %, поэтому одна из главных задач врача — определить на ранней стадии больных с максимальным риском серьезных осложнений и решить, полезна ли им очистка желудочно-кишечного тракта.
2. Промывание желудка подразумевает введение пациенту орогастральной трубки большого калибра с серией введений и аспирации небольших объемов жидкости для удаления желудочного содержимого.
3. Промывание желудка не следует считать одной из рутинных процедур оказания помощи больным с отравлением.
4. Исследования опорожнения желудка у подопытных животных показывают, что при промывании удаления из него значительных количеств вещества-метки не происходит, особенно если после его введения прошло более 60 мин. Эксперименты на добровольцах также не подтверждают его высокой эффективности. В одном из клинических исследований, в целом говорящем о пользе данной процедуры, пациенты получали также активированный уголь, что могло привести к кажущейся эффективности промывания, проведенного в течение 1 ч после передозировки.
5. Поскольку количество удаляемого путем промывания желудочного содержимого снижается со временем, эту процедуру следует считать полезной, только если больной проглотил опасное для жизни количество токсина не более чем за час до ее проведения.
6. Клинические и экспериментальные исследования не подтвердили положительного влияния промывания желудка без какого-то дополнительного вмешательства, даже если с момента передозировки прошло менее 1 ч. Более того, эта процедура может усилить всасывание вредного вещества.
8. Промывание желудка не приносит пользы больным, проглотившим нетоксичное вещество или нетоксичное количество токсичного вещества.
9. Промывание бесполезно в качестве "воспитательной" меры, удерживающей от последующей передозировки.
Таким образом, меры по опорожнению желудка в отделении неотложной медицинской помощи обычно с лечебной точки зрения неэффективны, чреваты ухудшением состояния больного и, по-видимому, не дают никаких клинических преимуществ по сравнению с использованием одного лишь активированного угля.
Противопоказания для промывания желудка
а) Абсолютные. Промывание желудка абсолютно противопоказано больным с незащищенными дыхательными путями, особенно если больные находятся в бессознательном состоянии, а также при риске желудочного кровотечения или прободения в связи с патологией или недавно перенесенной операцией.
б) Относительные. К относительным противопоказаниям можно причислить проглатывание углеводородов, едких щелочей, кислот, а также риск желудочного кровотечения или прободения в связи с патологией или недавно перенесенной операцией.
Осложнения промывания желудка
К осложнениям при промывании желудка относятся ларингоспазм, падение парциального давления кислорода, аспирационная пневмония, синусовая брадикардия, удлинение интервала S— Т на электрокардиограмме и (редко) механическое повреждение пищеварительного тракта.
Методика промывания желудка
1. Если назначено промывание желудка, необходимо, чтобы персонал (медицинский или сестринский), выполняющий эту процедуру, имел достаточный опыт ее проведения, что ободрило бы находящегося в сознании больного и свело к минимуму риск осложнений. Вне больницы проводить промывание желудка не рекомендуется.
2. Если пациент в сознании, нужно объяснить ему суть процедуры и получить его согласие на ее проведение. Больному, не сталкивавшемуся с ней ранее, надо объяснить, во-первых, что ему в желудок введут трубку для откачки яда, а во-вторых, что, хотя операция эта неприятна, она может ускорить выздоровление. Если информированного согласия не получено, промывания проводить нельзя, поскольку иначе, с юридической точки зрения, оно будет представлять собой нападение с применением технических средств, а кроме того, возрастет риск серьезных осложнений.
3. Перед началом процедуры необходимо обеспечить возможность отсасывания аспирата из дыхательных путей.
4. Коматозным пациентам без рвотного рефлекса перед промыванием желудка необходимо провести эндотрахеальную или назотрахеальную интубацию. Между зубами нужно установить оральный воздуховод, исключающий перекусывание эндотрахеальной трубки, если больной внезапно очнется или забьется в конвульсиях.
5. Пациента следует положить на левый бок головой вниз (угол стола 20°): доказано, что такое положение обеспечивает удаление большего количества желудочного содержимого.
6. Перед введением трубки отмеряют вводимую длину и делают соответствующую метку.
7. В случае промывания желудка у взрослых используют трубки французского калибра 36—40 или английского калибра 60 (наружный диаметр примерно 12— 13,3 мм), а для детей — французского калибра 16— 28 (диаметр 5,3—9,3 мм). Орогастральная трубка должна быть одноразовой, чтобы избежать риска передачи ВИЧ и вируса гепатита. Необходима трубка с закругленным концом и достаточно твердая для беспрепятственного прохождения по пищеварительному тракту.
Назогастральная трубка для промывания желудка не подходит из-за малого диаметра: через нее могут не пройти твердые частицы, в том числе таблетки, а, кроме того, повреждение слизистой носа чревато тяжелым носовым кровотечением.
8. Вводить трубку надо без усилий, особенно если пациент ведет себя неспокойно. Когда она введена, ее положение проверяют путем либо вдувания воздуха с аускультацией области желудка, либо аспирации с определением рН аспирата. По традиции аликвота его образца направляется на токсикологический анализ, хотя, за исключением ситуаций, требующих судебно-медицинской экспертизы, подавляющее большинство лабораторий в настоящее время предпочитает тестировать пробы крови и/или мочи.
9. Промывание проводят небольшими аликвотами жидкости. Взрослым ее вводят по 200—300 мл, предпочтительно, нагрев до 38 °С, а детям — 10—20 мл на 1 кг массы тела. В качестве жидкости обычно выступают вода или физиологический раствор, хотя маленьким детям вода может быть противопоказана из-за риска гипонатриемии или водной интоксикации.
Поскольку объем содержимого желудка влияет в скорость его опорожнения, для сведения к минимуму риска прохождения токсина в двенадцатиперстную кишку жидкость вводят маленькими порциями. Ее подогревание исключает риск гипотермии у очень маленьких и старых больных, а также у тех, кому вводят большое ее количество.
10. Промывание продолжают, пока аспират не станет прозрачным и свободным от твердых веществ.
Видео методики промывания желудка
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Пищевое отравление — вещь крайне неприятная, и чаще всего мы сталкиваемся с этой проблемой летом. Наиболее распространенные бактерии, вызывающие отравление, — это кампилобактер, сальмонелла, кишечная палочка и листерия.
Разбираемся, можно ли отравиться, если выпить парного молока в деревне, какие симптомы возникают при разных типах отравлений и как лечиться в каждом из случаев.
Причины отравлений
Пищевое отравление возникает, если съесть или выпить что-то, что заражено вредными бактериями или вирусами. Каждый 6-й человек в мире получает пищевое отравление хотя бы раз в год. К счастью, в большинстве случаев это легко текущее заболевание, которое быстро проходит благодаря отдыху и соблюдению питьевого режима. Однако некоторые случаи требуют медицинской помощи.

— Причин отравлений может быть много. Перечислю основные из них.
- Употребление в пищу продуктов с просроченным сроком годности или неправильно хранившихся. В них, особенно в молочных продуктах, начинают развиваться вредные микроорганизмы, которые и вызывают отравление.
- Прием в пищу блюд, не прошедших до конца необходимую обработку, например приготовленных из мяса или рыбы.
- Употребление грибов, растений или ягод, непригодных для еды.
- Случайное попадание в организм вместе с пищей каких-либо химических веществ.
- В первую очередь возникает беспокойство в пищеварительной системе, которое после отравления провоцирует частую диарею или рвоту; бывают случаи их одновременного появления. Стул при этом может быть с примесями слизи.
- В животе появляются болезненные ощущения (особенно в области желудка).
- Ухудшается общее состояние, повышается температура тела, появляются слабость, сонливость, пропадает аппетит.
- Если рвота и диарея частые, то может наступить обезвоживание организма. Оно выражается заострением черт лица, а также сухостью кожи. Кроме этого, могут наблюдаться судороги.

Что такое кампилобактер?
Кампилобактер — это вид бактерий, которые обитают в кишечнике животных, особенно домашней птицы, такой как курица и индейка.
Источники попадания кампилобактерий в организм:
- недоваренная домашняя птица или моллюски, употребляемые в пищу;
- питьевая вода, в которой содержатся следы кала зараженных людей или животных.
Инкубационный период для развития кампилобактериального отравления — от 2 до 5 дней .
Спустя это время появляются симптомы, которые обычно длятся от 2 до 10 дней и включают в себя:
- диарею, которая может быть кровавой;
- тошноту и рвоту;
- спазмы желудка, боль в области живота;
- головную боль;
- высокую температуру.
Лечение кампилобактериальной инфекции
Большинство людей выздоравливают сами по себе, главное — обеспечить адекватную гидратацию и поддерживать электролитный баланс. Однако в тяжелых случаях, когда болезнь долго не проходит, нужно обязательно обращаться к врачу.

— Что при отравлении можно делать самостоятельно?
- Для начала необходимо обеспечить больного постоянным питьем, для того чтобы избежать обезвоживания организма при отравлении. Это должна быть чистая, кипяченая вода комнатной температуры. Детям старше 5 лет можно давать отвары ромашки, шиповника или чай.
- Далее нужно принять сорбенты, это может быть активированный уголь, который впитывает в себя вредные вещества и выводит их из организма. Однако прием сорбентов запрещен, если наблюдается желудочное кровотечение или непроходимость кишечника.
- Также в этот период необходимо тщательно следить за питанием. В первые сутки лучше воздержаться от приема пищи. На следующий день можно давать больному сухари, каши на воде, легкие бульоны, чаи, лечебные отвары или простую воду. Такого питания лучше придерживаться несколько дней, аккуратно возвращаясь к прежнему, исключая, соответственно, продукты, способные вызвать отравление.
Следует помнить, что на время лечения отравления лучше не прибегать к тем лекарствам и продуктам, которые способны закрепить стул. Лучше, если все вредные вещества будут выходить из организма естественным путем, ведь для этого в нем и включается защитная функция в виде диареи или тошноты.

Как предотвратить кампилобактериальную инфекцию
Поскольку основным источником кампилобактерий является домашняя птица, крайне важно правильное обращение с ней.
- Убедитесь, что вы готовите домашнюю птицу при температуре не ниже 75 градусов по Цельсию.
- Вымойте посуду, которую вы используете для обработки сырого мяса, в горячей мыльной воде.
Что такое сальмонелла?
Сальмонелла — одна из самых распространенных причин пищевого отравления. Сальмонелла — это вид бактерий, которые живут в кишечнике человека и животных и могут загрязнять многие виды пищи. Свежие фрукты и овощи, яйца и все виды мяса, молоко, сливочное масло могут быть источниками сальмонеллы .
Симптомы отравления сальмонеллой обычно возникают через 12-72 часа после употребления загрязненной пищи и могут не проходить до недели .
Наиболее распространенные симптомы сальмонеллеза:
- длительная диарея с сильными режущими болями в животе и метеоризмом;
- тошнота, длительная рвота;
- отсутствие аппетита;
- головная боль, повышение температуры тела;
- озноб и общая слабость организма.

Лечение сальмонеллеза
При признаках обезвоженности врачи вводят пациентам жидкость внутривенно, также рекомендуется прием противорвотных лекарств, если тошнота не проходит.
В случаях, когда наблюдается высокая температура и сильное обезвоживание от рвоты и диареи, назначают антибиотики. Они также могут быть необходимы людям с ослабленной иммунной системой или пожилым пациентам.
В большинстве случаев симптомы сальмонеллеза не являются серьезными и проходят сами по себе. Однако сильная рвота, обезвоживание, кровавая диарея, сильная боль в животе и в целом отсутствие улучшения состояния пациента в течение продолжительного времени — все это причины обратиться за медицинской помощью.
Как предотвратить заражение сальмонеллой
Лучший способ избежать заражения сальмонеллой — не употреблять в пищу сырое мяса и яйца. Сальмонелла может находиться и на поверхности фруктов и овощей, поэтому их всегда следует тщательно мыть перед едой.

Что такое кишечная палочка?
Кишечная палочка (лат. Escherichia coli) — это тип бактерий, которые обитают в кишечнике людей и животных и помогают переваривать пищу. И хотя некоторые штаммы кишечной палочки полезны, другие могут вызывать заболевания и даже могут быть опасны для жизни .
Источники кишечной палочки — зараженная ею пища , в частности, говяжий фарш, непастеризованное молоко и сырые овощи и зелень, например шпинат. При отравлении кишечной палочкой симптомы могут проявиться уже на следующий день — и вплоть до 10 дней после употребления неблагоприятной пищи.
Наиболее распространенные симптомы острой кишечной инфекции, вызванной кишечной палочкой:
- сильная и иногда кровавая диарея;
- рвота;
- боли в животе;
- озноб, лихорадка.
Лечение кишечной инфекции, вызванной кишечной палочкой
Как правило, в данном случае лечение не требует похода к врачу.
Инфекция кишечной палочки обычно не лечится антибиотиками, поскольку антибиотики могут только усугубить симптомы. Все дело в том, что, когда бактерии E. coli быстро умирают, они выделяют большое количество токсинов и ухудшают самочувствие человека.
Вместо этого лечение заключается во вводе жидкости внутривенно, если есть симптомы обезвоживания, и устранении симптомов инфекции. На то, чтобы выздороветь, обычно требуется 5-7 дней .
В некоторых случаях кишечная палочка может вызвать опасное для жизни заболевание почек — гемолитический уремический синдром (ГУС). Общими симптомами ГУС являются редкое мочеиспускание, моча темного цвета, бледный цвет лица. В таком случае следует немедленно обратиться за медицинской помощью.
Как предотвратить заражение кишечной палочкой
Чтобы избежать заражения кишечной палочкой, всегда тщательно готовьте мясо и избегайте непастеризованного молока. Кишечная палочка также может обитать на поверхности свежих фруктов и овощей, поэтому всегда важно тщательно мыть их перед их употреблением.

Что такое листерия?
Листерии (лат. Listeria monocytogenes) — бактерии, которые живут во многих средах, включая воду, почву и экскременты животных . Наиболее распространенные каналы заражения листериями — это прием в пищу:
- загрязненных мягких сыров, таких как бри или кесо фреско;
- зараженных мясных деликатесов или хот-догов;
- непастеризованного молока;
- грязных фруктов и овощей.
После употребления пищи, зараженной листериями, симптомы могут появиться в течение недели, но в некоторых случаях они возникают и спустя месяц.
Основные симптомы заражения листериями — листериоза:
- диарея;
- озноб, лихорадка;
- головные и мышечные боли;
- тошнота, рвота.
Иногда отмечается бессимптомное течение болезни.
Лечение листериоза
Большинство случаев листериоза являются легкими и не требуют особенного лечения. Обычно люди начинают чувствовать себя лучше сами по себе уже через несколько дней . Но для беременных женщин, новорожденных детей и людей с ослабленным иммунитетом листериоз является опасным заболеванием.
Беременным с листериозом рекомендуется пройти курс лечения антибиотиками, чтобы инфекция не повлияла на ребенка. Беременные пациентки могут чувствовать такие симптомы листериоза, как усталость, лихорадка и боль в мышцах .
Как предотвратить заражение листерией
Если вы находитесь в группе риска по листериозу, вам следует избегать мягких сыров, мясных деликатесов и хот-догов, если перед подачей на стол они не подвергались такой температурной обработке, когда внутри блюда температура составляет не меньше 75 градусов.
Люди, которые не находятся в группе риска, должны соблюдать обычные меры предосторожности: тщательно готовить мясо и мыть руки при работе с продуктами.


— Что касается детских пищевых отравлений, клиника любой инфекционной болезни наступает быстрее из-за особенностей детского организма. Но ребенок не всегда может адекватно оценить свои жалобы и состояния, поэтому важен контроль со стороны родителей и своевременное обращение к врачу, особенно если есть следующие симптомы:
- жидкий стул больше 5 раз в день;
- наличие крови в стуле даже однократно;
- непрекращающаяся рвота;
- повышение температуры;
- наличие других признаков интоксикации (слабость, вялость).
Для детей обезвоживание, нарушение электролитного баланса при отравлении намного опаснее, чем для взрослых. Ребенок не всегда будет соблюдать рекомендации, поэтому в лечении крайне важно непосредственное участие родителей.
Снижение аппетита у ребенка при отравлениях — это нормально. Тактика лечения здесь — холод, голод и покой. Главное — напоить ребенка. А препараты (адсорбенты, пробиотики, антибиотики и нормальную флору) уже назначает врач.
Читайте также:

