Молочница после лапароскопии отзывы
Обновлено: 13.05.2024
На сервисе СпросиВрача доступна консультация гинеколога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте. Вопрос Впш в чем: как избавиться от молочницы? Связана ли она с эндометриозом?
Нет не связана.
Вы подтвердили, что это кандидоз анализами?

Здравствуйте, как часто беспокоит молочница и каждый раз при симптомам сдаете анализы?
В мазке грибов нет.

Добрый день, Лариса. Если Вас беспокоили зуд и жжение, то, возможно, это была не молочница, а бактериальный вагиноз, что подтверждают Ваши прикреплённые анализы. Какими препаратами Вы лечились?

Лариса, здравствуйте!
Как часто рецидивирует молочница? Есть такие жалобы как сухость, жжение, боль при ПА, болезненность при мочеиспускании или недержание мочи?
Усталость, апатия, нарушения сна, жар, приливы, боль в мышцах?

Здравствуйте. Эндометриоз не связан с рецидивом молочницы. А вот приём гормональных препаратов косвенно влияет на микрофлору влагалища.
Рекомендую вам сдать мазок из влагалища, а именно Фемофлор или флороценоз для оценки микрофлоры влагалища, подтвердить кандидозный вульвовагинит.
При подтверждении диагноза рекомендую к применению препарат Макмирор Комплекс. Схема лечения : по 1 вагинальной капсуле ежедневно на ночь в течение 8 дней, вводить глубоко во влагалище. Этот препарат активен в отношении грибов вида кандида, которые и вызывают молочницу, не воздействует на собственные лактобактерии
На сервисе СпросиВрача доступна консультация гинеколога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Здравствуйте. После удаления трубы самое грозное что грозит,это спаечная болезнь. Для её профилактики обычно назначаем свечи или уколы лонгидазы. Свечи применяются ректально 1 раз в 3 дня,всего 10 свечей. Полипы. обычно для профилактики рецидива антибиотикотерапия+ противовоспалительное лечение+ОК 6 мес.Я бы назначила
юнидокс 1т*2 р 7 дней,
Метронидазол 1т(250)*3 р. 7 дней
Индометациновые свечи ректально 7 раз
Клайра с первого дня ближайших месячных на 6 мес.
Ну и лонгидаза(выше написано)
Через 6 мес.можно планировать беременность,сразу после окончания клайры. УЗИ матки обязательно повторить через месяц

Здравствуйте! Антибиотики широкого спектра действия обычно назначают для профилактики. Может Вам проводили курс лечения антибиотиками в стационаре?
С целью профилактики развития спаечного процесса можно использовать свечи Лонгидаза 1 свечка через день на 10 дней. По усмотрению лечащего врача могут быть назначены физиопроцедуры.
Ближайшие пол года лучше пропить оральные контрацептивы: они и гормональный фон восстановят и помогут предотвратить развитие полипов + контрацептивный эффект.
После этого обязательно нужно будет провести УЗИ малого таза и решить с врачом нужно ли сделать ГСГ. ( раз были проблемы на прошлой гсг, лучше сделать контроль конечно).
И начинать заниматься вопросами планирования беременности.
Причин внематочной беременности много, иногда даже невозможно сказать почему так произошло( Поэтому сделать прогноз на последующую беременность невозможно, к сожалению.
Юлия, благодарю за ответ. Да, в стационаре несколько раз делали капельницу с антибиотиком. Одну др операции, вторую после. Больше никаких лекарств не давали. Прикрерила выписку из геникологии.

Абсолютно обоснованно задан вопрос. И полипы и внематочная как следствие воспалительного процесса. Нужная антибактериальная противовоспалительная терапия и обязательно оральная контрацепция и для сохранения овариального резерва для планируемой беременности в будущем и для профилактики нежелательной беременности в настоящее время и для гормонального равновесия , за счет поступающих гормонов из вне и тем самым профилактика гиперпластических процессов в эндометрии.
Эльвира, большое спасибо за ответ! После гистероскопии обратилась с геникологии по месту жительства. Единственное, что она прописала, это дюфастон с 16 по 25 день цикла. По её мнению дюфастон модет помочь полипам выйти естественным путем про месячных. Никаких противоспалительных не прописала. Посоветуйте, пожалуйста, какие лекарства можно попить от этих полипов? Такле прикрепила выписку из геникологии после лапароскопии.

Ежели не было использован во время операции противоспаечных барьеров , то в след за антибактериального лечения целесообразно проведение физиотерапии.
Эльвира, до и после операции были капельницы (одна до, втора после) с антибиотиком, и все, больше ничего.

Анастасия,здравствуйте.сечас надо с 1 -х месячных начинать пить противозачаточные таблетки.Это 100% защитит вас от беременности,в том числе и от внематочной.Курс должен составлять не менее 6 мес.За это время необходимо пройти реабилитацию.Не совсем понятно,что такое плохо проходимы трубы.Они бывают или проходимы или нет.Может во время операции оценивалось состояние второй трубы.Внематочная беременность была с одной стороны,а с другой может быть киста желтого тела? а не доминирующий фолликул.Такое бывает.Одна труба удалена,желтое тело с этой стороны,а беременность в матке.Это факт,ты это видишь,значит плодное яйцо прошло через другую трубу.Во время гистероскопия биопсия берётся прицельно,вам ее и взяли прицельно и хорошо,поэтому и такой информативный ответ.Этот полип мог быть маленький,но место гинекологу не понравилось,поэтому с этого места и была взята биопсия.Что не производилось выскабливание,по современным понятиям правильно.Самая частая причина внематочной беременности-это патология эндометрия,чаще всего хронический эндометрит.Больше всего способствует развитию эндометрита выскабливания.Сейчас приём оральных контрацептивов позволит восстановить эндометрий.К этому можно добавить противовоспалительное лечение,но без антибиотиковНадо полагать,что перед планированием беременности вы были обследованы на все инфекции.А лишняя антибактериальная терапия приведёт к нарушению и в иммунной системе и нарушит собственный микробиом.Это тоже такие теперь современные понятия,поэтому вам ничего из антибиотиков и не назначали.
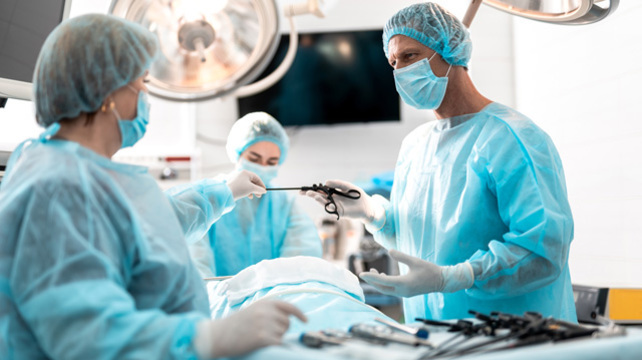
Вам предстоит гинекологическая операция и вы хотите обойтись без рассечения брюшной полости и образования непривлекательных рубцов на коже? Значит, вам необходимо больше узнать о лапароскопии.
Лапароскопия - что это такое?
Лапароскопия – это один из методов оперативной гинекологии (и хирургии вообще), который позволяет обходиться без послойного разреза брюшной стенки. Для доступа к оперируемым органам врач делает небольшие проколы размером не более 5-7 миллиметров, которые после вмешательства достаточно быстро заживают. В процессе проведения операции в проблемную зону вводят специальный прибор – лапароскоп, который представляет собой гибкую трубку, оснащенную системой линз и видеокамерой.
Преимущества лапароскопии
Видеокамера выводит увеличенное в 40 раз изображение на монитор, что позволяет врачу-хирургу осмотреть репродуктивные органы, недоступные при обычном гинекологическом осмотре. При помощи четкого изображения на мониторе специалист получает возможность выявить нарушения и провести оперативное лечение.
До изобретения лапароскопа хирурги были вынуждены оперировать через большой и долго заживающий разрез, чтобы подробно рассмотреть проблемную зону. А сейчас благодаря гинекологической лапароскопии пациентка чаще всего получает возможность вернуться домой уже на следующий день после операции - в большинстве случаев необходимость в длительной госпитализации отсутствует.
Виды лапароскопии
Диагностическая лапароскопия применяется для уточнения диагноза и разработки тактики лечения. При помощи лапароскопа можно заметить нарушения, которые не всегда видны при проведении УЗИ. Также существует лечебная или лечебно-диагностическая лапароскопия, когда врач одновременно оценивает состояние внутренних репродуктивных органов и проводит оперативное лечение.
Что необходимо знать?
В случае возможности проведения плановой лапароскопии пациентка может заранее выбрать клинику и врача, которому она доверяет. При необходимости проведения экстренной операции ситуация другая: вмешательство выполняют как можно быстрее и чаще всего – в первой попавшейся клинике. Поэтому при наличии показаний к гинекологической операции лучше не тянуть время и не ожидать самоисцеления, а заранее позаботиться о выборе клиники и врача.
Помните: лапароскопия в гинекологии является достаточно серьезным вмешательством, которое требует высокой квалификации оперирующего хирурга и анестезиолога, а также современного оснащения операционной. Во многих государственных и малоизвестных частных клиниках работают специалисты, не обладающие достаточным опытом в проведении лапароскопических вмешательств. Также они не имеют возможности пользоваться качественными лапароскопами. Все это нередко приводит к тому, что операция, которая изначально планировалась как лапароскопическая, в процессе проведения становится общей полостной, когда врач не справляется с лапароскопом и вынужден делать большие разрезы на брюшной полости.
Если вы не хотите рисковать своим здоровьем и стремитесь, чтобы лапароскопическая операция прошла успешно и не потребовала длительной реабилитации, обращайтесь только в надежные клиники, которые существуют на рынке много лет и за это время успели завоевать доверие пациентов.
Показания к проведению лапароскопии в гинекологии
Чаще всего лапароскопию назначают для диагностики и лечения следующих заболеваний и состояний:
- аномалии развития репродуктивных органов;
- эндометриоз;
- миома матки;
- непроходимость маточных труб;
- опухолевые новообразования, в том числе кисты;
- заболевания яичников, в том числе поликистоз;
- экстренная гинекологическая патология (внематочная беременность, разрыв кисты);
- воспаление придатков;
- бесплодие неясного генеза.
Также лапароскопия требуется перед планированием ЭКО (экстракорпорального оплодотворения), при хронических тазовых болях, при необходимости проведения биопсии яичников и матки, а также с целью контроля результатов ранее проведенного лечения. Во всех возможных случаях проводятся органосохраняющие операции, после которых женщина сможет иметь детей.
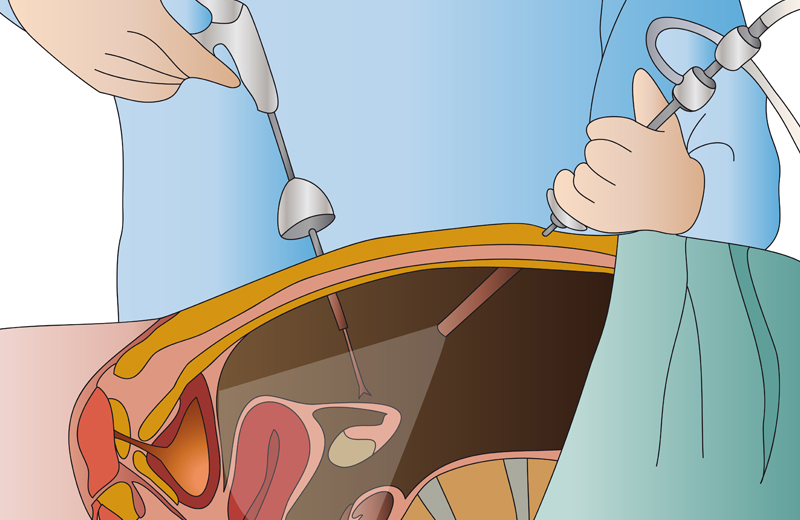
Подготовка и проведение лапароскопии в гинекологии
Перед лапароскопией необходимо сдать ряд лабораторных анализов и исследований, включая ЭКГ, УЗИ малого таза, анализы мочи и крови, мазок из влагалища.
За несколько дней до операции необходимо ограничить употребление продуктов, которые вызывают повышенное газообразование. Накануне вмешательства необходимо сделать очистительную клизму.
В процессе операции после применения и начала действия анестезии врач делает небольшие проколы в зоне пупка и над лобком, после чего вводит туда лапароскоп. Предварительно в брюшную полость вводят углекислый газ, который безвреден для организма и позволяет лучше рассмотреть внутренние органы. Далее специалист проводит диагностику и хирургическое лечение. После этого проколы на коже ушиваются косметическими швами.
Правильно проведенная гинекологическая лапароскопия сопровождается минимальной кровопотерей (не более 15 мл), оставляет практически невидимые места проколов после их заживления и не нарушает функции репродуктивных органов.

Зуд в интимых местах у женщин – достаточно распространенное явление. Его могут вызывать самые разные причины – от аллергии до онкологических заболеваний. Паниковать при возникновении этого неприятного симптома не стоит, однако и оставлять его без внимания тоже не следует. Давайте разберем возможные причины и методы решения этой проблемы.
Внутренние причины появления зуда
Причины возникновения зуда в интимной зоне у женщин можно условно разделить на внутренние и внешние. Первые обусловлены общим состоянием организма, а вторые – воздействием внешних факторов.
Гормональный дисбаланс
Изменения гормонального фона могут происходить в ходе менструального цикла, при беременности, а также накануне климакса. Такие изменения могут вызывать сухость слизистых оболочек влагалища и явления вагинита. В результате возникает зуд, который не всегда сопровождается выделениями.
Злокачественные новообразования в репродуктивной системе
В некоторых случаях зуд может возникать как следствие рака вульвы или предракового состояния (крауроз). Эти состояния сопровождаются атрофией наружных половых органов, в результате чего возникают сухость и ощущения постоянного зуда. Это не самая распространенная причина, поэтому раньше времени паниковать не следует. Однако к врачу обратиться необходимо — просто на всякий случай.
Общие патологии организма
Наличие очагов воспаления предрасполагает к его распространению и на другие органы – в том числе, и половые. Кроме того, любая патология ослабляет естественный иммунитет. Поэтому гинеколог может назначить обследования, которые на первый взгляд никак не связаны с репродуктивной системой. Если опасения врача подтвердятся, то прежде чем браться за устранение зуда в интимной зоне, придется заняться лечением первичного заболевания.
Аллергия
Нередко зуд во влагалище возникает в результате аллергической реакции на определенный раздражитель. Им может стать новое моющее средство, добавки для ванн, остатки стирального порошка на нижнем белье и даже туалетная бумага.
Некоторые женщины также жалуются на ощущение зуда в интимной зоне после секса. В этом случае аллергеном может стать как латекс, из которого делаются презервативы, так и сперма — хотя последнее и бывает достаточно редко. Если лабораторные исследования подтвердят изменения активности иммунной системы, связанные с аллергией, то нужно будет отследить закономерность возникновения подобных реакций, чтобы выявить аллерген.
Внешние причины

Источник: AndrewLozovyi / Depositphotos
Зуд во влагалище может возникать не только как следствие сопутствующих болезней, но и в результате воздействия целого ряда внешних факторов.
Несоблюдение правил интимной гигиены
Правила интимной гигиены важно соблюдать всем — и мужчинам и женщинам. Однако, в силу каких-либо причин, не все и всегда эти правила соблюдают. Некоторым женщинам может быть необходимо уделять гигиене больше внимания, чем другим, причем это же касается и носки нижнего белья.
Иногда в силу этих причин баланс микрофлоры влагалища нарушается – происходит сдвиг в сторону патогенных и условно-патогенных бактерий, что чревато развитием воспалительных процессов и неприятных ощущений во влагалище.
Некоторым женщинам иногда нужно мыться чаще, например до и после полового акта. Хотя делать это совсем не обязательно, если обоих партнеров все устраивает.
Также не следует часто проводить спринцевания – это способствует вымыванию полезной микрофлоры. Вытираться следует только мягким полотенцем – жесткая поверхность ткани может спровоцировать раздражение (особенно, если прилагать больше усилий, чем необходимо).
Эпиляция и депиляция
Иногда зуд в промежности может возникать после депиляции – особенно часто это наблюдается у женщин с чувствительной кожей. Кроме того, если крем для депиляции наносится слишком близко к наружным половым органам, может возникнуть раздражение вульвы, из-за которого и появляются неприятные ощущения.
Гигиенические прокладки
Причиной зуда могут стать ароматизированные прокладки. Вещества, используемые для ароматизации, могут вызывать раздражение слизистых оболочек. Использование ежедневных прокладок – еще один фактор риска для некоторых женщин. Материалы, которые используются для производства могут вызывать дискомфорт и неприятные ощущения. В результате может развиться даже вагинит — воспаление влагалища, которое сопровождаются характерными ощущениями зуда.
Неправильный выбор средств интимной гигиены
Причина может крыться также в использовании неподходящих средств интимной гигиены, которые либо пересушивают слизистые, либо вызывают раздражение и аллергические реакции за счет химических веществ, придающих гелю или мылу стойкий приятный запах. Именно поэтому сильно пахнущие средства интимной гигиены лучше не приобретать.
Кстати, обычное мыло тоже плохо подходит для ежедневных гигиенических процедур, поскольку оно дает щелочную реакцию – это еще одна из возможных причин появление неприятного симптома.
Переохлаждение
Зуд может возникать и как следствие переохлаждения. Чтобы этого избежать, не следует сидеть на холодных поверхностях и носить слишком легкую одежду в холодную погоду. Кстати, перегрева тоже следует избегать – любые воздействия стрессовых температур нежелательны, поскольку они ослабляют барьерную функцию эпителиальной ткани.
Прием медицинских препаратов
На фоне лечения антибактериальными препаратами может возникнуть нарушение баланса микрофлоры, причем не только в кишечнике, но и во влагалище. В результате развиваются кандидоза и бактериальный вагиноз. Если при этом иммунитет женщины ослаблен, заболевание может распространиться и на другие органы репродуктивной системы.
Питание
Нарушение режима питания тоже может вызвать ощущения дискомфорта в интимной зоне. Иногда частое употребление острых, маринованных, соленых и консервированных продуктов может стать причиной зуда. Возможны и аллергические реакции на сладости, молоко, цитрусовые, бобовые и другие продукты.
Лобковый педикулез
Лобковые вши являются паразитами и питаются кровью своего носителя, а места их укусов сильно чешутся. Обзавестись этими маленькими друзьями можно во время секса, а также при использовании чужой одежды или предметов гигиены. Помимо расчесов на коже могут оставаться гнойничковые высыпания.
Дополнительные причины
Еще несколько возможных причин возникновения зуда в интимном месте:
1. Травматизация слизистой оболочки влагалища, которая чаще всего возникает в результате грубого секса или при недостаточном количестве смазки.
2. Паразитарные инфекции (описторхоз и энтеробиоз).
3. Инфекции, передающиеся половым путем. Генитальный герпес и гонорея вызывают жжение в области наружных половых органов. Для гонореи характерны выделения, однако при скрытом течении заболевания они могут отсутствовать.
4. Сахарный диабет. При высоком уровне содержания сахара активизируются грибки рода Candida. В результате их жизнедеятельности возникает зуд наружных половых органов.
5. Стресс. Казалось бы, как он может вызывать зуд в интимном месте? Оказывается, нервные потрясения угнетают рост полезной микрофлоры влагалища.
Речь не только о презервативах со спермицидной смазкой. Применение гормональных противозачаточных таблеток может вызвать сгущение слизи в шейке матки и влагалище, а также привести к снижению ее выработки. Сухость слизистых оболочек может привести к микротравмам во время полового акта, а это влечет за собой возникновение неприятных ощущений.
Лечение
Как нетрудно догадаться, оно будет напрямую зависеть от причины, вызвавшей неприятный симптом. Универсального метода в данном случае нет – сначала нужно выявить причину, а затем принимать меры.
Обычно всех людей волнует не только терапевтическая методика, но и то, насколько болезненными окажутся лечебные процедуры — женщины тут не исключение. Но не нужно переживать раньше времени – в большинстве случаев будет достаточно небольшой коррекции образа жизни или короткого курса медикаментозных препаратов.
Источник: Kzenon / Depositphotos
Самостоятельно принимать медикаменты не следует, поскольку сначала необходимо точно выяснить причину, а это может сделать только врач. Значит ли это, что даже при легком зуде в интимной зоне следует обращаться в поликлинику? Эта мера однозначно не будет лишней, но для начала можно попробовать проанализировать возможные причины и принять следующие меры:
1. Уделять время интимной гигиене не реже 2 раз в день, не используя моющие средства. В воду можно добавлять фурацилин (1 таблетка на 200 мл теплой воды) или хлоргексидин (0, 05%).
2. Отказаться от неудобного и синтетического нижнего белья.
3. В течение 2-3 дней воздержаться от секса и мастурбации.
4. Ограничить в рационе жареные, острые, сладкие и маринованные блюда.
Если в течение 3 суток симптом не пройдет, придется посетить врача и сдать анализы. Вполне возможно, что необходимо будет пролечить основное заболевание. Если причиной зуда стала аллергическая реакция, необходимо будет выявить аллерген и пропить курс антигистаминных препаратов. Если же причина в инфекционном заболевании, придется пройти курс лечения антибиотиками. В любом случае, своевременное выявление проблемы и начало лечения делают прогноз на выздоровление благоприятным.
Профилактика появления зуда в интимной зоне
Суммируя все приведенные выше факторы риска, нетрудно вывести несколько основных правил профилактики:
1. Избегать ношения тесного, неудобного и синтетического белья.
2. Проводить интимнуб гигиену не реже 2 раз в день, но не чаще 5-6, поскольку избыточная гигиена тоже вредна – она нарушает баланс микрофлоры влагалища.
3. Не злоупотреблять спринцеваниями.
4. Проводя гигиенические процедуры, не использовать обычное мыло или сильно ароматизированные гели.
5. Придерживаться принципов здорового питания: избегать частого употребления острой, жареной, копченой, соленой, маринованной и сладкой пищи.
6. Ограничить количество употребляемого алкоголя до минимума.
7. Избегать стрессовых ситуаций.
8. Своевременно проходить плановые осмотры у гинеколога для выявления возможных заболеваний органов репродуктивной системы.
9. Обеспечить себе умеренный или высокий уровень двигательной активности: избегать малоподвижного образа жизни, но при этом не допускать переутомлений, которые ослабляют организм.
10. Укреплять естественный иммунитет: здоровое питание, регулярный прием витаминов А, В, С, В и Е, а также магния, цинка, железа и других полезных микроэлементов — если их предписал врач.
11. Избегать бесконтрольного приема антибактериальных и сульфаниламидных препаратов – их применение всегда должно быть согласовано с врачом.
12. Не допускать перегрева и переохлаждения.
13. Своевременно лечить хронические заболевания.
14. Соблюдать осторожность в выборе сексуальных партнеров и пользоваться презервативами.
15. Не пользоваться чужими предметами личной гигиены и нижним бельем, а также своевременно менять собственные полотенца.
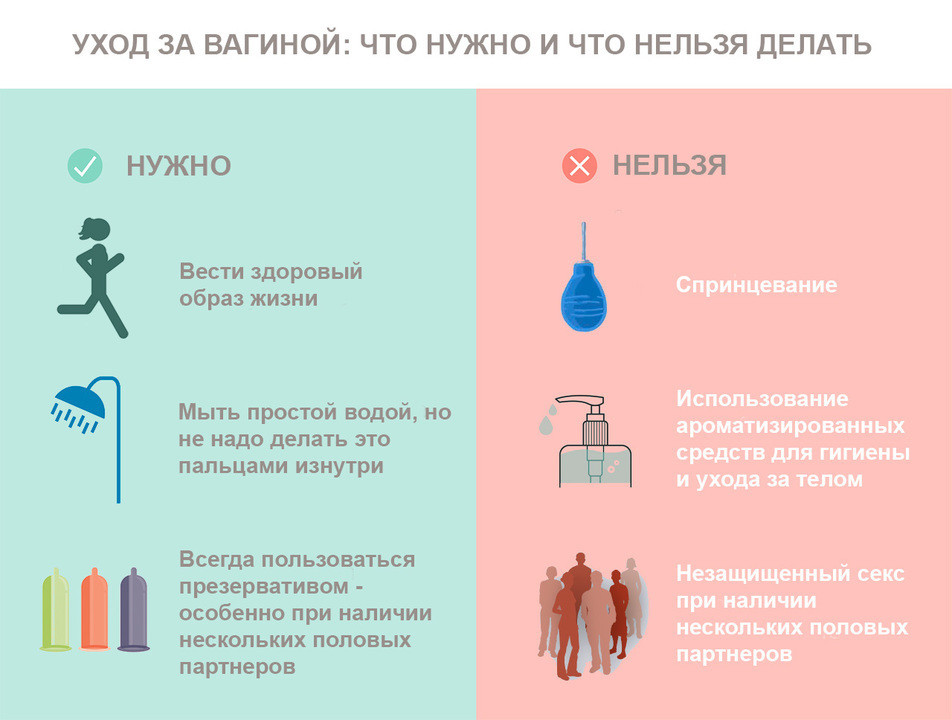
Рисунок 1. Памятка по уходу в интимной зоне у женщин. Источник: In Sync Blog by Nua
Заключение
Зуд во влагалище без выделений возникает в основном у женщин 16-55 лет, а его причины могут быть самыми разнообразными: от несоблюдения правил гигиены до предраковых состояний половых органов.
Причиной возникновения этого неприятного симптома часто становятся изменения гормонального фона, которыми сопровождаются изменения менструального цикла, беременность и климакс. Любые нарушения работы эндокринной системы способны плохо отразиться на состоянии слизистой влагалища, а это, в свою очередь, приводит к возникновению зуда.
Если меры по нормализации образа жизни, питания и личной гигиены не дают результатов в течение 2-3 суток, следует обратиться к гинекологу. При своевременном выявлении причины возникновения неприятных ощущений в интимной зоне и корректной схеме лечения симптом можно устранить в течение нескольких дней.
Вопрос врачу: Может ли возникать зуд в промежности, если часто носить джинсы?

Восприимчивость к хламидиозу наиболее высока в юности — от 17 до 25 лет. А вот носителем хламидий можно оставаться всю жизнь.
Вагинальная инфекция
Вагинальная инфекция мешает женщине ощущать радость и полноту жизни. Неприятные ощущения усугубляются невеселыми мыслями о неверности партнера. Инфекционно-воспалительные заболевания влагалища являются самой частой причиной обращения россиянок к гинекологу. Статистика утверждает: каждая вторая женщина детородного возраста страдает вагинитами различной этиологии.
Хламидиоз
Смешанные инфекции половой сферы, при которых исследования показывают наличие нескольких возбудителей, встречаются достаточно часто. Наиболее часто выявляются сочетания гонококковой инфекции, трихомониаза, хламидиоза и некоторых других патогенных микроорганизмов.
Молочница
Причиной многих вагинальных инфекций может быть снижение защитных сил организма, вызванное длительным приемом антибиотиков, плохой экологией, несбалансированным питанием, болезнями, стрессами и т д. Яркий пример — урогенитальный кандидоз, в просторечии молочница. Возбудитель молочницы — дрожжеподобные грибки рода Candida- в норме обитают на коже, во влагалище, во рту и кишечнине, не причиняя при этом никакого вреда, ведь здоровый организм держит их под контролем. Но иногда Candida переходит в наступление — начинает активно размножаться. Причинами такого поведения грибка могут стать: неправильное использование средств женской интимной гигиены, беременность, менопауза, длительное использование антибиотиков и многое другое. Однако в основе проблемы — ослабление иммунной системы.
Средства от молочницы
Замещение нормальной микрофлоры влагалища условно-патогенными и патогенными организмами не проходит бесследно. В слизистой влагалища накапливается значительное количества токсинов, микробных метаболитов, что, в свою очередь, еще более ослабляет местный иммунитет и запускает механизмы новых патологических реакций. В ряде случаев патогенная флора синтезирует вещества, являющиеся коферментами канцерогенеза. Современная медицинская наука говорит а связи бактериального вагиноза с неопластическими процессами шейки матки.
Препарат Полиоксидоний

Полиоксидоний – иммуномодулирующий препарат, он способен воздействовать на сниженные параметры иммунной системы, не влияя на те, которые сохранились неизменными. Более того, Полисксидоний обладает выраженным детоксицирующим и антиоксидантным действием.
Эффективность применения Полиоксидония изучалась во многих клинических исследования, в т ч. и в комплексной терапии неспецифических вагинитов. При оценке иммунного статуса у таких пациентов, как правило, отмечалась вторичная иммунологическая недостаточность.
Как принимать Полиоксидоний?
Читайте также:

