Можно ли полностью вылечить малярия
Обновлено: 07.05.2024
Малярия (она же болотная лихорадка) – очень опасное инфекционное заболевание, заражение которым чаще всего происходит через укус комара. Болезнь характеризуется высоким уровнем смертности, поэтому требует особого внимания.
Будучи крайне опасным, это заболевание не раз влияло на исторические события – становилось причиной смерти известных людей (Данте, Колумб, Александр Македонский), являлось определяющим фактором в разных войнах, приводило к упадку целые страны.
Малярия распространена в определенных странах: Вьетнам, Колумбия, Индия, Шри-Ланка, Бразилия, отдельные части Африки. В местах обитания малярийных комаров проживает около 40% всего населения земного шара. Ежегодно недуг уносит больше жизней, чем туберкулез и пневмония.
Пути передачи
Основной путь передачи – укус малярийного комара (самки). Но есть и другие, более редкие пути заражения:
- от зараженной матери к ребенку;
- при переливании крови от зараженного человека;
- при инъекции шприцем, которым до этого пользовался зараженный.
Суть болезни в том, что во время укуса через кровь в печень попадают паразиты – малярийные плазмодии. Они разрушают эритроциты и продолжают размножаться, поражая все новые и новые кровяные клетки.
Симптомы
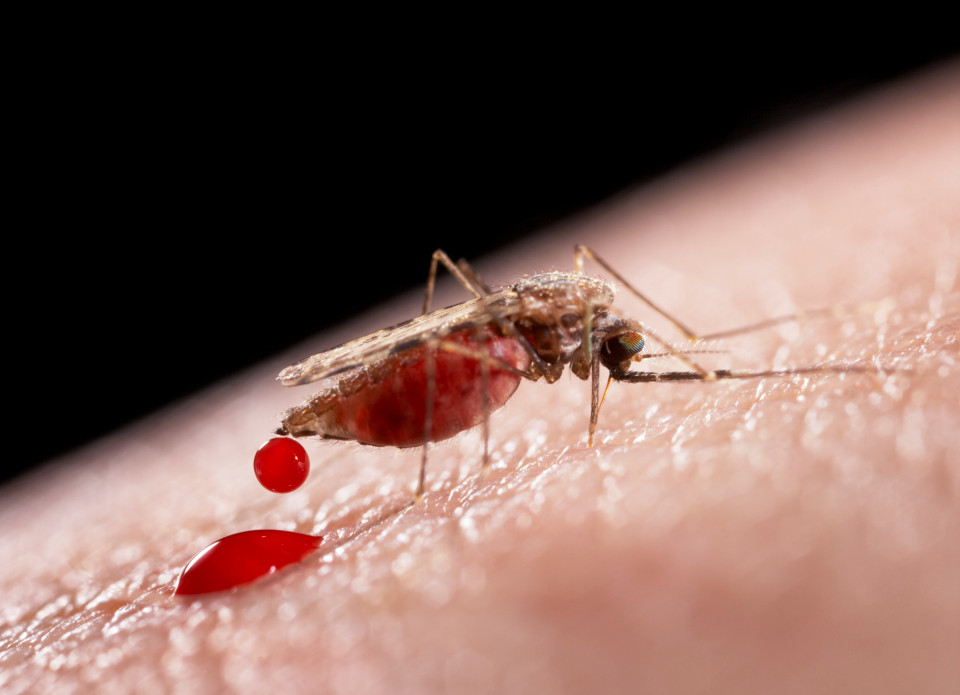
Проявляются симптомы малярии через разные промежутки времени после заражения: от 1 до 4 недель. К признакам инфицирования малярийными плазмодиями относят:
- лихорадку;
- повышенную потливость;
- слабость;
- головные боли.
Нередко первоначальные признаки выражены слабо, но постепенно они начинают усиливаться. Один из признаков болезни – циклическое проявление симптомов: обострение длится в течение 6-10 часов, затем наступает спад. В это время (около 2-5 часов) человек часто впадает в глубокий сон. Еще через 2-3суток обострение повторяется.
К другим признакам болезни также относятся:
- ломота в суставах;
- увеличение печени, селезенки;
- диарея;
- повышенная температура тела;
- тошнота и рвота;
- анемия;
- сильная слабость;
- проблемы в работе сердца.
При обнаружении первых признаков, даже довольно слабых, необходимо немедленно обратиться за медицинской помощью. Лечение этой болезни в домашних условиях невозможно и может привести к смерти человека!
Осложнения
Малярия опасна тем, что в результате действия паразитов страдают многие органы. Возможные осложнения:
- отек головного мозга;
- острая почечная недостаточность;
- сердечная недостаточность;
- серьезное поражение паразитами разных внутренних органов;
- малярийная кома;
- психические расстройства.
Развитие заболевания зависит и от его вида, который определяется по типу возбудителя.
Сложнее всего переносят заражение дети в возрасте до 5 лет. Около 67% всех летальных исходов из-за этого недуга приходится именно на их счет.
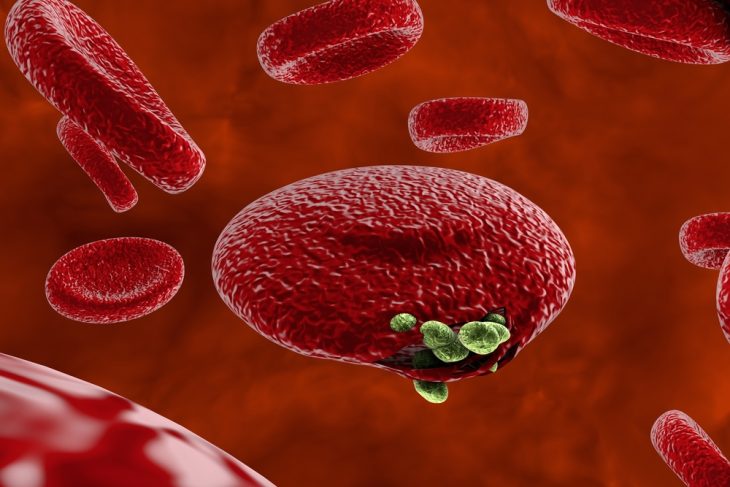
Выделяют четыре вида малярии:
- тропическая. Она наиболее распространена и опасна – чаще других вызывает осложнения. Более 90% случаев приходится именно на этот тип;
- четырехдневная. Названа так она по той причине, что острые приступы болезни чаще всего происходят через 72 часа;
- трехдневная. В данном случае приступы будут происходить чаще – в среднем через 40-48 часов;
- овале-малярия. Цикл приступов аналогичен предыдущему варианту.
Важно понимать, что после заболевания и выздоровления не вырабатывается иммунитет к повторному заражению. Такой иммунитет может выработаться через год и спустя несколько заражений, однако и в этом случае он не очень эффективен, так как может действовать только на отдельные виды паразитов и не давать полной защиты, а лишь уменьшать симптомы.
Статистика заболеваний в России
В России и в Москве не живут возбудители данного заболевания. Все случаи, которые обнаруживаются у жителей страны, привозные. Встречаются они не так часто – 0,1 случай на 100 тыс. населения. За последние годы в Москве и других городах страны не обнаружено случаев местной передачи болезни. Однако возбудитель малярии по-прежнему остается опасным для тех, кто отправляется в страны, где он распространен.
Диагностика
Диагностика малярии проводится на основе симптомов и анализа крови. Если есть причины подозревать заражение, но первый анализ дает отрицательный результат, исследование делается повторно через 4-6 часов – в таком случае методы лабораторной диагностики дают более точный результат.
Лечение
Проводится лечение малярии исключительно в стационаре под контролем врачей. Основой программ при работе с больными является использование хинина. Другие препараты выбираются в зависимости от региона, о котором идет речь. Дело в том, что паразиты часто вырабатывают устойчивость к тем или иным веществам – это касается и антибиотиков, которые применяют для симптоматического лечения. Часто наряду с общим планом пациенту требуется индивидуальный подход, чтобы добиться максимально качественного результата.
Профилактика
На данный момент нет лицензированной вакцины, которая бы отлично зарекомендовала себя в борьбе с малярией, однако некоторые препараты находятся в стадии тестирования и уже довольно удачно себя показывают.
Пока вакцина не введена, профилактикой малярии являются:
-
прием специальных противомалярийных препаратов. Прием начинается за 1-2 недели до поездки в страну, где эта болезнь актуальна, продолжается весь срок пребывания в очаге или поблизости, а также спустя 4-6 недель после того, как человек покинул опасную зону. Важно: лекарственные средства (может назначить только врач) не защищают от заражения, но, если это случится, помогают перенести заболевание легче. Без врача назначать себе специальные препараты нельзя – их комбинация подбирается с учетом региона и устойчивости местных паразитов к разным веществам;

Чем аккуратнее будет человек, чем строже он будет соблюдать клинические рекомендации при малярии, тем выше шанс, что он не столкнется с заболеванием. А если это и случится, у него будет гораздо больше шансов легко перенести болезнь без серьезных осложнений.
Вопрос-ответ по теме
Для кого заболевание опаснее всего?
В зоне риска находятся маленькие дети, беременные женщины, а также люди с иммунитетом, ослабленным по разным причинам. Так, очень сложно переносят это заболевание люди с ВИЧ и другими видами иммунодефицитов. У них чаще проявляются осложнения при малярии.
Лечится ли малярия?
Это заболевание требует длительного и тщательного лечения, но при своевременном обращении к врачу и качественной профилактике пациент полностью выздоравливает. Однако риски по-прежнему остаются очень высокими.
Чем мазать малярию?
Недопустимо использовать любые средства самостоятельно, не обратившись к врачу. Болезнь лечится исключительно(!) под контролем медиков, препараты подбираются индивидуально в зависимости от того, в каком регионе произошло заражение.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Герпес: причины появления, симптомы, диагностика и способы лечения.
Определение
Герпесом, или герпетической инфекцией, называют несколько заболеваний, вызываемых вирусами отряда Herpesvirales семейства Herpesviridae.
Все они характеризуются поражением кожи, слизистых оболочек с локализацией либо в области глаз, носа и губ, гениталий, а также нервных волокон.
У лиц с иммунодефицитом могут наблюдаться генерализованные формы инфекции с вовлечением в процесс других органов и тканей.

Среди известных науке восьми типов герпеса самым распространенным является вирус герпеса простого типа (Herpes simplex virus).
Простой вирус герпеса достаточно неустойчив во внешней среде. В условиях комнатной температуры сохраняется до 24 часов, на металле — до 2 часов. Под действием температуры выше 50°C погибает за 30 минут, под действием спирта и хлорсодержащих веществ - в течение нескольких минут, при замораживании сохраняется до пяти суток.
Причины герпетической инфекции
Источником инфицирования всегда служит человек. Он заразен в любую фазу болезни или носительства, но преимущественно при обострении.
Возбудитель может передаваться воздушно-капельным, контактно-бытовым или половым путем, а также от матери плоду через плаценту, во время родов или грудного вскармливания.
К вирусу восприимчивы все люди, хотя у многих отмечаются бессимптомные формы заболевания. Попадая через слизистую рта, половых органов или дыхательные пути в организм человека, герпесная инфекция остается в нем навсегда. Вирус, скрытый внутри клетки-хозяина, не доступен для иммунных клеток, уничтожающих возбудителей. Вирус активизируется при ослаблении иммунитета в результате переохлаждения, перегрева, простудного заболевания, недостатка витаминов, переутомления, стресса, нехватки сна. Рецидив инфекции могут вызвать травмы, оперативные вмешательства, а также половой контакт при условии повреждения слизистой оболочки. Использование лекарственных и косметических средств, содержащих стероидные гормоны, также способствует манифестации вируса герпеса.
Классификация герпеса
В МКБ-10 (Международной классификации болезней) выделяют две группы заболеваний, связанных с вирусом простого герпеса:
- Инфекционные герпетические заболевания:
- герпетическая экзема (экзема Капоши);
- герпетический везикулярный дерматит;
- герпетический гингивостоматит и фаринготонзиллит;
- герпетический менингит;
- герпетический энцефалит;
- офтальмогерпес;
- диссеминированная герпетическая болезнь (герпетический сепсис);
- другие формы герпетических инфекций;
- неуточненная герпетическая инфекция.
- Генитальные герпетические инфекции:
- герпетические инфекции перианальных кожных покровов и прямой кишки;
- неуточненная аногенитальная герпетическая инфекция.
По клинической картине и локализации высыпаний:
- Типичные формы:
- герпес кожи — с поражением губ, крыльев носа, лица, рук, ягодиц и других частей тела;
- герпес глаз — иридоциклит, кератит, конъюнктивит, неврит зрительного нерва;
- герпес слизистых оболочек желудочно-кишечного тракта — стоматит, гингивит, фарингит, эзофагит;
- герпес половых органов — поражение слизистой оболочки полового члена, влагалища, вульвы, цервикального канала;
- герпес внутренних органов — гепатит, пневмония, панкреатит, трахеобронхит;
- герпес нервной системы — неврит, менингит, менингоэнцефалит, поражения бульбарных нервов, энцефалит;
- генерализованный простой герпес — висцеральная форма (пневмония, гепатит, эзофагит) и диссеминированная форма (сепсис).
- Атипичные формы:
- герпетиформная экзема Капоши — обширные сливающиеся высыпания по всему телу;
- абортивный герпес — почти незаметные папулы на грубой коже или дискомфорт без высыпаний;
- язвенно-некротический герпес — с развитием некроза тканей;
- эрозивно-язвенный герпес — с образованием язв и эрозий;
- геморрагический герпес — с кровянистым пропитыванием высыпаний и тканей;
- отечный герпес — с отеком тканей и болью в области губ и век;
- зостериформный простой герпес — с локализацией по ходу нервного ствола;
- диссеминированный герпес — с тенденцией перехода в генерализованную форму при ВИЧ;
- рупиоидный герпес — возникает на лице с присоединением вторичной бактериальной флоры;
- мигрирующий герпес — с тенденцией к изменению локализации высыпаний.
- латентная стадия — носительство с отсутствием симптомов;
- локализованная стадия — наличие одного очага поражения;
- распространенная стадия — наличие не менее двух очагов поражения;
- генерализованная стадия — висцеральная, диссеминированная.
При заражении герпесом детей в возрасте от 6 месяцев до 3 лет чаще всего развивается герпетический стоматит, для которого характерно острое начало с симптомами интоксикации и подъемом температуры.
На слизистой оболочке полости рта появляются сгруппированные пузырьки с прозрачным содержимым, на месте которых после вскрытия образуются болезненные эрозии. У детей старшего возраста первичный герпес характеризуется появлением зудящих пузырьков на красной кайме губ и коже носогубного треугольника. После их вскрытия остаются неглубокие язвочки, которые покрываются корочками. Корочки, отпадая, не оставляют следов на коже.
При первичном заражении взрослых вирусом простого герпеса симптомы более выражены, чем при дальнейших рецидивах. Больной испытывает озноб, головные боли, повышенную утомляемость, у него отсутствует аппетит, может наблюдаться расстройство сна. Покраснение, а затем характерные пузырьки появляются на губах, возле крыльев носа. В некоторых случаях увеличиваются подчелюстные лимфоузлы.
Герпетические нейроинфекции сопровождаются наиболее тяжелым течением, особенно если вирус поражает оболочки или ткань головного мозга.
В этих случаях симптомы включают головные боли, подъем температуры тела, напряжение затылочных мышц, психомоторное возбуждение (болезненное состояние, при котором наблюдается беспокойство и двигательная активность различной степени выраженности, вплоть до судорог). При несвоевременной диагностике заболевания существует риск летального исхода.
Офтальмогерпес сопровождается покраснением глаза, развитием блефаро- или кератоконъюнктивита, эрозиями роговицы.
Диагностика герпеса
Типичные случаи герпетической инфекции выявляются на основании клинической картины и анамнеза заболевания. Характерно его волнообразное течение со сменой периодов обострения и ремиссии.
Косвенным признаком служит склонность к простудным заболеваниям, чувствительность к переохлаждению, периодически возникающие состояния, сопровождаемые подъемом температуры, усталостью, депрессией.

При атипичных формах герпетической инфекции необходимы дополнительные обследования: клинический анализ крови, биохимический анализ крови (общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, электролиты: калий, натрий, хлор, кальций) и клинический анализ мочи - для выявления поражения внутренних органов и предупреждения осложнений.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
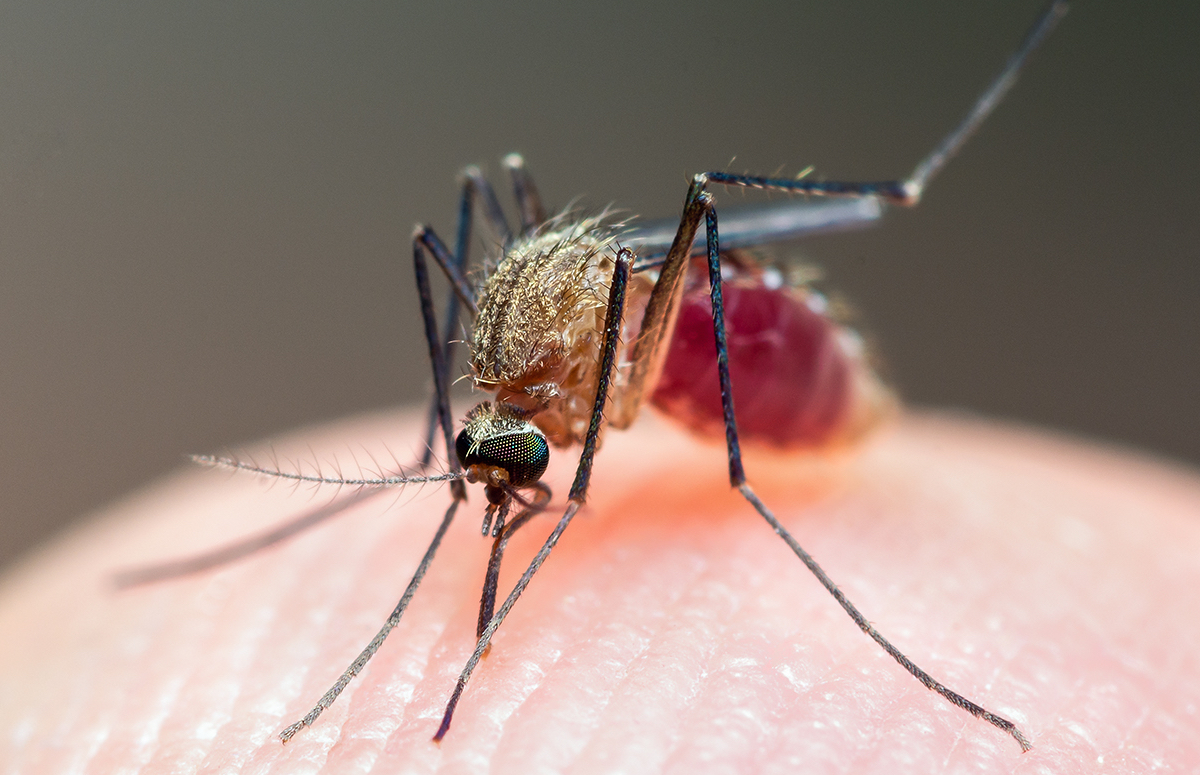
Малярия — одно из самых распространенных инфекционных заболеваний в мире. Его вызывают паразиты-плазмодии, которых разносят малярийные комары. Инкубационный период заболевания может длиться от 11 дней до нескольких месяцев. Главный симптом — регулярные приступы тяжелой лихорадки, которые происходят раз в два-три дня. В тяжелых формах болезнь может приводить к опасным поражениям органов.
Еще 80 лет назад малярия была распространена по всему земному шару. Однако благодаря развитию экономики и медицины сегодня болезнь побеждена в половине стран мира и свирепствует лишь в жарких развивающихся странах. Ученые считают, что человечество сможет полностью победить малярию к 2050 году — правда, для этого придется тратить на борьбу с ней дополнительные $2 млрд в год [1].
По данным ВОЗ, ежегодно малярией заболевают около 228 млн человек, из которых 400 тыс. умирают. 94% случаев малярии регистрируются в Африке, их них половина — в шести странах: Нигерии, Конго, Танзании, Буркине-Фасо, Мозамбике и Нигере. Больше всего от малярии страдают дети от полугода до пяти лет, у которых полностью отсутствует иммунитет к болезни. На них приходится две трети смертей от малярии.
Нередко малярией заражаются туристы и путешественники. По данным ВОЗ, ежегодно около 10 тыс. человек привозят болезнь из зарубежных поездок.
Возбудители малярии
Болезнь переносят комары рода Anopheles, зараженные малярийными плазмодиями — простейшими паразитами, которые и выступают непосредственными возбудителями болезни. Малярийные комары обитают в основном на болотах и в мелких стоячих водоемах, в том числе в лужах. Многие страны избавились от малярии благодаря масштабным кампаниям по осушению болот.
Две сотни видов малярийных комаров можно встретить по всей планете, за исключением пустынь и территорий Крайнего Севера. В России распространен вид Anopheles Messeae. Однако он перестал переносить болезнь более 50 лет назад. Сегодня малярией можно заразиться лишь от азиатских и африканских видов малярийных комаров.
Сперва малярийный комар пьет кровь человека, зараженного малярией. В его кишечник попадают плазмодии. Затем он кусает другого человека и передает ему личинки паразитов. Те сначала попадают в печень, где растут и развиваются. Когда плазмодии становятся взрослыми, они проникают из печени в кровоток, после чего у человека проявляются первые симптомы малярии. Некоторые разновидности плазмодиев могут дремать в печени долгое время.
Также малярия может передаваться от человека к человеку без участия комаров: от матери к ребенку (очень редко), через переливание крови и при совместном использовании игл для инъекций.

Виды малярии
Из нескольких сотен малярийных плазмодий для человека опасны лишь пять. Каждый из них вызывает особый вид болезни.
Трехдневная малярия
Plasmodium vivax вызывает трехдневную малярию (vivax-малярию) — сравнительно легкую форму с длительным течением. Она характеризуется тем, что малярийные приступы лихорадки наступают каждые двое суток, нередко в одно и то же время дня, с 11 до 16 часов. Еще одна разновидность патогена — P. ovale — вызывает ovale-малярию, которая похожа на трехдневную.
P. Vivax распространен в Таджикистане, Афганистане, Пакистане и Непале, а также в Центральной Америке и северной части Южной Америки. Раньше именно этот вид плазмоидов был распространен в Европе и России. P. Ovale встречается в основном в Африке, там же, где и плазмодии, вызывающие тропическую лихорадку.
Четырехдневная малярия
P. malariae вызывает четырехдневную малярию, при которой приступы происходят каждые 70-72 часа. Эта форма не такая тяжелая, однако в редких случаях может вызывать серьезное повреждение почек — нефрологический синдром. Плазмодии этого типа могут скрыто жить в организме человека десятилетия даже после выздоровления. Они вызывают довольно редкий вид малярии, который встречается в Индии, Индонезии, Камбодже и Лаосе.
Тропическая малярия
P. falciparum вызывает тропическую малярию. Это наиболее опасная разновидность болезни, и при этом самая распространенная — на нее приходится более 90% заражений. Приступы происходят нерегулярно, а болезнь поражает сосуды, что может приводить сначала к гипоксии, а затем и к отказу органов. Этот вид болезни доминирует во всей Африке, а в таких странах, как Индия, Вьетнам и Таиланд он встречается примерно так же часто, как трехдневная малярия.
Малярия Knowlesi
Возможность заражения человека P. knowlesi была открыта лишь в 2004 году — раньше считалось, что он заражает только макак. Этот вид малярии развивается быстрее всего, а поэтому очень опасен, если лечение запаздывает [2]. Особенности течения малярии такого типа пока плохо изучены, однако исследователи называют эту форму не менее тяжелой, чем тропическая [3]. Эта разновидность малярии распространена в Юго-Восточной Азии, в первую очередь — в Малайзии, на Филиппинах и в Индонезии.
Симптомы малярии
Чаще всего первые симптомы малярии проявляются через 11-30 дней после заражения, хотя оба вида плазмодий, вызывающих трехдневную форму, могут спать в печени до 15 месяцев.
На первом этапе болезни патогены размножаются и накапливаются в крови, и симптоматика напоминает общее отравление — человека знобит, тошнит, он испытывает слабость, ломоту в теле и боли в суставах и конечностях. Отличить малярию от других инфекционных болезней на этом этапе очень непросто.
Когда плазмодиев в крови становится много, наступает разгар болезни, который состоит из повторяющихся малярийных приступов, или пароксизмов. В зависимости от вида заболевания, приступы происходят через день или раз в два-три дня.
Приступ длится от 15 минут до двух часов. Симптомы напоминают грипп: температура резко повышается до 39-41°, давление падает, дыхание учащается. Человека тошнит или рвет, он может бредить. Затем температура резко падает, больной чувствует сильную слабость и быстро засыпает. На губах могут появляться высыпания, похожие на герпес. Проснувшись, человек ощущает себя здоровым, однако через некоторое время приступ повторяется. Когда пациент начинает выздоравливать, приступы становятся менее тяжелыми и со временем совсем исчезают.

У всех пациентов с малярией к пятому-седьмому дню болезни увеличивается печень и селезенка, а кроме того, развивается анемия (малокровие).
По клинической картине малярия делится на неосложненную и тяжелую, при которой болезнь вызывает не только приступы, но и поражение органов.
К основным осложнениям малярии относятся:
Нефротический синдром
Это опасное, почти не поддающееся лечению поражение почек, которое может возникать при четырехдневной малярии.
Церебральная малярия
Поражение мозга, которое чаще всего развивается из-за неадекватного лечения. Начинается с головной боли и легких нарушений сознания, а при отсутствии лечения может приводить к коме и смерти.
Алгидная форма малярии
Токсический шок, который происходит из-за огромного содержания паразитов в крови. Начинается с симптомов сильной интоксикации, может приводить к коме и смерти.
Гемоглобинурийная (черноводная) лихорадка
Крайне тяжелое осложнение тропической лихорадки, которое чаще всего возникает при позднем начале лечения. После приема препаратов в крови человека одновременно оказывается слишком много погибших плазмодиев и мертвых эритроцитов, которые гибнут из-за лекарств. Самые характерные проявления — рвота черной желчью и черная моча. Некоторые исследования ассоциируют это осложнение с приемом хинина — препарата, которым лечат тяжелые формы малярии.
Разрывы и недостаточность органов
Малярия может сильно повредить почки, печень или селезенку, последнюю — вплоть до разрыва.
Диагностика малярии
В подавляющем большинстве случаев малярию у европейцев диагностируют после посещения тропических стран, где присутствует болезнь.
На ранних этапах малярия развивается так же, как и многие другие инфекционные заболевания. Главный метод точной диагностики — микроскопия мазка крови, которая позволяет обнаружить паразитов. Только после их выявления врач может поставить окончательный диагноз.
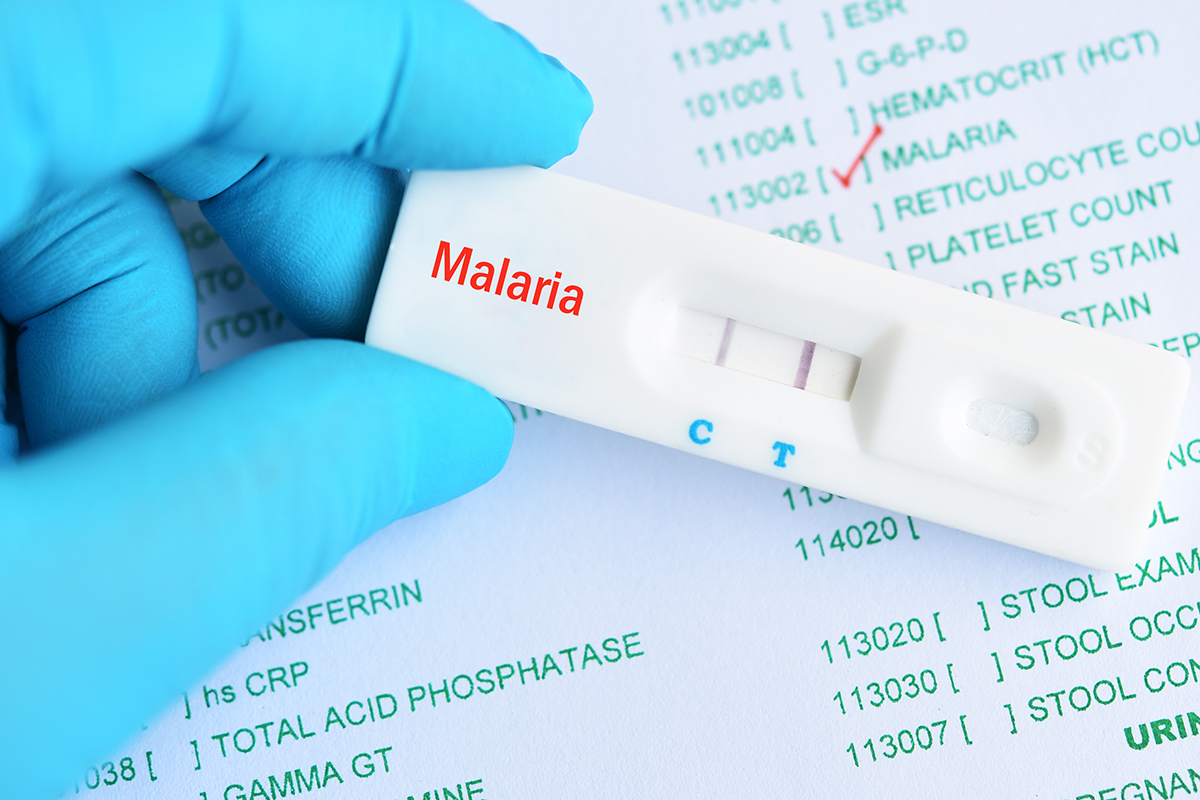
Реже используются менее точные методы иммунологической диагностики, при которых в крови ищут специфические антитела или антигены плазмодиев.
Также существуют экспресс-тесты на антигены паразитов, однако они не слишком точны.
Лечение малярии
В России и других неэндемичных для малярии странах ее лечат только стационарно.
Чтобы вылечить болезнь, необходимо убить плазмодиев в крови. Для этого используются противопаразитарные препараты.
Основные препараты, которые используются при лечении малярии:
- хлорохин;
- гидроксихлорохин;
- примахин;
- хинин;
- мефлохин;
- артемизинин;
- артесунат;
- артеметер;
- артеэтер;
- прогуанил;
- тетрациклин;
- доксициклин.
Выбор лекарства зависит от формы малярии, а также от того, в каком регионе произошло заражение [4]. К примеру, у малярийных плазмодий Афганистана и Пакистана выработалась резистентность к хлорохину, а у тайских и мьянманских — еще и к мефлохину [5].
При лечении малярии с осложнениями противомалярийные препараты дополняют специфическими лекарствами для пораженных органов.
Прививка от малярии и иммунитет от малярии
Единственная работающая вакцина от малярии — RTS,S — была создана еще в конце 1980-х, однако получила одобрение к применению в ЕС только в 2015 году. У нее довольно низкая эффективность — RTS,S дает 27% защиты от всех форм малярии и 58% от тяжелых [6]. Сегодня ей прививают детей в странах, где малярия распространена сильнее всего, а для путешественников и жителей развитых стран она недоступна.
У жителей стран, где присутствует малярия, может быть врожденный иммунитет к ней. У популяций Западной Африки и афроамериканцев встречается ген Duffy, который делает их невосприимчивыми к заражению трехдневной малярией. Другие генетические показатели могут сделать их более резистентными и к тропической малярии. Также риск заболеть малярией ниже у людей, страдающих от серповидно-клеточной анемии, — редкого генетического заболевания, которое также встречается в основном у представителей негроидной расы [7].
После перенесенной болезни у человека вырабатывается нестабильный приобретенный иммунитет, который крепнет с каждым повторным заражением. У пациента с приобретенным иммунитетом малярия может протекать почти незаметно, с очень низким уровнем паразитов в крови. В обществах, где люди постоянно контактируют с малярией и заражаются ей по нескольку раз в год, у многих вырабатывается стойкий иммунитет к болезни уже к возрасту полового созревания [8].
Профилактика малярии
Профилактика малярии в основном сводится к защите от укусов москитов. ВОЗ рекомендует носить одежду, полностью закрывающую тело, а также пользоваться средствами, отгоняющими насекомых от кожи и жилых помещений. Из репеллентов лучше всего использовать средства, в составе которых есть DEET, IR3535 или икаридин. Международные организации распространяют в странах с малярией антимоскитные сетки, пропитанные средствами от комаров, — они считаются одним из самых удобных, простых и эффективных способов защититься от болезни [9].
Также существует группа антималярийных препаратов, эффективных для профилактики заболевания. Врачи советуют принимать противомалярийные препараты перед поездкой в малярийную страну, а также во время путешествия и некоторое время после него. В России чаще всего назначают мефлохин и хлорохин. Правильно подобрать препарат может лишь врач.
Роспотребнадзор рекомендует туристам, вернувшимся из стран с малярией, следить за своей температурой на протяжении трех лет после поездки.
Малярия в России
С доисторических времен и до середины XX века малярия была распространена по всему миру (за исключением Крайнего Севера), в том числе и на большей части территории России.
После развала Советского Союза болезнь вернулась в Среднюю Азию. В 2000-х годах большинство случаев завоза инфекции в Россию были связаны с мигрантами из Таджикистана, Азербайджана и Узбекистана. Однако ситуация там быстро исправилась — сегодня единственным постсоветским государством, где присутствует эндемичная малярия, остается Таджикистан, но и он близок к тому, чтобы полностью победить болезнь [10].
Последнее десятилетие в России регистрируется 80-120 случаев малярии в год. Все они завозные — чаще всего из Африки, а также из Индии, Таиланда, Латинской Америки и стран Ближнего Востока [11].
В 2020 году основным поставщиком малярии в Россию стала Танзания, одна из немногих стран, не закрывших границы для туристов. По словам главы Роспотребнадзора Анны Поповой, оттуда было завезено 11 случаев малярии. Известно, что двое заболевших умерли.
Комментарии эксперта

Анна Цыганкова, старший врач-консультант медицинской компании BestDoctor
Насколько токсичны препараты от малярии? Какие у них могут быть побочные эффекты?
Могут ли осложнения малярии фатально нарушить функции органов, привести к нетрудоспособности или инвалидности?
Если вовремя обратиться за медицинской помощью и начать лечение, то малярия проходит полностью.Тяжелые формы болезни индивидуальны, в части случаев они приводят к летальному исходу. Специфическое осложнение имеет четырехдневная малярия. Она может не вызывать острых симптомов, но паразитемия (присутствие плазмодиев в крови) низкого уровня может сохраняться в течение многих десятилетий и привести к иммунокомплексно-опосредованному нефриту с развитием нефротического синдрома. Это тяжелое состояние, которое может сделать человека инвалидом: через почки происходит потеря белка, формируются выраженные отеки, нарушается липидный обмен, повышается риск развития инфекционных заболеваний. Такое состояние встречается у детей на эндемичных территориях в Африке.
Малярия остается довольно распространенным заболеванием во многих регионах. Ежегодно более чем в 100 странах и территориях мира, регистрируется 450-500 млн случаев малярии, от которой погибает до 23 млн человек.
В 2013 году заболеваемость населения малярией на территории России по сравнению с прошлым годом повысилась с 87 до 95 случаев. Почти все случаи являются завозными и выявленными на неэндемичных по малярии территориях.
В западном полушарии встречается в Вест-Индии, Мексике, Центральной Америке, в северных районах Южной Америки, особенно в долине Амазонки. Малярия представляет постоянную угрозу для многих районов Африки. Она распространена также на побережье Красного и Средиземного морей, на Балканах и Украине. Ежегодно сообщается о многочисленных случаях малярии в Юго-Восточной Азии, в Индии и на севере Австралии.
Основными факторами, способствующими распространению малярии , являются интенсивные миграции населения (особенно авиа перелеты), глобальные изменения климата (повышение температур воздуха и колличества осадков), резистентность малярийных комаров к инсектицидам и малярийных плазмодиев к лекарственным препаратам.
Малярия, известная также под названиями болотная лихорадка, перемежающаяся лихорадка, пароксизмальная малярия, острое инфекционное заболевание, вызываемое несколькими видами простейших рода Plasmodium и передаваемое при укусе комара рода Anopheles. Малярию у человека вызывают в основном три вида плазмодиев: возбудитель трехдневной малярии (наиболее частый возбудитель), тропической и четырехдневной малярии. Четвертый вид плазмодия, способный вызвать заболевание человека, овале-малярия распространен лишь в некоторых районах Африки. Малярией болеют пресмыкающиеся и птицы, а также обезьяны и другие млекопитающие. Хотя передачи заболевания между далеко стоящими биологическими видам животных, как правило, не происходит, один из типов малярии обезьян иногда передается человеку.
Для малярии характерны повторяющиеся приступы сильного озноба, высокой температуры и обильного пота. Она широко распространена в теплых и влажных регионах со среднегодовой температурой 16° С и выше, встречается также в зонах более умеренного климата и совсем отсутствует в приполярных областях. Заболевание наносит серьезный экономический ущерб странам с тропическим и субтропическим климатом, лидируя среди всех заболеваний как основная причина нетрудоспособности и смертности населения.
Клинические проявления.Малярия характеризуется периодом острых приступов лихорадки (первичная атака), сменяющихся безлихорадочным периодом. У части нелеченных или недостаточно леченых больных лихорадка через 7-14 и более дней в течение 2-3 месяцев после прекращения первичной атаки возобновляется (ранние рецидивы).
После инкубационного периода различной длительности (от 1 до 6 недель в зависимости от вида возбудителя) у неиммунных больных может отмечаться продромальный период, характеризующийся познабливанием, головной болью, субфебрилитетом, недомоганием, миалгиями, иногда поносами (при тропической малярии). Следует помнить, что при трехдневной и овале-малярии возможна длительная инкубация (10-14 месяцев), что связано с наличием в клетках печени спящих форм паразита - гипнозоитов.
Малярийный приступ (пароксизм) протекает со сменой фаз: потрясающий озноб, жар, пот. В фазу озноба кожа бледная, холодная, шероховатая (гусиная) с цианотичным оттенком. Озноб продолжается от 10-15 минут до 2-3 часов и сопровождается очень быстрым подъемом температуры (до 39-40°С и выше). Усиливается головная и мышечная боль, появляется жажда, иногда рвота, бред. Лицо гиперемировано, кожа сухая, горячая на ощупь, тахикардия. Через несколько часов жар сменяется профузным потоотделением, температура тела критически падает до субнормальных цифр. Самочувствие улучшается, но остается слабость.
Лечение малярии.Для лечения малярии используют различные препараты, которые могут предупреждать приступы малярии, быстро купировать симптомы начавшегося приступа или полностью уничтожить возбудителя. Среди них наиболее известны хлорохин, хинин, мефлохин, примахин и хинакрин гидрохлорид, выпускаемый также под названиями атабрин и акрихин. Лицам, планирующим путешествие или длительное проживание в эндемичных по малярии районах, рекомендуется регулярно принимать противомалярийные препараты, например хлорохин. Для лечения острых проявлений малярии назначают гематоциды.
Чтобы полностью вылечить (предупреждение отдаленных рецидивов) от малярии, вызванной трехдневной или овале-малярией, по окончании курса гематоцидных препаратов применяют тканевой шизонтоцид &mdash примахин. При обнаружении у больного тропической малярии в случаях нетяжелого течения и отсутствия прогностически неблагоприятных показателей препаратами выбора являются мефлохин, фансидар и галофантрин.
Больные со злокачественным течением тропической малярии должны быть экстренно госпитализированы в специализированное отделение, имеющее оборудование для гемодиализа. Лечение осложнений тропической малярии проводят на фоне противомалярийной терапии по общим принципам.
Если вы посещали районы, характерные для малярии или недавно вам проводили переливание крови, а симптомы начавшегося заболевания схожи с описанными выше, вам необходимо обратиться в лечебно профилактическое учреждение по месту жительства. В любом случае лишняя предосторожность не помешает, так как заболевание малярией и его последствия могут привести к весьма печальным последствиям.
Читайте также:

