Наименее достоверным методом верификации туберкулеза легких является
Обновлено: 26.04.2024
Диагностику туберкулеза органов дыхания проводят поэтапно. Методы обязательного диагностического минимума позволяют установить диагноз с наименьшими затратами. Двумя достоверными критериями диагностики остаются обнаружение микобактерий туберкулеза в материале, полученном от больного, и специфические морфологические изменения в биоптате из пораженного органа. В сложных и сомнительных случаях применяют дополнительные неинвазивные и инвазивные методы исследования, позволяющие верифицировать диагноз.
Diagnosis of tuberculosis of respiratory system is being established step by step. Two valid criteria of diagnosis are identification of mycobacteria in the material, received from the patient and specific morphological changes in complicated and doubtful cases a supplementary noninvasive and invasive methods of investigation are applied, which permitt to verify the diagnosis.
В.Ю. Мишин— доктор мед. наук, ведущий научный сотрудник ЦНИИ
туберкулеза РАМН, Москва
V.Yu. Mischin, Dr.Sci, leading research worker, Central Institute of Tuberculosis, Academy of Medical Sciences, Russia
П роцесс диагностики туберкулеза органов дыхания включает несколько этапов. Первый – выявление лиц с различными заболеваниями легких, подозрительными на туберкулез. Этот этап происходит, как правило, в поликлиниках и стационарах общей сети.
В течение многих лет основу выявления туберкулеза органов дыхания у взрослых составлял рентгенологический метод исследования. Раннее выявление туберкулеза осуществлялось с помощью флюорографии, которую проводили всем обратившимся в поликлиники и не обследованным в текущем году рентгенологическим методом, а также лицам, входящим в группы повышенного риска по заболеванию туберкулезом (больные сахарным диабетом, пациенты, получающие кортикостероидные препараты, лучевую терапию и др.). Флюорография также ежегодно проводилась “обязательным контингентам”, подлежащим обследованию на туберкулез (работникам детских и коммунальных учреждений, предприятий общественного питания, продуктовых магазинов, общественного транспорта и др.). Массовые флюорографические обследования подростков и взрослых, проводившиеся 1 раз в 2 года, охватывали большинство населения и позволяли выявлять больных туберкулезом органов дыхания на сравнительно ранних этапах его развития. С помощью флюорографического метода исследования определяли и отбирали больных в основном с ограниченными локальными процессами в виде очагового туберкулеза, ограниченных инфильтратов, диссеминаций и туберкулем. Клинические проявления заболеваний у таких больных были выражены незначительно или отсутствовали. Обследованные с такими формами заболевания часто не чувствовали себя больными, сохраняли трудоспособность. В процессе дообследования в первую очередь проводили рентгенографию органов дыхания для уточнения изменений, выявленных при флюорографии.
В последние годы профилактические флюорографические исследования населения в значительной степени сократились, что привело к весьма существенному уменьшению числа выявляемых больных туберкулезом. В сложившихся условиях особое значение приобрело выявление больных туберкулезом органов дыхания среди лиц, обратившихся за медицинской помощью.
Первоочередной задачей остается выявление бациллярных больных туберкулезом органов дыхания, так как у таких больных имеется, как правило, прогрессирующий туберкулезный процесс, и они представляют большую эпидемиологическую опасность для окружающих. Излечение выявленных бациллярных больных имеет как клиническое, так и эпидемиологическое значение, так как позволяет не только предотвратить смерть от прогрессирования туберкулеза, но и прекратить распространение микобактерий, избежать развития хронического процесса с постоянным или периодическим выделением микобактерий. В связи с сокращением флюорографических исследований возрастает роль правильной оценки имеющейся у больного клинической симптоматики и микроскопического исследования мокроты на микобактерии туберкулеза. Диагностика бациллярного туберкулеза должна проводиться в первую очередь у больных с проявлениями воспалительной интоксикации, выделяющих мокроту.
Все методы исследований для диагностики туберкулеза можно разделить на 3 группы: обязательный диагностический минимум (ОДМ), дополнительные методы исследования неинвазивного (ДМИ-1) и инвазивного (ДМИ-2) характера и, наконец, факультативные методы [1].
ОДМ включает изучение анамнеза, жалоб, клинических симптомов, физикальное исследование, рентгенографию органов грудной клетки в прямой и боковой проекциях, микроскопию и посев мокроты с целью выявления микобактерий туберкулеза, пробу Манту с 2 ТЕ, клинические анализы крови и мочи.
К ДМИ-1 относятся томография и зонография легких и средостения, в том числе компьютерная томография, ультразвуковое исследование при плеврите и субплеврально расположенных округлых образованиях; повторное исследование мокроты, промывных вод бронхов на микобактерии туберкулеза методами флотации и полимеразной цепной реакции; определение лекарственной чувствительности микобактерий; посев мокроты на неспецифическую микрофлору и грибы; углубленная туберкулинодиагностика.
ДМИ-2 включают бронхоскопию с биопсией и бронхоальвеолярным лаважем; пункцию плевральной полости и плевробиопсию; трансторакальную биопсию легкого; торакоскопию, медиастиноскопию и, наконец, открытую биопсию легкого с последующими цитологическими, гистологическими и микробиологическими исследованиями полученного материала. Факультативные методы весьма многочисленны и направлены не столько на диагностику туберкулеза, сколько на определение функционального состояния различных внутренних органов и обменных процессов. Это исследования уровня глюкозы в крови, функции печени, сердечно-сосудистой системы, функции внешнего дыхания, газового состава крови, легочного кровотока и т.д.
ОДМ следует выполнять, как это следует из самого названия, в полном объеме. ДМИ и факультативные методы применяют по показаниям.
Туберкулезу легких свойственно большое многообразие клинических симптомов, которые варьируют в широких пределах по выраженности и тяжести. Обычно отмечают прямую зависимость между выраженностью клинических симптомов и изменениями в легких, но возможно и их несоответствие: тяжелый туберкулезный процесс и маловыраженная клиническая симптоматика или незначительные изменения и достаточно яркая клиническая картина.
По тяжести локальных изменений можно выделить деструктивные формы туберкулеза легких (казеозная пневмония, кавернозный и фиброзно-кавернозный туберкулез) ; распространенный туберкулез без распада (милиарный, диссеминированный, инфильтративный туберкулез); малые формы туберкулеза (очаговый туберкулез, ограниченные инфильтраты, небольшие туберкулемы). Наиболее выражена клиническая симптоматика у больных с деструктивными и распространенными формами туберкулеза, при малых формах обычно отмечают малосимптомное течение заболевания.
В клинической картине туберкулеза органов дыхания в основном выделяют синдром воспалительной интоксикации и бронхолегочные (“грудные”) симптомы, обусловленные специфическим воспалительным процессом в легких. Синдром воспалительной интоксикации включает в себя такие клинические проявления, как повышение температуры тела, потливость и ночные поты, ознобы, повышенную утомляемость, слабость, снижение или отсутствие аппетита, потерю массы тела, тахикардию. “Грудные” симптомы – кашель, выделение мокроты, боль в грудной клетке, кровохарканье и легочное кровотечение, одышка.
Как известно, начало заболевания туберкулезом органов дыхания может быть острым и постепенным, а течение – волнообразным, с периодами обострения (вспышки) и затихания процесса.
У большинства больных туберкулез развивается постепенно, с малозаметных симптомов. Однако в последнее время стали чаще встречаться остро начинающиеся и прогрессирующие деструктивные формы по типу “скоротечной чахотки” (казеозной пневмонии), описанной еще в начале столетия, диссеминированного, в том числе милиарного, туберкулеза, иногда сопровождающегося туберкулезным менингитом и менингоэнцефалитом.
Внимательный расспрос больного о жалобах и клинических проявлениях болезни имеет большое значение для диагностики туберкулеза и определяет ход дальнейшего исследования. Необходимо попытаться установить время начала заболевания для определения его продолжительности, а также выяснить, обратился ли больной за медицинской помощью вскоре после появления клинической симптоматики или болезнь существует давно. При изучении анамнеза следует особое внимание уделить вопросу о контактах пациента с больными туберкулезом дома или на работе, наличии родственников, больных туберкулезом.
В настоящее время можно считать доказанным наследственную предрасположенность к туберкулезу. Определенное значение имеют сведения о результатах предшествующего медицинского обследования, времени и причинах его проведения (профилактические осмотры, обращение за медицинской помощью по поводу легочного заболевания и т.д.). Женщин детородного возраста опрашивают о беременностях, родах, так как иногда туберкулез может развиваться в период беременности и после родов. У лиц молодого возраста (до 25 лет) следует по возможности уточнить, проводили ли им вакцинацию и ревакцинацию БЦЖ против туберкулеза.
Врачебный осмотр больного при малых формах туберкулеза органов дыхания, диссеминации и туберкулемах, как правило, дает мало информации для диагностики. Более выраженные изменения могут быть при распространенных и деструктивных формах туберкулеза. У таких больных можно определить притупление перкуторного звука в области туберкулезных изменений, бронхиальное или жесткое дыхание, сухие или влажные хрипы. При наличии кашля с выделением мокроты и особенно кровохарканья необходимо в первую очередь исследовать мокроту методом микроскопии на микобактерии туберкулеза. Результативность возрастает при исследовании мокроты, собранной в течение суток, 3 дня подряд. Мазок, приготовленный из мокроты, окрашивают по Цилю – Нельсену и просматривают под микроскопом. Возможно также люминоскопическое исследование мазка, окрашенного ауромином. Выявление микобактерий туберкулеза в 2 из 3 исследованных мазков подтверждает диагноз туберкулеза легких. Одновременно с микроскопией обязательно проводят посев мокроты на питательные среды. При наличии роста культуры определяют чувствительность микобактерий к противотуберкулезным препаратам. Для установления клинической формы туберкулеза делают рентгенограмму грудной клетки в прямой и боковой проекциях. После определения клинической формы туберкулеза (в стационаре общего профиля или в поликлинике с обязательным участием фтизиатра) больного направляют в противотуберкулезные учреждения для лечения.
Наиболее трудная ситуация в диагностике туберкулеза органов дыхания возникает у больных с клинической симптоматикой в случае отсутствия мокроты, а также тогда, когда в мокроте микобактерии туберкулеза не обнаружены. У таких больных при рентгенологическом исследовании туберкулез может проявляться очаговыми, инфильтративными изменениями в легких, диссеминацией, кавернами, увеличением внутригрудных лимфатических узлов и плевритом. Несмотря на описание рентгенологической картины, характерной для туберкулеза, диагноз этого заболевания не следует ставить только на основании данных клинико-рентгенологического обследования. Перечисленные рентгенологические изменения можно наблюдать не только при туберкулезе, они требуют дифференциальной диагностики. Больным с клинико-рентгенологическими проявлениями, характерными для туберкулеза, при удовлетворительном общем состоянии можно провести бронхоскопию с исследованием аспирата из бронхов или бронхоальвеолярных смывов на микобактерии туберкулеза. Возможно также цитологическое и гистологическое исследование биоптата легочной ткани. Этот метод очень важен и информативен не только для верификации диагноза туберкулеза, но и для дифференциальной диагностики туберкулеза, рака и других заболеваний.
Существуют неинвазивные методы подтверждения диагноза туберкулеза, в частности определение специфических противотуберкулезных антител и антигенов микобактерий туберкулеза в сыворотке крови. Необходимо отметить определенное диагностическое значение туберкулиновых проб. В настоящее время в России применяют пробу Манту (внутрикожное введение 2 ТЕ очищенного туберкулина PPD). Отрицательная туберкулиновая реакция свидетельствует, как правило, об отсутствии инфицирования туберкулезом. Положительная реакция обусловлена сенсибилизацией к туберкулину в результате вакцинации БЦЖ или перенесенной первичной туберкулезной инфекции. Заболевание легких у таких пациентов может быть как туберкулезной, так и другой этиологии. Для диагностики туберкулеза важное значение имеет вираж туберкулиновой пробы (увеличение размеров папулы на 5 мм и более за год) и гиперергическая реакция Манту (размер папулы 21 мм и более). Особенно это характерно для случаев развития первичных форм туберкулеза органов дыхания у лиц молодого возраста.
В случаях, когда указанные методы не позволяют подтвердить активный туберкулез, можно использовать метод диагностики ex juvantibus. Больным с клиническими симптомами и рентгенологическими изменениями, которые свидетельствуют об активном туберкулезе или сомнительной активности процесса, а также при гиперергической туберкулиновой пробе назначают химиотерапию противотуберкулезными препаратами. В таких случаях через 2 – 3 мес необходимо повторное рентгенологическое исследование. При заболевании туберкулезной этиологии отмечается частичное или полное рассасывание воспалительных изменений. Это так называемый отсроченный диагноз [2]. К этому времени удается получить результаты посева мокроты на питательные среды, сделанного перед началом химиотерапии. Рост культуры при наличии в материале микобактерий туберкулеза обычно бывает отмечен через 4 – 8 нед, что служит подтверждением диагноза.
В настоящее время туберкулез органов дыхания часто сочетается с различными заболеваниями внутренних органов. Клинические проявления заболеваний нетуберкулезной этиологии вынуждают больного обращаться за медицинской помощью, а туберкулезный процесс протекает малосимптомно и незаметно для больного. В таких случаях больные обращаются в поликлиники, их госпитализируют в стационары различного профиля. При подозрении на малосимптомное течение туберкулеза нужно по возможности собрать мокроту и провести микроскопическое исследование мазка, назначить рентгенологическое исследование. Обнаружение микобактерий и соответствующих рентгенологических изменений в легких позволяет установить диагноз без особых затруднений. При отсутствии микобактерий в мокроте больного нужно дополнительно обследовать по описанной методике.
Диагноз туберкулеза нужно формулировать в соответствии с официальной клинической классификацией. Сначала указывают клиническую форму туберкулеза, локализацию процесса, фазу и результаты исследования мокроты: БК (+) или БК (-), по данным микроскопического исследования, уточненного результатами посева материала на питательные среды.
Правильная и своевременная диагностика туберкулеза органов дыхания позволяет выявить больных на ранних этапах развития заболевания, а химиотерапия, начатая вовремя, позволит предотвратить развитие у них распространенных, прогрессирующих форм с выделением микобактерий.
1. Хоменко А.Г. Основы диагностики туберкулеза // Российский мед. журнал. – 1995. – № 1. – С. 21–5.
2. Туберкулез. Руководство для врачей. – М.: Медицина, 1996.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Туберкулез легких: причины появления, симптомы, диагностика и способы лечения.
Определение
Туберкулез – инфекционное заболевание, передающееся воздушно-капельным путем. Его возбудителем является бактерия Mycobacterium tuberculosis. Заразиться может каждый, но особенно восприимчивы к туберкулезу дети ввиду недостаточно сформированного иммунитета.
Заболевание излечимо, но лечение занимает длительное время. Огромное значение имеет ранняя диагностика туберкулеза - чем скорее он будет выявлен, тем меньше осложнений вызовет.
Причины появления туберкулеза
Туберкулез передается воздушно-капельным и воздушно-пылевым путями. Микобактерии находятся в мельчайших каплях, которые больной туберкулезом выделяет при разговоре, кашле, чихании и т.д.
Количество людей, инфицированных бактериями туберкулеза, составляет примерно 25–30%. Но заболевает только каждый десятый из них.
Выделяет микобактерии не каждый больной туберкулезом, а только тот, у кого происходит распад легочной ткани и бактериовыделение (в просторечии – открытая форма туберкулеза). Получить дозу микобактерий можно, даже не контактируя непосредственно с больным человеком, так как они способны оседать на частичках пыли и оставаться на ней при благоприятных условиях до 18 дней.
Дети чрезвычайно восприимчивы к инфекциям, а отсутствие прививок приводит к тому, что, встретив туберкулезную палочку, организм не распознает ее как чужеродный агент и не выделяет антитела для борьбы с инфекцией, а вместо этого дает бактериям возможность беспрепятственно проникнуть в легкие.
Среди взрослого населения в группу риска по заражению туберкулезом входят:
- пожилые люди,
- лица, страдающие хроническими заболеваниями (такими, как сахарный диабет, аутоиммунные заболевания),
- люди с онкологическими заболеваниями,
- люди, принимающие иммуносупрессивные препараты,
- пациенты, перенесшие тяжелые операции,
- курильщики.
- Первичный туберкулезный комплекс. Возникает при первичном заражении туберкулезом и встречается, как правило, среди детей. Протекает без выраженных симптомов, рентгенологически напоминает пневмонию, поэтому диагностика затруднена, не заразен. Небольшой очаг в большинстве случаев закрывается капсулой, и болезнь дальше не развивается.
- Туберкулез внутригрудных лимфатических узлов. Характеризуется распространением туберкулезных очагов в обоих легких и поражением лимфоузлов.
- Диссеминированный туберкулез легких. По всей поверхности легких образуются крошечные воспалительные бугорки. Может быть острым или хроническим, протекает тяжело (с лихорадкой, интоксикацией) и волнообразно.
- Очаговый туберкулез легких. В легком образуется от одного до нескольких воспалительных очагов не более 1 см в диаметре. Может протекать бессимптомно или с невысокой температурой, недомоганием.
- Инфильтративный туберкулез легких. Является одним из осложнений очагового туберкулеза. Протекает тяжело, с длительной лихорадкой, потерей веса, кашлем, может наблюдаться кровохарканье.
- Казеозная пневмония. Тяжелая форма легочного туберкулеза, развивается остро, с тяжелой интоксикацией, лихорадкой. Характеризуется массивным воспалением и затем распадом легочной ткани с образованием полостей в легком. Чаще всего возникает у больных с ослабленным иммунитетом.
- Туберкулема легких. В ткани легкого образуется инкапсулированный очаг более 1 см в диаметре, внутри которого происходит распад легочной ткани.
- Кавернозный туберкулез легких. Тяжелая форма туберкулеза, при которой происходит деструкция легочной ткани и образуются большие каверны (полости) в легком. Возникает как осложнение других форм туберкулеза.
- Фиброзно-кавернозный туберкулез легких. Является завершающим этапом кавернозного туберкулеза, когда окончательно формируется полость в легком.
- Цирротический туберкулез легких. Последняя стадия туберкулеза легких, характеризуется замещением легочной ткани на рубцовую. Встречается в 0,1-8% случаев, в основном у нелеченых или неправильно леченых пациентов. Для формирования данной формы требуются годы болезни.
- Туберкулезный плеврит. Воспалительный процесс поражает оболочку легких – плевру. Может развиться как осложнение туберкулеза легких или как самостоятельное заболевание, особенно у молодых людей.
- Туберкулез бронхов, трахеи, верхних дыхательных путей.
- Туберкулез органов дыхания, комбинированный с профессиональными пылевыми заболеваниями легких.
- с выделением микобактерий туберкулеза (МБТ+);
- без выделения микобактерий туберкулеза (МБТ–).
- Выраженная слабость, утомляемость, хроническая усталость.
- Бессонница, ночные кошмары.
- Снижение аппетита и потеря массы тела.
- Ночная потливость (она может быть настолько сильной, что больному приходится менять постельное белье).
- Повышение температуры тела, в основном до субфебрильных значений, то есть не выше 37,5°С. Температура держится постоянно и сопровождается ознобом.
- Кашель. Сначала больных беспокоит сухой кашель, но по мере прогрессирования заболевания появляется мокрота.
- Кровохарканье. Характерно для более поздних стадий туберкулеза.
- Боль в грудной клетке. Возникающая при кашле боль свидетельствует о вовлечении плевры в патологический процесс.
- Сильная одышка.
-
Клинический анализ крови с развернутой лейкоцитарной формулой (с целью выявления воспалительного процесса).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны.
Тест предназначен для скрининговой оценки состава и количественного соотношения фракций белка сыворотки крови методом электрофореза. Синонимы: Электрофорез белков сыворотки. SPEP. Краткая характеристика белковых фракций сыворотки крови Общий белок сыворотки крови состоит из смеси белков с ра.
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред.
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Анализ крови на ЛДГ; Лактатдегидрогеназа; L-лактат; НАД+Оксидоредуктаза; Дегидрогеназа молочной кислоты. Lactate dehydrogenase, Total; Lactic dehydrogenase; LDH; LD. Краткая характеристика определяемого вещества Лактатдегидрогеназа ЛДГ – цитоплазматический.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl. Краткая характеристика определяемых веществ (Калий, Натрий, Хлор) Калий (К+) Основной внутриклеточный катион. Кал.
Общий кальций – основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функциями в организме. Синонимы: Анализ крови на общий кальций; Общий кальций в сыворотке. Total blood calcium; Total calcium; Bl.
Определение ДНК возбудителей туберкулеза: комплекса микобактерий: M. tuberculosis, M. bovis, M. bovis BCG, M. microti, M. africanum в мокроте, смывах с бронхов, лаважной жидкости методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени. Туберкулёз (от лат. tubercul.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Диагностический тест с постановкой внутрикожной пробы для всех возрастных групп с целью диагностики туберкулезной инфекции.
Туберкулез – инфекционное хроническое заболевание, вызываемое микобактериями туберкулеза (Mycobacterium tuberculosis complex). Активный туберкулез развивается приблизительно у 10% людей, инфицированных M. tuberculosis. В остальных случаях благодаря иммунной системе происходит элиминация возбуд.
Лечение туберкулеза легких
Успех лечения во многом зависит от ранней диагностики заболевания. Терапия туберкулеза длительная и составляет от 4 месяцев до нескольких лет.
Самостоятельное прекращение приема лекарств, пропуск или уменьшение дозировки могут вызвать резистентность, то есть устойчивость микобактерий к антибиотикам.
Во время лечения необходимо отказаться от курения и употребления алкоголя.
Терапия туберкулеза подразумевает комбинацию нескольких антибактериальных препаратов. В основном все лекарства принимают в таблетированной форме, однако в начале заболевания или при тяжелом течении требуется их внутривенное введение.
Лечение туберкулеза осуществляется как дома, так и в специализированном стационаре. Госпитализация показана при первичном обнаружении туберкулеза, для лечения тяжелых форм туберкулеза и для хирургического лечения туберкулеза легких.
Во время терапии туберкулеза очень важно полноценно питаться, получая с пищей необходимое количество калорий, витаминов и питательных веществ.
Калорийность пищи должна быть на 10% выше, чем при обычном образе жизни. Молочные продукты, нежирное мясо, рыба, орехи богаты белком, который необходим для укрепления иммунитета. Обязательно нужно включать в меню овощи, зелень, цельнозерновые продукты. Следует избегать фастфуда, жирной, копченой пищи, сахара и сладких газированных напитков.
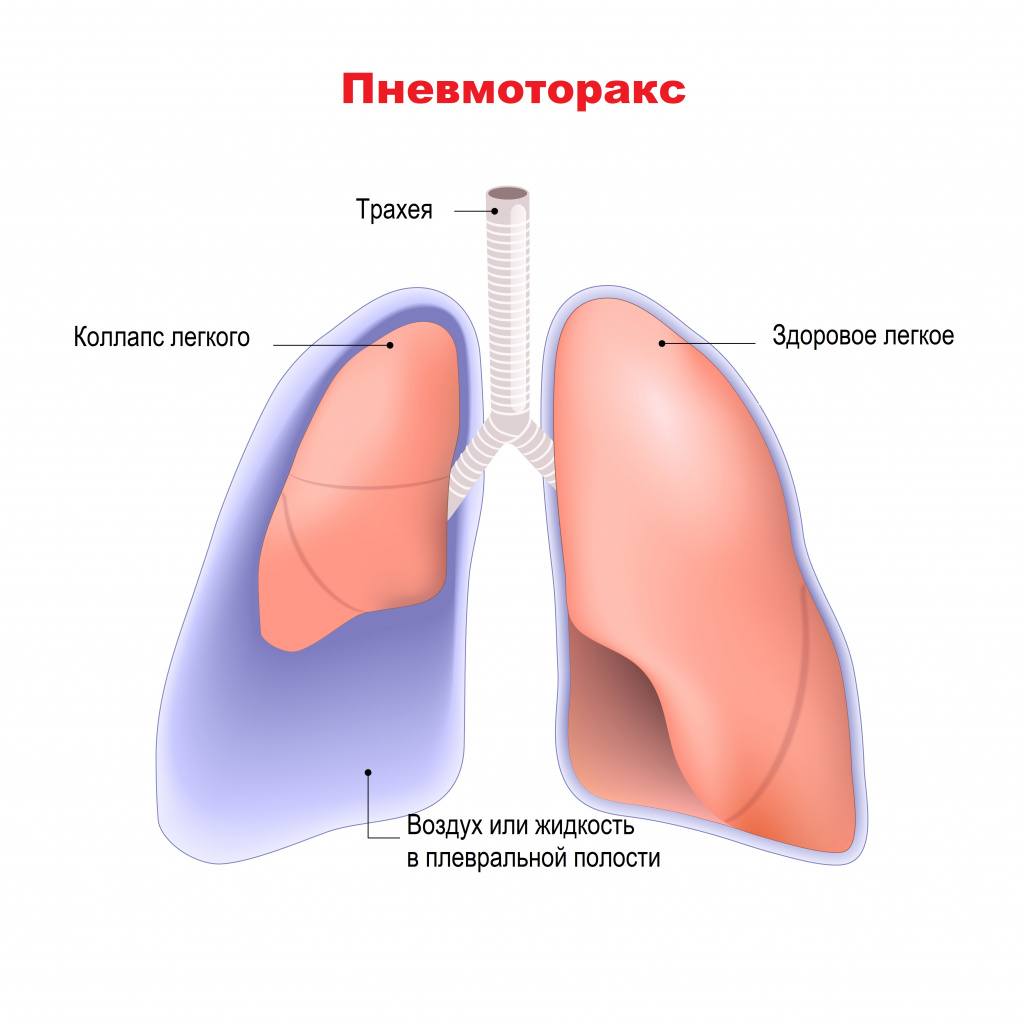
К неспецифическим осложнениям, характерным для многих легочных заболеваний, врачи относят кровохарканье, легочное кровотечение, спонтанный пневмоторакс. Спонтанный пневмоторакс – это попадание воздуха в плевральную полость вследствие повреждения ткани легкого. Наличие воздуха в плевральной полости сдавливает легкие и мешает нормальному процессу дыхания. Описаны случаи, когда к пневмотораксу приводит образование бронхоплевральных свищей.
К редким, но грозным осложнениям относятся: ателектаз (спадение части легкого, которая перестает участвовать в газообмене и процессе дыхания), абсцесс легкого (образование гнойника в ткани легкого), амилоидоз внутренних органов (в результате длительного воспалительного процесса происходит нарушение белкового обмена, в органах начинает откладываться белок-амилоид, вследствие чего нарушается их нормальная работа), хроническая легочная недостаточность.
К специфическим осложнениям, характерным для туберкулеза легких, относятся: туберкулез бронхов, трахеи, гортани, корня языка; туберкулезный плеврит; туберкулезная эмпиема – скопление гноя в плевральной полости.
Профилактика туберкулеза легких
К специфической профилактике относится вакцинация.
Вакцину вводят внутрикожно, после чего формируется местный туберкулезный процесс, неопасный для общего здоровья. Впоследствии организм вырабатывает специфический иммунитет против микобактерий. Это значит, что привитой ребенок с хорошим поствакцинальным иммунитетом при встрече с микобактериями либо не инфицируется, либо переносит инфекцию в легкой форме.
Иммунитет, приобретенный после прививки БЦЖ, сохраняется в среднем 5 лет. Повторные вакцинации проводят в 7 и 14 лет.
Профилактика туберкулеза у взрослых включает ежегодную диспансеризацию с выполнением флюорографии легких.
- Карачунский М.А. Дифференциальная диагностика туберкулеза легких // Пульмонология и аллергология. – Т.1. – 2005. С. 6–9.
- Клинические рекомендации «Туберкулез у взрослых. Разраб.: Российское Общество Фтизиатров, Ассоциация фтизиатров. – 2022.
- Клинические рекомендации «Туберкулез у детей. Разраб.: Российское Общество Фтизиатров. – 2020.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Туберкулез: причины появления, симптомы, диагностика и способы лечения.
Определение
Туберкулез - это инфекционное заболевание, вызываемое микобактерией Коха – внутриклеточным паразитом из группы Mycobacterium tuberculosis complex, имеющей вид прямой или немного изогнутой палочки. Палочка Коха отличается высокой устойчивостью к различным изменениям в окружающей среде.
Развитию заболевания способствует ослабленный иммунитет - когда у бактерий есть все условия для размножения, они первоначально поражают легкие, затем попадают в кровь и заражают другие органы и ткани человеческого организма. Заболевание часто протекает в бессимптомной, или скрытой форме, но, как правило, заканчивается переходом в активную.
Причины появления туберкулеза
Путей заражения туберкулезом может быть несколько:
- воздушно-капельный (заражение происходит при контакте с больными туберкулезом легких в открытой форме);
- контактный;
- через продукты питания, воду;
- внутриутробный.
Инфицирование происходит обычно в детском и подростковом возрасте, а клинические проявления манифестируют спустя длительное время.
Туберкулез мочеполовой системы – вторая по распространенности форма внелегочного туберкулеза. Обычно эта форма заболевания представляет собой вторичный процесс. В органы мочеполовой системы возбудитель попадает гематогенным или лимфогенным путем. Как правило, микобактерии размножаются преимущественно в почках, мочевом пузыре и мочеточнике, реже – в простате, уретре, маточных трубах, эндометрии, яичниках, шейке матки и во влагалище.
Туберкулез костей и суставов характеризуется выраженными дистрофическими изменениями в тканях, окружающих туберкулезный очаг. Развиваются характерные для туберкулеза костей и суставов остеопороз и мышечная атрофия. Туберкулезный процесс в костной ткани часто локализуется в теле позвонков, эпифизарных отделах длинных трубчатых костей, в губчатых костях, и реже - в диафизарных отделах коротких и длинных трубчатых костей. Особенно тяжело протекает туберкулез позвоночника, приводя к переломам позвонков. Инфекционный процесс способен вызывать туберкулезный токсико-аллергический артрит (полиартрит Понсе), воспаление суставов (чаще всего поражаются плечевые, коленные и голеностопные суставы).
Туберкулез глаз – заболевание, которое поражает роговицу, сосудистую и сетчатую оболочки, конъюнктиву, склеру и дополнительные структуры глаза. Клинически различают туберкулезно-аллергический (повышенная чувствительность тканей глаз к возбудителю заболевания) и метастатический (проникновение микобактерий в сосудистую оболочку глаза гематогенным путем) туберкулез глаз. Заболевание характеризуется хроническим, часто рецидивирующим течением, нередко приводящим к снижению зрительной функции. Болеют преимущественно лица молодого и среднего возраста. Женщины более предрасположены к развитию данной патологии.
Другие формы внелегочного туберкулеза: туберкулез перикарда, кожи, органов пищеварительной системы, брюшины, печени, селезенки, поджелудочной железы, крупных сосудов возникает крайне редко.
Классификация заболевания
Выделяют три разновидности туберкулеза:
- туберкулезная интоксикация в детском возрасте и у подростков;
- туберкулез органов дыхательной системы;
- туберкулез внелегочной системы (остальных систем организма).
По классификации ВОЗ к внелегочным формам относят туберкулез плевры, бронхов, гортани и внутригрудных бронхолегочных лимфоузлов при условии, если в процесс не вовлечена паренхима легких.
В России и по рекомендациям ВОЗ принято считать туберкулез легких ведущей формой, поэтому, если у пациента диагностируют эту локализацию, всеми прочими локализациями пренебрегают.
Распространенность поражения определяется числом пораженных органов и систем, в соответствии с которым выделяют:
- локальный (ограниченный) туберкулез — наличие одного очага в пораженном органе;
- распространенный процесс — поражение, при котором в одном органе имеется несколько очагов (зон) туберкулезного воспаления;
- множественное поражение системы — поражение туберкулезом нескольких органов одной системы;
- сочетанный туберкулез — поражение двух и более органов, относящихся к разным системам. Частные формы сочетанного туберкулеза: генерализованный (активный туберкулез разных органов и систем) и полиорганный (сочетание в разных органах активного и неактивного процессов).
Туберкулезные микобактерии размножаются медленно, поэтому симптоматика проявляется лишь спустя длительное время.
Выявить внелегочную туберкулезную инфекцию довольно сложно, потому что ее симптоматика является смазанной. Но для всех форм внелегочного туберкулеза характерны общие неспецифические симптомы туберкулезной интоксикации:
- общая слабость, потливость;
- вялость, усталость;
- повышение температуры тела;
- боль в области пораженного участка;
- резкая потеря веса.
При туберкулезном лимфадените:
- покраснение кожи, болезненность и отек в области патологического лимфоузла;
- увеличение периферических лимфоузлов;
- формирование свищевых ходов.
- слабость или затруднение движения в нижних конечностях, изменение походки;
- боль, отек, ограничение подвижности суставов;
- наличие свища с серозно-гнойным отделяемым и/или туберкулезных абсцессов;
- наличие опухолевидных образований;
- деформация скелета;
- парезы и параличи конечностей.
- боль в пояснице, почечная колика;
- частые, болезненные, малопродуктивные позывы к мочеиспусканию;
- кровь в моче;
- постоянная или схваткообразная боль внизу живота;
- нарушение менструального цикла (у женщин);
- воспаление предстательной железы и придатка яичка (у мужчин).
- снижение аппетита и потеря веса;
- ощущение вздутия живота;
- дисфункция кишечника, диарея;
- боль в области живота;
- кровь в кале;
- кишечные свищи, кишечная непроходимость;
- острый перитонит.
- рвота, не связанная с приемом пищи;
- бессонница;
- сильная головная боль;
- раздражительность, апатия;
- невротические реакции, судороги;
- ригидность затылочных мышц;
- асимметрия лица, нарушение речи, параличи, ухудшение зрения.
- плотные на ощупь подкожные узелковые образования, которые, увеличиваясь, формируют язвы и свищи;
- кожные высыпания.
Основные методы диагностики туберкулеза.
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Выявление – составная часть борьбы с туберкулезом. Для выявления и диагностики туберкулеза применяются различные методы (туберкулинодиагностика, рентгено-флюорографические, бактериологические), но наиболее информативным, быстрым и экономичным является бактериоскопия мокроты по Цилю – Нельсену у лиц с симптомами, подозрительными на туберкулез (кашель с выделением мокроты более 3 нед, кровохарканье, боли в грудной клетке, потеря массы тела) и рентгенография грудной клетки.
To detect tuberculosis is part of its control programme. For identification and diagnosis of the disease, different (tuberculin diagnostic, X-ray, fluorographic, and bacteriological) methods are used, but the most informative, rapid, and cost-effective ones are Ziehl-Neelsen’s sputum bacterioscopy in individuals with signs of suspected tuberculosis (over 3-week productive cough, hemoptysis, chest pain, weight loss) and chest X-ray.
В.В. Пунга — доктор мед. наук, руководитель отдела Центрального НИИ туберкулеза РАМН, Москва
V.V. Punga — MD, Head of Department, Central Research Institute of Tuberculosis, Russian Academy of Medical Sciences, Moscow
В ыявление – составная часть борьбы с туберкулезом, направленная на идентификацию случаев туберкулеза в обществе. Выявление больных туберкулезом осуществляется медицинским персоналом учреждений общей лечебной сети при обследовании пациентов, обратившихся за медицинской помощью, а также при плановых профилактических обследованиях определенных групп населения.
Основными методами выявления туберкулеза остаются:
– туберкулинодиагностика;
– рентгенофлюорографические обследования;
– бактериологическая диагностика.
Все эти методы, каждый в отдельности или в комбинации, применяются у разных групп населения: туберкулинодиагностика – у детей и подростков; профилактические флюорографические обследования – у лиц старше 15 лет; бактериологические, рентгенологические обследования, туберкулинодиагностика – у лиц с повышенным риском заболевания туберкулезом, находящихся на диспансерном учете, обращающихся в поликлиники и поступающих в стационар на лечение с симптомами заболевания, подозрительными на туберкулез. Туберкулез поражает различные органы и системы, поэтому для диагностики внелегочного туберкулеза применяются специальные методы обследования в зависимости от локализации заболевания.
Одним из приоритетных направлений в системе противотуберкулезных мероприятий в сложившихся социально-экономических условиях является выявление туберкулеза в учреждениях общей лечебно-профилактической сети среди лиц, обратившихся за медицинской помощью. У всех лиц с симптомами, подозрительными на туберкулез органов дыхания (кашель с мокротой более 2 – 3 нед, боли в грудной клетке, потеря массы тела, субфебрильная температура, потливость, кровохарканье), необходимо исследовать мокроту на микобактерии туберкулеза (МБТ) методом микроскопии мазка по Цилю – Нельсену и провести рентгенографию (флюорографию) грудной клетки. Как показали исследования, проводимые в ряде территорий Российской Федерации (Ивановская, Томская области, республика Марий Эл), этот подход позволяет выявить более половины впервые заболевших туберкулезом органов дыхания с бактериовыделением, наиболее опасных в эпидемиологическом отношении, сократить сроки диагностики туберкулеза и время от первого обращения больного в медицинское учреждение до начала противотуберкулезного лечения. Исследования мокроты методом микроскопии мазка по Цилю – Нельсену необходимо осуществлять во всех клинико-диагностических лабораториях общей лечебной сети. Больных, у которых выявлены МБТ, следует направлять в противотуберкулезные диспансеры для дообследования, подтверждения диагноза туберкулеза, лечения и постановки на учет.
Бактериоскопический метод прост, экономичен и позволяет при положительном результате исследования мазка мокроты установить диагноз туберкулеза органов дыхания. Бактериоскопическому обследованию подлежат обратившиеся в медицинское учреждение лица:
– с явными симптомами заболевания;
– с наличием продолжительного (более 3 нед) кашля с выделением мокроты, кровохарканьем и болями в грудной клетке;
– контактировавшие с бациллярными больными туберкулезом;
– имеющие рентгенологические изменения в легких, подозрительные на туберкулез.
Выявление больных туберкулезом легких бактериоскопическим методом должно осуществляться во всех клинико-диагностических лабораториях лечебно-профилактических учреждений общей сети: взрослых и детских поликлиниках, республиканских, краевых, областных, городских и центральных районных больницах, клиниках научно-исследовательских институтов, участковых больницах и сельских врачебных амбулаториях, психиатрических больницах, медико-санитарных частях пенитенциарных учреждений и др. Как минимум 3 мазка мокроты необходимо исследовать в лаборатории методом микроскопии по Цилю – Нельсену на кислотоустойчивые бактерии. Первую и вторую пробы мокроты берут в присутствии медицинского работника в день обращения пациента (с промежутком 1,5 – 2 ч), затем ему выделяют посуду для сбора утренней мокроты перед вторым посещением врача. Для получения положительного результата важно правильно организовать сбор мокроты, который следует проводить в отсутствии посторонних людей в отдельной, хорошо проветриваемой комнате. Пациенту необходимо объяснить, как следует откашливать мокроту из более глубоких отделов легких. В поликлинике или больнице все медицинские сестры должны быть обучены методике сбора мокроты. Больной должен откашливать мокроту в присутствии медицинской сестры. Следует попросить больного сделать несколько глубоких вдохов и покашлять в емкость, после чего проверить наличие в емкости мокроты. Если больной не может откашлять мокроту или она отсутствует, материал для исследования можно получить с помощью раздражающих ингаляций, промывания бронхов и желудка.
В первый же день необходимо сделать рентгенографию грудной клетки. В отдельных случаях (например, когда больной живет далеко от лечебного учреждения или ему трудно добираться до него, или его состояние неудовлетворительное) пациента можно госпитализировать на 2 – 3 дня для обследования. В некоторых отдаленных населенных пунктах более целесообразно обучить фельдшеров или других медицинских работников правильному сбору мокроты, консервации и быстрой доставке ее в ближайшую клинико-диагностическую лабораторию; можно также обучить персонал приготовлению мазков мокроты, высушиванию, фиксации с последующей доставкой в ближайшую лабораторию для окрашивания и исследования. Необходимо исследовать не менее 100 микроскопических полей зрения. Если кислотоустойчивые бактерии не обнаружены в 100 полях зрения, необходимо исследовать дополнительно еще 100 полей.
У взрослых диагноз туберкулеза легких подтверждается обнаружением МБТ в мокроте. У детей до 10 лет в связи с трудностью получения мокроты исследуют промывные воды желудка или мазок из гортани. Процедуру проводят рано утром натощак, полученное содержимое собирают в стерильную посуду и направляют в лабораторию для бактериоскопического и культурального исследования.
Чтобы предупредить заражение туберкулезом при сборе мокроты, медицинский работник обязан быть в шапочке, маске, клеенчатом фартуке и резиновых перчатках. Меры предосторожности также должны применяться при хранении и доставке мокроты в лабораторию на исследование. Для хранения и перевозки используют специальные контейнеры или металлические биксы. Если первые мазки оказались положительными, а больной не пришел к врачу повторно, его следует срочно разыскать и вызвать для дообследования, установления диагноза и направления на лечение.
Кроме микроскопии мазка мокроты, окрашенного по Цилю – Нельсену, в лабораториях, оснащенных люминесцентными микроскопами, возможно исследование материала методом люминесцентной микроскопии. Необходимо обязательно проводить посев мокроты на питательные среды у всех больных, так как у части больных МБТ выявляются только культуральным методом. Посев мокроты или другого материала на выделение возбудителя туберкулеза осуществляют в специализированных лабораториях противотуберкулезных учреждений.
Посев мокроты или другого материала (крови, промывных вод желудка, бронхоальвеолярных смывов, плевральной жидкости) повышает число положительных результатов, которые становятся известными через 4 – 8 нед. В настоящее время существуют методы, которые позволяют сократить длительность выявления МБТ: применение сред для бифазного посева, системы БАКТЕК-460, сокращающие в среднем наполовину сроки роста МБТ. Использование системы БАКТЕК-460 технически просто и позволяет идентифицировать МБТ, определить их лекарственную чувствительность в течение недели.
Кроме прямых методов диагностики туберкулеза (бактериоскопия, культуральный метод), используют и непрямые, основанные на серодиагностике и определении в исследуемом материале нуклеиновых кислот МБТ (полимеразно-цепная реакция – ПЦР). Данные, касающиеся чувствительности и специфичности ПЦР, не позволяют еще в настоящее время использовать этот метод в широкой практике. Микроскопическое исследование патологического материала остается пока наиболее быстрым, чувствительным и дешевым методом, позволяющим установить диагноз туберкулеза.
Активный метод выявления туберкулеза, основанный на массовом рентгенофлюорографическом обследовании населения, для большинства территорий в настоящее время крайне затруднен вследствие его высокой стоимости, изношенности аппаратуры и недостаточной результативности. Проведенный в Ивановской области анализ соотношения стоимости – эффективности выявления случая туберкулеза показал, что на выявление больного по обращаемости затрачивается $ 1590, а при профилактическом осмотре – $ 4000. Сплошные профилактические флюорографические обследования всего населения в возрасте 15 лет и старше, проводимые в прежние годы, в настоящее время также могут быть осуществлены по эпидемиологическим показаниям и при достаточных ресурсах. Профилактические флюорографические обследования для активного выявления туберкулеза в настоящее время следует использовать среди отдельных групп населения, где наиболее часто выявляется туберкулез. Рентгенофлюорографический метод в основном позволяет выявить все случаи “абациллярного” туберкулеза легких (в настоящее время регистрируется 45 – 50% случаев).
Туберкулинодиагностика является основным методом раннего выявления инфицирования туберкулезом детей и подростков. Туберкулинодиагностика как специфический диагностический тест применяется при массовых обследованиях населения на туберкулез, а также в клинической практике для диагностики туберкулеза. Для этих целей используется единая внутрикожная туберкулиновая проба Манту с 2 туберкулиновыми единицами (ТЕ) очищенного туберкулина PPD-L. Ежегодная постановка пробы Манту с 2 ТЕ позволяет своевременно выявить лиц с гиперергическими и усиливающимися реакциями на туберкулин, у которых высок риск заболевания, возможны начальные и локальные формы туберкулеза. Проба Манту считается положительной при размере папулы более 5 мм.
Массовую туберкулинодиагностику среди детей и подростков, посещающих детские ясли, сады, школы, колледжи, проводят специальными бригадами (2 медсестры и врач), сформированными при детских поликлиниках. Детям раннего и дошкольного возраста, не посещающим детские учреждения, пробу Манту ставят в детской поликлинике, а в сельской местности ее производят медицинские работники районных сельских больниц и фельдшерско-акушерских пунктов. При правильной организации мероприятий по раннему выявлению туберкулеза ежегодно туберкулинодиагностикой должно охватываться 90 – 95% детского и подросткового населения административной территории.
Проба Манту с 2 ТЕ безвредна как для здоровых детей и подростков, так и для лиц с различными соматическими заболеваниями. Противопоказаниями для постановки туберкулиновой пробы являются кожные заболевания, аллергические состояния, эпилепсия, острые инфекционные заболевания и хронические заболевания в период обострения. В условиях массовой внутрикожной вакцинации (ревакцинации БЦЖ) проба Манту 2 ТЕ выявляет как послевакцинную, так и инфекционную аллергию. Систематическое проведение детям и подросткам внутрикожных туберкулиновых проб позволяет установить первичное инфицирование и осуществлять поиск очага туберкулезной инфекции среди взрослых.
Таким образом, в настоящее время для выявления больных туберкулезом применяются различные методы. Наиболее информативными, простыми, достоверными и экономичными являются бактериоскопическое исследование мокроты у лиц с симптомами, подозрительными на туберкулез (кашель с выделением мокроты более 3 нед, боли в грудной клетке, кровохарканье, потеря массы тела), рентгенография грудной клетки и туберкулинодиагностика у детей и подростков.
1. Джон Крофтон, Норман Хорн, Фред Миллер. // Клиника туберкулеза. – М., 1996.
2. Диагностика туберкулеза легких бактериоскопическим методом. Метод указания МСБТЛЗ. – Париж, Франция, 1995.
Читайте также:

