Неотложная помощь при дифтерии гортани у детей
Обновлено: 13.05.2024
Симптомы дифтерии во рту и ее лечение
Код по МКБ-10: A36 - дифтерия.
Код по МКБ-10: A36.0 - дифтерия глотки.
Код по МКБ-10: A36.1 - дифтерия носоглотки.
Код по МКБ-10: A36.2 - дифтерия гортани.
Код по МКБ-10: A36.3 - дифтерия кожи.
Код по МКБ-10: A36.8 - другая дифтерия.
Код по МКБ-10: A36.9 - дифтерия без уточнения.
Выделяют две клинические формы заболевания:
1. Локальную, доброкачественную глоточную.
2. Первично-токсическую, злокачественную.
а) Симптомы дифтерии. Заболевание характеризуется легкими продромальными симптомами, после которых температура тела повышается до 38°С, но не выше 39°С.
Отмечается легкая болезненность при глотании и часто выраженная тахикардия, нёбные миндалины умеренно гиперемированы и отечны, покрыты белыми или серыми бархатистыми пленками, которые, сливаясь, выходят за границы миндалин, переходя на нёбные дужки и мягкое нёбо, и плотно фиксированы к нему.
б) Микробиология. Заболевание вызывается дифтерийной палочкой Corynebacterium diphtheriae и передается контактным, воздушно-капельным путем либо через инфицированную слюну или выделения из носа. Инкубационный период длится 3-5 дней. При локализованных формах заболевания поражение ограничивается миндалинами, полостью носа, гортанью или раной.
При генерализованной форме заболевание имеет прогрессирующее течение и сопровождается интоксикацией.
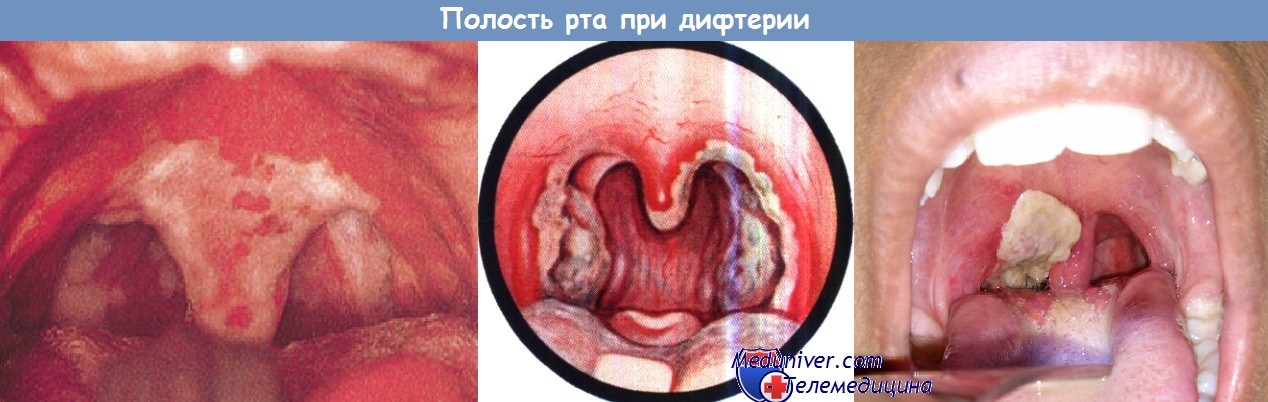
Дифтерия. Нёбные миндалины, нёбные дужки и нёбный язычок покрыты беловато-грязными пленками.
Отмечается изъязвление тканей. Форсированное оттеснение языка позволяет увидеть надгортанник (пленки на нем отсутствуют).
в) Диагностика. Диагноз основывается на:
1) бактериологическом исследовании соскоба с миндалин и слизистой оболочки глотки; результаты исследования псевдомембран с окрашиванием по Граму можно получить в течение 1 ч;
2) результатах посева, которые становятся известны не ранее чем через 10 ч;
3) выделении возбудителя в культуре (окончательный диагноз) через 2-8 дней;
4) наличии с трудом снимающихся пленок, распространяющихся за пределы миндалин. О выявлении заболевания следует оповестить санитарно-эпидемиологическую службу.
г) Дифференциальный диагноз. Неспецифический тонзиллит, инфекционный мононуклеоз, ангина Венсана, кандидоз, агранулоцитоз, лейкоз и сифилис.
д) Лечение дифтерии. При первом же подозрении на дифтерию (по возможности до результатов бактериологического исследования) больного следует изолировать и лечить внутримышечным введением антисыворотки в дозе 200-500 МЕ/кг после предварительной аллергологической пробы с антитоксином для исключения аллергии.
В тяжелых случаях вводят высокую дозу сыворотки (1000 МЕ/кг) под прикрытием антибиотиков. Кроме того, назначают бензилпенициллин вначале в дозе 2 млн ЕД 3 раза внутривенно или эритромицин в течение 14 дней
Лечение включает постельный режим, тщательный уход за полостью рта. компрессы на шею, меняемые несколько раз в день, и паровые ингаляции. Защитное действие иммунизации дифтерийным токсином проявляется лишь через несколько недель.
е) Осложнения. К осложнениям дифтерии относятся симптомы интоксикации, сердечно-сосудистая недостаточность, геморрагический нефрит, паралич мягкого нёба в результате полиневрита, обструкция дыхательных путей, возможность асфиксии. Часть населения является носителями возбудителя заболевания.
Обычно экскреция вирулентных форм дифтерийной палочки прекращается черев несколько дней. Однако носители остаются источником заражения в течение многих месяцев и лет. Поэтому необходим бактериологический контроль, пока трехкратное исследование с интервалом 1 нед. не даст отрицательный результат.
Бактерионосителей следует лечить антибиотиками и полосканиями дезинфицирующими растворами. Если искоренить таким образом инфекцию не удается, выполняют тонзиллэктомию, а у детей и аденоидэктомию для удаления источника инфекции.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Клинические формы дифтерии и схемы введения противодифтерийной сыворотки (ПДС) представены в табл. 32.
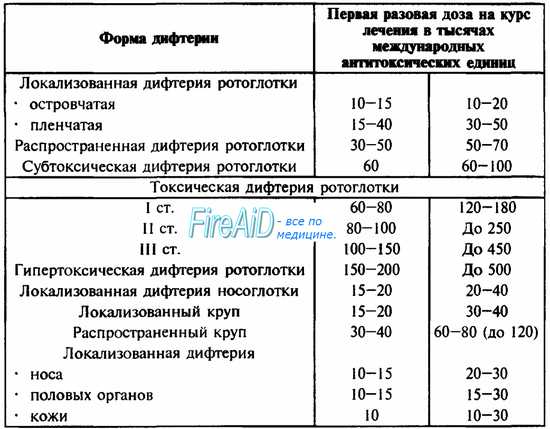
Таблица 32. Схема введения противодифтерийной сыворотки (ПДС) при различных клинических формах дифтерии.
При токсической форме выражены симптомы общей интоксикации. Локально определяется гиперемия, а в последующем — синюшность зева, гиперемия и отек миндалин, язычка, дужек. На 2—3 дни болезни появляются толстые налеты грязно-серого цвета, покрывающие миндалины, язычок, мягкое и твердое небо, дужки; язык обложен, губы сухие, потрескавшиеся; дыхание затруднено, шумное, хрипящее; изо рта исходит специфический сладковато-приторный запах. В зависимости от степени общетоксических проявлений определяются выраженность и распространенность отека шейной клетчатки.
Течение гипертоксической формы дифтерии молниеносное, симптомы интоксикации резко выражены: наблюдаются гипертермия, судороги, коллапс; на слизистых дыхательных путей определяются обширные пленки, прогрессирует отек зева и шейной клетчатки. Летальный исход наступает на 2—3-й день болезни из-за развития инфекционно-токсического шока и (или) асфиксии.
При геморрагической форме налеты пропитаны кровью, имеются множественные кровоизлияния, могут отмечаться кровотечения из носа, ЖКТ, кровоточивость слизистой зева, десен.
Дифтерийный круп может быть локализованным (дифтерия гортани) и распространенным (дифтерийный ларинготрахеобронхит, ларинготрахеит).
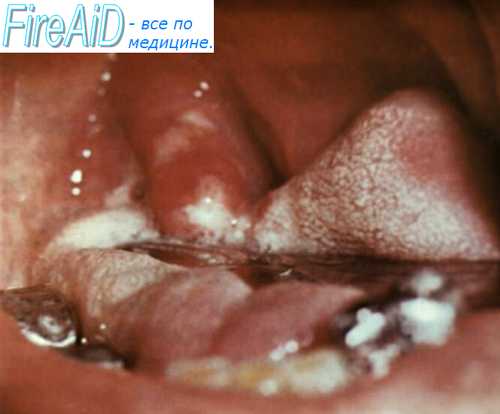
Выделяют три стадии развития заболевания:
1. Катаральная и дисфоническая: температура повышается до 38°С, умеренная интоксикация, грубый лающий кашель, осиплость голоса.
2. Стенотичекая стадия: голос осиплый или афоничный, кашель постепенно становится беззвучным, дыхание шумное, с затрудненным вдохом, втяжение при дыхании межреберий, над- и подключичных ямок, напряжение вспомогательной дыхательной мускулатуры.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое острый ларингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 16 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Острый ларингит — острое воспалительное заболевание слизистой оболочки гортани длительностью до трёх недель. Проявляется болями в горле при глотании и попытке говорить, изменением голоса (осиплостью, хрипотой), лающим кашлем, затруднённым дыханием (стридором), а также возможным повышением температуры тела и ухудшением самочувствия [1] .
Причины острого ларингита могут быть инфекционными (связанными с патогенными микроорганизмами) и неинфекционными (асептическими).
Инфекционные причины:
- Вирусы (70 % случаев ларингита) — чаще всего риновирусы, респираторно-синцитиальный вирус (RSV), аденовирус, грипп A или B, вирус парагриппа типа 1 и 2. Гораздо реже ларингит вызывают вирусы герпеса, Эпштейна — Барр, Коксаки, ВИЧ — эти возбудители, как правило, поражают людей с ослабленным иммунитетом [8] .
- Бактерии — чаще всего гемофильная палочка типа В (22-35 %). Этот же возбудитель вызывает опасное для жизни заболевание — эпиглоттит ( воспаление области надгортанника и окружающей его клетчатки) . Также причиной ларингита могут быть бета-гемолитический стрептококк, мораксела катаралис (2-10 %) и золотистый стафилококк (MRSA) — до 33 %. Другие бактериальные инфекции гораздо реже вызывают острый ларингит: респираторные хламидии и микоплазмы, коклюш, сифилис, туберкулёз, дифтерия[10] .
Неинфекционные причины:
- Травма (физическая или фонотравма). Фонотравма может быть вызвана криком или пением, а также интубацией трахеи. К физической относится тупая или проникающая травма гортани и аспирация (вдыхание) инородного тела. Очень важно исключать аспирацию инородного тела, особенно у детей. Инородные предметы часто не замечают, пропускают и ошибочно диагностируют рецидивирующий хронический ларингит [9] .
- Аллергия. Острый аллергический ларингит (в виде анафилаксии и ангионевротического отёка) возникает после повторного воздействия причинно-значимого аллергена и может быстро стать опасным для жизни. Чаще всего причинами аллергического отёка гортани являются:
- пища (молоко, орехи, морепродукты, рыба, соя, пшеница);
- пыльца различных растений;
- лекарства;
- косметика, парфюмерия, бытовая химия;
- укусы насекомых;
- животные.
Если острый ларингит вызван вирусной инфекцией, то больной заразен для окружающих примерно 3-7 дней.
Факторы риска острого ларингита:
В Великобритании частота встречаемости острого ларингита в 2011 году составляла 5,9 случаев на 100 тыс. человек в неделю, независимо от возраста [30] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острого ларингита
- дисфония — хрипота, осиплость, которая может иметь форму напряжённого либо слабого голоса или афонию (полное отсутствие голоса);
- сухой лающий кашель (американцы говорят "как у тюленя");
- одышка из-за нарушения проходимости дыхательных путей (встречается в тяжёлых случаях заболевания);
- дисфагия (нарушение глотания);
- одинофагия (ощущение боли во время прохождения пищи по пищеводу);
- сухость, боль и ощущение комка в горле;
- зуд горла.
При инфекционном процессе возможно сочетание с лихорадкой, насморком и нарушением общего самочувствия [3] .
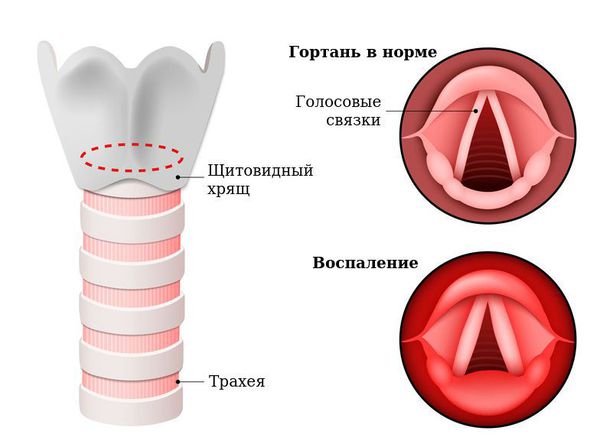
Патогенез острого ларингита
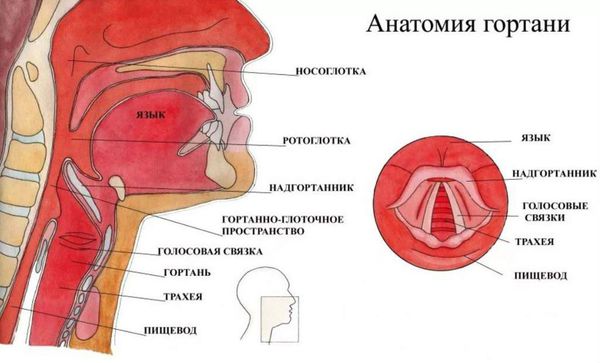
Гортань (Larynx) — это условная граница, разделяющая верхние и нижние дыхательные пути. Это своеобразный музыкальный инструмент в человеческом организме, дарующий голос. Он построен по принципу аппарата движения — в нём есть скелет (хрящи гортани) и его соединения (связки и суставы). На этом каркасе есть две полосы мышц (голосовые связки), которые тянутся вдоль верхней части дыхательной трубки (трахеи). Движения и вибрации этих мышц позволяют говорить, петь и шептать.
Кроме голосообразующей функции гортань выполняет ещё и защитную функцию. Когда мы глотаем, гортань закрывает свой вход, чтобы пища и жидкости попадали в пищевод, а не в дыхательные пути [4] .
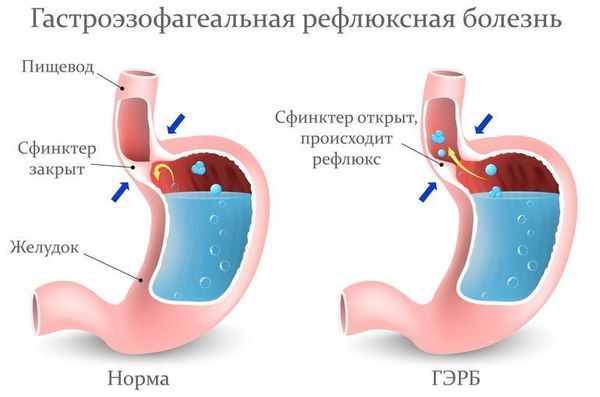
Вне зависимости от причины, воспаление вызывает отёк голосовых связок и сужение просвета между ними. Возникает распад белков, что приводит к повышению осмотического и онкотического давления в повреждённых тканях. Из-за разницы в давлении в область повреждения устремляется жидкость, что приводит к появлению отёков. В слизистой оболочке гортани появляются изменения:
- Катаральные (связанные с воспалением слизистых оболочек): гиперсекреция слизистых желёз, отёк, покраснение. Наблюдаются п ри вирусных инфекциях.
- Выраженные отёчные — при аллергии.
- Инфильтративные (скопление в тканях организма клеток с примесью крови и лимфы) — характерны для новообразований и химических поражений (при воздействии кислот, щёлочей и других едких жидкостей);
- Гнойные — при бактериальных инфекциях [5] .
В ответ на раздражители слизистая оболочка гортани начинает продуцировать слизь, которая также может закупоривать дыхательный просвет, как пробка. Слизь образуется специальными клетками, которые называются бокаловидными. Они располагаются в слизистой оболочке и подслизистых железах. Слизь служит для защиты эпителиальных клеток от инфекционных агентов, аллергенов и раздражающих веществ. Именно поэтому курильщики страдают постоянным кашлем с отхождением мокроты. Увеличение секреции слизи в дыхательных путях — это маркер многих распространённых заболеваний, таких как ОРВИ или аллергия.
Голосовые связки из-за отёка слизистой утолщаются и не могут колебаться, голос меняется, становится осипшим или вовсе исчезает. В тяжёлых случаях связки могут практически смыкаться, вызывая одышку, шумное сиплое дыхание из-за невозможности сделать вдох. Такое состояние называется стенозом гортани, другое название — ложный круп (от шотландского "croup" — каркать). Это жизнеугрожающее состояние, которое характеризуется лающим кашлем, часто сопровождается инспираторной одышкой (затруднённым вдохом) и охриплостью голоса. Обычно наблюдается у детей в возрасте 6-36 месяцев, чаще всего на фоне переносимой вирусной инфекции: парагриппа — 50 %, гриппа — 23 %, аденовирусной инфекции — 21 %, риновирусной инфекции — 5 % [6] .
Классификация и стадии развития острого ларингита
По характеру возбудителя:
- бактериальный;
- вирусный;
- грибковый;
- специфический.
Виды острого ларингита:
- Флегмонозный ларингит — острый ларингит с образованием абсцесса (скоплением гноя) . Проявляется резкими болями при глотании и попытке говорить, лихорадкой, а также образованием инфильтрата в тканях гортани.
- Острый хондроперихондрит гортани — острое воспаление хрящей гортани.
Формы острого ларингита:
- Катаральный. Проявляется дисфонией, охриплостью голоса, першением, саднением и сухостью в горле при нормальной или субфебрильной температуре (37,1-38,0 °C). Иногда больные жалуются на сухой кашель, который в дальнейшем сопровождается отхаркиванием мокроты.
- Отёчный. Процесс не ограничивается слизистой оболочкой, а распространяется на глубжележащие ткани (мышечный аппарат, связки, надхрящницу). Пациенты жалуются на боль, усиливающуюся при глотании, выраженную хрипоту и осиплость голоса, высокую температуру, плохое самочувствие. Характерно появление кашля с отхаркиванием густой слизисто-гнойной мокроты. Возможно нарушение дыхания. Регионарные лимфатические узлы уплотнены, болезненны при пальпации (прощупывании).
- Флегмонозный. Боль становится сильнее, нарастает температура, ухудшается общее состояние, затрудняется дыхание, вплоть до асфиксии.
- Инфильтративный. Определяют значительную инфильтрацию, покраснение, увеличение в объёме и нарушение подвижности поражённого отдела гортани. Часто обнаруживается фибринозный налёт.
- Абсцедирующий — острый ларингит с образованием абсцесса. Проявляется резкими болями при глотании и фонации, которые распространяются на ухо. Также характерно повышение температуры тела и наличие плотного инфильтрата в тканях гортани [7] .
Осложнения острого ларингита
- Жизнеугрожающая обструкция верхних дыхательных путей, требующая неотложного врачебного вмешательства в дыхательные пути, такого как трахеотомия или интубация.
- Распространение воспалительных изменений на здоровые дыхательные пути — трахею, бронхи и лёгкие.
- Хронический ларингит. Развивается из-за повторяющегося острого ларингита или длительных воспалительных процессов в носу, его придаточных пазухах или глотке. Хронический ларингит может негативно повлиять на физическое здоровье, качество жизни, психологическое благополучие и профессиональную деятельность, если не будет должным образом лечиться. Такие пациенты обязательно должны наблюдаться у отоларинголога и фониатра, т. к. практически все хронические ларингиты являются предраковыми состояниями [22][30] .
- Стойкое нарушение голоса, особенно при хроническом ларингите.
- Гнойные осложнения в виде флегмоны шеи и абсцессов [21] .
Диагностика острого ларингита
Диагностика основывается на жалобах пациента на осиплость голоса, лающий кашель и хрипоту. Врач обязательно должен подробно опросить больного и выяснить, есть ли у него одышка, была ли травма незадолго до обращения и др.
Далее следует провести физикальный осмотр и определить, нет ли воспаления соседних участков — миндалин, глотки или носа. Воспаление часто говорит о наличии инфекционного заболевания.
Возможно проведение вокальной оценки с использованием специальных шкал, например шкалы GRBAS:
- Grade — общая тяжесть имеющихся нарушений.
- Roughness — грубость/изломанность голоса.
- Вreathiness — одышка.
- Asthenia — астеничность, слабость голоса.
- Strain — напряжение.
Каждый симптом оценивается отдельно:
- 0 класс — нормально;
- 1 класс — лёгкая степень;
- 2 класс — средняя степень;
- 3 класс — высокая степень.
Есть более простая шкала:
- 1 класс — субъективно нормальный голос;
- 2 класс — лёгкая дисфония;
- 3 класс — умеренная дисфония;
- 4 класс — тяжёлая дисфония;
- 5 класс – афония (полное отсутствие голоса).
Проведение ларингоскопии — внешнего осмотра гортани и дыхательных путей зеркалом.
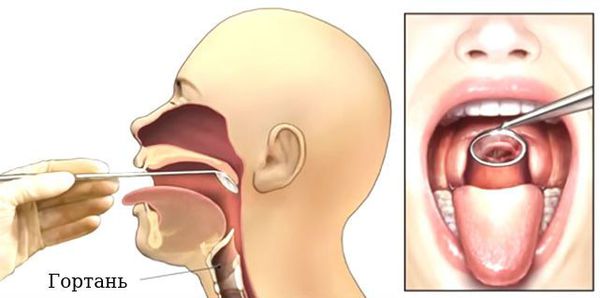
При необходимости используется ларингоскоп — эндоскопический прибор, позволяющий оценить отёк голосовых связок, скопление слизи, покраснение слизистой оболочки гортани и различные образования [17] [18] .
Ларингоскопия обязательна к выполнению, если:
- симптомы сохраняются более трёх недель;
- есть настораживающие признаки, такие как стридор (свистящее, шумное дыхание), курение, потеря веса, нарушение акта глотания [19] ;
- недавняя операция на шее, эндотрахеальная интубация, проведение лучевой терапии.
Жёсткая ларингоскопия (под общим наркозом) проводится в случае подозрения на атипичное поражение (узелки, полипы, предраковые или злокачественные новообразования), а также когда необходима биопсия.
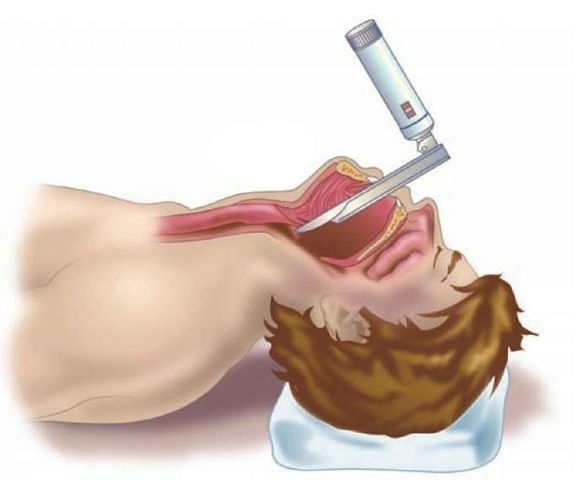
Возможно обнаружение при биопсии гортани эозинофилов (клеток, часто участвующих в реализации аллергического воспаления). В этом случае необходимо проведение комплексного обследования — эндоскопии дыхательных путей в сочетании с аллергологическими тестами и обследованием желудочно-кишечного тракта [20] . У 33 % больных с выявленными эозинофилами в гортани обнаруживали эозинофильный эзофагит — воспаление пищевода с преобладанием эозинофилов.
Пациентам с подозрением на ГЭР (гастроэзофагиальный рефлюкс) и ГЭРБ (гастроэзофагеальную рефлюксную болезнь) необходимо проконсультироваться у гастроэнтеролога и провести дообследование (ФГДС и пр.).
Лабораторное обследование назначается по показаниям, чаще всего это клинический анализ крови и анализ на С-реактивный белок для уточнения причины заболевания, возможно проведение аллерготестирования. КТ и МРТ являются вспомогательными методами, используются в случае неясного диагноза.
Лечение острого ларингита
Лечение зависит от причины, выявленной в ходе сбора анамнеза, а также от результата ларингоскопии. Как будет проходить лечение, амбулаторно или стационарно, в каждом случае решается индивидуально. Это напрямую зависит от степени тяжести, длительности заболевания и выраженности дыхательной недостаточности.
Лечение любого ларингита обычно включает в себя гигиену голоса:
- Голосовой отдых (молчание от нескольких часов до нескольких дней, исключая шепот).
- Системное увлажнение — использование в помещениях увлажнителей воздуха. Локальное увлажнение слизистых оболочек — проведение ингаляций физиологическим 0,9 % раствором через небулайзер [24] .

Вирусный ларингит обычно не требует специфического лечения, так как часто проходит самостоятельно через несколько дней. Рутинное назначение антибиотиков для лечения ларингита не рекомендуется [25] .
При появлении острого стенозирующего ларинготрахеита на фоне ОРВИ показано проведение ингаляций суспензией будесонида из расчёта 0,5-2 мг через компрессорный небулайзер [28] .
Чтобы предотвратить пересушивание гортани, рекомендовано обильное питьё, жевательная резинка без сахара. Парацетамол или ибупрофен помогут облегчить боль и сбить высокую температуру. Полоскания горла, таблетки и спреи для местного применения не облегчают болезненность в гортани и будут полезны лишь при сопутствующем фаринготонзиллите. Необходимо избегать всего, что раздражает гортань: сигаретного дыма, кофеина, алкоголя, сухого жаркого воздуха и др.
Лечение бактериального ларингита требует назначения антибиотикотерапии (как местной — ингаляционной, так и системной). Желательно подбирать лекарства после уточнения возбудителя и определения его чувствительности к препаратам.
Лечение грибкового ларингита. Выбор лекарственного средства зависит от возбудителя и его чувствительности, возможно использование нистатина, кетоконазола, флуконазола, итраконазола, амфотерицина B.
Лечение острого аллергического ларингита с анафилаксией должно оказываться немедленно. Доврачебная помощь больному:
- Необходимо убрать причину (аллерген).
- Уложить больного на спину, приподняв ноги, беременных женщин стоит укладывать на левый бок.
- Вызвать неотложную скорую помощь.
- Оценить функцию дыхательных путей, кровообращения и уровень сознания.
- Ввести адреналин внутримышечно, если это необходимо для контроля симптомов и стабилизации артериального давления.
- По возможности наладить венозный доступ и начать инфузионную терапию с помощью физиологического раствора.
- Антигистаминные препараты являются дополнительной терапией.
Лечение рефлюкс-ларингита включает комплекс мероприятий:
- изменение в питании (исключение кислых и других раздражающих продуктов) и образе жизни (отказ от курения и употребления алкоголя);
- налаживание режима дня и отдыха;
- применение антацидных препаратов (снижают кислотность в верхних отделах пищеварительного тракта);
- применение ИПП (ингибитора протонной помпы) один или два раза в день [26] .
Хирургическое лечение не рекомендовано при неосложнённом течении ларингита. Проведение экстренных хирургических вмешательств необходимо при осложнённых формах и жизнеугрожающих состояниях, например при крайне выраженном стенозе гортани, эпиглоттите и абцессе. Проводят трахеостомию или инструментальную коникотомию [27] .
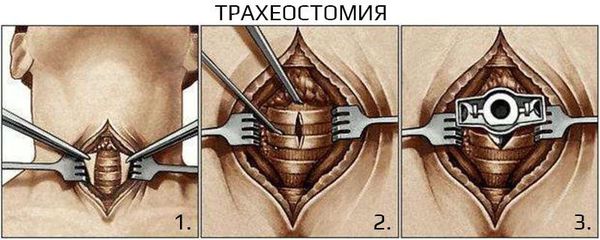
Прогноз. Профилактика
Острый ларингит без осложнений имеет благоприятный прогноз и проходит в течение 1-2 недель. При осложнённых формах (стенозах, гнойных процессах) необходимо оказание экстренной помощи и проведение хирургического лечения для спасения жизни. В некоторых случаях острый ларингит может перейти в хронический из-за индивидуальных особенностей патофизиологии пациента, сопутствующих заболеваний (например, сахарного диабета) или не проведённого своевременно лечения.
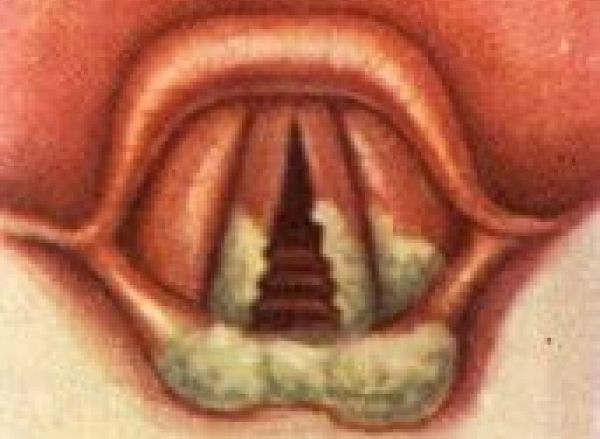
Дифтерия гортани – это острое инфекционное заболевание. Его вызывает дифтерийная палочка. В гортани образуются фибринозные пленки, развивается отек слизистой оболочки, возникает спазм внутренних мышц и стеноз гортани (патологическое сужение просвета гортани).
Причины возникновения и течение болезни
Чаще всего дифтерией гортани болеют дети. Возбудителем этого заболевания является палочка дифтерии, или по другому Бацилла Лефлера (BL). Изолированное поражение гортани бывает очень редко. Как правило, это заболевание возникает в сочетании с дифтерией носа и зева.
Клиническая картина
При развитии дифтерии гортани четко просматривается картина возникновения острого стеноза: образование фибринозных налётов, отёк слизистой оболочки гортани и спазм внутренних мышц гортани. При этом заболевании симптомы нарастают в определенной последовательности и поэтому можно выделить следующие стадии:
- Дисфоническая, иногда называют стадией крупозного кашля;
- Стенотическая;
- Асфиктическая.
На первой стадии заболевания развиваются катаральные изменения: значительно повышается температура тела, проявляются симптомы, характерные для общей интоксикации организма. Появляется кашель, который постепенно усиливается. Наблюдаются изменения голоса – охриплость вплоть до афонии (отсутствие звучного голоса). Это происходит из-за того, что голосовые связки покрывает фибринозный налет. Кашель сначала становится хриплым, а потом практически беззвучным. Продолжительность этой стадии может составлять как несколько часов, так и дней.
При наступлении второй, стенотической фазы заболевания, такие проявления как афония и беззвучный кашель сохраняются. К ним присоединяется затруднение дыхания, которое возникает из-за уменьшения просвета в гортани. Это вызвано наличием пленок, а также рефлекторным спазмом внутренних мышц гортани, которое возникает из-за того, что нервные окончания раздражаются дифтерийным токсином. Затрудненный вдох (инспираторная отдышка) сопровождается резким втяжением уступчивых мест грудной клетки (межреберные промежутки, верхняя часть живота и ямка, расположенная между ключицами). По мере увеличения отека возрастает и степень нарастания стеноза гортани. При этом пациент бледнеет, а в некоторых случаях появляется цианотическая окраска кожи (синюшный цвет слизистых и кожи). Кроме того он мечется и буквально обливается холодным потом, пульс становится более частым, а дыхание – шумным.
Асфиктическая стадия оправдывает свое название. Она наблюдается при переходе стеноза гортани в терминальную стадию. Больной становится безучастным к происходящему вокруг него, сонливым. Частота дыхания увеличивается, а пульс становится нитевидным. В итоге наступает смерть от удушья.
Диагностика
При подозрении на дифтерию назначают бактериологическое исследование мазков, взятых из глотки, носа и гортани. Кроме этого, для постановки правильного диагноза проводится ларингоскопия. При дифтерии пленки снимаются с большим трудом и после этого слизистая оболочка сильно кровоточит. В случае если вышеперечисленные исследования указывают именно на наличие дифтерии, то учитывая нарастающие проявления стеноза гортани, можно поставить точный диагноз.
Это заболевание следует отличать от острого ларинготрахеита, который часто возникает приОРВИ. В случае если есть подозрение на дифтерию, больного немедленно изолируют и направляют в инфекционную больницу.
Лечение
Больному вводят противодифтерийную антитоксическую сыворотку. Её доза определяется тяжестью заболевания. Лечение проводится исключительно в инфекционной больнице.
Прогноз
Прогноз в основном зависит от своевременности обращения за медицинской помощью и тяжести течения заболевания, а так же правильности назначенного лечения.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

