Обследование на хламидиоз и трихомониаз
Обновлено: 26.04.2024
Инфекции (заболевания), передаваемые половым путем (ИППП, ЗППП) - группа мочеполовых инфекций. Заболеваемость ИППП является социальной проблемой, так как урогенитальные инфекции могут приводить к бесплодию или врожденным заболеваниям при внутриутробной передаче от матери плоду. По данным ВОЗ, ежедневно более 1 млн человек заражаются ИППП.
Существуют более 30 различных микроорганизмов (бактерий и вирусов), вызывающих урогенитальные инфекции и передающихся половым путем. Основные наиболее распространенные ИППП:
- Гонорея (триппер, возбудитель - гонококк Neisseriagonorrhoeae);
- Хламидиоз (возбудитель - хламидия трахоматис Chlamydia trachomatis;
- Трихомониаз (трихомоноз), возбудитель – трихомонада Trichomonas vaginalis;
- Инфекция, вызываемая микоплазмой гениталиум Mycoplasmagenitalium;
- Сифилис;
- ВИЧ-инфекция;
- Инфекции, вызываемые вирусами папилломы человека (ВПЧ);
- Герпес-вирусные инфекции (ВПГ 1 и 2 типов).
Основная проблема ИППП в том, что большинство случаев протекает бессимптомно или с неярко выраженными клиническими проявлениями. Но даже при таком течении высок риск развития осложнений.
Четыре ИППП - гонорея, хламидиоз, трихомониаз, микоплазменная инфекция (вызванная микоплазмой гениталиум) - имеют похожие проявления. Для их диагностики применяют сходные диагностические подходы.
Основные жалобы при вышеуказанныхИППП:
- Выделения из половых путей. При гонококковой инфекции появляются гнойные выделения из половых путей. Особенно они выражены у мужчин, в то время как у женщин больше половины случаев протекает без клинических проявлений. Трихомониаз характеризуется серо-желтыми выделениями. У женщин часто бывают пенистые выделения с неприятным запахом. При хламидиозе и инфекции, вызванной микоплазмой гениталиум, в основном, беспокоят слизисто-гнойные выделения.
- Зуд, жжение, дискомфорт в области наружных половых органов
- Болезненность во время половых контактов (диспареуния)
- Боль в низу живота
- Эрозии или язвы в области наружных половых органов
- Дискомфорт в верхних отделах дыхательных путей при развитии гонококкового фарингита
- Дискомфорт, покраснение глаз, гнойные или слизисто-гнойные выделения из глаз при развитии гонококкового или хламидийного коньюктивита
- Общеинтоксикационный синдром (утомляемость, повышение температуры) при развитии осложнений
- Боли в суставах при развитии реактивного артрита при хламидиозе
Основные осложнения ИППП.
- Воспалительные заболевания органов малого таза (ВЗОМТ)
- Орхит (воспаление яичек) и эпидидимит (воспаление придатков яичек)
- Простатит
- Бесплодие
- Реактивный артрит при хламидиозе
Нужно помнить, что более половины случаев ИППП протекают без клинических проявлений! Но несмотря на отсутствие жалоб сохраняется высокая вероятность развития осложнений! Поэтому даже бессимптомное течение при лабораторном подтверждении диагноза требует обязательного лечения! Половые партнеры у лиц с установленным ИППП должны быть обследованы!
Кому нужно сдать анализ на ИППП?
- Пациентам с жалобами на выделения из половых путей, зуд, жжение в области наружных половых органов;
- Лицам с болями в низу живота (в области малого таза);
- При подготовке к беременности (обследование обоих партнеров)
- Беременным
- При планировании гинекологических операций
- Лицам с отягощенным акушерско-гинекологическим анамнезом (невынашивание беременности, бесплодие, рождение детей с малым весом)
- Если у полового партнера подтвержден диагноз ИППП
- При наличии незащищенного полового контакта с неизвестным партнером
Диагностика
Особенностью ИППП является отсутствие какой-либо характерной клинической картины заболевания. При этом каждый возбудитель обладает индивидуальной чувствительностью к антибактериальным препаратам, т.е. лечение каждого из четырех ИППП (гонорея, трихомониаз, хламидиоз и инфекция, вызванная микоплазмой гениталиум) будет отличаться. Часто встречаются смешанные инфекции. Это значит, что одновременно можно заразиться несколькими возбудителями, и лечение должно быть скорректировано в зависимости от выявленного возбудителя ИППП. Поэтому для диагностики ЗППП нужны высокоточные и быстрые тесты!
В лаборатории CMDможно сдать следующие анализы на ИППП:
Так как часто одновременно с ИППП могут встречаться и нарушения микробиоценоза влагалища, кандидоз, рекомендуется сдавать комплексный тест на ИППП и выявления дисбиозов:
При использовании тестов ПЦР и NASBA необходимо руководствоваться следующими рекомендациями
При использовании методаNASBA с определением РНК микроорганизма мазки рекомендуется брать не ранее, чем через 14 дней после окончания приема антибактериальных препаратов, при применении ПЦР – не ранее, чем через месяц. Мазки из уретры необходимо брать не ранее, чем через 3 часа после последнего мочеиспускания, мазки из цервикального канала из влагалища брать вне менструации.
Как практически поставить диагноз хламидийной инфекции? Имеют ли какой-то смысл мазки и анализы крови? В каком случае проводятся тесты на хламидиоз? Chlamydia trachomatis — самый распространенный бактериальный агент, передающийся половым путем в ра
Как практически поставить диагноз хламидийной инфекции?
Имеют ли какой-то смысл мазки и анализы крови?
В каком случае проводятся тесты на хламидиоз?
Chlamydia trachomatis — самый распространенный бактериальный агент, передающийся половым путем в развитых странах. По данным некоторых исследований, заболеваемость в городах составляет до 10% среди молодых сексуально активных женщин.
Он особенно опасен для репродуктивного здоровья женщин, вызывая воспалительные тазовые заболевания (ВТЗ), хронические тазовые боли, эктопическую беременность и трубное бесплодие [1].
Инфекция часто протекает субклинически, а при появлении симптомов и врачи и пациенты склонны ошибочно их интерпретировать. Невылеченная хламидийная инфекция дорого обходится из-за высокой стоимости лечения бесплодия.
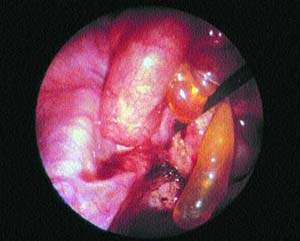 |
| Рисунок 1. Воспалительное тазовое заболевание, развившееся на фоне хламидиоза |
Новые диагностические тесты сделали возможным проведение широкомасштабных неинвазивных скринингов. В Швеции их проведение привело к снижению заболеваемости хламидиозом, ВТЗ и сокращению случаев эктопической беременности. В Великобритании совещательная группа Министерства здравоохранения (МЗ) изыскивает возможности проведения национальной скрининговой программы.
- Клинические проявления и обследование мужчин
У мужчин может выявляться уретрит, как правило через одну-три недели после заражения. Степень дизурии и выделений из уретры может колебаться от средней до тяжелой.
У половины всех мужчин с хламидиозом отсутствуют всякие симптомы заболевания, но при тщательном опросе они могут припомнить эпизод преходящей дизурии.
C. trachomatis обнаруживается у 40% мужчин с негонококковым уретритом (НГУ). Кроме того, возбудителями НГУ считаются Mycoplasma genitaliulm, ulreaplasma ulrealyticulm и Trichomonas vaginalis.
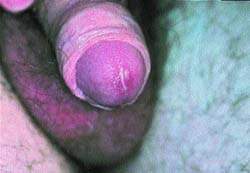 |
| Рисунок 2 (в центре). Негонококковый уретрит — распространенная презентация хламидийной инфекции у мужчин, хотя у половины больных она протекает бессимптомно. Видно покраснение входа в уретру и гнойное отделяемое |
Диагноз НГУ подтверждается определением избыточного числа полиморфноядерных клеток на окрашенном по Граму мазке, сделанном по крайней мере через четыре часа после опорожнения мочевого пузыря. Для взятия мазка на хламидиоз нужно ввести тампон на 2-4 см в уретру. Молодые сексуально активные мужчины с дизурией чаще страдают уретритом, чем инфекцией мочевого тракта.
- Клинические проявления и обследование женщин
У женщин хламидии могут вызывать уретрит, слизисто-гнойный цервицит, эндометрит и сальпингит. ВТЗ — это термин, которым обозначается весь спектр инфекций верхних отделов половых путей, включая сальпингит, оофорит и тазовый перитонит. Проявления заболевания определяются местом поражения.
Иногда женщины с хламидиозом жалуются на дизурию и частое мочеиспускание. Всегда следует подозревать хламидиоз при выявлении стерильной пиурии.
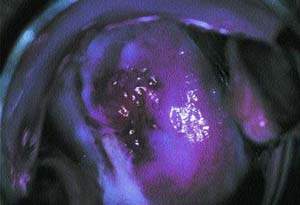 |
| Рисунок 3. Chlamydia trachomatis — наиболее распространенный этиологический агент слизисто-гнойного цервицита. Видно гнойное отделяемое из наружного зева. Шейка покрыта областями контактного кровотечения |
Аномальное влагалищное кровотечение должно навести на мысль о хламидиозе. Воспаленная рыхлая шейка матки является причиной посткоитального кровотечения; эндометрит связан со спонтанным маточным кровотечением. Тазовые боли и тяжелая диспареуния являются симптомами ВТЗ. Однако женщины с хламидиозом могут месяцами и даже годами не предъявлять никаких жалоб.
При обследовании в зеркалах диагностируется слизисто-гнойный цервицит, если в наружном зеве видно гнойное отделяемое. Шейка зачастую рыхлая и сильно кровоточит при прикосновении тампоном.
Клинический диагноз ВТЗ основывается на тазовых болях в анамнезе и диспареунии, сопровождающейся болезненностью при движениях шейки, болезненностью матки и придатков при бимануальном исследовании. Для выявления хламидий используются специальные наборы реактивов. Нужно ввести тампон в цервикальный канал и взять пробу цилиндрического эпителия. При наличии шеечного эктропиона берут пробу с этого места. До того как провести пробу на хламидию, необходимо взять эндоцервикальную пробу и поместить в стандартную бактериологическую транспортную среду для культивирования Neisseria gonorrhoeae. Тампоном можно убрать слизь или гной.
Введение тампона высоко во влагалище не позволяет выявить хламидиоз или гонорею.
Таблица 1. Лапараскопические находки при обследовании женщин с подозрением на ВТЗ
Генитальные инфекции — хламидиоз и гонорея — могут проявляться одинаково. Поэтому гонорею необходимо исключить культивированием мазков, полученных из уретры и шейки матки.
Наиболее важно провести дифференциальный диагноз между ВТЗ и внематочной беременностью. При малейшем сомнении нужно использовать тест на беременность. В случае положительного результата необходима срочная консультация гинеколога. Аппендицит и другие состояния, симптомы которых могут быть похожи на симптомы ВТЗ, согласно данным, суммированным в табл. 1, редко встречаются в госпитальной практике.
Тестирование на хламидиоз может быть проблематичным, поскольку широкодоступные тесты недостаточно чувствительны, даже если мазки собраны правильно.
| Скрининговая программа — единственный способ контроля хламидий |
Поэтому, если клинические проявления позволяют предположить хламидиоз, лечение надо начинать до получения результатов анализа.
“Золотым стандартом” здесь может служить тканевая культура. Однако образцы для культивирования нужно хранить замороженными и обрабатывать быстро, поэтому это исследование не подходит для общей практики, если только не налажена быстрая доставка материала в лабораторию.
Иммуноферментные методы применяются более широко. Образцы в этом случае устойчивее и не разрушаются при транспортировке в лабораторию, где проводится полуавтоматизированное исследование.
Тесты относительно недороги, но их чувствительность в лучшем случае достигает 60-70% [4]. Могут быть ложноположительные результаты, поэтому многие лаборатории используют дополнительный тест, например прямое связывание с флюоресцирующими антителами, для подтверждения положительных результатов.
Не так давно разработаны тесты на определение ДНК: цепная полимеразная реакция и цепная лигазная реакция.
Последние гораздо более чувствительны и дают одинаково хорошие результаты как с образцами мочи и влагалищными мазками, так и с уретральными и шеечными мазками.
Иногда в образце присутствуют ингибиторы ДНК-полимеразы, и получается ложнонегативный результат. Эти тесты можно использовать для скрининга образцов мочи и/или вагинальных мазков на хламидиоз, что дает возможность неинвазивного скрининга. К сожалению, дороговизна этих тестов по сравнению с иммуноферментным анализом ограничивает возможность их применения в Англии.
Схемы лечения, рекомендованные американскими центрами по контролю за болезнями, представлены в табл. 2. Очень эффективен азитромицин (1 г), который принимается однократно, но в целом обходится дороже, чем курс тетрациклина или эритромицина.
При беременности назначают эритромицин дважды в день в дозе 500 мг на прием, так как стандартная схема (по 500 мг четыре раза в день) переносится плохо.
Таблица 2. Лечение хламидиоза
Любую инфекцию, передающуюся половым путем, лечить бесполезно, если пациент возобновляет половые сношения с больным партнером. Необходимо обязательно сообщить о своих партнерах и воздерживаться от сексуальных отношений до обследования и излечения партнера.
- Наблюдение и направление к специалисту
Считается, что стандартный курс антибиотикотерапии излечивает хламидийную инфекцию. Контрольный анализ не обязателен, но его можно провести через две недели после завершения терапии.
Неэффективность лечения обусловлена возобновлением половых сношений с невылеченным партнером.
Беременным женщинам необходимо убедиться в излечении, поскольку при хламидиозе высока вероятность осложнений беременности у матери и риск врожденного инфицирования ребенка.
Врачу общей практики зачастую трудно проконтролировать излечение партнера, находящегося под наблюдением другого врача общей практики.
Многим пациентам помогают рекомендации, информация и поддержка, предоставляемая консультантами в отделении урологии и гинекологии.
У мужчин хламидии могут вызывать эпидидимоорхит, они также, возможно, играют определенную роль в развитии простатита, хотя последнее установлено не точно. Воздействие на фертильность тщательно не изучено.
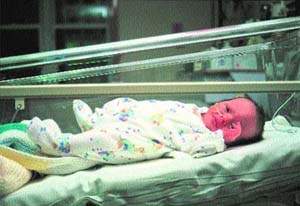 |
| Рисунок 4. У женщин с хламидиозом гениталий в два-три раза возрастает риск преждевременных родов |
У женщин хламидиоз — самая рапространенная причина ВТЗ. После первого случая хламидиоза риск трубного бесплодия возрастает на 10%, а после третьего — на 50%. Женщины с асимптоматическим течением хламидиоза, похоже, меньше подвержены риску осложнений, но частота трубного бесплодия в этом случае не оценивалась. После эпизода ВТЗ в 16 раз возрастает вероятность того, что следующая беременность будет эктопической. Интраабдоминальное рапространение хламидий или гонореи может вызвать периаппендицит или перигепатит.
Последний носит название синдрома Фитц–Хьюго–Куртиса. Пациентки жалуются на боли в правом подреберье, болезненность при надавливании и повышение температуры. Часто эти симптомы ошибочно принимаются за холецистит. Тщательное обследование, как правило, выявляет признаки сальпингита. При лапароскопии видны тонкие, как “скрипичные струны”, адгезии между печеночной капсулой и висцеральной брюшиной. Назначают трехнедельный курс соответствующих антибиотиков.
Диссеминирование хламидийной инфекции может вызвать синдром Рейтера или реактивный артрит [3]. Он развивается менее чем в 1% случаев.
Как правило, это выглядит как асимметричный олигоартрит, поражающий крупные суставы нижней конечности. При синдроме Рейтера артрит сопровождается увеитом и сыпью, похожей на псориатическую. Это связано с наличием гаплотипа HLA B27; имеется сходство с другими серонегативными спондилоартритами.
Инфекции половых органов, включая хламидиоз, при высокой заболеваемости ВИЧ-нифекцией в популяции служат дополнительными факторами риска заражения и передачи СПИДа. Основательное исследование, предпринятое в Мванза (Танзания), показало снижение заболеваемости СПИДом в результате реализации программы контроля заболеваний, передающихся половым путем [5].
Заражение половых органов хламидиями во время беременности может вызвать хориоамнионит и преждевременные роды; вероятно, риск последних у таких женщин увеличивается в два-три раза.
Возбудители и хламидиоза, и гонореи являются причиной офтальмопатии новорожденных. Как правило, новорожденный заражается, проходя по инфицированным родовым путям. Согласно оценкам, 20-50% детей, рожденных от матерей с хламидиозом, страдают офтальмопатией, которая, при отсутствии надлежащего лечения, приводит к рубцеванию роговицы и слепоте.
У таких детей на 10-20% возрастает риск развития хламидийной пневмонии в первые месяцы жизни. Поэтому младенцам с офтальмопатией новорожденных проводят дополнительную системную терапию эритромицином.
Диагноз подтверждается исследованием конъюнктивального мазка методом с прямыми флюоресцирующими антителами или ДНК-тестом на хламидиоз и тест-культурой на N. gonorrhoeae. Мать и ее сексуальный партнер должны пройти обследование и соответствующее лечение.
Сейчас имеются все условия для скринингового выявления хламидиоза, удовлетворяющие наиболее важным из перечисленных ниже стандартных критериев.
- Инфекция широко распространена и протекает субклинически.
- Доступны неинвазивные, достоверные тестовые процедуры.
- В случае несвоевременного выявления заболевания возрастает смертность и стоимость лечения.
- Эффективное лечение проводится достаточно просто.
Больше всего хламидиозу подвержены молодые сексуально активные женщины. Во многих руководствах советуют обратить особое внимание на женщин моложе 25 лет. Совещательная группа МЗ считает, что национальной скрининговой программой в первую очередь должны быть охвачены женщины, так как они страдают от более серьезных последствий и чаще посещают лечебные учреждения, чем молодые мужчины.
На практике скрининговое исследование на хламидиоз связано с цервикальным цитологическим скринингом и проводится одновременно с ним. При этом большую часть работы берут на себя врачи общей практики и отделения планирования семьи.
Мужчин и женщин с выявленным хламидиозом направляют в отделения болезней мочеполовой системы для полного обследования и выявления контактов, если это не сделано врачом на первичном приеме.
В Швеции подобная программа привела к стойкому сокращению госпитализаций, связанных с ВТЗ и внематочной беременностью. Недавнее рандоминизированное исследование, охватившее 2607 женщин в США, подтвердило значительное сокращение ВТЗ в связи со скринингом на хламидиоз, который оказался положительным у 645 из обследованных женщин.
Риск развития ВТЗ в следующем году у этих женщин составил 0,44% по сравнению с необследованными женщинами. Инфекция часто протекает субклинически, поэтому скрининг остается единственным методом контроля хламидиоза и снижения заболеваемости ВТЗ, случаев внематочной беременности и трубного бесплодия. В нашем распоряжении есть все средства для успешной реализации таких программ, нужно лишь сконцентрироваться на их внедрении и исполнении.
Пока же врачи общей практики должны учитывать часто встречающиеся незначительные проявления хламидиоза, поскольку своевременное обследование и лечение позволит многим женщинам в будущем избежать очень серьезных проблем.
Литература
1. Hillis S., Black C., Newhall J., Walsh C., Groseclose S. L. New opportulnities for chlamydia prevention: application of science to pulblic health practice // Sex. Transm. Dis. 1995; 22: 196-202.
2. Boag F., Kelly F. Screening for Chlamydia trachomatis // B. M. J. 1998; 316: 1474.
3. Hay P. E., Ghaem-Maghami S. Chlamydia and non-gonococcal ulrethritis // Rev. Infect. Dis. 1997; 10: 44-49.
4. Oakeshott P., Kerry S., Hay S., Hay P. Should women attending inner city general practices for cervical smears be screened for chlamydial infection? // B. M. J. 1998; 316: 351-352.
5. Grosskulrth H., Mosha F., Todd J. et al. Impact of improved treatment of sexulally transmitted diseases on HIV infection in rulral Tanzania: randomised controlled trial // Lancet. 1995; 346: 530-536.
6. Scholes D., Stergachis A., Heidrich F. E., Andrilla H., Holmes K. K., Stamm W. E. Prevention of pelvic inflammatory disease by screening for cervical chlamydial infection // New Engl. J. Med. 1996; 334: 1362-1366.
ТипичнБиология Chlamydia trachomatis
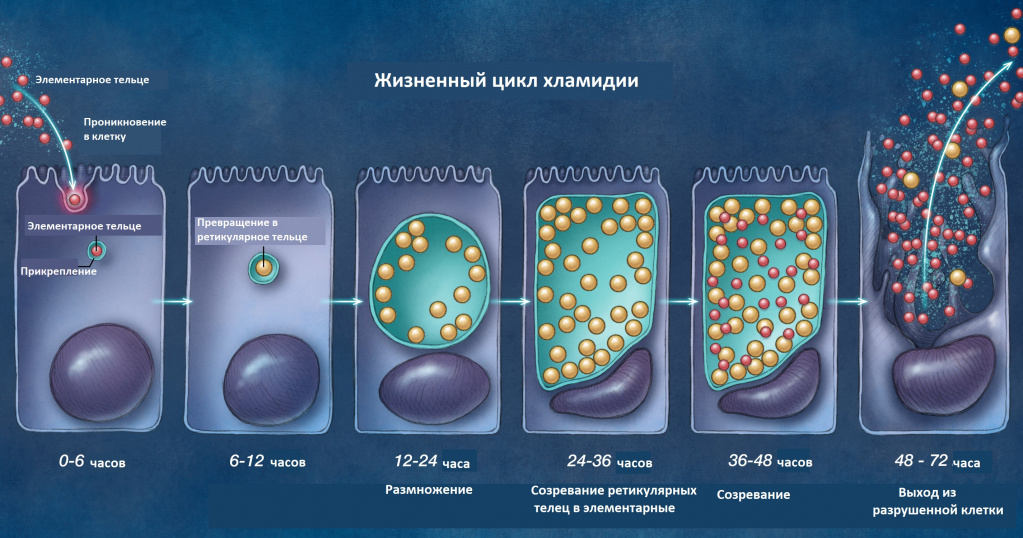
Этот микроорганизм является облигатным внутриклеточным патогеном. Его описывают как “энергетического паразита”: он использует клетку-хозяина для получения АТФ и основных питательных веществ. Серовары D-K — генитальные штаммы, инфицирующие цилиндрический эпителий мочеполового тракта, прямой кишки, глотки и дыхательных путей, а также конъюнктивы.
(Серовары A-C вызывают трахому в эндемичных районах, а серовары L1-L3 — венерическую лимфогранулему; хронические инфекции наблюдаются в основном в тропических странах и проявляются паховой лимфоаденопатией, нагноением и рубцеванием.)
Инфекционная частица, элементарное тельце, попадает в клетку-хозяина путем эндоцитоза. Тельца-включения содержат метаболически активные сетчатые тельца, размножающиеся бинарным делением. По истечении 48 часов элементарные тельца конденсируются с тельцами-включениями и высвобождаются с поверхности клетки. Тканевые повреждения и рубцевание обусловлены в большей степени иммунным ответом на хламидиоз, чем прямым повреждением инфицированных клеток. Степень тканевого поражения не всегда коррелирует с тяжестью проявлений.
Гуморальный иммунитет может обеспечивать ограниченную типоспецифическую защиту против реинфицирования, но клеточный иммунитет играет более важную роль в контролировании инфекции. Он включает секрецию гамма-интерферона, обладающего in vitro хламидиостатическими свойствами, а также Т-хелперы и цитотоксические Т-клетки.
Типичная история болезни
Одинокая женщина 22-х лет поступила с жалобами на усиливающиеся неагрессивные выделения из влагалища, посткоитальные кровотечения и общее недомогание. Три месяца назад она рассталась с прежним партнером и уже месяц находилась в новых отношениях.
В ходе беседы с врачом она сообщила о тяжелой диспареунии в течение двух месяцев и периодической дизурии. Она принимала пероральные контрацептивные пилюли; двумя годами раньше была одна беременность, закончившаяся выкидышем на восьмой неделе. Месячные были нерегулярными, последний цикл начался около семи недель назад.
При обследовании обнаружены слизистые влагалищные выделения и зеленоватая слизь, выделяющаяся из внутреннего зева. Был небольшой эктропион, профузно кровоточивший при надавливании тампоном. Бимануальное исследование выявило ретроверсию и подвижность матки. Определялась болезненность шейки матки при движении (цервикальное возбуждение) и правого придатка.
Анализ мочи на беременность оказался негативным. Был поставлен диагноз тазового воспалительного заболевания и назначен доксициклин 100 мг дважды в день в течение двух недель и метронидазол 400 мг дважды в день в течение пяти дней. Врач велел пациентке вновь прийти на прием, если через три дня боли не уменьшатся.
Анализ на хламидиоз оказался позитивным, и после лечения симптомы исчезли.
И прежний, и новый партнеры прошли обследование на Chlamydia trachomatis в отделении мочеполовых заболеваний с позитивным результатом.
Эта же больная поступила годом позже с правосторонней тазовой болью и аменореей в течение шести недель. В этом случае тест на беременность был положительным; обнаружена эктопическая беременность.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Хламидиоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Хламидиоз – урогенитальная (мочеполовая) инфекция, возбудителем которой является Chlamydia trachomatis (хламидия трахоматис). Ранняя диагностика хламидиоза затруднена, поскольку в течение долгого времени болезнь может протекать бессимптомно. В результате инфекция переходит в хроническую форму, сопровождаясь различными осложнениями, которые иногда являются причиной бесплодия и невынашивания беременности.
Причины появления хламидиоза
Урогенитальный хламидиоз является высококонтагиозным (очень заразным) заболеванием. Инфекция передается половым путем - при наличии хламидиоза у одного из партнеров заражение второго неизбежно в случае отсутствия методов барьерной контрацепции. Наиболее высокая заболеваемость отмечается у лиц моложе 25 лет. Заражение детей происходит перинатальным путем – от инфицированной беременной женщины через плаценту и в родах.
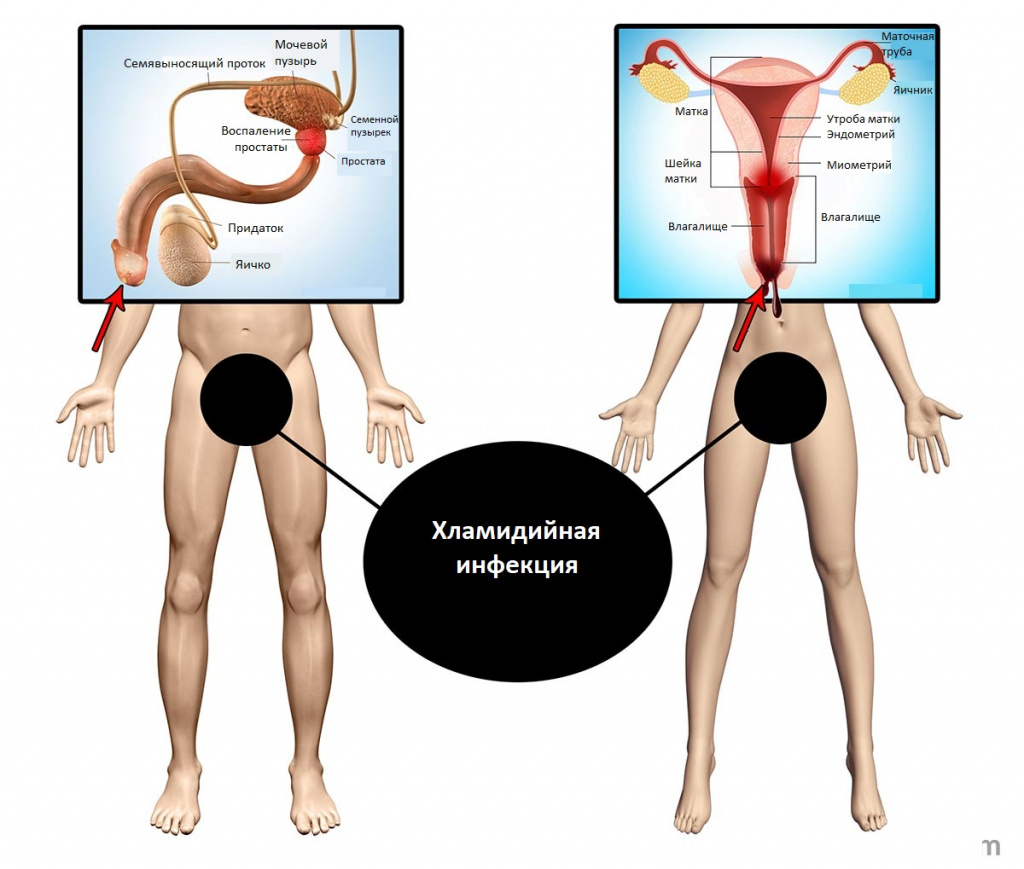
В зависимости от локализации поражения выделяют:
- Хламидийные инфекции нижних отделов мочеполового тракта (урогенитальный хламидиоз):
- уретрит – воспаление мочеиспускательного канала;
- цервицит – воспаление шейки матки;
- цистит – воспаление мочевого пузыря;
- вульвовагинит – воспаление наружных половых органов и влагалища.
- Хламидийные инфекции органов малого таза и других мочеполовых органов:
- орхит – воспаление яичка;
- эпидидимит – воспаление придатков яичка;
- простатит – воспаление предстательной железы, сопутствующее уретриту;
- сальпингоофорит – воспаление маточных труб и яичников;
- эндометрит – воспаление слизистой оболочки матки.
- Хламидийная инфекция аноректальной области – это воспаление области заднего прохода и прямой кишки.
- Хламидийный фарингит – это воспаление задней стенки глотки.
- Хламидийные инфекции, передаваемые половым путем, другой локализации (артрит – воспаление суставов, пневмония – воспаление легких, перитонит – воспаление брюшины и др.).
- Хламидийный конъюнктивит – это воспаление слизистой оболочки глаз.
- связанные с поражением мочеполовой системы,
- связанные с поражением других органов.
Симптоматика хламидиоза зависит от локализации воспаления. В некоторых случаях симптомы вовсе отсутствуют, если заболевание имеет латентное (скрытое) течение.
При возникновении жалоб все симптомы инфекции можно разделить на две группы:
Проявления хламидиоза у мужчин обычно выражены слабее и ограничиваются дискомфортом при мочеиспускании, учащенным мочеиспусканием, выделениями из мочеиспускательного канала. При прогрессировании заболевания может присоединяться боль во время мочеиспускания.
При поражении аноректальной области нередко отмечается бессимптомное течение заболевания. Возможны жалобы на зуд, жжение в аноректальной области, незначительные выделения из прямой кишки желтоватого или красноватого цвета; болезненность при дефекации, слизисто-гнойные выделения из прямой кишки, нередко с примесью крови, запоры.
При хламидийном фарингите пациенты могут жаловаться на дискомфорт, чувство сухости в горле, боль, усиливающуюся при глотании.
Для хламидийного конъюнктивита, который возникает на фоне урогенитального хламидиоза, характерна незначительная болезненность пораженного глаза; сухость и покраснение конъюнктивы; светобоязнь; скудное слизисто-гнойное отделяемое в углах глаза.
При хламидийной инфекции может развиться поражение суставов, которое в большинстве случаев протекает в виде моноартрита, когда воспаление развивается в одном суставе (обычно коленном, голеностопном, плюснефаланговом, тазобедренном, плечевом или локтевом). При хламидийной инфекции артрит, как правило, сочетается с уретритом и конъюнктивитом.
Диагностика хламидиоза
Поскольку жалобы и данные осмотра при хламидийной инфекции неспецифичны, точная постановка диагноза возможна только с помощью лабораторной диагностики.
Для диагностики неосложненной хламидийной инфекции генитальной локализации забор клинического материала осуществляется из мочеиспускательного канала у мужчин, из мочеиспускательного и цервикального канала у женщин.
Синонимы: Хламидия, возбудитель хламидиоза; Хламидия трахоматис. Ch. trachomatis, DNA (qPCR, Real-time PCR, RT-PCR); Chlamydia trachomatis by Amplified Detection. Краткое описание микроорганизма, выявляемого с помощью теста «Хламидии, определение ДНК (Chlamydia trachomatis, DNA) в соск.
Профиль направлен на выявление безусловно патогенных микроорганизмов: Chlamydia trachomatis, Neisseria gonorrhoeae, Trichomonas vaginalis, Mycoplasma genitalium, возбудителей наиболее распространенных инфекций, передаваемых половым путем (ИППП).
Ежедневно более 1 миллиона человек приобретают инфекцию, передаваемую половым путем (ИППП). Согласно статистике, ежегодно 500 миллионов человек заболевают одной из четырех ИППП: хламидиозом, гонореей, микоплазмозом или трихомониазом. Большинство ИППП протекают без симптомов.
Обнаружение любого безусловно патогенного микроорганизма является показанием к лечению независимо от формы и стадии заболевания. Эти микробы являются облигатными внутриклеточными или поверхностными паразитами, поэтому в состав профиля входит тест КВМ.
КВМ (контроль взятия материала) − это определение количества геномной ДНК человека из эпителиальных клеток, попадающих в пробу. Тест показывает, достаточно ли во взятой пробе клеток для адекватного анализа и позволяет минимизировать риск ложноотрицательного результата.
Профиль направлен на выявление безусловно патогенных микроорганизмов: Chlamydia trachomatis, Neisseria gonorrhoeae, Trichomonas vaginalis, Mycoplasma genitalium, возбудителей наиболее распространенных инфекций, передаваемых половым путем (ИППП).
Ежедневно более 1 миллиона человек приобретают инфекцию, передаваемую половым путем (ИППП). Согласно статистике, ежегодно 500 миллионов человек заболевают одной из четырех ИППП: хламидиозом, гонореей, микоплазмозом или трихомониазом. Большинство ИППП протекают без симптомов.
Обнаружение любого безусловно патогенного микроорганизма является показанием к лечению независимо от формы и стадии заболевания. Эти микробы являются облигатными внутриклеточными или поверхностными паразитами, поэтому в состав профиля входит тест КВМ.
КВМ (контроль взятия материала) − это определение количества геномной ДНК человека из эпителиальных клеток, попадающих в пробу. Тест показывает, достаточно ли во взятой пробе клеток для адекватного анализа и позволяет минимизировать риск ложноотрицательного результата.
Читайте также:

