Ониходистрофия или микоз ногтей
Обновлено: 26.04.2024
Изменение цвета, структуры и формы ногтей – признаки развития ониходистрофии, являющееся как ранним симптомом заболеваний внутренних органов, так и самостоятельной патологией или банальным недостатком витаминов в организме. Многие женщины и девушки пытаются не лечить, а замаскировать дистрофию ногтевых пластин декоративным гель-лаком, что может привести к потере ногтей.
Причины ониходистрофии
В половине случаев она имеет неинфекционную природу и развивается по нескольким причинам:
механическая, химическая, термическая травма ногтя;
прием лекарственных средств;

Чаще всего поражаются ногти у женщин, регулярно делающих маникюр и педикюр с применением шеллака (гель-лака). Ногтевая пластина может повреждаться во время самостоятельного проведения процедуры чистки, полировки, а также при постоянном ношении декоративного покрытия или накладных ногтей. Использование лаков с акрилатами вызывает развитие аллергии на препараты в течение нескольких месяцев или лет и появлению химического ожога ногтевых пластин.
Симптомы
Ониходистрофии имеют различные клинические проявления, которые условно подразделяют на три группы:
нарушение формы и размеров ногтевых пластин;
дистрофия ногтей (появление ломкости, истонченности, появление продольных или поперечных бороздок);
Истонченные ногтевые пластины с блюдцеобразным вдавливанием посередине (вогнутые или ложкообразные ногти) могут свидетельствовать о железодефицитной анемии, сахарном диабете, красной волчанке, недостатке белка, а также постоянном воздействии на ноготь бытовых химических веществ, лаков с высоким содержанием ацетона.
В пожилом возрасте чаще всего ногтевые пластинки больших пальцев ног удлиняются, утолщаются и становятся похожими на коготь (онихогрифоз). Высокая плотность и твердость ногтей вызывает проблемы с их подстриганием. Причина развития заболевания – механические травмы ногтевых пластин, приобретенное с возрастом плоскостопие. В подобных случаях происходит постоянное раздражение ногтевого ложа и матрикса ногтя, что вызывает образование избыточных ороговевших клеток.
Лечение ониходистрофий занимает не менее полугода. При этом эффективность терапии зависит от возраста пациента, площади поражения ногтей, сопутствующих заболеваний, наличия нарушения обмена веществ.
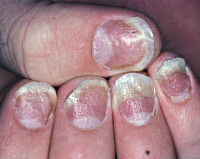
Ониходистрофия – изменение структуры, формы, цвета ногтей вследствие аномально протекающих трофических процессов, врождённых или приобретённых. Визуально патология проявляется помутнением, истончением ногтевых пластинок, признаками поперечного или продольного расслоения, шероховатостью, шелушением, появлением борозд и точечных вдавлений, частичным или полным разрушением ногтя. Диагностируют ониходистрофию на основании клинической картины, микроскопии соскобов с очага поражения. Для раннего выявления патологии используют исследование сыворотки крови на активность щелочной фосфатазы. Лечение длительное, основа – витаминно-минеральные комплексы, массаж, физиотерапия.
Общие сведения
Ониходистрофия – совокупность патологических изменений ногтей, обусловленных нарушениями трофики ногтевого аппарата. Заболевание не имеет возрастных, сезонных, гендерных, расовых особенностей, неэндемично. Ониходистрофия может являться симптомом соматической патологии или диагностироваться как самостоятельный патологический процесс. Большой проблемой в диагностике ониходистрофии является её сходство с проявлениями онихомикоза. Неоднозначность диагностики влечёт за собой проблемы в лечении. Из-за присутствия в соскобах из очага поражения дополнительных биологических включений (условно-патогенных микробов, грибов-контаминантов) участились случаи диагностических ошибок, некорректного назначения антимикотических средств, что ведёт к развитию осложнений, нарушает качество жизни пациентов. Актуальность проблемы диктуется тем, что ониходистрофии могут быть первыми проявлениями серьезной системной патологии.

Причины ониходистрофии
Ноготь – это роговая пластинка, химический состав которой индивидуален и генетически запрограммирован, что определяет разные проявления ониходистрофии, возникающие при одних и тех же условиях. Воспроизводство роговых клеток, иннервацию, кровоснабжение обеспечивает эпидермальный матрикс ногтевого ложа, на котором расположен ноготь. Суть патологических проявлений ониходистрофии связана с качеством сцепления ногтевой пластинки и ногтевого ложа.
Триггерами ониходистрофии могут явиться врождённые аномалии, дерматозы, болезни внутренних органов, интоксикации, авитаминозы, недостаток минералов в организме, травмы различного генеза, стресс, опухоли. В основе патологии лежит разбалансировка саморегулирующегося клеточного метаболизма, которая в сочетании с внеклеточными нарушениями трофики через несколько стадий структурных изменений в тканях приводит к ониходистрофии. Степень выраженности трофических изменений на каждой стадии определяет клинику заболевания.
Стадия инфильтрации характеризуется накоплением продуктов обмена из крови и лимфы в клетке или межклеточном веществе, деформацией ногтевой пластины. Декомпозиция приводит к распаду ультраструктур клеток и межклеточного вещества, изменению обменных процессов в роговой ткани, расслоению ногтя. Патологический синтез белков нарушает процесс кератинизации, деформируя ноготь. Стадия трансформации приводит к инверсии веществ, необходимых для нормального роста и развития ногтя: вместо белков, жиров и углеводов синтезируется что-то одно, теряется связь ногтя с ногтевым ложем, меняется его окраска. Так возникает и развивается ногтевая дистрофия.
Классификация ониходистрофии
Всеобъемлющей общепризнанной классификации в современной дерматологии не существует. На наш взгляд, наиболее удобным является деление ониходистрофий по причинам их возникновения с акцентом на специфику клинических проявлений. Различают врождённые ониходистрофии, как следствие генных мутаций и передачи наследственной предрасположенности, и приобретённые ониходистрофии – гетерогенный результат нарушения трофики. Врождённые ониходистрофии клинически проявляются следующими видами:
1. Онихомадезисом – проявляется в виде быстрого отделения ногтя от ложа с дистального края, чаще всего, как следствие травмы или воспаления; наследуется генетическая предрасположенность к патологии.
2. Койлонихией – наследственной предрасположенностью к спонтанно возникающему овальному углублению в центре ногтевой пластинки.
3. Анонихией – врождённым отсутствием ногтевой пластинки, передающимся из поколения в поколение.
4. Платонихией – врождённой патологией в виде ровного, плоского ногтя.
5. Микронихией – врождёнными короткими, маленькими ногтевыми пластинками на руках, реже – ногах.
Приобретённые ониходистрофии могут являться самостоятельными нозологиями или составной частью симптомокомплекса соматических патологий, дерматозов, визуально проявляющихся в виде изменений ногтевых пластинок. К первой группе (изолированных заболеваний) относятся:
Симптомы и диагностика ониходистрофии
Клинические проявления ониходистрофии соответствуют её разновидностям. Однако есть общие клинически признаки заболевания, связанные с нарушением прочности, эластичности, цветовых оттенков ногтей. Прочность страдает из-за расстройства трофики. Визуально в толще роговых слоёв ногтей видна продольная, поперечная исчерченность, борозды, углубления. Пигментные нарушения, инфекции меняют телесный цвет ногтя на белесый или жёлтый. Трансформируются контуры ногтей, ногтевые пластины становятся чрезмерно выпуклыми или нетипично плоскими. Приоритетным симптомом является полная или частичная потеря связи ногтя с матрицей. Такие изменения могут сопровождаться явлениями местного воспаления или протекать бессимптомно. Субъективных ощущений не наблюдается за исключением случаев, когда ониходистрофия является симптомом соматической патологии.
Диагноз ониходистрофии ставит дерматолог на основании анамнеза, клинической картины. Обязательно производится взятие соскоба с ногтей на грибы. Для ранней диагностики проводят исследование сыворотки крови на активность щелочной фосфатазы (ЩФ). Более точной диагностике способствуют такие методы исследования, как дерматоскопия, конфокальная микроскопия. Дифференцируют ониходистрофию с дерматомикозами, истинной пузырчаткой, пемфигоидом Левера, дерматитом Дюринга, буллёзным эпидермолизом, акродерматитами, красным плоским лишаём, псориазом, экземой, болезнью Девержи, дискератозом Дарье, гонореей, лепрой, сифилисом.
Лечение ониходистрофии
Терапию проводят под наблюдением дерматолога. Если возможно, исключают причину, вызвавшую ониходистрофию, осуществляют этиотропную терапию. Лечение комплексное. Приоритет отдают минералам, витаминам, аминокислотам, являющимся необходимыми элементами для восстановления химического состава ногтя. Применяют препараты, улучшающие микроциркуляцию в тканях, ангиопротекторы, иммуностимулирующие, общеукрепляющие средства; лекарства, улучшающие эмоциональную сферу пациента. В тяжёлых случаях назначают кортикостероиды, ретиноиды, хинолины, цитостатики.
Местно применяют тёплые ванночки на травах, с морской солью, эфирными маслами, питательные и увлажняющие кремы. Эффективны парафиновые аппликации с натуральным воском, озокеритом, грязями. Хорошо зарекомендовали себя ионофонофорез с витаминами, УФО, ПУВА-терапия, диатермия, иглорефлексотерапия, массаж. Применяют кератолитические пластыри по назначению врача.
С целью предупреждения ониходистрофии необходимо правильно питаться (преобладание фруктово-овощной, белковой диеты, продуктов, содержащих желатин), исключить контакты с бытовой химией, лаками для ногтей. Показано санаторно-курортное лечение. Прогноз относительно благоприятный с учётом эстетической составляющей процесса, нарушающей качество жизни пациента.
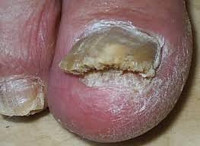
Онихомикоз – инфицирование ногтей на ногах и руках представителями различных классов патогенной и условно-патогенной грибковой микрофлоры. Клиническая картина онихомикоза зависит от причины, вызвавшей микоз. Поражённые грибком ногти меняют цвет и прозрачность, теряют гладкость, утолщаются, становятся ломкими и шероховатыми, расслаиваются, начинают крошиться. При этом подногтевое и околоногтевое пространство может оставаться неизмененным либо краснеть, отекать и поражаться вторичной патогенной флорой. Диагностируется онихомикоз клинически, с помощью осмотра под лампой Вуда, конфокальной микроскопии соскобов и бакпосева. Терапия антимикотическая комбинированная.
Общие сведения
Онихомикоз – часто встречающееся грибковое заболевание ногтей. В патологический процесс может быть вовлечён один или несколько ногтей отдельно на пальцах кистей, отдельно на ногах, возможны и смешанные варианты. При этом онихомикоз рук и ног совершенно идентичен клинически. Термин онихомикоз введён в дерматологическую практику в 1854 году, но в России первое упоминание о заболевании относится к 1861 году. Патология не имеет возрастных ограничений, единственным возрастным отличием является скорость выздоровления. Гендерная окраска отсутствует. Дебют онихомикоза возможен в любое время года.
На распространенность заболевания накладывают отпечаток климатические условия, обуславливающие необходимость длительного ношения тесной теплой закрытой обуви. Например, в Испании онихомикозом страдает только 1,7% населения, в Финляндии – 8,4%, в России – 5%. На заболеваемость влияет и социальный статус пациентов. По данным разных авторов, от 10% до 20% жителей планеты заражены онихомикозом, в структуре дерматологической патологии ему принадлежит более трети всех поражений ногтевых пластинок. Актуальность проблемы заключается в росте заболеваемости, распространённости патологии среди детей и наличии большого количества латентно инфицированных пациентов.

Причины онихомикоза
Триггером патологии является патогенный или условно-патогенный грибок. Развитие онихомикоза провоцируют травмы, плоскостопие, варикоз, гипергидроз, эндокринные и иммунологические нарушения, заболевания крови, патология сосудов, длительный приём гормональных препаратов, антибиотиков и цитостатиков, ношение тесной обуви и отказ от соблюдения общепринятых норм личной гигиены. Заболевание развивается не сразу, ему предшествует поражение кожных покровов подошв и ладоней, и только потом возбудитель внедряется в ноготь.
На здоровую кожу возбудитель попадает с заражённых предметов быта или при рукопожатии с инфицированным человеком. Вместе с роговыми клетками поверхностного слоя эпидермиса, содержащими заразные формы существования грибка, патогенное начало переносится на чистые кожные покровы. Затем грибок распространяется по коже при прикосновениях к загрязненным участкам. Колонизация подногтевого пространства грибком приводит к бессимптомному размножению возбудителя, достижению им критической массы и проникновению из-под свободного края ногтевой пластинки в роговые слои ногтя при любом провоцирующем воздействии (например, при травме ногтя или околоногтевых тканей). Попав в ногтевую пластинку, грибок размножается, формируя в ткани ногтя туннели, ходы и каналы. Степень поражения ногтевой пластинки зависит от химической структуры ногтя и от вирулентности грибка.
Грибок продвигается по направлению к ногтевому ложу, при этом скорость его продвижения превышает скорость роста ногтевой пластинки. Вместо того чтобы быть вытесненным за пределы ногтя здоровыми клетками, грибок достигает основания ногтя, становясь причиной патологических изменений и в ногте, и в ложе. Достигнув ногтевого ложа, грибок провоцирует специфическое воспаление в дерме, сенсибилизирует подногтевое пространство, вызывает отслоение ногтя с явлениями гиперкератоза. Воспаление охватывает и околоногтевые валики, что способствует дополнительному проникновению грибка в ноготь, в котором происходят дистрофические изменения.
Классификация онихомикоза
В современной дерматологии существуют две рабочие классификации онихомикоза, одна – с учетом морфологических изменений в ногте, другая – с учетом места возникновения патологического процесса.
Патоморфологически выделяют три разновидности онихомикоза:
- Нормотрофическая – сохраняются естественная форма и размеры ногтя. Цвет ногтевой пластинки меняется, вместо монохромного телесного появляются белесые вкрапления и линии в латеральных отделах.
- Гиперкератотическая – роговая пластинка тускнеет, преобладает деформирующий ноготь подногтевой гиперкератоз, вызывающий болевые ощущения при ходьбе.
- Атрофическая – роговая пластинка становится бурой, ноготь отслаивается от ложа с явлениями дистрофии.
По месту возникновения различают следующие формы онихомикоза:
- Поверхностная – выявляется практически неизменённая роговая пластинка ногтя опалово-белого цвета, вкрапления визуально напоминают рассыпанный по поверхности ногтя порошок.
- Дистальная – патологические изменения начинаются со свободного края ногтя.
- Латеральная – процесс затрагивает одну или две боковые поверхности.
- Проксимальная – ноготь поражается у основания лунки.
- Тотальная – поражается вся ногтевая поверхность.
- Дистально-латеральная – сочетанное инфекционное поражение ногтя, подногтевого промежутка и околоногтевого пространства.
Кроме того, в клинической практике иногда используется классификация онихомикоза по типу возбудителя, имеющая большое значение для выбора адекватной схемы терапии патологического процесса. Согласно этой классификации, выделяют дерматофитный, кандидозный и плесневый онихомикоз.
Симптомы и диагностика онихомикоза
Визуальные проявления заболевания определяются тяжестью течения патологии. При этом существуют общие клинические симптомы онихомикоза, к которым относятся обязательное поражение кожи стоп и ладоней грибком с явлениями зуда, трещинами и шелушением. Степень поражения зависит от вирулентности возбудителя и сенсибилизации кожных покровов. Кроме того, наблюдается появление белых или жёлтых пятен в роговом веществе ногтя, изменение его прозрачности и окраски. Возможно возникновение воспалительных явлений в околоногтевом пространстве, присоединение вторичной инфекции. Отмечается нарушение трофики дермы и роговой пластины ногтя, изменение консистенции, плотности и конфигурации ногтевой пластинки, образование гиперкератотического утолщения, повышение ломкости ногтя и его способности крошиться, дистрофические проявления, отделение роговой пластинки от ногтевого ложа (онихолизис) с атрофией ногтя и подногтевой дермы.
Заболевание предварительно диагностируют на основании анамнеза и клинических проявлений. Диагноз подтверждают при осмотре пораженного участка в лучах лампы Вуда (люминисцентная диагностика), конфокальной лазерной микроскопии соскобов с очага поражения на грибки, посеве исследуемого материала на питательные среды. При подозрении на онкологический процесс в околоногтевом и подногтевом пространстве проводят микробиологические и гистологические исследования. Онихомикоз дифференцируют с псориазом, красным плоским лишаём, ониходистрофиями, кератодермиями, болезнью Дарье, паронихией, экземой, фотоонихолизисом, травмами и врождённой пахионихией.
Лечение онихомикоза
Методы лечения определяются клинической разновидностью патологии. Для практикующих врачей разработана специальная программа – индекс КИОТОС, который регламентирует выбор терапии в зависимости от вида онихомикоза, распространённости процесса и степени гиперкератотических изменений. Поверхностное поражение ногтей требует только местной терапии с применением антимикотических, антибактериальных и кератолитических лаков и кремов, пластырей на основе клотримазола и миконазола.
Более глубокое поражение ногтевой пластинки с частичной отслойкой ногтя предполагает подключение системной или комбинированной терапии с использованием специальной обработки ногтя, антимикотиков группы азолов и аллиламинов внутрь, коррекцией фоновой патологии и симптоматической терапией препаратами, улучшающими микроциркуляцию крови, для гарантированной транспортировки необходимой терапевтической дозы антимикотика в очаг тлеющей инфекции.
Полное поражение ногтя грибковой инфекцией требует малоинвазивного (с помощью кератолитического пластыря) или радикального удаления роговой пластинки в сочетании с санацией ложа, послеоперационными антисептическими и антимикотическими перевязками, последующей восстанавливающей терапией желатиновыми растворами и минерально-витаминовыми комплексами. На заключительной стадии лечения показано применение физиопроцедур: УВЧ, амплипульс-терапии, диатермии и других методик. Продолжительность курса лечения определяют с учетом индекса КИОТОС. При использовании современных препаратов терапия онихомикоза достаточно эффективна, в 10% случаев возможны рецидивы, требующие индивидуального подхода к пациенту.
Профилактика онихомикоза
Выделяют первичную и вторичную профилактику заболевания. Первичная профилактика предполагает предотвращение развития онихомикоза у здоровых людей, вторичная – исключение возможности рецидива. При первичной профилактике приоритет принадлежит соблюдению правил индивидуальной гигиены, адекватному регулярному уходу за ногтями рук и ног, профилактическому использованию наружных противогрибковых средств (лаков, кремов) при посещении бассейнов, саун, бань, спортивных и тренажёрных залов, своевременному обращению к дерматологу при первых подозрениях на онихомикоз. Вторичная профилактика заключается в чётком разграничении реинфекции и рецидива, что играет решающую роль в назначении терапии. Прогноз относительно благоприятный с учётом косметических дефектов, ухудшающих качество жизни пациентов, длительности терапии и возможности рецидивов.
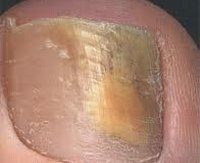
Эпидермофития ногтей — это распространенное грибковое поражение ногтей на ногах, проявляющееся появлением желтых полос или пятен, а затем диффузной желтизной всей ногтевой пластинки, ее утолщением, деформацией и повышенной ломкостью. Диагностические мероприятия при эпидермофитии ногтей включают осмотр пораженной ногтевой пластинки и микроскопию взятого с ее поверхности соскоба. Лечением заболевания занимаются дерматологи, подологи и микологи. Оно включает удаление ногтевой пластины, послеоперационную обработку и наложение на ее ложе повязок с противогрибковыми мазями и кератолитическими средствами.
МКБ-10
Общие сведения
Наряду с отрубевидным лишаем, трихофитией, фавусом, микроспорией, кокцидиомикозом и рубромикозом эпидермофития ногтей относится к грибковым заболеваниям кожи и ее придатков. Она является одним из наиболее распространенных микозов. Заболевание эпидермофитией ногтей отмечается в основном среди взрослых. Случаи ее развития у детей до 15 лет наблюдаются в дерматологии крайне редко. Среди городских жителей эта патология более распространена, чем среди сельских.

Причины
Возбудитель эпидермофития ногтей - Trichophyton mentagrophytes — может также стать причиной паховой эпидермофитии и поражения кожи ступней. Инфицирование ногтей происходит контактным путем через носки, обувь, коврики душевых и т. п. Наиболее часто заражение случается в банях, бассейнах, спортивных залах.
Симптомы эпидермофитии ногтей
Проявления эпидермофитии ногтей начинаются на свободном конце ногтя, где появляются полосы и пятна желтой окраски. Со временем они увеличиваются в размерах и распространяются на большую часть ногтевой пластинки. Если процесс сопровождается утолщением ногтя, его искривлением и повышенной ломкостью, то говорят о гипертрофическом варианте эпидермофитии ногтей. Пораженная грибком ногтевая пластинка в таком случае начинает тускнеть и крошиться, ее свободный край выглядит обкусанным, под ним наблюдается скопление роговых масс — подногтевой гиперкератоз. В других случаях может отмечаться истончение ногтевой пластинки и ее последующее отторжение — онихолитический вариант эпидермофитии ногтей.
Чаще всего грибок поражает ногтевые пластинки I и V пальцев стопы. Некоторые авторы считают, что такая локализация связана с большим травмированием при ходьбе именно ногтевых пластинок крайних пальцев. Отличительной особенностью эпидермофитии ногтей является интактность ногтей на руках. Заболевание характеризуется хроническим и длительным (10 и более лет) течением. Наиболее часто обострения отмечаются в летнее жаркое время года.
Примерно у трети пациентов эпидермофития ногтей наблюдается на фоне эпидермофитии стоп, характеризующейся красными, отечными, шелушащимися очагами на коже, в некоторых случаях — пузырьковыми высыпаниями.
Диагностика
При обнаружении желтизны и деформации ногтевых пластинок пациенту следует обратиться к дерматологу, микологу или подологу. Характерные изменения ногтей и их локализация, а также отсутствие поражения на ногтевых пластинках кистей позволят врачу сразу диагностировать эпидермофитию ногтей.
Для подтверждения грибкового генеза заболевания необходимо провести микроскопическое исследование соскоба на грибы, взятого с пораженной ногтевой пластинки. При эпидермофитии ногтей в чешуйках соскоба под микроскопом выявляются различной толщины ветвящиеся нити мицелия, периодически распадающиеся на квадратные или округлые споры.
Лечение эпидермофитии ногтей
При диагностировании эпидермофитии ногтей, как правило, принимается решение об удалении зараженной ногтевой пластинки. После хирургической операции ложе удаленного ногтя обрабатывается анилиновыми красителями (фукорцин, бриллиантовый зеленый) и фунгицидными средствами (жидкость Кастеллани или Кричевского, нитрофунгин). Накладываются повязки с мазью Вилькинсона, противогрибковыми мазями с клотримазолом, ундециленовой к-той, миконазолом, а в случае гиперкератоза — с кератолитическими препаратами.
Читайте также:

