Острый гнойный периодонтит сепсис
Обновлено: 13.05.2024
Что такое периодонтит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлов В. И., стоматолога со стажем в 17 лет.
Над статьей доктора Козлов В. И. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Периодонтит — это заболевание, вызванное бактериями, травмой или лекарственными препаратами, в результате которого происходит воспаление комплекса соединительной ткани (периодонта), расположенной между цементом зуба и зубной альвеолой. [9] [20]
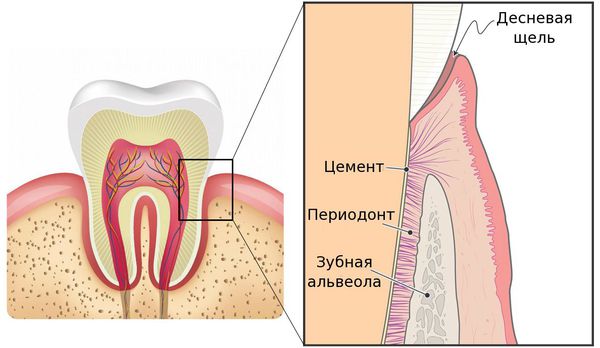
В общей структуре стоматологических заболеваний периодонтит встречается во всех возрастных группах пациентов и составляет 25–30% от общего числа обращений в стоматологические учреждения. [3]
В зависимости от причин возникновения выделяют три типа периодонтита:
- Травматический периодонтит — может развиться как при однократном сильном механическом воздействии (ушиб, удар, попадание косточки), так и при неоднократных небольших механических повреждениях (например, при постоянном откусывании нитей швеёй).
- Медикаментозный периодонтит — возникает в результате выхода сильнодействующих препаратов из корневого канала в ткани периодонта (например, когда в зубе было оставлено лекарство, а следующий приём состоялся позже, чем это было показано по инструкции безопасного периода нахождения препарата в канале). [11]
Пути инфицирования тканей периодонта:
- внутризубной — выход токсинов и бактерий через систему корневого канала после инфицирования пульпы и её некротизации в ткани периодонта;
- внезубной — переход воспаления из окружающих тканей (остеомиелит, остит, гайморит, пародонтит и т. д.).
Крайне редко возможно инфицирование тканей периодонта гематогенным (через кровь) и лимфогенными путями.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы периодонтита
Проявления заболевания напрямую зависят от его формы.
Хронические формы периодонтита в большинстве случаев протекают бессимптомно и выявляются во время рентгенологического исследования либо при обострении.
Признаки острого периодонтита и обострения его хронической формы:
- боль в зубе (причём чаще всего можно точно указать, какой именно зуб болит) — в начале заболевания боль слабо выраженная, ноющая, но позднее она становится более интенсивной, рвущей и пульсирующей;
- боль при жевании и прикосновении к зубу;
- чувство "выросшего зуба" — ощущение, что зуб стал длиннее других и первым смыкается с зубами-антагонистами;
- наличие большой кариозной полости в больном зубе или его предшествующее лечение по поводу глубокого кариеса или пульпита;
- иногда возникает отёк мягких тканей в области поражённого зуба — связано с выходом воспалительного экссудата (жидкости) из очага, находящегося в периодонте, в поднадкостничное пространство или мягкие ткани;
- открытие свищевого хода, чаще всего располагающегося на десне в проекции корня поражённого зуба (может возникнуть при обострении хронического периодонтита);
- отсутствие реакции больного зуба на холодное, горячее, сладкое или кислое;
- возможная подвижность зуба, связанная с инфильтрацией периодонта.
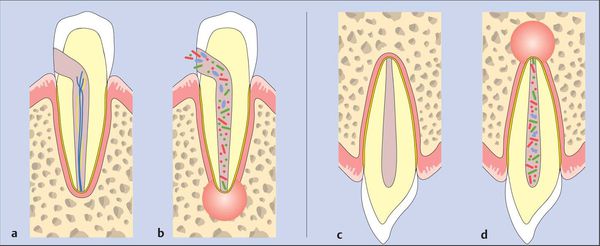
Патогенез периодонтита
Острый верхушечный периодонтит
После повреждения периодонта по одной из указанных выше причин возникает кратковременный интенсивный тканевый ответ. Этот процесс сопровождается клиническими симптомами острого периодонтита. [7]
Ответ ткани, как правило, ограничен периодонтальной связкой. Он приводит к типичным нервно-сосудистым реакциям воспаления, которые проявляются гиперемией (переполнением кровью), застоем сосудов, отёком периодонтальной связки и экстравазацией (вытеканием в ткани) нейтрофилов. Поскольку целостность кости, цемента и дентина ещё не нарушена, периапикальные изменения на этом этапе не обнаруживаются при рентгенологическом исследовании.
Если воспаление было вызвано неинфекционными раздражителями, то поражение может исчезнуть, а структура апикального периодонта восстанавливается. [13] [14]
Когда происходит инфицирование, нейтрофилы не только борются с микроорганизмами, но также выделяют лейкотриены и простагландины. Первые привлекают больше нейтрофилов и макрофагов в область поражения, а вторые активируют остеокласты — клетки, участвующие в разрушении костной ткани. Так, через несколько дней кость, окружающая периодонт, может резорбироваться (раствориться), тогда в области верхушки корня рентгенологически обнаруживается расширение периодонтальной щели. [15]
Нейтрофилы погибают в месте воспаления и высвобождают из своих гранул ферменты, которые вызывают разрушение внеклеточных матриксов и клеток. Такое "расщепление" тканей предотвращает распространение инфекции в другие части тела и обеспечивает пространство для проникновения защитных клеток.
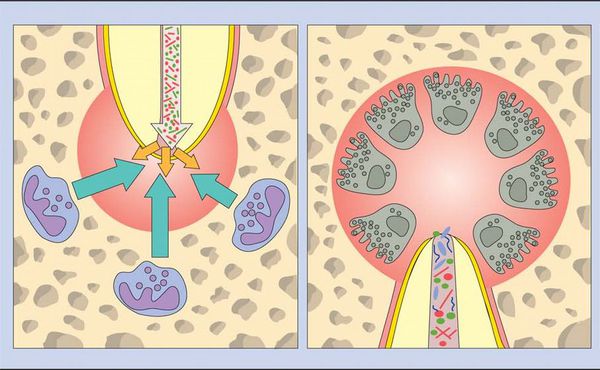
Во время острой фазы макрофаги также появляются в периодонте. Они продуцируют провоспалительные и хемотаксические (аллергические) цитокины. Эти молекулы усиливают местный сосудистый ответ, разрушение кости и деградацию внеклеточных матриц, а также могут заставить гепатоциты повысить выработку белков острой фазы.
Острый первичный периодонтит имеет несколько возможных исходов:
- самопроизвольное заживление;
- дальнейшее усиление и распространение в кости (альвеолярный абсцесс);
- выход наружу (образование свищей или синусового тракта);
- хронизация процесса. [19]
Хронический периодонтит
Длительное присутствие микробных раздражителей приводит к сдвигу в сторону макрофагов, лимфоцитов (Т-клеток) и плазматических клеток, которые инкапсулировуются в коллагеновой соединительной ткани.
Провоспалительные цитокины (клетки иммунной системы) являются мощными стимуляторами лимфоцитов. Активированные Т-клетки продуцируют множество цитокинов, которые снижают выработку провоспалительных цитокинов, что приводит к подавлению процесса разрушения кости. Напротив, полученные из Т-клеток цитокины могут одновременно усиливать выработку факторов роста соединительной ткани, что оказывает стимулирующее и пролиферативное воздействие на фибробласты и микроциркуляторное русло.
Возможность подавления деструктивного процесса объясняет отсутствие или замедленную резорбцию кости и восстановление коллагеновой соединительной ткани во время хронической фазы заболевания. Следовательно, хронические поражения могут оставаться бессимптомными в течение длительного времени без существенных изменений на рентгенограмме. [21]
В результате во время этих острых эпизодов микроорганизмы могут быть обнаружены в костной ткани, окружающей периодонт, с быстрым увеличением рентгенологических проявлений. Эта рентгенографическая картина обусловлена разрушением апикальной кости, которое происходит быстро во время острых фаз и относительно неактивно на протяжении хронического периода. Следовательно, прогрессирование заболевания не является непрерывным, а происходит прерывистыми скачками после периодов "стабильности".
Цитологические исследования показывают, что около 45% всех хронических периодонтитов эпителизированы. Когда эпителиальные клетки начинают разрастаться, они могут делать это во всех направлениях случайным образом, образуя неправильную эпителиальную массу, в которую попадают сосудистая и инфильтрированная соединительная ткань. При некоторых поражениях эпителий может врастать во вход корневого канала, образуя пломбоподобное уплотнение на апикальном отверстии.
Классификация и стадии развития периодонтита
Классификация периодонтитов главным образом отображает причину воспаления, и что именно происходит в тканях пародонта. Самой распространённой классификацией, используемой на практике, является классификация И.Г. Лукомского: [17]
- Острый верхушечный (апикальный) периодонтит:
- серозный;
- гнойный.
- Хронический верхушечный (апикальный) периодонтит:
- фиброзный;
- гранулирующий;
- гранулематозный.
- Обострение хронического периодонтита.
Также при постановке диагноза используется классификация по МКБ-10:
K04.4 Острый апикальный периодонтит пульпарного происхождения:
K04.5 Хронический апикальный периодонтит:
- апикальная или периапикальная гранулема;
- апикальный периодонтит БДУ.
K04.6 Периапикальный абсцесс с полостью:
- зубной (дентальный) абсцесс с полостью;
- дентоальвеолярный абсцесс с полостью.
K04.7 Периапикальный абсцесс без полости:
- зубной (дентальный) абсцесс БДУ;
- дентоальвеолярный абсцесс БДУ;
- периaпикальный абсцесс БДУ.
K04.8 Корневая киста:
- апикальная (периодонтальная) киста;
- периaпикaльная киста;
- остаточная корневая киста.
Осложнения периодонтита
Осложнения периодонтита зависят от причинного зуба, локализации воспалительного очага, формы и стадии заболевания. Условно можно разделить все осложнения на несколько групп. [8]
Осложнения, вызванные распространением инфекции из периодонтального очага:
- Одонтогенный периостит — распространение воспалительного процесса на надкостницу альвеолярного отростка и тела челюсти из периодонтального (одонтогенного) очага.
- Одонтогенный абсцесс — формирование ограниченного полостного гнойного очага, возникающего в результате гнойного расплавления подслизистой, подкожной, межмышечной, межфасциальной клетчатки, лимфоузлов, мышечной ткани или кости. Формирование абсцессов преимущественно происходит в околочелюстных мягких тканях.
- Одонтогенная флегмона — формирование разлитого гнойного воспаления клетчатки, расположенной под кожей, слизистой оболочкой, между мышцами и фасциями.
- Одонтогенный гайморит — формирование воспаления в гайморовой пазухе, вызванное распространением инфекции из периодонтального (одонтогенного) очага.
- Одонтогенный лимфаденит — формирование воспаления в регионарных лимфатических узлах, вызванного распространением инфекции из периодонтального (одонтогенного) очага.
- Одонтогенный остеомиелит — гнойное воспаление челюстной кости (одновременно всех её структурных компонентов) с развитием участков остеонекроза.
Осложнение, вызванное деструктивными изменениями в перерадикулярной кости:
- Вторичная адентия — потеря одного или нескольких зубов, причиной которой служит разрушение костной ткани, окружающей корень зуба, препятствующее дальнейшему функционированию такого зуба.
Осложнение, вызванное формированием свищевого хода:
- Кожные свищи — образование свищевого хода, открывающегося на поверхность кожи.
Диагностика периодонтита
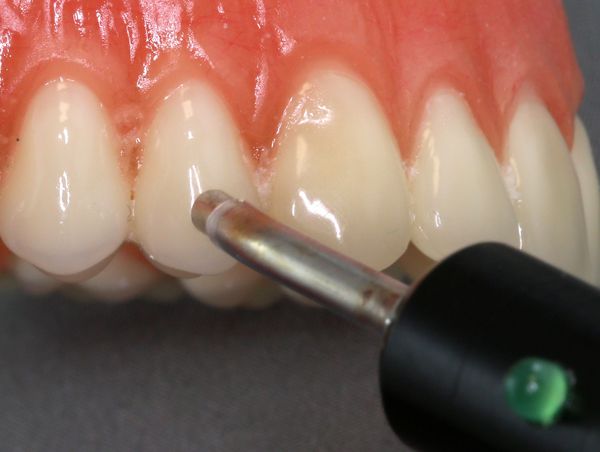
Диагностика периодонтита проводится на основании жалоб пациента, анамнеза заболевания, оценки общесоматического статуса, осмотра головы и шеи, полости рта, зуба, его перкуссии, зондирования и термопробы, электроодонтодиагностики (ЭОМ) и рентгенологического исследования. [10]
ЭОМ — это метод стоматологического исследования, основанный на определении порогового возбуждения болевых и тактильных рецепторов пульпы зуба при прохождении через неё электрического тока.
Диагностические признаки острого периодонтита:
Диагностические признаки хронического периодонтита:
Диагностические признаки обострения хронического периодонтита
Чаще всего клиническая картина соответствует острому периодонтиту, за исключением того, что всегда рентгенологически выявляются изменения в тканях периодонта, характерные для той или иной формы периодонтита. [12]
Лечение периодонтита
Лечение периодонтита направлено на устранение причин, механизмов и проявлений заболевания. Методы лечения бывают терапевтическими, хирургическими и комбинированными.
Терапевтическое лечение
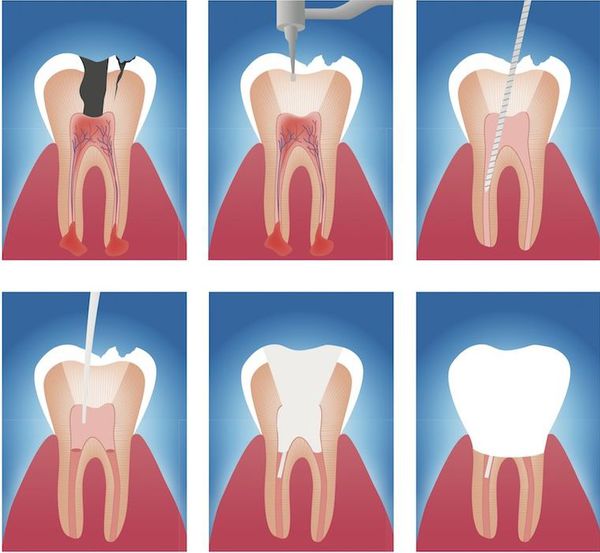
Данный метод лечения нацелен на устранение патогенной микрофлоры, находящейся в эндодонте — комплексе поражённых тканей, включающем пульпу и дентин, которые связаны между собой морфологически и функционально. Поэтому иначе такое лечение называют эндодонтическим. [16]
Этапы эндодонтического лечения:
- адекватное обезболивание;
- изоляция зуба или нескольких зубов, в которых будут проводится манипуляции, от полости рта;
- создание эндодонтического доступа (иссечение твёрдых тканей зуба или пломбировочного материала, закрывающих доступ в систему корневого канала;
- прохождение и определение длинны корневого канала (это длинна от устья до верхушки корня);
- создание корневого канала определённого диаметра и формы;
- введение в корневой канал лекарственных препаратов;
- пломбирование корневого канала;
- восстановление анатомии и функции зуба с помощью пломбировочного материала или ортопедической конструкции.
Хирургическое лечение
К оперативному лечению прибегают только в случаях неэффективности или невозможности терапевтического лечения.
К хирургическим методам лечения относятся:
- удаление части корня зуба (резекция) — позволяет сохранить зуб, даже если у верхушки корня присуствовала киста;
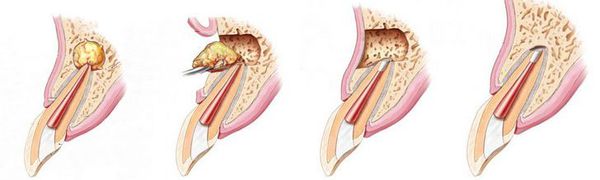
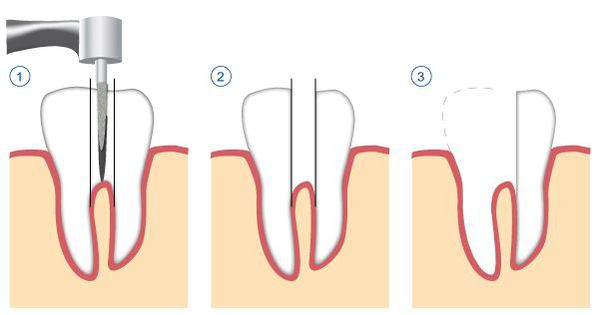
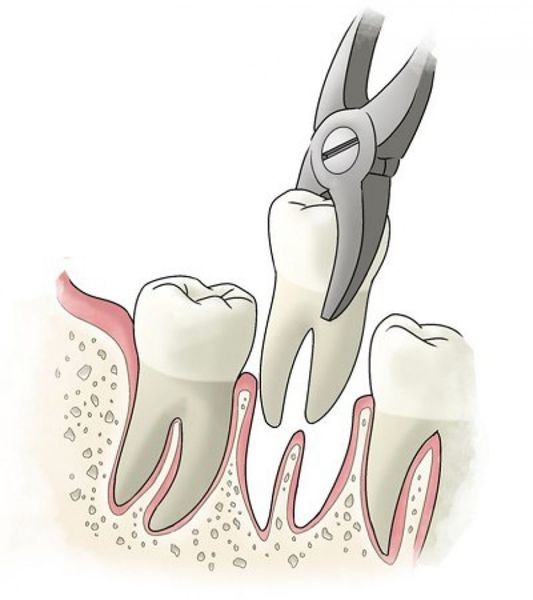
- удаление зуба целиком, с последующим замещением утраченного зуба.
Прогноз. Профилактика
Течение и прогноз периодонтита, безусловно, зависят от своевременности обращения к стоматологу и качества проведенного им лечения. При эффективном лечении каналов происходит восстановление участка разрушенной кости, и зуб сохраняет свои функциональные свойства. При несвоевременном обращении пациента или безуспешном лечении высока вероятность потери зуба, а осложнения хронического периодонтита могут представлять серьёзную угрозу здоровью и жизни.
Для профилактики периодонтита необходимо тщательно ухаживать за полостью рта, регулярно проводить осмотры у врача-стоматолога и своевременно лечить одонтогенные очаги инфекции, такие как кариес и пульпит. [2] [5] [6]
Содержание статьи
- Симптомы периодонтита
- Диагностика
- Причины возникновения
- Классификация периодонтитов
- Острый периодонтит
- Хроническая форма заболевания
- Типы хронических периодонтитов
- Методы лечения
- Прогноз лечения периодонтита
Симптомы периодонтита
Несмотря на то, что специалисты выделяют несколько типов и стадий периодонтита, существует ряд симптомов, наличие которых с большой долей вероятности говорит о развитии данного заболевания.
Клинические проявления периодонтита:
- боли при периодонтите;
- слабость;
- увеличение лимфоузлов;
- температура может повыситься на 1 — 2 градуса;
- подвижность зуба;
- пораженные зубы часто меняют цвет.
Практически все жалобы при периодонтите связаны с возникновением болевых ощущений, однако к врачу пациенты зачастую обращаются только с очень сильной болью, когда болезнь находится в развитой стадии.
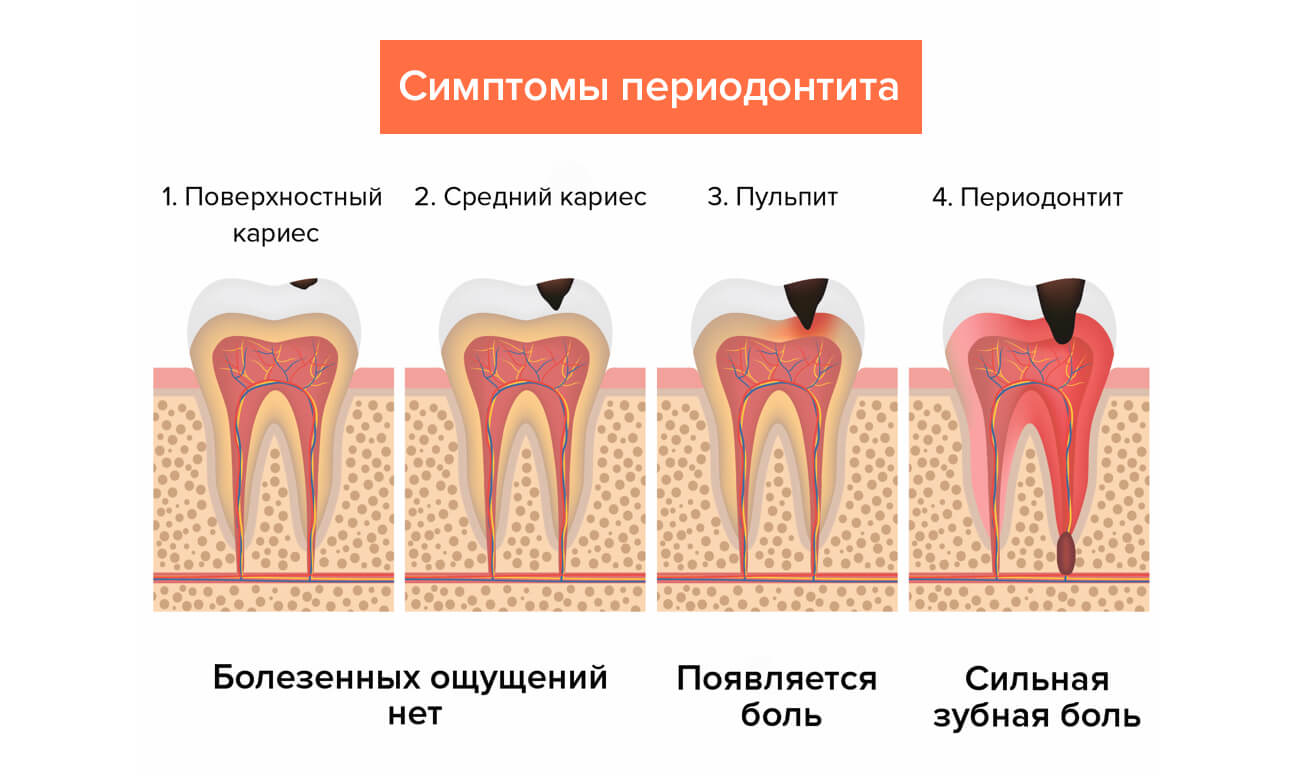
Диагностика
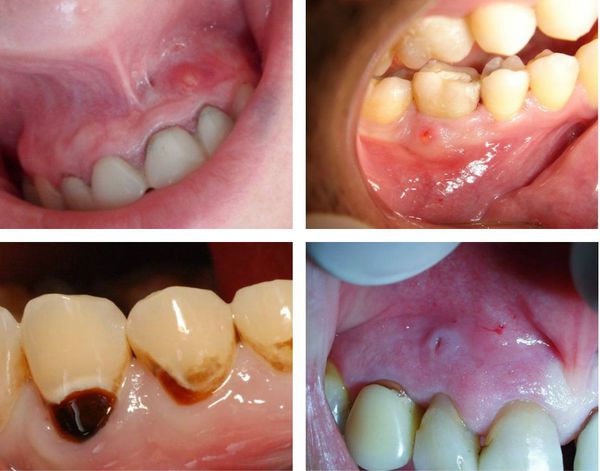
Практически все методы диагностики периодонтита связаны с рентгенологическим исследованием, поскольку визуально определить заболевание довольно сложно. Самые явные признаки:
- изменение цвета зуба;
- наличие кариозных полостей;
- свищ при периодонтите;
- гной при периодонтите (гнойные выделения из десны в том месте, где располагается верхушка корня).
Как бы то ни было, точно диагностировать стадию периодонтита можно только с помощью рентгена: это имеет решающее значение, поскольку план лечения составляется в зависимости от типа заболевания.
Причины возникновения
Осложнение заболеваний полости рта
Как следствие недолеченного гингивита, пародонтоза, кисты корня зуба и пульпита.
Инфекция
Бактерии проникают в десну с кровотоком при воспалительных заболеваниях носоглотки и верхних дыхательных путей (ангина, гайморит и др.).
Глубокий кариес
Как правило, ведет к возникновению гранулезной или фиброзной формы периодонтита из-за продуктов распада, ежедневно скапливающихся в зубных каналах сильно разрушенных зубов.
Ошибки стоматолога
Некачественно проведенное лечение каналов зуба, когда там случайно остаются фрагменты стоматологического инструментария и т.п.
Травматизм
Вредная привычка постоянно давить на зуб шариковой ручкой, курительной трубкой или пломба, которая стоит слишком высоко и травмирует периодонт, также могут спровоцировать периодонтит неинфекционного характера.
Профессиональный фактор
При таких профессиях, как духовой музыкант или портной, паталогическое давление на зуб происходит на регулярной основе: в первом случае при игре на инструменте, а во втором – из-за привычки откусывать нитку зубами вместо того, чтобы отрезать ножницами.
В группе риска также находятся пациенты со сниженным иммунитетом и хроническими заболеваниями эндокринной системы.
Классификация периодонтитов
Считается, что основная причина периодонтита — это осложнения при кариесе (пульпите), когда воспалительный процесс переходит на верхушку корня и возникает периодонтит корня зуба. Это действительно одна из самых распространенных причин, однако так происходит далеко не всегда.
Классификация периодонтитов по причине возникновения
| Вид периодонтита | Цена за установку одного импланта |
| Инфекционный | Самый распространенный тип заболевания, когда возникает цепочка кариес — пульпит — периодонтит. Появляется как после первичного, так и после вторичного кариеса. Визуально бывает трудно обнаружить (особенно периодонтит под коронкой или под пломбой). |
| Медикаментозный | Периодонтит после лечения зуба. Возникает при попадании в периодонт сильнодействующих или ядовитых препаратов (мышьяка, формалина, фосфат-цемента и так далее). Часто может быть следствием проявления аллергии на некоторые медикаменты. |
| Травматический | Его причина — механические повреждения, в том числе из-за неправильно установленной пломбы. Может переходить в инфекционный. |
Острый периодонтит
Быстрое развитие заболевания (буквально за 48 — 72 часа). Зуб может менять цвет и стать подвижным, часто наблюдается припухлость десны, нестерпимая боль. Довольно сложно обнаружить острый периодонтит на рентгеновском снимке, так как кость в области поражения еще не начала разрушаться. На рентгене можно заметить увеличенную периодонтальную щель.
Стадии периодонтита (острого)
- 1 стадия. Боль, повышенная чувствительность.
- 2 стадия. Обострение периодонтита. Выраженный воспалительный процесс, возникновение подвижности, возможно появление свищей и гнойных выделений.
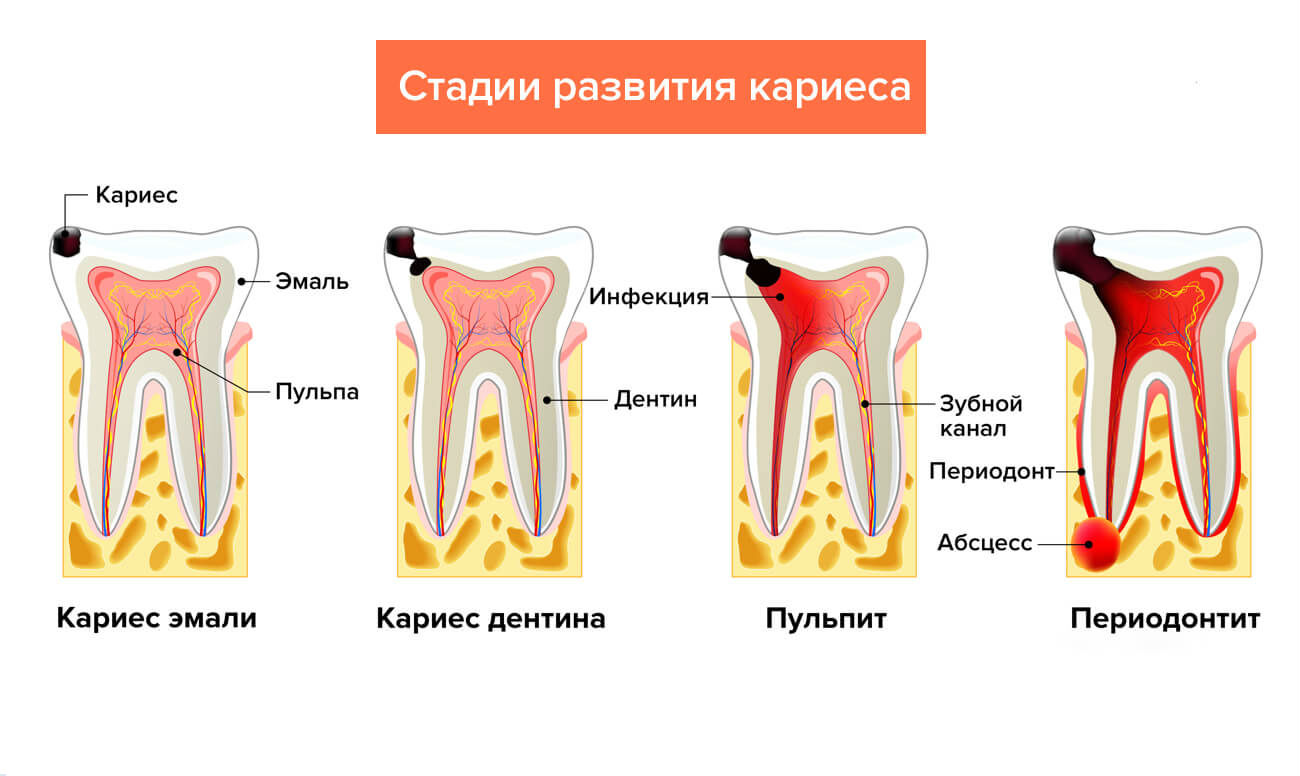
Хроническая форма заболевания
Хронические формы периодонтита протекают гораздо медленнее и отчасти бессимптомно. Нередко возникает при кариесе, под пломбой или коронкой, поэтому визуально обнаружить болезнь бывает довольно непросто. Иногда на поверхности слизистой наблюдается свищ при периодонтите хронического типа. Тем не менее, болезнь хорошо диагностируется с помощью рентгена. Кроме того, хронический периодонтит в стадии обострения вызывает боль, а также ощущение, будто зуб разрывает изнутри.
Типы хронических периодонтитов
| Тип периодонтита | Описание |
| Хронический фиброзный периодонтит | Характеризуется разрастанием фиброзной ткани. Такой периодонтит на рентгене можно обнаружить благодаря расширенной периодонтальной щели. Данная форма легче остальных поддается лечению. |
| Хронический гранулирующий периодонтит | Быстро разрушает кость под апикальной частью корня. Данный вид периодонтита в стадии обострения характеризуется отеком слизистой, гнойными выделениями (периодонтит со свищем). Зуб часто подвижен. На рентгенограмме периодонтит гранулирующего типа часто напоминает пламя свечи. |
| Хронический гранулематозный периодонтит | На рентгене область под верхушкой корня похожа на большое округлое пятно. Это не что иное, как гранулема. Периодонтит данного типа отличается появлением гнойных образований — гранулемы или кисты, причем в особо тяжелых случаях диаметр кисты может превышать 3 сантиметра. |
Методы лечения
Алгоритмы лечения периодонтита рознятся, в зависимости от того, какая форма заболевания – острая или хроническая.
Этапы лечения острого периодонтита
- Расширение корневого канала.
- Удаление пораженных тканей.
- Обработка антисептиком.
- Наложение пародонтальной повязки.
- Антибиотикотерапия.
- Ревизия каналов через 3 дня и установка временной пломбы.
- Контрольный рентген-снимок через 2 месяца и установка постоянной пломбы.
Лечение хронического периодонтита
- Акцент на дренирование каналов.
- Эндодонтическая обработка корневых каналов.
- Импрегнационные методы (обработка каналов раствором солей серебра).
- Удаление зуба в случае неэффективности терапии.
Профилактика заболевания – в самый конец
- Соблюдение гигиенического режима: двукратная чистка зубов в течение дня, применение ополаскивателя и флосса.
- Сбалансированное питание: минимум углеводов и максимум свежих овощей и фруктов.
- Регулярный самостоятельный массаж десен при помощи пальца.
- Плановая консультация у стоматолога с периодичностью один раз в 6 месяцев.
Прогноз лечения периодонтита
В стоматологии периодонтит считается весьма непростым для лечения заболеванием, особенно его запущенные хронические формы. Если при легких формах достаточно провести депульпацию зуба и удалить пораженные ткани, то для лечения тяжелых форм необходимо осуществить ряд более сложных манипуляций. При острой форме врач, как правило, вскрывает тело зуба, очищает каналы и оставляет их открытыми для выхода скопившегося гноя. Затем пациенту назначаются антибиотики при периодонтите, а также препараты для полоскания полости рта.
Реабилитация при гранулирующем и гранулематозном типе занимает более длительное время (до 2 — 3 месяцев). Связано это с тем, что воспаление и поражения кости нейтрализуются с помощью специальных медикаментов на основе гидроксида кальция, эффективность которых проявляется только после долгого применения.
К сожалению, консервативное лечение периодонтита невозможно, если есть кисты и гранулемы. Здесь спасут только инвазивные вмешательства, в частности, удаление апикальной части корня зуба вместе с образованиями. Помните, что осложнения периодонтита лечатся гораздо дольше (и дороже): не запускайте свои проблемы и вовремя обращайтесь к врачу.

За удержание зуба в челюсти и направление жевательной нагрузки на кость отвечает комплекс тканей — периодонт. Воспаление этого участка полости рта и откладывание визита к стоматологу чреваты потерей зуба! Как распознать заболевание на ранних стадиях и чем отличается острый периодонтит от других форм патологии, читайте в статье Startsmile.
Содержание статьи
Патогенез острого периодонтита
Острый периодонтит — воспаление околозубных тканей — возникает по двум причинам: инфекционное заражение и механическое повреждение.
Источники инфекции:
- запущенный кариес, перешедший в пульпит — болезнетворные бактерии постепенно разрушают дентин, пульпу и добираются до периодонта;
- пародонтит — инфекция попадает в ткани через десневые карманы;
- грипп, ангина — инфекционное заражение происходит через кровь и лимфу.
Источники травм:
- повреждения, полученные во время лечения — перфорация корня, сколы по вине стоматолога;
- переломы и ушибы зуба вследствие неосторожности пациента.
В отдельную группу выносят предрасполагающие факторы, которые могут спровоцировать ускоренное развитие периодонтита при наличии источника инфекции или травмы: аллергические реакции, переохлаждение, сниженный иммунитет, гиповитаминоз.
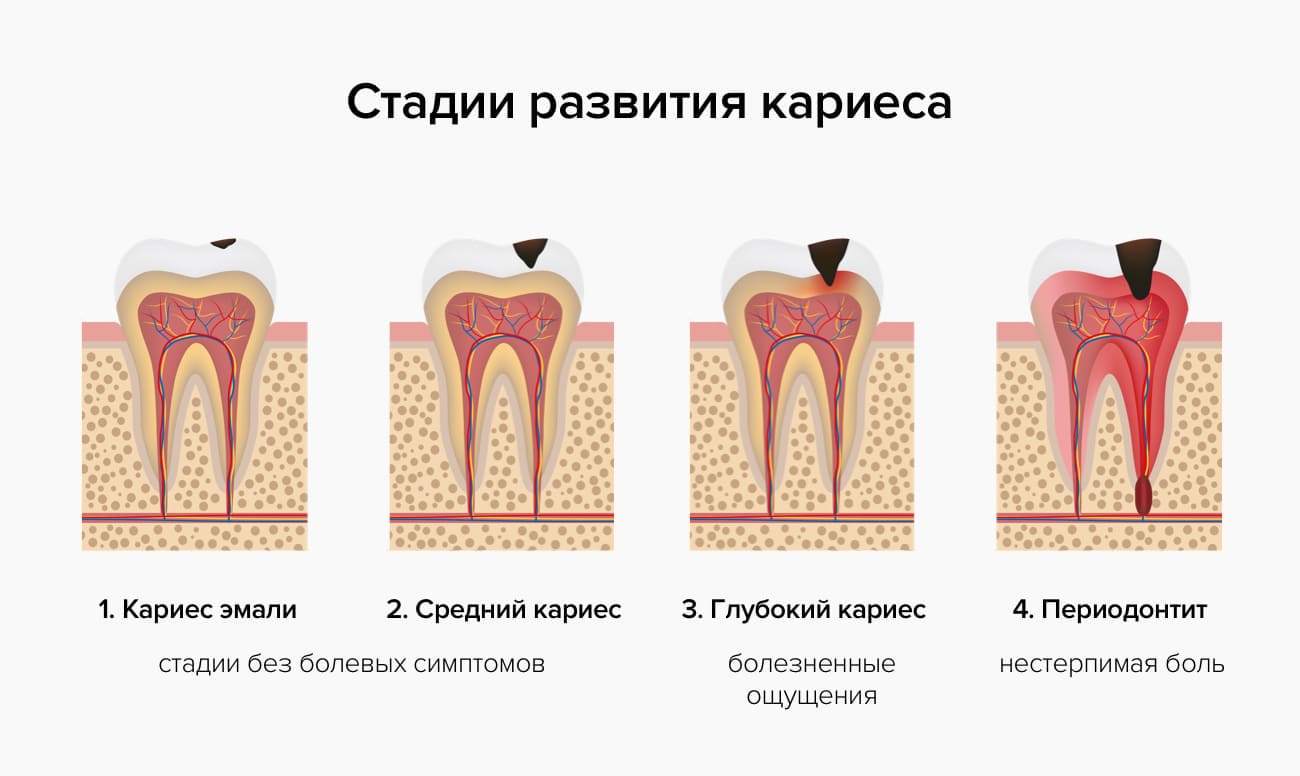
Стадии и формы острого периодонтита
Острый периодонтит принято разделять на несколько групп.
По расположению:
- острый апикальный, или верхушечный, периодонтит — поражение тканей в области соединения канала зуба с корнем, при несвоевременном лечении прослеживается переход острого периодонтита в периапикальный абсцесс, то есть образование гноя в верхушечной части корня;
- краевой периодонтит — воспалительный процесс в области десневого края.
По причине развития:
- острый травматический периодонтит — вызван получением механической травмы, например ушиб, скол или порез;
- острый медикаментозный периодонтит — появляется как аллергическая реакция организма на постоянный контакт с сильными медикаментами;
- острый инфекционный периодонтит — формируется при наличии в организме грибков и инфекций.
По стадии протекания:
- острый серозный периодонтит — начальная форма: воспаление сосредоточено вокруг околокорневых тканей, боль возникает только при надавливании на зуб, внешне заболевание не проявляется;
- острый гнойный периодонтит — следующая стадия: характеризуется появлением гноя в надкостнице, отеком десны и подвижностью зубов;
- острый хронический периодонтит — если заболевание было упущено на предыдущей стадии, патология переходит в хроническую форму, при которой гнойник прорывается и выходит за пределы десны,
- болезненные ощущения при этом уменьшаются или проходят совсем.
Отсутствие сильных болей в хронической стадии острого периодонтита не означает выздоровление или уменьшение воспаления — дискомфорт исчезает благодаря выходу гноя из тканей. Но заболевание продолжает развиваться и без лечения влечет за собой такие осложнения, как потеря зуба, поражение кости челюсти, кисты и даже сепсис, то есть попадание гноя в кровоток.
Симптомы острого периодонтита
Острая форма всегда протекает с ярко выраженными симптомами. На начальном этапе воспаления заболевание характеризуется болью в зубе при смыкании челюстей, ощущением удлинения или расширения зуба, потемнением десен — ткани приобретают синеватый оттенок и набухают, как при повышенном притоке крови.
Если пациент не обратился к врачу для лечения острого периодонтита, наступает следующая стадия: просматривается отек зубного корня, увеличение лимфатических узлов за ушами, небольшая подвижность зуба, опухание десны и даже щеки. Это происходит из-за нагноения в области корня. При остром гнойном периодонтите больной жалуется на пульсирующую ноющую боль, которая длится постоянно и усиливается в ночное время. Пациент страдает от бессонницы и повышенной температуры.
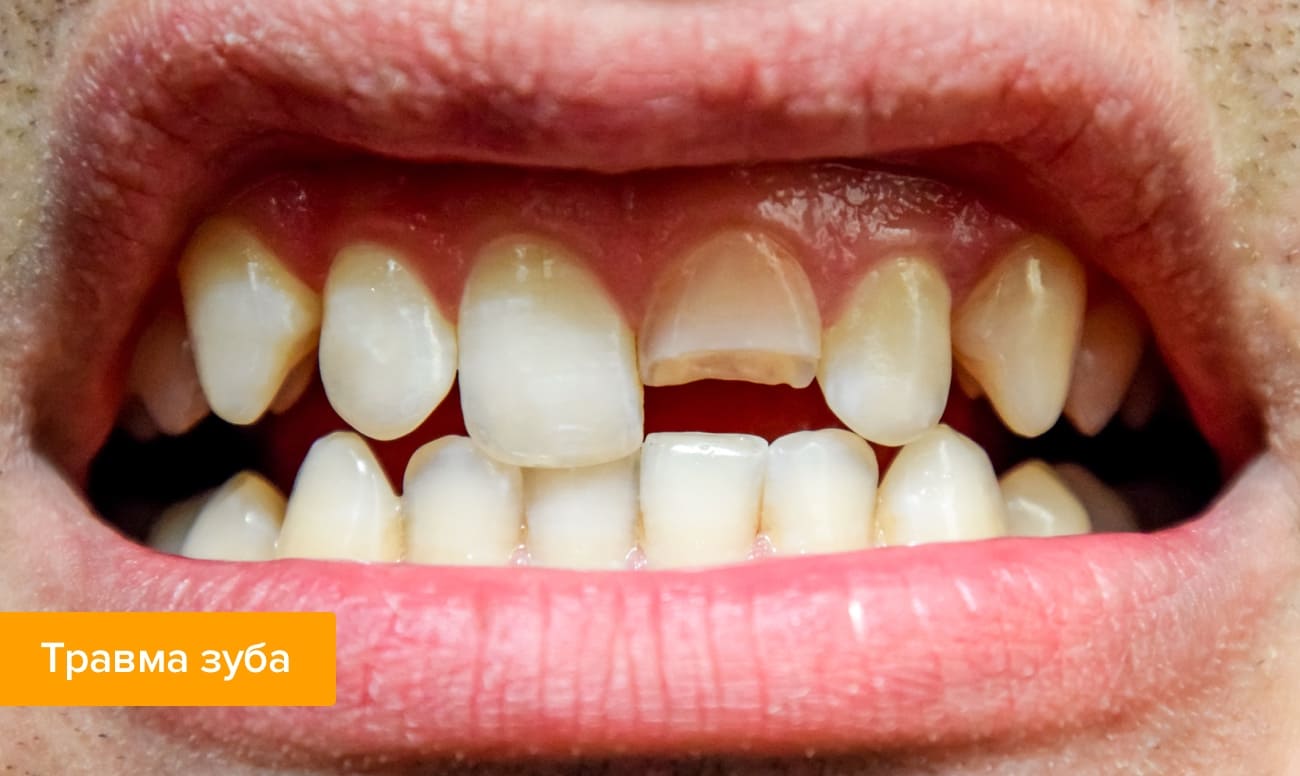
Дифференциальная диагностика острого периодонтита
Стоматолог начинает с визуального осмотра полости рта, анализирует жалобы пациента и ставит предварительный диагноз. Инструментальное обследование включает воздействие температурами и электрическим током на зуб для определения степени возбудимости пульпы. При остром периодонтите, как правило, обнаруживается некроз — полная гибель пульпы.
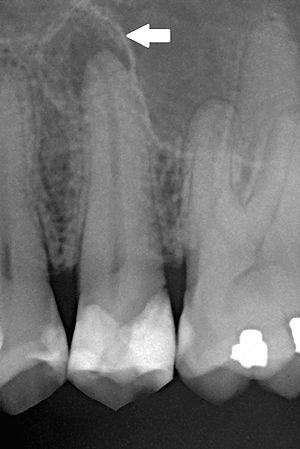
Обязательный пункт диагностики — рентгенография. Рентген помогает поставить более точный диагноз, особенно когда клинические проявления слабо выражены, например, при хроническом периодонтите. На снимке четко видна область воспаления — затемненный участок у верхушки корня. По состоянию тканей периодонта, надкостницы, каналов и самих зубов врач определит форму и причину заболевания.
Основная сложность при постановке диагноза — отличить острый периодонтит от других заболеваний со схожими симптомами. При остеомиелите боль распространяется на несколько зубов и сопровождается лихорадочным ознобом. Пародонтит отличается кровотечением десен и широкими костными карманами на рентгеновском снимке. Глубокий кариес характеризуется реакцией пульпы на электрический ток при электроодонтометрии.
Чаще всего острый периодонтит путают с пульпитом. В приведенной ниже таблице обозначены основные отличия.
| Периодонтит | Пульпит | Симптомы |
| Болезненные ощущения возникают при надкусывании, надавливании и жевании в одном конкретном зубе | Боль распространяется на группу соседних зубов и возникает только как реакция на горячее и холодное | Боль |
| Коронка приобретает сероватый оттенок, десна — темный синеватый цвет | Цвет зубов и десен не меняется | Цвет зубов и десен |
| Четкое затемнение верхнего участка корня, истончение костной ткани, расслоение тканей периодонта | Затемненные участки воспаления видны только внутри зуба. Костная ткань и корни не поражены | Признаки на рентгенографическом снимке |
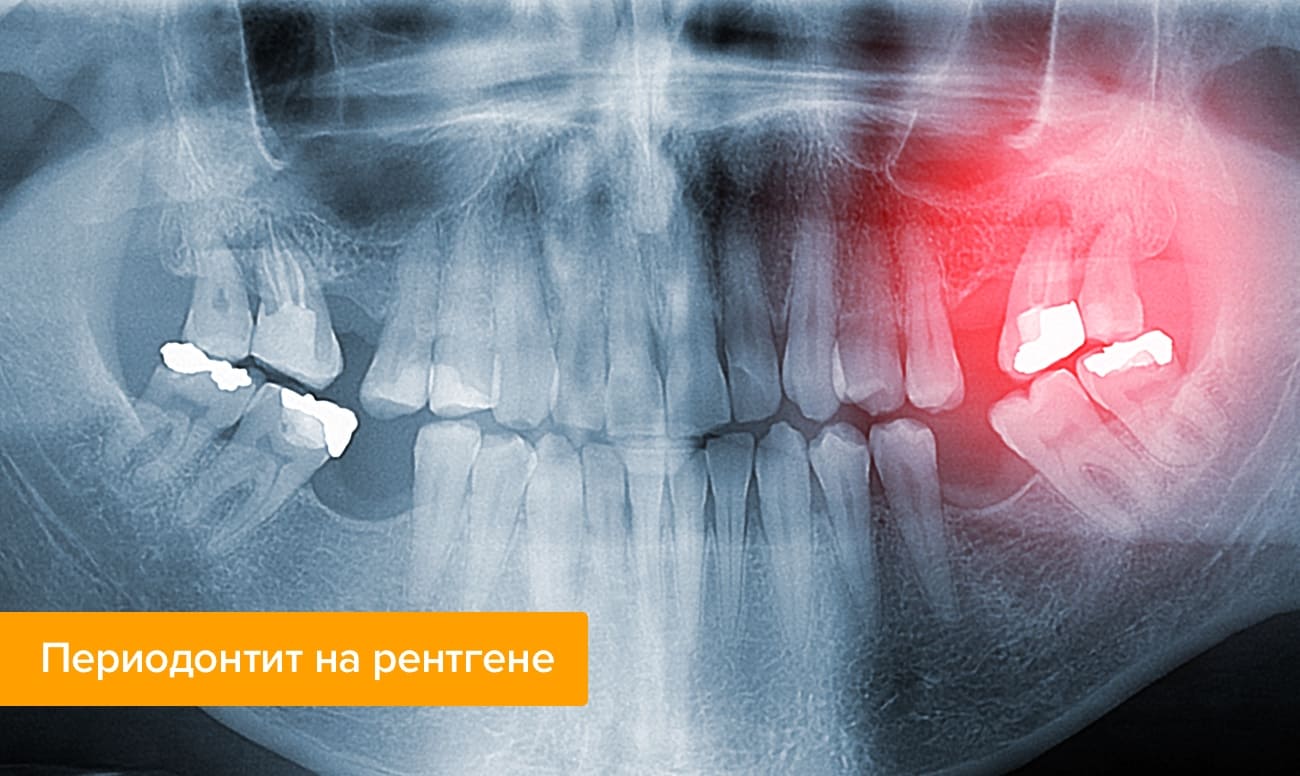
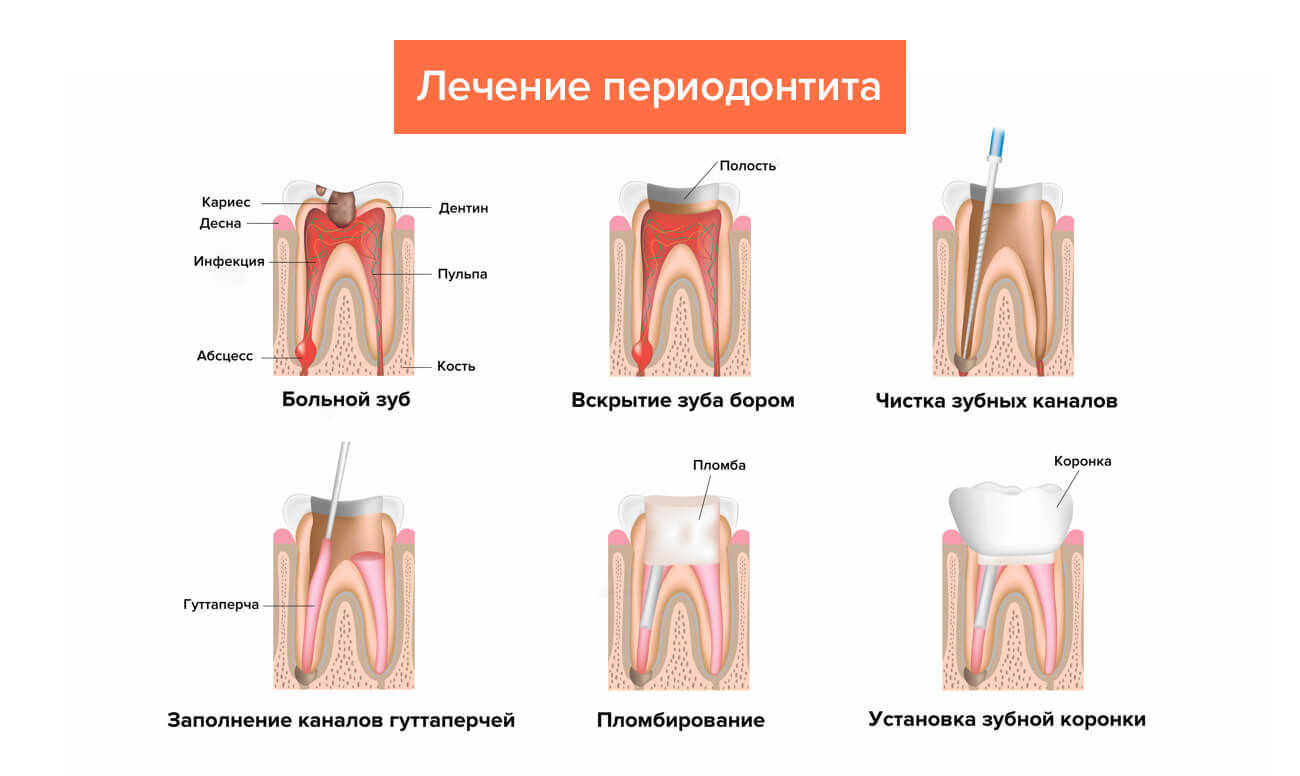
Методы лечения острого периодонтита зуба
При любом заболевании стоматологи стремятся сохранить зуб, если это возможно. Лечение острой формы периодонтита позволяет использовать консервативные методики и избежать удаления зуба. Как лечат периодонтит в целом читайте в отдельной статье.
В первую очередь врач вскрывает каналы зуба для удаления гноя и отмершей пульпы. Если гнойник перешел в абсцесс, каналы промывают и устанавливают дренаж. После откачивания гноя полость промывают повторно и только после этого запломбировывают.
После снятия воспаления и устранения инфекции пациенту назначают антибиотики, противоаллергенные и обезболивающие препараты, а для восстановления функциональных возможностей зуба — физиотерапевтические процедуры.
Лечение острого медикаментозного периодонтита заключается в выведении из организма токсичного вещества. Лечение острого гнойного периодонтита направлено на очищение тканей от гноя с обработкой всей полости рта. При лечении верхушечного, или апикального, острого периодонтита пациенту рекомендуется укрепляющая терапия.
Необратимые повреждения, сложная канальная система и запущенный острый хронический периодонтит лечению, как правило, не подлежат — консервативные методы не дадут результата. В этом случае врачи обращаются к хирургическому лечению, которое включает три варианта.
- Гемисекция — удаление только части зуба с одним корнем, заполнение канала костным материалом и установка коронки. Применяется при повреждении одного из корней, кисте или кариесе корня.
- Резекция — часть кости с кистой или гнойником удаляется, полость обрабатывается противовоспалительными средствами и заполняется костным материалом, рана ушивается.
- Удаление зуба — используется в тех случаях, когда зуб невозможно спасти.
Не допустить воспаления и поражения тканей периодонта помогут простые правила:
- Тщательный уход за полостью рта, использование зубной нити и правильной зубной щетки.
- Питание, включающее свежие овощи, фрукты, мясо, прием витаминов по назначению специалиста.
- Регулярное посещение стоматолога для профилактических осмотров.
Своевременное обращение к врачу — залог вашего здоровья. Острая форма периодонтита на ранней стадии успешно лечится всего за несколько визитов. Запущенная стадия требует больше времени и средств, но грамотный специалист сможет избавить вас и от этого недуга. А вот хронический периодонтит, оставленный без внимания, может привести к потере зуба и осложнениям. Лучшее решение — не заниматься самолечением, а при первых симптомах обратиться к врачу.
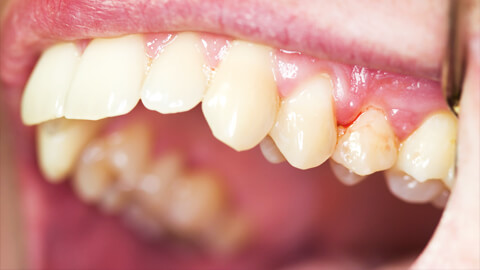
Гнойный периодонтит – острое воспалительное заболевание околозубных соединительных тканей в ротовой полости, которое характеризуется скоплением гнойного экссудата в апикальной части корня зуба. Воспаление этих тканей вызывает болезненные симптомы, и без своевременного лечения заболевание приводит к потере зубов, интоксикации организма и даже заражению крови.
Если вовремя не обратиться к врачу, могут развиться такие осложнения, как флегмона челюстно-лицевой области, а также остеомиелит челюсти. Патогенные микроорганизмы из периодонта при попадании в кровяное русло, мгновенно разносятся по организму, формируя очаги воспаления в других органах и тканях, что чревато развитием септических осложнений.
Симптомы и причины заболевания
Фактически гнойный периодонтит представляет собой осложненную форму серозного периодонтита, которому предшествует длительный кариозный процесс. При появлении даже одного симптома болезни необходимо срочно прийти на прием к стоматологу.
Заболевание характеризуют следующие признаки:
- сильно опухшие десны,
- зуб подвижен,
- цвет зубной эмали изменен.
Среди сопутствующих симптомов можно назвать общую слабость и сонливость, мигрень, отек лица со стороны больного зуба, увеличение лимфоузлов, повышение температуры тела.
Также заболевание сопровождается резкой пульсирующей болью, усиливающейся в момент принятия пищи (то есть при жевании и накусывании). Боль не имеет точной локализации и отдает в висок, в ушные раковины, в область глаз. Усиливается болевой синдром в положении лежа и при соприкосновении с горячей или холодной пищей.
Существует три основных причины развития гнойного периодонтита:
- Инфекционная - самая распространенная причина. Развитие заболевания происходит из-за размножения болезнетворных бактерий в полости рта. Особенно быстро идет их размножение при невылеченном кариесе, пульпите и гингивите.
- Медикаментозная, вызвана врачебной ошибкой при неправильном подборе медикаментов во время стоматологических манипуляций и проведения лечения больных зубов.
- Следствие травмы, вызванной попаданием в трещину между зубами какого-либо острого или твердого предмета. В некоторых случаях возникает из-за удара, который пришелся на зуб, или от сильного давления на него.
В редких случаях болезнь развивается из-за неправильного прикуса, но это, скорее, исключение из правил. В основном к заболеванию приводят именно перечисленные выше причины.
Диагностика и лечение
Диагностика заболевания начинается с опроса пациента о ранее проведенном стоматологическом лечении, характере боли и общем самочувствии.
Чтобы установить точный диагноз и определить заболевание, применяется рентген-диагностика. На снимке гнойный периодонтит визуализируется белым пятном в полости зуба, которое заполняет всю лунку. Возможно также образование кисты или гранулемы, поэтому при наличии этих элементов на снимке будет видно уплотнение овальной или круглой формы, в зависимости от типа новообразования.
Альтернативный способ диагностики – электроодонтометрия. Он позволяет диагностировать болезнь с помощью тока. В случае подачи определенного количества электричества в норме зуб не должен на него реагировать. В случае, если зуб все-таки дает ответную реакцию, это свидетельствует о наличии периодонтита.
Лечение гнойного периодонтита
Лечение включает в себя два основных этапа: полное очищение зуба от инфекции и последующее его восстановление. Все действия выполняются под местной анестезией.
Для лечения гнойного периодонтита врач проделывает ряд манипуляций:
- Удаляет старую пломбу.
- Тщательно очищает корневые каналы от гнойных выделений.
- Готовит место под новую пломбу.
- Производит медикаментозную обработку зубных каналов.
- Осуществляет пломбирование подготовленной полости.
Перед этапом пломбирования пациенту назначают курс антибиотиков и полосканий, чтобы избавиться от воспаления. После того, как воспаление будет полностью вылечено, врач завершает лечение установкой пломбы и дает пациенту дополнительные рекомендации по уходу за зубами и десенными тканями.
Реабилитационный период и профилактика
При своевременном стоматологическом вмешательстве у пациента есть большие шансы полностью сохранить функциональность зуба. В запущенных случаях пациенту будет предложено удалить поврежденный зуб, чтобы заменить его на протез, поскольку такие зубы не подлежат уже лечению.
После проведения операции, врачом могут назначаться антибиотики и лечебные полоскания - это помогает быстрее заживить поврежденные и инфицированные ткани. В послеоперационный период необходимо строго придерживаться диеты и не употреблять твердые, острые, соленые и сладкие продукты
Профилактика заболевания, как и для любых других стоматологических проблем, заключается в обязательном соблюдении гигиены полости рта. Важно также проводить своевременное лечение зубов и десен, проходить раз в полгода регулярный осмотр у стоматолога.
2019 © Хорошая стоматология — сеть стоматологических клиник.
Стоматологические услуги около м. Верхние Лихоборы, м. Митино, м. Тушинская, м. Речной вокзал, м. Отрадное, м. Щелковская
Данная страница носит информационно-справочный характер и не является публичной офертой.
Читайте также:

