От стафилококка может быть узловая эритема
Обновлено: 25.04.2024
Что такое многоформная экссудативная эритема (МЭЭ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Фоминых С.Ю., дерматолога со стажем в 23 года.
Над статьей доктора Фоминых С.Ю. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Многоформная экссудативная эритема (МЭЭ) — это острое аллергическое заболевание, при котором на коже и слизистых оболочках появляются различные по виду высыпания — пятнистые, папулёзные и пузырные.
МЭЭ обычно болеют люди молодого и среднего возраста. У пациентов мужского пола это заболевание встречается несколько чаще, чем у женщин.
Известны две основные разновидности МЭЭ:
- инфекционно-аллергическая (идиопатическая или истинная) — составляет около 80 % всех случаев МЭЭ и является следствием аллергической реакции на хронический очаг инфекции в организме;
- токсико-аллергическая — развивается, как правило, на фоне применения некоторых лекарственных средств, таких как амидопирин, барбитураты, сульфаниламиды и тетрациклины [7] .
Для инфекционно-аллергической МЭЭ характерна весенне-осенняя сезонность. Одного очага хронической инфекции недостаточно, чтобы данное заболевание развилось или обострилось. Для этого необходимо определённое сочетание триггерных, т. е. провоцирующих факторов, например:
- иммунодефицит (обратимый, преходящий, циклический);
- переохлаждение;
- ультрафиолетовое облучение;
- некоторые консерванты в составе пищевых продуктов (бензоаты, формальдегид и т. д.);
- психоэмоциональный стресс;
- патология пищеварительного тракта (хронический гастрит, дисбактериоз);
- аутоиммунные заболевания и онкопатология; , ангина и другие заболевания.
Не исключается и наличие наследственной предрасположенности к ММЭ.
Причиной инфекционно-аллергической МЭЭ, которая приводит к развитию болезни, чаще всего является герпесвирус человека, вирус Эпштейна — Барр, цитомегаловирус, а также возбудители вирусных гепатитов, микобактерии, микоплазменная, стрептококковая и грибковые инфекции, паразиты. Наиболее распространённый вид инфекционно-аллергической МЭЭ — герпес-ассоциированная МЭЭ [4] [12] [13] .
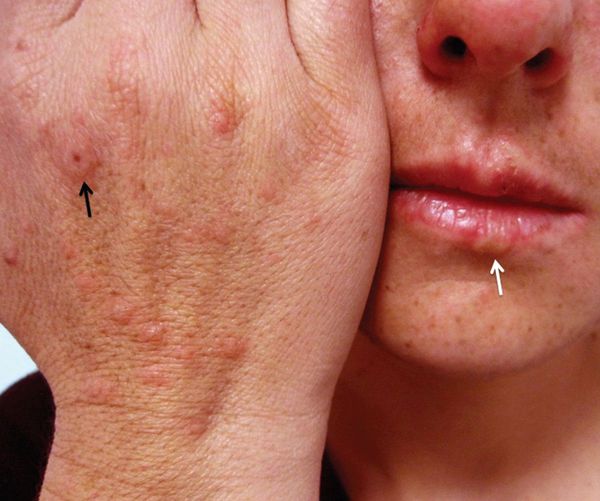
Считается, что герпесвирусная инфекция [1] [2] [5] становится причиной подавляющего большинства случаев МЭЭ. Чаще всего обнаруживается связь с вирусом простого герпеса первого типа [8] [10] [11] , реже — второго.
В пользу инфекционно-аллергической формы МЭЭ свидетельствует наличие продромального периода (предшествующего болезни), склонности к сезонности высыпаний и хроническое рецидивирующее течение.
Эксперты ВОЗ отмечают, что рост заболеваемости простым герпесом в настоящий момент заставляет рассматривать его в числе первоочередных проблем, наряду с ВИЧ-инфекцией и гриппом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы многоформной экссудативной эритемы
Для инфекционно-аллергической МЭЭ, включая герпес-ассоциированную [13] , характерно острое начало заболевания. Оно может проявляться повышением температуры, общей слабостью, ломотой в теле, головной болью, болезненными ощущениями в горле и другими симптомами.
Нередко за несколько дней до обострения МЭЭ у пациентов активируется герпетическая инфекция — проявляется герпес на губах или возникает рецидив генитального герпеса [8] .
Высыпания, характерные для МЭЭ, обычно начинают появляться через 1-2 дня после начала продромальных явлений. При этом общие симптомы обычно идут на спад.
Локализация сыпи весьма разнообразна. Она может появиться как на коже, так и на слизистых оболочках.
Кожные проявления
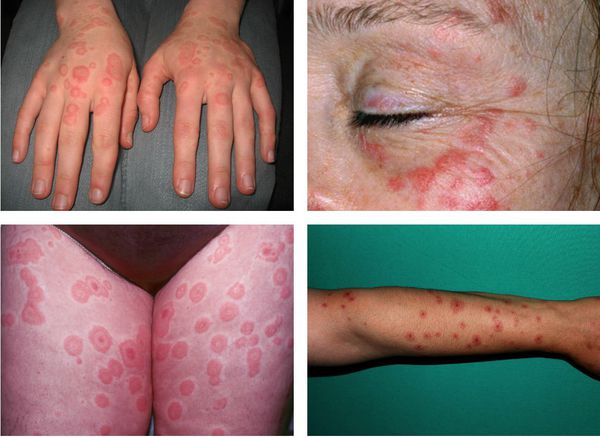
На коже обычно отмечаются чётко очерченные округлые красно-розовые пятна и плоские отёчные папулы, которые увеличиваются в размерах от 2-3 мм до 3 см в диаметре. При инфекционно-аллергической форме пятна обычно несколько мельче и не склонны к слиянию. Они могут доставлять зуд и жжение.
Преимущественная локализация высыпаний — на разгибательной стороне рук и ног, тыльной стороне стоп и кистей, на лице и в области гениталий. В основном они располагаются на теле симметрично, часто группами в виде дуг, гирлянд.
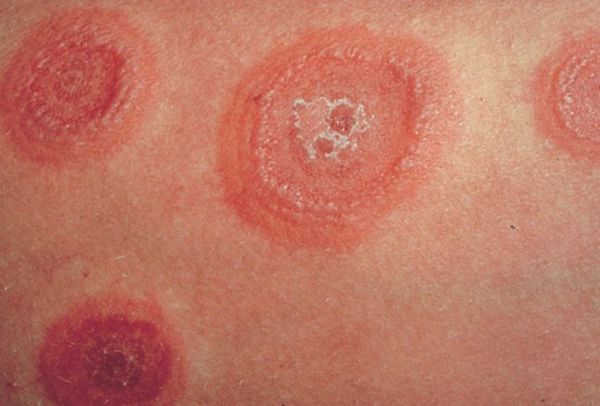
По мере роста папулы её центр начинает западать и менять окраску на более синюшную, по периферии остаётся красно-розовый ободок — таким образом элементы сыпи приобретают характерный вид "мишени" (иногда их сравнивают с "бычьим глазом" или "кокардой") [4] .
После в их центре образуются пузыри — везикулы и буллёзные элементы. Они содержат серозный или кровянистый экссудат. Лопаясь, пузыри формируют желтоватые или коричнево-бурые корочки, эрозированные поверхности.
В итоге на теле пациента одновременно присутствуют элементы разной степени развития — пятна, папулы и пузыри, переходящие в корочки и эрозии. Именно поэтому эритема именуется многоформной.
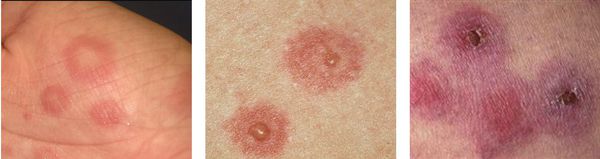
С интервалами в несколько дней могут образовываться новые группы высыпаний. Это может затянуть процесс. Но обычно окончательный регресс наступает приблизительно в течение двух недель.
Частота обострений может варьировать от 1-2 до 5-12 раз в год. В редких тяжёлых случаях одно обострение может переходить в другое, практически без светлого промежутка. За это время предыдущие высыпания полностью не разрешаются.
Высыпания на слизистых оболочках
Могут появляться единичные элементы на слизистой полости рта, который не причиняют особого беспокойства. В более тяжёлых случаях поражения бывают настолько обширными и болезненными. Они затрудняют речь и приём даже однородной и жидкой пищи [12] [13] .
Образующиеся пузыри лопаются довольно быстро, поэтому пациент не успевает их заметить — обычно обнаруживаются уже эрозии, на которых иногда можно увидеть плёнчатые фибринозные налёты светлого или бурого оттенка.
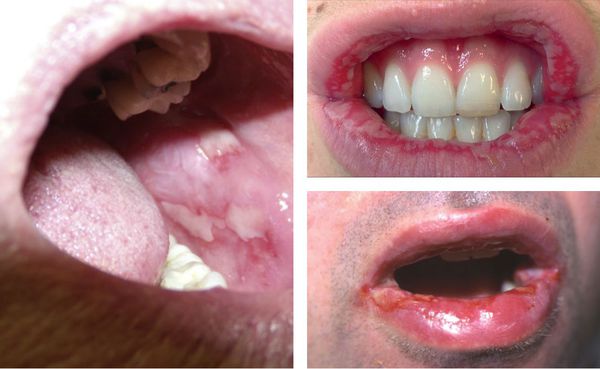
В области красной каймы губ могут возникнуть весьма болезненные, растрескивающиеся кровянистые корки, которые не позволяют больному полноценно открывать рот.
Реже высыпания обнаруживаются на слизистых глаз и половых органов. В осложнённых случаях возможно присоединение вторичной инфекции, образование рубцов и синехий (спаек).
Патогенез многоформной экссудативной эритемы
На современном этапе любая разновидность мультиформной экссудативной эритемы рассматривается как сдвиг адаптации защитных механизмов в сторону гиперчувствительности [4] .
МЭЭ — это смешанная аллергическая реакция, в которой просматриваются особенности, характерные для гиперчувствительности как немедленного, так и замедленного типа. Зачастую у пациента явно прослеживается так называемая общая атопическая предрасположенность — исходно у него могут отмечаться, к примеру, признаки пищевой аллергии, атопический ринит, бронхиальная астма и дерматит.
При герпес-ассоциированной МЭЭ у пациентов резко повышается уровень иммуноглобулинов класса Е (IgE) и снижается продукция иммуноглобулинов класса А (IgA), которые обеспечивают "первую линию" защиты кожи и слизистых оболочек. Также отмечается понижение выработки альфа- и гамма-интерферона и образование циркулирующих иммунных комплексов с вирусом простого герпеса.
Вирус повреждает генетический аппарат не только клеток эпидермиса, но и иммунокомпетентных клеток, изменяет состояние их рецепторов, выработку специфических ферментов и провоспалительных цитокинов. В то же время может наблюдаться Т-клеточный и нейтрофильный иммунодефицит, повышение количества В-лимфоцитов. Всё это нарушает связь между различными звеньями иммунитета, искажает нормальный иммунный ответ, заставляет организм проявлять агрессию к собственным тканям, в данном случае — к клеткам эпидермиса и эндотелия сосудов кожи.
Всё вышеперечисленное приводит к образованию лимфоцитарного инфильтрата вокруг кровеносных сосудов кожи, иногда с признаками геморрагии. В базальном слое эпидермиса развивается внутри- и внеклеточный отёк. Сам слой расслаивается, в нём возникают некротические изменения с образованием толстостенных булл.
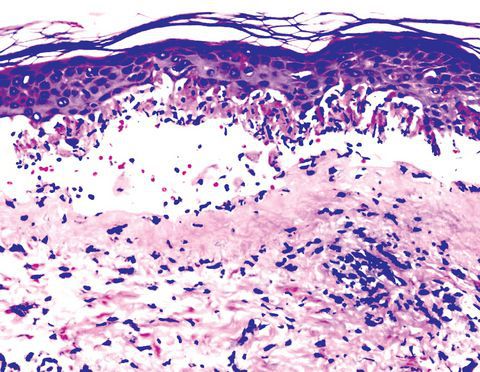
Степень тяжести патологических проявлений при герпес-ассоциированной МЭЭ во многом зависит от выраженности имеющихся иммунных сдвигов, которые, в свою очередь, могут являться причиной наличия хронического инфекционного очага в организме.
Классификация и стадии развития многоформной экссудативной эритемы
В зависимости от степени выраженности симптомов [3] [12] выделяют две формы МЭЭ:
- малая — поражений слизистых нет или они очень слабо выражены, почти нет общих симптомов;
- большая — протекает с тяжёлым поражением слизистых оболочек, ярко выраженными общими симптомами.
По первичным элементам сыпи, преобладающим в клинической картине МЭЭ, различают пять форм заболевания:
- эритематозная — ограниченное покраснение кожи;
- папулёзная — появление красноватых плотных узелков;
- эритематозно-папулёзная — образование папул с ярко-красными краями и потемневшим центом;
- везикуло-буллёзная — формирование эритематозных бляшек с пузырьком в центре;
- буллёзная — превращение пузырьков в эрозии, которые покрываются корочками.
Воспалительный процесс в зависимости от гистопатологической картины поражения кожи разделяют на три типа [3] :
- эпидермальное воспаление — нарушается наружный слой кожи;
- дермальное воспаление — изменяется толстый слой кожи под эпидермисом;
- смешанное (эпидермо-дермальное) воспаление.
По степени тяжести МЭЭ может быть лёгкой, средней, среднетяжёлой и тяжёлой. В качестве критериев тяжести рассматривают количество и размер буллёзных элементов, наличие поражений слизистых оболочек полости рта и гениталий, температуру тела. Отдельно выделяют часто рецидивирующую форму.
Общепринятой классификации герпес-ассоциированной МЭЭ в настоящее время не существует. В её развитии, как и в развитии МЭЭ, различают два периода:
- продромальный — период активации вирусного процесса;
- буллёзный — период разгара заболевания.
Осложнения многоформной экссудативной эритемы
Осложнения чаще всего развиваются при тяжёлых формах заболевания, а также у людей, организм которых по различным причинам ослаблен [12] [13] .
При обширных поражениях слизистой полости рта резкая болезненность высыпаний затрудняет нормальный гигиенический уход. Когда во рту изначально присутствовали очаги инфекции, возможно развитие такого осложнения, как фузоспирохетоз. Это стоматологическое заболевание характеризуется образованием толстого желтоватого дурно пахнущего налёта на слизистой полости рта, языке и зубах.
Затруднённый приём пищи при генерализованном поражении слизистой полости рта может приводить к истощению пациента.
При локализации высыпаний на слизистой носа возможно развитие ринита с носовыми кровотечениями.
Эрозии на слизистой половых органов могут заживать с образованием синехий (спаек, сращений).
В 22% случаев через эрозивные дефекты покровов проникает вторичная бактериальная инфекция. Это чревато гнойно-септическими осложнениями, образованием более глубоких поражений, на месте которых в редких случаях могут образовываться рубцы.
Поражение слизистой оболочки глаз может осложняться конъюнктивитом и кератитом (кератоконъюнктивитом) [3] .
К числу редких и наиболее серьёзных осложнений можно также отнести постгерпетическую невралгию, пневмонию, почечную недостаточность.
Диагностика многоформной экссудативной эритемы
Для постановки диагноза "МЭЭ" в типичном случае врачу-дерматологу достаточно характерной клинической картины и данных опроса пациента. Имеют значение сведения о хронических очагах инфекции, недавних рецидивах герпетических высыпаний и провоцирующих факторах.
Лабораторные анализы (например, общий анализ крови) в нетяжёлых случаях могут не показать никаких отклонений. При тяжёлых формах отмечается повышение СОЭ и умеренный лейкоцитоз — небольшое повышение уровня лимфоцитов в крови.
Для уточнения диагноза нужно исключить другие, схожие по симптоматике заболевания — пузырчатку, узловатую эритему, системную красную волчанку, вторичный сифилис и другие. С этой целью выполняют цитологическое исследование мазков-отпечатков, взятых с поверхности высыпаний, а также изучение клеток поражённой ткани под микроскопом.
Наличие герпетической инфекции в организме при необходимости можно подтвердить несколькими способами:
- ПЦР-диагностика на инфекции, передающиеся половым путём;
- серологическое обследование на наличие антител к вирусу простого герпеса;
- оценка иммунного статуса.
Дифференциальную диагностику герпес-ассоциированной МЭЭ необходимо проводить с узловатой и кольцевидной эритемой Дарье, токсидермиями, вторичным сифилисом, системной красной волчанкой, герпетическим стоматитом, болезнью Кавасаки, уртикарным васкулитом, красным плоским лишаем (эрозивной формой).
Лечение многоформной экссудативной эритемы
Основные задачи лечения:
- уменьшить тяжесть общих проявлений и количество высыпаний во время обострений;
- сократить длительность рецидивов;
- предотвратить осложнения;
- в межрецидивный период повысить сопротивляемость организма, сократить частоту рецидивов.
При любой форме МЭЭ используют десенсибилизирующую терапию и антигистаминные (противоаллергические) препараты.
При поражении слизистых оболочек рта и половых органов назначаются орошения и полоскания составами, успокаивающими воспаление и подавляющими инфекцию — "Ротокан", настой ромашки и т. п.
Ускорить очищение эрозий от налётов и некротических тканей помогают местные ферментные препараты. Также применяются кератопластические средства и препараты, способствующие регенерации и ускорению эпителизации повреждений.
Показаниями для госпитализации может послужить тяжёлое течение заболевания, а также неэффективность амбулаторного лечения. В нетяжёлых случаях вполне допустимо лечение в домашних условиях, без особых ограничений.
Изоляции больного не требуется, так как он не представляет опасности для здоровья окружающих. Пациенту рекомендуется гипоаллергенная диета, химически и термически щадящая, гомогенная пища (особенно при высыпаниях на слизистой рта), пить достаточное количество воды.
Лечение герпес-ассоциированной МЭЭ
Тактика лечения при герпес-ассоциированной МЭЭ зависит от степени выраженности тех или иных симптомов, стадии развития процесса, частоты и тяжести обострений [3] [4] . Например, если рецидивы возникают часто, высыпания обильны и им характерны некротические изменения, то нередко применяются глюкокортикоиды [14] .
Когда в возникновении заболевания очевидна роль герпесвируса, показан приём синтетических ациклических нуклеозидов — ацикловир, валацикловир [14] , фамцикловир.
В случае торпидного (вялого) течения герпес-ассоциированной МЭЭ рекомендовано профилактическое, противорецидивное и превентивное (предупреждающее) лечение. Для этого длительными курсами применяют препараты, содержащие ацикловир.
Применение антибиотиков в лечении герпес-ассоциированной МЭЭ оправдано лишь при наличии признаков вторичной бактериальной инфекции — нарастание интоксикации и появление гнойного отделяемого.
Чтобы предупредить присоединение вторичной инфекции, эрозированные участки и пузыри обрабатывают растворами антисептиков, например, фукорцином, фурацилином или хлоргексидином.
Прогноз. Профилактика
В большинстве случаев МЭЭ прогноз для жизни и здоровья благоприятный, за исключением редких особо тяжёлых форм болезни у людей с пониженной резистентностью организма.
Рубцы при заживлении повреждений не образуются, за редким исключением. Иногда на месте бывших элементов сыпи изменяется окрас кожи.
Рецидивировать МЭЭ может приблизительно в 30 % случаев. Особое внимание следует уделять тяжёлым поражениям слизистой оболочки и бактериальной суперинфекции [15] .
В качестве первичной профилактики рекомендуется минимизировать риск заражения герпетической инфекцией:
- соблюдать нормы личной гигиены;
- избегать случайных половых связей;
- практиковать защищённый секс.
Чтобы сохранить сопротивляемость организма инфекциям в норме, нужно рационально питаться, соблюдать оптимальный режим труда и отдыха, полноценно спать, регулярно закаляться, отказаться от вредных пристрастий.
Меры неспецифической вторичной профилактики формируются с учётом возможных триггерных факторов. Целесообразно обратить внимание на следующие моменты:
- регулярное прохождение профилактических осмотров и своевременная санация (очищение) хронических очагов инфекции, при ассоциации с герпесвирусной инфекцией — противовирусная терапия;
- защита от избыточного облучения солнечным светом и ультрафиолетового облучения;
- уменьшение вероятности переохлаждения;
- исключение стрессовых воздействий и т. п.
Для предупреждения рецидивов герпес-ассоциированной МЭЭ применяется герпетическая поливакцина, которая вводится по особой схеме. Её эффективность достигает более 70 %: она в 2-4 раза уменьшает частоту рецидивов.
Сокращению числа рецидивов также способствует длительный превентивный приём синтетических ациклических нуклеозидов, препаратов интерферона [6] , его индукторов и целого ряда неспецифических иммуномодуляторов [9] .
На сервисе СпросиВрача доступна консультация инфекциониста по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте!
По копрограмме у Вас признаки СИБР (йодофильная флора в большом количестве, признаки нарушения переваривания пищи в кишечнике.)
Анализ на дисбактериоз малоинформативен и уже не используется в диагностике, поскольку каждый раз у Вас может быть обнаружена разная флора, а лечение антибиотиками усугубит ситуацию с диареей ещё больше.
Вам нужно сделать УЗИ ОБП с нагрузкой пищей, посмотреть как идёт процесс желчеотделения.
Пройти курс лечения у гастроэнтеролог препаратом Альфа - Нормикс. Это кишечный антисептик.
Затем продолжить приём препаратов нормальной микрофлоры кишечника - Максилак или Баксет.
Диета стол номер 5 по Певзнеру.
Приложите фото эритемы, а также МРТ, УЗИ ОБП по возможности.

Проблемы с желчным скорее всего начались из-за стресса, который сопровождал меня в последний год, полтора. Настрессовал себе на кучу проблем)

Желчный у Вас уже был с деформацией. Это Ваша физиологическая особенность. До определённых пор это Вас никак могло не беспокоить - а стресс, погрешности в диете, нерациональное питание могли стать пусковым фактором всех проблем.

Здравствуйте! Исследования, которые вам сделали, содержат несколько патологических обычно значимых для пациента (т.е. соаровождающихся жалобами) изменений:1)снижение бифидум и лактобактерий в кале. Достаточно большое, на 9попялка, бывает редко, что и позволило размножиться и прижиться стафилоококку. В обычной нормальной микрлфлоре он просто не может прижиться. 2) заполнение густой желчью 2/3д желчного пузыря, то есть онработаетнегустойжелчью, ко трав натекает выше 2/3,а нижежелчь гуще, чем пластилин, и и стами как цемент. Если периодически выходит часть этой сгущенкой желчи, она медленно движется по протокам, надолго заполняя часть кишечника и раздражая поджелудочную. Изменения последней носят хронический характер и проявляются в нарушении переваривания жиров , проявляется понимает, сначала периодическими, по том постоянными. Микрофлора в кишечнике нарушается из за плохой работы ферментов и разрастается какая нибудь микроба. В вашем случае, ещё очень даже незлобная до, кишечника. Что делать? Сразу к желчегонное терапии приступать нет зя, послабления участятся. Поэтому нужно пролечиться, улучшить состояние поджелудочной , имеется в виду ферментативную активность. И только после нормализаци стула,можно работать с желчным. Рекомендую: спарекс 200мг 3раза до еды21день, панкреатин с юниэнзимом по 2таблетки каждого 3раза в день21день, 3раза в день до еды, Омез на ночь20мг ,21день, риофлора 2кспс. На ночь20дней. Не есть животный жир по диете 5, и грубую пищу(черный хлеб, белокочанную капусту, сырые фрукты и овощи).
Спасибо. А какие рекомендации по "работе" с желчным после того как я пропью то что вы выписали для поджелудочной?

Думаю, второй курс тоже без желчегонных, например, тримедат 209мг 3раза. И бифидум бактерин по 3 флакона на ночь, Омез оставить ещё на 14днкй. После этого увидите, насколько возможна нормализация стула. Тогда желчегонные около полугода, начать с хофитола по 2*3раза 2месяца, затем Урсосан 250мг 2капсулы в день, 2месяца. Потом Гептрал по 2тсблетки в день 1месяц. Пож прикрытием ферментов обязательно , чтоб не провоцировать послабления.

Со стафиллококаом можно пропить антибиотик, это более повреждающе, есть вариант , что он исчезнет сам, вытесн иться, нормальной микрофлорой(риофлора) . Подождать 2нпдели , будет ли достаточным эффект, если нет, то можно пропить что нибудь типа Альфа нормикса.



Добрый день ! Изменения на узи и мрт не страшны , главное не допускать застоя желчи в организме По копрограмме у Вас - СИБР так как йодофильная флора в большом количестве, имеют место нарушения переваривания пищи в кишечнике
Можно начать курс лечения препаратом Альфа Нормикс И для нормальной микрофлоры кишечника - Максилак , линекс .
Диета стол номер 5, питание 5-7 раз в день небольшими порциями

Препарат обладает широким спектром противомикробной активности, включающим большинство грамотрицательных и грамположительных, аэробных и анаэробных бактерий, вызывающих желудочно-кишечные инфекции, включая диарею путешественников.в отношении стафилококка он эффективен . учитывая что у вас в кишечнике он высеян , я бы рекомендовала вам также сдать мазок из зева и носа , скорее всего он там тоже есть и лечить все в комплексе


Здравствуйте! Стафилококк может дать дисбиоз кишечника, но вызвать эритему не должен. Стоит исключить паразитов, кишечные зоонозы. Сдайте полный клинический анализ крови, АЛТ АСТ ггт щф, кал на яйца гельминтов и цисты простейших 2 раза с интервалом в неделю в лабораторию СЭС, ИФА крови на 4 гельминтов панель (опистрхоз эхинококкоз трихинелл токсокар), рнга крови на йерсиниоз и псевдотуберкулез, так же стоит сделать дуоденальное зондирование.
Здравствуйте. А то что в прикрепленном изображении Микрофлора.jpg это не тот анализ на простейшие и гельминты который вы посоветовали сдать? Или его просто нужно сдать повторно?


Здравствуйте. В данный момент пятнах на ногах (беспокоят скорее визуально), ближе к вечеру боль справа, ну и где-то раз в месяц диарея.

Я бы на вашем месте пролечила фагами точка антистафилококковый бактериофаг 20 мл 2 раза пить и один раз на ночь микроклизме.. До еды. Вместе с флагом пропить бак-сет по одной капсуле 2 раза до еды и Хилак форте 60 капель 2 раза до еды.. факапить 10 дней, waxed и Хилак форте 20. У эпитеты не всегда понятная причина, но я тоже считаю что проблемы кожи при наличии проблем в кишечнике всегда взаимосвязаны.
Стол 5 по певзнеру. Перед лечением фагом Я бы вам рекомендовала 10 дней Урсосан 2 капсулы на ночь. Чаще всего синдром избыточного бактериального роста вызывается или запускается проблемами с желчным пузырем.

Здравствуйте Александр, а общие анализы вы сдавали, ОАК, Б/Х анализ крови, амилазу. То что есть боли в правом боку, говорит об обострении холецистита, несмотря на то, что по УЗИ пишут, что все довольно не плохо. Нужно периодически делать УЗИ в динамике, от болей принимайте нош-пу, на спазмолитик должна быть реакция.

Добрый день. Скажите пожалуйста, Вы обследованы на клещевые инфекции, иерсиниоз, псевдотуберкулез, гепатиты, ВИЧ? Год назад, когда была диарея несколько недель, сдавали ли кал на бакпосев кала на патогенную флору, иерсинии, брюшной тиф? Сопровождалась ли диарея тогда температурной реакцией? На каком сроке от того первичного манифеста появились кожные проявления? Какие еще хронические заболевания имеются у Вас? Наблюдаетесь ли у ревматолога по каким-то причинам, эндокринолога? Ваш возраст, вес, рост? Не менялся ли вес в течение года?
Здравствуйте. На клещевые инфекции не обследовался. Иерсиниоз, псевдотуберкулез, гепатиты, ВИЧ - отрицательно. Когда была диарея кал на бакпосев не сдавал. Диарея не сопровождалась температурой, кроме того из семьи она была только у меня. Кожные проявления появились через пол года. Имеется хронический гастрит. Анализ кала на хеликобактери 2 месяца назад был отрицательный. Ни у кого не наблюдаюсь. 30 лет, 175, 77.

Добрый день. По результату микроскопического исследования кала выявлен непереваренный крахмал, что указывает на недостаточность выработки фермента амилазы (функция поджелудочной железы), наличие йодофильной флоры указывает на избыточный бактериальный рост в кишечнике и дефицит лакто и бифидобактерий, которой должен быть заселен тонкий кишечник, вышеперечисленные отклонения приводят к бродильной диспепсии (вздутие, неоформленость стула, усиление перистальтики кишечника и в послед.неусвоению микроэл.и витаминов). Дообследрвание: Водородный дыхательный тест на синдром избыточного бактериального роста (СИБР), то, что Вы сдали это не то. Это флора толстого кишечника, а для диагностики нужна флора ТОНКОГО кишечника., и ХМС по Осипову.
Дисбактериоз (зол.ст.) лечить не нужно на данном этапе.
По УЗИ жировая дегенерация (при отсутствии инфекционных заболеваний печени (гепатиты) указывает на злоупотребление жирным, жареным, перченным, полуфабрикаты, алкоголь или холестаз (застой желчи), что вполне вероятно при наличии деформации желчного пузыря. Дообследование: анализ крови на Амилазу, АЛТ, АСТ, билир.ГГТ, ЩФ., и по крайнее мере на период лечения диспепсии - абсолютное соблюдение правильного питания и водного режима (при отсутствии противопоказаний (арт.гипертония, почечная недостаточность))~1,5-2л/день и прием желчегонных после результата анализа (есть признаки застоя и по МРТ). Желчь санирует кишечник, это крайне важно для лечения и профилактики избыт.роста бактерий в кишечнике.
Если резюмировать, возможно, год назад, у Вас была кишечная инфекция, которая спровоцировала рост патогенной микрофлоры и подавление роста лакто и бифидобактерий, которые регулируют норм.работу кишечника и подавляют рост патогенной микрофлоры.
А эритема, скорее всего внешнее проявление наличия очагов хронической инфекции в организме. Если планировать терапию после дообсл.при подтверждении СИБРа вначале антибиотикотерапия (альфа-нормикс прежде всего, кишечный антибиотик, системного действия не оказывает). Желчегонные (хофитол, аллохол?) + урсосан (разжижает желчь).и восстан.недостатка лакто/бифидобактерий - Риофлора., если есть признаки дефицита микроэл.(их коррекция).
Спасибо. т.е. зол.стафилококк точно не может являться этой самой хронической инфекцией и быть причиной кожных проявлений?

Здравствуйте! По анализам у вас имеется избыточный бактериальный рост, появления е в большом количестве йодофильной флоры, уменьшение нормальной флоры кишечника (СИБР), нарушение моторной функции кишечника, застойные изменения в желчном пузыре, с этим и связаны ваши жалобы! Сейчас вам необходимо принимать: Альфанормикс 400 мг*2 раза в день до еды 7 дней; дюспаталин 200 мг*2 раза в день за 30 мин до еды 1 мес; пробилог срк 1 кап*1 раз в день 1 месяц, урсосан 250 мг *1 р/ с на ночь.Но на этом не все, продолжаем дообследование: биохимия крови ( алт, аст, билирубин, амилаза, белок, ферритин, сывороточное железо, витамин в12,щелочная фосфатаза) , анализ крови ИФА на гельминты, водородный дыхательные тест на СИБР! Коррекция терапии после дообследования! Выздоравливайте!

Может. если его обильный рост в тонком кишечнике (в толстом не происходит всасыв.веществ), поэтому ее флора не отражается на коже и выявл зол.стаф.при отсутсвии клин.проявлений лечения не требует.. Избыток в тонком киш. > всасывание в организм токсичных продуктов жизнедеятельности бактерий > кожная сыпь. поэтому важно понимать, что в тонком кишечнике.

. и ХМС по Осипову, предпочтительней даже, по нему можно сделать подсчет лакто и бифидобактерий в том числе.

Анна Лукина, 5 часов назад
Терапевт
Желчный у Вас уже был с деформацией. Это Ваша физиологическая особенность. До определённых пор это Вас никак могло не беспокоить - а стресс, погрешности в диете, нерациональное питание могли стать пусковым фактором всех проблем.
Ирина Кудасова, 3 мин. назад
Гастроэнтеролог, Терапевт
Здравствуйте! Исследования, которые вам сделали, содержат несколько патологических обычно значимых для пациента (т.е. соаровождающихся жалобами) изменений:1)снижение бифидум и лактобактерий в кале. Достаточно большое, на 9попялка, бывает редко, что и позволило размножиться и прижиться стафилоококку. В обычной нормальной микрлфлоре он просто не может прижиться. 2) заполнение густой желчью 2/3д желчного пузыря, то есть онработаетнегустойжелчью, ко трав натекает выше 2/3,а нижежелчь гуще, чем пластилин, и и стами как цемент. Если периодически выходит часть этой сгущенкой желчи, она медленно движется по протокам, надолго заполняя часть кишечника и раздражая поджелудочную. Изменения последней носят хронический характер и проявляются в нарушении переваривания жиров , проявляется понимает, сначала периодическими, по том постоянными. Микрофлора в кишечнике нарушается из за плохой работы ферментов и разрастается какая нибудь микроба. В вашем случае, ещё очень даже незлобная до, кишечника. Что делать? Сразу к желчегонное терапии приступать нет зя, послабления участятся. Поэтому нужно пролечиться, улучшить состояние поджелудочной , имеется в виду ферментативную активность. И только после нормализаци стула,можно работать с желчным.
На сервисе СпросиВрача доступна консультация терапевта по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Турабек, анализы в карточке,в больнице,но сдавала 3 раза и действительно всё хорошо по ним,фото во время острого течения болезни не делала,но по прошествии 2 недель,остались такие вот синяки,а были изначально красные пятна,потом ,когда начали ставить капельницы они резко посинели,потом приняли вид синяков

Алла, лечение узловой эритемы предполагает назначение нестероидных противовоспалительных препаратов: Мовалис, Нимесулид, Целекоксиб, Диклофенак. В качестве местного лечения (местной противовоспалительной терапии) назначаются мази на основе глюкокортикоидов: (Преднизолон, Метилпреднизолон) используются в случае недостаточной эффективности НПВС; антигистаминные средства (Супрастин, Лоратадин, Цетиризин). Физиотерапия используют магнито- и лазеротерапию, УФО в эритемных дозах, фонофорез с гидрокортизоном на область поражения. И, основное, исключить причину, по которой возникают подобные элементы.
Светлана, да,мовалис,кавинтон,полисорб,омез,комбилипен,цетрин,потом супрастин,амоксиклав,метилпреднизолон,флебодия600,доксаметозол в/в,хлорпирамил в/в,пентоксифелин в/в-всё это мне прокапали,я поглотила,промазала акридерм,искупалась в хлоргикседиле

Алла, здравствуйте! Беспокоят ли вас боли в животе? Есть ли проблемы со стулом? Кровь или слизь в стуле?
Анна, нет,живот спокойный,стул в норме,крови нет,узи органов брюшной полости сделала,небольшие изменения в поджелудочной железе

Алла, основной причиной сенсибилизации организма с развитием узловатой эритемы являются различные инфекционные процессы в организме. В первую очередь это стрептококковые инфекции (ангина, скарлатина, острый фарингит, стрептодермия, рожа, отит, цистит, ревматоидный артрит и др.) и туберкулез, менее часто — иерсиниоз, кокцидиомикоз, трихофития, паховый лимфогранулематоз. Заболевание может возникать и по причине медикаментозной сенсибилизации. Наиболее опасными в этом плане лекарствами являются салицилаты, сульфаниламиды, йодиды, бромиды, антибиотики и вакцины.
Нередко узловая эритема сопутствует саркоидозу. К более редким неинфекционным причинам ее развития относят болезнь Бехчета, язвенный колит, воспалительные заболевания кишечника (болезнь Крона, колит, парапроктит), онкологическая патология, беременность. Наблюдаются семейные случаи узловатой эритемы, связанные с наследственной предрасположенностью к сенсибилизации организма инфекционными или другими агентами. К развитию узловой эритемы с хроническим течением предрасположены пациенты с сосудистыми нарушениями (варикоз, атеросклероз сосудов нижних конечностей), аллергическими заболеваниями (поллиноз, бронхиальная астма, атопический дерматит) или очагами хронической инфекции (тонзиллит, синусит, пиелонефрит). Поэтому, необходимо искать причиру, иначе все будет повторяться заново.
Узловатая эритема — воспалительное поражение кожных и подкожных сосудов, имеющее аллергический генез и проявляющееся образованием плотных болезненных полушаровидных воспалительных узлов различного размера. Наиболее часто процесс локализуется на симметричных участках нижних конечностей. Диагностика узловатой эритемы основана на данных дерматологического осмотра, лабораторных исследований, рентгенографии легких, заключении пульмонолога, ревматолога и других специалистов. Терапия узловатой эритемы включает ликвидацию очагов инфекции, антибиотикотерапию, общую и местную противовоспалительную терапию, экстракорпоральную гемокоррекцию, применение ВЛОК и физиотерапии.
Общие сведения
Заболеванию узловой эритемы подвержены люди любой возрастной категории, но наиболее часто она наблюдается у пациентов в возрасте 20-30 лет. До пубертатного периода распространенность узловой эритемы одинакова среди мужчин и женщин, после периода полового созревания заболеваемость у женщин в 3-6 раз выше, чем у мужчин. Характерен рост случаев узловатой эритемы в зимне-весенний период.

Причины узловатой эритемы
Основной причиной сенсибилизации организма с развитием узловатой эритемы являются различные инфекционные процессы в организме. В первую очередь это стрептококковые инфекции (ангина, скарлатина, острый фарингит, стрептодермия, рожа, отит, цистит, ревматоидный артрит и др.) и туберкулез, менее часто — иерсиниоз, кокцидиомикоз, трихофития, паховый лимфогранулематоз. Заболевание может возникать и по причине медикаментозной сенсибилизации. Наиболее опасными в этом плане лекарствами являются салицилаты, сульфаниламиды, йодиды, бромиды, антибиотики и вакцины.
Нередко узловая эритема сопутствует саркоидозу. К более редким неинфекционным причинам ее развития относят болезнь Бехчета, язвенный колит, воспалительные заболевания кишечника (болезнь Крона, колит, парапроктит), онкологическая патология, беременность. Наблюдаются семейные случаи узловатой эритемы, связанные с наследственной предрасположенностью к сенсибилизации организма инфекционными или другими агентами. К развитию узловой эритемы с хроническим течением предрасположены пациенты с сосудистыми нарушениями (варикоз, атеросклероз сосудов нижних конечностей), аллергическими заболеваниями (поллиноз, бронхиальная астма, атопический дерматит) или очагами хронической инфекции (тонзиллит, синусит, пиелонефрит).
Симптомы узловатой эритемы
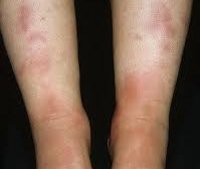
Типичным проявлением узловатой эритемы являются плотные узлы, расположенные в нижних отделах дермы или в подкожной клетчатке. Диаметр узлов варьирует от 5 мм до 5 см. Кожа над ними гладкая и окрашена в красный цвет. Элементы узловатой эритемы несколько возвышаются над общим уровнем кожи, их границы размыты из-за отечности окружающих тканей. Быстро вырастая до определенного размера, узлы перестают увеличиваться. Болевой синдром у пациентов с узловатой эритемой может иметь различную выраженность и отмечается не только при пальпации узлов, но и спонтанно. Зуд отсутствует. Уже через 3-5 дней начинается разрешение узлов, которое проявляется их уплотнением и не сопровождается распадом. Характерным для узловатой эритемы является изменение окраски кожи над узлами, что напоминает процесс разрешения синяка. Первоначально красная она становиться бурой, а затем синюшной, зеленоватой и желтой.
Наиболее типичная локализация узлов при узловатой эритеме — это передняя поверхность голеней. Чаще наблюдается симметричность поражения, но возможен односторонний или единичный характер высыпаний. Элементы узловатой эритемы могут встречаться везде, где есть подкожная жировая клетчатка: на бедрах, икрах, ягодицах, предплечьях, лице и даже эписклере глазного яблока.
В большинстве случаев узловая эритема имеет острое начало и сопровождается лихорадкой, анорексией, общим недомоганием, ознобами. Примерно у 2/3 пациентов отмечаются артропатии: боли в суставах (артралгии), болезненность при прощупывании, скованность по утрам. У 1/3 больных узловатой эритемой субъективные симптомы сопровождаются объективными признаками воспаления в суставе (артрита): отечность и покраснение кожи в области сустава, повышение местной температуры, наличие внутрисуставного выпота. Суставной синдром при узловатой эритеме характеризуется симметричным поражением крупных суставов. Возможна отечность мелких суставов стоп и кистей. Общая симптоматика и артропатии могут на несколько дней опережать появление кожных элементов.
Как правило, в течение 2-3 недель происходит полное разрешение узлов узловатой эритемы. На их месте может наблюдаться временная гиперпигментация и шелушение. Одновременно с кожной симптоматикой проходит и суставной синдром. В общей сложности острая форма узловатой эритемы длится около 1 месяца.
Значительно реже узловатая эритема имеет упорно рецидивирующее хроническое течение. Обострения заболевания проявляются появлением небольшого количества единичных синюшно-розовых узлов плотной консистенции, которые сохраняются в течение нескольких месяцев. Кожные проявления могут сопровождаться хронической артропатией, протекающей без деформации суставов.
Диагностика узловатой эритемы
Изменения в данных лабораторных исследований при узловатой эритеме носят неспецифический характер. Однако они позволяют дифференцировать заболевание от других нарушений, выявить его причину и сопутствующую патологию. В клиническом анализе крови в остром периоде или при рецидиве хронической узловатой эритемы наблюдается нейтрофильный лейкоцитоз и повышенное СОЭ. Бакпосев из носоглотки часто выявляет наличие стрептококковой инфекции. При подозрении на иерсиниоз производят бакпосев кала, для исключения туберкулеза — туберкулинодиагностику. Выраженный суставной синдром является показанием к консультации ревматолога и исследованию крови на ревматоидный фактор.
В затруднительных случаях для подтверждения диагноза узловатой эритемы дерматолог назначает биопсию одного из узловых образований. Гистологическое изучение полученного материала выявляет наличие воспалительного процесса в стенках мелких артерий и вен, в междольковых перегородках на границе дермы и подкожной клетчатки.
Определение этиологического фактора узловатой эритемы, сопутствующих очагов хронической инфекции или сосудистых нарушений может потребовать консультации пульмонолога, инфекциониста, отоларинголога, сосудистого хирурга, флеболога и др. специалистов. С этой же целью при диагностике узловатой эритемы могут быть назначены: риноскопия и фарингоскопия, КТ и рентгенография легких, реовазография нижних конечностей, УЗДГ вен нижних конечностей и т. п. Проведение рентгенографии легких направлено на выявление сопутствующего саркоидоза, туберкулеза или иного процесса в легких. При этом часто встречающимся, но не обязательным рентгенологическим спутником узловатой эритемы является одно- или двустороннее увеличение лимфатических узлов корня легкого.
Дифдиагностику узловатой эритемы проводят с индуративной эритемой при кожном туберкулезе, мигрирующим тромбофлебитом, панникулитом, узелковым васкулитом, образующимися при сифилисе гуммами.
Лечение узловатой эритемы
Эффективность терапии узловатой эритемы во многом зависит от результатов лечения причинной или сопутствующей патологии. Производится санация хронических очагов инфекции, системная антибиотикотерапия, десенсибилизирующая терапия. Для купирования воспалительных явлений и снятия болевого синдрома при узловатой эритеме назначают нестероидные противовоспалительные: диклофенак, ибупрофен и др. Применение методов экстракорпоральной гемокоррекции (криоафереза, плазмафереза, гемосорбции) и лазерного облучения крови (ВЛОК) способствует скорейшему регрессу симптомов узловатой эритемы.
Местно применяют противовоспалительные и кортикостероидные мази, на область воспаленных суставов накладывают повязки с димексидом. Из физиотерапевтических методов хорошим эффектом при узловатой эритеме обладают УФО в эритемных дозах, магнитотерапия, лазеротерапия, фонофорез с гидрокортизоном на область воспалительных узлов или пораженных суставов.
Наибольшие трудности в лечении возникают при развитии узловатой эритемы на фоне беременности, так как в этот период многие лекарственные средства противопоказаны.
Читайте также:

